Teiken cholesterol by IHD
Ons lesers het Aterol suksesvol gebruik om cholesterol te verlaag. Aangesien die produk gewild is, het ons besluit om dit onder u aandag te bring.
In die liggaam help cholesterol om selle te skep en hormone te produseer. Te veel cholesterol in die bloed kan binne die are vorm, wat 'n sogenaamde gedenkplaat vorm. Groot hoeveelhede gedenkplate verhoog u kanse op 'n hartaanval of beroerte. 'N Analise van LDL-cholesterol word meestal gedoen om die risiko van hartsiektes te bepaal.
Wat is LDL?
Twee soorte lipoproteïene dra cholesterol deur die liggaam: lae digtheid (LDL) en hoog (HDL). Die totale cholesterolvlak is hul kombinasie en trigliseriede, 'n ander soort vet wat in die liggaam ophoop. HDL is 'n 'goeie' tipe wat help om oortollige cholesterol uit die bloedstroom te verwyder en dit na die lewer terug te bring, waar dit vernietig en uitgeskei word.
Waarom word dit “sleg” genoem?
LDL word 'slegte' cholesterol genoem, want as dit te veel in die bloed is, kan dit stadig ophoop in are - vate wat bloed uit u hart deur die liggaam vervoer, wat dit nouer maak, wat die risiko van hartsiektes, hartaanval, beroerte verhoog en koronêre hartsiektes.

LDL dra meestal vet, en slegs 'n klein hoeveelheid proteïen vanaf die lewer na ander liggaamsdele.
Meer oor die studie
Elke persoon van 20 jaar en ouer moet minstens een keer elke vyf jaar getoets word. Ten minste een keer per jaar moet die analise vir LDL by mans na 60 jaar en vroue na 50 jaar tydens menopouse gedoen word.
Die analise word uitgevoer as deel van 'n biochemiese bloedtoets - 'n lipiedkaart wat toon of u die risiko het vir koronêre hartsiektes deur te kyk na stowwe in die bloed wat cholesterol bevat.
Vir mense wat een of meer belangrike risikofaktore vir kardiovaskulêre siektes het, moet 'n lipiedprofiel gereeld geneem word.
Vra gerus u vrae aan 'n voltydse hematoloog op die webwerf in die kommentaar. Ons sal beslis antwoord. Stel 'n vraag >>
Die belangrikste risikofaktore vir hoë LDL sluit in:
- sigaretrook
- oorgewig of vetsug,
- nie 'n gesonde dieet nie
- gebrek aan fisieke aktiwiteit,
- ouderdom (mans ouer as 45 jaar en vroue 55 jaar en ouer),
- hoë bloeddruk
- vorige hartsiekte of 'n hartaanval wat reeds voorgekom het,
- diabetes of prediabetes.
Vir kinders en adolessente word dit aanbeveel om die analise een keer op die ouderdom van 9 tot 11 jaar te neem en weer op die ouderdom van 17 tot 21 jaar.
Wat kan die resultaat beïnvloed?
Die laaste maaltyd moet minstens 12 uur voor die ontleding plaasvind. Analise van LDL-cholesterol kan verkeerd wees as iemand gedurende die dag vóór die ontleding vetterige en gebraaide kosse, alkoholiese drank eet. Die resultate van die studie word ook beïnvloed deur harde fisiese arbeid.
Die gebruik van verskillende medisyne moet 'n paar weke vertraag word voordat bloed gegee word. As tydelike staking van die middel nie moontlik is nie, moet u eers u dokter inlig oor alle medisyne en die dosisse wat u neem.
Radiografie, ultraklank, rektale ondersoek of fisioterapie moet nie op dieselfde dag as 'n cholesteroltoets uitgevoer word nie.
Transkripsie
'N Bloedtoets waarvan die dekodering nie 'n groot probleem is nie, toon cholesterolvlakke in millimol per liter bloed (mmol / l). Totale en HDL-cholesterol is een van die vele faktore wat 'n dokter gebruik om u lewe of die risiko van 'n hartaanval of beroerte in die volgende tien jaar te voorspel.
Normwaardes
Die norm van LDL wissel met ouderdom en hang af van die geslag van die pasiënt. As 'n persoon risikofaktore vir hartsiektes het, soos hoë bloeddruk, suikersiekte, of as iemand rook, word die handhawing van lae LDL-vlakke selfs belangriker.
Daarom moet die risiko of die teenwoordigheid van kardiovaskulêre siektes in ag geneem word by die normale omvang.
| Geslag / ouderdom | Totale cholesterolnorm, mol / l | LDL-norm, mol / l | HDL-norm, mol / l | Triglycerides, mol / L |
| Kinders 9-11 jaar oud | 2,26-5,2 | 1,76-3,63 | 0,96-1,91 | 0,4-1,24 |
| Tieners 17-21 jaar oud | 3,08-5,18 | 1,53-3,55 | 0,78-1,63 | 0,45-1,81 |
| mans |
van 21 tot 50 jaar oud
van 21 tot 50 jaar oud
50 en ouer
Atherogeniese koëffisiënt
Die aterogene koëffisiënt (KA) weerspieël die verhouding tussen goeie en slegte vette. Die voorspelling van die ontwikkeling van aterosklerose hang daarvan af. Om CA te bereken, word totale cholesterol bepaal waaruit HDL afgetrek word en word die verskil deur HDL gedeel.
Die norm van die ruimtetuig is 2-3 eenhede. 'N Aanduiding van minder as 2 is nie gevaarlik nie, inteendeel, dit wys dat die risiko van aterosklerose baie klein is. Maar CA meer as 3-4 eenhede dui op 'n groot risiko om patologieë te ontwikkel.
Daar moet kennis geneem word dat CA verander met ouderdom. Die laagste waarde daarvan word by pasgeborenes waargeneem, en met die jare neem dit voortdurend toe.
Maar selfs by mense wat ouer is, moet die koëffisiënt nie meer as 3,5 eenhede wees nie.
Verhoogde waardes
 'N Toestand van verhoogde LDL, ook hipercholesterolemie genoem, word waargeneem by mense wat groot hoeveelhede voedsel bevat wat vette bevat en gewoonlik geen simptome veroorsaak nie. In die meeste gevalle gaan dit slegs gepaard met kritieke gebeure. 'N Hartaanval of beroerte kan byvoorbeeld ontstaan as gevolg van skade wat veroorsaak word deur hipercholesterolemie en verdwyn met die gepaardgaande simptome.
'N Toestand van verhoogde LDL, ook hipercholesterolemie genoem, word waargeneem by mense wat groot hoeveelhede voedsel bevat wat vette bevat en gewoonlik geen simptome veroorsaak nie. In die meeste gevalle gaan dit slegs gepaard met kritieke gebeure. 'N Hartaanval of beroerte kan byvoorbeeld ontstaan as gevolg van skade wat veroorsaak word deur hipercholesterolemie en verdwyn met die gepaardgaande simptome.
Hierdie gebeure vind gewoonlik nie plaas voordat die verhoogde inhoud lei tot die vorming van gedenkplate in die are wat hulle versmoor nie, en dus begin minder bloed daardeur gaan. Dit kan lei tot ernstige komplikasies. As daar ernstige obstruksie in die hartvate is, kan pyn op die bors ontstaan as gevolg van 'n afname in die bloedvloei na die hartspier.
'N Bloedtoets is die enigste manier om uit te vind of u cholesterol te hoog is.
Afgeneem LDL
In die meeste gevalle, as LDL-cholesterol verlaag word, word dit as 'n beter opsie beskou as as dit bo normaal was. Alhoewel die presiese uitwerking van lae vlakke (hipocholesterolemie) op die gesondheid nog steeds bestudeer word, is navorsers bekommerd oor hoe hipocholesterolemie 'n negatiewe uitwerking op geestesgesondheid het. Mense met lae cholesterol het dikwels simptome van depressie en angs, en aangesien cholesterol by die produksie van hormone en vitamien D betrokke is, beïnvloed dit die gesondheid van die brein. Vitamien D is belangrik vir selgroei. As die breinselle ongesond is, ervaar die persoon angs of depressie. Die verband tussen lae cholesterol en geestesgesondheid is nog nie ten volle begryp en ondersoek nie.
'N Ander probleem met lae LDL-cholesterol word geassosieer met swanger vroue wat die risiko loop om voortydige geboorte te hê of 'n baba met 'n lae geboortegewig te hê.
Met lae cholesterol is daar geen pyn op die bors wat die opeenhoping van vetterige stowwe in die slagaar aandui nie, want met hoë cholesterol kan dit waarskynlik veroorsaak word deur iets in u dieet of fisiese toestand. Om dit weer normaal te maak, is dit belangrik om te verstaan dat die gebruik van cholesterolryke voedsel nie die probleem sal oplos nie, en praat met u dokter oor wat u in hierdie geval moet doen.
Voorkoming
 Lewenstylveranderinge is 'n belangrike manier om gesond te bly.
Lewenstylveranderinge is 'n belangrike manier om gesond te bly.
Dit kan help om ernstige probleme te voorkom wat veroorsaak word deur hoë cholesterol, soos hartsiektes, perifere arteriële siekte, hartaanval en beroerte.
En dit is belangrik om die siekte te beheer, selfs as u medikasie neem.
As u u dieet verander na 'n versterkte dieet van vrugte, groente, volgraan, vis, suiwelprodukte met 'n lae vetvryheid, kan u help met u oortollige gewig, LDL-cholesterol en bloeddruk. Die skepping van gesonde eetgewoontes is deel van u daaglikse lewe en een van die beste dinge wat u kan doen om u LDL-cholesterol te verlaag. Daar is verskillende planne vir gesonde eetgewoontes wat u kan kies, soos die DASH-dieet of die Mediterreense dieet.
As u vrae het oor watter kosse om te eet, praat dan met u dokter.
Sommige plantvoedsel kan help om die LDL-cholesterol te verlaag. Gebruik dit egter nie om die behandeling wat u dokter voorgeskryf het, te vervang nie. Studies het nie bewys dat dit die risiko vir hartsiektes verminder nie. Ongeag of u sulke produkte gebruik, moet u voortgaan om diëte, oefeninge en voorskrifmedisyne te gebruik.
Soos met enige nuwe vorm van behandeling, moet u dit met u dokter spreek. Dit is veral belangrik as u statiene neem.
'N Kombinasie van statiene en sekere aanvullings kan gevaarlike newe-effekte veroorsaak.
Om LDL-vlakke te verlaag, word die volgende gebruik:
- Weegbree - dit help die dunderm om minder cholesterol op te neem, en minder daarvan beland in u bloedstroom. Die belangrikste newe-effek is verhoogde dermbewegings, met 'n gepaardgaande lakseermiddel.
- Sterol- of stanolesters - kan die hoeveelheid cholesterol wat die dunderm opneem, beperk in samewerking met 'n dieet.
- Rooi gis rys - bevat die natuurlike vorm van lovastatien. Hierdie aanvulling kan voorkom dat u liggaam te veel cholesterol produseer, maar veroorsaak gevaarlike newe-effekte in die geval van 'n oordosis, insluitend rabdomyolise en hepatitis. Raadpleeg u dokter dadelik as u 'n slegte reaksie daarop het, soos ernstige spierpyn of simptome van hepatitis.
- Daar is 'n paar voedingsaanvullings, soos vitamien E en beta-karoteen, wat help om cholesterol te verlaag, maar praat met u dokter om seker te maak dat dit veilig is vir u.
Gereelde oefening is ook baie belangrik. Sommige studies toon dat gereelde aërobiese oefening vir ongeveer 12 weke u HDL-cholesterol kan verhoog. U trigliseriedvlakke en bloeddruk behoort ook voldoende te wees. Sport moet ten minste 4-5 keer per week plaasvind as u jonger as 50 jaar is en 2-3 keer ouer. Gewigsverlies, indien nodig, sal u help om gesond te bly.
Rookonderbreking is ook onontbeerlik.
Aangesien lae cholesterol nie iets is wat die meeste mense bekommer nie, is maatreëls om dit te voorkom baie skaars. Gereelde ondersoeke om cholesterolvlakke te balanseer. Wees bewus van enige oorerflike siektes wat verband hou met cholesterol. Uiteindelik, kyk na simptome van angs en stres, veral diegene wat u wreed laat voel.
U moet deur u hele lewe normale cholesterol hê.
Een wanopvatting is dat mense vir baie jare swak cholesterolbeheer kan hê en dan besluit om op te tree.
Teen daardie tyd kon plakkies reeds aan die wande van u are aangebring word. Daarom is dit so belangrik om van kleins af aan 'n gesonde leefstyl te hou.
Ons lesers het Aterol suksesvol gebruik om cholesterol te verlaag. Aangesien die produk gewild is, het ons besluit om dit onder u aandag te bring.
Kyk na die nuttige video oor hierdie onderwerp.
Hoe om getoets te word vir cholesterol en hoe om 'n bloedtoets korrek te verstaan
'N Analise vir cholesterol word by 'n diagnostiese ondersoek ingesluit. Waarom en hoe om bloed vir cholesterol te skenk? Hoe beïnvloed bloedcholesterol die ontwikkeling van aterosklerose? Waaruit bestaan 'n volledige diagnostiese ondersoek van bloedsamestelling?
Cholesterol is baie belangrik vir ons liggaam. Dit verseker die stabiliteit van die selmembraan van alle vate. Cholesterol vorm 'n beskermende myelinskede van senuweevesels. Alle manlike en vroulike hormone word gesintetiseer as gevolg van cholesterol. Vetsure bevat hierdie stof in hul samestelling, en is betrokke by die verteringsproses. Die norm van die stof in die bloed moet nie hoër as 5,5 mmol / l wees nie. 'N Toename in die algemene aanwyser lei tot aterosklerose en, as gevolg daarvan, iskemiese hartsiektes, beroerte, hartaanval. Dokters beveel aan dat almal wat die ouderdom van 20 jaar bereik, cholesterol monitor.
Vir 'n vinnige ontleding en meting van die huis, kan u 'n draagbare biochemiese bloedanaliseerder gebruik. Die ekspressanalise-apparaat is maklik om te gebruik. Vir mense ouer as 60, moet hulle elke jaar cholesteroltoetse neem. 
Biochemiese analise
Biochemiese navorsing is 'n gedetailleerde analise van die aanwysers van alle bloedkomponente. Die dekodering daarvan kan die kwalitatiewe en kwantitatiewe samestelling evalueer. Volgens die resultate van die laboratoriummetode is dit moontlik om die toestand van menslike gesondheid en die werking van alle stelsels te bepaal. Bloedmonsterneming vir biochemie word geneem uit die ulnaar. Om elke komponent van die bloed met behulp van spesiale reagense te identifiseer. Dit laat jou toe om cholesterol ensiem te bepaal. Reagente meet die reaksie van 'n stof deur dit opeenvolgend te oksideer.
Cholesterol
Die belangrikste aanduiding van vetmetabolisme is cholesterol. Die algemene norm vir 'n volwassene wissel van 3,0 tot 6,0 mmol / L. By mans is hierdie vlak altyd groter as by vroue. 'N Analise van die inhoud van 'n stof beskou die LDL-, HDL- en triglyceride-fraksies. Normale vlakke het die volgende betekenisse:
- LDL - by mans nie minder nie as 2,0, nie hoër as 4,8 mmol / l nie, by vroue - van 1,9 tot 4,5 mmol / l.
- HDL - by mans nie minder nie as 0,7 nie hoër as 1,6 mmol / l, by vroue - van 0,9 tot 2,3 mmol / l.
Die norm van TG hang af van die ouderdom van die persoon en word gemeet in mmol / l.
Algemene proteïen
Proteïene is betrokke by die vervoer van biologiese stowwe. Dit lewer wateroplosbare cholesterol aan alle liggaamsweefsel. Die tempo van die totale proteïen is 62 - 83 g / l. Veranderings in die indikator afwaarts dui op siektes van die lewer, pankreas, onkologie. 'N Toename in hierdie komponent kan praat oor akute infeksies, onkologie, rumatiek.
Met ureum word ureum deur die niere gesintetiseer met urine. Dit word deur die lewer gevorm deur giftige ammoniak. Die normale ureumvlak by 'n volwassene is 2,5 tot 7,3 mmol / L. As die konsentrasie verhoog word, bepaal dan ook die vlak van ureum in die urine. As die ureum in die urine en bloed terselfdertyd 'n hoë vlak het, dui dit op hartversaking, 'n hartaanval van die nier of miokardium, piëlonefritis. As die ureum in die bloed en urine verminder word, is patologiese prosesse in die lewer moontlik.
Metodes vir die meting van serumcholesterol
 'N Biochemiese studie van bloedserum vir cholesterol bevat die volgende tipes:
'N Biochemiese studie van bloedserum vir cholesterol bevat die volgende tipes:
- kolorimetriese,
- nephelometric,
- Titrimetric,
- fluorimetriese en ander metodes.
Die mees algemene cholesteroltoets is kolorimetries. Draagbare ekspressanaliseerders is gebaseer op hierdie meetmetode.
Draagbare biochemie-ontleder
'N Biochemiese uitdruklike bloedtoets word gebruik wanneer dit nodig is om die waarde van cholesterol so gou as moontlik te meet. Met die apparaat om uitdruklike resultate te verkry, kan u die algehele aanwyser en die breuke daarvan identifiseer. Hiervoor word toetsstroke gebruik waarop spesiale reagense toegedien word. Die toestel toon die cholesterolreaksie op die monitor.Ekspressanalise kan onafhanklik gedoen word. Neem dit bloed van die wysvinger.
'N Vingerpunksie word met lansetjies gedoen en dan op die toetsstrook aangebring. Die toetsstroke bevat reagense: chromogeen, peroxidase, cholesterolesterase en cholesteroloksidase. Tydens die reaksie gaan glukooksidase in 'n chemiese proses met cholesterol. Vrygestelde energie word omgeskakel na cholesterol. Die toestel toon cholesterolvlak in mmol / l of g / l.
As u die waardes ontsyfer, kan u die toename in die konsentrasie van die stof bepaal. By vroue het hierdie aanwysers voor die aanvang van die menopouse gewoonlik 'n normale vlak. Resultate by mans verskil in die rigting van toename. Dit verklaar die meer algemene siektes van die hart en bloedvate by die man. Die apparaat van die snelle analiseerder lewer nie altyd akkurate resultate nie en het foute.
Zlatkis-Zach-metode
Die opsporing van serumlipoproteïene is gebaseer op die reaksie van hul vrye molekules. Vir hierdie metode word spesiale reagense gebruik: swawel-, asyn-, fosfaat-, ferrietchloried. Serum word by die reagense gevoeg, waarna ferrchloried bygevoeg word vir oksidasie. Tydens die reaksie verander die oplossing van kleur.
Gratis meting van cholesterol
 As u die konsentrasie van vrye cholesterol moet bepaal, word dit aanvanklik met etielalkohol van die serum geïsoleer. Om die fraksie van LDL en vrye cholesterol te meet, word reagense digitonien, tamatie, piridiensulfaat geneem. Tydens die reaksie gaan cholesterol in 'n proefbuis neer en word die vlak van LDL deur hierdie stof bepaal.
As u die konsentrasie van vrye cholesterol moet bepaal, word dit aanvanklik met etielalkohol van die serum geïsoleer. Om die fraksie van LDL en vrye cholesterol te meet, word reagense digitonien, tamatie, piridiensulfaat geneem. Tydens die reaksie gaan cholesterol in 'n proefbuis neer en word die vlak van LDL deur hierdie stof bepaal.
Totale cholesterol
'N Analise van die totale cholesterol kan nie beoordeel word op grond van die gesondheid van mense nie. Laboratoriumstudies oor 'n algemene indikator is die som van die totale inhoud van hdl, ldl, triglycerides, VLDL. Die interpretasie van die meting bepaal die kwantitatiewe samestelling daarvan. 'N Toename in aanwysers van algemene belang kan voorkom as gevolg van 'n oorerflike faktor. En as 'n persoon met 'n genetiese geneigdheid tot hipercholesterolemie 'n groot hoeveelheid dierlike vette verteer, neem die waarskynlikheid toe om aterosklerose te ontwikkel, toe.
Lipoproteïene met lae digtheid
LDL - proteïenverbindings met cholesterol. Hulle lewer dit aan alle liggaamsweefsel. 'N Toename in LDL lei tot die vorming van gedenkplate, die ontwikkeling van aterosklerose. Gevormde sklerotiese letsels verminder die lumen, waardeur die bloedvloei in die vaartuig aangetas word. Vir die studie word die kolometriese metode gebruik. Bloed word uit 'n aar geneem om biomateriaal te verkry. Om 'n akkurate ontledingsresultaat te verkry, moet die nodige voorwaardes nagekom word:
- die ondersoek word streng op 'n leë maag gedoen; voedselinname behoort 12 uur voor die studie te wees,
- Rook nie binne 1 uur voor bloedskenking nie.
Die doel van die studie is om die waarskynlikheid van aterosklerose en die risiko van koronêre hartsiektes (koronêre hartsiektes) te bepaal. Die toets word voorgeskryf tydens 'n roetine-ondersoek en in die geval van 'n verhoogde konsentrasie van die algemene vlak. LDL by vroue en mans verskil.
Tabel 1. Lipoproteïene met lae digtheid
| Ouderdom, (jare) | Norm ldl, mmol / l | |
| by mans | by vroue | |
| 40-49 | 2,3 – 5,3 | 2,1 – 4,9 |
| 50-59 | 2,3 – 5,3 | 2,3 – 5,7 |
| 60-69 | 2,3 – 5,6 | 2,6 – 6,1 |
| Meer as 70 | 2,3 – 5,0 | 2,5 – 5,6 |
Die belangrikste redes vir die verhoging van die konsentrasie van LDL in die bloed is: 
- voedsel met 'n hoë diervet,
- gebrek aan oefening
- oormatige liggaam gewig,
- misbruik van slegte gewoontes
- diabetes en hipertensie,
- hyperlipoproteinemia,
- versteurings in die lewer,
- ouderdomsfaktor (by vroue na 55 jaar).
Verhoogde LDL-waardes kan beïnvloed word deur langdurige vas, die neem van kortikosteroïede, androgene en swangerskap by vroue.
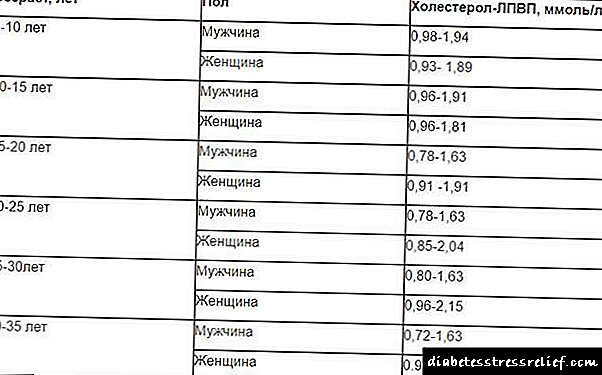
Lipoproteïene met 'n hoë digtheid
HDL (hdl) het anti-aterogene eienskappe. 'N Toename in lipoproteïene verminder die risiko van aterosklerose, isgemiese hartsiektes. Lipiede met 'n hoë digtheid word gevorm deur proteïene en vette en word in die lewer gesintetiseer. Dit verwyder oortollige cholesterol uit die weefsel en word in die vorm van galsure uit die lewer geskei. As die konsentrasie van HDL verminder word, is dit 'n hoë risiko vir aterosklerose. Die oormatige lipiedvlak belemmer die ontwikkeling daarvan.
Met 'n oorerflike geneigdheid tot hipercholesterolemie, voeding met 'n groot aantal dierlike vette, kan HDL nie oortollige cholesterol heeltemal verwyder nie. Dit word op die wande van arteries neergelê en aterosklerotiese gedeeltes vorm. Om die mate van ontwikkeling van aterosklerose te bepaal, word 'n laboratoriumstudie voorgeskryf. Die norm van lipoproteïene by vroue en mans het verskillende aanwysers.
Tabel 2. Lipoproteïene met hoë digtheid
| Ouderdom, (jare) | Norma hdl, mmol / l | |
| by mans | by vroue | |
| 20 — 29 | 0,8 – 1,8 | 0,8 – 1,9 |
| 30 — 39 | 0,8 – 1,8 | 0,8 – 2,1 |
| Meer as 40 | 0,8 – 1,81 | 0,8 – 2,2 |
'N Afname in HDL kan dui op die ontwikkeling van aterosklerose, chroniese lewerpatologieë en diabetes mellitus. Lae vlakke van hoë digtheid lipiede kan die volgende redes wees: 
- hoë liggaamsgewig
- diuretika, progestiene, ß-blokkers,
- hoë koolhidraat dieet
- rook tabak produkte.
Lipiede met 'n hoë digtheid verlaag LDL-konsentrasie. Hierdie cholesterolfraksie bevat 'n groot hoeveelheid poli-onversadigde sure. Dit reguleer die werking van die senuweestelsel. 'N Afname in HDL is 'n negatiewe faktor.
Triglycerides en VLDL
'N Ander belangrike indikator in die ontleding is die hoeveelheid trigliseriede. Dit is afgeleides van gliserol en vetsure. Die bronne van trigliseriede is vette wat saam met voedsel voorsien word. 'N Toename in trigliseriede dui op die ontwikkeling van aterosklerose, hipertensie, koronêre hartsiektes, hepatitis en verskeie ander siektes. Die konsentrasie van die indikator hang af van die ouderdom van die pasiënt.
Tabel 3. Triglycerides
| ouderdom (S) | Die vlak van trigliseriede, mmol / l | |
| by mans | by vroue | |
| 40-45 | 0,62 – 3,7 | 0,51 – 2,42 |
| 50-55 | 0,65 – 3,23 | 0,6 – 2,9 |
| 60-65 | 0,65 – 3,3 | 0,62 – 2,7 |
| Meer as 70 | 0,62 – 2,9 | 0,7 – 2,7 |
Lipiede met baie lae digtheid is die belangrikste aanduiders van aterogeniteit. Hulle vervoer trigliseriede na weefsels vanaf die lewer en ingewande. VLDLP aktiveer die vorming van sklerotiese gedenkplate. Die VLDL-norm moet tussen 0,26 en 1,04 mmol / L wees. Laboratoriumtoetse vir die inhoud van VLDL bepaal die tipe dislipidoproteïnemie en dien as aanduiding van die geheelbeeld van lipiedmetabolisme. Die chemiese metode bepaal die vlak van gliserol wat tydens hidrobreking gevorm word.
Die ensiematiese metode het voordele bo die chemiese metode. Om dit te kan doen, word trigliseriede uit die bloedserum onttrek, en die bevryde gliserien word met natriummetaperiodaat geoksideer. Vir hierdie metode word reagense gebruik: heptaan, isopropanol, gekonsentreerde swaelsuur en ander nodige reagense, sowel as 'n kalibreringsoplossing wat deel uitmaak van die pakket. Die kern van die metode om die vlak van trigliseriede te bepaal, is die diagnose van hiperlipoproteïnemie. 'N Toename in konsentrasie dui op lipiedmetabolisme-afwykings.
CHD cholesterol en voorkoming van siektes
- Stabiliseer die suikervlakke vir 'n lang tyd
- Herstel pankreas insulienproduksie
Die teenwoordigheid van koronêre hartsiektes word waargeneem as gevolg van 'n langdurige oortreding van voedingsreëls, verwaarlosing van sport en die invloed van slegte gewoontes. Dit is opmerklik dat die verouderingsproses ook 'n faktor is wat die kanse verhoog om koronêre hartsiektes te kry.
Aan die begin van die siekte is die veranderinge gering, maar mettertyd word dit vererger en word dit duidelik. In die vate self vorm vetcholesterolplaatjies wat die gang verstop, gevolglik kry die hart nie die regte voeding nie. 'N Gebrek aan tydige behandeling kan tot ernstige gevolge ontwikkel - hartaanval en beroerte.
Koronêre hartsiektes kan voorkom word deur die regte voeding, lewensstylveranderings. Slegs dit kan die siekte natuurlik nie heeltemal genees nie, maar dit is moontlik om terapie te vergemaklik. Hierdie artikel is egter baie belangrik vir die gesondheid. As 'n voorkomende maatreël is dit ook die doeltreffendste middel. Kenners het bewys dat voeding 'n belangrike rol speel in die voorkoming van aterosklerose, wat 'n voorkoms van koronêre hartsiektes is.
Die oorsaak van hartsiektes is meestal hoë cholesterol. Die liggaam produseer hierdie stof op sigself in voldoende hoeveelhede, maar met voedsel kom dit die liggaam in oormaat in.
Daar is twee soorte lipoproteïene in die bloed: lipoproteïene met 'n hoë digtheid (HDL) en lipoproteïene met 'n lae digtheid (LDL). Die eerste tipe is nuttig vir die liggaam en hoe hoër die vlak daarvan, hoe beter. Dit is byvoorbeeld in staat om die hegting van vette aan die wande van bloedvate te voorkom en die liggaam se toestand te verbeter. Die norm van die tweede tipe is ook nie skadelik nie. Hy is betrokke by spierontwikkeling en in sommige prosesse.
Maar 'n verhoogde hoeveelheid stof in die liggaam kan skade berokken. Die belangrikste is dat daar 'n balans van twee lipoproteïene in die bloed is. As dit gebreek is, moet u 'n dokter raadpleeg.
'N Groot hoeveelheid cholesterol en trigliseriede vorm gedenkplate aan die wande van bloedvate. As hulle groei, verminder hulle die voeding van organe, wat die oorsaak van aterosklerose is, aansienlik. In die meeste gevalle is hoë cholesterol te wyte aan voedingsfoute. Dit is veral die verbruik van hoë hoeveelhede dierlike vette. Om aanwysers onder beheer te hou, moet u stelselmatig 'n eksamen ondergaan. U kan aanwysers tuis meet met behulp van 'n spesiale toestel.
Koronêre hartsiektes en cholesterol
Die resultate van die studie het getoon dat so 'n siekte 4 keer meer gereeld ontwikkel as cholesterolvlakke verhoog word.
'N Afname in cholesterol lei tot 'n afname in die risiko dat dit in die helfte voorkom.
Oortredings wat betyds ontdek is, verhoog soms die kanse op 'n volledige genesing.
Volgens beskikbare mediese statistieke:
- dodelike uitkoms met hoë cholesterol (van 5,5 tot 6,0) van isgemie verdubbel,
- die risiko van patologie neem toe onder die invloed van ander faktore, soos rook, diabetes, vetsug.
Die vlak van totale cholesterol hou direk verband met die moontlikheid van koronêre arteriesiekte.
Daarom word dit aanbeveel om vanaf 20-jarige ouderdom cholesterolanalise te ondergaan. En monitor ook dieet en lewenstyl. Daar is risikofaktore wat cholesterol beïnvloed en die voorkoms van isgemie:
- Rook.
- Alkoholmisbruik.
- Ouderdom 40+
- Oormatige liggaamsgewig.
- Onbehoorlike voeding (oorheersing van dierlike vette in die dieet)
- Gebrek aan liggaamlike aktiwiteit.
- Hipercholesterolemie.
- Genetiese geneigdheid.
- Diabetes mellitus
- Hipertensie.
Ischemie kom hoofsaaklik by mans voor, hoewel dit geen uitsondering is nie. Alkohol is 'n kontroversiële kwessie: sommige kenners meen dat 'n klein dosis die HDL-vlak in die bloed verhoog, en sommige ontken die voordeel daarvan.
Een ding is bekend dat selfs 'n klein dosis alkohol die lewer kan beïnvloed, en soos u weet, is dit 'n sintetiseerder van cholesterol.
Ischemie en cholesterol is afhanklik van mekaar, daarom is dit in die teenwoordigheid van so 'n siekte belangrik om die hoeveelheid vet in die bloed te verminder, omdat die lewe van die pasiënt daarvan afhang.
Grondbeginsels van die diagnose van koronêre hartsiektes
Diagnose word gewoonlik uitgevoer deur 'n kardioloog op grond van die klagtes van die pasiënt oor die tekens wat kenmerkend van hierdie siekte is. Die basis van die diagnose is ook toetse. Daar is 'n aantal studies aan die gang, waaronder 'n studie van totale cholesterol en die verhouding lipoproteïene. In die meeste gevalle is cholesterol by IHD veel meer as normaal. Diagnostiek van bloedglukose en trigliseriede word ook uitgevoer. Op grond van die resultate van hierdie ontledings word 'n belangrike studie uitgevoer - EKG. Die doel van die studie is om die aktiwiteit van die hart op te spoor, sodat u die skending van sy werk kan opspoor.
 In kombinasie met ander metodes word die ultraklank van die hart aktief gebruik. Deur dit te gebruik, kan u die toestand van die liggaam visueel bepaal: afmetings, klepprestasie, ens. Stres-ekkokardiografie word gebruik met 'n klein fisieke las. Sy registreer miokardiale iskemie. Een van die diagnostiese metodes is 'n toets met fisieke aktiwiteit. Dit is nodig as oortredings slegs in 'n opgewekte toestand voorkom, dit kan in 'n vroeë stadium waargeneem word. Dit maak gebruik van stap-, gewigsoefeninge, trappe klim. Data word by 'n spesiale registrateur aangeteken.
In kombinasie met ander metodes word die ultraklank van die hart aktief gebruik. Deur dit te gebruik, kan u die toestand van die liggaam visueel bepaal: afmetings, klepprestasie, ens. Stres-ekkokardiografie word gebruik met 'n klein fisieke las. Sy registreer miokardiale iskemie. Een van die diagnostiese metodes is 'n toets met fisieke aktiwiteit. Dit is nodig as oortredings slegs in 'n opgewekte toestand voorkom, dit kan in 'n vroeë stadium waargeneem word. Dit maak gebruik van stap-, gewigsoefeninge, trappe klim. Data word by 'n spesiale registrateur aangeteken.
Met behulp van elektrokardiografie word die toestand van elektriese opgewondenheid en miokardiale geleidingsvermoë beoordeel. 'N Spesiale sensor word deur die slukderm geplaas en dan word die hart aangeteken. Nadat die dokter 'n diagnose gemaak het, skryf hy die medisyne voor en stel hy 'n spesiale spyskaart op.
Verpligte behandeling is die gebruik van spesiale medikasie, en dokters skryf die geneesmiddel Simvastatin dikwels voor.
Dieet vir koronêre hartsiektes
 Die vlak van totale cholesterol by IHD word gewoonlik verhoog, daarom is 'n spesiale dieet 'n belangrike reël in die behandeling. Voeding vir iskemie word georganiseer aan die hand van Tabel 10, ontwikkel uit aterosklerose. Vir die behandeling moet u by sommige reëls hou. Die dieet is gebaseer op 'n afname in die verbruik van dierlike vette, 'n afname in die inname van koolhidrate, waardeur kalorieë verlaag word, die aantal voedsel met vesel vermeerder word, die hoeveelheid groente-vette, meer-onversadigde sure vermeerder en soutinname verminder.
Die vlak van totale cholesterol by IHD word gewoonlik verhoog, daarom is 'n spesiale dieet 'n belangrike reël in die behandeling. Voeding vir iskemie word georganiseer aan die hand van Tabel 10, ontwikkel uit aterosklerose. Vir die behandeling moet u by sommige reëls hou. Die dieet is gebaseer op 'n afname in die verbruik van dierlike vette, 'n afname in die inname van koolhidrate, waardeur kalorieë verlaag word, die aantal voedsel met vesel vermeerder word, die hoeveelheid groente-vette, meer-onversadigde sure vermeerder en soutinname verminder.
Dit is ook nodig om die gebruik van suiker, konfyt, konfyt en verskillende soetgoed te verminder. Die meeste kosse wat u eet bevat dierlike vette, dus u moet slegs die gevaarlikste kos beperk. U moet weier om te eet:
- lewer,
- brein
- eiergeel
- ingemaakte olie
- vetterige varkvleis
- oesters,
- wors,
- vet,
- mayonnaise,
- vet,
- inkvis,
- makriel.
U moet ook oorweeg watter kosse in die dieet moet voorkom:
- Visgeregte en seekos. Kaviaar en inkvis is uitgesluit, maar alle soutwatervisse word toegelaat. Sulke maaltye moet ongeveer drie keer per week verbruik word. U kan ook seewier gebruik; dit is bruikbaar in alle vorme.
- 500 gram groente per dag, omdat dit die voedingsvesel vir die liggaam is.
- Koringsemels wat ryk aan pektien is.
- Vlasaad, sesamsade, omdat dit baie stowwe bevat wat nuttig is vir aterosklerose en iskemie.
- Witkool in enige vorm en met enige groente.
- Beperkte hoeveelheid aartappels.
- Aubergine, beet, rooikool.
- Lingeriebessies, viburnum, cornel, granaatjie, frambose, bloubessies, aarbeie, druiwe, sap.
- Peulgewasse, sojaprodukte verlaag cholesterol met vesel. Sojaprodukte het 'n positiewe uitwerking op die liggaam.
- Plantaardige olies.
- Suiwelprodukte met 'n lae vetinhoud.
- Brood met semels, rog.
- Pap met verskillende graan.
Dit is wenslik dat u groen tee, water met suurlemoen, 'n roosskyfsop en nog minerale water in die dieet kry.
Dieet met CHD
 As u behandel, moet u 'n spesiale dieet hou wat slegte cholesterol help verminder.
As u behandel, moet u 'n spesiale dieet hou wat slegte cholesterol help verminder.
Geregte moet korrek gekook word, groente moet gekook of gebak word, worsies en gerookte produkte hoef glad nie te wees nie. U moet ongeveer 5 keer per dag eet, maar in klein porsies.
Hierdie kos is lank ontwerp en word as gebalanseerd beskou. Die belangrikste ding is om produkte met verskillende voedingswaardes te kombineer.
Hierdie dieet het duidelike voor- en nadele.
- diversiteit,
- konstante versadiging, as gevolg van die behoud van porsies,
- normalisering van cholesterol,
- verbetering van die welstand van die pasiënt.
- dit is moeilik om by 'n dieet te hou, want dit is ongewoon
- verveeld vinnig
- As gevolg van die gebrek aan bekende produkte, is dit moeilik om op sielkundige vlak te verdra.
Dieet moet 'n konstante manier van lewe word. Ondanks die aanvanklike probleme, kan 'n mens daaraan gewoond raak.Kenners meen dat u nie op voeding kan konsentreer nie, maar u moet 'n dieet met sport kombineer. As u 'n bejaarde is, kan u uself beperk tot stap, fietsry. Dit is 'n noodsaaklike voorwaarde vir 'n suksesvolle herstel. Daarbenewens sal 'n verskeidenheid diëte u help om vinnig aan te pas by 'n nuwe dieet, en 'n gesonde leefstyl sal die duur daarvan aansienlik verhoog.
Oor koronêre hartsiektes word in die video in hierdie artikel beskryf.
- Stabiliseer die suikervlakke vir 'n lang tyd
- Herstel pankreas insulienproduksie
Simptome van koronêre hartsiektes by vroue

Baie jare sukkel onsuksesvol met hipertensie?
Hoof van die Instituut: 'U sal verbaas wees hoe maklik dit is om hipertensie te genees deur dit elke dag in te neem.
Simptome van koronêre hartsiektes by vroue is dieselfde as by mans, maar vroue is meer geneig tot hierdie siekte. IHD verskyn as die hartspier nie suurstof in die vereiste hoeveelheid ontvang nie. Teen die agtergrond van IHD kan aterosklerose van die are van die hart ontwikkel. Onderskei tussen akute en chroniese isgemiese siekte. Die gevolg van die siekte is skielike dood. Dit is belangrik om daarop te let: koronêre siekte lei dikwels tot die dood.
Soos reeds aangetoon, is koronêre hartsiektes meer algemeen by vroue. Hoekom? Dit is te danke aan die feit dat vroue geslagshormone het wat die wande van die bloedvate teen skade berokken.
Met die menopouse verswak die hormonale agtergrond - dit dui daarop dat die vrou in die toekoms kwesbaarder sal raak en geneig is tot siektes, insluitend koronêre hartsiektes.
Daar is verskillende vorme van hierdie kwaal. Elkeen van hulle verskil, afhangende van hoe uitgesproke suurstofhonger is. Soms verdwyn die siekte sonder duidelike tekens, maar tydens die bestaan daarvan vorder dit nog steeds.
Koronêre hartsiektes kan lei tot angina pectoris. In die geval van hierdie siekte, voel 'n vrou kortasem, nie net tydens liggaamlike inspanning nie, maar ook tydens spanning. Angina pectoris is 'n gevaar: die belangrikste simptoom is pyn agter die sternum.
Die volgende tipe koronêre hartsiekte word 'onstabiele angina' genoem. As angina-aanvalle toeneem, dui dit daarop dat die siekte vorder. Dit is die moeite werd om te weet: angina pectoris met sy manifestasies kan 'n hartaanval wees. Met isgemiese siekte is 'n verdraaiing van die hartritme moontlik, dan word die siekte chronies. Hartinfarkt lei tot die dood van 'n sekere deel van die hartspier.
Hierdie aanval vind plaas as gevolg van die skeiding van die gedenkplaat van die wande van die slagaar, dit kom ook voor as die slagaar geblokkeer word. Skielike dood behels hartstilstand as gevolg van die feit dat suurstof nie sy spiere binnedring nie. Dikwels vind 'n skielike hartdood plaas na 'n wanfunksie van die groot arterie. Al bogenoemde simptome en vorme van koronêre hartsiektes kan mekaar “oorvleuel”, wat die situasie verder vererger. IHD kan voorkom teen die agtergrond van aritmie.
CHD ontwikkeling
Die hart is nodig om bloed te pomp, maar hierdie orgaan benodig ook bloedtoevoer. Die hartspier word die miokardium genoem. Sy ontvang bloed wat deur die are gaan. Hierdie arteries word in verskillende kleintjies verdeel - hulle lewer voedingstowwe aan spesifieke dele van die hart. As die lumen van die arteries vernou, ondervind 'n sekere gebied van die hart suurstofhonger. Voedingstowwe kom nie daarby nie, daarom ontwikkel koronêre hartsiektes. Koronêre arteriesiekte kom gereeld voor as gevolg van aterosklerose van die arteries.
In so 'n situasie word cholesterolplaatjies op hul mure neergesit, en die lumen van die slagaar vernou. Dus gaan bloed baie sleg in die hart. Aanvanklik kan iemand normaal asemhaal, maar met harde of lae fisieke inspanning voel hy pyn agter die borsbeen. Hoe meer die ruimte van die kransslagare geblokkeer word, hoe meer ly die hart. Met so 'n siekte word die hartspier se metabolisme vererger, en die pyne verskyn reeds in rus. Teen die agtergrond van simptome van angina pectoris kan chroniese hartversaking voorkom.
As die lumen van die slagaar heeltemal toemaak, vind miokardiale infarksie plaas, wat tot hartstilstand en dood lei. Die mate van skade aan die hartspier hang af van hoe presies die verstopping plaasgevind het. As 'n groot slagaar verstop is, word die funksies van die hart baie versteur: die gevolge daarvan kan onomkeerbaar wees. Die gevaarlikste is 'n skerp verstopping van die kransslagader - dit lei tot die dood.
Wat is die tekens van koronêre hartsiektes? Die eienaardigheid van die siekte is dat dit asimptomaties kan wees. In hierdie situasie word die siekte deur 'n uitgebreide ondersoek bepaal. Daar is verskeie tekens van koronêre hartsiektes: in baie gevalle ervaar iemand pyn in die agterkant van die sternum. Aangename sensasies kom in die nek en arms voor. 'N Siek persoon ervaar kortasem tydens normale loop, dit word moeilik vir hom om op te staan.
Die aritmiese vorm veroorsaak kortasem en 'n sterk hartklop, onderbrekings in die hartwerk word ook waargeneem. Miokardiale infarksie lei tot erge pyn agter die sternum. Dit lyk soos 'n aanval van angina pectoris, maar is ernstiger. In die geval van sulke pyn help konvensionele middels nie.
Dit is belangrik om daarop te let dat die verloop van hartsiektes onomkeerbaar is. Wetenskaplikes het nog nie medisyne ontwikkel wat IHD heeltemal kan genees nie. Moderne behandelingsmetodes word gebruik om die siekte te beheer en die gevolge daarvan te voorkom.
Die gevolge
Simptome van hartskade het 'n duidelike verhouding met die niere, brein en pankreas. Met 'n asimptomatiese verloop, kan die cholesterolvlak in die liggaam verhoog word. Dit beïnvloed die toestand van bloedvate. Maar die lumen van die vaartuie kan nog steeds redelik wyd wees. Diabetes mellitus en verhoogde cholesterol lei dikwels tot koronêre siekte: cholesterolplaatjies in die liggaam groei meer as 50% van die lumen.
Ons lesers het ReCardio suksesvol gebruik om hipertensie te behandel. Aangesien die produk gewild is, het ons besluit om dit onder u aandag te bring.
As die hartspier opgeknap word, verander die struktuur daarvan, dit lei tot hartversaking. Pasiënte ervaar 'n geleidelike toename in simptome as die siekte nie betyds behandel word nie. By vroue en mans kom daar kortasemheid voor, en pyn agter die sternum kom voor. In 'n gevorderde stadium is die pyn baie ernstig. Kongestiewe hartversaking word waargeneem. Moontlike opeenhoping in die longe en 'n sterk toename in druk. Met die gevorderde vorm van koronêre hartsiektes, voel 'n persoon pyn selfs agter die sternum. In hierdie stadiums word gevaarlike gevolge geopenbaar: miokardiale infarksie of hartstilstand.
Daar is geen kuur vir CHD nie. Die pasiënt moet voorgeskrewe medisyne dwarsdeur die lewe neem en in alles aan gesonde beginsels voldoen. Dit is belangrik om vroegtydig met die behandeling te begin. Dit sal dus moontlik wees om gevaarlike komplikasies te vermy en die lewensgehalte te verbeter. Dit is nodig om rasioneel te eet, net te slaap, maar die belangrikste ding is om van slegte gewoontes te vergeet! Boonop moet bloedglukose genormaliseer word. U kan nie toelaat dat die liggaam hoë cholesterol het nie. Om koronêre hartsiektes te voorkom, moet u 'n gesonde lewenstyl lei.
Oorsake, tekens en behandeling van angina pectoris-spanning 3 FC
Kardiovaskulêre siektes is een van die belangrikste faktore wat die sterftesyfer beïnvloed. Die dodelike uitkoms is hoofsaaklik te wyte aan koronêre hartsiektes (CHD). Die algemene vorm daarvan is angina pectoris, wat op sy beurt ook 4 grade van erns het.
- Die wese en tipologie van die vorms van die siekte
- Hoe ontwikkel die siekte?
- Diagnose van die siekte
- Ambulans tydens 'n aanval
- Siekte behandeling
Die wese en tipologie van die vorms van die siekte
Die hart, die hoofspier van die liggaam, ontvang voeding deur die vloei van suurstof en voedingstowwe deur die are. Die daaglikse vereiste kan toeneem as iemand 'n sekere fisieke aktiwiteit doen. Gevolglik neem die vloei van bloed na die hooforgaan toe.
Die hart- en kransslagare wat die hart “dien” kom van die aorta. As dit nie normaal is nie, word die bloedvloei benadeel. En dit beteken dat 'n sekere deel van die hartspier minder suurstof en die nodige stowwe vir normale funksionering sal ontvang.
Hierdie tekort word ischemie genoem. As hierdie toestand langer as 30 minute duur, begin kardiomyosiete in die hart sterf, wat miokardiale infarksie behels. Patologie kan geaktiveer word as u die toelaatbare vlak van liggaamlike aktiwiteit oorskry en gepaard gaan met pyn.
Daar is 4 funksionele klasse van die siekte (FC). Die belangrikste kriterium vir differensiasie is die erns van die vorm en die toelaatbaarheid van fisieke aktiwiteit:
- FC 1 is 'n relatiewe ligte siekte waarin matige oefening toegelaat word. 'N Aanval is slegs moontlik in geval van uiterste liggaamlike spanning.
- FC 2 behels die beperking van fisieke aktiwiteit. Hierdie klas bevat pasiënte wie se anginaanval na 500 m begin of wanneer hulle met die trappe op die tweede verdieping klim. Daarbenewens word pasiënte nie aanbeveel om in koue en winderige weer te loop nie, aktiwiteit onmiddellik nadat hulle uit die slaap wakker geword het, of emosionele oormatige spanning. Dit alles kan ook 'n agteruitgang in die welstand veroorsaak.
- FC 3 beperk 'n persoon aansienlik ten opsigte van fisieke aktiwiteit. 'N Aanval kan lei tot 'n gemiddelde snelheid van 100-500 m en trappe klim om te span.
- FC 4 is die ernstigste vorm. Dit is 'n gestremdheid waarin aanvalle kan voorkom, selfs as u stil is.
Dit is ook opmerklik dat pasiënte met 'n vorm van 'n FC 3-siekte in die reël hul vermoëns kan beheer. Hulle kan ook die benadering van aanvalle voorspel. Dit help om hulle vooraf te neutraliseer en verminder die intensiteit tot niks.
Hoe ontwikkel die siekte?
Vaskulêre skade kan diabetes mellitus, cholesterolafsettings en ander oorsake veroorsaak, waardeur sogenaamde gedenkplate op die wande van die are vorm. Dit vernou die gang in die vate en beïnvloed normale bloedsomloop.
Die aanval van koronêre hartsiekte by angina pectoris met FC 3 of 4 gaan meestal gepaard met erge pyn. Maar soms kan dit slegs beperk word deur erge asemhaling, hoes en swakheid. Die belangrikste kenmerk van die siekte: wanneer 'n krisis voorkom, kan u altyd die begin en einde bepaal.
Die pyn kan versprei in die omgewing aan die linkerkant van die liggaam, agter die sternum. Soms gryp dit die linkerhand, kakebeen of skouerblad vas. In hierdie geval ervaar die pasiënt sensasies van druk en sametrekking in die hartgebied. Met FC 3 of 4 kan die pyn gepaard gaan met die bogenoemde simptome - kortasem, hoes, ens.
Tydens 'n aanval voel 'n persoon as 'n reël 'n kenmerkende pyn. Dit kan met niks verwar word nie en kan nie oorkom word as daar nie geskikte medisyne beskikbaar is nie. Gelukkig is beslagleggings gewoonlik kort en breek dit dikwels onverwags af, op die hoogtepunt van frustrasie. Die siekte is eerstens gevaarlik, met 'n groter kans om miokardiale infarksie te verdien.
Gewoonlik duur 'n aanval met FC 3 of 4 ongeveer 3-5 minute, maar by sommige pasiënte kan dit aansienlik vertraag word. In veral verwaarloosde gevalle of na ernstige oorbelasting, kan die intensiteit van pyn by 'n pasiënt golfagtig wees, wat wissel van ernstig tot oormatig. In hierdie geval moet u onmiddellik 'n ambulans ontbied, aangesien konvensionele neutraliseerders nie die krisis kan stop nie.
Dit is ook opmerklik dat, afhangende van die voorspelbaarheid en aard van die aanvalle, angina pectoris in FC 3 of 4 stabiel en onstabiel is:
- Die stabiele vorm dui daarop dat die pasiënt die aanvang van 'n krisis kan voorspel. Hy weet vir seker dat as hy nie 'n sekere norm van fisieke aktiwiteit oorskry nie, hy pyn sal kan vermy. In hierdie geval is dit maklik om die siekte te beheer. Die belangrikste ding is om vooraf die omvang van wat toegelaat word te definieer en u vermoëns te bereken.
- In die geval van 'n onstabiele vorm, kan aanvalle begin sonder redes en voorvereistes. Die verleiding van die siekte lê ook daarin dat konvensionele medisyne miskien nie help nie.
Vorms van die siekte bepaal grotendeels die verloop van diagnose en behandeling, wat aan die pasiënt voorgeskryf sal word.
Diagnose van die siekte
Vanweë die spesifieke kliniese beeld, is die diagnose van koronêre arteriesiekte nie baie moeilik vir spesialiste nie. 'N Kardioloog kan die siekte bepaal op grond van pasiëntklagtes. Die diagnose is selfs meer waarskynlik as een van die familielede se familie aan sulke aanvalle ly in die vorm van FC 3 of 4.
Om die siekte te bevestig, word 'n reeks ondersoeke volgens instrumentele metodes gebruik.
Holter monitering
Dit sluit in:
- elektrokardiogram,
- Holter EKG monitering
- stresstoetse
- Ultraklank van die hart,
- biochemiese bloedtoets,
- miokardiale skintigrafie,
- koronêre angiografie.
Die mees algemene en bekostigbare diagnostiese metode is 'n elektrokardiogram. Om akkurater inligting te bekom, word dit aanbeveel om dit direk tydens 'n aanval te doen.
Holter-monitering behels 'n reeks EKG's waarvan die resultate deur die loop van die dag met behulp van 'n spesiale apparaat opgeteken word. Terselfdertyd is die pasiënt in sy gewone modus besig. Hy skryf die moniteringlesings in sy dagboek neer.
Die ultraklank van die hart onthul abnormaliteite in die werking van die klepapparaat en miokardiale kontraksies, wat gewoonlik iskemie van die hartspier vergesel.
'N Biochemiese bloedtoets word gebruik om die toestand van bloedvate te diagnoseer. In die besonder word daar gekyk na cholesterol en die mate van aterosklerotiese letsel, wat u toelaat om die mate van bloedvloeiintensiteit te bepaal.
Ambulans tydens 'n aanval
Angina pectoris is 'n chroniese siekte. Daarom is 'n volledige genesing nie altyd moontlik nie en slegs deur chirurgiese ingryping.
Maar eerstens moet die pasiënt en sy onmiddellike omgewing leer hoe om noodhulp vir aanvalle te bied.
Nitroglycerien en preparate daarop is die belangrikste middel om die krisis te stop. By die eerste simptome moet die pasiënt een tablet onder die tong plaas en oplos. As die aanval sterk is, kan u net twee gee. Dit is beter as die mondholte taamlik nat is. Die maksimum dosis, 5 tablette, word in uiters ernstige gevalle geneem, as dokters nie hulp nodig het nie.
Ons lesers het ReCardio suksesvol gebruik om hipertensie te behandel. Aangesien die produk gewild is, het ons besluit om dit onder u aandag te bring.
In plaas van tablette, kan u ook 'n bespuiting gebruik. Die resultate van die werking van nitroglycerien kan binne 'n paar minute gesien word.
Soms probeer hulle die aanval met behulp van validol stop. Dit is 'n ernstige fout, omdat hierdie medisyne nie net help nie, maar ook ernstige gesondheidskade kan berokken.
Maar ander kan eenvoudige metodes gebruik om die verloop van die krisis te vergemaklik. Hiervoor is dit noodsaaklik om die toestand van die pasiënt soveel as moontlik te stabiliseer, fisies sowel as moreel:
- 'n persoon moet toegelaat word om te staan en asem te haal as die aanval veroorsaak word deur intense fisieke inspanning,
- as stres die oorsaak is, moet die pasiënt gerusgestel word,
- Dit is belangrik om aan 'n persoon 'n sittende of half sittende posisie te gee, sowel as 'n invloei van vars suurstof,
- die liggaam moet bevry word van enige dringende voorwerpe, insluitend van die band, kraag, oortollige buiteklere,
- Warm water kan op u voete geplaas word.
Siekte behandeling
Aspirien moet vir terapeutiese doeleindes gebruik word. Die middel verminder die viskositeit van die bloed en vergemaklik die vloeistof daarvan in die vate.Vir dieselfde doel word aanbeveel om die volgende te ontvang:
- beta-blokkers,
- kalsium antagoniste
- gemengde werking anti-adrenergiese middels,
- vasodilatore.
As 'n reël word kalmeermiddels ook by die terapie ingesluit. Dit is belangrik om te verstaan dat die behandeling onder toesig van 'n kardioloog moet wees. In die teenwoordigheid van hierdie diagnose is dit ook die moeite werd om verskeie nuttige gewoontes aan te leer:
- Dra altyd 'n pakkie nitroglycerien of bespuiting. U kan ook medisyne by die werk en tuis maak.
- Voordat 'n moontlike fisiese of emosionele oorbelasting plaasvind, moet u eers 'n tablet onder die tong plaas.
- Handhaaf 'n voedingskultuur en handhaaf 'n regimen. Die toestand van die vaartuie hang direk hiervan af. Hoe meer cholesterol op hul mure neergelê word, hoe erger is die bloedvloei en voeding van die hartspier, en hoe langer en meer intens sal die aanvalle duur.
- Monitor die toestand en woon gereeld algemene eksamens by. Dit is 'n voorvereiste om beslagleggings tot die minimum te beperk. Om aan vetsug, gevorderde diabetes mellitus of ander kardiovaskulêre siektes te ly, is baie moeilik om van die siekte ontslae te raak.
- Beweeg so ver as moontlik. Met angina pectoris is FC 3 sport en intensiewe stap verbied. Nietemin word dit toegelaat om stadig te beweeg, onafhanklik aankope te doen of te loop. Voorheen moet u norm vir liggaamlike aktiwiteit met 'n spesialis bespreek word.
Dit is nodig om vetterige kos te rook en te ooreet. As alle voorkomende en terapeutiese maatreëls nie help om die volle herstel te bewerkstellig nie, kan die pasiënt 'n indringende ingryping aanbeveel. Dit kan 'n omseiloperasie of plastiese koronêre arteries wees. So 'n radikale behandeling is van toepassing indien angina-aanvalle in die vorm van FC 3 of 4 'n werklike bedreiging vir die lewe van die pasiënt vorm.
Moenie aan 'n siekte begin wat 'n parallelle ontwikkeling van kardiovaskulêre afwykings kan veroorsaak nie: tagikardie, ernstige vorme van aritmie, hartaanval. In die reël vorder komplikasies en lei dit tot gestremdheid.
- as u kommentaar lewer, aanvaar u die gebruikersooreenkoms
- aritmie
- aterosklerose
- Spatare
- varicocele
- Wene
- aambeie
- hipertensie
- hipotensie
- diagnose
- distonie
- belediging
- Hartaanval
- ischemie
- bloed
- bedrywighede
- hart
- vaartuie
- Angina pectoris
- tagikardie
- Trombose en tromboflebitis
- Harte tee
- Gipertonium
- Drukarmband
- Normalife
- VFS
- Asparkam
- detraleks
Bloedtoetse, aanvullende studies
Verskeie bloedtoetse help om te identifiseer of die pasiënt koronêre hartsiektes het, of as die risiko groot is om dit te ontwikkel. Dit is noodsaaklik om nie net 'n algemene bloedtoets uit te voer nie, maar ook 'n reeks biochemiese toetse om afwykings van sleutelaanwysers te identifiseer. Afwykings van aanwysers van die norm in bloedtoetse dui egter nie altyd op die teenwoordigheid van die siekte nie. Om die bloedtoets so akkuraat moontlik te maak, moet u vooraf met u dokter die voorbereiding vir die toetse en sekere beperkings voor die dag van bloedskenking bespreek.
Mag opgedra word:
- 'N bloedtoets om die elemente, die vlak van hemoglobien en ESR te bereken,
- Plasmalipiedprofiel,
- Bloedtoetse wat spesifieke merkers identifiseer wat dui op die risiko van vordering van koronêre hartsiektes,
- Bepaling van bloedsuiker, nie net op 'n leë maag nie, maar ook met 'n vrag,
- Plasma-elektrolietvlakke,
- Identifisering van sekere ensieme en plasmaproteïene,
- 'N Bloedtoets om stollingsfaktore te bepaal, veral vir pasiënte wat antikoagulantia en plaagdoders gebruik.
Lipiedprofiel: cholesterol en addisionele komponente

Bloedmonsters wat geneem is uit die aakblok, meet die hoeveelheid plasmalipiede of verwante stowwe. Spesialiste assosieer hoë konsentrasies totale cholesterol met die provokasie van kardiovaskulêre siektes. Cholesterol is 'n lipofiele alkohol, 'n vetterige stof wat deur die lewer geproduseer word of saam met sekere kosse kom. Die liggaam het cholesterol nodig om die gesondheid van alle selle te handhaaf. Maar die buitensporige konsentrasies daarvan lei tot hartsiektes.
Ideale waardes vir mense van 20 jaar en jonger is 2,9-5,1 mmol / L, en vir mense ouer as 21 jaar hoogstens 5,5-5,8 mmol / L. 'N Toename in cholesterolkonsentrasie vind met ouderdom plaas, maar daar is grense waarbinne die risiko van patologieë skerp toeneem.
Die ontleding kan te eniger tyd uitgevoer word, selfs sonder vooraf vas. As cholesterol egter gedefinieer word as deel van die algehele lipiedprofiel, is dit die moeite werd om 12 uur lank te eet en te drink (behalwe water) voordat u bloed gee. Om die akkuraatste resultate te verkry, moet daar minstens twee maande verloop na 'n hartaanval, chirurgie, ernstige infeksies, beserings of geboorte.
Lipoproteïene met hoë of lae digtheid: rol in die siekte
Hoë konsentrasies van lae-digtheid lipoproteïene, gedefinieer in die bloed, staan bekend as 'goeie' cholesterol. Dit word gewoonlik geassosieer met 'n verminderde risiko van vaskulêre letsels, asook die ontwikkeling van hartsiektes. Baie navorsers glo dat HDL “oortollige” cholesterol bind en dit uit plasma verwyder.
Hul vlak moet nie laer wees as 1,6 mmol / l nie, en hoe hoër die konsentrasie van HDL, hoe beter vir die pasiënt.
Lae-digtheid lipoproteïene wat in plasma sirkuleer, word dikwels 'slegte' cholesterol genoem. Spesialiste assosieer hoë vlakke van hierdie molekules met die uitlok van kardiovaskulêre patologieë, insluitend koronêre hartsiektes, die komplikasies daarvan (beroertes of hartaanvalle) en skielike dood. Afname in LDL-fraksie word beskou as die hoofdoel in die behandeling van medisyne (statiene), wat die konsentrasie van cholesterol verlaag.
Die teikenwaardes vir koronêre hartsiektes is soos volg:
- Minder as 1,8 mmol / l vir pasiënte met hart- of bloedvaatprobleme en mense wat buitengewoon groot risiko's het om kardiovaskulêre siektes te vorm,
- Minder as 2,5 mmol / L vir mense met 'n hoë risiko vir hartsiektes, maar sonder simptome
- Minder as 3,4 mmol / l vir gesonde mense wat in die toekoms lae risiko's het om koronêre hartsiektes op te doen.
Voordat u bloed skenk om hierdie aanwysers te bepaal, is 'n weiering om 8-12 uur te eet en te drink (behalwe water). Daar moet meer as 2 maande verloop vanaf geboorte, operasies of hartaanval, ernstige beserings, sodat die ontleding so akkuraat moontlik is.
Bloed trigliseriede: waarom bepaal dit?

Hoë konsentrasies bloed trigliseriede hou verband met hartsiektes en vaskulêre skade. Bloed bevat verskillende konsentrasies trigliseriede op verskillende tydperke, afhangende van die alkohol en vetterige voedsel wat ingeneem is, en die oortollige lekkergoed in die dieet. Die patologiese redes vir die hoë vlak van hierdie molekules kan wees vetsug en skildklier siekte, lewerskade.
Die teikenwaarde om na te streef is minder as 1,69 mmol / L. Om die ontleding so akkuraat moontlik te maak, moet bloed geneem word na 'n 12-uur-vas (u kan slegs water drink).
Bloedsuikerkonsentrasies: waarom bepaal dit?
Dit is belangrik om die bloedsuiker te bepaal, wat streng op 'n leë maag uitgevoer word. Verhoogde vlakke dui op diabetes of toestande wat verband hou met 'n verminderde glukosetoleransie. Daarmee absorbeer die liggaam nie glukose goed nie as gevolg van probleme met die sintese of funksionering van insulien, veral met vetsug.
- Bloedsuiker minder as 5,5 mmol / L is 'n normale waarde,
- Van 5,6 tot 6,9 mmol / L - dit is 'n verhoogde bloedsuiker, dit word vandag beskou as verswakte glukosetoleransie, wat voorheen 'prediabetes' genoem is. Pasiënte wie se bloedsuiker binne hierdie perke fluktueer, verhoog die risiko om diabetes te ontwikkel, benodig hulle 'n dieet, die regstelling van lewenstyl en fisieke aktiwiteit.
- Oorskryding van meer as 7,0 mmol / L in twee of meer vastende bloedmonsters dui op die ontwikkeling van diabetes.
Hemoglobien A1c (glycated) toon die pasiënt se gemiddelde glukosevlak die afgelope 2-3 maande. 'N Toename in gesmelte hemoglobien onthul beide prediabetes en klinies beduidende diabetes mellitus.
Daar word geglo dat pasiënte met diabetes meer waarskynlik aan koronêre hartsiektes ly. Dit beteken dat hulle 'n groter risiko vir hartaanval het. Wêreldwye voorkomende maatreëls om die risiko van koronêre vatsiekte te verminder, is onder meer die verlaging van LDL-vlakke, dieet, oefening, en noukeurige aandag aan bloeddruk.
Kenners wys daarop dat pasiënte met HgbA1c-vlakke van 5,7% tot 6,4% 'n verhoogde risiko het om diabetes te ontwikkel (d.w.s. hulle diagnoseer prediabetes), dit kan lewensstylveranderinge vir hulle voordelig wees. HgbA1c vlakke groter as of gelyk aan 6,5% dui op diabetes.
Bloed vir hierdie studie kan te eniger tyd versamel word sonder vooraf voorbereiding en honger.
Met miokardiale infarksie Edit
Die mees morfologiese veranderinge in die hart met miokardiale infarksie en kardiosklerose na infarksie. 'N Foto van aterosklerotiese letsels (of trombose) van die arteries van die hart, wat gewoonlik aangetref word in die proksimale afdelings van die groot koronêre arteries, is algemeen by alle kliniese vorme van koronêre hartsiektes. Dikwels word die anterior interentrentrikulêre tak van die linker kransslagaar aangetas, minder gereeld die regterkarsslagaar en die koevertvertakking van die linker kransslagaar. In sommige gevalle word stenose van die stam van die linker-arterie opgespoor. In die poel van die aangetaste arterie word miokardiale veranderinge dikwels bepaal, wat ooreenstem met die iskemie of fibrose, mosaïekveranderings is kenmerkend (die aangetaste gebiede grens aan die onaangeraakte gebiede van die miokardium), met volledige verstopping van die lumen van die kransslagaar in die miokardium, as 'n reël, word 'n post-infarksie litteken gevind. In pasiënte na hartvaatinfarkt kan hart aneurisme, perforasie van die interventrikulêre septum, skeiding van die papillêre spiere en akkoorde, en intra-hart trombi opgespoor word.
Met angina pectoris
Daar is geen duidelike korrespondensie tussen die manifestasies van angina pectoris en anatomiese veranderinge in die kroonslagare nie, maar dit is aangetoon dat aterosklerotiese gedenkplate met 'n gladde oppervlak bedek met endotelium meer kenmerkend is vir stabiele angina pectoris, terwyl plakkies met ulserasie, skeuring en vorming meer gereeld voorkom in progressiewe angina pectoris. pariëtale trombi.
Om die diagnose van koronêre hartsiektes te regverdig, is dit nodig om die kliniese vorm daarvan te bepaal (vanaf die nommer wat in die klassifikasie aangebied word) volgens algemeen aanvaarde kriteria vir die diagnose van hierdie siekte. In die meeste gevalle is die erkenning van angina pectoris of miokardiale infarksie die sleutel tot die diagnosering - die algemeenste en mees tipiese manifestasies van koronêre hartsiektes, is ander kliniese vorme van die siekte minder algemeen in die alledaagse mediese praktyk, en die diagnose daarvan is moeiliker.
Skielike kransdood
Daar word vermoed dat skielike sterftes (primêre hartstilstand) geassosieer word met elektriese miokardiale onstabiliteit. Skielike dood word beskou as 'n onafhanklike vorm van koronêre hartsiekte as daar geen rede is om 'n diagnose te maak van 'n ander vorm van koronêre hartsiektes of 'n ander siekte nie: die dood wat voorgekom het in die vroeë fase van miokardiale infarksie, is nie in hierdie klas opgeneem nie en moet beskou word as die dood as gevolg van hartsinfarkt. As herlewingsmaatreëls nie uitgevoer is of onsuksesvol was nie, word primêre hartstilstand as 'n skielike koronêre dood geklassifiseer. Laasgenoemde word gedefinieer as die dood wat plaasvind in die teenwoordigheid van getuies onmiddellik of binne 6 uur na die aanvang van 'n hartaanval.
Angina pectoris Edit
Angina pectoris as 'n vorm van manifestasie van IHD word verdeel in:
- Stabiele angina pectoris (wat die funksionele klas aandui).
- Koronêre sindroom X
- Vasospastiese angina pectoris
- Onstabiele angina
- progressiewe angina
- eerste-kom angina
- vroeë infarksie angina
Angina pectoris Edit
Angina pectoris word gekenmerk deur kortstondige episodes van borspyn wat veroorsaak word deur fisiese of emosionele spanning of ander faktore wat lei tot verhoogde metaboliese behoeftes van die miokardium (verhoogde bloeddruk, tagikardie). In gewone gevalle van angina pectoris straal gewoonlik borspyn (swaar, brandend, ongemak) wat tydens fisiese of emosionele spanning voorkom, uit na die linkerarm, skouerblad. Die lokalisering en bestraling van pyn is selde atipies. 'N Aanval van angina pectoris duur 1 tot 10 minute, soms tot 30 minute, maar nie meer nie. Die pyn stop gewoonlik gewoonlik nadat die las gestaak is of 2-4 minute na die sublinguale inname (onder die tong) van nitroglycerien.
Eers na vore gekom angina pectoris is uiteenlopend in manifestasies en prognose, en daarom kan dit nie betroubaar toegeskryf word aan die kategorie angina pectoris met 'n sekere kursus sonder die resultate van die monitering van die pasiënt in dinamika nie. Die diagnose word vasgestel in die periode tot 3 maande vanaf die datum van die pasiënt se eerste pynaanval. Gedurende hierdie tyd word die verloop van angina pectoris bepaal: die konvergensie daarvan tot niks, die oorgang na stabiel of progressief.
Die diagnose stabiele angina spanning word bepaal in gevalle van 'n bestendige manifestasie van die siekte in die vorm van 'n natuurlike voorkoms van pynaanvalle (of EKG-veranderinge wat die aanval voorafgaan) op 'n vrag van 'n sekere vlak vir ten minste 3 maande. Die erns van stabiele angina pectoris kenmerk die drempelvlak van fisieke inspanning wat deur die pasiënt verdra word, wat die funksionele klas van sy erns bepaal, word in die geformuleerde diagnose aangedui.
Progressiewe angina pectoris Stres word gekenmerk deur 'n relatiewe vinnige toename in die frekwensie en erns van pynaanvalle, terwyl die oefeningsverdraagsaamheid verminder word. Aanvalle vind in rus of met 'n mindere vrag plaas as vroeër, dit is moeiliker om met nitroglycerien te stop (dit is dikwels nodig om 'n enkele dosis te verhoog), soms word dit slegs gestop deur die gebruik van verdowingsmiddels.
Spontane angina verskil van angina pectoris deurdat pynaanvalle voorkom sonder 'n sigbare verband met faktore wat lei tot verhoogde metaboliese behoeftes van die miokardium. Aanvalle kan met rus ontwikkel sonder duidelike uitlokking, dikwels snags of in die vroeë oggendure, het soms 'n sikliese karakter. Volgens die lokalisering, bestraling en duur, doeltreffendheid van nitroglycerien, is aanvalle van spontane angina weinig anders as aanvalle van angina pectoris.
Variant angina pectoris, of Prinzmetal angina, dui gevalle aan van spontane angina pectoris, gepaard met kortstondige EKG-verhogings van die ST-segment.
Hartsinfarkt Edit
So 'n diagnose word gemaak in die teenwoordigheid van kliniese en (of) laboratorium (veranderinge in ensiemaktiwiteit) en elektrokardiografiese data wat aandui dat die voorkoms van 'n fokus van nekrose in die miokardium, groot of klein, voorkom. As die pasiënt nie so gou as moontlik in die ICU opgeneem word nie, kan ernstige komplikasies ontstaan, en 'n dodelike uitkoms is waarskynlik.
Groot fokus (transmuraal) miokardiale infarksie word geregverdig deur patognomoniese EKG-veranderinge of 'n spesifieke toename in die aktiwiteit van ensieme in serum (sekere breuke van kreatienfosfokinase, laktaatdehidrogenase, ens.) selfs met 'n atipiese kliniese beeld. Die genoemde ensieme is ensieme van redoksreaksies. Onder normale omstandighede word hulle slegs binne die sel aangetref. As die sel vernietig word (byvoorbeeld met nekrose), word hierdie ensieme vrygestel en in die laboratorium bepaal.'N Toename in die konsentrasie van hierdie ensieme in die bloed tydens miokardiale infarksie word resorpsie-nekrotiese sindroom genoem.
Die transmurale tipe hartaanval verskil van ander in die mate van skade aan die hartspier. As slegs die middelste laag van die hartspier (miokardium) by 'n normale hartaanval beïnvloed word, word die oordraglaag beskadig in beide die buitenste en binne lae - die epikardium en endokardium. nie-gesaghebbende bron?
Die diagnose klein fokuspunt Miokardiale infarksie word gediagnoseer met veranderinge in die ST-segment of T-golf wat dinamies ontwikkel sonder patologiese veranderinge in die QRS-kompleks, maar in die teenwoordigheid van tipiese veranderinge in ensiemaktiwiteit. In teenstelling met 'n groot fokuspunt (transmurale) hartaanval, kan die voorkoms van klein fokusse nekrose nie die voortplanting van die opwindingspuls regdeur die hart versteur nie.
Postinfarksie kardiosklerose
'N Aanduiding van post-infarksie kardiosklerose as 'n komplikasie van koronêre hartsiekte word op die diagnose gemaak, nie vroeër as twee maande na die voorkoms van miokardiale infarksie. Die diagnose van kardiosklerose na die infarksie as 'n onafhanklike kliniese vorm van koronêre hartsiektes word bepaal indien angina pectoris en ander vorme van koronêre hartsiekte waarvoor klassifikasie voorsiening maak, afwesig is, maar daar is kliniese en elektrokardiografiese tekens van fokale miokardiale sklerose (aanhoudende ritme, geleidingsversteurings, chroniese hartversaking, tekens van mikikardiale veranderinge in die miokardium) EKG). As daar geen elektrokardiografiese tekens van 'n hartaanval in die langtermynperiode van die pasiënt se ondersoek is nie, kan die diagnose geregverdig word deur die mediese dokumentasie wat verband hou met die periode van akute miokardiale infarksie. Die diagnose dui op die teenwoordigheid van chroniese aneurisme van die hart, interne miokardiale breuke, disfunksie van die papillêre spiere van die hart, intrakardiale trombose, bepaal die aard van geleiding en hartritmestoornisse, die vorm en stadium van hartversaking.
Aritmiese vorm Wysig
Hartritmieë of tekens van linkerventrikulêre hartversaking (in die vorm van dyspnee-aanvalle, hartasma, pulmonale edeem) kom voor as ekwivalente van aanvalle van inspanningsangina of spontane angina. Diagnose van hierdie vorms is moeilik en word uiteindelik gevorm op grond van die totale resultate van elektrokardiografiese studies in monsters met 'n las of tydens monitorwaarneming en data uit selektiewe koronêre angiografie.