Kenmerke van verpleegsorg vir pasiënte met diabetes
Wanneer u pasiënte met diabetes mellitus versorg, is dit noodsaaklik om 'n voldoende verhouding tussen voldoende fisieke aktiwiteit, koolhidrate in die liggaam en die hoeveelheid insulien (of suikerverlagende tablette) waar te neem.
U kan die inname van koolhidrate verminder en algehele beheer oor die inname van kalorieë uitoefen deur dieetterapie in te voer, hoewel dit eerder 'n ekstra metode is.
By enige tipe diabetes is dit belangrik om u bloedsuiker te bepaal.
In die eerste soort word dit meer gereeld gedoen: soggens een keer per week, en soos nodig voor elke maaltyd en twee uur daarna. In die tweede tipe word suikervlakke verskeie kere per maand gemeet. Dit is beter om dit met 'n glukometer te doen.
Dit is ook belangrik om die suikerinhoud in die urine te bepaal. Doen dit met behulp van toetsstrokies. Alle data moet in die dagboek van die pasiënt se waarnemings verskyn, met die datum, tyd, name van voorgeskrewe medisyne, met vermelding van die dosis verbruik.
Wanneer subkutane toediening van insulien voorgeskryf word, moet sekere reëls nagekom word. Dus, inspuitings word aan die regter- en linkerkant van die buik, aan die buitekant van die arm bokant die elmboog, aan die buitenste en binne dye gedoen. Probeer die inspuitingsarea gereeld verander met gereelde insulien. Met die gelyktydige toediening van twee soorte insulien, moet u 'n afsonderlike spuit vir elke en 'n aparte inspuitplek gebruik. Na die bekendstelling is dit nodig om die pasiënt te vra om effens te beweeg, sodat insulien vinniger in die bloed kan binnedring. 'N Halfuur na die inspuiting moet die pasiënt eet.
By die versorging van pasiënte met diabetes, moet spesiale aandag gegee word aan persoonlike higiëne. Hierdie aandag word verdubbel as die pasiënt bedlêend is. Dit is noodsaaklik om druksere volledig te voorkom, was die pasiënt na elke fisiologiese toediening, want hoë bloedsuiker irriteer die vel baie en veroorsaak jeuk. Na die was, word die vel droog afgevee en met poeier behandel.
By diabetes mellitus verdien tandeborsel spesiale aandag, wat uitgevoer moet word met 'n spesiale pasta met 'n anti-inflammatoriese effek. Die feit is dat sulke pasiënte gekenmerk word deur gereelde siektes van die mondslijmvlies en tandvleis in die vorm van gingivitis en stomatitis. Behalwe om jou mond te borsel, spoel met kruie-infusies en tandheelkundiges.
Enige veranderinge in die pasiënt se behandeling kan lei tot 'n lewensgevaarlike oorvloed of bloedsuiker. Daarom moet die pasiënt, wanneer hy die huis verlaat, 'n dosis insulien, 'n paar stukke suiker en 'n nota bevat wat die dosis insulien aandui.
Daar is spesiale tekens waarmee u kan raai of die pasiënt aan 'n gebrek (hipoglykemie) of 'n oormaat (suiker) hiperglikemie ly. So hipoglukemie word gekenmerk deur skielike swakheid, hoofpyn, duiseligheid en spierkrampe. Miskien is 'n akute gevoel van honger, oorvloedige sweet, 'n skerp geestelike opwekking. Hierdie toestand, gewoonlik veroorsaak deur die gebruik van alkohol, ontwikkel baie vinnig en is kenmerkend, veral vir pasiënte met tipe 1-diabetes. In hierdie geval word die pasiënt 4-5 stukke suiker gegee, kan lekkers, soet tee of soet water met gas gegee word.
Hiperglukemie (oortollige) bloedsuiker ontwikkel geleidelik (van 'n uur tot 'n paar dae) en word uitgedruk in die voorkoms van naarheid, braking, gebrek aan eetlus, die voorkoms van 'n akute gevoel van dors, droë vel, kortasem. Die pasiënt word slap, geïnhibeer. Hierdie toestand kan veroorsaak word deur stres of verergering van 'n chroniese siekte. Met hiperglikemie word 'n inspuiting van insulien gegee en 'n drankie gegee. As u pasiënte versorg, word gereelde suikermetings elke twee uur gedoen en insulien word gereeld toegedien totdat die bloedglukose normaliseer. As die suiker nie daal nie, moet die pasiënt onmiddellik in die hospitaal opgeneem word.
Die belangrikste prestasie van diabetologie die afgelope dertig jaar was die toenemende rol van verpleegkundiges en die organisasie van hul spesialisering in diabetes. Sulke verpleegkundiges bied pasiënte met diabetes hoë gehalte, organiseer die interaksie van hospitale, algemene praktisyns en buitepasiënte en lei pasiënte op.
Die verantwoordelikhede van verpleegkundiges wat spesialiseer in die versorging van diabetes stem baie ooreen met die van 'n konsultant.
Om die lewensgehalte van pasiënte met diabetes te verbeter, moet 'n verpleegkundige:
- ? Verduidelik die oorsake van die ontwikkeling van die siekte en die komplikasies daarvan.
- ? Stel die beginsels van behandeling uiteen, begin met eenvoudige basiese reëls en geleidelik die uitbreiding van aanbevelings vir behandeling en waarneming, en voorberei pasiënte op onafhanklike beheer van die siekte.
- ? Voorsien pasiënte van volledige aanbevelings vir die regte voedings- en lewenstylveranderings.
- ? Beveel pasiënte die nodige literatuur aan.
'N Kenmerk van die behandeling van suikersiekte is dat die pasiënt onafhanklik ingewikkelde behandeling vir die lewe moet uitvoer. Om dit te kan doen, moet hy kennis dra van alle aspekte van sy eie siekte en in staat wees om die behandeling te verander afhangende van die spesifieke situasie - en moet 'n verpleegkundige hom hierin help.
'N Evaluering van die lewensgehalte van pasiënte met diabetes moet gedoen word by die beplanning van terapeutiese maatreëls.
Komplikasies van suikersiekte vererger die lewenskwaliteit; intensiewe taktiek om glukemiese beheer van lewensgehalte te verbeter, verminder nie.
Die lewenskwaliteit word positief beïnvloed deur die pasiënt die geleentheid te gee om die siekte onafhanklik te bestuur. Hierdie moontlikheid hang af van gesondheidsorgverskaffers, diabetesbeleid en chroniese medisyne. Pasiënte kan self die regte polisse ontwikkel as die mediese personeel na die pasiënt se stem luister. Ervaring van sulke werk bestaan, word dit met behulp van sielkundiges uitgevoer.
Etiologie, patogenese, ontwikkelingstadia en simptome van die siekte. Metodes van behandeling, voorkomende rehabilitasie, komplikasies en noodtoestande van pasiënte met diabetes mellitus. Die basiese beginsels van dieet- en geneesmiddelterapie. Die voordele van fisieke aktiwiteit.
| opskrif | medisyne |
| oog | kwartaalvraestel |
| taal | Russiese |
| Datum bygevoeg | 26.10.2014 |
Hoofstuk 1. Literatuuroorsig oor die onderwerp van navorsing
1.1 Tipe I-diabetes
1.2 Klassifikasie van diabetes
1.3 Etiologie van diabetes
1.4 Patogenese van diabetes
1.5 Stadiums van ontwikkeling van tipe 1-diabetes
1.6 Simptome van diabetes
1.7 Behandeling vir diabetes
1.8 Noodtoestande vir diabetes
1.9 Komplikasies van diabetes en die voorkoming daarvan
1.10 Oefening in diabetes
Hoofstuk 2. Die praktiese gedeelte
2.1 Plek van studie
2.2 Doel van studie
2.3 navorsingsmetodes
2.4 Navorsingsresultate
2.5 Ervaring van die "School of diabetes" in GBU RME DRKB
Diabetes mellitus (DM) is een van die voorste mediese en sosiale probleme van moderne medisyne. Wydverspreide voorkoms, vroeë ongeskiktheid van pasiënte en hoë sterftesyfers was die basis vir die WGO-kundiges om diabetes as 'n epidemie van 'n spesiale nie-oordraagbare siekte te beskou, en die bestryding daarvan is as 'n prioriteit van nasionale gesondheidstelsels beskou.
In die afgelope jare was daar 'n duidelike toename in die voorkoms van diabetes in alle hoogs ontwikkelde lande. Die finansiële koste van die behandeling van pasiënte met diabetes mellitus en die komplikasies daarvan bereik astronomiese syfers.
Diabetes mellitus van tipe I (insulienafhanklik) is een van die algemeenste endokriene siektes in die kinderjare. Onder pasiënte maak kinders 4-5% uit.
Byna elke land het 'n nasionale diabetesprogram. In 1996 is die Federale Program “Diabetes Mellitus”, wat die organisasie van 'n diabetologiese diens, medisyne-voorsiening vir pasiënte en voorkoming van diabetes insluit, aangeneem in ooreenstemming met die besluit van die president van die Russiese Federasie “Oor maatreëls vir staatsondersteuning vir persone met diabetes mellitus”. In 2002 is die federale teikenprogram "Diabetes" weer aangeneem.
Relevansie: die probleem van diabetes word vooraf bepaal deur die beduidende voorkoms van die siekte, sowel as die feit dat dit die basis vorm vir die ontwikkeling van komplekse gepaardgaande siektes en komplikasies, vroeë ongeskiktheid en sterfte.
Doel: om die funksies van verpleegsorg vir pasiënte met diabetes te bestudeer.
1. Om die inligtingsbronne oor die etiologie, patogenese, kliniese vorme, behandelingsmetodes, voorkomende rehabilitasie, komplikasies en noodtoestande van pasiënte met diabetes mellitus te bestudeer.
2. Identifiseer die belangrikste probleme by pasiënte met diabetes.
3. Toon die behoefte aan opvoeding van pasiënte met diabetes by die skool vir diabetes aan.
4. Om voorkomende besprekings te ontwikkel oor die basiese tegnieke van dieetterapie, selfbeheersing, sielkundige aanpassing en liggaamlike aktiwiteit.
5. Toets die gespreksdata onder pasiënte.
6. Ontwikkel memo's om kennis oor velsorg, die voordele van fisieke aktiwiteit, te verhoog.
7. Om vertroud te raak met die ervaring van die skool vir diabetes mellitus GBU RME DRKB.
Hoofstuk 1. Literatuuroorsig oor die onderwerp van navorsing
1.1 Tipe I-diabetes
Type I-diabetes mellitus (IDDM) is 'n outo-immuun siekte wat gekenmerk word deur absolute of relatiewe tekort aan insulien as gevolg van skade aan die b-selle in die pancreas. By die ontwikkeling van hierdie proses is genetiese predisposisie sowel as omgewingsfaktore belangrik.
Die belangrikste faktore wat bydra tot die ontwikkeling van IDDM by kinders is:
virale infeksies (enterovirus, rubellavirus, pampoentjies, coxsackie B-virus, griepvirus),
intra-uteriene infeksies (sitomegalovirus),
gebrek of vermindering van die duur van natuurlike voeding,
verskillende soorte spanning
die teenwoordigheid van giftige middels in voedsel.
In tipe I-diabetes (insulienafhanklik) is die enigste behandeling om gereeld van buite die insulien toe te dien in kombinasie met 'n streng dieet en dieet.
Tipe I-diabetes kom tussen die ouderdomme van 25-30 voor, maar kan op enige ouderdom voorkom: in die kinderskoene, op veertig en op 70.
Die diagnose van diabetes mellitus word volgens twee hoofaanwysers gemaak: die vlak van suiker in die bloed en urine.
Normaalweg word glukose vertraag deur filtrasie in die niere, en suiker in die urine word nie opgespoor nie, aangesien die nierfilter alle glukose behou. En met 'n bloedsuikervlak van meer as 8,8--9,9 mmol / L, begin die nierfilter suiker in die urine inlaat. Die teenwoordigheid daarvan in urine kan met behulp van spesiale toetsstroke bepaal word. Die minimum bloedsuikervlak waarteen dit in die urine begin opspoor word die nierdrempel genoem.
'N Toename in bloedglukose (hiperglykemie) na 9-10 mmol / L lei tot die uitskeiding daarvan in die urine (glukosurie). As dit in die urine uitgeskei word, bevat glukose 'n groot hoeveelheid water en minerale soute. As gevolg van 'n tekort aan insulien in die liggaam en die onmoontlikheid van glukose in die selle, begin laasgenoemde in 'n toestand van energiehonger, liggaamsvette as energiebron gebruik. Die afbreekprodukte van vette - ketonliggame, en veral asetoon, versamel in die bloed en urine, wat lei tot die ontwikkeling van ketoasidose.
Diabetes mellitus is 'n chroniese siekte, en dit is onmoontlik om lewenslank siek te wees. Daarom is dit nodig om woorde soos 'siekte', 'siek' te laat vaar tydens opleiding. In plaas daarvan moet dit beklemtoon word dat diabetes nie 'n siekte is nie, maar 'n lewenswyse.
Die eienaardigheid van die hantering van pasiënte met diabetes mellitus is dat die hoofrol in die bereiking van die behandelingsresultate aan die pasiënt toegeken word. Daarom moet hy kennis dra van alle aspekte van sy eie siekte om die behandelingsregime aan te pas, afhangende van die spesifieke situasie. Pasiënte moet in baie opsigte verantwoordelikheid neem vir hul gesondheidstoestand, en dit is slegs moontlik as hulle geskik opgelei is.
Ouers het 'n groot verantwoordelikheid vir die gesondheidstatus van 'n siek kind, want nie net hul gesondheid en welstand op die oomblik nie, maar ook hul hele lewensvoorspelling hang af van hul geletterdheid in diabetes-aangeleenthede en die korrekte gedrag van die kind.
Op die oomblik is diabetes nie meer 'n siekte wat pasiënte die geleentheid sal ontneem om normaal te leef, te werk en sport te beoefen nie. As u 'n dieet volg en die regte regimen met moderne behandelingsopsies volg, verskil die lewe van die pasiënt nie baie van die gesonde mense nie. Opvoeding van pasiënte in die huidige stadium van ontwikkeling van diabetologie is 'n noodsaaklike komponent en die sleutel tot die suksesvolle behandeling van pasiënte met diabetes, tesame met geneesmiddelterapie.
Die moderne konsep van diabetesbestuur behandel hierdie siekte as 'n spesifieke lewenstyl. Volgens die take wat tans gestel word, maak die bestaan van 'n effektiewe stelsel van diabetiese sorg voorsiening vir die bereiking van doelstellings soos:
volledige of byna volledige normalisering van metaboliese prosesse om akute en chroniese komplikasies van suikersiekte uit te skakel,
die verbetering van die lewensgehalte van die pasiënt.
Die oplossing van hierdie probleme verg baie moeite van die primêre sorgwerkers. Aandag vir opleiding as 'n effektiewe manier om die gehalte van verpleegsorg vir pasiënte te verbeter, groei in alle streke van Rusland.
1.2 Klassifikasie van diabetes
I. Kliniese vorms:
1. Primêr: geneties, noodsaaklik (met of sonder vetsug).
2. Sekondêr (simptomaties): pituïtêre, steroïed, skildklier, byniere, pankreas (ontsteking van die pankreas, gewas letsel of verwydering), brons (met hemochromatose).
3. Diabetes van swanger vroue (swangerskap).
II. Deur erns:
3. ernstige loop.
III. Tipes diabetes mellitus (aard van die kursus):
Tipe 1 - insulienafhanklik (labiel met 'n neiging tot asidose en hipoglukemie, meestal jeugdig),
Tipe 2 - nie-insulien-onafhanklik (stabiel, diabetes mellitus van bejaardes).
IV. Status vir die vergoeding van koolhidraatmetabolisme:
1.3 Etiologie van diabetes
SD-1 is 'n siekte met 'n oorerflike predisposisie, maar die bydrae daarvan tot die ontwikkeling van die siekte is klein (bepaal die ontwikkeling daarvan met ongeveer 1/3) - Concordance by identiese tweelinge in SD-1 is slegs 36%. Die waarskynlikheid om CD-1 te ontwikkel by 'n kind met 'n siek moeder is 1--2%, vader - 3-6%, broer of suster - 6%. Een of meer humorale merkers van outo-immuun skade aan b-selle, wat teenliggaampies teen die pankreas-eilandjies insluit, teenliggaampies teen glutamaatdekarboksilase (GAD65) en teenliggaampies teen tyrosienfosfatase (IA-2 en IA-2c), word by 85-90% van die pasiënte gevind. . Desondanks word die belangrikste belang in die vernietiging van b-selle aan faktore van sellulêre immuniteit gegee. CD-1 word geassosieer met HLA-haplotipes soos DQA en DQB, terwyl sommige HLA-DR / DQ-allele moontlik die ontwikkeling van die siekte geneig is, terwyl ander beskermend is. Met 'n verhoogde frekwensie word CD-1 gekombineer met ander outo-immuun endokriene (outo-immuun tiroïeditis, Addison se siekte) en nie-endokriene siektes soos alopecia, vitiligo, Crohn-siekte, rumatiese siektes.
1.4 Patogenese van diabetes
CD-1 manifesteer in die vernietiging van 80-90% van die b-selle deur die outo-immuunproses. Die snelheid en intensiteit van hierdie proses kan aansienlik verskil.Dikwels, met 'n tipiese verloop van die siekte by kinders en jongmense, vind hierdie proses redelik vinnig plaas, gevolg deur 'n gewelddadige manifestasie van die siekte, waarin slegs 'n paar weke kan verloop vanaf die begin van die eerste kliniese simptome tot die ontwikkeling van ketoasidose (tot ketoasidotiese koma).
In ander, baie skaars gevalle, by volwassenes ouer as 40 jaar, kan die siekte as 't ware latent voorkom (latente outo-immuun diabetes by volwassenes - LADA), terwyl sulke pasiënte in die aanvang van die siekte dikwels gediagnoseer word met DM-2, en vir 'n paar jaar kompensasie vir diabetes kan verkry word deur sulfonielureumpreparate voor te skryf. Maar in die toekoms, meestal na 3 jaar, is daar tekens van 'n absolute insulientekort (gewigsverlies, ketonurie, ernstige hiperglikemie, ondanks die feit dat u suikerverlagende tablette gebruik).
Die patogenese van diabetes mellitus-1, soos aangedui, is gebaseer op absolute insulientekort. Die onvermoë van glukose om insulienafhanklike weefsels (vet en spier) binne te gaan, lei tot energietekort, waardeur lipolise en proteolise versterk word, wat met gewigsverlies gepaard gaan. 'N Toename in glukemie veroorsaak hiperosmolariteit, wat gepaard gaan met osmotiese diurese en erge ontwatering. In toestande van insulien- en energietekort word die produksie van kontrainsulêre hormone (glukagon, kortisol, groeihormoon) geïnhibeer, wat, ondanks toenemende glukemie, die stimulering van glukoneogenese veroorsaak. Verbeterde lipolise in vetweefsel lei tot 'n beduidende toename in die konsentrasie van vrye vetsure. Met insulientekort word die liposintetiese vermoë van die lewer onderdruk en begin vrye vetsure by ketogenese ingesluit word. Die ophoping van ketonliggame lei tot die ontwikkeling van diabetiese ketose, en in die toekoms - ketoasidose. Met 'n geleidelike toename in dehidrasie en asidose, ontwikkel 'n koma wat in die afwesigheid van insulienterapie en rehidrasie noodwendig in die dood eindig.
1.5 Stadiums van ontwikkeling van tipe 1-diabetes
1. Genetiese geneigdheid tot diabetes wat verband hou met die HLA-stelsel.
2. Hipotetiese beginkrag. Skade aan b-selle deur verskillende diabetogene faktore en immuunprosesse. Pasiënte het reeds teenliggaampies teen die eiland selle in 'n klein titer, maar insulienafskeiding ly nog nie.
3. Aktiewe outo-immuuninsulien. Die teenliggaamstiter is hoog, die aantal b-selle neem af, insulienafskeiding neem af.
4. Verlaagde glukose-gestimuleerde insulienafskeiding. In stresvolle situasies kan die pasiënt 'n kortstondige verswakte glukosetoleransie (NTG) en 'n verswakte vastende plasmaglukose (NGF) opspoor.
5. Kliniese manifestasie van diabetes, insluitend 'n moontlike episode van 'wittebrood'. Insulinsekresie word skerp verminder, aangesien meer as 90% van die b-selle gesterf het.
6. Volledige vernietiging van b-selle, volledige stop van insulienafskeiding.
1.6 Simptome van diabetes
hoë bloedsuiker
gevoel van onblusbare dors
gewigsverlies nie veroorsaak deur 'n verandering in dieet nie,
swakheid, moegheid,
gesiggestremdheid, dikwels in die vorm van 'n "wit sluier" voor die oë,
gevoelloosheid en tinteling in die ledemate,
'n gevoel van swaarmoedigheid in die bene en krampe van die kuitspiere,
stadige genesing van wonde en lang herstel van aansteeklike siektes.
1.7 Behandeling vir diabetes
Selfbeheersing en tipes selfbeheersing
Selfmonitering by diabetes word die onafhanklike gereelde bepaling van bloedsuiker en uriensuiker genoem deur die pasiënt, wat 'n daaglikse en weeklikse dagboek vir selfmonitering onderhou. In onlangse jare is baie maniere van hoë gehalte vir die vinnig bepaling van bloedsuiker of urine (toetsstroke en glukometers) geskep. Dit is in die proses van selfbeheersing dat die regte begrip van 'n mens se siekte verkry word en vaardighede vir diabetesbestuur ontwikkel word.
Daar is twee moontlikhede: selfbeskikking van bloedsuiker en uriensuiker. Urinesuiker word bepaal deur visuele toetsstrokies sonder hulpmiddels, en vergelyk die kleuring met die benatte uriene strook met die kleurskaal op die verpakking. Hoe intenser die kleuring, hoe hoër is die suikerinhoud in die urine. Urine moet twee keer per dag 2-3 keer per week ondersoek word.
Daar is twee soorte maniere om bloedsuiker te bepaal: die sogenaamde visuele toetsstroke wat op dieselfde manier werk as urienstroke (vergelyking van kleuring met 'n kleurskaal), en kompakte toestelle - glukometers, wat die resultaat is om die suikervlak te meet as 'n nommer op die skerm- vertoon. Bloedsuiker moet gemeet word:
daagliks voor slaaptyd
voordat u eet, fisieke aktiwiteit.
Daarbenewens is dit elke 10 dae nodig om bloedsuiker vir 'n hele dag (4-7 keer per dag) te beheer.
Die meter werk ook met behulp van toetsstroke, en elke toestel het slegs sy eie 'streep'. Daarom is dit in die eerste plek nodig om by die aankoop van 'n toestel voorsiening te maak vir die verdere voorsiening van geskikte toetsstrokies.
Die algemeenste foute as u met toetsstrokies werk:
Vee die vinger vol met alkohol: die mengsel daarvan kan die resultaat van die analise beïnvloed. Genoeg om u hande met warm water te was en droog te vee, hoef spesiale antiseptika nie te gebruik nie.
'N Punksie word nie op die laterale oppervlak van die distale falanx van die vinger gemaak nie, maar op die klein kussing.
'N Onvoldoende groot druppel bloed word gevorm. Die grootte van die bloed tydens visuele werk met toetsstroke en as daar met sommige glukometers gewerk word, kan anders wees.
Smeer bloed op die toetsveld of "grawe" 'n tweede druppel. In hierdie geval is dit onmoontlik om die aanvanklike verwysingstyd akkuraat op te let, waardeur die meetresultaat verkeerd kan wees.
As u met visuele toetsstrokies en glukometers van die eerste generasie werk, moet u nie die tyd waar bloed blootgestel word op die toetsstrook waarneem nie. U moet die klankseine van die meter akkuraat volg of 'n horlosie met 'n tweede hand hê.
Vee die bloed nie liggies uit die toetsveld nie. Die bloed of katoen wat tydens die gebruik van die toestel op die toetsveld verlaag word, meet die meet akkuraatheid en besoedel die fotosensitiewe raam van die meter.
Die pasiënt moet self opgelei word om bloed te teken, visuele toetsstrokies, 'n glukometer, te gebruik.
Met 'n swak vergoeding vir suikersiekte kan daar te veel ketoonliggame in 'n persoon vorm, wat kan lei tot 'n ernstige komplikasie van diabetes - ketoasidose. Ten spyte van die stadige ontwikkeling van ketoasidose, moet u daarna streef om bloedsuiker te verlaag as dit volgens die resultate van bloed- of urienetoetse verhoog word. In twyfelagtige situasies, moet u vasstel of daar asetoon in die urine is of nie, met behulp van spesiale tablette of stroke.
Die punt van selfbeheersing is nie net om die bloedsuikervlak periodiek te kontroleer nie, maar ook om die resultate korrek te evalueer, om sekere aksies te beplan indien die doelstellings vir suikeraanwysers nie bereik word nie.
Elke diabetes pasiënt moet kennis opdoen in die veld van hul siekte. 'N Bekwame pasiënt kan altyd die redes vir die agteruitgang van suikeraanwysers ontleed: miskien is dit voorafgegaan deur ernstige foute in voeding en gevolglik gewigstoename? Miskien is daar 'n koorsiekte, koors?
Nie net kennis is belangrik nie, maar ook vaardighede. Die vermoë om in enige situasie die regte besluit te neem en korrek te begin optree, is alreeds die resultaat van 'n hoë vlak van kennis oor diabetes, maar ook die vermoë om u siekte te bestuur, terwyl u goeie resultate behaal. Om terug te keer na behoorlike voeding, gewig te verloor en selfbeheersing te verbeter, beteken om diabetes regtig te beheer. In sommige gevalle sou die regte besluit wees om onmiddellik 'n dokter te raadpleeg en onafhanklike pogings om die situasie die hoof te bied, te weier.
Nadat ons die hoofdoel van selfbeheersing bespreek het, kan ons nou sy individuele take formuleer:
assessering van die effek van voeding en fisieke aktiwiteit op bloedsuiker,
assessering van diabetesvergoeding
hantering van nuwe situasies tydens die siekteverloop,
* Identifisering van probleme wat mediese aandag en behandelingsveranderings benodig.
Die selfbeheersingsprogram is altyd individueel en moet die moontlikhede en lewensstyl van die kind se gesin in ag neem. 'N Aantal algemene aanbevelings kan egter aan alle pasiënte aangebied word.
1. Die resultate van selfmonitering is altyd beter om aan te teken (met die datum en tyd), om meer gedetailleerde aantekeninge met die dokter te bespreek.
2. Eintlik behoort die selfbeheermodus die volgende skema te benader:
om die bloedsuikervlak op 'n leë maag te bepaal en binne 1-2 uur nadat u 2-3 keer per week geëet het, mits die aanwysers ooreenstem met die teikenvlakke, is die afwesigheid van suiker in die urine 'n bevredigende resultaat,
bepaal die bloedsuikervlak 1-4 keer per dag, as die vergoeding vir suikersiekte onbevredigend is (parallel - 'n ontleding van die situasie, indien nodig, konsultasie met 'n dokter). Dieselfde modus van selfbeheersing is nodig selfs met bevredigende suikervlakke, as insulienterapie uitgevoer word,
bepaal die bloedsuiker 4-8 keer per dag gedurende periodes van gepaardgaande siektes, beduidende veranderinge in lewenstyl,
bespreek die tegniek (verkieslik met 'n demonstrasie) van selfbeheersing en die behandeling daarvan, en vergelyk die resultate met geslykte hemoglobien.
Die pasiënt voer die resultate van selfmonitering in die dagboek in, waardeur die basis geskep word vir selfbehandeling en die daaropvolgende bespreking met die dokter. As die pasiënt en sy ouers oor die nodige vaardighede beskik om konstant op verskillende tye gedurende die dag vas te stel, kan die dosis insulien verander of hul dieet aangepas word, met aanvaarbare suikerwaardes wat die ontwikkeling van ernstige komplikasies in die toekoms kan voorkom.
Baie pasiënte met diabetes hou dagboeke waar hulle alles bydra wat met die siekte verband hou. Dit is dus baie belangrik om u gewig periodiek te evalueer. Hierdie inligting moet elke keer in die dagboek aangeteken word, dan is daar 'n goeie of slegte dinamika van so 'n belangrike aanwyser.
Verder is dit nodig om sulke algemene probleme by pasiënte met suikersiekte soos hoë bloeddruk en hoë bloedcholesterol te bespreek. Pasiënte moet hierdie parameters beheer, dit is raadsaam om dit in dagboeke te noteer.
Tans is een van die kriteria vir die vergoeding van diabetes 'n normale bloeddrukvlak (BP). 'N Toename in bloeddruk is veral gevaarlik vir sulke pasiënte, soos hul hipertensie ontwikkel 2-3 keer meer gereeld as gemiddeld. Die kombinasie van hipertensie en diabetes lei tot 'n onderlinge las van albei siektes.
Daarom moet die sorteerder (verpleegster) aan die pasiënt die behoefte aan gereelde en onafhanklike monitering van bloeddruk verduidelik, die regte metode meet om druk te meet en die pasiënt te oortuig om vroegtydig 'n spesialis te raadpleeg.
Die inhoud van die sogenaamde geslikte hemoglobien (HLA1c) word nou in hospitale en klinieke bestudeer. Hierdie toets stel u in staat om die bloedsuiker die afgelope 6 weke te sien.
Dit word aanbeveel dat pasiënte met tipe I-diabetes elke 2-3 maande hierdie aanwyser bepaal.
Die geslikte hemoglobienindeks (HbA1c) dui aan hoe goed die pasiënt sy siekte hanteer.
Wat sê die aanduiding van geslikte hemologlobien (HLA1 s)
Minder as 6% - die pasiënt het nie diabetes nie, of hy pas perfek by die siekte aan.
6 - 7,5% - die pasiënt is goed (bevredigend) aangepas vir die lewe met diabetes.
7,5 -9% - die pasiënt onbevredigend (swak) aangepas by die lewe met diabetes.
Meer as 9% - die pasiënt is baie sleg aangepas by die lewe met diabetes.
Aangesien diabetes 'n chroniese siekte is wat langtermyn polikliniese monitering van pasiënte vereis, is die effektiewe terapie op moderne vlak verpligte selfmonitering. Daar moet egter onthou word dat selfmonitering nie die kompensasievlak beïnvloed as 'n opgeleide pasiënt nie sy resultate as vertrekpunt gebruik vir 'n voldoende aanpassing van die dosis insulien nie.
Die basiese beginsels van dieetterapie
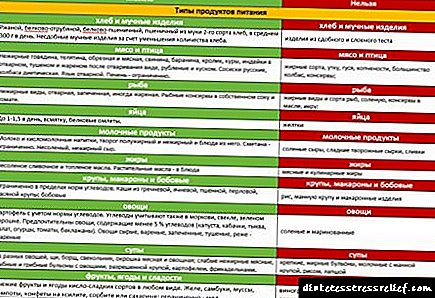
Die voeding van pasiënte met tipe I-diabetes mellitus sluit konstante monitering van die inname van koolhidrate (broodeenhede) in.
Voedsel bevat drie hoofgroepe voedingstowwe: proteïene, vette en koolhidrate. Die voedsel bevat ook vitamiene, minerale soute en water. Die belangrikste bestanddeel hiervan is koolhidrate, omdat hulle net ná die eet van die bloed suiker verhoog. Al die ander voedselkomponente beïnvloed nie die suikervlakke na etes nie.
Daar is iets soos kalorie-inhoud. Kalorie is die hoeveelheid energie wat in die liggaam van die liggaam opgewek word tydens die 'verbranding' van 'n stof. Daar moet verstaan word dat daar geen direkte verband tussen die kalorie-inhoud van voedsel en die toename in bloedsuiker is nie. Slegs koolhidraatryke voedsel verhoog u bloedsuiker. Dus, ons sal slegs hierdie produkte in die dieet oorweeg.
Hoe kan ek die koolhidrate wat met voedsel ingeneem is, bereken?
Om die verteerbare koolhidrate te bereken, gebruik hulle 'n konsep soos 'n broodeenheid (XE). Daar word algemeen aanvaar dat 10-12 g verteerbare koolhidrate per XE en XE nie 'n streng gedefinieerde getal hoef uit te druk nie, maar dit dien om die berekening van koolhidrate wat in voedsel verbruik word, te vergemaklik, wat u uiteindelik toelaat om 'n voldoende dosis insulien te kies. As u die XE-stelsel ken, kan u die vervelige weeg van voedsel laat vaar. XE laat u toe om die hoeveelheid koolhidrate per oog onmiddellik voor 'n maaltyd te bereken. Dit verwyder baie praktiese en sielkundige probleme.
'N Paar algemene voedingsriglyne vir diabetes:
Dit word aanbeveel om nie meer as 7 XE (afhangend van ouderdom) vir een maaltyd vir een inspuiting met kort insulien te eet nie. Met die woorde "een maaltyd" bedoel ons ontbyt (eerste en tweede saam), middagete of aandete.
Tussen twee maaltye kan u een XE eet sonder om insulien te knyp (mits die bloedsuiker normaal is en voortdurend gemonitor word).
Een XE benodig ongeveer 1,5-4 eenhede insulien vir die assimilasie daarvan. Die behoefte aan insulien op XE kan slegs bepaal word met behulp van 'n selfmoniteringsdagboek.
Die XE-stelsel het sy nadele: die keuse van 'n dieet volgens XE alleen is nie fisiologies nie, aangesien alle belangrike bestanddele van voedsel in die dieet teenwoordig moet wees: koolhidrate, proteïene, vette, vitamiene en mikro-elemente. Dit word aanbeveel om die daaglikse kalorie-inhoud van voedsel soos volg te versprei: 60% koolhidrate, 30% proteïen en 10% vet. Maar u hoef nie die hoeveelheid proteïen, vet en kalorieë spesifiek te bereken nie. Eet net so min as moontlik olie en vetterige vleis en soveel as moontlik groente en vrugte.
Hier is 'n paar eenvoudige reëls wat u moet volg:
Kos moet in klein porsies geneem word en dikwels (4-6 keer per dag) (verpligte middagete, middagete, tweede aandete).
Volg die gevestigde dieet - probeer om nie maaltye oor te slaan nie.
Moenie te veel eet nie - eet soveel as wat deur 'n dokter of verpleegster aanbeveel is.
Gebruik volkorenbrood of semelsbrood.
Eet daagliks groente.
Vermy die gebruik van vette, suiker.
In die geval van insulienafhanklike diabetes mellitus (tipe I-diabetes), moet die inname van koolhidrate in die bloed deur die loop van die dag eenvormig wees en in 'n volume wat ooreenstem met insulienemie, d.w.s. dosis insulien.
Behandeling van diabetes word dwarsdeur die lewe onder toesig van 'n endokrinoloog uitgevoer.
Pasiënte moet dit weetdat insulien 'n hormoon is wat deur die pankreas geproduseer word en die bloedsuiker verlaag. Daar is soorte insulienpreparate wat verskil in oorsprong, tydsduur van die werking. Pasiënte moet weet wat die aksies is van kort, langdurige, gekombineerde aksie-insuliene, handelsname van die algemeenste insulienpreparate op die Russiese mark, met die klem op die uitruilbaarheid van medisyne met dieselfde tydsduur. Pasiënte leer om onderskeid te tref tussen 'kort' insulien van 'lank', bruikbaar van bederf, opbergingsreëls vir insulien, die mees algemene stelsels vir die toediening van insulien: 'n spuitpenne, insulienpompe.
Daar is tans intensiewe insulienterapie aan die gang, waarin langwerkende insulien 2 keer per dag toegedien word, en kortwerkende insulien toegedien word voor elke maaltyd met 'n akkurate berekening van die koolhidrate wat daarmee saam ontvang word.
Indikasies vir insulienterapie:
Absoluut: tipe I-diabetes mellitus, koma en koma.
Relatief: tipe II diabetes mellitus, nie gekorrigeer deur orale preparate nie, met die ontwikkeling van ketoasidose, ernstige beserings, chirurgiese ingrepe, aansteeklike siektes, ernstige somatiese siektes, uitputting, mikrovaskulêre komplikasies van diabetes, vetterige hepatose, diabetiese neuropatie.
Die pasiënt moet die vaardighede van die regte insulienadministrasie bemeester om die voordele van moderne insulienpreparate en -toestelle vir die toediening daarvan ten volle te benut.
Alle kinders en adolessente wat aan tipe I-diabetes ly, moet van insulieninspuiters (spuitpenne) voorsien word.
Die skep van spuitpenne vir die toediening van insulien het die toediening van die middel aansienlik vergemaklik. Aangesien hierdie spuitpenne heeltemal outonome stelsels is, hoef u nie insulien uit die skaal te haal nie. Byvoorbeeld, in die NovoPen 3-spuitpen bevat 'n vervangbare patroon genaamd Penfill die hoeveelheid insulien wat 'n paar dae duur.
Ultra-dun, silikoonbedekte naalde maak insulieninspuiting feitlik pynloos.
Spuitpenne kan gedurende kamertemperatuur by kamertemperatuur geberg word.
Kenmerke van insulienadministrasie
Kortwerkende insulien moet 30 minute voor 'n maaltyd toegedien word (40 minute indien nodig).
Ultra-kortwerkende insulien (humalog of Novorapid) word onmiddellik voor etes toegedien, indien nodig - tydens of onmiddellik na ete.
Kortwerkende insulieninspuitings word aanbeveel in die onderhuidse weefsel van die buik, insulien van medium duur - onderhuid in die dye of boude.
Om die ontwikkeling van lipodystrofie te voorkom, word 'n daaglikse verandering van insulieninspuitingsplekke in dieselfde omgewing aanbeveel.
Die reëls van dwelmadministrasie
Voordat u begin. Die eerste ding wat u moet oppas, is die netheid van die hande en die inspuitplek. Was jou hande daagliks met seep en stort. Pasiënte behandel die inspuitplek ook met antiseptiese veloplossings. Na die behandeling moet die plek van die beoogde inspuiting droog word.
Insulien wat tans gebruik word, moet by kamertemperatuur geberg word.
As u 'n inspuitplek kies, is dit noodsaaklik dat u eers twee take moet onthou:
1. Hoe om die nodige tempo van opname van insulien in die bloed te verseker (vanuit verskillende dele van die liggaam word insulien teen verskillende snelhede opgeneem).
2. Hoe om te gereeld inspuitings op dieselfde plek te vermy.
Suigkoers. Die absorpsie van insulien hang af van:
vanaf die plek van toediening: wanneer dit in die maag ingestel word, begin die middel binne 10-15 minute, in die skouer na 15-20 minute, in die bobeen na 30 minute. Dit word aanbeveel om kortwerkende insulien in die buik te spuit, en langwerkende insulien in die dye of boude,
van fisieke aktiwiteit: as die pasiënt insulien en oefeninge ingespuit het, sal die geneesmiddel vinniger die bloed binnedring,
liggaamstemperatuur: as die pasiënt koud is, word insulien stadiger opgeneem, as hy net 'n warm bad geneem het, dan vinniger,
van mediese en gesondheidsverbeterende prosedures wat die mikrosirkulasie van bloed op inspuitplekke verbeter: massering, bad, sauna, fisioterapie om die opname van insulien te versnel,
Verspreiding van inspuitplekke. Sorg moet gedra word dat die inspuiting nie voldoende van die vorige een is nie. Deur die afwisseling van inspuitingsplekke kan die vorming van robbe onder die vel voorkom (infiltreer).
Die mees geskikte dele van die vel is die buitenste oppervlak van die skouer, die onderkapvormige gebied, die anterior buite-oppervlak van die dy en die laterale oppervlak van die buikwand. Op hierdie plekke word die vel goed gevang in die vou en is daar geen gevaar vir skade aan bloedvate, senuwees en periosteum nie.
Inspuitingsvoorbereiding
Voordat u inspuit met langwerkende insulien, moet u goed meng. Hiervoor word die spuitpen met 'n hervulde patroon minstens tien keer op en af gedraai. Na vermenging moet insulien eweredig wit en troebel word. Kortwerkende insulien (duidelike oplossing) hoef nie gemeng te word voor inspuiting nie.
Plekke en tegnieke vir insulieninspuiting
Insulien word gewoonlik onderhuids toegedien, behalwe in spesiale situasies wanneer dit binnespiers of intraveneus toegedien word (gewoonlik in 'n hospitaal). As die onderhuidse vetlaag te dun is op die inspuitplek of die naald te lank is, kan insulien die spier binnedring tydens toediening. Die inbring van insulien in die spier is nie gevaarlik nie, maar insulien word vinniger in die bloed opgeneem as met onderhuidse inspuiting.
1.8 Noodtoestande vir diabetes
Tydens die les is die waardes van die normale bloedsuikervlak op 'n leë maag en voor etes (3,3-5,5 mmol / L), asook 2 uur na die eet (
Soortgelyke dokumente
Bestudeer die effek van sjokolade op die suikerinhoud, totale cholesterolvlak, liggaamsgewig, bloeddruk, hartklop. Analise van die professionele rol van 'n verpleegkundige in die verpleegsorg van pasiënte met tipe 2-diabetes.
proefskrif 2,2 M, bygevoeg 06/16/2015
Mediese aspekte van die probleem van diabetes. Sielkundige eienskappe van die persoonlikheid van pasiënte met diabetes mellitus. Algemene bepalings vir sielkundige hulp aan persone met psigosomatiese afwykings. Die beginsels van psigoterapie vir psigosomatiese siektes.
proefskrif 103.6 K, 03/17/2011 bygevoeg
Diabetes is een van die wêreldprobleme van ons tyd. 'N Seleksie van die geskiedenis van pasiënte met diabetes vir 2005-2007. Die vlak van selfbeheersing by pasiënte met diabetes mellitus. Die waarskynlikheid van komplikasies. Die hoeveelheid cholesterol in voedsel.
kwartaalvraestel 529.4 K, bygevoeg 3/11/2009
Verpleegkunde as die basis van praktiese gesondheidsorg. Karakterisering van diabetes. Organisering van die werk van die hospitaal en verpleegsorg vir kinders wat aan diabetes ly in die somatiese afdeling. Kategorieë van verpleegintervensie.
kwartaalvraestel 470.2 K, bygevoeg 07/10/2015
Karakterisering van diabetes as 'n wêreldwye probleem. Bestudeer die klassifikasie en stadiums van die ontwikkeling van die siekte. Kenmerke van die susterproses in diabetes. Pasiëntversorgingstegnologie. Noodhulp vir hipoglisemiese toestand.
kwartaalvraestel 509,8 K, bygevoeg 08/17/2015
Diabetes mellitus, die soorte en oorsake daarvan. Statistiese evaluering en ontleding van aanwysers vir die voorkoms van diabetes met behulp van die STATISTIKA-pakket. Analise van korrelasie en lagkorrelasie, met die opbou van 'n meervoudige regressiemodel.
kwartaalvraestel 1000.6 K, bygevoeg 07/06/2008
Studie en analise van die implementering van staatsbeleid op die gebied van mediese en sosiale beskerming van burgers met diabetes in die Primorsky-gebied. Voorstelle vir die verbetering van die voorsiening van medisyne by voorkeur vir die prioriteitsprogram vir nasionale gesondheid.
proefskrif 82,9 K, 14/05/2014 bygevoeg
Simptome en verloop van diabetes mellitus, moontlike komplikasies. Organisering van fisieke aktiwiteit by kinders met diabetes. Moontlikhede vir die ontwikkeling van hipoglisemiese toestande. Voeding vir 'n siek kind. Verpleegsorg in die hospitaal van die somatiese afdeling.
proefskrif 509,5 K, 01/08/2015 bygevoeg
Klassifikasie van diabetes. Insulienafhanklike diabetes mellitus. Nie-insulienafhanklike diabetes mellitus. Etiologie. Patogenese. Die kliniese beeld. Diabetiese kardiopatie Suiker koma in pasiënte met diabetes. Hiperglykemiese koma.
Samevatting 41,6 K, 6 April 2007 bygevoeg
Die struktuur van die insulienmolekule. Die rol en belangrikheid van die pankreas in die spysvertering. Die werking van hierdie hormoon deur 'n proteïenreseptor. Wydverspreide gebruik van insulien vir die behandeling van pasiënte met diabetes mellitus. Siektes wat verband hou met die werking van insulien.
Abstract 175,0 K, bygevoeg 04/12/2015
Die rol van higiëne vir 'n pasiënt met diabetes. Algemene aanbevelings vir die versorging van die mondholte, bene en ritme in die alledaagse lewe. Die waarde van rasionele psigoterapie. Tegnieke en metodes vir selfmonitering vir die beoordeling van die kwaliteit van diabetesbehandeling vir 'n lang tyd.
| opskrif | medisyne |
| oog | abstrakte |
| taal | Russiese |
| Datum bygevoeg | 26.03.2010 |
| Lêergrootte | 14.3 K |

Om u goeie werk aan die kennisbasis voor te lê, is maklik. Gebruik die vorm hieronder
Studente, nagraadse studente, jong wetenskaplikes wat die kennisbasis in hul studies en werk gebruik, sal u baie dankbaar wees.
Tuisorganisasiehospitaalenwanneer u siek sah versorgarydiabetom
Higiëne is belangrik in die lewe van enige persoon, maar dit speel 'n besondere groot rol by pasiënte met diabetes. Dit sluit nie net persoonlike higiëne in nie, die handhawing van tuishigiëne, klerehigiëne, voeding, maar ook die ontwikkeling van gedoseerde fisieke aktiwiteit, fisiese terapie-komplekse, verharding en die uitskakeling van slegte gewoontes.
Om die ontwikkeling van hipoglykemiese toestande te voorkom by pasiënte wat soggens insulien toedien, moet die inspuiting gedoen word na oggendoefeninge, na die kontrolering van die glukemieniveau.
Liggaamlike oefeninge en daaropvolgende waterprosedures uit (vryf, dous, stort of bad) temper die liggaam goed en verhoog die weerstand teen siektes.
Mondhigiëne
By diabetes mellitus ontwikkel siektes van die tande en tandvleis meer gereeld en is dit moeiliker, daarom moet die versorging van die mondholte baie belangrik wees. 'N Pasiënt met diabetes moet gereeld (1 keer in 6 maande) 'n tandarts besoek, tandbederf behandel, tandsteen verwyder.
Die gevaar van voetskade by diabetes is baie groot. Daar is selfs die konsep van diabetiese voetsindroom. Met skade aan die eindes van die perifere senuwee neem die bloedvate, die sensitiwiteit en bloedtoevoer na die distale onderste ledemate skerp af. In hierdie gevalle kan gewone skoene voetvervorming, ulserasie en die ontwikkeling van diabetiese gangreen veroorsaak. Deformasie van die voet lei tot die vorming van gebiede met verhoogde druk op die plantoppervlak. As gevolg hiervan vind 'n inflammatoriese letsel van die sagte weefsel van die voet plaas, gevolg deur die vorming van 'n maagsweer. Boonop lei enige skade aan die vel met 'n verhoogde hoeveelheid glukemie en swak bloedtoevoer tot 'n massiewe infeksie met verspreiding na die ligamentiese en osteoartikulêre apparaat. Diabeetiese voetbehandeling is 'n ingewikkelde en langdurige proses. Maar siektes en komplikasies kan vermy word deur individuele voorkomende maatreëls vir voetversorging uit te voer.
'N Belangrike faktor in die handhawing van gesondheid is die handhawing van ritmiteit in die alledaagse lewe. In die eerste plek praat ons van die afwisseling van werk en rus, wakkerheid en slaap. Die belangrikste fisiologies is slaap, onder alle vorme van ontspanning. Slaapstoornisse verswak die doeltreffendheid van diabetesversorging aansienlik. Om aan die slaap en diepe slaap vinnig te raak, word aanbeveel:
die laaste maaltyd ten minste 2 uur voor slaaptyd ('n uitsondering is slegs toelaatbaar vir pasiënte wat verlengwerkende insulien gebruik en geneig is tot hipoglykemiese toestande; dit is raadsaam vir sulke pasiënte om 'n ligte ekstra ete te neem 30–40 minute voor slaaptyd - vrugte, kefir),
30 minute aandwandeling in die vars lug,
slaap in 'n goed geventileerde omgewing
neem 'n gemaklike, bekende posisie, ontspan,
met behulp van outo-voorstelle om die spiere te verslap.
Die dokter besluit self oor die vraag of slaappille en kalmeermiddels gebruik moet word.
Diabetes mellitus is 'n lewenslange siekte. Daarom is dit vir baie mense wat die diagnose depressie veroorsaak, en belangstelling in die buitewêreld verloor. 'N Endokrinoloog moet voortdurend psigoterapeutiese onderhoude voer met pasiënte en sy gesinslede, met die klem daarop dat die pasiënt met die regte behandeling en behandeling 'n normale lewenstyl kan lei, sy professionele pligte kan vervul en nie minderwaardig kan voel nie.
Die pasiënt moet outo-opleiding bemeester, indien nodig, moet 'n psigoterapeut of psigiater by die behandeling betrokke wees.
Dit is baie belangrik om 'n gunstige sielkundige situasie te skep vir die pasiënt by die werk, in die gesin, met begrip, versorging.
Die stelsel van opleiding en selfbeheersing is baie belangrik, aangesien dit u toelaat om 'n staat van kompensasie te handhaaf en die ontwikkeling van ernstige angiopatie en neuropatie te voorkom. Opleiding en selfbeheersing sluit die volgende in:
vertroud wees met die wese van die siekte, die meganismes van die ontwikkeling daarvan, prognose, behandelingsbeginsels,
voldoening aan die regte werkswyse en rus,
organisasie van die regte mediese voeding,
konstante beheer van u liggaamsgewig,
die studie van die kliniek van koma en maatreëls om dit te voorkom, sowel as die versorging van noodsorg,
studie van insulieninspuitingstegnieke.
selfmonitering van indikators in die bloed en urine (met behulp van indikatorstroke, glukometers). Die volgende metodes word gebruik om die medium- en langtermynregulering van bloedsuiker te evalueer.
Die bepaling van die vlak van HbA1 of HbA1c word gebruik om die kwaliteit van diabetesbehandeling vir 'n lang tyd (3 maande) te bepaal. Hierdie soorte hemoglobiene word gevorm deur bloedsuiker aan 'n hemoglobienmolekule te bind. Sulke binding kom ook voor in die liggaam van 'n gesonde persoon, maar aangesien die bloedsuiker in diabetes verhoog word, is die binding aan hemoglobien meer intens. Tipies is 5-6% van die hemoglobien in die bloed te wyte aan suiker. Hoe hoër die bloedsuikervlak is, hoe meer word HbA1 of HbA1c gevorm. Aanvanklik is hierdie verband “swak”, d.w.s. omkeerbaar, maar as die verhoogde bloedsuikervlak 'n paar uur duur, word hierdie verband 'sterk' - dit duur voort totdat die rooibloedselle wat in die milt dra, in die milt vernietig word. Aangesien die lewensduur van 'n eritrosiet ongeveer 12 weke (of 3 maande) is, weerspieël die vlak van suikerverwante hemoglobien (HbA1 of HbA1c) die metaboliese toestand van 'n pasiënt met diabetes vir hierdie periode, d.w.s. drie maande. Die persentasie hemoglobien wat met die glukosemolekule geassosieer word, gee ook 'n idee van die mate van toename in bloedsuiker: hoe hoër dit is, hoe hoër is die vlak van bloedsuiker en omgekeerd. Groot skommelinge in HbA1-vlakke kom voor by onstabiele (labiele) bloedsuiker, wat veral vir kinders met diabetes of jong pasiënte is. Inteendeel, as die bloedsuiker stabiel is, is daar 'n direkte verband tussen goeie of slegte metaboliese tempo en lae of hoë HbA1- of HbA1c-waardes.
Daar word vandag onteenseglik bewys dat hoë bloedsuiker een van die hoofredes is vir die ontwikkeling van die nadelige gevolge van suikersiekte, die sogenaamde laat komplikasies daarvan. Daarom is hoë dosisse HbA1 'n indirekte teken van die moontlike ontwikkeling van laat komplikasies van diabetes.
Die kriteria vir die gehalte van diabetesbehandeling in terme van HbA1 en HbA1c is: normale metabolisme - 5,5-7,6%, 3,5-6,1%, goeie of baie goeie kompensasie vir metabolisme - 7,0-9,0%, 6, 0-8.0%, bevredigende wisselkoersvergoeding - 9.0-10.5%, 8.0-9.5%, onbevredigende wisselkoersvergoeding 10.5-13.0%, 9.5-12.0%, gedekompenseer metabolisme 13,0-15%, 12-14%.
Bogenoemde waardes is 'n aanduiding, veral omdat die omvang daarvan afhang van die metode van bepaling en slegs die indikators wat met een metode verkry word, met mekaar vergelyk kan word.
'N Ander metode om die gehalte van die behandeling van diabetes mellitus te beoordeel, is om die bloedinhoud van fruktosamien, wat 'n albumien aan bloedglukose is, te bepaal. Fruktosamienvlakke weerspieël die gemiddelde bloedsuikervlakke gedurende die afgelope 2-3 weke. Let daarop dat fruktose nie met fruktose te doen het nie.
Aangesien 'n beduidende verandering in die inhoud van fruktosamienbloed binne 2-3 weke plaasvind, kan die vlak daarvan vergelyk word met HbA1 om na 'n korter periode (6-8 weke) te behandel. Daarom lei die suksesvolle regulering van bloedsuiker tot 'n redelike vinnige afname in die aanvanklik hoë inhoud van fruktosamien in die bloed. In hierdie opsig is die bestudering van fruktosamien veral waardevol vir pas gediagnoseerde diabetes, wanneer die suikervlak met effektiewe behandeling vinnig normaliseer en dit wenslik is om 'n algemene idee te kry van die mate van suikersiektevergoeding gedurende die laaste 2-3 weke van die behandeling.
Fruktosamien - normale vlak205-285 mmol / L
Kenmerke van diabetesversorging
Die belangrikste maatreëls vir diabetes is daarop gemik om 'n voldoende verhouding te skep tussen geabsorbeerde koolhidrate, fisieke aktiwiteit en die hoeveelheid ingespuitte insulien (of suikerverlagende tablette).
Dieetterapie - verminder die inname van koolhidrate, beheer die hoeveelheid voedsel wat ingeneem word. Dit is 'n hulpmetode en is slegs effektief in kombinasie met geneesmiddelbehandeling.
Fisieke aktiwiteit - die versekering van 'n voldoende manier van werk en rus, die vermindering van liggaamsgewig tot optimaal vir 'n bepaalde persoon, die beheer van energie en energieverbruik.
Substitusie-insulienterapie - seleksie van 'n basislyn van uitgebreide insuliene en stop die toename in bloedglukose nadat hulle met kort en ultrashort-insulien geëet het.
Geneesmiddelterapie vir pasiënte met tipe II-diabetes bevat 'n groot groep medisyne wat die dokter selekteer en voorskryf.
'N Pasiënt met diabetes benodig konstante monitering van vitale tekens.
Definisie van bloedsuiker moet met tipe 1-diabetes gedoen word: een keer per week in die oggend. Indien nodig, gedurende die dag: voor elke maaltyd en 2 uur na 'n maaltyd, vroeg in die oggend en in die nag.
In tipe 2-diabetes is dit genoeg om verskillende kere per maand op verskillende tye van die dag metings te doen. As u sleg voel - meer gereeld.
Hou gerieflik 'n dagboek waarin u nie net die bloedsuikermetodes, tyd en datum aanteken nie, maar ook die dosisse van medikasie wat u neem en die dieet.
'N Meer akkurate en moderne metode word met 'n glukometer uitgevoer. Dit is voldoende om 'n druppel bloed op 'n wegwerp-indikatorplaat te koppel wat aan die biosensorapparaat vir glukoseoksidase gekoppel is, en na 'n paar sekondes is die vlak van glukose in die bloed (glukemie) bekend.
Liggaamsgewig verander. Dit is noodsaaklik om die pasiënt daagliks te weeg om die effektiwiteit van die behandeling en die berekening van insulien dosisse te monitor.
Bepaling van suiker in urine. Meting word met toetsstroke uitgevoer. Vir ontleding word gebruik gemaak van urine wat per dag of 'n halfuur porsie versamel word (na urinering in die toilet moet u 'n glas water drink en 'n halfuur later in die analise houer urineer).
Die glikoliseerde hemoglobienindeks word een maal per kwartaal uitgevoer volgens 'n biochemiese bloedtoets.
(!) Hoe om insulien inspuitings behoorlik toe te dien.
As die hoeveelheid suiker wat per dag per urine uitgeskei word meer is as 10% koolhidrate wat uit voedsel verkry word, word subkutane toediening van insulien voorgeskryf.
As pille en dieet ondoeltreffend blyk te wees by tipe II-diabetes, in geval van 'n verergering van die siekte of ter voorbereiding van die operasie, word subkutane insulien ook voorgeskryf.
Tans is daar 'n groot aantal insulienpreparate wat verskil in werkingstyd (ultrasort, kort, medium, verleng) ten opsigte van suiwering (monopies, monokomponente), spesiespesifisiteit (mens, vark, bees, geneties vervaardig, ens.)
Die dokter kan terselfdertyd of verskillende kombinasies van twee soorte insulienpreparate voorskryf: kort werkingsduur en medium- of langwerking.
Tipies word 'n kortwerkende insulienpreparaat 3 keer per dag toegedien (voor ontbyt, middagete en aandete). 'N Langwerkende insulienpreparaat - 1 of 2 keer per dag.
Insulienpreparate word in eenhede van werking of in milliliter 0,1 ml = 4 eenhede gedoseer.
Insulien word by kamertemperatuur geberg. As u saal dit in die yskas bêre, moet u die ampul in u hande opwarm voor die inspuiting.
Vir inspuiting gebruik:
- spesiale insulien spuite, waarvan die graduering u toelaat om 'n dosis van tot 2 eenhede waar te neem.
- spuitpen - "penfil", vir die bekendstelling van 'n sterk gekonsentreerde insulienpreparaat (penfil, 0,1 ml = 10 ED)
- 'N Insulienpomp is 'n klein elektroniese toestel wat aan die klere van die pasiënt gekoppel is. Die pomp lewer klein dosisse insulien rondom die klok. Dit verminder die risiko van komplikasies in die nag en bevry die pasiënt van die behoefte aan veelvuldige metings en inspuitings.
Plekke vir insulieninspuitings:
- Regs en linkerkant van die buik, bo of onder die middel (vermy die 5 cm-area rondom die buikknop)
- Voor- en buite dye (10 cm onder die boude en 10 cm bo die knie)
- Die buitekant van die arm is bokant die elmboog.
- skakel onmiddellik 'n ambulans
- lê die pasiënt op 'n plat oppervlak, draai sy kop op sy sy,
- let op jou asemhaling, bloeddruk en polsslag,
- kan nie gedwing word om te eet of te drink nie
- indien moontlik, gee 'n onderhuidse inspuiting: los 1 mg glukagonhidrochloried in 1 ml oplosmiddel op.
- Meet u bloedsuiker.
- Vra die pasiënt die laaste keer dat hy insulien ingespuit het of 'n pil gedrink het.
- As die saal gereeld en oorvloedig urinering het, drink dit om uitdroging te voorkom.
- As die pasiënt 'n koma ontwikkel: volledige onverskilligheid oor wat gebeur, urienretensie, reuk van asetoon (geweekte appels) uit die mond, verlaag bloeddruk, diep raserige asemhaling (langdurige inaseming en kort uitaseming), verswakte bewussyn, skakel onmiddellik 'n ambulans.
- Voer 'n kortwerkende insulienpreparaat onderhuid in teen 'n dosis van 0,3 PIECES / kg, dit wil sê 15-21 PIECES vir 'n persoon wat 70 kg weeg.
Verander die inspuitarea elke week om littekens en swelling te voorkom.
Kies binne dieselfde gebied verskillende punte vir inspuitings om nie die vel te beseer nie.
As u twee soorte insulien gelyktydig moet binnedring, gebruik 'n aparte spuit en 'n inspuitplek vir elkeen (u kan dit nie meng nie).
As die pasiënt die geleentheid het om na die inspuiting te beweeg, vra hom daaroor. Insulien sal vinniger die bloedstroom binnedring.
Onthou dat die afdeling 20-30 minute na die inspuiting die hoeveelheid voedsel wat deur die dokter aangedui is, moet eet.
Gevaarlike toestande vir 'n pasiënt met diabetes.
Enige skending van die regime kan lei tot 'n tekort (hipoglykemie) of 'n oorvloed (hiperglikemie) bloedsuiker, wat lewensgevaarlik is.
As u saal die huis verlaat, maak seker dat hy 'n nota in sy sak het wat die siekte, die voorgeskrewe dosis insulien en suikerstukke aandui. 'N Pasiënt wat insulien ontvang, moet stukkies suiker eet by die eerste teken van hipoglukemie.
Hoe u 'n tekort kan onderskei van 'n oormaat bloedsuiker:
Duiseligheid, skielike swakheid, hoofpyn. Beweeg deur die hele liggaam, spierkrampe
Aanhoudende naarheid en braking
Die vel is koud, nat, oorvloedig sweet.
Ruwe, droë vel. Korsagtige lippe.
'N Skerp gevoel van honger.
Onblusbare dors, 'n gebrek aan eetlus.
Asemhaling is normaal of vlak.
Skielike geestelike opwinding (prikkelbaarheid, begeerte om te betoog, agterdog, militantiteit).
Moegheid, lusteloosheid, lusteloosheid.
Die toestand ontwikkel vinnig binne enkele minute.
Dit ontwikkel geleidelik van 1 uur tot etlike dae.
Dit ontwikkel dikwels snags, aangesien die behoefte aan insulien in die vroeë oggendure die maksimum is.
Pasiënte met tipe 1-diabetes is meer vatbaar.
Die gebruik van alkohol veroorsaak 'n aanval.
Dit veroorsaak spanning, 'n akute siekte of 'n chroniese verergering.
Noodsorg vir hipoglukemie.
Gee die afdeling suiker (4-5 stukke in droë vorm of in die vorm van stroop), heuning, lekkers, warm soet tee, vrugtesap, soet vonkelwater. Na 5-10 minute moet die simptome verdwyn.
As die pasiënt sy bewussyn verloor het:
Na 10-15 minute moet die saal sy bewussyn herwin. As dit nie gebeur nie, herhaal die inspuiting.