Lewerbehandeling teen diabetes: vethepatose

Hepatose is 'n lewersiekte wat gebaseer is op metaboliese afwykings in die lewerselle (hepatosiete) en die ontwikkeling van dystrofiese veranderinge in die lewerselle. In hierdie geval sal pasiënte moontlik geen duidelike veranderinge in die algemene gesondheid ervaar nie. Met verloop van tyd kan onbehandelde hepatose egter lei tot 'n meer ernstige lewerskade - sirrose.
Lees verder in ons artikel oor die oorsake van die siekte, die manifestasies van hepatose, die behandeling en voorkoming van ontwikkeling.
Lees hierdie artikel
Waarom hepatose by diabetes ontwikkel
Die lewer is 'n aktiewe deelnemer aan die metabolisme van vette, proteïene, koolhidrate. Dit bevat die belangrikste toevoer van energie - glikogeen, en vorm ook nuwe glukosemolekules. In diabetes mellitus as gevolg van insulientekort, en veral as gevolg van weerstand teen insulien, fisiologiese reaksies verander:
- glikogeen sintesetempo neem af,
- oortollige vet versamel in die lewer selle,
- lewerproduksie van koolhidrate en vette neem toe
- die eliminasie van lipiedkomplekse vertraag.
Voorspellingsfaktore vir lewerskade by diabete kan wees:
- vetsug
- alkohol drink
- infeksie
- besering
- vergiftiging,
- oortollige vet en koolhidrate in die dieet,
- verdikking van gal by siektes in die galweë,
- outo-immuun inflammatoriese prosesse,
- die gebruik van medisyne
- skending van die absorpsieprosesse in die ingewande,
- operasies op die spysverteringstelsel.
En hier is meer oor die behandeling van diabetiese neuropatie.
Simptome van vetterige lewerhepatose
Ernstige strukturele veranderinge vind plaas in die lewer tydens hepatose: die aantal werkende selle neem af, die weefsel word geleidelik in vetweefsel, bindweefsel (litteken) vesels ontkiem. Die kliniese manifestasies van hierdie proses word steeds uitgevee, daar is vorme van 'n asimptomatiese kursus of toon nie-spesifieke tekens:
- geelheid van die vel en sklera van die oë,
- swaarmoedigheid in die hipochondrium aan die regterkant,
- naarheid,
- slegte smaak in die mond
- rooiheid van die palms
- jeukerige vel
- spinare, kort bloeding op die vel,
- moegheid,
- afwisselende diarree en hardlywigheid,
- vaag, matige pyn in die boonste buik.
As gevolg van insulienweerstandigheid het die meeste pasiënte vetsug, wat die velvoue verduister. As 'n groot deel van die lewer aangetas word, het pasiënte dikwels flou toestande, en hul bloeddruk daal. Dit is te danke aan die toediening van biologies aktiewe verbindings in vernietigde selle in die bloed.
Met 'n gedecompenseerde verloop van diabetes mellitus, die gereelde voorkoms van ketoasidose (die ophoping van giftige ketoonliggame in die bloed), gaan hepatose oor in sirrose van die lewer met onvoldoende funksie.
Diagnose van die
Wanneer 'n pasiënt ondersoek word, kan die dokter die teenwoordigheid van hepatose vermoed volgens die volgende kriteria:
- vergrote lewer
- geelheid van die vel
- vetsug.
Dit dien as 'n rede vir verwysing na 'n addisionele eksamen. Sodanige tekens word opgemerk (deur bloedtoets):
- vernietiging van lewerselle - 'n toename in ALT, AST-aktiwiteit tot 4 keer, die AST / ALT-indeks is onder eenheid,
- stagnasie van gal - verhoogde alkaliese fosfatase, direkte bilirubien,
- skending van ystermetabolisme - 'n toename in transferrien en ferritien,
- kenmerkend vir diabetes - verhoogde glukose, geslikte hemoglobien, cholesterol en trigliseriede,
- veranderinge in die stollingsisteem - 'n afname in plaatjies, 'n toename in protrombientyd,
- afwykings van die norm van die proteïensamestelling - 'n afname in albumien en 'n toename in globuliene.
Laboratoriumparameters van die lewer by sommige pasiënte is binne die normale bereik, wat hepatose nie uitsluit nie. Om virale hepatitis op te spoor, is 'n bloedtoets nodig vir teenliggaampies, cytomegalovirus infeksie, Epstein-Barr.
Om die struktuur van die lewerweefsel te bestudeer:
- Ultraklank - slegs insiggewend met skade aan meer as 35% van die orgaan,
- MRI - stel u in staat om veranderinge in die beginfase te identifiseer,
- scintigraphy - ongelyke verspreiding van die radioisotoop, 'n toename in grootte.
Behandeling van 'n pasiënt met hepatose in diabetes
Ongeag die mate van lewerskade, dieetkos word voorgeskryf. In ligte vorme van die siekte kan dit die enigste terapeutiese faktor wees. As 'n toename in ensiemaktiwiteit en uitgebreide lewerveranderings waargeneem word, word die dieet aangevul met medikasie.
Kliniese voeding sluit die volgende in:
- beperking van cholesterol, dierlike vette - 'n verbod op vetterige varkvleis, lamsvleis, halfprodukte, afval, wors, blikkieskos, sterk spek,
- verryking van die dieet met maklik verteerbare vesel - blomkool, courgette, broccoli, bokwiet en hawermeel, onversoete bessies en vrugte,
- volledige verwerping van alkohol,
- breukvoeding in klein porsies,
- verseker voldoende proteïeninname - gekookte vis, 5% maaskaas, nie-gefermenteerde melkdrankies, hoenderborsies,
- voorkoming van hardlywigheid - in die afwesigheid van edeem van ten minste 2 liter suiwer water per dag, pampoenskottels, lakseermiddels (afkooksels van senna-blare, duindoornbas),
- verbod op gebraaide, gekruide, soute, gekoopte souse,
- Stoom of kook in water.
Dit word aanbeveel om geregte wat berei word uit produkte wat die ingewande en galweë irriteer, op die spyskaart te verminder - radyse, radyse, peulgewasse, pêrelgars en mielies, vars kool, eiervrug, tamaties.
Om die sensitiwiteit van die lewer vir insulien te verbeter, is dit nodig om oortollige liggaamsgewig te verminder. Daarvoor moet diabete kosse met 'n lae glukemiese indeks streng kies, die kalorie-inname bereken en een keer per week 'n vasdag deurbring.
Die tempo van gewigsverlies moet ongeveer 500 g per week wees, aangesien 'n vinniger afname in liggaamsgewig die ophoping van vet in die lewerselle verhoog, en dit bydra tot die vorming van klippe in die galblaas. Om die verbranding van vetsure te verbeter, word gereelde fisieke aktiwiteit van minstens 30 minute per dag gebruik..
'N Voorvereiste vir effektiewe terapie is die normalisering van bloedsuiker. By tipe 1-siekte is 'n hersiening van die insulienterapie-regime nodig, en met die tweede metformien (Siofor, Glucofage) word Pioglar gebruik. Vir die behandeling van hepatose by diabetes word die volgende groepe medisyne aangedui:
- lipotropic - vergemaklik die verwydering van vet uit die lewer foliensuur, Thiogamma, Espa-lipon, Essential, vitamien B12, B6,
- cholesterol verlaag (kort kursus) - Atokor, Krestor, Nicotinamide,
- hepatoprotectors - Hepabene, Thiotriazolin, Taurine.
Met gelyktydige vaskulêre afwykings word Trental- en angiotensienomskakelende ensieminhibeerders (Kapoten, Prestarium) aanbeveel. Enige geneesmiddelterapie word uitgevoer onder die beheer van die lewer-ensieme. Vir diabete wat aan verslawing aan alkohol ly, word dwelmbehandeling, wat van verslawing ontslae raak, as 'n prioriteit beskou.
En hier is meer oor hipoglukemie by diabetes.
Hepatose by diabetes mellitus kom voor as gevolg van 'n oormaat glukose, bloedvette en 'n skending van die reaksie van lewerselle op insulien. Manifestasies van die siekte word uitgewis, simptome kan afwesig wees, of pasiënte lewer nie-spesifieke klagtes aan. Om die siekte op te spoor, word bloedtoetse, ultraklank, MRI, scintigrafie voorgeskryf. Behandeling sluit dieetvoeding, weiering van alkohol, gewigsnormalisering in vetsug en medikasie in.
Nuttige video
Kyk na die video oor lewerhepatose by diabetes:
As diabetiese neuropatie bepaal word, word die behandeling op verskillende maniere uitgevoer: medisyne en pille om pyn te verlig, die toestand van die onderste ledemate te verbeter, sowel as massering.
Hipoglukemie kom by diabetes mellitus voor, ten minste een keer by 40% van die pasiënte. Dit is belangrik om die tekens en oorsake daarvan te ken om sodoende betyds met die behandeling te begin en profylaxe met tipe 1 en 2 uit te voer. Die nag is veral gevaarlik.
As die pasiënt terselfdertyd cholecystitis en diabetes het, sal hy die dieet moet heroorweeg, as die eerste siekte eers ontwikkel het. Die redes vir die voorkoms daarvan lê in verhoogde insulien, alkoholisme en ander. As akute, berekende cholecystitis met diabetes mellitus ontwikkel het, kan chirurgie nodig wees.
Gestremdheid met diabetes word gevorm, ver van alle pasiënte. Gee dit, as daar 'n probleem is met selfdiens, kan u dit met beperkte mobiliteit kry. Onttrekking van kinders, selfs met insulienafhanklike diabetes, is moontlik op die ouderdom van 14. Watter groep en wanneer registreer hulle?
In sommige gevalle word 'n ultraklank van die pankreas op die kind uitgevoer. Dit is belangrik dat 'n kwaliteitstudie vooraf opleiding doen. Wat is die norme en afwykings?
Eier of hoender: diabetes mellitus of vetterige hepatose
Net soos suikersiekte vetterige hepatose kan veroorsaak, kan vetsiektes wat die lewer aantas, tot diabetes lei. In die eerste geval word vetterige hepatose diabeet genoem.
Dus, by pasiënte met ernstige diabetes mellitus met 'n hormonale wanbalans - 'n gebrek aan insulien en 'n oormaat glukagon, vertraag glukose-afname, word meer vet geproduseer. Die gevolg van hierdie prosesse is vetterige lewerhepatose. Moderne medisyne gebruik onbetwisbare feite wat bewys dat vetterige lewersiekte een van die ernstigste risikofaktore vir die ontwikkeling van tipe 2-diabetes is.
Vetlewersiektes Vetlewersiektes Simptome en diagnose Selfdiagnose van diabetiese vetterige hepatose is byna onmoontlik. Inderdaad, as gevolg van die gebrek aan senuwee-eindpunte, doen die lewer geen skade nie. Daarom is die simptome van hierdie komplikasie algemeen by die meeste siektes: slaperigheid, swakheid, verlies van eetlus. Deur die wande van die lewerselle te vernietig, kom ensieme wat reaksies lewer om gifstowwe te neutraliseer binne die bloedstroom in. Daarom is een van die metodes om vetterige lewersiekte te diagnoseer 'n biochemiese bloedtoets. Hy sal die teenwoordigheid en vlak van hepatosietensieme in die bloed toon.
Daarbenewens word die lewer van die diabeet, wat onder invloed van vetterige skade is, ondersoek met behulp van ultraklank-toerusting of 'n tomograaf. 'N Vergroting van 'n orgaan, 'n verandering in kleur, is seker simptome van vetterige hepatose. Om sirrose uit te sluit, kan 'n lewerbiopsie uitgevoer word.
Die ondersoek word meestal deur 'n endokrinoloog of gastroënteroloog voorgeskryf.
Korrekte of nie? - behandeling van diabetiese hepatose
In die vroeë stadiums van vetsiektes kan die aangetaste lewer heeltemal herstel word. Hiervoor beveel dokters aan dat vetterige kos, alkohol uit die dieet uitgesluit word, en noodsaaklike fosfolipiede in tablette voorgeskryf word. Na drie maande van sodanige behandeling is die lewer van die pasiënt in orde.
Die morfologiese veranderinge wat in die lewerweefsel ontstaan het, sal 'n omgekeerde ontwikkeling ondergaan: die unieke potensiaal van die lewer word gerealiseer teen die agtergrond van die waarneming van 'n dieetregime en medikasie neem. Per slot van rekening is hierdie menslike orgaan die enigste wat in staat is om heeltemal te herstel!
Medikasie
Die sukses van maatreëls om diabetiese vetterige hepatose te genees hang direk af van hoe effektief die behandeling van die onderliggende siekte - diabetes. Om lewerfunksie te verbeter, word behandeling met geneesmiddels soos urosan, ursodeoxycholic suur of die analoë daarvan uitgevoer.
Indien nodig, sal die behandeling verhoog word deur die lewer. Normalisering van choleretiese prosesse word aan hofitol, pampoenolie en minerale stilstaande water toevertrou. U moet 'n maand in die oggend elke dag sulke water drink.
Sulke uitruilmetodes van minerale water word vier keer per jaar beoefen. Om die spysvertering te verbeter, word ensiempreparate voorgeskryf: mezim, hermitaal of die analoë daarvan. Om die lewer te herstel, beveel kundiges aan dat pasiënte medikasie neem wat die regeneratiewe prosesse versnel, soos hepabene, essentiale, ens.
Fitoterapie
Om 'n gunstige voorspelling te maak in die geval van 'n poging om ernstige siektes soos diabetes mellitus en diabetiese hepatose met volksmiddels te behandel, sal nie 'n enkele gesertifiseerde dokter onderneem nie. Inteendeel, hy sal kruie medisyne adviseer as 'n goeie hulp vir die behandeling van hierdie kwale.
Onder plante wat die lewer beskerm, dra dit by tot die normalisering van gewig en choleretiese prosesse, verlaag cholesterol en help om giftige stowwe uit die liggaam te verwyder - koringstigmas, melktert, artisjok.
Dus, melk distel kan in poeier geneem word - 1 teelepel 'n halfuur voor 'n maaltyd, of kan dit in die vorm van 'n saadinvulling wees. Om dit voor te berei, moet u 'n eetlepel melktertpitte met 'n glas kookwater gooi, aandring op 'n waterbad vir 20 minute. Na afkoeling word die infusie gefiltreer en 30 minute voor ete in 0,5 koppies geneem. Die frekwensie en duur van kursusse moet met u dokter ooreengekom word.
Beginsels van pasiëntvoeding
Vir diabete met vetterige hepatose is die belangrikste ding om die glukosevlak te beheer. Sulke pasiënte moet standaard die beginsels van 'n gebalanseerde dieet volg.
Wat is hierdie beginsels?
- Eet kosse met 'n hoë glukemiese indeks.
- Weiering van vetterige vleisgeregte, gebraaide kos, gerookte vleis, gekruide kos, alkohol, speserye, speserye, mayonnaise, lekkers.
- Koeke en konfyt, kondensmelk en koeke: selfs 'n minimale oortollige verbruik van produkte uit hierdie reeks sal lei tot die omskakeling van koolhidrate in vette en tot gevolg hê dat 'n gevaarlike kwaal vererger.
- U moet ook van deegbroodjies en pasta hou.
- Stoom, kos kan ook gebak, gestoof of gekook word.
- Verhoog maaltye tot ses keer per dag. 'N Afname in die hoeveelheid koolhidrate en vette in die dieet.
- Proteïene vir diabete met vetterige hepatose moet egter in dieselfde hoeveelheid as gesonde mense verbruik word.
- Weiering van suiker ten gunste van 'n plaasvervanger wat deur 'n dokter aanbeveel word.
Hierdie dieet word aanbeveel vir diabete met vetterige lewerskade. Ondanks die baie “onmoontlike”, kan die pasiënte van sulke pasiënte uiteenlopend wees, en die geregte wat dit opmaak, is nie net nuttig nie, maar ook baie lekker!
Wat laat hierdie terapeutiese dieet toe?
Hier is 'n lys met kos en 'n paar geregte:
- pluimveevleis
- haas,
- Turkye
- maer vis
- volgraan
- vars vrugte en groente
- bokwiet, koring, hawermeel
- lae-suiwel- en suurmelkprodukte
- Slaai moet met 'n lae-vet suurroom, suurlemoensap en tuisgemaakte laevet-jogurt gekruid word.
- Eiers kan verteer word, maar nie meer as een per dag nie.
Dus, byvoorbeeld, kan die pasiënt se daaglikse dieet bestaan uit:
- maaskaasgeregte en roosgebraaide sous vir ontbyt, koolsop en gevulde paprika vir middagete, gekookte eiers vir middagete en gekookte vis met 'n slaai vars groente vir aandete.
Daar moet onthou word dat behandeling sonder dieet met hierdie diagnose nie suksesvol sal wees nie.
Oor die siekte
Die hepatosiete wat die lewer uitmaak, versamel vet en stop met die filter van giftige stowwe. Geleidelik lei die oortollige vet tot die vernietiging van lewerselle, wat lei tot die vrystelling van ensieme in die bloedstroom wat ontwerp is om gifstowwe te neutraliseer.
In die geval van vetterige hepatose is meer as 5% van die totale orgaanmassa vetweefsel (trigliseriede).As hierdie aanwyser meer as 10% is, beteken dit dat ongeveer die helfte van alle lewerselle vet bevat.
Oorsake van vetterige hepatose
Die hoofrede vir die ophoping van vet in die lewer is 'n metaboliese afwyking in die liggaam. Hormonale veranderinge speel ook 'n belangrike rol.
Die siekte kan ook veroorsaak word deur die volgende faktore:
- oormatige drink
- oorgewig en vetsug,
- die teenwoordigheid van virusinfeksies by 'n persoon (byvoorbeeld hepatitis B of C),
- skending van die dieet
- toename in die aantal lewerensieme,
- oortreding van die ureumsiklus en die oksidasie van vetsure (oorgeërf)
- genetiese faktore
- neem sekere medikasie (byvoorbeeld nie-steroïdale anti-inflammatoriese middels).
Risikofaktore
Vetterige lewerhepatose is 'n patologie wat voorkom wanneer 'n kombinasie van verskillende faktore tegelyk bestaan, waaronder:
- middellyfgrootte is meer as 80 sentimeter by vroue en 94 sentimeter by mans (abdominale vetsug),
- hoë vlakke van cholesterol en trigliseriede in die bloed en terselfdertyd lae lipoproteïene,
- hoë bloeddruk
- langdurige hiperglykemie, dit wil sê tipe 2-diabetes, waarvan die ontwikkeling moontlik nie eens weet nie
- insulienweerstand.
Ongelukkig is die eerste stadiums van die siekte asimptomaties, dus is selfdiagnose onmoontlik.
'N Vergroting van die lewer kan slegs waargeneem word as die bindweefsel reeds daarin gegroei het, en die lewer begin om die naburige organe te plaas. Leverinsufficiëntie ontwikkel - iemand voel pyn aan die regterkant, hy kan hinder van eetlus en algemene swakheid word. Vergrote lewer word sigbaar met die blote oog.
Komplikasies
Vetterige hepatose is gevaarlik omdat dit ongemerk deur 'n persoon tot sirrose van die lewer kan ontwikkel. Dokters voorspel 'n toename in die voorkoms van sirrose juis as gevolg van 'n orgaanvetterige siekte.
Hepatose is ook gevaarlik deur die risiko van kardiovaskulêre siektes te verhoog.
Vetterige hepatose by diabetes is 'n bedrieglike siekte, aangesien dit dodelik kan wees. Moenie die voorkomende uitgebreide ondersoek na die toestand van die liggaam verwaarloos nie, want dit is die enigste manier om lewerhepatose vroeg op te spoor en vroegtydig met die behandeling te begin.
Lewersiektes by diabetes mellitus: simptome van siektes (sirrose, vetterige hepatose)
Vir die behandeling van gewrigte het ons lesers DiabeNot suksesvol gebruik. Aangesien die produk gewild is, het ons besluit om dit onder u aandag te bring.
Diabetes beïnvloed lewergesondheid. Hierdie liggaam produseer en stoor glukose, dit dien as 'n soort reservoir vir suiker, wat die brandstof vir die liggaam is, wat die nodige glukosevlak in die bloed behou.
Glukose en lewer
As gevolg van die liggaam se behoeftes, word die opberging of vrystelling van suiker deur glukagon en insulien aangemeld. Wanneer u eet, vind die volgende plaas: die lewer word in glukose gestoor in die vorm van glikogeen, wat later, indien nodig, verteer word.
Verhoogde mate van insulien en onderdrukte grade glukagon gedurende die eetperiode dra by tot die omskakeling van glukose na glikogeen.
en onderdrukte grade glukagon gedurende die eetperiode dra by tot die omskakeling van glukose na glikogeen.
Die liggaam van elke persoon produseer, indien nodig, glukose. Daarom, as iemand nie kos eet nie (snags, die interval tussen ontbyt en middagete), begin sy liggaam die glukose daarvan sintetiseer. Glikogeen word glukose as gevolg van glikogenolise.
Daarom is 'n dieet so belangrik vir diabete, of mense met 'n hoë bloedsuiker en glukose.
Die liggaam het ook 'n ander metode om glukose uit vet, aminosure en afvalprodukte te vervaardig. Hierdie proses word glukoneogenese genoem.
Wat gebeur met 'n tekort:
- As die liggaam aan glikogeen tekort skiet, probeer hy hard om 'n voortdurende toevoer van glukose te bespaar aan organe wat dit in die eerste plek nodig het - niere, brein, bloedselle.
- Benewens die verskaffing van glukose, lewer die lewer 'n alternatief vir die belangrikste brandstof vir organe - ketone wat van vette afkomstig is.
- 'N Voorvereiste vir die aanvang van ketogenese is 'n verminderde insulieninhoud.
- Die hoofdoel van ketogenose is om glukose te bewaar vir die organe wat dit die nodigste het.
- Die vorming van baie ketone is nie so 'n algemene probleem nie, maar dit is 'n redelik gevaarlike verskynsel, daarom kan nood mediese sorg benodig word.
Belangrik! 'N Hoë bloedsuiker soggens met diabetes is dikwels 'n gevolg van verhoogde glukoneogenese snags.
Mense wat nie vertroud is met 'n siekte soos suikersiekte nie, moet steeds bewus wees dat die ophoping van vet in die lewerselle die kans op die vorming van hierdie siekte verhoog.
Die hoeveelheid vet in ander liggaamsdele maak ook nie saak nie.
 Vetterige hepatose. Na vele studies het dit geblyk dat vetterige hepatose 'n gevaarlike faktor vir diabetes is.
Vetterige hepatose. Na vele studies het dit geblyk dat vetterige hepatose 'n gevaarlike faktor vir diabetes is.
Wetenskaplikes het bevind dat pasiënte met vetterige hepatose vyf jaar lank 'n hoë risiko het vir die progressie van tipe 2-diabetes.
'N Diagnose van vetterige hepatose vereis dat 'n persoon versigtig moet wees met hul gesondheid, sodat hy nie diabetes kan ontwikkel nie. Dit dui daarop dat 'n dieet gebruik sal word, sowel as 'n uitgebreide lewerbehandeling vir enige probleme met hierdie orgaan.
Diagnoseer vetterige hepatose met behulp van ultraklank. So 'n studie kan die vorming van diabetes voorspel, ondanks die konsentrasie van insulien in die bloed.
Let op! Selfs met dieselfde insulieninhoud in die bloed, hou mense met vetterige hepatose 'n dubbele risiko vir suikersiekte as diegene wat nie vertroud is met hierdie siekte nie (degenerasie van die lewer).
Vetterige hepatose is by 1/3 van die Amerikaanse inwoners gediagnoseer. Soms word die simptome van hierdie siekte nie uitgespreek nie, maar dit gebeur dat die siekte tot lewerversaking kan lei en lewerskade moontlik is.
Baie mense skryf vetterige hepatose toe aan alkoholiese lewersiekte, maar hierdie siekte kan ander oorsake en simptome hê.
Belangrik! Vetsug in die lewer het 'n invloed op insulienweerstandigheid.
Statistieke
In 'n studie wat in die vaktydskrif Metabolism and Clinical Endocrinology gepubliseer is, het wetenskaplikes 'n ontleding gedoen wat ondersoek het hoe vetterige hepatose die ontwikkeling van diabetes beïnvloed.
Die projek het 11.091 inwoners van Suid-Korea betrek. Aan die begin (2003) van die studie en na vyf jaar by mense, is insulienkonsentrasie en lewerfunksie gemeet.
- In die beginfase van die studie is vetterige hepatose by 27% van die Koreane gediagnoseer.
- Terselfdertyd is vetsug waargeneem in 60% van die getoetsde, in vergelyking met 19% sonder lewerdegenerasie.
- In 50% van mense met vetsugtige lewer is pieke van insulienkonsentrasie op 'n leë maag ('n merker van insulienweerstandigheid) waargeneem, in vergelyking met 17% sonder vetterige hepatose.
- Gevolglik het slegs 1% van die Koreane wat nie vetterige hepatose het nie diabetes mellitus (tipe 2) ontwikkel, vergeleke met 4% wat aan lewerdegenerasie ly.
Nadat die merkers van insulienweerstandigheid in die eerste fase van die studie aangepas is, was die waarskynlikheid vir diabetes steeds groter as met vetterige hepatose.
By mense met die hoogste insulienvlakke was die risiko van diabetes byvoorbeeld twee keer so hoog aan die begin van die studie vir lewervetsug.
 In die eerste fase van die studie was individue met vetterige hepatose meer vatbaar vir die ontwikkeling van insulientekort (verhoogde cholesterol en glukose).
In die eerste fase van die studie was individue met vetterige hepatose meer vatbaar vir die ontwikkeling van insulientekort (verhoogde cholesterol en glukose).
Dus, vetterige hepatose verhoog beslis die waarskynlikheid van diabetes. In die lig hiervan het mense met vetsugtige lewer 'n spesiale dieet nodig, wat die gebruik van suiker moet vermy, bloedglukose moet beheer en die inname van voedsel en voedsel wat in eenvoudige koolhidrate volop is, moet beperk.
Let op! Vir diegene wat oorgewig is, sal so 'n dieet dit baie meer harmonieus maak, hoewel die dieet nie soseer gebaseer is op gewigsverlies as op die behandeling en voorkoming van hepatose nie.
'N Spesiale dieet behels ook die verwerping van alkohol. Dit is nodig vir die volle funksionering van die lewer, wat meer as 500 verskillende funksies verrig.
Sirrose
In 'n mondelinge glukosetoets het mense met sirrose dikwels hiperglikemie. Die oorsake van sirrose word nog nie ten volle verstaan nie.
- In die reël ontwikkel sirrose die weerstand van perifere weefsel teen insulien en verminder die insulienopruiming.
- Die sensitiwiteitsvlak van adiposiete vir insulien daal ook.
- In vergelyking met die kontrolekategorie, verminder sirrose die insulien opname tydens die aanvanklike deurgang deur die orgaan.
- Basies word 'n toename in insulienweerstandigheid gebalanseer deur die verhoogde sekresie daarvan deur die pankreas.
- As gevolg hiervan is daar 'n verhoogde insulieninhoud en 'n normalisering van die mate van glukose in die bloed in die oggend en 'n effense afname in suikerverdraagsaamheid.
Na die aanvanklike inname van glukose word die insulienuitskeiding soms verminder. Dit bewys die staking van die C-peptied. As gevolg hiervan word opname van glukose aansienlik vertraag.
 Die mate van glukose op 'n leë maag bly normaal. Met 'n duidelike hipo-afskeiding van insulien, kom suiker uit die lewer in die bloedstroom weens die afwesigheid van die remmende effek van insulien op die vorming van glukose.
Die mate van glukose op 'n leë maag bly normaal. Met 'n duidelike hipo-afskeiding van insulien, kom suiker uit die lewer in die bloedstroom weens die afwesigheid van die remmende effek van insulien op die vorming van glukose.
Die gevolg van sulke transformasies is hiperglikemie op 'n leë maag en ernstige hiperglikemie na glukose-inname. Só vorm diabetes mellitus, en by die behandeling moet dit in ag geneem word.
Die afname in glukosetoleransie in sirrose kan met regte diabetes onderskei word, omdat die glukose-inhoud van 'n persoon wat nie kos eet nie, bly basies normaal. In hierdie geval word die kliniese simptome van diabetes nie uitgedruk nie.
Dit is maklik om sirrose by diabetes te diagnoseer. Immers, met insulientekort, is simptome soos:
- askites,
- spin are,
- hepatosplenomegaly,
- geelsug.
As dit nodig is, kan u sirrose met behulp van 'n lewerbiopsie diagnoseer.
Die behandeling van sirrose behels die gebruik van koolhidraatprodukte, en hier kom dieet eerste. Inteendeel, 'n spesiale dieet word aan die pasiënt voorgeskryf, veral is dit nodig vir enkefalopatie; die behandeling hier is nou verwant aan voeding.
Lewerfunksie aanwysers
By kompenseerde diabetes mellitus word geen veranderinge in lewerfunksie-indekse waargeneem nie. En selfs as dit opgespoor word, hou hul simptome en oorsake nie verband met diabetes nie.
As 'n skending van die koolhidraatmetabolisme voorkom, kan simptome van hiperglobulinemie en simptome wat dui op 'n toename in die graad van bilirubien in die serum, voorkom.
 Vir kompenseerde diabetes is sulke simptome nie kenmerkend nie. 80% van diabete het lewerskade weens vetsug. Dus, sommige veranderinge in serum word gemanifesteer: GGTP, transaminases en alkaliese fosfatase.
Vir kompenseerde diabetes is sulke simptome nie kenmerkend nie. 80% van diabete het lewerskade weens vetsug. Dus, sommige veranderinge in serum word gemanifesteer: GGTP, transaminases en alkaliese fosfatase.
'N Toename in die lewer as gevolg van 'n hoë glukogeen in tipe 1-diabetes of vetveranderinge as die siekte van die tweede tipe is, hou nie verband met die lewerfunksie-ontleding nie.
'N Eenvoudige terapeutiese dieet hier sal die rol van voorkoming speel, terwyl behandeling in die kompleks die teenwoordigheid van terapeutiese voeding verwelkom.
Die verband tussen siektes van die galweë en lewer met diabetes
In diabetes ontwikkel sirrose selde. In die reël word sirrose eers gediagnoseer, waarna insulien tekort opgemerk word, en behandeling ontwikkel word.
Diabetes kan ook 'n teken wees van oorerflike hemochromatose. Dit hou ook verband met chroniese outo-immuun hepatitis en met antigene van die belangrikste histokompatibiliteitskompleks DR3, HLA-D8.
Selfs met nie-insulienafhanklike diabetes, kan galstene vorm. Dit is waarskynlik nie van toepassing op diabetes nie, maar op 'n verandering in die samestelling van gal as gevolg van vetsug. 'N Terapeutiese dieet, as behandeling, kan in hierdie geval die vorming van nuwe klippe voorkom.
Dit kan ook toegeskryf word aan tekens van verminderde kontraktiele funksie in die galblaas.
Chirurgiese behandeling van die galblaas by diabete is nie riskant nie, maar chirurgie van die galweë lei dikwels tot wondinfeksies en sterftes.
En behandeling met sulfonylurea kan lei tot granulomatiese of cholestatiese letsels van die lewer.
Vetterige lewersiekte by diabetes
- 1 Wat is hierdie siekte?
- 2 redes vir die ontwikkeling van vetterige hepatose
- 3 Simptome van hepatose
- 4 Behandeling van diabetiese hepatose
- 4.1 Medikasie
- 4.2 Dieetvoeding
- 5 Ander behandeling
Diabetes mellitus lei tot baie gevaarlike siektes en een daarvan is diabetiese hepatose. Sulke lewerskade word waargeneem tydens diabetes mellitus in die stadium van ontbinding. Hepatose word gemanifesteer deur 'n ongemaklike sensasie in die hipochondrium aan die regterkant, erge moegheid en 'n lewergeur uit die mond. As u nie met die behandeling en behandeling van so 'n lewerpatologie begin nie, kan die pasiënt 'n lewensbedreigende siekte ervaar - sirrose van die lewer, wat in baie gevalle in die dood eindig. As die eerste simptome verskyn, moet u dus dokter toe gaan.
Vir die behandeling van gewrigte het ons lesers DiabeNot suksesvol gebruik. Aangesien die produk gewild is, het ons besluit om dit onder u aandag te bring.

Wat is hierdie siekte?
Vetterige degenerasie van die lewer is 'n lewerskade wat ontstaan as gevolg van metaboliese afwykings in hepatosiete, waardeur 'n groot hoeveelheid vet daarin geplaas word. Dikwels kom so 'n siekte by diabetes voor. Die lewerselle bevat 'n ensiem wat stowwe wat skadelik is vir die liggaam neutraliseer, maar met langdurige hiperglykemie word hierdie proses versteur. Dit lei tot die ophoping van lipiede in hepatosiete. Met die ophoping van vet in groot hoeveelhede, sterf lewerselle en word dit vervang deur vetselle.
Terug na die inhoudsopgawe
Simptome van hepatose
 Naarheid met lewerprobleme kom gereeld voor.
Naarheid met lewerprobleme kom gereeld voor.
Die vetterige hepatose by diabetes word gemanifesteer deur die volgende simptome:
- toenemende moegheid,
- lusteloosheid,
- ongemak in die hipochondrium aan die regterkant,
- die voorkoms van ernstige naarheid,
- swak eetlus
- vergrote lewer
- 'n gevoel van 'lewergeur' uit die mond.
Terug na die inhoudsopgawe
Diabeetiese hepatose behandeling
Indien die pasiënt tekens van lewerskade het, moet u mediese hulp raadpleeg. Selfmedikasie in hierdie geval lei tot gevaarlike gevolge. By opname in die hospitaal sal die dokter die pasiënt ondersoek, na klagtes luister en aanvullende studies voorskryf om 'n akkurate diagnose te bepaal. Daarna sal die dokter spesiale metodes van terapie voorskryf. As 'n behandeling vir lewerskade, word medikasie en dieetvoedsel voorgeskryf. Hulle skryf ook tradisionele metodes van terapie voor en gee aanbevelings oor die verandering van lewenstyl.
Terug na die inhoudsopgawe
Geneesmiddelbehandeling
Vir die behandeling van vetterige lewer word medisyne voorgeskryf wat in die tabel aangebied word:
| "Adeb" | |
| "Actos" | |
| hepatoprotectors | "Bitsiklol" |
| "HEPA-Merz" | |
| Liventiale Forte | |
| ensieme | "Pancreatin" |
| "Penzital" | |
| teenspasmamiddels | "No-spa" |
| "Niaspam" |
Terug na die inhoudsopgawe
Dieetkos
 Met hierdie siekte speel die dieet die belangrikste rol.
Met hierdie siekte speel die dieet die belangrikste rol.
As u lewerbehandeling doen, is dit baie belangrik om 'n dieet te volg. Dit word aanbeveel dat:
- uitsluit vetterige, gebraaide en sout kosse nie,
- drink nie alkohol nie
- weier warm en gerookte geregte,
- om gestoom, gebak en gekook te kook,
- om 5 keer per dag in klein porsies te eet,
- weier soet (jy kan versoeters gebruik),
- gebruik maer vleis en vis om te kook,
- eet vars groente en vrugte,
- jy kan lae-vet suiwelprodukte eet,
- sluit meelprodukte uit die dieet uit (u kan heelgraanbrood in klein hoeveelhede bevat).
Terug na die inhoudsopgawe
Ander behandeling
As addisionele behandelingsmetodes word alternatiewe metodes gebruik. Hiervoor word geneserresepte gebruik:
- Rosehip. 'N Halwe liter warm water word in 50 gram gedroogde bessies gegiet. U moet 10 uur aandring. Gebruik 'n infusie van 200 ml 3 keer per dag.
- Ment. Voeg 20 gram pepermuntblare by ½ koppie warm water en sit die toediening op. Hierna word die infusie in 3 dele verdeel en dwarsdeur die dag verbruik.
- Melk distel. 1 eetlepel. l. meng sade in 600 ml water en kook 30 minute. Daarna moet u alles deeglik filter en 2 keer per dag verbruik.
Elke pasiënt moet hul lewensstyl verander. Dit word aanbeveel om baie te stap, gereelde oefeninge te doen. Moet nog steeds by 'n dieet hou en ophou om alkohol te drink en te rook. Dit is baie belangrik om u gewig en bloedsuiker elke dag te monitor. As u weer ongemak aan die regterkant van die ribbes ervaar, moet u dadelik u dokter raadpleeg.
Oorsake, simptome, behandeling en diagnose van hiperinsulinisme by kinders en volwassenes
- Wat is die gevaar van hiperinsulinisme?
- Simptome van die siekte
- Oorsake van voorkoms
- Klassifikasie van hiperinsulinisme
- Patologie Diagnostiek
- Behandeling en voeding
- Voorkoming en prognose
Hyperinsulinisme word andersins hipoglisemiese siekte genoem. Die patologiese toestand kan verkry of aangebore wees. In die tweede geval is die siekte buitengewoon skaars, naamlik een geval per 50,000 pasgeborenes. Die verworwe vorm van hiperinsulinisme word gewoonlik tussen die ouderdomme van 35 en 50 gevorm, en kom meestal by vroue voor.
Wat is die gevaar van hiperinsulinisme?
'N Gevaarlik voorgestelde toestand is te wyte aan die komplikasies daarvan, wat vroeg en laat verdeel kan word. Die eerste kategorie bevat die volgende paar uur na die aanval, naamlik:
- beroerte,
- miokardiale infarksie
- 'n skerp verergering van die metabolisme van die hartspier en brein,
- in die moeilikste situasies word 'n hipoglisemiese koma gevorm.
Die laat komplikasies wat verband hou met hiperinsulinemie ontwikkel enkele maande of selfs jare na die aanvang van die siekte. Dit word gekenmerk deur 'n aantal kritieke simptome, naamlik: verswakte geheue en spraak, parkinsonisme, enkefalopatie (verswakte breinfunksie).
Die gebrek aan diagnose en behandeling van patologie veroorsaak 'n verergering van die pankreas en die vorming van diabetes, asook metaboliese sindroom en vetsug.
Die aangebore vorm van hiperinsulinisme veroorsaak in 30% van die gevalle 'n chroniese vorm van breinhipoksie, sowel as die verergering van die geestelike ontwikkeling van kinders. Hiperinsulinisme is dus 'n toestand wat belaai is met komplikasies en kritieke gevolge.
Simptome van die siekte
Die aanval begin met 'n verbetering in eetlus, die voorkoms van sweet en swakheid, sowel as tagikardie, ernstige honger. Dan sluit sekere paniektoestande by: vrees, angs, prikkelbaarheid en bewing in die ledemate. As 'n aanval van hiperinsulinemie ontwikkel, word die volgende geïdentifiseer:
- disoriëntasie in die ruimte,
- diplopie (verdeling van sigbare voorwerpe),
- parestesie (gevoelloosheid, tinteling) in die ledemate tot die voorkoms van aanvalle.
 As behandeling nie beskikbaar is nie, kan u bewussyn verloor en selfs hipoglisemiese koma voorkom. Die periode tussen aanvalle hou verband met die verergering van geheue, emosionele onstabiliteit, apatie en ander onaangename simptome. Teen die agtergrond van gereelde maaltye versadig met maklik verteerbare koolhidrate, ontwikkel 'n toename in liggaamsgewig en selfs vetsug.
As behandeling nie beskikbaar is nie, kan u bewussyn verloor en selfs hipoglisemiese koma voorkom. Die periode tussen aanvalle hou verband met die verergering van geheue, emosionele onstabiliteit, apatie en ander onaangename simptome. Teen die agtergrond van gereelde maaltye versadig met maklik verteerbare koolhidrate, ontwikkel 'n toename in liggaamsgewig en selfs vetsug.
Kenners identifiseer drie grade van simptome van hiperinsulinisme, wat afhang van die erns van die kursus: lig, matig en ernstig. Die geringste word geassosieer met die afwesigheid van manifestasies in die periode tussen aanvalle en organiese skade aan die serebrale korteks. Die verergering van die siekte verskyn minder gereeld as een keer per maand. Dit word vinnig gestop deur medisyne of soet kos.
Met matige erns kom beslagleggings meer gereeld voor as een keer per maand, en die verlies van visuele funksie en koma is moontlik. Die periode tussen aanvalle word gemanifesteer deur oortredings in terme van gedrag, byvoorbeeld vergeetagtigheid of verminderde denke. 'N Ernstige graad ontwikkel as gevolg van onomkeerbare veranderinge in die serebrale korteks. Aanvalle kom gereeld voor en lei tot bewussynsverlies. In die periode tussen aanvalle verloor die pasiënt geaardheid in die ruimte, word die geheue vererger, die bewing van die ledemate word geïdentifiseer. Kenmerkend is 'n verandering van bui en 'n hoë mate van prikkelbaarheid. In die lig hiervan is dit nodig om die oorsake, behandeling en diagnose van die toestand in meer besonderhede te verstaan.
Oorsake van voorkoms
Die aangebore vorm kom voor as gevolg van intrauteriene abnormaliteite in die ontwikkeling, as gevolg van 'n vertraging in die ontwikkeling van die fetus. Erflike siekte kan ook ontwikkel met mutasies in die genoom. Die oorsake van die voorkoms van die siekte by mense is verdeel in:
- pankreas, wat lei tot die vorming van absolute hiperinsulinemie,
- nie-pankreas, wat 'n relatiewe toename in insulienvlakke veroorsaak,
- pankreasvorm kom voor in kwaadaardige of goedaardige neoplasmas, sowel as pankreas-betaselle-hiperplasie.
 Nie-pankreas vorm van hiperinsulinisme by kinders en volwassenes kan ontstaan as gevolg van eetversteurings (langdurige vas, diarree, en ander), lewerskade (onkologie, sirrose, vetterige hepatose). By die beantwoording van die vraag waarom patologie ontwikkel het, word die aandag gevestig op die ongekontroleerde gebruik van suikerverlagende name, sekere endokriene patologieë. Byvoorbeeld, myxedeem, Addison se siekte, of pituïtêre dwergisme.
Nie-pankreas vorm van hiperinsulinisme by kinders en volwassenes kan ontstaan as gevolg van eetversteurings (langdurige vas, diarree, en ander), lewerskade (onkologie, sirrose, vetterige hepatose). By die beantwoording van die vraag waarom patologie ontwikkel het, word die aandag gevestig op die ongekontroleerde gebruik van suikerverlagende name, sekere endokriene patologieë. Byvoorbeeld, myxedeem, Addison se siekte, of pituïtêre dwergisme.
'N Ander faktor kan 'n tekort wees aan ensieme wat betrokke is by glukosemetabolisme (lewerfosforylase, renale insulienase, glukose-6-fosfatase).
Oorsake en risikofaktore
Die lewerstruktuur van gesonde mense bevat hepatosiete. Dit is verantwoordelik vir die neutralisering van skadelike komponente. By diabetes mellitus verander hierdie proses - vette versamel in die lewer selle, en hepatosiete wat met lipiede oorloop, geleidelik sterf. Die siekte ontwikkel geleidelik.
Nog 'n oorsaak van vetterige diabetiese hepatose is 'n gevolg van tipe 2-diabetes. Patologie veroorsaak 'n skending van die hormonale agtergrond. As gevolg van hormonale wanbalans, ontstaan 'n tekort aan insulien in die bloed, is die pankreas besig met die produksie daarvan. As gevolg van 'n tekort aan insulien, word die opname van glukose ontwrig. Hierdie proses veroorsaak verhoogde lipiedproduksie en word 'n faktor in die ontwikkeling van diabetiese hepatose.
Die hoofrede vir die ophoping van lipiede in lewerselle is 'n skending in die liggaam se metaboliese prosesse. Hormonale afwykings speel 'n belangrike plek in die ontwikkeling van die patologiese proses. Die volgende faktore word ook provokateurs vir die ontwikkeling van vetterige hepatose:
- alkoholmisbruik
- vetsug
- virussiektes (hepatitis B),
- swak dieet,
- oorerwing,
- behandeling met sekere medisyne (NSAID's).
Simptome en komplikasies
Selfontwikkeling van vetterige hepatose is moeilik om te bepaal. In die beginfase het die patologie geen kliniese manifestasies nie. Die lewer is nie toegerus met senuwee-prosesse en -eindes nie, daarom blyk die patologiese veranderinge wat daarin voorkom, prakties na buite nie.
Die eerste tekens van vetterige hepatose verskyn wanneer die lewer groter word en druk op naburige organe plaas. Op hierdie punt is 'n suikersiekte gedurig besorg oor:
- swakheid
- onaangename ongemak aan die regterkant,
- gebrek aan eetlus
- apatie
- naarheid,
- lusteloosheid,
- koördinasie van bewegingsveranderings.
Vetterige hepatose word in vier fases geklassifiseer:
- Nul - in die interne orgaan is daar 'n effense ophoping van lipiedruppels.
- Eerstens begin die fokus van gesonde selle met lipiede.
- Die tweede - die fokuspunte neem aansienlik toe. Hulle kan baie wees of 'n beduidende grootte hê. Vir hierdie stadium van vetterige hepatose is die manifestasie van die eerste patologiese tekens kenmerkend.
- Derdens, lipiede versamel nie net binne die selle van die orgaan nie, maar ook agter hulle. Die proses van vorming van talle siste bestaande uit lipiedselle begin.
As daar patologiese tekens van diabetes is, word dit aanbeveel om 'n mediese instelling te kontak en 'n diagnose te ondergaan wat deur 'n dokter voorgeskryf is. Vetterige hepatose word bepaal deur 'n bloedtoets (opsporing van lewer selensieme in die bloedstruktuur). Ultraklank of CT-scan van die buikholte is noodwendig ingesluit in diagnostiese metodes (bepaling van patologie deur eksterne veranderinge in interne organe). Indien nodig, en om die ontwikkeling van sirrose uit te sluit, skryf die dokter 'n biopsie voor.
'N Akkurate diagnose help die dokter om te verstaan hoe lewervetige hepatose vir diabetes behandel kan word. Dit is belangrik om die regte behandelingstaktiek te kies, aangesien die ignorering van mediese aanbevelings die ontwikkeling van komplikasies (sirrose) sal veroorsaak of die verloop van die patologie sal vererger.
Hoe behandel u vetterige hepatose by diabetes?
Die terapie van vetterige hepatose in 'n vroeë stadium van ontwikkeling sluit die basiese beginsels van terapeutiese voeding in, sowel as medikasie wat die funksionaliteit van die lewer normaliseer (Essential Forte, Hetral, Hepa-Merz). Die duur van die terapie duur drie maande. Gedurende hierdie periode sal die lewer herstel, en alle patologiese strukturele veranderinge in sy selle sal onderworpe wees aan die omgekeerde ontwikkeling.
Die behandeling van vetterige hepatose is slegs effektief met die suksesvolle behandeling van die onderliggende siekte - diabetes. Om die lewerfunksie te verbeter en te stabiliseer, skryf die dokter die volgende medisyne aan die pasiënt voor:
Die gebruik van pampoenolie, sowel as die aanstelling van 'n kursus vir die neem van minerale water, word aanbeveel as gelyktydige behandeling. Om die funksies van die spysverteringskanaal te normaliseer, word middels soos Mezim aangedui.
Diabete met vetterige hepatose moet 'n goeie en gebalanseerde dieet volg, wat die glukose-inname streng beheer. Dieetvoeding van die pasiënt moet op die volgende beginsels gebaseer wees:
- Organiseer 'n spyskaart wat verbeter word deur voedsel en geregte te verbruik met 'n hoë glukemiese indeks.
- Los 'skadelike' geregte en drankies (alkohol, gerookte, vetterige en gebraaide kos, speserye, speserye, lekkers) heeltemal weg.
- Sluit koeke, vetterige koeke, kondensmelk en konfyt uit die spyskaart uit.
- Organiseer die gebruik van muffin en pasta.
- Kos moet gekook word deur te bak, bak of kook.
- Organiseer ses maaltye per dag.
- Verminder die inname van koolhidrate en vette in die spyskaart.
- Vervang suiker met 'n versoeter.
Vir pasiënte met diabetiese vetterige hepatose, beveel voedingkundiges aan om die basiese beginsels van terapeutiese dieet nr. 9 te volg.
- maer vleis - konynvleis, kalkoen, hoender (sonder vel),
- lae-vet mariene vis
- volgraan
- groente,
- Vars vrugte
- bokwiet pap, hawermeel, koring,
- afgeroomde suiwel, sowel as lae-vet suiwelprodukte,
- eiers - nie meer as 1 stuks / week nie.,
'N Belangrike komponent van 'n positiewe resultaat in die behandeling van vetterige hepatose by diabetes mellitus is fisieke aktiwiteit, matige sportbelasting. Gereelde gimnastiek, sowel as wandeling in ekologies skoon gebiede, dra by tot die gewigskorreksie en eliminasie van lipiede in lewerselle en weefsels van ander interne organe.
Hoe hou diabetes en sirrose verband? Kenmerke van die behandeling van sirrose by diabete
Diabetes mellitus en sirrose is direk verwant. Die behandeling van diabete teen lewersiektes word bemoeilik deur die feit dat baie diabetiese middels hepatotoksiese eienskappe het. Lees in hierdie artikel hoe u sirrose kan herken en hierdie siekte met diabetes kan behandel.
By diabetes word die funksie van die pankreas aangetas, wat glukose afbreek en metabolisme reguleer. Dit beïnvloed die werking van die lewer.
Die ontwikkeling van endokriene siektes begin dikwels te midde van die misbruik van alkohol, tabak en ongesonde kos, wat tot vetsug lei. Vetterige kosse en alkoholiese gifstowwe beïnvloed die elemente van die pankreas en lewer net so negatief: hulle moet beter werk. As gevolg hiervan is daar 'n uitputting van hierdie organe en word die funksionaliteit van die hele organisme vererger.
Vet vorm vetterige hepatose, wat bydra tot die ontwikkeling van steatose, steatohepatitis, fibrose en sirrose. Vette beïnvloed hepatosiete, op die agtergrond wat 'n inflammatoriese proses vorm, wat geleidelik tot sirrose lei.
In die plek van die vernietigde hepatosiet-selle, vorm veselweefsel, kan die lewer nie die opgehoopte vette verwerk nie, dus word dit deur alle interne stelsels versprei. Daarom ontstaan patologiese abnormaliteite soos aterosklerose, verswakte bloedsomloop in die hart en brein.
Met die eerste tipe diabetes ('n insulienafhanklike vorm van die siekte), kan die pasiënt nie sonder die inspuiting van insulien nie. Insulien is 'n hormoon waardeur groot hoeveelhede glikogeen in die lewer ophoop. In die tweede tipe vind veranderinge op dieselfde manier plaas, maar die oorsaak is meestal die afsetting van vette.
As u nie toepaslike terapie uitvoer nie, sal die lewer begin toeneem, wat tot pyn lei. Maar as dit op die orgaan ondersoek word, word patologiese formasies nie opgespoor nie. Dit is belangrik om vroegtydig met die behandeling te begin, dan sal die lewer weer normaal wees. Andersins is die ontwikkeling van sirrose moontlik.
Lewerpatologieë manifesteer namate hulle vorder, daarom is dit nie altyd moontlik om sirrose op te spoor nie. Simptome wat voorkom na betrokkenheid by die inflammatoriese prosesse van die galbuise:
- smaak van bitterheid na ete en voor die eerste ontbyt,
- gevoel van swaarmoedigheid en ongemak na eet,
- pyn aan die regterkant onder die rib,
- gas in die maag (opgeblasenheid),
- veluitslag,
- naarheid, gepaard met braking en braking,
- oorsaaklike allergiese reaksie,
- verhoogde slaperigheid en slaperigheid bedags,
- slapeloosheid snags
- gebrek aan eetlus
- geelheid van die vel- en oogproteïene,
- onnatuurlike geelheid van ontlasting en urienvloeistof,
- swelling van die bene.
Om die behandeling positief te laat verloop, moet lewersirrose opgespoor word in die eerste stadium van ontwikkeling. As 'n diabeet vroegtydig aan die eerste tekens let, kan die siekte reggestel word en die lewer ten volle herstel. Volg al die aanbevelings van u dokter streng. Daar moet veral gekyk word na goeie voeding.
As u voldoende antidiabetiese behandeling ontvang, moet u hierdie medikasie gebruik, maar sorg dat die endokrinoloog ingelig word oor lewerprobleme. Miskien sal hy ander tablette of inspuitbare oplossings optel.
Om lewerselle te optimaliseer, skryf 'n spesialis vir aansteeklike siektes saam met 'n endokrinoloog 'n kursus hepatoprotektore voor. Hulle herstel en maak die orgaan skoon. Dikwels is dit die middels Heptral, Essentiale, Hepa-Merz, Hepatofalk. Medisyne het kontraindikasies en nadelige reaksies, dus die besluit oor die gebruik daarvan word op individuele vlak geneem, afhangende van die verloop van die siekte, die kenmerke van die liggaam en die teenwoordigheid van patologieë.
In die beginfase van sirrose, waar slegs steatohepatitis of steatose opgespoor word, word medisyne gebaseer op ursodeoxycholic suur, byvoorbeeld Ursosan, voorgeskryf. Dit het ten doel om lewerselle teen vernietiging te beskerm, die galvloei te herstel en ontsteking uit te skakel, die funksie van die orgaan te reinig en te stabiliseer.
Dit is belangrik om vitamien- en mineraalkomplekse in te neem en voedsel ryk aan voedingstowwe te verteer.
Diabeet is verplig om die vlak van suiker onafhanklik en in die laboratorium tydens die behandeling van die onderliggende siekte te beheer. Dit is 'n biochemiese ontleding van bloed en urine wat die oortredings van die lewer en ander organe betyds kan herken.
'N Diabeet moet gebalanseerd eet, maar dit is veral belangrik in die teenwoordigheid van lewersiektes. Behoorlike voeding sal die vernietiging van selle vertraag en die welstand van die pasiënt aansienlik verbeter.
Die beste kos in hierdie geval word as tabel nommer 5 beskou, aangesien dit 'n ideale verhouding proteïen- en koolhidraatvoedsel het.
Kenmerke van toegelate kos:
Kenmerke van Prohibited Food:
- dit is verbode om olierige soorte en soppe te gebruik,
- jy kan nie vars brood eet, bak nie,
- rookvleis en geblikte kos word uitgesluit,
- dit is ongewens om ingelegde groente te eet,
- pittige, soute en vetterige kosse, kitskos en ander geriefskos, straatkos,
- harde afval en hardgekookte eiergeel
- die lys met verbode kosse bevat radyse, spinasie, paprika en soetrissies, sampioene,
- sal roomys, sjokolade, sterk tee en koffie, koeldrank of drankies moet weier,
- volmelk en vetterige suiwelprodukte kan 'n verergering veroorsaak,
- met 'n gedecompenseerde vorm van sirrose, word die spysvertering van proteïenvoedsel opgemerk; dit neem dus af in hoeveelheid,
- alkoholiese drank is heeltemal verbode, want dit veroorsaak vergiftiging van die reeds aangetaste lewer, beïnvloed die pankreas, metabolisme en vernietig alle selle.
Lewersirrose kan vinnig genoeg in die teenwoordigheid van diabetes vorm. Dit dra by tot wanvoeding, vetsug, 'n gebrek aan voldoende terapie. Diabete met sowel tipe 1 as tipe 2-diabetes is vatbaar vir lewersiekte.
Wie het gesê dat dit onmoontlik is om ernstige lewersiektes te genees?
- Baie metodes is probeer, maar niks help nie.
- En nou is u gereed om van enige geleentheid gebruik te maak wat u die langverwagte welstand sal gee!
'N Effektiewe behandeling vir die lewer bestaan. Volg die skakel en vind uit wat dokters aanbeveel!
Diabetes mellitus is 'n siekte wat verband hou met 'n skending van een van die funksies van die pankreas, naamlik die regulering van die vlak van suiker (glukose) in die bloed. Dit is dieselfde situasie as die pankreas en die regulerende stowwe wat daaruit geskei word, nie die las op hulle kan hanteer nie.
Die pankreas bestaan uit 2 dele wat een in die ander geleë is. Een van die dele wat ons beter weet, het 'n spysverteringsfunksie. Dit skei verskillende stowwe af - ensieme wat hoofsaaklik vette en koolhidrate verteer. 'N Skending van hierdie funksie van die pankreas, wat verband hou met die ontsteking daarvan en 'n afname in die produksie van ensieme, word pankreatitis genoem. Dit is akuut en chronies. In die konteks van suikersiekte is dit egter vir ons van min belang.
'N Ander deel van die pankreas, geleë in die vorm van die sogenaamde Langerhans-eilandvrystellings, stel 'n groot aantal regulerende stowwe vry - hormone. Sommige van hierdie hormone is verantwoordelik vir die groei en ontwikkeling van die liggaam en is op 'n jong ouderdom belangriker. 'N Ander deel van die hormone is eintlik verantwoordelik vir die regulering van die glukosevlak in die liggaam.
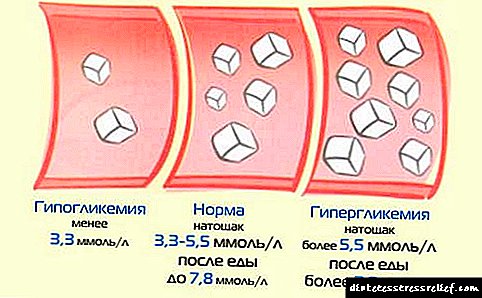
Glukose is die belangrikste bron van energie in die liggaam; alle selle, weefsels en organe, insluitend die brein, voed daarop. Aangesien die waarde van glukose in die liggaam buitengewoon hoog is, behou die liggaam op verskillende maniere sy konstante hoeveelheid in die bloed. Ons kan die vlak van glukose bepaal, gewoonlik is die konsentrasie in die bloed 3,5 tot 5,5 mmol / l (hierdie reeks kan in verskillende laboratoriums verskil, afhangende van die reagense wat hulle gebruik).
Dus, vir normale werking, hoofsaaklik die brein en ander organe in die bloed, moet 'n konstante konsentrasie glukose gehandhaaf word. 'N Afname in die hoeveelheid daarvan word hipoglukemie genoem en kan lei tot ernstige komplikasies tot 'n hipoglisemiese koma! 'N Toename in glukose word hyperglycemia genoem en kan ook lei tot die ontwikkeling van diabetes mellitus, tot ernstige komplikasies van die hart, brein, bloedvate, tot hyperglycemic of hyperosmolêre koma!
Die hoeveelheid glukose (suiker) in die liggaam kan vergelyk word met die hoeveelheid petrol in die motor. Byvoorbeeld, as 'n bestuurder 'n lae petrolvlak raaksien waarop die enjin loop, gaan hy na 'n vulstasie en herstel brandstof in die tenk. Op dieselfde manier vertel die liggaam, met die hulp van die brein, 'n lae glukose-vlak wat ons moet eet. Die bestuurder vul sy motor met soveel brandstof as wat hy nodig het om na die volgende vulstasie of na sy bestemming te kom. Die brein gee ook 'n teken van versadiging wanneer die hoeveelheid voedsel wat verbruik word, voldoende is tot die volgende versnapering.
Hierdie siekte ontwikkel wanneer ons ons liggame in oormaat brandstof vul, met die hoeveelheid wat hy nie nodig het nie. Maar as die bestuurder te veel brandstof in die motor gooi, dan stort dit uit die tenk en skep dit 'n risiko vir brand, nie net die motor nie, maar ook die hele vulstasie. Inteendeel, 'n persoon wat sy liggaam vul met 'n oormaat voedsel met 'n hoë energie, skep 'n groter las op die lewer en pankreas. As ooreet, veral voedsel met 'n hoë energie ryk aan koolhidrate en vette, gereeld voorkom, kan die liggaam op die ou end nie hierdie las weerstaan nie ... Dan ontwikkel pankreatitis, diabetes, vetterige lewersiekte.
Dit blyk dat alles redelik eenvoudig is. Ons bloedsomloop is so ingerig dat alle stowwe wat in die maag en ingewande verteer word, in die ingewande in die bloed opgeneem word, wat dan gedeeltelik in die lewer binnedring. En benewens 'n groot las op die spysverteringsgedeelte van die pankreas, omdat dit al hierdie volume voedsel moet verteer, word 'n groot las op die lewer en die regulerende deel van die pankreas geskep.
Die lewer moet deur al die vette van die voedsel gaan, en dit kan die skade beïnvloed. Die pankreas moet êrens alle koolhidrate en glukose wat met voedsel ontvang word “vasmaak” - omdat die vlak daarvan stabiel moet wees. Sodat die liggaam oortollige koolhidrate in vette omskep en weer verskyn die skadelike effek van vette op die lewer! En die pankreas is uitgeput en word gedwing om meer en meer homons en ensieme te produseer. Tot 'n sekere punt, wanneer ontsteking daarin ontwikkel. En die lewer, wat gedurig beskadig word, ontbrand nie tot op 'n sekere punt nie.
As albei organe beskadig en ontsteek word, ontwikkel die sogenaamde metaboliese sindroom. Dit kombineer vier hoofkomponente: lewerstatose en steatohepatitis, diabetes mellitus of verswakte glukose-weerstandigheid, verminderde metabolisme van vette in die liggaam en skade aan die hart en bloedvate.
Al die vette wat verkry is, bevat cholesterol, trigliseriede en verskillende lipoproteïene. Dit versamel in die lewer in groot hoeveelhede, kan lewerselle vernietig en ontsteking veroorsaak. As oortollige vet nie heeltemal deur die lewer geneutraliseer kan word nie, word dit deur die bloedstroom na ander organe vervoer. Die afsetting van vette en cholesterol op bloedvate lei tot die ontwikkeling van aterosklerose, wat die ontwikkeling van koronêre hartsiektes, hartaanvalle en beroertes verder uitlok. Die afsetting van vette en cholesterol beskadig die pankreas en ontwrig die metabolisme van glukose en suiker in die liggaam en dra daartoe by tot die ontwikkeling van diabetes mellitus.
Die vette wat in die lewer opgehoop word, word aan vrye radikale blootgestel, en die peroksidasie daarvan begin. As gevolg hiervan word veranderde aktiewe vorme van stowwe gevorm wat 'n nog groter vernietigende effek op die lewer het. Dit aktiveer sekere lewerselle (stellatselle) en normale lewerweefsel word vervang deur bindweefsel. Fibrose van die lewer ontwikkel.
Dus, die hele stel veranderinge wat verband hou met die metabolisme van vette in die liggaam beskadig die lewer, wat lei tot die ontwikkeling van:
- steatose (oormatige ophoping van vet in die lewer),
- steatohepatitis (inflammatoriese veranderinge in die lewer van vetterige aard),
- lewerfibrose (vorming van bindweefsel in die lewer),
- lewersirrose (verswak alle lewerfunksies).
In die eerste plek moet u die alarm begin alarm vir diegene wat reeds gediagnoseer is. Dit kan een van die volgende diagnoses wees: aterosklerose, dislipidemie, koronêre hartsiekte, angina pectoris, miokardiale infarksie, postinfarksie aterosklerose, arteriële hipertensie, hipertensie, diabetes mellitus, verswakte glukosetoleransie, insulienweerstandigheid, metaboliese sindroom,.
As u een van die bogenoemde diagnoses het, moet u 'n dokter raadpleeg om die toestand van die lewer te monitor en te monitor, asook om die behandeling aan te stel.
As u as gevolg van die ondersoek afwykings van een of meer laboratoriumparameters in 'n bloedtoets getoon het, byvoorbeeld verhoogde cholesterol, trigliseriede, lipoproteïene, veranderinge in glukose of glikosileerde hemoglobien, sowel as 'n toename in aanwysers wat die lewerfunksie kenmerk - AST, ALT, TSH, alkaliese fosfatase , in sommige gevalle, bilirubien.
As die vlak van een of meer parameters verhoog is, moet u ook 'n dokter raadpleeg om die gesondheidstoestand te verduidlik, verdere diagnose te doen en behandeling voor te skryf.
As u een of meer simptome of risikofaktore het vir die ontwikkeling van siektes, moet u ook 'n dokter gaan besoek om die risiko meer akkuraat te beoordeel, die behoefte aan 'n ondersoek bepaal en die behandeling voorskryf. Risikofaktore of simptome van metaboliese sindroom is oorgewig, hoë middellyf, periodieke of konstante toename in bloeddruk, die gebruik van groot hoeveelhede vetterige of gebraaide voedsel, soet, meel, alkohol.
In elk geval, in die teenwoordigheid van 'n siekte of die teenwoordigheid van verhoogde aanwysers in die ontledings of die teenwoordigheid van simptome en risikofaktore, is spesialisadvies nodig!
U moet verskeie spesialiste tegelyk kontak: 'n terapeut, kardioloog, endokrinoloog en gastroënteroloog. As die toestand van die lewer in hierdie situasie die meeste belangstel, kan u 'n gastro-enteroloog of hepatoloog kontak.
Die dokter sal die erns van die oortredings of die erns van die siekte bepaal, afhangend hiervan, in geval van 'n werklike behoefte, stel 'n ondersoek aan en vertel wat presies in hierdie ondersoek van belang is vir die beoordeling van risiko's.
Voordat, na of tydens die ondersoek, die dokter behandeling mag voorskryf, sal dit afhang van die erns van die bespeurde simptome en afwykings.
Dikwels word verskillende medikasie gebruik om vetterige lewersiekte te behandel in kombinasie met diabetes mellitus, dit wil sê in die teenwoordigheid van 'n metaboliese sindroom: om die toestand van die lewer reg te stel, cholesterol te verlaag, die liggaam se sensitiwiteit vir glukose te herstel, bloeddruk te verlaag, om die risiko van hartaanvalle te verminder. en beroertes, en 'n paar ander.
Dit is onveilig om onafhanklik te eksperimenteer met die wysiging van die behandeling of seleksie van medisyne! Raadpleeg 'n dokter vir behandeling!
Watter middels word gebruik om lewerfunksie te herstel?
'N Belangrike rol in die behandeling word gespeel deur die vermindering van oortollige gewig, die verhoging van fisieke aktiwiteit, 'n spesiale dieet met lae cholesterol en vinnige koolhidrate, afhangende van die situasie, moet u selfs' broodeenhede 'oorweeg.
Vir die behandeling van lewersiektes is daar 'n hele groep medisyne wat hepatoprotectors genoem word. In die buiteland word hierdie groep middels sitoprotektore genoem. Hierdie middels het 'n ander aard en chemiese struktuur - daar is kruiepreparate, preparate van dierlike oorsprong, sintetiese middels. Natuurlik is die eienskappe van hierdie middels verskillend en word dit hoofsaaklik vir verskillende lewersiektes gebruik. In moeilike situasies word verskeie medisyne gelyktydig gebruik.
Vir die behandeling van vetterige lewersiekte word voorbereidings van ursodeoxycholic suur en essensiële fosfolipiede gewoonlik voorgeskryf. Hierdie middels verminder lipiedperoksidasie, stabiliseer en herstel lewerselle. As gevolg hiervan word die skadelike effek van vette en vrye radikale verminder, inflammatoriese veranderinge in die lewer, en die vorming van bindweefsel word ook verminder, en die ontwikkeling van fibrose en sirrose van die lewer word vertraag.
Die voorbereidings van ursodeoxycholic suur (Ursosan) het 'n meer stabiliserende effek op die selmembrane, waardeur die vernietiging van lewerselle en die ontwikkeling van ontsteking in die lewer voorkom word. Ursosan het ook 'n choleretiese effek en verhoog die uitskeiding van cholesterol saam met gal. Dit is die rede waarom dit die voorkeur gebruik in metaboliese sindroom. Boonop stabiliseer Ursosan die galbuise wat algemeen in die galblaas en pankreas voorkom, wat 'n gunstige uitwerking op hierdie organe het, wat veral belangrik is vir pankreatitis.
Die vetterige lewersiekte, gekombineer met 'n verswakte metabolisme van suiker en glukose, benodig die aanvullende medikasie vir die behandeling.
Hierdie artikel bied beperkte inligting oor metodes en metodes om lewersiektes te behandel. Voorsorg moet na die dokter gaan om die regte behandeling te vind!
Diabetes mellitus is 'n siekte wat verband hou met 'n skending van een van die funksies van die pankreas, naamlik die regulering van die vlak van suiker (glukose) in die bloed. Dit is die situasie wanneer die pankreas en die regulerende stowwe wat daaruit geskei word, nie die las op hulle kan hanteer nie.
Die pankreas bestaan uit 2 dele wat een in die ander geleë is. Een van die dele wat ons beter weet, het 'n spysverteringsfunksie. Dit skei verskillende stowwe af - ensieme wat hoofsaaklik vette en koolhidrate verteer. 'N Skending van hierdie funksie van die pankreas, wat verband hou met die ontsteking daarvan en 'n afname in die produksie van ensieme, word pankreatitis genoem. Dit is akuut en chronies. In die konteks van suikersiekte is dit egter vir ons van min belang.
'N Ander deel van die pankreas, geleë in die vorm van die sogenaamde Langerhans-eilandvrystellings, stel 'n groot aantal regulerende stowwe vry - hormone. Sommige van hierdie hormone is verantwoordelik vir die groei en ontwikkeling van die liggaam en is op 'n jong ouderdom belangriker. 'N Ander deel van die hormone is eintlik verantwoordelik vir die regulering van die glukosevlak in die liggaam.
Glukose is die belangrikste bron van energie in die liggaam; alle selle, weefsels en organe, insluitend die brein, voed daarop. Aangesien die waarde van glukose in die liggaam buitengewoon hoog is, behou die liggaam op verskillende maniere sy konstante hoeveelheid in die bloed. Ons kan die vlak van glukose bepaal, gewoonlik is die konsentrasie in die bloed 3,5 tot 5,5 mmol / l (hierdie reeks kan in verskillende laboratoriums verskil, afhangende van die reagense wat hulle gebruik).
Dus, vir normale werking, hoofsaaklik die brein en ander organe in die bloed, moet 'n konstante konsentrasie glukose gehandhaaf word. 'N Afname in die hoeveelheid daarvan word hipoglukemie genoem en kan lei tot ernstige komplikasies tot 'n hipoglisemiese koma! 'N Toename in glukose word hyperglycemia genoem en kan ook lei tot die ontwikkeling van diabetes mellitus, tot ernstige komplikasies van die hart, brein, bloedvate, tot hyperglycemic of hyperosmolêre koma!
Die hoeveelheid glukose (suiker) in die liggaam kan vergelyk word met die hoeveelheid petrol in die motor. Byvoorbeeld, as 'n bestuurder 'n lae petrolvlak raaksien waarop die enjin loop, gaan hy na 'n vulstasie en herstel brandstof in die tenk. Op dieselfde manier vertel die liggaam, met die hulp van die brein, 'n lae glukose-vlak wat ons moet eet. Die bestuurder vul sy motor met soveel brandstof as wat hy nodig het om na die volgende vulstasie of na sy bestemming te kom. Die brein gee ook 'n teken van versadiging wanneer die hoeveelheid voedsel wat verbruik word, voldoende is tot die volgende versnapering.
Hierdie siekte ontwikkel wanneer ons ons liggame in oormaat brandstof vul, met die hoeveelheid wat hy nie nodig het nie. Maar as die bestuurder te veel brandstof in die motor gooi, dan stort dit uit die tenk en skep dit 'n risiko vir brand, nie net die motor nie, maar ook die hele vulstasie. Inteendeel, 'n persoon wat sy liggaam vul met 'n oormaat voedsel met 'n hoë energie, skep 'n groter las op die lewer en pankreas. As ooreet, veral voedsel met 'n hoë energie ryk aan koolhidrate en vette, gereeld voorkom, kan die liggaam op die ou end nie hierdie las weerstaan nie ... Dan ontwikkel pankreatitis, diabetes, vetterige lewersiekte.
Dit blyk dat alles redelik eenvoudig is. Ons bloedsomloop is so ingerig dat alle stowwe wat in die maag en ingewande verteer word, in die ingewande in die bloed opgeneem word, wat dan gedeeltelik in die lewer binnedring. En benewens 'n groot las op die spysverteringsgedeelte van die pankreas, omdat dit al hierdie volume voedsel moet verteer, word 'n groot las op die lewer en die regulerende deel van die pankreas geskep.
Die lewer moet deur al die vette van die voedsel gaan, en dit kan die skade beïnvloed. Die pankreas moet êrens alle koolhidrate en glukose wat met voedsel ontvang word “vasmaak” - omdat die vlak daarvan stabiel moet wees. Sodat die liggaam oortollige koolhidrate in vette omskep en weer verskyn die skadelike effek van vette op die lewer! En die pankreas is uitgeput en word gedwing om meer en meer homons en ensieme te produseer. Tot 'n sekere punt, wanneer ontsteking daarin ontwikkel. En die lewer, wat gedurig beskadig word, ontbrand nie tot op 'n sekere punt nie.
As albei organe beskadig en ontsteek word, ontwikkel die sogenaamde metaboliese sindroom. Dit kombineer vier hoofkomponente: lewerstatose en steatohepatitis, diabetes mellitus of verswakte glukose-weerstandigheid, verminderde metabolisme van vette in die liggaam en skade aan die hart en bloedvate.
Al die vette wat verkry is, bevat cholesterol, trigliseriede en verskillende lipoproteïene. Dit versamel in die lewer in groot hoeveelhede, kan lewerselle vernietig en ontsteking veroorsaak. As oortollige vet nie heeltemal deur die lewer geneutraliseer kan word nie, word dit deur die bloedstroom na ander organe vervoer. Die afsetting van vette en cholesterol op bloedvate lei tot die ontwikkeling van aterosklerose, wat die ontwikkeling van koronêre hartsiektes, hartaanvalle en beroertes verder uitlok. Die afsetting van vette en cholesterol beskadig die pankreas en ontwrig die metabolisme van glukose en suiker in die liggaam en dra daartoe by tot die ontwikkeling van diabetes mellitus.
Die vette wat in die lewer opgehoop word, word aan vrye radikale blootgestel, en die peroksidasie daarvan begin. As gevolg hiervan word veranderde aktiewe vorme van stowwe gevorm wat 'n nog groter vernietigende effek op die lewer het. Dit aktiveer sekere lewerselle (stellatselle) en normale lewerweefsel word vervang deur bindweefsel. Fibrose van die lewer ontwikkel.
Dus, die hele stel veranderinge wat verband hou met die metabolisme van vette in die liggaam beskadig die lewer, wat lei tot die ontwikkeling van:
- steatose (oormatige ophoping van vet in die lewer),
- steatohepatitis (inflammatoriese veranderinge in die lewer van vetterige aard),
- lewerfibrose (vorming van bindweefsel in die lewer),
- lewersirrose (verswak alle lewerfunksies).
In die eerste plek moet u die alarm begin alarm vir diegene wat reeds gediagnoseer is. Dit kan een van die volgende diagnoses wees: aterosklerose, dislipidemie, koronêre hartsiekte, angina pectoris, miokardiale infarksie, postinfarksie aterosklerose, arteriële hipertensie, hipertensie, diabetes mellitus, verswakte glukosetoleransie, insulienweerstandigheid, metaboliese sindroom,.
As u een van die bogenoemde diagnoses het, moet u 'n dokter raadpleeg om die toestand van die lewer te monitor en te monitor, asook om die behandeling aan te stel.
As u as gevolg van die ondersoek afwykings van een of meer laboratoriumparameters in 'n bloedtoets getoon het, byvoorbeeld verhoogde cholesterol, trigliseriede, lipoproteïene, veranderinge in glukose of glikosileerde hemoglobien, sowel as 'n toename in aanwysers wat die lewerfunksie kenmerk - AST, ALT, TSH, alkaliese fosfatase , in sommige gevalle, bilirubien.
As die vlak van een of meer parameters verhoog is, moet u ook 'n dokter raadpleeg om die gesondheidstoestand te verduidlik, verdere diagnose te doen en behandeling voor te skryf.
As u een of meer simptome of risikofaktore het vir die ontwikkeling van siektes, moet u ook 'n dokter gaan besoek om die risiko meer akkuraat te beoordeel, die behoefte aan 'n ondersoek bepaal en die behandeling voorskryf. Risikofaktore of simptome van metaboliese sindroom is oorgewig, hoë middellyf, periodieke of konstante toename in bloeddruk, die gebruik van groot hoeveelhede vetterige of gebraaide voedsel, soet, meel, alkohol.
In elk geval, in die teenwoordigheid van 'n siekte of die teenwoordigheid van verhoogde aanwysers in die ontledings of die teenwoordigheid van simptome en risikofaktore, is spesialisadvies nodig!
U moet verskeie spesialiste tegelyk kontak: 'n terapeut, kardioloog, endokrinoloog en gastroënteroloog. As die toestand van die lewer in hierdie situasie die meeste belangstel, kan u 'n gastro-enteroloog of hepatoloog kontak.
Die dokter sal die erns van die oortredings of die erns van die siekte bepaal, afhangend hiervan, in geval van 'n werklike behoefte, stel 'n ondersoek aan en vertel wat presies in hierdie ondersoek van belang is vir die beoordeling van risiko's.
Voordat, na of tydens die ondersoek, die dokter behandeling mag voorskryf, sal dit afhang van die erns van die bespeurde simptome en afwykings.
Dikwels word verskillende medikasie gebruik om vetterige lewersiekte te behandel in kombinasie met diabetes mellitus, dit wil sê in die teenwoordigheid van 'n metaboliese sindroom: om die toestand van die lewer reg te stel, cholesterol te verlaag, die liggaam se sensitiwiteit vir glukose te herstel, bloeddruk te verlaag, om die risiko van hartaanvalle te verminder. en beroertes, en 'n paar ander.
Dit is onveilig om onafhanklik te eksperimenteer met die wysiging van die behandeling of seleksie van medisyne! Raadpleeg 'n dokter vir behandeling!