Toe amputasie vir diabetes
3.3. Chirurgiese ingrepe vir diabetiese voetsindroom
Op die oomblik is diabetiese voetsindroom nie 'n kontraindikasie vir die uitvoering van beplande korreksies nie, insluitend ortopediese. Inteendeel, baie vervormings wat lei tot 'n skending van die staties-dinamiese funksie van die voet dra by tot die voorkoms van sones met verhoogde plantedruk en lok die voorkoms van maagsere by pasiënte met sensoriese neuropatie uit. Daar is vervormings van die voet, wat lei tot aanhoudende pyn, verswakte gang, die onvermoë om standaardskoene te dra. Daarom is daar, saam met chirurgiese ingrepe wat uitgevoer word vir akute chirurgiese patologie van die voet, operasies wat op 'n beplande manier uitgevoer word en verskillende take opgelos om die lewensgehalte van pasiënte met diabetes mellitus te verbeter.
Klassifikasie van chirurgiese ingrepe vir diabetiese voetsindroom D. G. Armstrong, R. G. Frykberg (2003)
Klas 1 Elektiewe voetchirurgie Intervensies word uitgevoer by pasiënte met pynlike misvorming van die voet in die afwesigheid van tekens van verswakte sensitiwiteit.
Klas 2 profilaktiese voetchirurgie. Intervensies word uitgevoer by pasiënte met voetafwykings in die teenwoordigheid van tekens van verswakte sensitiwiteit, met geneesde neuropatiese ulkusse of met 'n bedreiging vir die ontwikkeling van laasgenoemde.
Klas 3 Kuratiewe voetchirurgie Intervensies om 'n oop wond te genees
(beplande, gefaseerde nekrektomie, wondvorming, plastiese sluiting van die wond)
Klas 4 Opkomende voetoperasies Intervensies is daarop gemik om akute purulent te stop
en / of nekrotiese proses.
In die kern is die eerste 2 klasse chirurgiese ingrepe beplande ortopediese korreksies, en die oorweging daarvan is buite die bestek van hierdie handleiding. Die skrywers hou verband met sulke intervensies
syat, arthrodesis van die enkelgewrig, Achilles-tendonplastiek met equinus-misvorming van die voetstomp, ens.
Dit is nodig om in detail te gaan kyk na noodoperasies (vierde klas), sowel as op verhoogde nekrektomies en plastiese sluiting van die wond (3de klas).
Noodoperasies vir purulente nekrotiese letsels
met diabetiese voetsindroom
Die taak van noodgeval of dringend (sien "Voorwaardes van preoperatiewe voorbereiding") chirurgiese ingrepe bestaan eerstens om 'n purulente en / of nekrotiese fokus op die voet uit te skakel, en tweedens om die verdere verspreiding van purulente ontsteking te voorkom en, derdens, die maksimalisering van die handhawing van die ondersteunende funksie van die ledemaat.
In 'n noodoperasie van purulent-nekrotiese letsels teen die agtergrond van diabetiese voetsindroom neem amputasies 'n spesiale plek in. Amputasie - die volledige of gedeeltelike verwydering van 'n deel van 'n ledemaat op 'n traumatiese roete, of deur chirurgiese ingryping. amputasies
D. G. Armstrong en R. G. Fraykberg (2002) word as groot en klein beskou. Die voorwaardelike grens wat hierdie twee kategorieë operasies verdeel, is articulatio tarsometatarsea (Lisfranco-gewrig). Dit is 'n komplekse gewrig tussen die basisse van die metatarsale bene en die distale ry van die bene van die tarsus. Geringe amputasies sluit dus amputasie van die distale gedeeltes van die voet, transmetatarsale amputasie (volgens Sharpe) en Lisfrank-amputasie in. Groot amputasies is operasies vir Chopart, Syme en onder die knie (onder die knie) en bo die knie (bo die knie).
Indikasies vir amputasie van die onderste ledemaat met purulente nekrotiese letsels van die voet by pasiënte met diabetes mellitus
(as vaskulêre rekonstruksie nie moontlik is nie)
Indikasies vir hoë amputasies van die onderste ledemaat by diabetiese voetsindroom moet in absoluut en relatief verdeel word.
Absolute aanduidings vir amputasie van die onderste ledemaat
1. Op die heupvlak:
- okklusie van enige van die hoofslagare van die onder ledemaat met dekompensasie van kollaterale bloedvloei en 'n algemene purulente nekrotiese proses op die voet (meer as 2 dele van die voet)
- gewone nat gangreen van enige lokalisering
- totale droë gangreen van die voet
- die teenwoordigheid van anaërobiese chirurgiese infeksie op die onderste ledemate (klostridiaal of nie-klostridiaal)
2. Op die tibia-vlak:
algemene droë gangreen van die proksimale dele van die voet 3. Vlak - 1 segment van die ledemaat by die kritieke
stenose van die hoofslagaar van die been of dy:
arteriële stenose (volgens Doppler-ultrasonografie) is meer as 75%, LPI 0.5 met 'n purulente nekrotiese proses aan die voet, en die teenwoordigheid van 'verswarende' omstandighede:
- dekompensasie van die kollaterale bloedvloei
- die verspreiding van 'n plaaslike purulent-nekrotiese proses op die voet buite die twee anatomiese gebiede,
- endogene vergiftiging 2-3 eetlepels. (Gostishchev, 1992)., Sepsis,
- aanhoudende, nie-korrigeerbare dekompensasie van suikersiekte.
- kritieke voet-isgemie, is nie langer as twee weke geneig tot mediese korreksie nie.
Binnelandse literatuur oor die chirurgiese behandeling van diabetiese voetsindroom en die kenmerke van amputasies by pasiënte met diabetes mellitus is baie min. Op grond hiervan word die funksies van chirurgiese ingrepe vir diabetiese voetsindroom, wat die chirurg meestal moet uitvoer, oorweeg.
gamma van chirurgiese infeksiedepartemente van algemene hospitale, sowel as gespesialiseerde afdelings "Diabetiese voet" in multidissiplinêre hospitale.
Dy amputasie
Amputasie van die onderste ledemaat op die heupvlak by pasiënte met diabetes kan in die boonste, middelste of onderste derde plek uitgevoer word. In sommige gevalle, met 'n iskemiese vorm van VDS met proksimale, femorale arteriële okklusies of okklusies bo die inguinale ligament, moet amputasies onder vlieg of oorvlieg uitgevoer word. Soos die naam aandui, gaan die kruispunt van die femur in hierdie gevalle onmiddellik onder die mindere trochanter, of tussen die mindere en groter trochanters.
Die heupgewrig word tans as nadelig beskou met betrekking tot die genesing van 'n postoperatiewe wond, onderaan die asetabulum. Ekstartikulasie van die dy moet subtrochanteries of transkutane amputasie verkies. Die meeste chirurge weier om amputasies bo of onder die knie te doen by pasiënte met diabetes mellitus. Die toerniket is, vanuit ons oogpunt, onprakties vanweë aansienlike trauma vir die toekomstige stomp, sowel as gevolg van die onvermydelike addisionele sagteweefsel-ischemie. Voorlopige kruising en ligering van die hoofslagare in die neurovaskulêre bundels voorkom bloedverlies.
'N Voorbeeld - die uitvoer van heupamputasie in die middelste derde is die algemeenste operasie. Die voorste en agterste semi-ovale velklappe is uitgesny. Die vel en onderhuidse weefsel word gedissekteer. 'N Groot saphene-aar is geleë, afgeskei en gekruis; die fascia van die dy word langs die rand van die gekontrakteerde vel gedissekteer. Die velfassie (beide anterior en posterior) vir 2 - 2,5 cm by die sny van die vel word dom van die spiere af opgehard. Die neurovaskulêre bundel op die bobeen (die femorale slagaar, die middelaar daarvan is die femorale aar, lateraal - die femorale senuwee) in die middelste derde, is onmiddellik onder die maatspier. Spier dom, vingers vasgehou, staan uit
meer as 10-12 cm en kruis mekaar. Hemostase deur stolling. Die proksimale segment van die spier word met 'n agt gestik (verkieslik met 'n kattebak), die draad word na die klamp geneem - die houer word opgetrek. Terselfdertyd word 'n los bindweefselplaat wat die neurovaskulêre bundel bedek, sigbaar. Laasgenoemde word versigtig met 'n skêr op en af gedissekteer. Die slagaar, aar en senuwee word sigbaar. Die senuwee word gekruis deur 'n skerp skalpel 3 cm bokant die vaartuie. Nadat u die femurale senuwee gekruis het, staan die hele neurovaskulêre bundel dom vir 4-5 cm. Terselfdertyd kruis en bind die takke van die femorale arteries en are mekaar. Daar moet in gedagte gehou word dat die diep slagaar van die femur van die femorale arterie bokant die plek van ons werk afwyk en die bloedtoevoer na die spiermassa van die stomp nie beïnvloed word nie. Dan kruis die proksimale en distale segmente van die femorale arterie en aar mekaar en verbande.
In die onderste derde van die dy, sowel as op die grens van sy middelste en onderste derde, wyk die femorale vate sterk mediaal en posterior af, en gaan in die Gunter-kanaal in om dan die popliteale fossa binne te gaan. Daarom, om die neurovaskulêre bundel hier te vind, is dit nodig om nie net die pasgemaakte spier oor te steek nie, maar ook 'n digte fassilieblaar tussen m. m. vastus medialis et adductor magnus.
Na die voorlopige ligering van die femorale vate word heupampputasie uitgevoer volgens die gewone metode. Die spiere van die anterior, mediale en posterior groepe, sowel as die senuwees van die are is na die opeenvolgende ligering van die arterie wat dit lewer, mekaar kruis, en uiteindelik word die femur gesaag. Antagonistiese spiere word vasgevat oor 'n katgutbeen-liassering. Amputasie van die tibia word op dieselfde manier gedoen, terwyl die spiere opeenvolgend oorgedra word en voorheen verbande is
3 neurovaskulêre bundels.
Oor dreinering van 'n stomp. Ons installeer nie “gegradueerdes” in die post-operatiewe wond nie, omdat ons glo dat hulle 'n bron van infeksie is en moontlik is
lei tot die versorging van wonde. Vir heupamputasie word 2 geperforeerde vinielchloried dreinering (buise vanaf die bloedoortappingstelsel) deur kontrapers op die agterste oppervlak van die stomp uitgevoer en by die femur saagsels gelaat. Een van die gate in die buis moet
wees seker dat u in die ruimte tussen die vel en fascia is. Dreinering is gekoppel aan een van die stelsels van aktiewe aspirasie (trekklavier, vakuum, ens.). Dreinering word na 2-3 dae verwyder. Die steriele "trekklavier" verander daagliks.
Skoenvlak amputasie
Onder amputasies “onder die knie” word amputasie van die onderbeen in die boonste derde meestal uitgevoer - diaphyseale amputasie.
Amputasie in die boonste derde van die been
As die been geamputeer word, word myoplastiese amputasie verkies in die boonste derde, want met hierdie soort amputasie word die bloedtoevoer na die stomp van die been behou, die bloedvloei van spierweefsel versterk, die funksionele vermoëns van die stomp verbeter en die moontlikheid van verdere prostetika verbeter.
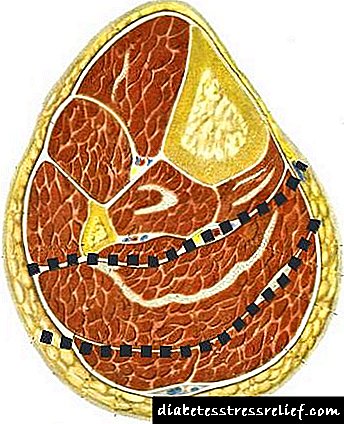
Die tegniek van hierdie operasie het 'n paar kenmerke. 'N Insnyding word gemaak in die vel, onderhuidse weefsel, fascia van die onderbeen. Die agterste flap is 2 3 langer as die voorkant uitgesny. As u die voorste klep uitsny, is dit noodsaaklik om die periosteum van die tibia tegelyk met die onderhuidse weefsel oor te steek. Gebruik dan 'n rasper om dit van die kortikale laag van die tibia te skei sonder om die klep te stratifiseer. Met hierdie tegniek kan u 'n bevredigende vaskularisasie van die anterior vel-fassiale-periosteale flap handhaaf. Die kuitspier word stomp van die soleus geskei en sny mekaar in terme van gekontrakteerde vel. Die soleusspier word baie maklik afgevryf van die stomp van die voorheen gekruiste kuitspier wat meer oppervlakkig geleë is, sowel as van die spiere van die diep laag van die agteroppervlak van die onderbeen (Fig. 19.). Volgende, m. soleus dom, met 'n palm uitstaan na die plek van die bevestiging aan die kop van die fibula. Hier is die breedte van die spier nie meer as 2 cm nie. U kan dit nie aan die been self afsny nie, maar wel 2-3 cm verder. In hierdie geval is daar feitlik geen bloeding nie. Onmiddellik onder die afgeleë m. soleus is die belangrikste (van 3 vir die boonste derde van die been) neurovaskulêre bundel (a. et vv. tibialis posteriores), wat nou baie maklik is, onder die beheer van die oog, sny en bind (Fig. 18.).

Fig. 18. Fassiale bed- en onderbeenare in die boonste derde
1. Die voorste bed.
2. Sybed. 3, 4. Agterste beddens.
5. Die anterior tibiale arterie.
6. Die posterior tibiale arterie.
8. Peroneale arterie.
9. tibia.
10. Fibula
Die tibia word 2 cm bokant die vlak van die gekruiste spiere gesaag. Daarbenewens is die veselvormige - 1 cm na aan die tibiaal. As u bene op dieselfde vlak met gekruiste spiere saag, ontstaan daar probleme met die daaropvolgende hegting oor die saagsels. Dit is noodsaaklik om die tuberositas tibiae-kam met 'n haksaag of beitel weer te selekteer (die rande boonop met 'n rasp te 'glad') vir ten minste 3 cm om die driehoekige beenuitsteek onder die voorste vel-fassio-periosteale flap uit te skakel. In hierdie geval word 'n driehoekige vorm gevorm, waarop 'n klep gelê word as die wond gesut word.
As hierdie uitsteeksel nie uit die weg geruim word nie, kan daar 'n gebied van velischemie in die post-operatiewe periode op plekke met buitensporige druk ontstaan. Daarbenewens kan daar tydens prostese om dieselfde rede ook ulkusse ontstaan oor die tuberositeit. Die stompe antagonistiese spiere word met kattebors oor die tibia-saagsels gesit.
Antagonistiese spiere moet vasgemaak word, want goed-gev vaskulariseerde spierweefsel, in geval van velklapsischemie, sal beskerm teen kontakbesmetting van die tibiale stomp. Verwyder m. soleus is ook nuttig in terme van gemaklike vorming
funksioneel, geskik vir prostetika van die onderste beenstomp. Dikwels is dit nodig om die vorming van 'n "klubvormige" stomp in die middelste of boonste derdes van die onderbeen waar te neem terwyl u 'n groot spiermassa behou. Met verloop van tyd kry die stomp natuurlik 'n keëlvorm as gevolg van spieratrofie. Maar dit gebeur oor 1-2 jaar. Daarbenewens, terwyl u 'n groot spiermassa op die agterste oppervlak van die onderlyf se onderkant handhaaf, is daar probleme om die agterste fassiale en fassiale flap uit te sny: 'n langer nekrose na 5 dae, 'n korter wond maak die wond versier met spanning, wat ook lei tot velnekrose, maar selfs meer kort voorwaardes.
Fig. 19. Kruis sny van die tibia aan die grens van die boonste en middelste derde. Flunderspier uitgelig
Soos in die geval van heupamputasie, word 2 vinielchloried dreinering deur 2 rekonstruksies op die agterste oppervlak van die onderbeenstomp geïnstalleer. Bring hulle na die saagsels van die tibia. Dreinering hou verband met aktiewe aspirasie. Pleister op die stomp is wenslik vir die voorkoming van buiging van die ledemaat.
Supradermale amputasies van die skeenbeen
Gegewe die suksesse in die prostesie van die onderste ledemate, het baie buitelandse chirurge tans teruggekeer na die sogenaamde supradermale amputasies in diabetiese voetsindroom. Dit word aangebied as alternatief vir hoër diaphyseale amputasies. Twee soorte supradermale amputasies is die meeste bekend - volgens Pirogov en Syme (Syme).
Amputasie volgens Pirogov
Die belangrikste voordeel van hierdie modifikasie is die ondersteuning van die onderbeenstomp op die kalkvormige knol en op die plantaardige vel, wat aangepas is vir hoë vragte weens die teenwoordigheid van veselagtige vel-periosteale toue wat die onderhuidse vet in lobules verdeel.
Met hierdie operasie word bloedtoevoer na die stomp van die posterior tibiale arterie gehandhaaf.
Daar word 'n insnyding van sagte weefsel tot op die been gemaak: van die buitenste enkel, deur die sole, tot die binne-enkel, en afrond dit in die vorm van 'n stapelvoet. 'N Boogvormige insnyding, aan die agterkant van die voet, met 'n bult na die vingers, verbind die ente van die eerste insnyding (Fig. 20, A). Hulle maak die enkelgewrig oop, kruis die laterale ligamente, die kapsule van die gewrig langs die hele omtrek en maak 'n skerp plantaardige buiging van die voet, wat die artikulêre oppervlak van die talus verplaas. Saag die calcaneus agter die talus en verwyder die voet (Fig.20, B). Skei sagte weefsel van 2-3 cm van die tibia af en saai die artikulêre oppervlaktes van die onderbeen af (Fig. 20, D). Die fibula word skuins gesny en met 'n rasper afgerond. 'N Velklap, insluitend die res van die calcaneus, word aan die vel van die onderbeen vasgemaak. Die calcaneus is vasgemaak aan die saagsels van die onderbeen met twee of drie opneembare hegtings wat deur die calcaneus en tibia gelei word (Fig. 20, B). Die wond is naaldwerk (Fig. 20, D). Sit 'n agterste pleister vir 3-4 weke op.
Saimaa amputasie
Saimaa-amputasie is die werking van die keuse in gevalle waar die calcaneus nie gebruik kan word vir ondersteuning nie, byvoorbeeld met sy osteomiëlitis. Volgens Piro is die snitte dieselfde as vir amputasie

Govou. Die tegniek van die operasie herhaal die laaste, behalwe vir een punt - nadat die kapsule van die enkelgewrig oorgesteek is, word die hele voet, saam met die calcaneus, verwyder. Vervolgens word die vel van die hakstreek oor die tibia-saagsels na die vel van die onderbeen toegewerk.
Waarom geamputeerde bene vir diabete
Die senuweestelsel word negatief beïnvloed deur die werking van die senuweestelsel en bloedvate van die bloedsomloopstelsel, dit word mettertyd vernietig. Dit alles lei tot die gevaarlikste en onaangenaamste gevolge vir die gesondheidsgevolge.
As 'n persoon siek is aan hierdie siekte, dan genees sy wonde sleg, en ontwikkel dikwels gangreen. As so 'n toestand by 'n persoon opgespoor word, kan die ledemaat binnekort geamputeer word.
Die ledemate in hierdie geval sterf nie onmiddellik nie, maar geleidelik, waardeur die purulente proses begin. Amputasie van die been met diabetes lei dikwels tot die ernstigste gevolge, maar dit hang baie af van die tydigheid van die opsporing en behandeling daarvan.
Konserwatiewe behandelingsmetodes toon 'n hoë mate van effektiwiteit ver van elke keer af. As sulke tradisionele terapeutiese middels nie doeltreffend is nie, word die aangetaste ledemate slegs in sulke gevalle geamputeer.
As dit nie betyds gedoen word nie, sal die ergste begin - purulente inflammasie. Amputasie van die toon by enige diabetes mellitus is 'n moeilike proses, maar dit kan normaalweg onder toepaslike toestande verdra word.
Oorsake van amputasie
Skending van metaboliese prosesse lei tot patologiese veranderinge in die vaskulêre stelsel. Die ophoping van ballaststowwe in die bloedstroom, outo-immuunveranderinge dra by tot die vernietiging van selle deur hul eie immuniteit. Om hierdie rede word die aantal normale vate verminder, en dit word plek gemaak vir eers swak uitgedrukte en dan voor die hand liggende iskemie.
Bene-amputasies vir diabetes kan nie vermy word as:
- Bloedstase in die bene vorder,
- Suurstoftekort maak die vel meer vatbaar vir infeksies,
- Die vermoë om die geheel te herstel, word verminder,
- Met hierdie kliniese beeld, veroorsaak enige meganiese skade die vorming van absesse, phlegmon en ander purulente inflammasies wat moeilik is om te behandel,
- Totale skade aan beenweefsel veroorsaak die voorkoms van osteomiëlitis - purulente vernietiging van beenweefsel.
Diabetes mellitus as gevolg van hoë bloedglukose word bemoeilik deur siektes in die bloedvate en senuweeweefsel. As gevolg van die prosesse wat begin is, ontwikkel diabetiese angiopatie en neuropatie, wat lei tot die vorming van krake in die vel, wonde en maagsere.
Die situasie is gevaarlik as gevolg van 'n afname in die sensitiwiteit van die vel, waardeur die pasiënt nie dadelik die begin van komplikasies opmerk nie. Die begin van gangreen kan enige besering wees, byvoorbeeld 'n krap, 'n ingegroeide spyker wat sonder 'n knipsel afgeknip is tydens 'n pedikuur van die kutikula.
Die genesing van maagsere by diabetes is lank, die waarskynlikheid dat trofiese ulkusse ontwikkel, is groot. Met 'n aansteeklike letsel ontwikkel gangreen.
As medikasie nie effektief is nie, word die ledemaat afgesny.
Die pasiënt het die volgende simptome:
- pyne in die bene, veral in die voete en vingers, vererger tydens die vrag,
- verminderde velgevoeligheid, koelheid van die bene,
- die vorming van krake, purulente wonde en maagsere, veral aan die voet,
- verkleuring van die vel
- die vorming van gangreen in die afwesigheid van terapie.
Manifestasies van gangreen hang af van die tipe:
- Droë gangreen. Dit het 'n lang ontwikkeling, tot etlike jare, en hou geen lewensgevaar in nie. Geaffekteerde vel word blou of rooi, vlok baie, droog. Mummifisering van die aangetaste gebied vind plaas, waarna dooie weefsel verwerp word.
- Nat gangreen. 'N Bestaande ulkus genees nie, wat negatiewe gevolge uitlok. Die vel in die aangetaste gebied word blou of groen, daar is 'n reuk van verrotting en blase op die vel. Gangreen beïnvloed alle soorte weefsel wat letterlik verrot. As gevolg hiervan word die been of vinger geamputeer.
Bene-amputasie by diabetes is nie 'n verpligte patologie nie. As die pasiënt 'n gesonde lewenstyl lei, kan hierdie komplikasie waarskynlik vermy word. Dit is belangrik dat die persoon aktief by sport betrokke is. Terselfdertyd is dit nie nodig om Olimpiese rekords op te stel nie, dit is genoeg om 'n paar keer per week eenvoudige gimnastiekoefeninge te doen. In sulke gevalle word ekstremiteite met diabetes amputeer:
- Die senuwee is so beskadig dat dit onbetroubaar raak,
- Sterk skending van die struktuur van bloedvate. Dit geld ook vir die grootste sowel as die kleinste, oënskynlik onbeduidende vaartuie,
- Nekrotiese prosesse as gevolg van onbehoorlike behandeling.
Op sigself sal hierdie faktore nie lei tot die verwydering van die been of 'n gedeelte daarvan nie. Ten einde die dodelike proses te begin, moet 'n infeksie die liggaam binnedring en die immuunstelsel kan dit nie neutraliseer nie.
Dit hang net van die pasiënt af hoe sterk sy immuniteit sal wees. Met die regte lewenstyl en gereelde gesondheidsorg kan die liggaam inflammasie oorkom.
In hierdie geval sal u nie amputasie van die been bokant die knie of die verwydering van die vinger in diabetes ondervind nie. Maar as die ontstekingsproses nie kon voorkom word nie, is die verwydering van die ledemaat die enigste manier om die pasiënt se lewe te red.
Amputasietipes
Daar is drie kategorieë amputasie van ledemate by diabetes:
- Guillotine (noodgeval).
- Laerskool.
- Sekondêre.
Guillotine-amputasie word uitgevoer met die oog op belangrike indikasies wanneer dit nie meer moontlik is om te trek nie, en dit is nog steeds nie moontlik om die grense van dooie weefsel presies te bepaal nie. In so 'n situasie word die beenarea effens gesny bo die letsels wat sigbaar is vir die oog.
Die dokter neem die besluit oor primêre amputasie wanneer dit nie moontlik is om alle bloedsomloopfunksies in die aangetaste been te herstel nie. Met verloop van tyd vind 'n geleidelike wedergeboorte plaas.
Sekondêre amputasie is ook 'n noodsaaklike maatreël vir suikersiekte en word voorgeskryf na rekonstruksie en herstel van alle vate.
Dit word hoofsaaklik uitgevoer as gevolg van die mislukte herstelprosedure van die vaskulêre stelsel van die onderste ledemaat. Wat is die voorkomende maatreëls?
Daar is verskillende tipes amputasies in die ledemaat by diabetes. Elkeen van hulle het sy eie kenmerke. So, soorte amputasie van ledemate by diabetes:
- Nood is 'n tipe ledemaatverwydering wat gebruik word as u dringend van 'n infeksie ontslae moet raak. In hierdie geval is dit onmoontlik om die grense van die letsel akkuraat te bepaal, dus word 'n deel van die been verwyder, wat 'n insnyding effens hoër maak as die sigbare velletsels,
- Primêr - geassosieer met probleme van die bloedsomloopstelsel. In hierdie geval is dit eenvoudig onmoontlik om die funksies van bloedvate te herstel, maar na chirurgie kan die weefsel weer regenereer,
- Sekondêr - amputasie, wat uitsluitlik uitgevoer word indien nodig, wanneer die weefsel herstel en na normaal teruggekeer het. Hierdie metode word dikwels gebruik na 'n onsuksesvolle operasie.

Waarom is sekondêre amputasie belangrik? Dit is net so dat slegs hierdie stap sinvol is, want dit gebeur dikwels dat die verwydering van 'n ledemaat vinnig uitgevoer word, en die sekondêre prosedure word slegs uitgevoer in die geval van dringende nood en nadat die toepaslike toetse geslaag is.
Tipes chirurgiese intervensies word in verskillende tipes verdeel:
- guillotine of noodgeval
- primêre,
- sekondêre.
Die eerste tipe word gemaak as die pasiënt se toestand in gevaar is en daar nie meer die geleentheid is om amputasie te vertraag nie. Terselfdertyd is dit byna onmoontlik om die oppervlakte van dooie weefsel te bepaal, dus word 'n operasie uitgevoer wat 'n voldoende groot deel van die ledemaat verwyder.
Primêre amputasie word uitgevoer in die geval wanneer die behandelende dokter met behulp van geneesmiddelterapie nie die funksies van die bloedsomloopstelsel kan herstel nie.
Sekondêre amputasie is nodig na die herstel van die werking van bloedvate. Dit word gedoen met 'n onsuksesvolle prosedure om die vaatstelsel in die bene van die pasiënt te herstel.
Kunsgebit word gemaak met behulp van 'n verskeidenheid tegnologieë. Hulle is modulêr en nie-modulêr (modulêre prostese word egter die meeste gebruik). Dit bestaan uit die volgende dele:
- Die ontvanghuls, wat gemaak word afhangende van die rol van die pasiënt se stomp.
- Instel en koppel toestelle.
- Carrier module. Wissel afhangende van die vereiste lengte van die prostese.
- Voet module.
- Montering van die prostese.
Dit is ook noemenswaardig dat 'n permanente prostese, anders as 'n opleidingsprothese, ook met 'n kosmetiese voering toegerus is, waarop 'n spesiale kous geplaas word. Dit is nodig sodat die prostese soveel as moontlik aan 'n regte been lyk.
Hoe is die operasie?
Sommige pasiënte ervaar sekere komplikasies nadat hulle hul bene geamputeer het. Dit kan byvoorbeeld uitgedruk word in die langdurige genesing van hegtings, die vorming van ontsteekte gebiede en swelling van die stomp.
Om sulke komplikasies uit te sluit, word sterk aanbeveel dat u spesiale kompressie-verbande gebruik. Die feit is dat dit die bloedvoorsieningsproses en limfvloei na beskadigde vate moontlik maak na die verwydering.
Nadat u 'n deel van die been of vinger verwyder het, is daar verskillende komplikasies - van nie-genesende hegtings vir 'n lang tyd tot ontsteking en swelling. Om ongewenste gevolge te voorkom, is dit nodig om kompressieverband te dra wat die bloedsomloop en limfvloei stabiliseer. Hulle moet styf wees, in die onderste gedeelte van die stomp is dit wond, die spanning verswak na die boonste deel.
Gereelde massering van die stomp en naburige spiere - knie, vryf, tik - is nodig, want dit laat jou toe om die aangetaste weefsel te herstel.
Dit is belangrik om te weet dat:
- Alle pasiënte ly aan spookpyne. In hierdie geval sal 'n sielkundige en pynstillers help om met die verlies te versoen.
- Terapie word medies (in die akute fase) sowel as fisioterapeuties gebruik.
- Positiewe dinamika word waargeneem met goeie liggaamlike aktiwiteit en alle vorme van massering, insluitend selfhulp. Nadat u genees het, kan u warm baddens maak.
Met 'n swak versorging van die stompe is herhaling van weefselekrose met infeksie van die wond moontlik. 'N Herhaalde, ernstiger operasie sal nodig wees.

As 'n persoon geamputeer word, kan die volgende opgemerk word:
- vergiftiging van gesonde weefsels word nie toegelaat nie, aangesien niks die voordelige gevolge van eksterne mikroflora belemmer nie, aangesien die letsel gevorm word,
- In die meeste gevalle is bene onderhewig aan amputasie, omdat dit 'n volledige bloedtoevoer benodig,
- die mure van bloedvate verdwyn vinnig, aangesien 'n persoon vinnig aan diabetes begin.
Ongeag of die tone of die grootste deel van die ledemaat geamputeer is, die vroeë postoperatiewe fase van rehabilitasiebehandeling bly die belangrikste. Wat is belangrik in hierdie geval:
- Voorkoming van verskillende komplikasies, byvoorbeeld infeksie van die stomp, is nodig.
- Dit is baie belangrik om bloed en limf sirkulasie in die ledemaat te monitor.
- Voorkoming van styfheid in gewrigte en spierhipotrofie is nodig. In hierdie geval het u massering en terapeutiese oefeninge nodig.
- Dit is ook nodig om pyn te reguleer en hulle so veel as moontlik te vermy.
- Wel, natuurlik het u die psigo-emosionele ondersteuning van die pasiënt nodig. Vir bykans alle mense is die verlies van 'n ledemaat 'n geweldige slag.
Wanneer word vingeramputasie aangedui?
Hierdie metode is radikaal; hulle gebruik dit slegs as dit nodig is om die pasiënt se lewe te red. In verband met die volledige blokkering van bloedvate, stop die bloedvloei en word gesonde weefsels in die menslike ledemate daarmee voorsien, wat hulle kan laat sterf.
Giftige stowwe, patogene en metaboliese produkte ophoop in die liggaam, bloedvergiftiging, sepsis kom voor, waardeur die pasiënt kan sterf.
Amputasie van die vinger kan die dood van die pasiënt voorkom, aangesien dit nekrotiese weefsel uitskakel. Aanduidings vir amputasie kan soos volg wees:
- kwaadaardige neoplasmas,
- anaërobiese infeksie,
- Beenkraak of traumatiese onderbrekings
- volledige stop van die bloedsomloopproses.
Dit is noodsaaklik om u gesondheid te monitor en die siekte betyds op te spoor, so as iemand met 'n langdurige gevoelloosheid voel, moet ongemak en gewrigspyn dringend hospitaal toe gaan.
Die gevolge
Amputasie van 'n ledemaat is 'n baie ingewikkelde traumatiese prosedure. So 'n operasie is onmoontlik sonder verdere medisyne-ondersteuning van die liggaam.
Dit is ook onmoontlik om terapeutiese prosedures na die operasie uit te voer sonder die verligting van pyn met narkose en pynstillers. Die pyn sindroom verdwyn na volledige genesing van die wond.
Vir die doel van die korttermyn eliminasie van pyn in die post-operatiewe periode word die toediening van nie-hormonale middels wat inflammasie kan verlig voorgeskryf.
Na verwydering van die toon in diabetes mellitus, is die prognose redelik gunstig, maar mits die operasie betyds uitgevoer is en daarna die korrekte verloop van rehabilitasie gevolg het. Andersins is 'n komplikasie soos sekondêre infeksie van weefsels moontlik.
As 'n pasiënt met gangreen met diabetes nie na die dokter kom nie, maar op sy eie probeer behandel word, kan die gevolge die hartseer wees. Met droë gangreen versprei die vinger na 'n rukkie eenvoudig self, en met nat gangreen versprei die infeksie vinnig, en dan is 'n amputasie van 'n hele voet nodig om die lewe te red.
In elk geval moet die pasiënt na die operasie let op sy gevoelens, en in die geval van die volgende simptome, so gou as moontlik 'n dokter raadpleeg:
- As die area rondom die wond begin swel, word dit rooi en pyn verskyn - dit is 'n teken van sekondêre ontsteking,
- As die wond nie lank genees nie, vloei daar bloed daaruit, moet u ook 'n dokter raadpleeg,
- As rooiheid, gevoelloosheid, 'n swart kolletjie wat soos 'n ulkus lyk, in die omgewing van die stomp of op die ander been of op die volgende vinger voorkom, moet u onmiddellik 'n dokter kontak, dan kan die aangetaste gebied gered word,
- As u bekommerd is oor 'n baie ernstige pyn wat nie verdwyn nie, selfs nie na die neem van pynstillers nie.
Dit is nie moeilik om komplikasies na die operasie te vermy nie, dit is voldoende om al die dokter se aanbevelings te volg en die postoperatiewe wond behoorlik te behandel. Dit is ook baie belangrik om u gesondheid dop te hou, om suppurasie te voorkom, om nie nekrose van die voetweefsel uit te lok nie.
As die chirurgiese ingreep om die toon te verwyder, vroegtydig en korrek gedoen is, is die prognose in baie gevalle gunstig. As iemand huiwer om na die hospitaal te gaan, dan is dit met droë gangreen selfamputeer van die vinger moontlik. As dit nat is, word naburige weefsels besmet, en die verwydering van die voet en selfs die hele been kan nodig wees.
Lees meer oor gangreen van die onderste ledemate - lees hier.
Na die operasie is dit nodig om die aanbevelingspesialis se aanbevelings na te kom, die wond te behandel, seker te maak dat dit nie versmelt nie en dat dit nie sekondêre amputasie benodig nie.
Daar is situasies waar dit onmoontlik is om 'n probleem te hanteer sonder chirurgiese ingryping. In hierdie artikel wil ek praat oor rehabilitasiemaatreëls na amputasie van die bene van die pasiënt.
Sleutelterme
In die begin moet u die begrippe wat aktief in die artikel gebruik word, hanteer.
- Dus, amputasie van die been is die chirurgiese verwydering van 'n siek ledemaat. Die doel van hierdie aksie is om 'n persoon se lewe te red. Dit is opmerklik dat die dokters slegs in die uiterste geval 'n besluit neem oor chirurgiese ingryping.
- Amputasievlak is die plek waar die been afgekap word.
- Rehabilitasie is 'n stel maatreëls waardeur spesialiste van verskillende profiele (dokters, sielkundiges, ortopediste, prostetiste) 'n persoon leer om aan te pas by alles rondom hom sonder 'n verlore ledemaat.
Aanduidings vir amputasie van die onderste ledemaat kan baie wees. Een rede is diabetes. Die siekte self lei moontlik nie tot hierdie probleem nie. In sommige gevalle (verwaarlosing van die siekte, die oorgang na 'n gedekompenseerde vorm) is mediese indikasies vir amputasie egter moontlik (dit kom voor by ongeveer 8-10% van die pasiënte). Wanneer kan beenampputasie by diabetes voorgeskryf word?
- Neuropatie wat verband hou met senuweeskade.
- Mikro- en makroangiopatie (dit is oortredings van die struktuur en normale funksionering van groot en klein vate).
- Nekrotiese veranderinge wat in die onderste ledemate voorkom.
Soos dit reeds duidelik geword het, is die heel eerste en belangrikste aanduiding vir amputasie 'n skending van die werking van die vate van die been. Dit gebeur as gevolg van onderbrekings in die metabolisme en die ontwikkeling van 'n proses soos outo-immunisering.
Stagnasie kom voor in die vate, suurstofhonger kom voor, wat die bene kwesbaar maak vir verskillende infeksies. En selfs die geringste kneusplek kan die ontwikkeling van vreeslike purulente prosesse uitlok.
In sulke situasies neem dokters 'n radikale besluit om die dood te vermy. dit wil sê die pasiënt benodig amputasie van die been (met diabetes kan sulke gevalle nie geïsoleer word nie).
Dikwels kan 'n pasiënt net op hierdie manier sy lewe red.
Soos reeds verstaan, is amputasie van die bene 'n ernstige inmenging in die lewe en gesondheid van die pasiënt. Daarom verwag 'n persoon na die operasie 'n taamlike lang periode van rehabilitasie. Dit is die moeite werd om te sê dat die sukses van rehabilitasiebehandeling van verskillende faktore afhang:
- 'N Goeie stomp (die kwaliteit van die operasie self is belangrik).
- Die ooreenstemmende prostese (belangrik is die kwaliteit van die prostese).
- Rehabilitasieprogram.
As ten minste een van hierdie punte onvolledig uitgevoer word, kan die rehabilitasieproses aansienlik vertraag word.
Fase van rehabilitasie 1. Voorbereiding van die stomp
As die pasiënt 'beenamputasie' ondergaan het, sal die rehabilitasievlak gedurende die eerste jaar na die operasie verskeie vlakke nodig wees. Dus, soos hierbo genoem, is die kwaliteit van die stomp uiters belangrik. Dit hang van baie faktore af:
- Die lengte van die stomp.
- Amputasietempo.
- Post-operatiewe litteken (dit moet weg van die plekke waar die maksimum aksiale las geleë is) geleë wees.
- Vorme van die stomp (dit hang af van die tegniek waarmee die operasie uitgevoer is).
- Kontrakte, dit wil sê verkeersbeperkings. Dit is van groot belang, aangesien die kwaliteit van 'n persoon se loop verder afhang van hierdie faktor.
Wat anders is belangrik om te weet oor stompsorg
Nadat die amputasie van die been uitgevoer is, is dit baie belangrik om na die operasie naatwerk behoorlik te sorg. In die vroeë dae sal die behandelende geneesheer en verpleegster hom waarneem. Hier is dit nodig om duidelik te maak dat pasiënte met vaskulêre patologie en diabetes mellitus spesiale aandag verdien, aangesien dit hierdie siektes is wat die risiko van infeksie van die stomp verhoog. Wat is belangrik:
- Stomphigiëne is baie belangrik. 'N Daaglikse kontras stort word aanbeveel. U kan u voet met baba seep was en droog afvee met 'n handdoek.
- Die stomp moet daagliks ondersoek word vir veranderinge in velkleur. Dit is baie belangrik, en met die geringste verandering moet u 'n dokter raadpleeg.
- Na die operasie word die vel van die stomp baie sensitief. U kan dit hanteer met behulp van massering. U kan dit met albei hande en met 'n klein rubberbal doen, met sirkelbewegings. Van tyd tot tyd moet die stomp met 'n handdoek gevryf word. U moet hierdie prosedures so gereeld as moontlik doen, dit is beter 'n paar keer per dag.
- Daar moet onthou word dat die post-operatiewe litteken bevogtig moet word. Dit is veral belangrik in die eerste paar weke na die amputasie van die bene.
Die tydperk van postoperatiewe aanpassing by pasiënte met diabetes mellitus is gewoonlik langer.
Gangreen van die onderste ledemaat is die nekrose van sy weefsel, as gevolg van 'n aantal interne of eksterne oorsake. By ouer mense, veroorsaak die ontwikkeling van been gangreen diabetiese vaskulêre letsels, aterosklerotiese veranderinge in bloedvate in die tone en voete, akute iskemie in die geval van embolisme of arteriële trombose.
Uitwendige oorsake van gangreen sluit 'n hoë mate van rypskade of traumatiese beserings in.
Gangreen kan droog en nat wees, wat bepaal word deur die teenwoordigheid van 'n duidelike grens tussen lewende en dooie weefsel. Droë gangreen is gunstiger, omdat toksiese vervalprodukte weens die beperking van die nekrotiese proses nie die bloedstroom binnedring nie, wat lei tot vergiftiging.
Met nat gangreen word die onomkeerbare nekrotiese proses van gesonde weefsel nie afgebaken nie. Dit is 'n ernstige, vinnig vorderende vorm van gangreen, wat voorkom by vergiftiging en hoë koors.
Amputasie is tot dusver die enigste metode van behandeling van die baarmoeder-ledemaat, waarvan die implementering die pasiënt se lewe kan red.
Voorkoming na amputasie
Om die ontwikkeling van gangreen te voorkom, benodig u:
- 'n beduidende toename in bloedglukose te voorkom,
- neem elke drie maande 'n toets vir glikosileerde hemoglobien,
- ondersoek die bene daagliks vir krake en maagsere en behandel dit as dit opgespoor word,
- Dra gemaklike skoene
- sport doen of ten minste gimnastiek doen,
- voetmassering doen.
Ongetwyfeld, na amputasie, het die pasiënt streng en deurlopende nakoming van voorkomende maatreëls nodig. Dit is hierdie meganismes wat sal help om liggaamsfunksies so vinnig as moontlik te herstel.
Belangrik! Met diabetes kan jy nie kaalvoet loop nie! Sokkies moet uitsluitlik van natuurlike vesels gemaak word; sintetika is verbode! Sokkies en skoene moet vry wees, sodat bewegings nie beperk word nie.
Met diabetes word die pasiënt 'n ligte massering van die bene en voete aanbeveel, maar hierdie prosedure het enkele kontraindikasies.
Rehabilitasie na amputasie van die been bo die knie sluit ook voorkomende maatreëls in om nie aansteeklike siektes te vererger nie. Dit sluit in:
- higiëne voldoen,
- Verpligte gebruik van puimsteen om keratiniseerde vel uit te skakel. Skêr is nie geskik hiervoor nie,
- Bevogtig die vel,
- Gesonde behandeling van ledemaatnaels,
- Verander altyd klere om skoon te maak,
- massering,
- stap,
- Voldoening aan ander dokter se aanbevelings.
Hoe lank moet hierdie maatreëls gevolg word? U hele lewe as u gesond wil bly. Moenie bekommerd wees as hierdie probleem u raak nie. Mense leef 'n volledige lewe met prosteses, en sommige word selfs professionele atlete.
Voorspelling van amputasie
Diabete na 'n voldoende hoë amputasie van die femorale deel sterf binne twaalf maande in 50% van die gevalle. Die voorgestelde aanwysers word bevestig indien die operasie uitgevoer is by 'n bejaarde met gepaardgaande patologiese toestande. Onder pasiënte wat daarin geslaag het om desondanks die prostese te kry, word sterftes met drie keer verminder.
Na amputasie van die onderbeen sonder voldoende rehabilitasieperiode sterf meer as 20% van die pasiënte. Ongeveer 20% hiervan sal later op die femorale vlak hervorm word.
Onder sulke diabete wat bemeester is met die loop van die prostese, sal die sterftesyfers binne 12 maande nie meer as 7% wees as gevolg van enige geassosieerde kwale nie. Na die sogenaamde klein amputasies (tone) en reseksies van die voet sal pasiënte 'n lewensverwagting hê wat ooreenstem met hul ouderdomsgroep.
In die geval van diabetiese patologie is die waarskynlikheid dat verskillende komplikasies ontwikkel word, insluitend dié wat verband hou met die onderste ledemate, buitengewoon groot. Om die lewe van die pasiënt te verleng, dring spesialiste aan op die amputasie van die been of enige onderdeel daarvan.
Andersins is die ontwikkeling van gangreen, sepsis en die dood van 'n diabeet waarskynlik. Selfs na amputasie is dit egter baie belangrik om al die chirurg se aanbevelings te volg ten einde 100% van die lewensbelangrike prosesse te onderhou.
As die been in die heuparea geamputeer word, oorleef slegs die helfte van die diabete binne 'n jaar na so 'n operasie. Soortgelyke statistieke word in volwassenheid waargeneem, wanneer diabetes gepaard gaan met ander komplikasies. Onder die pasiënte wat daarin geslaag het om prosteses te leer, is die oorlewing 3 keer hoër.
Met amputasie van die onderbeen, as daar nie voldoende rehabilitasie was nie, sterf 20% van die slagoffers. Nog 20 persent van die oorlewendes het weer amputasie van die ledemaat nodig - nou op heupvlak. Onder die pasiënte wat prostese ondergaan het, is sterftes gedurende die jaar hoogstens 7% (in die teenwoordigheid van gepaardgaande siektes).
Met klein chirurgiese ingrepe (reseksie van die voet, verwydering van die vinger), bly die lewensverwagting op die vlak van sy ouderdomskategorie.
By gedepompenseerde diabetes is die waarskynlikheid van komplikasies baie groot. Bene-amputasie by diabetes is 'n ernstige gevolg wat chirurge gedwing word om gangreen of sepsis te voorkom en die pasiënt se lewe te red.
Om die werksvermoë van die aangetaste ledemaat gedurende die aanpassingstydperk te herstel en te behou, is dit nodig om al die voorskrifte van die dokter streng na te kom.
Moderne vinger-uitwisselingstegnieke vir diabetes - in hierdie video
Baie mense weet nie hoe om na so 'n ingewikkelde chirurgiese ingreep te leef nie en val in 'n diep depressie. Maar die lewe daarna duur voort, en die belangrikste taak van die familielid van die pasiënt is om die pasiënt sielkundige en morele ondersteuning te bied.
Oor die algemeen kan pasiënte na chirurgiese prosedures vir baie jare met 'n "suiker" -siekte leef, maar terselfdertyd moet die afsny van 'n deel van die liggaam kwalitatief gedoen word, en die pasiënt moet al die aanbevelings van die dokter volg.
As iemand nie die voorskrifte van die dokter nakom nie, sal die prognose teleurstellend wees, aangesien dit moontlik is om 'n letsel en 'n tweede ledemaat te bewerkstellig, wat ook geamputeer moet word.
As 'n persoon diabetes het, word die amputasieproses dikwels uitgevoer en dit help 'n persoon om lewe te red. In sulke situasies is dit belangrik om by die mediese aanbevelings te hou, dan is die kans goed dat die ontwikkeling van patologiese prosesse voorkom wat bydra tot die verdere ontwikkeling van diabetes.
In sulke gevalle is dit belangrik om nie met die proses te begin nie, aangesien die amputasieproses belangrike dele van die ledemate kan betrek. Dit is gevaarlik dat dit die helfte van sterftes by diabete veroorsaak. Dit is in sulke gevalle belangrik om betyds op te staan na die operasie, dan verhoog die kanse op rehabilitasie met 3 keer.
'N Suksesvolle operasie laat 'n persoon normaal in die samelewing leef, hy word weer na sy voormalige werkplek herstel en met vriende kommunikeer. In sulke gevalle is dit belangrik om die regte prostese te kies, dan sal niks 'n normale leefstyl belemmer nie.
Moenie dink dat die proses van amputasie van 'n ledemaat die einde van die lewe is nie. Inteendeel, vir 'n groot aantal mense word hierdie proses dikwels 'n keerpunt in die lewe wanneer u nuwe vriende en gevoelens kan vind.
Operasie tipes
Amputasie laat jou toe om:
- om vergiftiging van gesonde weefselplekke of organe te voorkom as gevolg van die invloed van patogene mikroflora vanaf die gevormde letselfokus,
- handhaaf die maksimum moontlike area van spier- en skeletbalans om verdere prostetika uit te voer.
Die onderste ledemate word meestal geamputeer omdat:
- is in konstante beweging, benodig volledige bloedtoevoer,
- nie almal word voldoende versorg nie,
- hulle verdwyn vinnig die wande van bloedvate teen diabetes.
- nood. So 'n operasie word, indien nodig, uitgevoer om dringend van die infeksie ontslae te raak, wanneer die risiko van dood verhoog word. Dit is reeds onmoontlik om die presiese grens van die letsel te bepaal, dus word amputasie effens bokant die sigbare oppervlak van die letsel uitgevoer. Die operasie word in verskillende fases uitgevoer. Eerstens word die aangetaste ledemaat bokant die grense van sy ligging verwyder, en dan word 'n stomp gevorm vir verdere prostetika.
- primêre. Dit word uitgevoer as die bloedsomloop in die aangetaste gebied nie met fisioterapeutiese en konserwatiewe metodes herstel kan word nie.
- sekondêre. Hierdie soort amputasie vind plaas na 'n onsuksesvolle poging om die bloedvloei in die ledemaat te hervat. Die operasie word op 'n lae vlak uitgevoer, wat die gebiede van die onderbeen, falanx van die vingers en voet beïnvloed.
In die proses van amputasie word die hele of 'n sekere deel van die ledemaat verwyder:
- tone. Die operasie word uitgevoer as gevolg van nekrose, wat in hierdie deel van die ledemaat ontwikkel het as gevolg van verswakte bloedsomloop of die vorming van 'n purulente fokus. Amputasie word slegs uitgevoer as die normale bloedvloei in die voet hervat word. Tydens die chirurgiese prosedure word dooie vingers afgesny.
- voet. Reseksie van hierdie beenarea behels 'n lang hersteltydperk. Met 'n suksesvolle uitkoms van die operasie, bly die ondersteuningsfunksie van die ledemaat. Na amputasie word aanbeveel dat u spesiale skoene dra om die vorming van artrose te voorkom.
- shin. Chirurgiese manipulasie word uitgevoer volgens die Pirogov-tegniek. Dit is gebaseer op die verwydering van die onderbeen met die daaropvolgende behoud van die funksionaliteit van die been. Hierdie metode van verwydering word gebruik met gevorderde vorme van gang gangreen. Met suksesvolle chirurgie kan u al na 'n paar maande vryelik beweeg met die gebruik van 'n prostese en sonder 'n stokstok.
- bobeen. Hierdie soort amputasie word gebruik as dit onmoontlik is om slegs een been te verwyder.
Video oor waarna u moet kyk as u amputeer:
Rehabilitasie en prostetika
Enige chirurgiese ingrepe benodig addisionele herstelmaatreëls. Amputasie van 'n ledemaat te midde van ingewikkelde diabetes word gereeld beskou. As u die bene verwyder, en in sommige gevalle albei, kan u die lewe van 'n persoon red, maar dit lei tot die behoefte om sonder ledemate te bestaan.
Die rehabilitasieperiode is daarop gemik om die inflammatoriese proses te onderdruk, die voorkoming van patologie te voorkom, en sluit ook daaglikse behandeling van wonde en hegtings in. Daarbenewens kry die pasiënt verskillende fisioterapeutiese prosedures en sommige oefeninge wat deel uitmaak van terapeutiese gimnastiek, voorgeskryf.
Rehabilitasie benodig die pasiënt:
- volg 'n dieet
- oefening in ledemate, gimnastiek om spieratrofie te voorkom,
- lê 2 en 3 weke op jou maag,
- hou die beseerde been in 'n ruggraatposisie op 'n verhoogde platform om swelling te voorkom,
- Behandel wonde versigtig om infeksie en ontsteking te voorkom.
Moontlike komplikasies na amputasie:
- herbesmetting, insluitend uitgebreide sepsis,
- weefselnekrose, wat algemeen voorkom by pasiënte met diabetes,
- voorinfarksie toestand
- verkeerde of onvoldoende gebruik van antiseptika en antibakteriese middels,
- verswakte bloedvloei in die brein,
- embolie,
- longontsteking wat binne drie dae na die datum van die operasie plaasgevind het,
- onderhuid hematoom, gevorm teen die agtergrond van 'n verkeerde stop van bloeding,
- siektes van die spysverteringstelsel
- spookpyne.
Die oorsake van spookpyn van etiologiese aspekte is nie betroubaar bestudeer nie, so daar is geen effektiewe terapeutiese maatreëls om dit uit te skakel nie.
Hierdie komplikasie word gekenmerk deur die voorkoms van onaangename sensasies in die afgekapte ledemaat (geknetter in die knie, pyn in die voet, jeuk in die hakskene). Hierdie toestand vererger die rehabilitasieperiode baie. Dit word uitgeskakel met behulp van medikasie, fisioterapie, sielkundige tegnieke, antidepressante.
Fantastiese pynvideo:
'N Belangrike rol word gespeel deur die morele voorbereiding van die pasiënt op die lewe met 'n prostese. Die meeste pasiënte word depressief, oorweeg selfmoord as gevolg van ernstige spanning as gevolg van 'n liggaamlike afwyking. Om emosionele stabiliteit te bewerkstellig, help die pasiënt as 'n reël die gesin en fokus hy op die doel.
Gaan na die prostetika as die rehabilitasiefase maklik verloop het en daar geen komplikasies is nie. Eerstens kry die pasiënt 'n opleidingsprothese. Wanneer die hele ledemaat verwyder word, moet 'n persoon weer leer loop.
Hoe gouer met die opleiding begin is, hoe beter is die spiere. Permanente proteses word individueel vir elke persoon gemaak volgens die persoonlike parameters. Gedetekteerde defekte op die voltooide prostese word uitgeskakel.
Hierdie prosedure word uitgevoer aan die einde van die tweede - die begin van die derde week vanaf die oomblik van die operasie. Herinstallasie word uitgevoer na die dra van die bestaande produk. As die pasiënt van sy tone afgesny is, is 'n prostese nie nodig nie.
- Die keuse van ontwerp.
- Meting vanaf die stomp.
- Produk vervaardiging.
- Samestelling van die prostese.
- Afwerking van die produk volgens die wense van die pasiënt.
- Uitgawe van 'n prostese.
- Operasionele opleiding.
Die sukses van die rehabilitasieperiode hang grootliks af van die kwaliteit van die prostese, die afmetings daarvan, beheermetode, ontwerp, estetika. Die pasiënt se gemoedstoestand beïnvloed ook die tempo van terugkeer na normaal.

Lewe na en prognose
Amputasie word gereeld in diabetes uitgevoer. Danksy hierdie prosedure word die pasiënt gered. Die nakoming van sekere mediese aanbevelings wat as verpligtend vir diabetes beskou word, bied 'n kans om die herhaling van die patologie te voorkom, sowel as die verdere verloop van diabetes.
Van stapel gestuur vorms van die siekte lei tot amputasie van 'n beduidende gedeelte van die ledemaat, wat in 50% van die gevalle gedurende die jaar dood veroorsaak. Pasiënte wat ná so 'n chirurgiese ingreep op hul voete kon staan, verminder die risiko van dood met byna drie keer.
Suksesvolle amputasie stel baie mense in staat om sosiale stabiliteit te bewerkstellig, ten volle te herstel van hul vorige werk of hulself in nuwe rigtings te begin soek. Die keuse van die regte prostese stel die pasiënt in staat om dieselfde lewenstyl as voorheen te lei. Vir baie mense word amputasie van ledemate 'n keerpunt in die gees, dus moedig dit u aan om sport te speel of aktief te reis.
Mense wat amputasie moes ondergaan, ontvang finansiële steun van die staat, kan staatmaak op die toekenning van ongeskiktheid, asook die betaling van ordentlike voordele.