Lêer van die voet in diabetes mellitus: foto en behandeling

Purulente vorming in kombinasie met inflammasie word phlegmon genoem. Besmetting dring deur die vel defekte. Swam infeksie kan ook die siekte veroorsaak. Afhangend van die toestand van die pasiënt en die liggaam se weerstand, versprei infeksie. Watter komplikasies kan 'n phlegmon op die voet hê, hoe om dit korrek te behandel?
Inflammasie van vetweefsel wat deur mikro-organismes en sonder grense veroorsaak word, word phlegmon genoem.
'N Algemene oorsaak van die voorkoms van voetligmon is punkwonde, maagkorrels, dikwels word die onderhuidse weefsel voorafgegaan deur die shin phlegmon. In teenstelling met 'n kookpunt, word purulente massas nie op een plek opgehoop nie, maar versprei na diep weefsels, maar het nie 'n as nie.
Die simptome van die siekte kan uitgespreek word of aanvullende diagnose vereis.
Teen die agtergrond van die bestaande misdier ontwikkel 'n dik vel van die toon. Sonder die nodige maatreëls, versprei die siekte na naburige weefsels.
Dit is belangrik. Nadat u die eerste tekens van ontsteking opgemerk het, moet u dadelik 'n chirurg raadpleeg om die primêre faktore te bepaal en verdere behandeling voor te skryf.
Oorsake van voetliggaampie
Die hoofoorsaak van die siekte by diabete is 'n afname in bloedsuikerbeheer. By hiperglykemie ly daar byna alle liggaamsweefsel, en in die eerste plek is daar klein bloedvate en senuwee-eindpunte van die onderste ledemate. Daarom verloor die pasiënt sensitiwiteit in die bene, hy kan skoene dra wat nie van sy grootte is nie en terselfdertyd geen ongemak voel nie.
Boonop is phlegmon nou verwant aan so 'n verskynsel soos ringslagare. In die patologiese toestand kom skade aan die arterioles voor, is daar 'n verlies aan verbindings:
Hierdie sistemiese letsels is dikwels die begin van akute vaskulêre onvoldoendeheid, dit beïnvloed die toestand van die oorblywende weefsels.
As die liggaamsvoet teen die agtergrond van diabetes mellitus ontwikkel, word die weefsel eers deur voedingstowwe en suurstof versteur, en dan word ischemie en sterwing opgemerk. Boonop kan die erns van kragonderbrekings in weefsel verskeie wees, dit kom by die gangreen van 'n groot weefselarea of verskeie vingers tegelyk.
Daarbenewens word metaboliese steuring 'n predisponerende faktor vir aterosklerose van groot arteries, aangesien die waarskynlikheid dat plaak op bloedvate gevorm word, wat die bloedvloei kan belemmer, toeneem. Met hierdie ontwikkeling van die siekte, sluit die nekrotiese proses die volgende in:
- uitgestrekte weefselareas
- heel voet heeltemal.
Dit moet verstaan word dat phlegmon 'n purulente siekte van inflammatoriese etiologie is. Dit ontwikkel as gevolg van die ontbinding van dooie weefsel, wat 'n ideale omgewing vir baie bakterieë is.
Aangesien phlegmon presies voorkom met nekrotiese letsels van die bene wat verband hou met onvoldoende bloedsomloop, kan sagteweefselskade nie primêr genoem word nie. Om die lewe van 'n persoon te red, is dit nodig om beskadigde weefsel en soms die hele ledemaat te verwyder. Slegs op hierdie manier kan ons die verdere verspreiding van purulente inflammasie stop.
Phlegmon is nie 'n aansteeklike siekte nie, aangesien virusse uitsluitlik in die diep lae weefsels geleë is, verskil hierdie patologie van impetigo, waarin die patogene flora op die oppervlak geleë is.
Simptome van die siekte
Die belangrikste simptoom waaraan pasiënte aandag gee, is erge pyn in die ledemaat en 'n gevoel van volheid van binne. Hulle verskerp terwyl hulle loop en stoot.
Daarbenewens ly die pasiënt aan:
- swelling van die voet, terwyl sy boog glad is, wat veral opvallend is in vergelyking met die tweede been,
- temperatuurverhoging op die letselplek,
- rooiheid van die vel, op sommige plekke (naby die vingers) verskyn 'n blouerige tint,
- die voorkoms van skommelinge as gevolg van die ophoping van etter,
- ontsteking van die limfknope onder die knieë en lies,
- algemene swakheid en apatie,
- sweet en dors.
'N Skommeling word waargeneem wanneer u probeer om die voet te pers, terwyl die gevoel is dat daar 'n vloeistof byderhand is wat beweeg.
 Dit is te wyte aan die afwesigheid van 'n kapsule in phlegmon, waardeur die pus in die weefsels ophoop. Fantastiese gevalle dien as die enigste beperking.
Dit is te wyte aan die afwesigheid van 'n kapsule in phlegmon, waardeur die pus in die weefsels ophoop. Fantastiese gevalle dien as die enigste beperking.
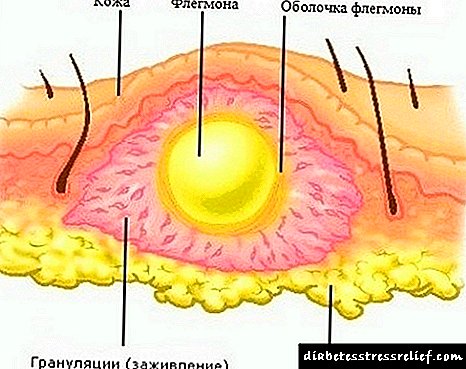
In die vorming van 'n chroniese vorm van die siekte kan simptome byna heeltemal afwesig wees. In plaas van skommelinge, vind u 'n infiltraat met 'n soliede houtagtige konsistensie op die voet. Die vel bokant die phlegmon word sianoties (sien foto).
Diagnostiese prosedures
Om 'n diagnose te maak, moet die dokter anamnese opdoen, die pasiënt ondersoek en diagnostiese prosedures voorskryf.
Die belangrikste gevolgtrekkings word gemaak tydens ondersoek en palpasie van die aangetaste gebied, maar om die diagnose te bevestig, word dit voorgeskryf:
- 'N Bloedtoets, as die vlak van ESR verhoog word - dit bevestig die teenwoordigheid van 'n inflammatoriese proses.
- Analise van die inhoud van phlegmon, vir hom word 'n punksie geneem uit die formasie met 'n spuit, waarvan die inhoud daarna ondersoek word. As daar 'n dik gelerige vloeistof in die spuit is, dui dit op die teenwoordigheid van die pus.
- Die studie van die resulterende vloeistof om die patogeen te identifiseer en die aanwending van toepaslike middels.
Na 'n akkurate diagnose word terapie met medikasie of chirurgie voorgeskryf.
Behandeling en moontlike gevolge
Behandeling van inflammasie in die sagte weefsel van die voet is 'n lang en pynlike prosedure. Dit bevat 'n stel metodes, waarvan die belangrikste chirurgie is. Vir pasiënte met diabetes mellitus is enige inmenging met weefselintegriteit gevaarlik, aangesien die genesingsproses baie stadig en swak is.
Vir die operasie is dit belangrik om die suikervlak te verlaag en dit laag te hou gedurende die hersteltydperk. Hiervoor word gewoonlik hoër dosisse insulien gebruik, ook vir mense wat aan die tweede tipe diabetes ly.
 Die operasie vind plaas onder algemene narkose. Die dokter maak 'n insnyding van die weefsel op die plek van die lokalisering van dit, verwyder dit en daarmee saam dooie weefsel. Installeer dan dreinering sonder om te saag.
Die operasie vind plaas onder algemene narkose. Die dokter maak 'n insnyding van die weefsel op die plek van die lokalisering van dit, verwyder dit en daarmee saam dooie weefsel. Installeer dan dreinering sonder om te saag.
Die wond word herstel deur sekondêre bedoeling.
Die operasie is moeilik, aangesien daar 'n groot aantal bloedvate, senuwee-eindpunte en senings op die voet is.
Dit is belangrik dat die chirurg dit nie beskadig nie, maar om die wond skoon te maak.
In die genesingsproses verander dreinering gereeld, en die wond word behandel met antiseptika en antibiotika om die risiko van nuwe infeksie te verminder en edeem en ontsteking uit te skakel.
Die been is gewoonlik 'n paar weke lank reggemaak, sodat die pasiënt nie die versmelte weefsels kan beskadig nie, en die proses van hul herstel reg verloop.
Parallel word medikasie gebruik, insluitend die toediening van:
- Antibiotika, dit is eerstens breëspektrum wat daarop gemik is om inflammasie te verlig en nuwe infeksies te voorkom, en dan word meer geteikende medisyne gebruik wat op 'n spesifieke soort mikro-organisme werk wat phlegmon uitlok.
- Analgetika word gebruik om pyn na operasie te verminder en die pasiënt vinnig te herstel. Dit kan gebruik word in die vorm van inspuitings, salf of tablette.
- Antitoksiese middels voorgeskryf in die vorm van droppers, waarvan die inhoud die liggaam van mikrobiese afvalprodukte skoonmaak.
- Versterkende middels, in hierdie hoedanigheid, is immunostimulerende middels en vitamien-minerale komplekse wat die algemene toon van die liggaam verhoog.
Volledige herstel neem etlike maande, waartydens die wond genees en die weefsel genees. Die pasiënt kry as 'n reël bedrus, en vir die been 'n verhoogde posisie sodat oortollige vloeistof uitstroom.
Om wondgenesing te versnel, word methyluracil-salf of Troxevasin-gel gebruik. Iruxol-salf en soortgelyke produkte wat ensieme bevat, word gebruik om weefsels wat gesterf het, te verwyder.
In die geval van slegte wonde en groot gebreke word dermoplastie gebruik waarmee hierdie gebreke weggesteek word.
Indien nodig, kan fondse gebruik word om 'n normale kardiovaskulêre stelsel te handhaaf. Om baie vloeistowwe te drink, word ook aanbeveel om vinniger te ontgift.
Na die behandeling moet die pasiënt ortopediese skoene dra, wat weer die penetrasie van die infeksie in die weefsel sal voorkom.
In die geval waar die siekte in die beginfase opgespoor is, is dit moontlik dat chirurgie nie nodig is as die infiltraat nie gevorm het nie. Daarna word die pasiënt voorgeskryf kompresse met 'n kwikgeel salf of termiese prosedures.
As onbehandeld, kan voetligmon lei tot:
- Die verspreiding van infeksie deur die vaskulêre stelsel van die bene en die vorming van flebitis en tromboflebitis.
- Die verspreiding van infeksie met bloedvloei deur die liggaam, wat lei tot sepsis of giftige giftige skok.
- Na die oorgang van purulente prosesse na die beenweefsel, wat belaai is met die ontwikkeling van osteomiëlitis.
- Vir die ontwikkeling van 'n purulente en nekrotiese proses, die verspreiding daarvan deur die ledemaat en die voorkoms van gangreen, waarvan die eliminasie amputasie van die ledemaat vereis.
Dit is onmoontlik om so 'n siekte soos phlegmon alleen tuis te behandel. Dit kan lei tot die groei van infeksie en volledige verlies van die ledemaat, en in ernstige gevalle, tot die dood.
Video van die kundige:
Voorkomende aanbevelings
Die voorkoming van die ontwikkeling van voetligmon bevat eenvoudige maatreëls wat deur almal gevolg moet word, veral mense met diabetes. In die eerste plek moet hulle verskillende beserings van die ledemate vermy, in geval van skuur, dit met ontsmettingsmiddels behandel. En behandel enige aansteeklike siekte tot volkome herstel. Gebruik gemaklike en praktiese skoene wat nie koring en vryf veroorsaak nie.
Terselfdertyd is dit belangrik om die vlak van suiker in die bloed te beheer en die verhoogde waardes daarvan te voorkom. Hierin speel 'n gereelde bloedtoets vir suiker en die nakoming van dieetterapie 'n belangrike rol.
Om die bloedsomloop in die onderste ledemate te normaliseer, word dit aanbeveel om 'n stel oefeninge uit te voer, wat individueel vir elke pasiënt ontwikkel word, afhangende van sy fisieke vermoëns.
Dit is ook belangrik om die immuunstelsel te versterk deur 'n gesonde leefstyl te waarneem en vitamienaanvullings te neem. Dit sal die liggaam help om mikrobes te probeer om binne te kom.
By die eerste verskyning van tekens van phlegmon, moet u onmiddellik 'n dokter raadpleeg wat terapie sal voorskryf. Moet in geen geval selfmedikasie gebruik nie.
Oorsake van die siekte, diagnose
Die grootste risiko vir weefselontsteking is by mense met gereelde pustulêre inflammasie. Dit is gewoonlik pasiënte met diabetes mellitus, veral diegene wat aan ernstige vorme ly, wat groot dosisse insulien neem.

Die ernstigste vorm van die slym van die voet, gevorm op die sole. Die fokus van inflammasie kan oppervlakkig of diep wees.
Bakterië wat die onderhuidse weefsel binnedring, begin vermeerder, wat ontsteking veroorsaak. Die mees algemene patogene is staphylococcus en streptococcus, minder gereeld, hemofiele bacillus en ander bakterieë.
Op 'n nota. Aangesien die inflammatoriese proses in die diep lae van die vel plaasvind, is 'n geslote phlegmon nie besmet nie.
Faktore wat predisponerend is vir die siekte:
- afname in die liggaam se verdediging (MIV, die gebruik van sekere medikasie),
- diabetes mellitus
- chroniese ontsteking
- skade aan die epidermale laag en sagte weefsels.
In mense wat ly aan 'n skending van die koolhidraatmetabolisme, kom vaskulêre skade voor, die immuniteit en die beskermende funksies van die vel neem af. As gevolg hiervan kan voetligmon by diabetes mellitus nie net lei tot verlies aan ledemate nie, maar ook tot ernstige gevolge, selfs die dood.

Die behandeling van die inflammatoriese proses by 'n diabeet is ingewikkeld, aangesien dit die bloedtoevoer na weefsels moet herstel
Onthou. In sommige gevalle ontlok die voorkoms van phlegmon nie net mikroörganismes nie, maar ook chemikalieë (petrol, terpentyn) onder die vel.
Die fokus van inflammasie word nie omring deur 'n digte kapsule nie. Die nekrotiese proses, deurdringende tussenruimtes, dek 'n beduidende voetoppervlakte. Dinge ontwikkel dikwels op die plek van die aangetaste gebied, veral met diabetes. Suksesvolle behandeling van voetligon stop die verspreiding van infeksie.
Visuele inspeksie van die aangetaste gebied stel die chirurg in staat om vinnig te diagnoseer as simptome op die oppervlak sigbaar is. As die flegmon diep is, is 'n röntgenstudie, ultraklank, MRI, CT of punksie van die patologiese fokus nodig.
Behandelingsmetodes
Die hoofbehandeling vir voetliggaampe is chirurgie.

Aangesien mikro-organismes wat siekte veroorsaak, aggressief is, kan die verspreiding van infeksie slegs stop na die dokter.
Dit is belangrik. Aangesien amputasie van die ledemaat in die latere stadiums uitgevoer word, moet u so gou as moontlik by 'n mediese instansie advies inwin voordat die purulent-inflammatoriese proses die diep weefsels beïnvloed.
In die eerste fase van die ontwikkeling van die siekte, totdat 'n infiltraat gevorm word, kan u die siekte die hoof bied sonder om 'n lykskouing te doen. Die pasiënt kry voorgeskrewe fisioterapeutiese prosedures en geneesmiddelterapie wat lipiedmetabolisme normaliseer en help om vaskulêre deurlaatbaarheid te verminder.

Analgetika moet nie gebruik word voordat u 'n dokter besoek nie, aangesien die afwesigheid van pyn dit moeilik sal maak om flegmon vroegtydig te bepaal.
Die uitdaging is om diabeetflegmon te behandel. Die dokter onthul alle beskikbare purulente foci en maak dooie weefsel uit. Kragtige antibiotika word aan die pasiënt voorgeskryf. In die geval van 'n suksesvolle resultaat, word verdere prosedures uitgevoer om die bloedsomloop te verbeter. Na vaskulêre operasies word rekonstruktiewe plastiese manipulasies uitgevoer om die voet te vorm.
Op 'n nota. Chirurgiese operasies, waartydens 'n uitvloei van purulente inhoud uitgevoer word, word onder algemene narkose uitgevoer.
'N Obstruksie van die slym van die voet word uitgevoer op so 'n manier dat dit nie die vate en senuwee-eindes beskadig nie, en ook toegang tot die lokalisering van die purulente proses verkry.
Nadat u die holte skoongemaak en gedreineer het, word kompresse wat antibiotika bevat, op die wond toegedien. Plaaslike behandeling gaan gepaard met die versterking van immuniteit en 'n algemene stryd teen 'n aansteeklike middel. Pynstillers wat binnespiers toegedien word, antibiotika, vitamiene en herstellende middels. Om hitte en pyn te verlig, word antipiretiese middels en pynstillende middels voorgeskryf. Postoperatiewe herstel duur 'n paar maande.
Om die afstoting van dooie weefsel te bespoedig, word Iruxol-salf of soortgelyke produkte wat ensieme bevat gebruik. Methyluracil salf of Troxevasin het 'n positiewe uitwerking op die wondgenesingsproses.

Om die verspreiding van infeksie te voorkom, is die gebruik van warmkompressse verbode
In die geval van 'n suksesvolle behandeling en behoud van die ledemaat, moet die pasiënt na herstel ortopediese skoene dra, wat die las op die aangetaste ledemaat kan verminder, en die vorming van skuur kan voorkom, wat dikwels ontwikkel tot 'n inflammatoriese proses en die herontwikkeling van phlegmon.
Dit is belangrik. Om komplikasies en die oorgang van die siekte na 'n chroniese vorm te voorkom, moet die pasiënt al die aanbevelings van 'n spesialis volg gedurende die herstelperiode.
Moontlike komplikasies
Besmetting, versprei met 'n bloed- en limfstroom, bedreig 'n aantal ernstige komplikasies:
- die besmetlike proses wat mettertyd in die onderste deel van die ledemaat voorkom, dek die vaskulêre stelsel en lei tot die ontwikkeling van flebitis en tromboflebitis,
- in die geval van 'n purulente proses wat oorgaan na beenweefsel, ontwikkel osteomiëlitis,
- 'n algemene infeksie in die liggaam lei tot sepsis en giftige giftige skok,
- purulent-inflammatoriese en nekrotiese prosesse, wat opstaan, kan lei tot amputasie van die voet of die hele been.

Een van die gevaarlikste komplikasies van 'n diabeetvoet is phlegmon. Tydige kontak met spesialiste sal help om u voet te hou.
Dit is belangrik. 'N Suksesvolle prognose van die siekte hang af van die regte en tydige behandeling.
Voorkomende maatreëls
Om die risiko van vorming van voetflikmon te verminder, word dit aanbeveel om die immuunstelsel te versterk, vel letsels (kook, carbuncle) te behandel, chroniese bakteriese foci uit te roei en die metabolisme in orde te stel. In die geval van beserings of geringe skuur, is dit nodig om die aangetaste gebied versigtig met antiseptiese middels te behandel.
Lêer van die voet in diabetes mellitus: foto en behandeling
As phlegmon ontwikkel in diabetes mellitus, bemoeilik dit die behandeling aansienlik, dit vererger die toestand van die pasiënt. So 'n letsel veroorsaak dikwels die ontwikkeling van gangreen, in welke geval slegs amputasie van die ontsteekte ledemaat aangedui word.
Phlegmon is 'n purulente inflammatoriese proses wat vetterige weefsel beïnvloed. Gewoonlik is so 'n letsel van die onderste ledemate uitgebreid, in teenstelling met 'n abses (die algemeenste vorm van purulente letsel), is die phlegmon geneig tot aktiewe verspreiding en het geen duidelike grense nie.
Purulente ontsteking, as dit ontwikkel teen 'n agtergrond van diabetes, word die resultaat van 'n algemene patologiese proses, dit dek die senuwee- en vaskulêre stelsel.
Die besondere kompleksiteit van die behandeling is dat die flegmon sistemies van aard is, dit kan nie gestop word sonder om die bloedtoevoer en die senuwees van die weefsel te herstel nie. Om hierdie rede moet die behandeling noodwendig omvattend wees.
Simptome van verskillende stadiums
 Liggaamsvoet met diabetes ontwikkel meer gereeld by vroue ouer as 30 jaar, die duur van die siekte is gemiddeld minstens 6 jaar. Die siekte kan vermoed word deur verskillende tekens. In die eerste plek dui 'n diabeet 'n toename in die aantal gevalle van wanvoeding op die weefsel en plaaslike immuniteit op.
Liggaamsvoet met diabetes ontwikkel meer gereeld by vroue ouer as 30 jaar, die duur van die siekte is gemiddeld minstens 6 jaar. Die siekte kan vermoed word deur verskillende tekens. In die eerste plek dui 'n diabeet 'n toename in die aantal gevalle van wanvoeding op die weefsel en plaaslike immuniteit op.
As die eerste manifestasies van patologie begin, is dit nodig om so gou as moontlik maatreëls te tref om swam letsels van die voet uit te skakel en sodoende die toestand van sagte weefsel te verbeter.
Namate die siekte vererger, word simptome by die diagnose van diabetes mellitus waargeneem: pyn in die gewrigte van die tone, hul vervorming, afkoeling van die voete, hipermie, swelling van die weefsel, bleekheid van die vel, vinnige keratinisering. In latere stadiums van die siekte verskyn 'n area van phlegmon deurbraak, die purulente inhoud word ontruim. By palpasie van sommige dele van die voet word erge pyn ervaar.
Dit is belangrik om daarop te let dat die siekte in die oorgrote meerderheid gevalle vinnig ontwikkel, benewens algemene tekens, let sommige diabete op die simptome van vergiftiging van die liggaam. Vergiftiging vind plaas as gevolg van skade aan patogene mikroörganismes aan beenweefsel.
Ander algemene manifestasies van phlegmon is:
- 'n vinnige toename in temperatuur tot 40 grade en hoër,
- swakheid in die liggaam
- hoofpyn
- aanvalle van naarheid
- kouekoors,
- tagikardie.
In sommige gevalle let pasiënte op 'n toename in plaaslike limfknope, 'n diabetiese aanval.
As die patologiese proses bedek word deur 'n velvel, vind purulente inflammasie diep in die weefsels plaas, kan die geheel hierbo 'n kenmerkende glans kry.
As geen maatreëls getref word nie, word die patologie meer en meer nuwe weefselplekke opgevang, wat kragtige bedwelming veroorsaak, wat 'n vinnige agteruitgang in die welstand veroorsaak.
Variëteite van voetflikmon
 Phlegmon kan van verskillende soorte wees, skei phlegmon van die agterkant af, subkutane, mediale en laterale.
Phlegmon kan van verskillende soorte wees, skei phlegmon van die agterkant af, subkutane, mediale en laterale.
Lêer van die rug ontwikkel as gevolg van die penetrasie van patogene bakterieë. Dit kan voorkom deur spiere, beseerde velintegumente. In hierdie geval kan phlegmon rooiheid veroorsaak, die vel kry 'n onnatuurlike en ongesonde glans. Die been begin toeneem en swel geweldig. As geen maatreëls getref word nie, gaan die purulente proses na gesonde weefsel van die been oor.
Met subkutane flegmon word groot dele van die vel beskadig, dit word rooi, swel, en toenemende pyn ontstaan. In ernstige gevalle:
- spontane opening van die ontsteekte holte word opgemerk,
- infeksie in gesonde weefsel is skaars.
Die gevaarlikste vorm van patologie is medial; dit is moeilik om dit vroegtydig te diagnoseer. Sonder behandeling versprei purulente inflammasie na gesonde weefselplekke. Hierdie tipe kan onderskei word deur kenmerkende gewasse op die been; in hierdie geval word hulle uitgespreek. Onderhewig aan die intensivering van pyn, praat ons van die verspreiding van die siekte in dieper lae weefsels.
Die laterale vorm is ook moeilik om te diagnoseer, veral in die eerste stadiums van ontwikkeling. Patologie beïnvloed vinnig gesonde weefsel. Simptome met 'n syvorm is gering, swelling, rooiheid en swelling is onbeduidend. Die enigste simptoom wat 'n patologie kan aandui, is pyn, vererger deur druk, loop.
Die pynsindroom is onbeduidend, aangesien die onderste ledemate met 'n dik vel bedek is, is daar 'n paar senuwee-eindpunte in hierdie deel van die liggaam.
Voorkomende maatreëls
 Dit is baie eenvoudiger en makliker om die ontwikkeling van voetligmon te voorkom as om duur behandeling te doen. Voorkomingsmaatreëls is eenvoudig; dit kom neer op die besoek van 'n dokter as daar vermoedens is dat probleme met die vel met diabetes voorkom.
Dit is baie eenvoudiger en makliker om die ontwikkeling van voetligmon te voorkom as om duur behandeling te doen. Voorkomingsmaatreëls is eenvoudig; dit kom neer op die besoek van 'n dokter as daar vermoedens is dat probleme met die vel met diabetes voorkom.
Nog 'n aanbeveling is om skoene te wissel as hulle ongemaklik is tydens stap. 'N Nuwe paar van hoë gehalte met 'n sagte binnesool moet aangekoop word, en ideaal is om skoene vir diabete te bestel, met inagneming van die anatomiese kenmerke van die voet.
Ons moenie die toenemende immuniteit vergeet nie; dit is nuttig om voldoende groente en vrugte te verteer, gereeld in die vars lug te loop en geleidelik te temper.
Verminder immuniteit kan ongemagtigde gebruik van antibakteriese middels.
As gevolg hiervan, sal dit baie moeilik wees om phlegmon te hanteer, antibiotika sal eenvoudig ondoeltreffend wees, patologie kan voortgaan as gevolg van die ontwikkeling van weerstandigheid.
Nie die laaste rol word gegee aan higiëne van die onderste ledemate nie; bene moet warm gehou word, nie om koud te wees nie.
Dit sal die waarskynlikheid van swamskade, die penetrasie van patogene mikroflora in die weefsel deur krake en skuur verminder.
As daar sulke skade voorkom, is dit soms genoeg om die wond met 'n antiseptiese of alkoholbevattende middel te behandel om gesondheidsprobleme te voorkom.
Soos enige siekte, benodig phlegmon noukeurige aandag aan uself, u gesondheid, voldoende en tydige behandeling. Andersins sal die purulente inflammatoriese proses vorder, wat elke dag die kans verminder om die aangetaste ledemaat en lewe te red.
Slym van die voet - 'n moontlike komplikasie van suikersiekte

Diabetes mellitus is gevaarlik, nie net deur 'n direkte manifestasie in die vorm van 'n agteruitgang van die welstand nie, maar ook deur die invloed op die werk van ander organe.
Dus, skade aan die vaskulêre stelsel in die voetarea lei tot die ontwikkeling van gangreen en phlegmon.
Oorsake van voorkoms
Diabetes mellitus is 'n sistemiese siekte, dit wil sê dat dit die hele liggaam as geheel beïnvloed, en die voorvereistes vir die opkoms van so 'n formidabele komplikasie van diabetes is die volgende:
- skade aan die meganismes van senuwee-regulering in die voet,
- skade aan die vaskulêre bed van die liggaam: vag vaskulêre muur,
- afname in die beskermingsvermoëns van die liggaam,
- metaboliese veranderinge op die weefselvlak: verhoogde glukose.
Daarom is die algemene oorsake van die voorkoms en ontwikkeling van voetligmon soos volg op die agtergrond van bogenoemde veranderings:
- pustulêre siektes van die vel,
- gesny, gekap, steekwonde,
- suppuration calluses
- mikrotrauma van die plantoppervlak,
- vreemde liggame (splinters),
- ingegroeide toonnael
- geweerwonde aan die voet.
Een van hierdie redes word die 'poort' vir die inval van verskillende bakterieë met die daaropvolgende voortplanting en stimulasie van inflammasie op die plek van penetrasie. Die algemeenste middels van 'n aansteeklike aanval: stafilokokke, streptokokke, hemofiele bacillus.
Die ontwikkeling van purulente inflammasie teen die agtergrond van suikersiekte vind baie vinnig plaas en kom tot uiting:
- 'n toename in liggaamstemperatuur tot 39 grade of meer + kouekoors,
- jeuk van die vel oor die letsel,
- ernstige swakheid
- oormatige sweet
- pyn wanneer u op die voet druk tydens ondersoek of beweging,
- toename in voetvolume,
- verkleuring van die vel tot helderrooi,
- verhoogde plaaslike temperatuur: die voet op die plek van die letsel word warm,
- 'n gevoel van vloeistof in die voet as dit ingedruk word,
- glukemiese onstabiliteit: hipo- of hiperglukemie, tot die ontwikkeling van ketoasidose.
'N Skematiese voorstelling van diep purulente inflammasie word in die figuur aangebied:

By die eerste tekens van die siekte, moet 'n dringende besoek aan die chirurg gedoen word om die taktiek van behandelingsmaatreëls te bepaal.
Diagnose
Die diagnose word bepaal deur:

Ek bestudeer die probleem van DIABETES vir baie jare. Dit is eng as soveel mense sterf, en selfs meer gestremd raak as gevolg van diabetes.
Ek is haastig om die goeie nuus te vertel - die Endokrinologiese Navorsingsentrum van die Russiese Akademie vir Mediese Wetenskappe het daarin geslaag om 'n medisyne te ontwikkel wat suikersiekte heeltemal genees. Op die oomblik nader die effektiwiteit van hierdie middel 100%.
Nog 'n goeie nuus: die Ministerie van Gesondheid het die aanvaarding van 'n spesiale program verseker wat die totale koste van die middel vergoed. In Rusland en die GOS-lande is diabete om 6 Julie kan 'n remedie ontvang - GRATIS!
- Voer 'n onderhoud met die pasiënt deeglik uit.
- Inspeksie van die aangetaste gebied van die voet.
- Bykomende laboratoriumtoetse:
- algemene bloedtoets, waarin daar 'n toename in die vlak van leukosiete is en die verhoogde waarde van die eritrosiete sedimentasietempo (ESR) is,
- punksie vanuit 'n purulente fokus: isolasie van die patogeen en bepaling van die sensitiwiteit daarvan vir antibiotika.
Tradisionele behandeling
Benaderings tot behandeling in die mediese praktyk hang af van die mate van ontwikkeling van phlegmon, maar terselfdertyd word alle pasiënte voorgeskryf insulienterapie.
Met die vroeë behandeling van 'n probleem met 'n problematiese voet, kan die behandeling beperk word tot voorskryf anti-inflammatoriese preparate ("Indomethacin", "Ibuprofen", "Diclofenac-natrium", ens.), antibakteriese fondse ("Roxithromycin", "Azithromycin", "Ceftriaxone", "Aztreonam") en medisyne, verbeter bloedsirkulasie (Trental, Dialipon). Die ingewikkelde behandeling bevat ook fisioterapeutiese prosedures en plaaslike behandeling met salf. Lees hier meer oor die behandeling van beenwonde wat nie genees nie.

Op 47 is ek gediagnoseer met tipe 2-diabetes. Oor 'n paar weke het ek amper 15 kg gekry. Konstante moegheid, slaperigheid, gevoel van swakheid, visie het begin sit.
Toe ek 55 jaar oud was, het ek myself al met insulien gesteek, alles was baie sleg. Die siekte het aanhou ontwikkel, periodieke aanvalle het begin, die ambulans het my letterlik teruggekeer van die volgende wêreld af. Die hele tyd het ek gedink dat hierdie tyd die laaste sou wees.
Alles het verander toe my dogter my een artikel op die internet laat lees. U kan u nie voorstel hoe dankbaar ek teenoor haar is nie. Hierdie artikel het my gehelp om heeltemal ontslae te raak van diabetes, 'n beweerde ongeneeslike siekte. Die laaste 2 jaar het ek meer begin beweeg, in die lente en somer gaan ek elke dag na die land, kweek tamaties en verkoop dit op die mark. My tantes is verbaas oor hoe ek tred hou met alles, waar soveel krag en energie vandaan kom, hulle glo steeds nie dat ek 66 jaar oud is nie.
Wie 'n lang, energieke lewe wil leef en hierdie vreeslike siekte vir altyd vergeet, neem 5 minute en lees hierdie artikel.
Dit is baie belangrik dat elke dag van wag met voetlegam die gunstige uitkoms van die siekte verminder.
Met die ontwikkeling van purulente inflammasie, kan slegs chirurgiese sorg, gepaard met konserwatiewe behandelingsmetodes, amputasie voorkom en die risiko van dood verminder.
U kan die lykskouing van die liggaamsvoet sien in die video wat onder u aandag gebring word:
Folk remedies
Die bestryding van phlegmon met resepte vir tradisionele medisyne maak nie voorsiening vir absoluut effektiewe voorskrifte nie, omdat 'n sistematiese en ernstige benadering nodig is om die siekte te behandel. Die behandeling van die siekte met volksmiddels help slegs om die vel se toestand reg te stel en die infeksie te beveg.
Propolis-hypericum tinktuur. 50 g gekapte propolis word in 'n mortier gemaal en gooi 0,3 l van 'n 40-graden oplossing van etielalkohol, voeg dan 100 g fyngekapte Sint-janskruid, styf kurk met 'n deksel, by. Dring daarop aan dat u sewe dae op 'n koel plek sonder toegang tot sonlig moet wees, deur 'n filter moet gaan en saamgepers moet word, waarvoor 20 g van die oplossing met 1/2 koppie gekookte water verdun word.
Eucalyptus-infusie. Brou in 'n termosfles 2 eetlepels bloekomblare in 0,3 liter gekookte water, dring daarop aan, verdun dit met drie tot vier uur met water. Toediening: 1/3 koppie 4 keer per dag voor etes.
Naeltjies infusie. Giet 3 eetlepels teentjiesblare met 1 liter kookwater, na 'n uur gooi ons deur kaasdoek. Toediening: pers vier tot vyf keer per dag op die betrokke gebied of 100 ml oraal.
Kruie-oes. Weeg, kalander, berkblare, klawer, gemmerte, elecampane, marshmallowwortel, calamus, galangal in gelyke dele gemeng. 2 eetlepels van die versameling gooi 0,4 liter kookwater, kook vir 10 minute, dring 2 uur op, filter. U kan ook 'n eetlepel groentesap en 'n lepel eucalyptus-infusie byvoeg. Gebruik: 2 eetlepels per dag vir tien dae.
Burdock salf. Maal fyngekapte lepelblaar en meng met suurroom in die verhouding 2: 1. Dien die resulterende mengsel toe op die betrokke gebied met 'n halfuur toediening. Die skoonmaak van die vel van die vet word effektief uitgevoer deur afkooksel van die klit: 1 eetlepel van die pulp van die klossie word in 100 ml water gegiet, tot kookpunt gebring, gefiltreer, afgekoel en gebruik om die salf van die vel af te spuit.
Poeier poeier. 3-5 eetlepels. l. gemaalde kryt gemeng met 4 eetlepels. l. meelpoeier, sprinkel 'n vel vel, pas 'n verband op en laat staan gedurende die nag. Die medisinale stowwe wat by die poeier gevoeg word, verhoog die effektiwiteit van plaaslike behandeling: boorsuur - 3 g, wit streptosied - 8 g, xeroform - 12 g.
Besmetting van berkknoppe. Neem 10 gram berkknoppies en gooi 0,2 l kookwater, kook dit na 15 minute op lae hitte.dreineer. Toediening: as 'n pluimvee op die aangetaste gebied of 1 eetlepel. l. binne 3 r / d.
Phlegmon dye, onderbene, voete: simptome, behandeling vir diabetes

Phlegmon of the tibia is 'n purulente proses wat nie spesifieke grense het nie. Dit is geneig om na die organe in die buurt te versprei. Patogene is meestal staphylococcus, streptococcus, putrefaktiewe en anaërobiese mikroörganismes.
Hierdie siekte kan nie op die onderbeen voorkom nie, maar, byvoorbeeld, op die voet, en as gevolg van die uitgebreide inflammatoriese proses, gaan u na hierdie deel van die ledemaat.
Watter faktore veroorsaak die siekte, wat is die simptome en behandelingsmetodes - ons sal in hierdie artikel vertel.
Phlegmon kan by volwassenes sowel as by kinders van enige geslag voorkom. Inflammasie begin as 'n onafhanklike patologie of ontwikkel as 'n komplikasie van purulente prosesse: kook, absesse, artritis, osteomiëlitis, karbonkel, en ander. Benewens hierdie uitlokkende faktore, kan die redes die volgende insluit:
- ledemaatweefselbesering,
- byt van 'n besmette weekdier, vis of dier,
- die bekendstelling van chemikalieë (kerosine, terpentyn, petrol, dwelmmiddels, ens.),
- skending van aseptiese maatreëls tydens chirurgiese ingrepe.
Phlegmon kan oral in die liggaam voorkom. Op die weefsel van die kakebeen word die siekte gelokaliseer weens 'n lang periode van karies, chroniese mangelontsteking, limfadenitis of pulpitis. Die heupflegmon is soms die primêre patologie, maar daar is dikwels gevalle van die ontwikkeling van die siekte as gevolg van die inname van pus uit die omgewing (heupgewrig, buikweefsel).
Die kans op die voorkoms van beenflegmon neem toe met 'n afname in immuniteit, wat die gevolg is van suikersiekte, onkologie, MIV-infeksie, hipovitaminose, tuberkulose, verskillende bloedsiektes en ander oorsake. In hierdie toestand ontwikkel die siekte vinnig en het dit 'n ernstige vorm. Navorsers het gevind dat flegmonvorming ook deur opportunistiese bakterieë veroorsaak kan word.
Patologie word gereeld waargeneem by mense wat aan diabetes ly. Hul immuunreaksies word verminder, en daarom kan selfs klein skending van die vel ernstige weefselskade veroorsaak. Patogene mikroflora, wat in 'n oop wond beland, veroorsaak 'n vinnige verspreiding van infeksie in die liggaam van die pasiënt.
Die gevaarlikste is bakterieë wat bestand is teen medisyne, byvoorbeeld Staphylococcus aureus. As dit die vel en weefsel beïnvloed, sal die behandeling baie moeilik wees.
Die mikro-organisme word 'n uitloper van purulente ontsteking, nie net in die geval van penetrasie in die wondoppervlak nie, maar ook sonder skade aan die vel en vetterige weefsel.
Dit kan gebeur wanneer mikrobes deur die limfogeenroete of deur die bloedstroom beland.
Alkoholisme en dwelmverslawing ontwrig die werk van alle menslike organe en stelsels, wat dit minder bestand maak teen die invloed van patogene. Dit dra by tot gereelde ernstige vergiftiging. Daarom ly sulke mense gereeld aan die betrokke siekte.
Ander mikrobes lok ook phlegmon uit. Pseudomonas aeruginosa, wat in water en grond woon, word as gevolg van 'n diep sny of krap in die weefsel ingevoer. Pasturella multocida kom op die vel van mense wat gereeld met honde en katte kommunikeer. Besmetting met Erysipelothrix rhusiopathiae kan voorkom by krappe, visse en ander rivier- en seediere.
Die siekte kan primêr wees (kom voor as gevolg van 'n direkte infeksie), sekondêr (tydens die oorgang van inflammasie vanaf aangrensende weefsels), akuut, traag, oppervlakkig of intern, progressief of beperk.
Volgens die tipe weefselvernietiging word phlegmon in sulke vorme verdeel:
Volgens die lokaliseringsmetode word die siekte in soorte geklassifiseer: subkutane, intramuskulêre, subfasiale, retroperitoneale, interorganiese, sowel as flegmon van die middelweefsel, phlegmon van die nek, linker- en regterhand, onderbeen, dy en phlegmon van die voet. Die moontlikheid van infeksie, veral die patologie en die vatbaarheid vir medisyne is ook te wyte aan die tipe patogene mikro-organisme.
As ontsteking met die vorming van pus langs een orgaan voorkom, word dit uit die Latynse naam van hierdie orgaan genoem, met die byvoeging van die voorvoegsel “paar”, wat “rondom” of “rondom” beteken. Byvoorbeeld, rondom die niere - paranefritis, naby die baarmoeder - parametritis.
Gedurende die akute periode beweeg die phlegmon van een orgaan na 'n ander. Vanaf die vinger kan die kuitspiere bereik, en dan na die dy.
Die ooglopende simptome van phlegmon is inflammasie, swelling en swak gesondheid. In die aangetaste gebied word rooiheid op die vel en swelling as gevolg van opeenhoping van die etter duidelik uitgedruk. Swelling van die limfknope word waargeneem. Phlegmon in akute vorm word gekenmerk deur 'n hoë temperatuur tot 38-40º en hoër, algemene vergiftiging, dors, lusteloosheid, kouekoors en hoofpyn.
Die seer plek is warm om aan te raak, die vel daarop is glansend. Pus kan dieper lae weefsel smelt, en daarom word die vormingsgebied baie groter. Met die ontwikkeling van uitgebreide phlegmon word alle tekens meer prominent.
Die pyn is gereeld, kloppend, snags erger. Boonop kan eksterne geheime beskadig word, en purulente inhoud kom uit. Die pasiënt het kortasem en 'n sterk koors.
Die pols- en bloeddruk daal, 'n bietjie urine word vrygestel, die kop is baie seer en daar verskyn geelheid op die vel.
As die vermoede bestaan dat phlegmon van die dy voorkom, ondersoek die spesialis hierdie area van die onderste ledemaat, neem bloed vir ontleding, sowel as pus wat uit die wond vrygestel word. Die eerste studie sal ontsteking in die weefsel van die pasiënt opspoor, en die tweede sal bepaal watter soort patogeen die siekte veroorsaak het.
Alhoewel phlegmon 'n aansteeklike siekte is, is dit nie besmet nie. Gewoonlik ontwikkel dit onder die vel, en die laag van die epidermis laat dit nie toe om buite te gaan en te versprei nie. Dit onderskei dit van 'n soortgelyke siekte - impetigo, wat op die veloppervlak gelokaliseer is en baie aansteeklik is.
Slegs 'n operasie kan phlegmon van die dy en ander dele van die onderste ledemaat slegs in die beginfase behandel word, as daar geen pus onder die vel is nie.
Die pasiënt word sterk aangeraai om bedrus te onderhou met immobilisering van die knie- en enkelgewrigte.
Die pasiënt word antibiotika voorgeskryf intramuskulêr of 'n kompleks van antibiotika met kortikosteroïede, sowel as fisioterapie (UHF) en droë hitte tot op die seer plek. 'N Swaar drank word ook aanbeveel om die vergiftiging van die liggaam so gou as moontlik te verwyder.
Sulke gevalle is nie baie nie; hulle wend hulle gereeld tot die dokter in 'n stadium wanneer onmiddellike operasies benodig word. Hulle doen dit so:
- Intervensie word onder algemene narkose gedoen. Vir die uitvloei van pus word die boonste en diep weefsel van die onderbeen uitgesny.
- Maak die letsel skoon en ontsmet dit.
- Indien nodig, word dreinering in die wond geplaas.
- Na afloop van die operasie word 'n steriele verband met salf gebaseer op antibiotika toegedien (Levomekol, Levosin).
- Gifstowwe wat in die liggaam van die pasiënt teenwoordig is, word uitgeskei deur toediening van hemodez-oplossings, intraveneus toe.
Met 'n groot letsel word 'n moderne behandelingsmetode dikwels aanbeveel - dermatoplastie.
As daar 'n uitgebreide weefsellegmon is, kan die behandeling duur. In die genesingsfase word salf met 'n vetbasis gebruik (Vishnevsky liniment, Tetrasiklien, Synthomycin salf).
Sodanige behandeling sal uitgevoer word wanneer die dreinering verwyder word. Om die vaskulêre toon te verhoog, word die pasiënt met kalsiumchloried ingespuit.
Soms word medikasie gebruik om die hartwerk, immunostimulante en 'n kompleks vitamiene te normaliseer.
Om die afstoting van nekrotiese weefsel te versnel, word proteolitiese ensieme (Terrilitin, Chymotrypsin) voorgeskryf. Stimulering van weefselherstel word bewerkstellig met behulp van Methyluracil en Troxevasin salf.
Na die ontslag uit die hospitaal word Troxevasin-gel, seeldoringolie of rosehip-olie gebruik om die wond te litteken. Vir die spoedige herstel van die pasiënt skryf dokters dikwels hirudoterapie voor (behandeling met bloedsuiers).
Die ensiem wat hierdie waterwurm geheime maak, verbeter bloedsirkulasie in beskadigde weefsels, verlig swelling en ontsteking en versnel selregenerasie.
Akupunktuur en fisioterapeutiese prosedures lewer ook goeie resultate.
Hoe vinniger met die behandeling van phlegmon begin word, hoe laer is die risiko om nadelige gevolge te hê. Die aansteeklike proses wat deur die bloed- en limfstelsel versprei kan purulente siektes veroorsaak soos:
In geen geval moet u die besoek aan die dokter vertraag en met alternatiewe metodes behandel word nie. As die flegmon nie betyds gediagnoseer word nie, kan bogenoemde siektes verkry word, en in gevorderde gevalle, bloedvergiftiging.
Versterking van immuniteit, die korrekte en tydige behandeling van inflammatoriese en purulente prosesse in die liggaam sal help om die risiko vir die ontwikkeling van phlegmon te verminder. Dit is baie belangrik om 'n goeie metabolisme te bewerkstellig en ontslae te raak van alle chroniese bakteriële fokusse.
Dit is noodsaaklik om die vel van die bene te voorkom, veral in die gebiede waar die risiko van besmetting groot is (bos, rivier, see, dierehabitat). As u skielik u been beseer het, verwyder u dringend vreemde voorwerpe wat in die wond kan beland. Behandel die siek area daarna met 'n antiseptikum (alkohol, vodka, zelenka, jodium), verseël met 'n gips of bedek met 'n steriele verband (lap). Voorkoming kan ook 'n vinnige besoek aan 'n chirurg of traumatoloog insluit. 'N Diagnose wat betyds gemaak word, sal ernstige ontsteking van die weefsel vermy en phlegmon met terapeutiese metodes behandel. Volg hierdie eenvoudige voorkomende maatreëls en verminder die risiko om die siekte tot 'n minimum te beperk. Purulente vorming in kombinasie met inflammasie word phlegmon genoem. Besmetting dring deur die vel defekte. Swam infeksie kan ook die siekte veroorsaak. Afhangend van die toestand van die pasiënt en die liggaam se weerstand, versprei infeksie. Watter komplikasies kan 'n phlegmon op die voet hê, hoe om dit korrek te behandel? Inflammasie van vetweefsel wat deur mikro-organismes en sonder grense veroorsaak word, word phlegmon genoem. 'N Algemene oorsaak van die voorkoms van voetligmon is punkwonde, maagkorrels, dikwels word die onderhuidse weefsel voorafgegaan deur die shin phlegmon. In teenstelling met 'n kookpunt, word purulente massas nie op een plek opgehoop nie, maar versprei na diep weefsels, maar het nie 'n as nie. Die simptome van die siekte kan uitgespreek word of aanvullende diagnose vereis. Teen die agtergrond van die bestaande misdier ontwikkel 'n dik vel van die toon. Sonder die nodige maatreëls, versprei die siekte na naburige weefsels. Slym van die voet is 'n akute, diep purulent-inflammatoriese proses in die onderhuidse weefsel en die omliggende sagte weefsel. Lêer van die voet vergesel meestal pasiënte met diabetes. Volgens statistieke van gesondheidsowerhede is voetligmon by diabetes die oorsaak van amputasies in die helfte van chirurgiese ingrepe. Diabetes mellitus is 'n sistemiese siekte, dit wil sê dat dit die hele liggaam as geheel beïnvloed, en die voorvereistes vir die opkoms van so 'n formidabele komplikasie van diabetes is die volgende:Slym van die voet by diabetes mellitus: simptome en behandeling, lykskouing van die toon

Diabeet voetligmon: oorsake en behandelingsmetodes

Daarom is die algemene oorsake van die voorkoms en ontwikkeling van voetligmon soos volg op die agtergrond van bogenoemde veranderings:
- pustulêre siektes van die vel,
- gesny, gekap, steekwonde,
- suppuration calluses
- mikrotrauma van die plantoppervlak,
- vreemde liggame (splinters),
- ingegroeide toonnael
- geweerwonde aan die voet.
Een van hierdie redes word die 'poort' vir die inval van verskillende bakterieë met die daaropvolgende voortplanting en stimulasie van inflammasie op die plek van penetrasie. Die algemeenste middels van 'n aansteeklike aanval: stafilokokke, streptokokke, hemofiele bacillus.
Die ontwikkeling van purulente inflammasie teen die agtergrond van suikersiekte vind baie vinnig plaas en kom tot uiting:
- 'n toename in liggaamstemperatuur tot 39 grade of meer + kouekoors,
- jeuk van die vel oor die letsel,
- ernstige swakheid
- oormatige sweet
- pyn wanneer u op die voet druk tydens ondersoek of beweging,
- toename in voetvolume,
- verkleuring van die vel tot helderrooi,
- verhoogde plaaslike temperatuur: die voet op die plek van die letsel word warm,
- 'n gevoel van vloeistof in die voet as dit ingedruk word,
- glukemiese onstabiliteit: hipo- of hiperglukemie, tot die ontwikkeling van ketoasidose.
'N Skematiese voorstelling van diep purulente inflammasie word in die figuur aangebied:
Phlegmon dye

Phlegmon is 'n purulente proses wat in vetterige weefsel voorkom. Die siekte kom meestal voor as gevolg van verskillende patogene mikrobes. Die ontwikkeling van die siekte kom voor in enige deel van die liggaam van die menslike liggaam. Dikwels kom ontsteking van vetweefsel voor op die volgende liggaamsdele: die voorste buikwand, bors, rug, boude, heupe, nek, gesig.
Hierdie siekte kom voor as gevolg van die vermenigvuldiging van mikroörganismes soos streptokokke, stapylokokkusse, clostidia, Pseudomonas aeruginosa en ander patogene bakterieë.
Mikrobes betree die vetweefsel op verskillende maniere, maar die eenvoudigste manier is om die wond oop te maak wat veroorsaak word deur chirurgie, beserings of inspuiting.
Bakterieë kan ook die liggaam binnedring deur limf of bloedoortappings. Daar is 'n kans op besmetting deur kontak - as pus van die aangetaste orgaan deurbreek en die vetweefsel in die omgewing geleë raak. Die verspreiding van kieme kan ook 'n karbonkel of abses wees.
In die kinderjare kan phlegmon deur 'n hemofiele bakterie veroorsaak word. Die speeksel van katte en honde bevat die bakterie Pasturella multocida, wat 4-24 uur tydens 'n byt aan mense oorgedra word. As 'n besering opgedoen word tydens die werk met weekdiere, seevisse, pluimvee of varke, kan Erysipelothrix rhusiopathiae die oorsaak van phlegmon wees.
Dit is natuurlik dat die liggaam self die inflammasie probeer uitskakel. Hy doen dit deur 'n kapsule rondom die aangetaste orgaan te vorm. As die immuniteit verminder word of iemand ly aan chroniese siektes, hou die liggaam op om die infeksie te beveg, en die kans is groot dat die verspreiding deur vetweefsel versprei kan word.
Daar moet ook op gelet word dat die meeste patogene mikrobes 'n stof afskei wat die beskermende kapsule oplos, wat lei tot die vermenigvuldiging van die infeksie. Daar is 'n aantal gevalle waar phlegmon deur chemikalieë veroorsaak is. Dit kan petrol, terpentyn, parafien en ander stowwe wees wat onder die vel val.
Met 'n afname in immuniteit neem die risiko vir die ontwikkeling van phlegmon toe. As die liggaam uitgeput is, chroniese siektes het of aan MIV-infeksies ly, is die kans ook ontsteking. As die liggaam nie die siekte kan weerstaan nie, neem die lelikheid van die dy vinnig toe.
Die tipe patogene bakterieë hang af van hoe die siekte sal verloop en met watter middels dit behandel kan word.Slym van die onderbeen wat deur anaërobiese mikroörganismes veroorsaak word, word as die ernstigste beskou.
Uitwendige purulente flegmon lyk op enige dele van die liggaam dieselfde. Konvensioneel kan dit in twee soorte verdeel word:
- Oppervlakkig - weefsel word slegs op die spierlaag aangetas,
- Diep versprei oor alle beskikbare weefsels in die liggaam, tot vetweefsel.
By oppervlakkige flegmon kom oedeem, swelling en verdigting van die aangetaste deel van die liggaam voor. Die area van inflammasie het konstante pyn.
Die vel van die ontsteekte deel van die liggaam het 'n rooi kleur en koors. Nabygeleë limfkliere vergroot en begin seer maak.
Na 'n rukkie styg die liggaam se temperatuur tot 38-40 grade, algemene swakheid, kouekoors, dors en droë mond verskyn.
Met diep phlegmon kan die liggaamstemperatuur tot 40-42 grade styg. Die kardiovaskulêre stelsel begin ly, asemhaling word versteur, naarheid of braking verskyn. Die hoeveelheid urine wat uitgeskei word, word skerp verminder. Diep flegmon word gemanifesteer deur 'n toename in die aangetaste gebied van die liggaam. As u voel, kom pyn voor.
Organe wat langs die flegmon geleë is, kan ook ly. By phlegmon van die iliopsoas-spier kan die dy byvoorbeeld, wanneer u die been oplig, na buite draai. As inwendige organe aangetas word, kan eksterne simptome soos vergiftiging lyk, sonder sigbare manifestasies.
Daar is verskillende vorme van phlegmon. Kom ons bespreek dit in meer besonderhede.
Die proses om flegmon te vorm
Serous - 'n bewolkte vloeistof versamel in die weefsels, terwyl die simptome moontlik nie ekstern voorkom nie.
Putrid - die struktuur van die weefsel word vernietig, en gasse word gevorm, waardeur die fokus van inflammasie 'n onaangename vrot reuk het. Die ontsteekte area van die liggaam kry 'n donkergrys skaduwee. Die vorming van verrotting in die liggaam lei tot bedwelming.
Purulent - pus versprei rondom die aangetaste fokus. As gevolg hiervan vorm maagsere of fistels naby die ontsteking. Namate die siekte versprei, is al die organe wat naby die ontsteekte gebied geleë is, versadig met etter.
Anaërobe - ontsteking vang groot dele van die liggaam vas, wat die vorming van nekrotiese fokusse en die vrystelling van gasse veroorsaak. Weefsels wat deur phlegmon aangetas is, het 'n grys-swart kleur en 'n vet geur. As u die ontsteekte deel van die liggaam aanraak, sal u 'n knars hoor wat verskyn as gevolg van die ophoping van gasse. Uiterlik is so 'n flegmon soos gekookte vleis.
Nekroties - op die vel wat deur phlegmon aangetas is, verskyn dooie vel wat mettertyd afskil, en op sy plek is daar wonde waaruit bloed kan spoel. Phlegmon-behandeling word chirurgies uitgevoer.
Komplikasies
Die infeksie begin versprei deur die liggaam, ook deur die limf en bloed, wat vergiftiging veroorsaak. Daar is ook die waarskynlikheid van limfadenitis of sepsis.
Phlegmon, wat op die gesig gevorm word, lei dikwels daartoe dat die infeksie in die brein oorgaan. En dit kan dien as die ontwikkeling van purulente meningitis.
Lyfhals lei dikwels tot verstikking. As arteries of vaskulêre wande beïnvloed word, sal arteriële bloeding binnekort voorkom, wat die dood veroorsaak.
Hoe word voetligmon in diabetes behandel?

Wanneer voetligmon ontwikkel, is behandeling met diabetes baie moeilik, so veroorsaak dit dat 'n letsel gangreen ontwikkel, wat amputasie van die aangetaste ledemaat verg.
Phlegmon is 'n purulente inflammatoriese proses wat vetterige weefsel beïnvloed, en in die meeste gevalle is so 'n letsel groot.
In teenstelling met die meer algemene vorm van purulente letsel van absesweefsel, het phlegmon nie duidelike grense nie en is hulle geneig tot vinnige verspreiding.
Phlegmon, ontwikkel teen die agtergrond van diabetes mellitus, is 'n gevolg van 'n algemene patologiese proses wat die vaskulêre en senuweestelsel beïnvloed.
Die kompleksiteit van die behandeling van so 'n purulente inflammatoriese proses lê in die feit dat die letsel sistemies van aard is, en dit is dus nie moontlik om dit te stop sonder om die senuweevoorsiening en bloedtoevoer na die weefsels te herstel nie.
Dus, die behandeling van phlegmon, ontwikkel op die agtergrond van diabetes mellitus, benodig 'n geïntegreerde benadering.
Die oorsaak van die ontwikkeling van voetligmon by pasiënte met diabetes mellitus is 'n afname in die beheer van pasiënte met die hoeveelheid suiker in die bloed.
'N Verhoogde hoeveelheid glukose in die bloed beïnvloed alle weefseltipes negatief, maar skade aan senuwee-eindpunte en klein bloedvate is veral intens.
Dus verloor 'n persoon in die eerste plek sensitiwiteit in die senuwee-eindpunte van die onderste ledemate, en soveel dat hy skoene met twee groottes kleiner as wat nodig is, kan dra en nie ongemak kan voel nie.
Daarbenewens is die meganisme vir die ontwikkeling van phlegmon aan die voet nou verwant aan so 'n verskynsel soos 'sirkelvormige' are. Hierdie verskynsel is 'n gevolg van die nederlaag van klein takke - arterioles, wat gepaard gaan met die verlies aan kollaterale en kommunikatiewe verbande. Sulke sistemiese veranderinge veroorsaak dikwels akute vaskulêre ontoereikendheid, wat die toestand van ander weefsels beïnvloed.
In die geval van flegmone wat teen die agtergrond van diabetes mellitus ontwikkel, vind 'n akute skending van weefselvoeding deur suurstof en die nodige stowwe plaas, wat lei tot hul iskemie en dood. So 'n oortreding van weefselvoeding kan verskillende grade van intensiteit hê en kan die gangreen van 'n groot weefselarea of van verskeie vingers bereik.
Daarbenewens is diabetes mellitus 'n predisponerende faktor vir die ontwikkeling van aterosklerose van groot arteries, aangesien dit die risiko verhoog dat gedenkplate die bloedvloei op die wande van beskadigde vate belemmer. Met hierdie ontwikkelingsvariant kan groot dele van weefsels en selfs die hele voet by die nekrotiese proses betrokke wees.
'N Mens moet egter verstaan dat phlegmon 'n purulente proses van inflammatoriese aard is.
Phlegmon ontwikkel as gevolg van die feit dat dooie weefsel begin ontbind, wat 'n uitstekende teelaarde vir baie bakterieë is. Dus ontwikkel phlegmon presies teen die agtergrond van nekrotiese letsels in diabetes wat veroorsaak word deur onvoldoende bloedtoevoer, en skade aan patogene mikroflora van weefsels is nie primêr nie.
Aangesien die skade aan die vate in hierdie geval nie kleiner word nie, met die ontwikkeling van phlegmon by diabete, is daar 'n voortsetting van weefselnekrotisering en die verloop van 'n purulente inflammatoriese proses.
Om 'n persoon te red, is die verwydering van beskadigde weefsels of selfs die hele ledemaat nodig om die verspreiding van die purulente proses te stop.
Wilde bene (voete, onderbene, sagte weefsel): wat is dit, simptome en behandeling

Phlegmon is 'n patologiese toestand wat gekenmerk word deur die voorkoms van 'n gemors purulente vorming in vetweefsel. Die onderskeidende kenmerk daarvan is die feit dat ontsteking nie duidelike grense het nie.
In die afwesigheid van geteikende behandeling, smelt die pus vinnig die omliggende sagte weefsel. Dus kan phlegmon sy gebied vinnig vergroot en in diepte en breedte uitbrei. In die toekoms kan die purulente proses na die ligamente, spiere en selfs bene versprei.
Dokters weet reeds wat phlegmon en die gevaar daarvan is.
Hierdie patologiese toestand kan sowel 'n onafhanklike siekte wees as 'n komplikasie van sepsis, karbonkel, abses en ander prosesse wat in die menslike liggaam voorkom.
Met die vorming van phlegmon op die ledemate sonder ingewikkelde terapie, is die risiko vir ernstige komplikasies en gangreen groot. Hierdie patologie kom meer gereeld voor by pasgeborenes, sowel as by mense van 17 tot 35 jaar.
Dikwels word so 'n opvoeding by VIGS-pasiënte opgespoor.
So 'n formasie kan beide primêr en sekondêr wees. Dit hang af van hoe die infeksie die onderhuidse lae binnedring. Met primêre flegmon word direkte kontak met patogene mikroflora onder die vel waargeneem, wat dikwels met inspuitings plaasvind. In die sekondêre vorming word 'n oorgang van inflammatoriese prosesse vanaf naburige weefsels waargeneem.
Boonop kan phlegmon akuut en chronies wees. Afhangend van die verspreidingsgraad, kan so 'n opleiding progressief óf beperk wees. In ligte gevalle is dit oppervlakkig. In ernstige gevalle kan die skade diep wees. Afhangend van die tipe weefselvernietiging word die volgende vorme van phlegmon onderskei:
Gegewe die lokalisering van die bestaande letsels, kan so 'n vorming retroperitoneale, intramuskulêre, subkutane, interorganiese, subfasciale, mediastinale phlegmon, ens. Wees. Lêer van die voet, hand en nek is baie algemeen. Met 'n ongunstige verloop, kan die vorming verder gaan as die anatomiese streek, wat kan lei tot die verspreiding van hierdie patologie na naburige organe.
Tans is dit bekend hoe mikroörganismes in diep weefsels kan beland. Selfs voorwaardelik patogene mikroörganismes kan die ontwikkeling van phlegmon uitlok. Hulle kan deur die wonde, skuur, limfkanale en bloedvate in die dieper lae binnedring.
Dikwels word die voorkoms van so 'n opvoeding waargeneem teen die agtergrond van byt van katte en honde. Daarbenewens ontwikkel hierdie patologiese toestand dikwels by mense wat gereeld in kontak kom met verskillende troeteldiere, insluitend varke, weekdiere, visse en voëls.
Die ontwikkeling van phlegmon veroorsaak dikwels die meeste:
- Proteus,
- streptokokke, hul
- pneumokokke,
- anaërobe wat nie spore vorm nie,
- E. coli.
Die belangrikste rede vir die ontwikkeling van hierdie toestand is die aktiwiteit van bestaande patogene mikroörganismes. Bakterië wat bestand is teen middels, is veral gevaarlik. 'N Opvallende voorbeeld is Staphylococcus aureus, 'n sagte weefsel letsel wat uiters moeilik is om te behandel.
Patogene mikroörganismes dring meestal deur die beskadigde dele van die vel en slymvlies in die dieper lae. Daarbenewens versprei die infeksie gereeld op die limfogene roete of deur bloedvate, byvoorbeeld met furunculosis, tonsillitis, karies, ens.
In seldsame gevalle kan die ontwikkeling van phlegmon nie veroorsaak word deur patogene mikroflora nie, maar wel deur chemikalieë. Dit word gereeld waargeneem by dwelmverslaafdes wat hulself dwelmmiddels uit verskillende giftige verbindings inspuit, maar nie die aar binnedring nie.
In hierdie geval korrodeer giftige stowwe eers sagte weefsels, wat 'n optimale omgewing vir patogene mikroflora skep.
Daar is nog 'n aantal predisponerende faktore wat bydra tot die vinnige toename in phlegmon in grootte en reproduksie van patogene mikroflora. As dit kom by opvoeding soos flegmon, kan die oorsake in verskillende endogene en ensogene faktore gewortel wees.
Hierdie patologiese toestand kom baie meer gereeld en erger voor by mense met 'n verswakte immuniteit en 'n uitgeputte liggaam. Daarbenewens ontwikkel purulente flegmon van die tibia dikwels teen die agtergrond van MIV-infeksie, sowel as by diegene wat aan tuberkulose en chroniese bloedsiektes ly.
Alkoholisme en dwelmverslawing lei tot 'n ontwrigting van alle liggaamsisteme, waardeur 'n persoon wat sulke verslawings het minder bestand is teen die invloed van patogene mikroflora. Voetliggaampie ontwikkel dikwels as 'n komplikasie van diabetes.
Die verslaan van sagte weefsel deur patogene mikroörganismes is baie moeiliker as 'n persoon bloedsomloopversteurings het.
Simptomatiese manifestasies
In die meeste gevalle het die ontwikkeling van hierdie formasie 'n akute aanvang. Liggaams temperatuur styg skerp tot 39-41 ° C. Daarbenewens groei tekens van algemene vergiftiging vinnig. Pasiënte kla van:
- intense dors
- kouekoors,
- hoofpyn,
- skerp swakheid.
Die vel bo die aangetaste oppervlak kry 'n rooierige tint en swel. As daar slym van die voet is, neem die ledemaat grootliks toe. Om die aanraking te raak, word die beskadigde gebied warmer as die omliggende gesonde gebiede. Die vel begin skyn. Duidelike grense vir die verspreiding van phlegmon kan nie bepaal word nie.
Purulente inhoud kan dieper weefsels smelt en sodoende die vorming aansienlik uitbrei. As diep flegmon ontwikkel, begin die simptome in 'n meer akute vorm manifesteer.
Daarbenewens word die vel gedurende die vorming dikwels gesmelt, wat gepaard gaan met die vrystelling van 'n groot hoeveelheid purulente inhoud.
Pasiënte kan kortasemheid, verlaagde hartklop en bloeddruk, verminderde urinering, hoofpyn en geel vel ervaar.
Komplekse terapie
Aangesien hierdie patologiese toestand baie nou begin, word terapie uitgevoer in 'n hospitaal. In die eerste plek word pus uit die bestaande holte ontruim. In sommige gevalle word chirurgie uitgevoer om toegang tot die inhoud te verkry. Na dreinering word die wond deeglik met ontsmettingsmiddels behandel.
Slegs in seldsame gevalle waar weefselinfiltrasie nie waargeneem word nie en die vorming van opvoeding in 'n aanvanklike stadium is, kan flegmonbehandeling met konserwatiewe metodes uitgevoer word. Warm kompresse en verwarmingskoene word op die betrokke gebied aangebring. Daarbenewens kan UHF-prosedures en verbande met Mercury-salf gebruik word.
In die teenwoordigheid van hoë liggaamstemperatuur en die gevormde infiltraat is chirurgie verpligtend. Tydens die operasie word die wondmure deeglik skoongemaak. Sulke behandeling van phlegmon kan trofisme in gesonde weefsels verbeter, stres verminder en die risiko van komplikasies verminder.
Tipies word so 'n intervensie onder algemene narkose uitgevoer. Met 'n diep holte kan dreinering geïnstalleer word. Verbande met wateroplosbare salf of 'n hipertoniese oplossing met 'n hoë dosis antibiotika word op 'n bestaande wond toegedien.
Met uitgebreide phlegmon kan die behandeling baie lank duur.
As die wond aanhou fester, kan herhaalde operasies en dermatoplastie uitgevoer word. Algemene antibiotiese terapie word dikwels benodig. Daarbenewens word die neutralisasie van gifstowwe wat in die liggaam voorkom, uitgevoer deur die invoering van 'n oplossing van Urotropin.
Om die vaskulêre toon te verhoog, kan kalsiumchloried aan die pasiënt toegedien word. Met aansienlike pyn kan intramuskulêre toediening van pynmedikasie nodig wees.
In sommige gevalle is die gebruik van medisyne nodig om die kardiovaskulêre stelsel, immuunmoduleerders en vitamienkomplekse te stabiliseer.
Wat is phlegmon? klassifikasie
Daar is verskillende tipes van hierdie siekte:
- Phlegmon agterkant. Bakterië betree die liggaam deur beskadigde vel of deur die spiere as purulent-inflammatoriese prosesse daarin voorkom. Met voetliggaampie kom daar 'n sterk rooiheid aan die agterkant voor, dit kry 'n ongesonde glans. Die been begin swel en neem toe. In die afwesigheid van behoorlike behandeling, kan pus na gesonde liggaamsweefsel versprei.
- Onderhuidse. Hierdie tipe ontwikkel as gevolg van skade aan 'n groot velarea.In die proses van die ontwikkeling van die siekte word die vel plaaslik rooi en swel, en pynlike sensasies kom voor as die siekte nie behandel word nie. Hierdie verskeidenheid is baie maklik om van ander spesies te onderskei. In gevorderde gevalle kan spontane opening van die purulente holte voorkom. In ander gesonde weefsels is besmettings uit hierdie omgewing uiters skaars.
- Mediale. Dit is een van die soorte wat moeilik is om te diagnoseer. In die afwesigheid van behoorlike behandeling, versprei die infeksie dikwels na 'n groot gesonde weefsel. U kan hierdie phlegmon van ander onderskei deur op die voet te swel. Met die medial word dit uitgespreek. As die pyn in die siekte begin toeneem, kan dit daarop dui dat die pus en infeksie begin versprei en in die dieper lae van die weefsels ingegaan het.
- Laterale. Die identifisering van hierdie spesie is ook baie moeilik, veral in die beginfase van sy ontwikkeling. Die siekte affekteer baie vinnig gesonde weefsel. Dit is moeilik om 'n diagnose te maak, aangesien die simptome by sulke phlegmon baie skaars is. Daarmee swel die been nie, oedeem en rooiheid ontwikkel nie. Pyn in die aangetaste gebied, vererger deur druk of loop, is dikwels die enigste simptoom van die siekte. Pynlike gewaarwordinge is gewoonlik nie baie duidelik nie, aangesien die bene van die persoon met 'n taamlike dik vel bedek is, en daar nie soveel senuwee-eindpunte in hierdie deel van die liggaam is nie.
Phlegmon: behandeling
Slegs 'n operasie kan die been van die been genees word slegs as dit in die eerste dae van sy ontwikkeling opgespoor is totdat die pasiënt 'n koors en pus onder die vel gevorm het. Die pasiënt word geïmmobiliseer deur die ledemaat, die toestand van holle dormansie, fisioterapie en behandeling van phlegmon met antibiotika of antibiotika met kortikosteroïede.
Maar sulke terapie word buitengewoon selde voorgeskryf - meestal word 'n dokter geraadpleeg in die stadium waar chirurgiese ingryping nie meer nodig is nie.
Behandeling word gewoonlik uitgevoer volgens die chirurgiese metode wat gekombineer word met die gebruik van antibakteriese terapie. In die eerste stadiums is dit belangrik om die pyn te stop en giftige stowwe uit die liggaam te verwyder.
Die operasie word onder lokale verdowing uitgevoer. Tydens die prosedure maak die dokter insnydings in die laterale deel van die voet en haal die inhoud uit.
Na die operasie moet dreinering in die gebied waar die pus geleë is, geplaas word.
Na die operasie is dit belangrik om inflammasie uit te skakel. Vir hierdie doel kan die dokter kortikosteroïede, salf en ys voorskryf. In geen geval mag voetligmon behandel word met behulp van medikasie of fisioterapeutiese prosedures nie. Dit alles kan slegs in die beginfase toegepas word. As dit alles nie in werking tree nie en die toestand van die pasiënt vererger, word dit aanbeveel om 'n noodoperasie uit te voer.
Die operasie wat in die vroeë stadium uitgevoer word, sal help om komplikasies, die verspreiding van infeksie en vergiftiging van die liggaam te voorkom.
Die behandeling van phlegmon moet omvattend wees, veral as dit ontwikkel teen die agtergrond van diabetes. In die eerste plek word 'n operatiewe opening van foci-flegmon uitgevoer en dit behandel met spesiale antiseptiese middels. Dit vereis ook maatreëls wat daarop gemik is om bloedtoevoer na weefsels te herstel, insluitend:
- angioprotectors,
- teenspasmamiddels,
- middels wat die reologiese eienskappe van bloed verbeter.
Daarbenewens vereis dit die gebruik van medisyne wat lipiedmetabolisme normaliseer, sowel as medisyne wat help om die vaskulêre deurlaatbaarheid en cholesterolintese te verminder. Daarbenewens word medisyne voorgeskryf wat bedoel is om die huidige simptome te verlig, insluitend algemene vergiftiging en koors.
Die meeste medisyne word intraveneus toegedien om die snelheid van blootstelling aan beskadigde vate te verhoog.
Chirurgiese behandeling word buitengewoon noukeurig uitgevoer, aangesien enige ekstra insnyding in hierdie geval die situasie kan vererger. In die afwesigheid van vordering tydens behandeling met sagte metodes van geneesmiddelterapie, kan gedeeltelike of subtotale amputasie van die voet aangedui word.
In sommige gevalle word amputasie op die onderbeenvlak aanbeveel om die risiko van voortydige dood van die pasiënt te verminder.
Dit is baie belangrik om betyds mediese hulp te soek, aangesien die meeste chirurge amputasie slegs in die laat stadiums doen, wanneer die purulent-inflammatoriese proses reeds baie diep weefsels beïnvloed en die risiko loop om sepsis te ontwikkel.
Met behoorlike terapie in die vroeë stadiums van die ontwikkeling van phlegmon, kan u die ledemaat red, maar terselfdertyd moet die pasiënt gedurende sy hele lewe spesiale ortopediese skoene dra, wat die las op vervormde gewrigte en beenuitsteeksels sal verminder.
Boonop kan sulke skoene die risiko van vryf verminder, wat later kan ontwikkel tot 'n inflammatoriese proses en die herontwikkeling van phlegmon kan uitlok.
Die doelwitte van behandeling vir absesse van vingers en phlegmon:
- voorsien 'n voldoende uitvloei van purulent ekssudaat,
- voorkom die verspreiding van infeksie (met behulp van radikale nekrektomie),
- skep gunstige toestande vir genesing met minimale funksionele en estetiese afwykings.
As phlegmon ontwikkel in diabetes mellitus, bemoeilik dit die behandeling aansienlik, dit vererger die toestand van die pasiënt. So 'n letsel veroorsaak dikwels die ontwikkeling van gangreen, in welke geval slegs amputasie van die ontsteekte ledemaat aangedui word.
Phlegmon is 'n purulente inflammatoriese proses wat vetterige weefsel beïnvloed. Gewoonlik is so 'n letsel van die onderste ledemate uitgebreid, in teenstelling met 'n abses (die algemeenste vorm van purulente letsel), is die phlegmon geneig tot aktiewe verspreiding en het geen duidelike grense nie.
Purulente ontsteking, as dit ontwikkel teen 'n agtergrond van diabetes, word die resultaat van 'n algemene patologiese proses, dit dek die senuwee- en vaskulêre stelsel.
Die besondere kompleksiteit van die behandeling is dat die flegmon sistemies van aard is, dit kan nie gestop word sonder om die bloedtoevoer en die senuwees van die weefsel te herstel nie. Om hierdie rede moet die behandeling noodwendig omvattend wees.
Wat is 'n diabeetvoet?
Diabetiese voet is 'n gevolg van 'n hele kompleks van neurotrofiese en makrosirkulatoriese afwykings, gelokaliseer in die distale dele van die onderste ledemate. Hierdie afwykings veroorsaak nekrotiese prosesse van sagte weefsel en velintegrasie in die voetarea.
As 'n reël word die ontwikkeling van 'n diabetiese voet met duidelike simptomatiese manifestasies waargeneem by mense wat langer as 15-20 jaar aan diabetes ly.
Die konsep van diabetiese voet is 'n soort kollektief, aangesien hierdie komplikasie van diabetes neurologiese afwykings behels, soms phlegmon, abses, en in sommige gevalle gangreen.
Die belangrikste plek vir die lokalisering van die patologie is die sagte weefsel van die voet, aangesien dit die area van die been is wat meer gereeld beseer word. Klein wonde, skurwe en skrape kan die voorkoms van 'n diabeetvoet veroorsaak, en daarom moet mense met diabetes die toestand van hul bene noukeurig monitor.
Die behandeling van 'n diabeetvoet is baie moeilik, aangesien die voorkoms van 'n wond terselfdertyd deur twee faktore uitgelok word, dit wil sê 'n afname in die voedingspeil en suurstofversadiging as gevolg van 'n swak bloedtoevoer, sowel as onvoldoende senuwees van die bene, waardeur die beserings sleg genees.