Diabetiese voetsindroom Wat u moet weet
Diabetiese voetsindroom is 'n patologiese toestand by diabetes mellitus, wat voorkom op die agtergrond van skade aan perifere senuwees, vel en sagte weefsel, bene en gewrigte en word gemanifesteer deur akute en chroniese ulkusse, beenartikulêre letsels en purulent-nekrotiese prosesse.
Daar is drie vorme van diabetiese voetsindroom:
gemeng (neuro-chemies). 60–70% van die gevalle van ontwikkeling van diabetiese voetsindroom is die neuropatiese vorm.
Neuropatiese vorm. Aanvanklik, met die ontwikkeling van diabetiese neuropatie, word die distale senuwees aangetas en word die langste senuwees aangetas. As gevolg van die skade aan die vegetatiewe vesels wat hierdie senuwees uitmaak, ontwikkel 'n tekort aan trofiese impuls in die spiere, senings, ligamente, bene en vel, wat tot hul hipotrofie lei. Die gevolg van wanvoeding is die vervorming van die aangetaste voet. In hierdie geval word die las op die voet herverdeel, wat gepaard gaan met 'n buitensporige toename in sekere gebiede. Sulke gebiede kan die koppe van die metatarsale bene wees, wat gemanifesteer word deur die verdikking van die vel en die vorming van hiperkeratose in hierdie gebiede. As gevolg van die feit dat hierdie voetareas konstant druk ondergaan, ondergaan die sagte weefsel van hierdie gebiede inflammatoriese outolise. Al hierdie meganismes lei uiteindelik tot die vorming van 'n peptiese ulkus. Aangesien die funksie van die sweetkliere 'n skending is, word die vel droog, en verskyn daar maklik krake. As gevolg van 'n skending van die sensitiwiteit van die pyn, kan die pasiënt dit waarskynlik nie opmerk nie. In die toekoms vind infeksie van die aangetaste gebiede plaas, wat lei tot die voorkoms van maagsere. Immuniteitsgebrek wat voortspruit uit die dekompensasie van diabetes dra by tot die vorming daarvan. Patogene mikroörganismes, wat in die meeste gevalle klein wonde besmet, is stafilokokke, streptokokke en bakterieë van die dermgroep. Die ontwikkeling van die neuropatiese vorm van die diabeetvoet gaan gepaard met 'n skending van die toon van die vate van die onderste ledemate en die opening van arteriovenous shunts. Dit kom voor as gevolg van 'n wanbalans tussen die innerlikheid van die vate van adrenergiese en cholinerge aard. As gevolg van die uitbreiding van die vate van die voet, ontwikkel die swelling daarvan en 'n toename in temperatuur.
As gevolg van die opening van shunts, ontwikkel weefselhipoperfusie en die roofverskynsel. Onder invloed van oedeem van die voet, kan daar 'n toename in die samestelling van arteriële vate en iskemie van die distale dele van die voet ('n simptoom van die blouvinger) wees.
Die kliniek word gekenmerkdrie soorte letsels. Dit sluit in neuropatiese ulkus,osteoarthropatie en neuropatiese oedeem. Maagsere is meestal in die enigste omgewing, sowel as in die ruimtes tussen die tone. Neuropatiese osteoarthropatie ontwikkel as gevolg van osteoporose, osteolise en hiperostose, dit wil sê onder die invloed van dystrofiese prosesse in die osteoartikulêre apparaat van die voet. Met neuropatie kan spontane beenfrakture voorkom. In sommige gevalle is hierdie frakture pynloos. In hierdie geval, met die palpasie van die voet, word die swelling en hiperemie opgemerk. Vernietiging in die beenligamenteapparaat kan redelik lank duur. Dit gaan gewoonlik gepaard met die vorming van erge beendeformiteit, wat die Charcot-gewrig genoem word. Neuropatiese oedeem ontwikkel as gevolg van verswakte regulering van toon in die klein vaatjies van die voet en die opening van shunts.
Behandeling inDit bevat verskeie maatreëls: die vergoeding van diabetes mellitus, antibiotiese terapie, wondbehandeling, rus en los van die voet, verwydering van die hyperkeratose-terrein en die gebruik van spesiaal geselekteerde skoene.
Vergoeding van metaboliese prosesse in diabetes word verkry deur groot dosisse insulien. Sulke terapie vir tipe II-diabetes is tydelik.
Terapie met bakteriële middels word as 'n algemene beginsel uitgevoer. In die meeste gevalle word infeksie van voetafwykings uitgevoer deur gram-positiewe en gram-negatiewe cocci, Escherichia coli, clostridia en anaërobiese mikroörganismes. In die reël word 'n breëspektrumantibiotikum of 'n kombinasie van verskillende middels voorgeskryf. Dit is te wyte aan die feit dat die patogene flora gewoonlik gemeng word.
Die duur van hierdie tipe terapie kan tot enkele maande duur, wat bepaal word deur die diepte en voorkoms van die patologiese proses. As antibiotiese terapie vir 'n lang tyd uitgevoer word, is dit nodig om mikrobiologiese navorsing te doen, waarvan die doel is om die resulterende stamme op te spoor wat bestand is teen hierdie middel. Met 'n neuropatiese of gemengde diabeetvoet is dit nodig om dit af te laai tot herstel.
Met hierdie tegniek kan maagsere binne enkele weke genees. As pasiënte frakture of 'n Charcot-gewrig het, moet die ledemaat verwyder word totdat die bene heeltemal versmelt is.
Bykomend tot hierdie metodes, is dit verpligtend om plaaslike wondbehandeling uit te voer, wat die behandeling van die rande van die maagsweer, die verwydering van nekrotiese weefsel in die gesonde toestand insluit, sowel as asepties van die wondoppervlak. 'N Taamlik wydverspreide oplossing van dioksien is 0,25 - 0,5% of 1%. U kan ook 'n oplossing van chloorheksidien gebruik. As daar 'n gedenkplaat bestaan uit fibrien op die wondoppervlak, word proteolitiese middels gebruik.
Isgemiese vorm van die sindroom diabetiese voet ontwikkel in stryd met die belangrikste bloedvloei in die ledemate, wat plaasvind met die ontwikkeling van aterosklerotiese letsels van die are.
Die vel op die aangetaste voet het 'n ligte of sianotiese kleur. In meer seldsame gevalle, as gevolg van die uitbreiding van oppervlakkige kapillêres, kry die vel 'n pienkerige kleur. Die uitbreiding van hierdie vate vind plaas met isgemie.
Met 'n iskemiese vorm van 'n diabeetvoet, word die vel koud tot aanraking. Maagsere vorm op die punte van die tone en aan die rand van die hak. By palpasie van die slagaar van die voet, sowel as in die popliteale en femorale arteries, word die polsslag verswak of kan dit heeltemal afwesig wees, wat aangetoon word met stenose van die vaartuig, wat meer as 90% van sy lumen is. In die geval van groot slagare word sistoliese murmur in sommige gevalle bepaal. In baie gevalle word hierdie vorm van komplikasies met diabetes gekenmerk deur die voorkoms van pyn simptome.
Instrumentele metodes studies word gebruik om die toestand van arteriële bloedvloei in die vate van die onderste ledemate te bepaal. Met behulp van die dopplerografie-metode word 'n meting van die leer-brachiale indeks uitgevoer. Hierdie aanwyser word gemeet aan die verhouding van die sistoliese druk van die voetaar en die brakiale arterie.
Normaalweg is hierdie verhouding 1,0 of meer. In die geval van aterosklerotiese letsels van die arteries van die onderste ledemate, word 'n afname in hierdie indikator tot 0,8 waargeneem. As die aanwyser gelyk is aan 0,5 of minder, dui dit op 'n groot waarskynlikheid dat nekrose ontwikkel.
Benewens dopplerografie word, indien nodig, ook angiografie van die vate van die onderste ledemate, rekenaartomografie, magnetiese resonansbeelding, sowel as ultraklankskandering van hierdie vate uitgevoer.
Net soos met die neuropatiese vorm, is dit nodig om kompensasie vir suikersiekte te verkry. Skade aan die onderste ledemaat met hierdie vorm van diabetiese voet kan van verskillende erns wees.
Die erns van die proses word gewoonlik bepaal deur drie faktore, insluitend die erns van arteriële stenose, die mate van ontwikkeling van kollaterale bloedvloei in die ledemate en die toestand van die bloedstollingsstelsel.
Die gewone behandelingsmetode, wat in die isgemiese vorm van die diabeetvoet verkies word, is 'n revaskulariseringsoperasie. Sulke operasies sluit in: die vorming van bypass-anastomoses en trombendarterektomie.
Minimaal indringende chirurgie kan ook gebruik word, insluitend laserangioplastiek, perkutane transluminale angioplastiek, en 'n kombinasie van plaaslike fibrinolise met perkutane transluminale angioplastiek en aspirasie-trombektomie. In die geval dat nekrotiese en ulseratiewe letsels afwesig is, word aanbeveel dat dit 1-2 uur per dag neem, wat bydra tot die ontwikkeling van bloedvloei in die ledemaat (ergoterapie). Vir die voorkoming van trombose word die gebruik van aspirien teen 'n dosis van 100 mg per dag en antikoagulante aanbeveel. As daar reeds bloedklonte is, word fibrinolities gebruik. In die geval dat die purulent-nekrotiese proses met enige variant van die diabetiese voet redelik uitgebreid is, word die vraag na amputasie van die onderste ledemaat opgelos.
Die belangrikste metode om die ontwikkeling van diabetiese voetsindroom te voorkom, is die voldoende behandeling van diabetes mellitus en die behoud van metaboliese kompensasie op 'n optimale vlak. 'N Ondersoek van die onder ledemate van die pasiënt is by elke dokterbesoek nodig.
Sulke ondersoeke moet ten minste 1 keer in 6 maande afgeneem word. Dit is ook belangrik om pasiënte met diabetes op te voed, wat die reëls van voetversorging insluit. Dit is nodig om die netheid en droogheid van die voete te handhaaf, warm voetbaddens uit te voer, rome aan te wend om die voorkoms van krake op die vel te voorkom.
Lys van afkortings
DPN - Diabetiese polienuropatie
DOAP - Diabetiese osteoartrropatie
DR - Diabetiese retinopatie
DN - Diabetiese nefropatie
ZANK - Artsiekte onder ledemate
CINC - Kritieke Ischemie in die onderste ledemaat
LPI - Enkel-brachiale indeks
MRI - magnetiese resonansbeelding
MSCT - Multispirale rekenaartomografie
PPI - Vinger-skouer-indeks
Diabetes Mellitus
T1DM - Tipe 1-diabetes
T2DM - Tipe 2-diabetes
SDS - Diabetiese Voetsindroom
SCF - Glomerulêre filtrasietempo
UZDS - Ultrasoniese dubbele skandering
CKD - chroniese niersiekte
TsRO2 - Transkutane oksimetrie / perkutane suurstofmeting
TOD - Negatiewe drukterapie
HbA1c - Glycated Hemoglobin A1c
Terme en definisies
Diabetiese poliëneuropatie - skade aan die perifere senuweestelsel wat verband hou met verswakte koolhidraatmetabolisme.
Sensoriese-motoriese neuropatie - skade aan die somatiese senuweestelsel, gepaard met 'n afname in verskillende soorte sensitiwiteit, atrofie van die interosseuse spiere, stywe gewrigte en kenmerkende misvorming van die voet.
Outonome neuropatie - nederlaag van die simpatiese en parasimpatiese verdeling van die perifere senuweestelsel.
Neuropatiese ulkus - skending van die integriteit van die vel, wat hoofsaaklik ontwikkel op plekke van buitensporige lasdruk op die voet en gepaard gaan met 'n skending van die sensitiwiteit teen die agtergrond van diabetiese polienuropatie.
Neuro-iskemiese ulkus - skending van die integriteit van die vel wat verband hou met 'n skending van die belangrikste bloedsirkulasie in die are van die onderste ledemate op die agtergrond van diabetiese polienuropatie.
ischemie - Tekens en simptome wat verband hou met 'n afname in arteriële bloedtoevoer, opgespoor tydens kliniese en / of instrumentele ondersoek.
Kritieke isgemie onder ledemate - 'n toestand waarin daar 'n duidelike afname in bloedvloei langs die hoofslagare van die onderste ledemate is, wat lei tot hipoksie van sagteweefsel en die lewensvatbaarheid daarvan bedreig.
Diabetiese osteoartrropatie (neuroarthropathy, Charcot se voet) is 'n pynlose, progressiewe vernietiging van een of meer gewrigte van die voet teen die agtergrond van neuropatie.
1.1 Definisie
Diabetiese voet-sindroom (CDS) gedefinieer as infeksie, ulkus en / of vernietiging van diep weefsels wat verband hou met neurologiese afwykings en / of verminderde hoofbloedvloei in die are van die onderste ledemate van verskillende erns (Consensus on the diabetiese voet International Diabetic Foot Study Group, 2015).
1.2 Etiologie en patogenese
Die hoofoorsaak van voetsere by diabetes is neuropatie, isgemie en infeksie. Beserings teen die agtergrond van sensoriese-motoriese neuropatie en / of siektes van die perifere are, met 'n skending van die integriteit van die vel, gaan gepaard met die vorming van aansteeklike ontsteking. By pasiënte met ernstige skade aan die perifere senuweestelsel is die waarskynlikheid dat voetsere vir die eerste keer gevorm word jaarliks 5%, sewe keer hoër as by pasiënte met diabetes sonder diabetiese polienuropatie (DPN). Skade aan die outonome senuweestelsel lei tot droë vel, kraak van die vel, in die afwesigheid van 'n beduidende afname in die perifere sirkulasie, verhoogde sirkulasie van die voet as gevolg van "outosimpatektomie". Die voet is warm om aan te raak, en verlore sensitiwiteit is uiters kwesbaar vir wondrisiko. 'N Afname in motoriese funksie in kombinasie met 'n skending van die propriosepsie lei tot die vorming van gebiede op die voetsool met 'n hoë lasdruk tydens loop en in 'n staande posisie. In hierdie gebiede is daar 'n verdikking van die epidermis, die vorming van hiperkeratose, onderhuidse bloeding, outolise van sagte weefsel en die vorming van 'n maagsweer. 'N Ander uiters gevaarlike etiologiese faktor in die vorming van voetsere by diabetes is ZPA, wat lei tot weefselischemie, en in die teenwoordigheid van gepaardgaande sensoriese neuropatie, bly dit asimptomaties en ongemerk 1, 2, 6, 7.
1.3 Epidemiologie
Die voorkoms van chroniese wonddefekte van die sagte weefsel van die onderste ledemate by pasiënte met diabetes is 4 tot 15% 1, 2, 5, 6, 9, 10, 53. Pasiënte met diabetiese trofiese ulkusse van die voete vorm 6-10% van alle hospitale met diabetes, en hul hospitaalverblyf is 60% langer as by mense sonder integriteit van die vel. SDS kan die eerste manifestasie van tipe 2-diabetes wees, in verband met die teenwoordigheid van ulseratiewe defekte van die voete van 'n onbekende etiologie, is dit nodig om 'n ondersoek te doen vir die teenwoordigheid van afwykings van koolhidraatmetabolisme. Die mees formidabele gevolg van SDS is amputasie van die onderste ledemaat 24, 32, 34. Pasiënte met diabetes mellitus het 'n hoë risiko vir morbiditeit en mortaliteit, gelykstaande aan sommige vorme van kanker, veral vir pasiënte na amputasies van die onderste ledemate en ondergaan niervervangingsterapie.
1.4 Kodering volgens ICD-10
E10.4 - Insulienafhanklike diabetes mellitus met neurologiese komplikasies,
E10.5 - Insulienafhanklike diabetes mellitus met perifere bloedsomloopafwykings,
E10.6 - Insulienafhanklike diabetes mellitus met ander spesifieke komplikasies,
E 10.7 - Insulienafhanklike diabetes mellitus met veelvuldige komplikasies,
E11.4 - Nie-insulienafhanklike diabetes mellitus met neurologiese komplikasies,
E11.5 - Nie-insulienafhanklike diabetes mellitus met perifere bloedsomloopafwykings,
E11.6 - Nie-insulienafhanklike diabetes mellitus met ander gespesifiseerde komplikasies,
E 11.7 - Nie-insulienafhanklike diabetes mellitus met veelvuldige komplikasies,
E13.4 - Ander spesifieke vorme van diabetes mellitus met neurologiese komplikasies,
E13.5 - Ander gespesifiseerde vorme van diabetes met perifere bloedsomloopafwykings,
E13.6 - Ander gespesifiseerde vorme van diabetes mellitus met ander gespesifiseerde komplikasies,
E13.7 - Ander gespesifiseerde vorme van diabetes mellitus met veelvuldige komplikasies,
E14.4 - Ongespesifiseerde diabetes mellitus met neurologiese komplikasies,
E14.5 - Ongespesifiseerde diabetes mellitus met perifere bloedsomloopafwykings,
E14.6 - Ongespesifiseerde diabetes mellitus met ander spesifieke komplikasies,
E14.7 - Ongespesifiseerde diabetes mellitus met veelvuldige komplikasies.
1.5 Klassifikasie
Dit word aanbeveel om die klassifikasie van voetletsels by diabetes mellitus te gebruik wat aan die volgende vereistes voldoen: maklik om te gebruik, wat dit moontlik maak om die tipe letsel te onderskei, gebaseer op data uit 'n objektiewe ondersoek van die pasiënt, reproduceerbaar.
Tans word 'n aantal klassifikasies van diabetiese voetsindroom voorgestel, wat gebaseer is op idees oor die belangrikste patogenetiese meganismes van die ontwikkeling van hierdie komplikasie van diabetes, met inagneming van die erns van die skade aan die perifere senuweestelsel, perifere arteriële bed, beoordeling van die grootte van die wonddefek en die erns van die infeksieproses.
Die klassifikasie wat deur die Diabetiese Voetstudiegroep voorgestel is en deur die Consensus for the Diabetiese Voet van 2015 goedgekeur is, is gebaseer op die begrip van die patogenese van wondvoetdefekte in diabetes mellitus. Volgens haar word die volgende kliniese vorme van diabetiese voetsindroom onderskei:
- Neuropatiese vorm van SDS
- Isgemiese vorm van VDS
- Neuroischemiese vorm
Volgens die diepte van die ulseratiewe defek kan letsels in 5 grade verdeel word (Wagner-indeling):
0 graad - ongeskonde, ongeskonde vel
Ek graad - oppervlakkige ulkus (die proses vang die epidermis, dermis)
II-graad - die aansteeklike proses vang die vel, onderhuidse weefsel, spiere vas
III-graad - diep ulkus, abses, osteomiëlitis, septiese artritis
IV-graad - droë / nat gangreen: nekrose van alle vellae van individuele dele van die voet (byvoorbeeld 'n deel van die vinger / vinger)
V-graad - droë / nat gangreen van die deel van die voet / die hele voet
Sommige van die SDS-klassifikasies wat in moderne kliniese praktyke gebruik word, neem verskillende parameters in ag wat 'n ulseratiewe defek kenmerk.
Die Universiteit van Texas (TU) se klassifikasie is gebaseer op 'n evaluering van die diepte van 'n maagsweer (graad), die graad van infeksie, die teenwoordigheid en erns van 'n afname in bloedvloei (stadium), (tabel 1).
Tabel No. 1. Klassifikasie van maagsere in die SDS van die Universiteit van Texas
Graad van
0
Ek
II
III
Voor - of post-ulkus letsels op die stadium van volledige epiteel
Oppervlakkige wonde sonder betrokkenheid van senings, kapsules van gewrigte of bene
Wonde, opwindende senings of kapselgewrigte
Wonde wat bene of gewrigte behels
Voor- of post-ulkus letsels op die stadium van volledige epiteel met tekens van infeksie
Oppervlakkige wonde sonder die voorkoming van senings, kapsules van gewrigte of bene met tekens van infeksie
Wonde wat senings of kapsules van gewrigte insluit met tekens van infeksie
Wonde wat bene of gewrigte insluit met tekens van infeksie
Voor- of post-ulkus letsels op die stadium van volledige epiteel teen die agtergrond van ledemaat-iskemie
Oppervlakkige wonde sonder betrokkenheid van senings, kapsules van gewrigte of bene op die agtergrond van ledemaat-iskemie
Wonde, opwindende senings of kapsel van gewrigte teen die agtergrond van ledemate-ischemie
Wonde wat bene of gewrigte teen iskemie in die ledemate behels
Voor- of post-ulkus letsels op die stadium van volledige epiteel teen die agtergrond van ledemaat-ischemie met tekens van infeksie
Oppervlakkige wonde sonder die voorkoming van senings, kapsules van gewrigte of bene op die agtergrond van ledemaat-ischemie met tekens van infeksie
Wonde, opwindende senings of kapsel van gewrigte teen die agtergrond van ledemaat-ischemie met tekens van infeksie
Wonde wat bene of gewrigte teen ledemaat-ischemie insluit met tekens van infeksie
PEDIS-klassifikasie (perfusie, omvang, diepte, infeksie, sensasie), in 2003 voorgestel. en wat in 2011 hersien is, neem nie net die diepte van sagteweefselbeskadiging (soos die geval was met die voorheen ontwikkelde klassifikasies) in ag nie, maar ook die toestand van perifere bloedvloei, senuweevoorsiening en die erns van die infeksieproses (tabel 2). Die gebruik daarvan verskaf gedetailleerde inligting oor die nederlaag van dokters van verskillende spesialiteite wat betrokke is by die behandeling van 'n pasiënt met diabetiese voetsindroom in verskillende stadiums (chirurgiese en endokrinologiese hospitaal, kliniek).
Tabel No. 2. Klassifikasie van PEDIS ulseratiewe defekte.
Perfusie - perfusie
Daar is geen tekens van PPS in die aangetaste ledemaat nie (1). In hierdie geval:
polsasie op die plantêre en posterior tibiale arteriële palpate
-TsRO 2 (4)> 60 mmHg
Daar is tekens van PPP in die aangetaste ledemaat (1), maar geen kritieke isgemie nie.
- bekommerd wees oor intermitterende claudikasie
- PLI (2) (3) 30 mmHg
- TSRO 2 (4) 30-60 mmHg
- ander veranderinge aan nie-indringende toetse
Kritieke iskemie van die aangetaste ledemaat, wat die volgende simptome insluit:
- sistoliese enkeldruk 2 (4) 2 (gemeet na die aanvanklike behandeling van die een kant van die ongeskonde vel na die ander)
Depste diepte
Oppervlakkige ulkus wat die dermis beskadig
'N Diep ulkus wat die dermis en onderhuidse strukture beskadig, insluitend fascia, spiere en senings
Diep ulkusse beskadig die dermis, onderhuidse strukture, bene en / of gewrigte
Eknfeksie –infeksies
Geen tekens van infeksie nie
Die aansteeklike proses beskadig die vel en onderhuidse weefsel (sonder om diep strukture te betrek en sonder tekens van veralgemening van die proses). Ten minste 2 van die volgende simptome moet teenwoordig wees:
- plaaslike oedeem of induksie
erythema rondom die ulkus> 0,5-2 cm
- plaaslike weefselspanning of pyn
- plaaslike temperatuurverhoging
Eritem> 2 cm in kombinasie met tekens wat verband hou met II art. of 'n aansteeklike proses wat dieper strek as die vel en onderhuidse weefsel, byvoorbeeld 'n abses, osteomiëlitis, septiese artritis, fasciitis sonder tekens van veralgemening van die proses.
proses op die voet met die teenwoordigheid van veralgemening van die proses:
liggaamstemperatuur> 38 0 С
- hartslag (5)> 90 slae per minuut.
- NPV (6)> 20 per min.
10% onvolwasse selle
Sensasie - sensitiwiteit
Verlies van beskermingsgevoeligheid op die aangetaste ledemaat, gedefinieër as
- die gebrek aan gevoel om 10 g monofilament aan te raak in 2 van die drie bestudeerde punte (soos beskryf in die praktiese handleiding van die International Agreement on Diabetiese Voet),
- die gebrek aan trillingsensitiwiteit op die duim as dit ondersoek word met 'n stemvurk met 'n frekwensie van 128 Hz of vibrasiesensitiwiteit op die duim> 25 V as dit ondersoek word met 'n bioteziometer (semi-kwantitatiewe metode)
(1) PPS - perifere vaskulêre patologie
(2) PLI - brachio-enkelindeks (arteriële druk op die bestudeerde arterie / arteriële druk op die brachiale arterie)
(3) PPI - brachio-vingerindeks (arteriële druk op die arteries van die duim / arteriële druk op die brachiale arterie)
(4) TSRO2 - transkutane suurstofspanning
(5) Hartslag - hartklop
(6) respiratoriese tempo van NPV
Die WIFI-indeling (Wond, Ischemia, voetinfeksie) wat in die tabelle aangebied word, hou die diepte van die wond, die toestand van die perifere bloedtoevoer en die erns van die aansteeklike proses in ag (tabel 3).
Tabel No. 3. WIFI-klassifikasie
Kliniese tekens van infeksie
Graad (erns)
Geen simptome of tekens van infeksie nie.
Daar is 'n infeksie as daar van die volgende twee simptome opgemerk word:
- plaaslike oedeem of infiltrasie
- eritem> 0,5 tot 2 cm rondom die maagsweer
- plaaslike spanning of seerheid
- plaaslike hipertermie
- purulente ontslag
Plaaslike infeksie met hipermie> 2 cm of met strukture wat dieper is as die vel en onderhuidse weefsel (abses, osteomiëlitis, septiese artritis, fasciitis).
Gebrek aan sistemiese tekens van inflammasie
2 (matig)
Plaaslike infeksie met tekens van sistemiese ontsteking (die teenwoordigheid van twee van die genoemde simptome of meer)
- liggaamstemperatuur> 380? C of 90 bpm
- BH> 20 per min. of RASO2 12.000 of 6 per gram weefsel of opsporing van a-hemolitiese streptokokke (bewyse vlak 1B). Die identifisering van die veroorsakende middel van wondinfeksie word uitgevoer deur 'n bakteriologiese ondersoek van die materiaal vanaf die wond. Materiaal vir navorsing kan verkry word deur biopsie of skerpte van die bodem van die wond. Die studie van wondeksudaat of -smeer van 'n voorheen skoongemaakte en gewas met 'n steriele soutoplossing aan die onderkant van die wond is minder informatief.
% 11 2.4.2. Identifisering van arteriële bloedvloei-afwykings (makroangiopatie van die onderste ledemate)
- Dit word aanbeveel om ledemaat-ischemie te diagnoseer met behulp van ultraklank-dopplerografie (Doppler-ultraklank) met die bepaling van die enkel-brachiale indeks (LPI), wat normaalweg hoër is as 0,9. LPI> 1.3 dui op styfheid van die arteriële wand. 47, 48, 49, 50
Aanbevelingsklas I (bewysstuk A)
- Dit word aanbeveel om die toestand van arteriële bloedvloei by pasiënte met 'n ABI> 1.2 te bevestig deur die bloeddruk in die digitale arterie (die waarde van die vinger-brachiale indeks, IPI) of transkutane oksimetrie-data (TcpO2> 40 mmHg) te meet. 47, 48, 49, 50
Aanbevelingsklas I (bewysstuk A)
- Dit word aanbeveel om transkutane oksimetrie te gebruik om die erns van ledemaat-ischemie by pasiënte met diabetes te beswaar.
Klas I-aanbevelings (bewyse vlak B)
kommentaar:Transkutane oksimetrie maak dit moontlik om die erns van ledemaat-iskemie te beoordeel by pasiënte met kliniese simptome van SAD, voorspelling van ulkusgenesing, die effektiwiteit van konserwatiewe behandelings- en revaskularisasie-uitkomste en die bepaling van die vlak van ledemaatputasie. Ultrasoniese duplex-skandering van arteries bevestig arteriële okklusie, onthul die anatomiese lokalisering en omvang daarvan.
- Dit word aanbeveel om kritieke isgemie in die ledemaat te diagnoseer op grond van ten minste een van die volgende simptome:
1) konstante iskemiese pyn tydens rus, wat gereelde pynstillende behandeling langer as twee weke benodig,
2) die teenwoordigheid van maagsere of gangreen van die vingers of voete op die agtergrond van sistoliese druk in die tibiale arteries? 50 mmHg of vingerdruk? 30 mmHg
Klas van aanbevelings I (getuienis A) 11%
2.4.3. Diagnose van beenskade
- Radiografie van die voete en enkelgewrigte in twee projeksies word aanbeveel vir alle pasiënte met diabetiese voetsindroom. 9, 10, 38, 45
Klas I-aanbevelings (bewyse vlak B)
kommentaar:Radiografie bly die belangrikste metode om die toestand van bene en gewrigte te beoordeel, waardeur die fokus van osteolise (osteomiëlitis) met 'n hoë betroubaarheid geïdentifiseer kan word.
- MSCT van voete en enkels word aanbeveel vir pasiënte met langdurige nie-genesende wondafwykings en diabetiese osteoartrropatie. 9, 10, 38, 45
Klas I-aanbevelings (bewyse vlak B)
kommentaar:Met multispirale rekenaar-tomografie kan u die lokalisering en grootte van die osteomiëlitisfokus duidelik maak wanneer u die volume chirurgiese intervensie beplan.
4. Rehabilitasie
- 'N Ortopediese konsultasie word aanbeveel vir alle pasiënte met diabetiese voetsindroom na genesing van wondafwykings. 9, 10, 43, 53
Aanbevelingsklas I (bewysstuk B)
kommentaar:Ten einde die herhaling van wonde by mense met diabetes na wondgenesing te voorkom, moet die pasiënt deur 'n ortopedis ondersoek word om 'n individuele ortopediese hulpmiddel te kies (terapeutiese skoene, RPI, vervaardiging van 'n spalk of ortose, individuele ortopediese skoene op maat).
- Dit word aanbeveel dat pasiënte en hul gesinne opgelei word in die reëls van voetversorging, en in die teenwoordigheid van 'n wondafwyking, in die reëls vir die verandering van verbande en velsorg vir die aangetaste ledemaat. 15, 35, 47
Aanbevelingsklas I (bewysstuk B)
kommentaar:'N Noodsaaklike voorwaarde vir die voorkoming van herhaling van trofiese ulkusse en moontlike amputasie van ledemate by pasiënte met diabetiese voetsindroom is om kontinuïteit en 'n multidissiplinêre benadering te verseker in die organisering van langtermynmonitering van hierdie kategorie pasiënte.
Die voorkomende rol word gespeel deur individuele opleiding van pasiënte met bestaande wondafwykings en / of 'n hoë risiko vir hul ontwikkeling, sowel as (indien nodig) hul familielede en vriende, die reëls van voetversorging (bewyse vlak 2C). Die doel van die opleiding is om die korrekte gedrag van die pasiënt in die daaglikse voetversorging te formuleer en die nakoming van die terapie wat deur die dokter voorgeskryf word, te verhoog. Persone van 'n ouer ouderdomsgroep, veral diegene met gesiggestremdheid, moet veral aandag skenk. In die reël kan hulle nie op hul eie na hul voete omsien nie en professionele hulp van buite benodig.
Daar moet onthou word dat pasiënte van enige ouderdom met trofiese ulkusse van die onderste ledemate nie in die groep opgelei word nie. Klasse word slegs afsonderlik aangebied.
- Die aanhoudende dra van spesiale ortopediese skoene vir pasiënte met diabetes word aanbeveel vir alle pasiënte wat 'n hoë risiko het om trofiese voetsere te ontwikkel (beduidende arteriële insuffisiëntie, ernstige neuropatie, voetsere en amputasie in die anamnese), en vir pasiënte wat amputasie in die voet het, komplekse ortopediese skoene 9, 10, 17, 27, 53
Aanbevelingsklas I (bewysstuk B)
kommentaar:'N Aanduiding vir die aanstelling van komplekse ortopediese skoene is die chroniese stadium van diabetiese osteoarthropatie, amputasies van 'n voldoende groot volume (voorvoet, verskeie vingers). Die toereikendheid van die vervaardigde ortopediese skoene moet gereeld deur die behandelende geneesheer (endokrinoloog, chirurg, spesialis van die diabeetvoetkas) beoordeel word en ten minste 1 keer per jaar verander word.
5. Voorkoming en opvolg
Die frekwensie van herhaling van wonde aan die onderste ledemate word verminder deur die pasiënt (of sy familielid) se voete elke dag te ondersoek, en aan die reëls van voetversorging te voldoen. 'N Belangrike rol word gespeel deur die prosedures van professionele podiatriese sorg, wat deur 'n spesiaal opgeleide verpleegster in 'n diabeetvoetkas uitgevoer moet word.
- Die volgende lys voorkomende maatreëls word aanbeveel:
- identifisering van pasiënte met 'n hoë risiko vir voetsere,
- gereelde ondersoek en ondersoek van pasiënte met 'n hoë risiko vir ulserasie,
- opleiding van pasiënte, hul gesinne en mediese personeel oor die reëls van voetversorging,
- seleksie of produksie van toepaslike skoene,
behandeling van gepaardgaande patologie, wat nie 'n direkte oorsaak van ulseratiewe defekte is nie, maar bydra tot die progressie van SDS (byvoorbeeld die beheer van arteriële hipertensie, dislipidemie). 1, 2, 15, 16, 53
Klas van aanbevelings I (bewysstuk B)
- 'N Siftingsondersoek van alle pasiënte met diabetes word aanbeveel vir die tydige opsporing van perifere bloedvloei-versteurings en senuweevoorsiening. Die grootste risiko om chroniese wonde aan die onderste ledemate te ontwikkel, is by pasiënte met 'n geskiedenis van ulkusse en amputasies (veral in die voete).
Aanbevelingsklas I (bewyse vlak B)
kommentaar:Volgens die resultate van die ondersoek kan die pasiënt in 'n spesifieke risikokategorie toegewys word. Op sy beurt dui die graad (of kategorie) van die geïdentifiseerde risiko 'n gepaste aantal besoeke aan (tabel 5).
Tabel 5. Veelvuldige besoeke aan die kantoor van 'n diabetiese voet, afhangende van die risikokategorie vir die ontwikkeling van SDS
daar is 'n skending van die sensitiwiteit
1 keer in 6 maande
daar is 'n skending van die sensitiwiteit in kombinasie met tekens van 'n skending van die belangrikste bloedvloei en / of misvorming
1 keer in 3 maande
geskiedenis van ulkusse en amputasies
- elke 1-3 maande
6. Bykomende inligting wat die verloop en uitkoms van die siekte beïnvloed
Diabetiese osteoarthropatie, opsomming
6.1.1. definisie
Diabetiese osteoarthropathy (DOAP), neuroarthropathy of Charcot se voet - pynlose, progressiewe vernietiging van een of meer gewrigte van die voet teen die agtergrond van neuropatie. As gevolg van demielinering van motorvesels, ontwikkel die swakheid van die ligamenteapparaat van die voete, wat lei tot gewrigstabiliteit. Outonome neuropatie lei tot denering van die vaskulêre wand en gevolglik tot die ontwikkeling van arteriovenous shunts en gevolglik verhoogde bloedvloei, wat lei tot die aktivering van beenresorpsie en osteopenie. Die been verloor nie net digtheid nie, maar ook elastisiteit, wat die skelet van die voet minder bestand teen beserings maak. As 'n reël is die DAP-faktor 'n geringe meganiese besering wat die pasiënt nie opmerk nie. Onbeduidende uitwendige krag lei tot beenbreuke, subluxasies en ontwrigting van die gewrigte. Die situasie word vererger deur die gebrek aan beskermende pyngevoeligheid. Die pasiënt vertrou steeds op 'n beskadigde ledemaat, wat lei tot die betrokkenheid van nuwe bene en gewrigte in die proses. Osteochondrale fragmentasie en ernstige degenerasie van die gewrigte ontwikkel. In ernstige gevalle kan die voet sy ondersteuningsfunksie heeltemal verloor, wat amputasie mag verg. Benewens trauma, kan enige inflammatoriese proses in die osteo-partikulêre apparaat van die voete (byvoorbeeld 'n lang bestaande trofiese ulkus wat gekompliseer word deur osteomiëlitis van die onderliggende been) wat op die agtergrond van neuropatie voorkom, lei tot die ontwikkeling van DAP as gevolg van verhoogde bloedvloei tydens inflammasie.
6.1.2 Etiologie en patogenese
6.1.3. epidemiologie
6.1.4. ICD-kodering - 10
6.1.5. klassifikasie
In die kliniese beeld van die voet van Charcot word akute en chroniese stadiums onderskei. Akute verhoog gekenmerk deur 'n oorheersing van inflammatoriese prosesse in reaksie op bestaande skade
'N Tipiese klagte in die akute stadium van 'n komplikasie is die teenwoordigheid van edeem van een van die voete. Soms, as dit ondervra word, is dit moontlik om 'n duidelike verband tussen die voorkoms van oedeem van die voet en 'n eksterne traumatiese faktor op te spoor, maar meer gereeld kan die pasiënt nie sê wat voorafgegaan het aan die voorkoms van edeem nie.
By ondersoek word oedeem en hipertermie van die aangetaste ledemaat geopenbaar. Hipertermie is 'n aanduiding van die voortdurende vernietigende en inflammatoriese proses. As 'n reël is die plaaslike temperatuur van die aangetaste ledemaat 2-5 ° C hoër as die kontralaterale. Deformasie van die voet word bepaal deur die ligging en duur van die proses. Dus, in die vroeë stadiums, ongeag die ligging van die letsel, word geringe pofferigheid van die voet en hipertermie waargeneem. Deformasies van die voet en kenmerkende radiografiese veranderinge is meestal nie. Die gevolg hiervan kan 'n fout of vertraagde behandeling wees, wat lei tot vervorming van die voet.
Tabel No. 8. Klassifikasie van neuro -earthropathy gebaseer op die kliniek, MRI / MSCT-beelde (E.A. Shantelau, G. Crutzner, 2014).
Matige erge inflammasie (oedeem, plaaslike hipertermie, soms pyn, verhoogde risiko vir trauma tydens loop), geen duidelike misvorming nie
vereis: swelling van die beenmurg en sagte weefsel, is daar geen skending van die kortikale laag nie.
moontlik: subkondrale trakulêre mikrokrake, skade aan ligamente.
Erge ontsteking (edeem, plaaslike hipertermie, soms pyn, verhoogde risiko vir trauma tydens loop), ernstige vervorming
vereis: frakture met 'n skending van die kortikale laag, beenmurgedeem en / of sagteweefseledeem.
moontlik: osteoartritis, siste, kraakbeenbeskadiging, osteochondrose, intraartikulêre effusie, vloeistofopeenhoping in die gewrigte, beenerosie / nekrose, beenlys, vernietiging en fragmentasie van die been, ontwrigting / subluxasie van die gewrigte, ligamentbeskadiging, tenosynovitis, been ontwrigting.
Geen tekens van ontsteking, geen vervorming nie
Gebrek aan veranderinge of effense beenmurgedeem, subchondrale sklerose, been siste, osteoartrose, ligamentbeskadiging.
Geen ontsteking, aanhoudende ernstige vervorming, ankilose
Residuele beenmurgedeedeem, kortikale callus, effusie, onderchondrale siste, gewrigsvernietiging en ontwrigting, fibrose, osteofietvorming, beenheropbou, kraakbeen- en ligamentstoornisse, ankilose, pseudoartrose.
6.2 Diagnostiek
6.2.3 Klagtes en mediese geskiedenis
- Dit word aanbeveel dat die diagnose van DAP geformuleer word op grond van kliniese en instrumentele ondersoek.
Aanbevelingsklas I (bewysstuk A)1,48,49
kommentaar:Die diagnose van DAPA word bepaal op grond van die kenmerkende geskiedenis, klagtes en kliniese beeld (hipertermie, vervorming, oedeem van die aangetaste ledemaat), die resultate van instrumentele en laboratoriumnavorsingsmetodes. In tipiese gevalle is die diagnose eenvoudig.
6.2.4 Laboratoriummetodes
Daar is tans geen spesifieke botmetabolisme merkers nie en laboratoriumdiagnostiese toetse is spesifiek vir osteoarthropatie.
6.2.5 Instrumentele metodes
- Radiografie van die voete en enkels word aanbeveel vir alle pasiënte met vermoedelike ADA.
Aanbevelingsklas I (bewysstuk A)9, 10, 38, 45
- MRI van die voet- en enkelgewrig word aanbeveel vir die verifiëring van die akute stadium van diabetiese osteoarthropatie.
Aanbevelingsklas I (bewyse vlak B)9, 10, 38, 45
kommentaar:Die hoofmetode van instrumentele diagnostiek van Charcot se voet is radiografie. In hierdie geval word hipertrofiese of atrofiese veranderinge wat plaasvind in reaksie op skade gereflekteer op die radiografie. In tipiese gevalle is ander aanvullende instrumentele ondersoekmetodes nie nodig vir die diagnose in die chroniese fase van DOAP nie. Die belangrikste probleme ontstaan by die diagnose van die akute stadium van komplikasies, wanneer daar in die teenwoordigheid van 'n tipiese kliniese beeld geen radiografiese veranderinge is nie, sowel as die differensiële diagnose van Charcot se voet- en osteomiëlitis. In hierdie verband moet veral gelet word op die feit dat die afwesigheid van radiografieveranderings in die teenwoordigheid van 'n kliniese beeld (oedeem, hipertermie, misvorming van voet) nie die afwesigheid van neuroosteoarthropathie beteken nie..
Die verskil tussen die kliniese en radiologiese foto's word gereeld gesien in die vroeë stadiums van die ontwikkeling van komplikasies ('voorlopige stadium', 'stadium 0'). In so 'n situasie sal 'n noukeurig versamelde mediese geskiedenis, kliniese ondersoek met neurologiese toetse en die beoordeling van die belangrikste bloedvloei help met 'n groot waarskynlikheid om Charcot se voet te diagnoseer.
- Magnetiese resonansbeelding (MRI) van die voete word aanbeveel vir instrumentele bevestiging van neuroosteoarthropathy.
Klas van aanbeveling II (bewysstuk B)9, 10, 38, 45
6.2.3 Ander diagnostiek
- Dit word aanbeveel om fistulografie en / of multispirale rekenaar tomografie uit te voer tydens die differensiële diagnose van DAPA en osteomiëlitis.
Klas van aanbeveling II (bewysstuk B)9, 10, 38, 45
kommentaar:In die teenwoordigheid van osteoarthropathie met 'n plantare ulkus, is dit noodsaaklik om 'n differensiële diagnose te maak tussen die akute stadium van die Charcot-voet en osteomiëlitis. Dit is die sleutel tot die voorskryf van voldoende antibiotiese terapie en die keuse van chirurgiese regstellingstaktieke. Vir die diagnostiese soektog word addisionele ondersoekmetodes (fistulografie, multispirale rekenaar tomografie) getoon. Die kombinasie van positron-emissie-tomografie en rekenaartomografie (PET / CT) maak dit moontlik om die lokalisering van die proses op 'n vroegste stadium op te spoor, die ontwikkelingsfases te monitor en die metaboliese aktiwiteit van die proses te bepaal om die progressie van die komplikasie te beheer.
6.3 Behandeling
6.3.1. Konserwatiewe behandeling
- Dit word aanbeveel dat die aangetaste ledemaat met 'n individuele uitlaaisous (IRP, TSS) of ortose afgelos word by alle pasiënte met 'n akute stadium van DOAP.
Aanbevelingsklas I (bewyse vlak B)3, 27, 46
kommentaar:Die kompleks van terapeutiese maatreëls vir DOAP word bepaal deur die stadium van komplikasie. Die hoofdoel van behandeling in akute Die proses van die proses is om die progressie van vernietigende prosesse in die osteo-partikulêre apparaat van die voet te stop, wat die ontwikkeling van verdere vervorming en trauma aan die voet voorkom. Om hierdie doelwit te bereik, word die metodes van maksimale ontlading van die aangetaste ledemaat toegepas - die toepassing van 'n individuele ontlaai-verband (IRP) of die gebruik van 'n ortopediese apparaat (ortose). Met immobilisasie van die lem moet so vroeg moontlik begin word. In die teenwoordigheid van 'n kliniese beeld wat ooreenstem met die akute stadium van Charcot se voet (oedeem, voet-hipertermie) en die afwesigheid van instrumentele bevestiging (X-straal-negatiewe stadium, die onmoontlikheid van MRI), moet die behandelingstaktiek dieselfde wees as by die vasgestelde diagnose van osteoarthropathy.
'N Relatiewe kontraindikasie vir die oplegging van 'n nie-verwyderbare IRP-opsie vir Charcot se voet is die teenwoordigheid van 'n peptiese ulkus wat daaglikse monitering en verandering van die verband benodig. 'N Absolute kontraindikasie vir die toepassing van 'n IRP (beide nie-verwyderbare en verwyderbare opsies) is die teenwoordigheid van 'n uitgebreide purulent-vernietigende proses wat verpligte chirurgiese behandeling vereis.
- Dit word aanbeveel om IRP te gebruik voor die oorgang van die akute stadium van neuroosteoarthropathy na die chroniese. Die duur van immobilisasie is gemiddeld 4-8 maande. Hierdie periode hang af van die lokalisering en omvang van die proses.
Klas van aanbeveling II (bewysstuk B)3, 27,28 46
Daar is tans geen oortuigende bewys van die effektiwiteit van die gebruik van medisyne vir die behandeling van neuro-stearthropatie (bisfosfonate, kalsitonien) nie. Bysfosfonate is ook teenaangedui in gevalle van 'n verswakte stikstofuitskeidingsfunksie van die niere, wat dikwels opgespoor word by pasiënte met 'n langdurige en swak beheerde diabetes.
- Die aanhoudende dra van ingewikkelde ortopediese skoene word aanbeveel vir alle pasiënte met 'n chroniese DAP-fase.
Klas van aanbeveling II (bewysstuk B)
kommentaar:Die doel van behandeling en voorkomende maatreëls tydens die konsolideringsfase (chroniese stadium) is om trauma aan die voet, nuwe frakture en die vorming van die ulseratiewe defekte in die plant te voorkom. Op hierdie stadium is daar geen behoefte aan maksimum permanente immobilisasie van die ledemaat nie. Na die verwydering van die IRP word 'n geleidelike uitbreiding van die motorregime aanbeveel. As intermediêre metodes om die voet vas te maak en te los, kan u 'n verwyderbare IRP gebruik wat nie vir die hele dag is nie, sowel as ortopediese toestelle gebruik. Die keuse van skoene is baie belangrik in die chroniese fase. Vereistes vir skoene hang af van die tipe letsel en die gevolglike vervorming van die voet. As die vervorming van die voet minimaal is, is dit genoeg om voortdurend voorkomende skoene te dra vir pasiënte met diabetes. As 'n duidelike vervorming van die voet of vervorming van die tipe "voet-rocking" gevorm is, is 'n ortopediese konsultasie en die vervaardiging van komplekse ortopediese skoene nodig.
6.3.2 Chirurgiese behandeling
- Konsultasie van 'n ortopediese chirurg is aanbeveel vir alle pasiënte met erge ledeformasie as gevolg van DAP om die probleem van chirurgiese korrektiewe ingryping op te los.
Klasse van aanbevelings II (vlak van bewysstukke C)29.
kommentaar:Onlangs het rekonstruktiewe chirurgie van die Charcot-voet meer wydverspreid geraak. Die belangrikste aanduiding vir chirurgiese ingrepe op die voet is die ondoeltreffendheid van konserwatiewe behandelingsmetodes, wat gemanifesteer word deur herhalende ulseratiewe defekte in die plantare en / of die onvermoë om stabiliteit van die voet te handhaaf tydens loop. Chirurgie moet duidelik ooreenstem met die taak. As daar onstabiliteit heers in die enkel of ander gewrigte, word arthrodesis gebruik met starre interne fiksasie. In die geval van herhaling van ulseratiewe defekte, word 'n eksostektomie uitgevoer, gevolg deur chirurgiese behandeling van die wond. As 'n peptiese ulkus gekompliseer word deur osteomiëlitis, word antimikrobiese terapie, 'n eksostektomie en chirurgiese behandeling van die wond uitgevoer. Dikwels word verkorting van die Achilles-pees geopenbaar, wat lei tot bykomende vervorming van die voet en 'n toename in lasdruk op die voorvoet. Daar word getoon dat sulke pasiënte chirurgie doen om die Achilles-pees te verleng.
Terapeutiese taktieke in die postoperatiewe periode stem volledig ooreen met die hantering van 'n pasiënt met 'n akute stadium van Charcot se voet: immobilisasie, insluitend die vervaardiging van 'n IRP, dosering van die motoriese regime na genesing.
Wat is diabetiese voetsindroom
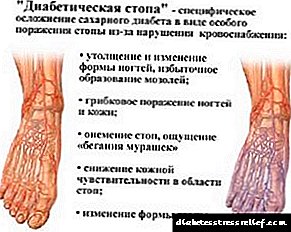
As u, u geliefde die diagnose "diabete" gehoor het, moenie wanhoop nie. Met hierdie siekte leef mense vir baie jare en dekades. Maar u moet al die aanbevelings van die dokter volg, die hoeveelheid suiker in die bloed beheer, let op u gesondheid. En natuurlik moet u nie "u kop in die sand begrawe nie": as u 'n objektiewe, kritiese blik op die werklikheid bekyk, sal u kan verstaan wat op u wag. Onthou u die gesegde: “Hy wat gewaarsku word, is gewapen”?
Diabetiese voet - 'n patologiese toestand van die voet by diabete, wat veroorsaak word deur veranderinge in perifere senuwees, bloedvate, gaan gepaard met verskillende letsels (van trofiese ulkusse, purulente nekrotiese prosesse en eindig met beenartikulêre misvormings) van die velintegumente, gewrigte en bene. Hierdie definisie van die siekte is in 1987 gegee op die WGO Genève-simposium.
Dit is belangrik om daarop te let dat die risiko van komplikasies nie bepaal word deur die tipe diabetes nie, maar wel deur die duur daarvan. Volgens die WGO is ongeveer vyftien persent van diabete met 'n 'ervaring' van vyf jaar SDS. As die "ervaring" 15-20 jaar is, is dit bykans onmoontlik om hierdie komplikasie te vermy - 90% van sulke pasiënte vind phlegmon, maagsere en absesse op hul voete.
Oorsake van die sindroom
As u met so 'n ernstige probleem soos 'n diabeetvoet te staan moes kom, moet u die oorsake van die komplikasie so vinnig moontlik identifiseer. Slegs deur dit uit te skakel, kan u verwag dat die siekte verslaan kan word (of ten minste die verloop vertraag), en dat skade aan die vel van die bene uitgeskakel kan word.
Soos reeds genoem, is voetskade by diabetes 'n redelike algemene voorkoms. Verskeie redes kan die ontwikkeling van komplikasies uitlok:
- outonome en perifere sensoriese neuropatie (diabete ly dikwels aan hierdie siekte),
- chroniese arteriële ontoereikendheid van die bene, wat dikwels gepaard gaan met aterosklerose,
- vervorming van die voete,
- verskillende beenbeserings
- 'n geskiedenis van amputasies en / of maagsere,
- sosio-sielkundige redes (in gevaar - bejaarde pasiënte),
- wat aan sommige rasse behoort,
- ongemaklik, vryf skoene,
- lang "ervaring" van diabetes.
'N Ernstige invloed op die meganisme vir die ontwikkeling van die siekte het:
- perifere neuropatie,
- letsels van die bloedvate van die bene van die pasiënt,
- sekondêre infeksie
- osteoarthropathy (gepaardgaande artikulêre letsels) op die agtergrond van skade aan die klein senuwees.
Afhangend van watter spesifieke oorsaak VDS veroorsaak het, vind verskillende veranderinge in die voetweefsel plaas. Dit is hierdie faktor in kombinasie met ander (die aard en diepte van weefselveranderings) wat die keuse van behandelingsmetodes en verdere menslike gedrag bepaal.
Tipes diabetiese voetsindroom
Let daarop dat die klassifikasie van voetskade in moderne geneeskunde deur verskillende vorms (in ooreenstemming met die idees van die wêreld mediese gemeenskap) voorgestel word:
- isgemiese vorm, gekenmerk deur 'n skending van die bloedtoevoer in die bene van die bene,
- neuropatiese vorm (albei met osteoarthropatie en daarsonder). Kan neurale weefsel beïnvloed in samehang met been of afsonderlik,
- neuro-ischemies (kombineer die tekens van albei vorme).
Voordat die behandeling voorgeskryf word, moet die dokter die vorm bepaal - hiervoor word 'n ondersoek uitgevoer en toetse voorgeskryf.

Daar is bykomende klassifikasies nodig vir 'n dokter om behandelingstaktieke te bepaal:
- sistematisering, assessering van die risiko's van maagsere, die behoefte aan amputasie,
- 'n stelsel van maagsere, met inagneming van die graad en stadium van 'n maagsweer.
Eerstens word die eksterne tekens van die diabetiese voet waargeneem, daarna word die diabeet na 'n MRS of 'n X-straal van die voete gestuur om veranderinge in interne weefsel, bene op te spoor. As die pasiënt maagsere op sy voete het, sal die spesialis 'n smeer neem en dit na die laboratorium stuur om die tipe bakterieë te bepaal en effektiewe antibiotiese terapie voor te skryf.
Vervolgens word die verhoog bepaal op grond van die Wagner-indeling (van nul tot vyfde), en behandeling word voorgeskryf.
Diabetiese voetstadia
Skade aan die voete by diabetes is 'n komplikasie wat baie vinnig kan ontwikkel. Die probleem lê ook daarin dat die voete soms hul sensitiwiteit (sensoriese neuropatie) verloor - u moet elke dag die voete ondersoek: as u die eerste veranderinge raaksien, kontak onmiddellik 'n chirurg of 'n pediater.
Afhangend van die graad, stadium, bied spesialiste verskillende terapeutiese en chirurgiese metodes aan. Dit is duidelik dat hoe gouer u die ontwikkeling van die siekte opmerk, hoe makliker sal dit wees om die vordering daarvan te stop.
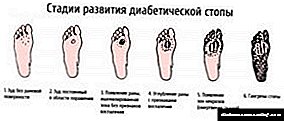
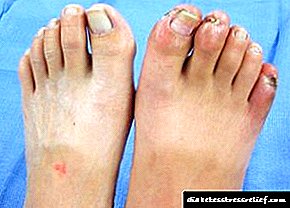
- Op hierdie stadium kan die pasiënt bleekheid van die vel opmerk, groot koring sien, voetvervorming identifiseer. Het u hierdie simptome? Raadpleeg 'n dokter - die kanse om die siekte uit te skakel is nou groter as ooit.
- As u reeds 'n ulkus aan die voet sien - dit is die eerste fase (foto's word op ons webwerf aangebied). Dit is nie te laat om na die dokter te hardloop nie.
- Teen die tyd dat die ulkus al binne die voet versprei het, wat spierweefsel en senings beïnvloed, kan ons met veiligheid sê dat die behandeling ernstig is.
- In die derde stadium lei die ulkus tot been misvorming.
- In die vierde fase begin gangreen ontwikkel. 'N Klein gebied is nog bedek, maar moenie mislei word nie - hierdie kwaal versprei baie vinnig.
- Laastens word die vyfde fase gekenmerk deur uitgebreide lokalisering van gangreen - die hele voet begin verrot, en as daar geen aksie onderneem word nie, loop die hele beenarea gevaar.
U sal op die foto's sien hoe die voet in alle fases lyk - die foto's illustreer verskillende soorte VDS. Ons webwerf bevat verskillende foto's van die voet van die diabeet - van die beginfase tot die finale. Om sulke weefselafwykings te vermy, is dit noodsaaklik om voortdurend deur 'n endokrinoloog, podiater en chirurg gemonitor te word.
Simptome en behandeling
'N Verdere probleem kan soos volg geformuleer word: die simptome is dikwels vaag met 'n diabeetvoet - as gevolg van 'n verlies aan sensitiwiteit in die onderste ledemate, kan diabete eenvoudig nie sere, skrape of snye op die voete opmerk nie.
Wil u u risiko om die siekte te ontwikkel verminder? Dit is nodig om die toestand van hul voete waar te neem. In geval van vervorming van die vel, is dit nodig om 'n professionele persoon (huisarts, ortopedis, gespesialiseerde podiater) te kontak. Daar is deesdae duidelik geverifieerde standaarde vir die behandeling van diabetes mellitus, SDS, sodat die tydige behandeling ons met 'n groot mate van waarskynlikheid kan hoop op 'n volledige genesing vir voetskade.
Diagnose
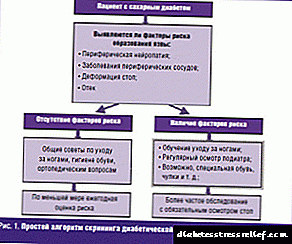
By die eerste teken van CDS moet u 'n gespesialiseerde dokter raadpleeg. Die beste uitweg is om 'n pediater te besoek. Is daar een? Maak 'n afspraak met 'n terapeut, endokrinoloog of chirurg.
Dit is goed as daar 'n diabetiese kantoor in die hospitaal is waar u gemonitor word. As u nie een het nie, moenie wanhoop nie en raak paniekerig: 'n bekwame dokter in enige van die bogenoemde aanwysings sal u toetse aanstel om die bron van die probleem te identifiseer en die toepaslike behandeling te kies.
In elk geval sal die spesialis algemene kliniese studies doen, die senuweestelsel ondersoek, bloedvloei in die bene evalueer, ulkusse ondersoek en die geaffekteerde gebiede bestraal. Met al hierdie ontledings en studies kan die dokter 'n volledige beeld van u toestand kry en voldoende terapie voorskryf.
'N Paar jaar gelede klink die diagnose van' diabetiese voet 'soos 'n sin - byna altyd is die voorkoms van 'n ulkus aan die voet van 'n diabeet voltooi deur amputasie. Vandag het die situasie dramaties verander: as die pasiënt die toestand van die voete monitor, alle voorkomende aksies uitvoer, die voorskrifte van die dokter, die bloedsuikervlakke monitor, is die prognose gunstig. Hou die toestand van die vel op die voete noukeurig dop, moenie die voorkoms van koring en koring, wonde toelaat nie. By die eerste tekens van VDS, besoek die kantoor van die profieldokter, en u kan ernstige probleme vermy.
Sonder om behoorlik aandag te gee aan die toestand van u voete, kan u die oomblik mis wanneer die siekte nog terapeuties genees kan word. Hoe kan 'n erger scenario ontwikkel? In die loopproses kan die pasiënt 'n ligte besering opdoen (byvoorbeeld, vryf van skoene). Onvoldoende bloedsomloop in die voet sal lei tot die voorkoms van 'n ulkus, wat eers die sagte weefsel beïnvloed, en dan die bene, al hoe meer sal groei. Die infeksie versprei baie vinnig, en die risiko bestaan dat die voet geamputeer moet word.
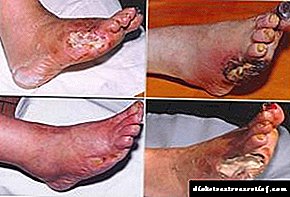
Nat gangreen
Diabetiese voet gangreen kan droog of nat wees. As droë gangreen nie die lewe van die pasiënt bedreig nie (dit strek gewoonlik tot by die tone en amputasie word gedoen, eerder vir kosmetiese doeleindes), dan lei nat tot katastrofiese gevolge: nekrose met gangreen van die voet gaan gepaard met die voorkoms van ontbindingsprodukte wat die liggaam vergiftig, wat lei tot bloedvergiftiging dit kan dodelik wees. Behandeling vir nat gangreen behels amputasie van die aangetaste orgaan en antibiotiese terapie. In veral gevorderde gevalle word dokters gedwing om nie net die voet nie, maar ook die been op die knie en selfs die bene te amputeer.
Voorbehoedende voetdiabeet

Die beste manier om enige siekte te behandel, is om dit te voorkom. SDS was geen uitsondering nie. As u nie 'n gereelde gas van die chirurg se kantoor wil word nie, neem dan voorsorgmaatreëls, en u sal miskien nooit weet hoe dit is om voetsere in diabetes te behandel nie.
Die belangrikste reël is om te bepaal of u die risiko loop om VDS te ontwikkel. As u met neuropatie gediagnoseer word, word aterosklerotiese letsels van die bene van die bene waargeneem, as die spesialis vernietigende veranderinge in die voete, nierprobleme as gevolg van suikersiekte aan die lig gebring het, as u 'n skerp gesigskerpte het, of 'n geskiedenis van siektes in die ledemaat het, is die risiko ongelukkig SDS.
Neem hierdie inligting net in ag en raak betrokke by voorkoming van siektes. Kontak 'n spesialis, hy sal u leer om u bloedsuiker op te spoor en te beheer (met behulp van diëte, insulien, die gebruik van suikerverlagende medisyne), kies programme met 'n optimale liggaamlike aktiwiteit, bepaal die modus van die dag. Let op die keuse van alledaagse skoene - dit is beter om skoene in 'n spesiale ortopediese werkswinkel te bestel.
Diabetes pedikuur
Pedikure vir diabeetvoet word eksklusief sonder bewering getoon - enige, selfs geringe snitte, kan lei tot rampspoedige gevolge. Die maksimum wat 'n salonmeester vir u kan doen, is om die toonnaels (spykerlêer) te vorm, die spykerplate met vernis te bedek, dooie velareas te verwyder, koring met puimsteen of 'n kosmetiese lêer.
Kenmerke van voethigiëne vir 'n diabeet
Die vel van die voete moet altyd in 'n skoon, droë toestand gehou word. Was u voete daagliks, let op die gapings tussen u vingers en vee dit baie liggies met 'n badhanddoek af. Verander daagliks sokkies en kouse, beheer die temperatuur van die onderste ledemate (vermy oorverhitting en hipotermie). Moenie lui om die voete elke dag te inspekteer om betyds 'n kraak, krap, sny of enige ander skade op te let nie.
Behandelingsmetodes
Die tydige verwysing na 'n spesialis sal nie net die ontwikkeling van CDS stop nie, maar ook die pasiënt genees. Volksremiddels in die behandeling van diabeetvoet help nie (dit kan selfs kwaad doen) - slegs dwelmbehandeling wat korrek uitgevoer word, bereik die gewenste resultaat.
- Was, salf. In die vroeë stadium sal verbande en salf help: die dokter sal dooie weefsel verwyder, wat die verspreiding van infeksie sal voorkom, en die wond met sout of ligte antiseptika was. Die spesialis sal ook beslis antibiotika voorskryf wat die verspreiding van infeksies voorkom - dit sal lank geneem moet word.
- Chirurgie. Die chirurg kan verskillende chirurgiese maatreëls voorstel: byvoorbeeld dreinering gevolg deur die skoonmaak van die maagsere. As die pasiënt swak bene het, moet dit verwyder word. Plastiese chirurgie en shunting word soms aangedui. En die mees ekstreme geval, toe die pasiënt baie laat draai en die been nie meer gered kan word nie, word amputasie van die voet aangedui.
- Verligting, uitgedruk in die behandeling van gelyktydige siektes, lewer ook 'n belangrike bydrae tot die uitskakeling van SDS. Spesialiste let veral op die behandeling van lewersiektes, kwaadaardige gewasse, en dit is ook nodig om wanvoeding en depressiewe toestande by pasiënte reg te stel - dit is faktore wat die genesingstempo van maagsere vertraag en die risiko van gangreen verhoog. Dokters onthou: terapie moet nie net effektief wees nie, maar dit moet gemaklik wees.
- Loop van die lemme. Konstante druk op maagsere lei tot probleme om wonde te genees. Ongelukkig het die ledemate by baie diabete 'n verminderde sensitiwiteit, dus is die las op die bene dikwels die vereiste grense. Dokters beveel aan dat die pasiënt tyd spandeer, en u moet ook buiteskoene vermy.
- Bloedsuikerbeheer. As u die norm in hierdie parameter oorskry, vertraag dit nie net die genesingsproses van maagsere nie, maar dit lok ook die voorkoms van nuwes uit. Die dokter sal die regte dosis insulien kies en veilige hipoglykemiese middels voorskryf.
Onthou, SDS is nie 'n rede tot wanhoop nie. Volg die aanbevelings, sien u dokter, en die kans dat hierdie artikel die enigste herinnering aan DS sal wees, sal aansienlik toeneem.