Wat is die susterproses vir diabetes?
Verpleegkunde met diabetes. Diabetes mellitus is 'n chroniese siekte wat gekenmerk word deur 'n skending van die produksie of werking van insulien en lei tot 'n skending van alle vorme van metabolisme en veral die koolhidraatmetabolisme. WIE klassifikasie van diabetes in 1980:
1. Insulienafhanklike tipe - 1 tipe.
2. Nie-insulien-onafhanklike tipe - tipe 2.
Tipe 1-diabetes mellitus kom meer gereeld voor by jong mense, tipe 2-diabetes mellitus by middeljarige en ouer mense.
In diabetes mellitus is die oorsake en risikofaktore so nou verweef dat dit soms moeilik is om tussen hulle te onderskei. Een van die belangrikste risikofaktore is 'n oorerflike geneigdheid (oorerflike tipe 2-diabetes mellitus is ongunstiger), vetsug, ongebalanseerde voeding, spanning, pankreas siektes en giftige stowwe speel ook 'n belangrike rol. veral alkohol, siektes van ander endokriene organe.
Stadiums van diabetes:
Fase 1 - prediabetes - 'n toestand van predisponering vir diabetes.
Risikogroep:
- Persone met swaar oorerflikheid.
- Vroue wat 'n lewende of dooie kind met 'n liggaamsgewig van meer as 4,5 kg gebaar het.
- Persone wat aan vetsug en aterosklerose ly.
Fase 2 - latente suikersiekte - is asimptomaties; die vasende glukosevlakke is normaal - 3,3-5,5 mmol / L (volgens sommige skrywers, tot 6,6 mmol / L). Latente diabetes kan opgespoor word deur 'n glukosetoleransietoets, wanneer die pasiënt, na die neem van 50 g glukose opgelos in 200 ml water, 'n toename in bloedsuiker het: na 1 uur bo 9,99 mmol / l. en na 2 uur meer as 7,15 mmol / L.
Fase 3 - ooglopende diabetes - die volgende simptome is kenmerkend: dors, poliurie, verhoogde eetlus, gewigsverlies, vel jeuk (veral in die perineum), swakheid, moegheid. In 'n bloedtoets is 'n verhoogde glukose-inhoud ook moontlik, urineglukose word uitgeskei.
Met die ontwikkeling van komplikasies wat verband hou met skade aan die vate van die sentrale senuweestelsel. fundus. niere, hart, onderste ledemate, simptome van skade aan die ooreenstemmende organe en stelsels verbind.
Verpleegkunde met diabetes:
Pasiëntprobleme:
A. Bestaande (teenwoordig):
- dors
- poliurie:
- vel jeuk. droë vel:
- verhoogde eetlus,
- gewigsverlies
- swakheid, moegheid, verminderde gesigskerpte,
- hartpyn
- pyn in die onderste ledemate,
- die behoefte om voortdurend 'n dieet te volg,
- die behoefte aan deurlopende toediening van insulien of die neem van antidiabetiese middels (maninil, diabetes, amaryl, ens.)
Gebrek aan kennis oor:
- die kern van die siekte en die oorsake daarvan,
- dieetterapie,
- selfhulp met hipoglukemie,
- voetversorging
- berekening van broodeenhede en die opstel van 'n spyskaart,
- met behulp van die meter,
- komplikasies van diabetes (koma en diabetiese angiopatie) en selfhelp met koma.
B. Potensiaal:
Ontwikkelingsrisiko:
- promatomaat en koma:
- gangreen van die onderste ledemate,
- akute miokardiale infarksie,
- chroniese nierversaking,
- katarakte en diabetiese retinopatie met gesiggestremdheid,
- sekondêre infeksies, pustulêre velsiektes,
- komplikasies as gevolg van insulienterapie,
- stadige genesing van wonde, insluitend na-operatiewe.
Aanvanklike versameling van eksamens:
Die pasiënt ondervra oor:
- voldoening aan die dieet (fisiologies of dieet nr. 9), rakende die dieet,
- fisieke aktiwiteit gedurende die dag,
- deurlopende behandeling:
- insulienterapie (naam van insulien, dosis, duur van die aksie, behandeling)
- antidiabetiese tablette (naam, dosis, kenmerke van toediening, verdraagsaamheid),
- Voorskrifstudies van bloed- en urientoetse vir glukose en ondersoek deur 'n endokrinoloog,
- die pasiënt het 'n glukometer, die vermoë om dit te gebruik,
- die vermoë om die tabel met broodeenhede te gebruik en 'n spyskaart vir broodeenhede te maak,
- die vermoë om 'n insulienspuit en 'n spuitpen te gebruik,
- kennis van plekke en tegnieke om insulien toe te dien, voorkoming van komplikasies (hipoglukemie en lipodystrofie op inspuitplekke),
- 'n dagboek hou van waarnemings van 'n pasiënt met diabetes mellitus:
- 'n besoek aan die huidige en huidige "School of Diabetic",
- ontwikkeling in die verlede van hipoglykemiese en hiperglikemiese koma, die oorsake en simptome daarvan,
- die vermoë om selfhulp te verleen,
- die pasiënt het 'n 'Diabetiese paspoort' of 'Diabetiese besoekskaart',
- 'n oorerflike geneigdheid tot diabetes),
- gepaardgaande siektes (siektes van die pankreas, ander endokriene organe, vetsug),
- pasiëntklagtes ten tyde van die ondersoek.
Pasiëntondersoek:
- kleur, vog van die vel, die teenwoordigheid van skrape:
- bepaling van liggaamsgewig:
- meting van bloeddruk,
- bepaling van die polsslag op die radiale arterie en die are van die agtervoet.
Verpleegintervensies, insluitend werk met die gesin van die pasiënt:
1. Voer 'n gesprek met die pasiënt en sy familielede oor die voedingsfunksies, afhangende van die tipe diabetes mellitus, dieet. Gee 'n paar voorbeelde vir 'n dag vir 'n pasiënt met tipe 2-diabetes.
2. Om die pasiënt te oortuig dat 'n stelsel 'n dieet moet volg wat deur 'n dokter voorgeskryf is.
3. Om die pasiënt te oortuig van die behoefte aan fisieke aktiwiteite wat deur die dokter aanbeveel word.
4. Hou 'n gesprek oor die oorsake, aard van die siekte en die komplikasies daarvan.
5. Stel die pasiënt in kennis oor insulienterapie (soorte insulien. Die begin en duur van die werking daarvan, verband met voedselinname. Bergingsfunksies, newe-effekte, soorte insulien spuite en spuitpenne).
6. Verseker die toediening van insulien betyds en die toediening van antidiabetiese middels.
7. Om te beheer:
- toestand van die vel,
- liggaamsgewig:
- polsslag en bloeddruk,
- polsslag op die are van die agterste voet,
- nakoming van dieet en dieet, oordrag na die pasiënt van sy geliefdes,
- beveel aan dat glukose in die bloed en urine konstant gemonitor word.
8. Om die pasiënt te oortuig van die behoefte aan konstante monitering deur 'n endokrinoloog, hou 'n dagboek vir monitering, wat aanduidings is van bloedglukose, urine, bloeddruk, kos wat per dag geëet word, terapie ontvang word, veranderinge in welstand.
9. Beveel periodieke ondersoeke aan deur 'n oogarts, chirurg, kardioloog, nefroloog.
10. Beveel klasse aan by die School of Diabetics.
11. Lig die pasiënt in oor die oorsake en simptome van hipoglukemie, koma.
12. Om die pasiënt te oortuig van die behoefte aan 'n effense agteruitgang in die gesondheid en bloedtellings, moet u onmiddellik 'n endokrinoloog kontak.
13. Leer die pasiënt en sy familielede op:
- berekening van broodeenhede,
- die opstel van 'n spyskaart vir die aantal broodeenhede per dag, die stel en onderhuidse toediening van insulien met 'n insulienspuit,
- reëls vir voetversorging,
- selfhulp met hipoglukemie bied,
- meting van bloeddruk.
Noodtoestande vir diabetes:
A. Hipoglykemiese toestand. Hipoglykemiese koma.
redes:
- 'n Oordosis insulien of antidiabetiese tablette.
- Gebrek aan koolhidrate in die dieet.
- Onvoldoende voedselinname of oorslaan van voedselinname na insulien toediening.
- Beduidende fisieke aktiwiteit.
Hipoglykemiese toestande word gemanifesteer deur 'n gevoel van honger, sweet, bewende ledemate, ernstige swakheid.As hierdie toestand nie gestaak word nie, sal die simptome van hipoglisemie toeneem: bewing sal toeneem, verwarring in gedagtes, hoofpyn, duiseligheid, dubbele sig, algemene angs, vrees, aggressiewe gedrag en die pasiënt sal in 'n koma verval met bewussyn en stuiptrekkings.
Simptome van hipoglikemiese koma: die pasiënt is bewusteloos, bleek, daar is geen reuk van asetoon uit die mond nie. die vel is klam, oorvloedige koue sweet, spiertonus verhoog, asemhaling vry. bloeddruk en polsslag word nie verander nie, die toon van die oogballe word nie verander nie. In 'n bloedtoets is die suiker vlak onder 3,3 mmol / L. daar is geen suiker in die urine nie.
Selfhulp met 'n hipoglisemiese toestand:
Dit word aanbeveel dat u tydens die eerste simptome van hipoglukemie 4-5 stukke suiker eet, warm soet tee drink, of 10 glukosetablette van 0,1 g elk neem, of 2-3 ampulle van 40% glukose drink, of 'n paar lekkers eet (karamel is beter ).
Noodhulp vir hipoglisemiese toestand:
- Bel 'n dokter.
- Bel 'n laboratoriumassistent.
- Gee die pasiënt 'n stabiele syposisie.
- Sit 2 stukke suiker op die wang waarop die pasiënt lê.
- Bied intraveneuse toegang.
Berei medisyne voor:
40 en 5% glukose-oplossing. 0,9% natriumchloriedoplossing, prednison (amp.), Hydrocortisone (amp.), Glucagon (amp.).
B. Hiperglykemiese (diabetiese, ketoasidotiese) koma.
redes:
- Onvoldoende dosis insulien.
- Skending van die dieet (hoë koolhidraatinhoud in voedsel).
- Aansteeklike siektes.
- Spanning.
- Swangerskap.
- Beserings.
- Chirurgie.
Harbingers: verhoogde dors, polyuria. braking, verlies van eetlus, vaag visie, buitengewone ernstige slaperigheid, prikkelbaarheid is moontlik.
Simptome van koma: bewussyn is afwesig, die reuk van asetoon uit die mond, hiperemie en droogheid van die vel, raserige diep asemhaling, verminderde spiertonus - “sagte” oogballe. Polsagtige, bloeddruk verlaag. By die ontleding van bloed - hiperglykemie, in die ontleding van urine - glukosurie, ketoonliggame en asetoon.
As daar voorgangers van koma is, kontak onmiddellik 'n endokrinoloog of skakel hom tuis. Met tekens van hiperglikemiese koma, 'n dringende noodoproep.
Noodhulp:
- Bel 'n dokter.
- Om die pasiënt 'n stabiele syposisie te gee (voorkoming van terugtrekking van die tong, aspirasie, verstikking).
- Neem urine met 'n kateter vir vinnige diagnose van suiker en asetoon.
- Bied intraveneuse toegang.
Berei medisyne voor:
- kortwerkende insulien - aktropied (fl.),
- 0,9% natriumchloriedoplossing (fl.), 5% glukoseoplossing (fl.),
- hartglikosiede, vaskulêre middels.
Die deelname van 'n verpleegster aan die diagnostiese proses van pasiënte met diabetes
Eerstens, wat is die verpleegproses? Dit is 'n wetenskaplik en medies goeie tegnologie vir pasiëntsorg. Die doel daarvan is om die lewensgehalte van die pasiënt te verbeter en te help om 'n oplossing te vind, bestaande sowel as in die toekoms. Op grond hiervan word sekere take opgestel.
Verpleegkundiges help in die eerste fase om 'n volledige beeld van die ontwikkeling van die siekte saam te stel. Sy moet 'n eie geskiedenis van die siekte hê, waarin alle toetse gedoen word en haar eie gevolgtrekkings en waarnemings oor die gesondheid van die pasiënt aangeteken word.
In die tweede fase word 'n diagnose gemaak, wat nie net die bestaande, voor die hand liggende probleme van die pasiënt in ag moet neem nie, maar ook die probleme wat in die toekoms mag ontstaan. In die eerste plek moet u natuurlik reageer op die simptome en manifestasies van die siekte wat die gevaarlikste is vir die lewe van die pasiënt. Daar moet in gedagte gehou word dat die verpleegkundige die reeks probleme moet bepaal wat probleme in die lewe van die pasiënt kan meebring. Dit sluit nie net mediese aktiwiteite in nie, maar ook voorkomende, sielkundige en werk met familielede.
In die derde fase word al die inligting wat ontvang is, gesistematiseer en die verpleegkundige het sekere doelstellings, nie net op kort termyn nie, maar ook ontwerp vir 'n lang periode. Dit alles word in die aksieplan vermeld en word in die geskiedenis van die pasiënt aangeteken.
In die vierde stadium tree die verpleegster op volgens die ontwikkelde plan en voer hy uitgebreide maatreëls uit wat daarop gemik is om die toestand van die pasiënt te verbeter.
In die vyfde stadium bepaal die dinamika van die ontwikkeling van die siekte en die positiewe veranderinge wat in die toestand van die pasiënt plaasgevind het, die effektiwiteit van die verpleegproses. Elke soort verpleegsteraktiwiteit kan aan elke pasiënt toegeken word. Die eerste is wanneer die suster onder konstante toesig van 'n dokter werk en al sy instruksies volg. Tweedens is daar 'n interaksie tussen die verpleegster en die dokter, dit wil sê hulle werk saam en koördineer al die prosesse voorlopig. Derdens, onafhanklike verpleegintervensie, dit wil sê hierdie mediese werker tree onafhanklik op en verleen op die oomblik die nodige hulp sonder die toestemming van die dokter.
Watter soort verpleegproses ook al behoort, dit moet altyd in volle beheer wees en die ontwikkeling van die proses voorsien. Ongeag of sy onder die leiding van 'n dokter werk of dat alles onafhanklik gedoen word, die mediese dokter is 100% verantwoordelik vir die lewe en gesondheid van die pasiënt. Dit is 'n ernstige verantwoordelikheid.
Soos hierbo geskryf is, los verpleegkundiges baie probleme van pasiënte op en help hulle om aan te pas by die "realiteite van hul huidige lewe." Dit sluit die samestelling van die spyskaart in, en primêre inligting oor die berekening van XE, koolhidrate en kalorieë, en kommunikasie met familielede om hulle te leer hoe om die pasiënt te help. As die diabeet insulienafhanklik is, val 'n lesing oor inspuitings, die medisyne wat gebruik word en die korrekte toediening ook op hul skouers. Die dokter kies die daaglikse tarief; die verpleegster wys net waar om die inspuitings te plaas en hoe om die medisyne te kry.
Die sustersproses in diabetes speel 'n groot rol. Die verpleegster is immers die persoon met wie jy net kan gesels, ondersteuning vind en raadpleeg. Almal van hulle is 'n bietjie sielkundiges wat help om hierdie siekte te aanvaar, leer hoe om 'n volle lewe te lei en te vertel watter soort fisiese aktiwiteit gedoen moet word. Dus is hul rol soms selfs belangriker as 'n dokter wat bloot medikasie voorskryf.
Dus sal ons die susterproses met diabetes kenmerk:
A. Bestaande (teenwoordig):
- vel jeuk. droë vel:
- swakheid, moegheid, verminderde gesigskerpte,
- pyn in die onderste ledemate,
- die behoefte om voortdurend 'n dieet te volg,
- die behoefte aan deurlopende toediening van insulien of die neem van antidiabetiese middels (maninil, diabetes, amaryl, ens.)
Gebrek aan kennis oor:
- die kern van die siekte en die oorsake daarvan,
- selfhulp met hipoglukemie,
- voetversorging
- berekening van broodeenhede en die opstel van 'n spyskaart,
- komplikasies van diabetes (koma en diabetiese angiopatie) en selfhelp met koma.
- promatomaat en koma:
- gangreen van die onderste ledemate,
- akute miokardiale infarksie,
- chroniese nierversaking,
- katarakte en diabetiese retinopatie met gesiggestremdheid,
- sekondêre infeksies, pustulêre velsiektes,
- komplikasies as gevolg van insulienterapie,
- stadige genesing van wonde, insluitend na-operatiewe.
Inligtingsversameling by die aanvanklike eksamen:
Die pasiënt ondervra oor:
- voldoening aan die dieet (fisiologies of dieet nr. 9), rakende die dieet,
- fisieke aktiwiteit gedurende die dag,
- insulienterapie (naam van insulien, dosis, duur van die aksie, behandeling)
- antidiabetiese tablette (naam, dosis, kenmerke van toediening, verdraagsaamheid),
- Voorskrifstudies van bloed- en urientoetse vir glukose en ondersoek deur 'n endokrinoloog,
- die pasiënt het 'n glukometer, die vermoë om dit te gebruik,
- die vermoë om die tabel met broodeenhede te gebruik en 'n spyskaart vir broodeenhede te maak,
- die vermoë om 'n insulienspuit en 'n spuitpen te gebruik,
- kennis van plekke en tegnieke om insulien toe te dien, voorkoming van komplikasies (hipoglukemie en lipodystrofie op inspuitplekke),
- 'n dagboek hou van waarnemings van 'n pasiënt met diabetes mellitus:
- 'n besoek aan die verlede en die huidige "School of Diabetics",
- ontwikkeling in die verlede van hipoglykemiese en hiperglikemiese koma, die oorsake en simptome daarvan,
- selfhelpvaardighede,
- die pasiënt het 'n 'Diabetiese paspoort' of 'Diabetiese besoekskaart',
- 'n oorerflike geneigdheid tot diabetes),
- gepaardgaande siektes (siektes van die pankreas, ander endokriene organe, vetsug),
- pasiëntklagtes ten tyde van die ondersoek.
- kleur, vog van die vel, die teenwoordigheid van skrape:
- bepaling van liggaamsgewig:
- meting van bloeddruk,
- bepaling van die polsslag op die radiale arterie en die are van die agtervoet.
Verpleegintervensies, insluitend werk met die gesin van die pasiënt:
1. Voer 'n gesprek met die pasiënt en sy familielede oor die voedingsfunksies, afhangende van die tipe diabetes mellitus, dieet. Gee 'n paar voorbeelde vir 'n dag vir 'n pasiënt met tipe 2-diabetes.
2. Om die pasiënt te oortuig dat 'n stelsel 'n dieet moet volg wat deur 'n dokter voorgeskryf is.
3. Om die pasiënt te oortuig van die behoefte aan fisieke aktiwiteite wat deur die dokter aanbeveel word.
4. Hou 'n gesprek oor die oorsake, aard van die siekte en die komplikasies daarvan.
5. Stel die pasiënt in kennis oor insulienterapie (soorte insulien. Die begin en duur van die werking daarvan, verband met voedselinname. Bergingsfunksies, newe-effekte, soorte insulien spuite en spuitpenne).
6. Verseker die toediening van insulien betyds en die toediening van antidiabetiese middels.
- toestand van die vel,
- polsslag en bloeddruk,
- polsslag op die are van die agterste voet,
- voldoening aan die dieet en dieet, oordrag aan die pasiënt van sy familielede, - beveel aan dat glukose in die bloed en urine konstant gemonitor word.
8. Om die pasiënt te oortuig van die behoefte aan konstante monitering deur 'n endokrinoloog, hou 'n dagboek vir monitering, wat aanduidings is van bloedglukose, urine, bloeddruk, kos wat per dag geëet word, terapie ontvang word, veranderinge in welstand.
9. Beveel periodieke ondersoeke aan deur 'n oogarts, chirurg, kardioloog, nefroloog.
10. Beveel klasse aan by die School of Diabetics.
11. Lig die pasiënt in oor die oorsake en simptome van hipoglukemie, koma.
12. Om die pasiënt te oortuig van die behoefte aan 'n effense agteruitgang in die gesondheid en bloedtellings, moet u onmiddellik 'n endokrinoloog kontak.
13. Leer die pasiënt en sy familielede op:
- berekening van broodeenhede,
- die opstel van 'n spyskaart vir die aantal broodeenhede per dag, die stel en onderhuidse toediening van insulien met 'n insulienspuit,
- reëls vir voetversorging,
- selfhulp bied met hipoglukemie,
- meting van bloeddruk.
Noodtoestande vir diabetes:
A. Hipoglykemiese toestand. Hipoglykemiese koma.
- 'n Oordosis insulien of antidiabetiese tablette.
- Gebrek aan koolhidrate in die dieet.
- Onvoldoende voedselinname of oorslaan van voedselinname na insulien toediening.
- Beduidende fisieke aktiwiteit.
Hipoglykemiese toestande word gemanifesteer deur 'n gevoel van honger, sweet, bewende ledemate, ernstige swakheid. As hierdie toestand nie gestaak word nie, sal die simptome van hipoglisemie toeneem: bewing sal toeneem, verwarring in gedagtes, hoofpyn, duiseligheid, dubbele sig, algemene angs, vrees, aggressiewe gedrag en die pasiënt sal in 'n koma verval met bewussyn en stuiptrekkings.
Simptome van hipoglikemiese koma: die pasiënt is bewusteloos, bleek, daar is geen reuk van asetoon uit die mond nie. die vel is klam, oorvloedige koue sweet, spiertonus verhoog, asemhaling vry.bloeddruk en polsslag word nie verander nie, die toon van die oogballe word nie verander nie. In 'n bloedtoets is die suiker vlak onder 3,3 mmol / L. daar is geen suiker in die urine nie.
Selfhulp met 'n hipoglisemiese toestand:
Dit word aanbeveel dat u tydens die eerste simptome van hipoglukemie 4-5 stukke suiker eet, warm soet tee drink, of 10 glukosetablette van 0,1 g elk neem, of 2-3 ampulle van 40% glukose drink, of 'n paar lekkers eet (karamel is beter ).
Noodhulp vir hipoglisemiese toestand:
- Gee die pasiënt 'n stabiele syposisie.
- Sit 2 stukke suiker op die wang waarop die pasiënt lê.
- Bied intraveneuse toegang.
40 en 5% glukose-oplossing. 0,9% natriumchloriedoplossing, prednison (amp.), Hydrocortisone (amp.), Glucagon (amp.).
B. Hiperglykemiese (diabetiese, ketoasidotiese) koma.
- Onvoldoende dosis insulien.
- Skending van die dieet (hoë koolhidraatinhoud in voedsel).
Harbingers: verhoogde dors, polyuria. braking, verlies van eetlus, vaag visie, buitengewone ernstige slaperigheid, prikkelbaarheid is moontlik.
Simptome van koma: afwesig bewussyn, reuk van asetoon uit die mond, hiperemie en droë vel, raserige diep asemhaling, verminderde spiertonus - "sagte" oogballe. Polsagtige, bloeddruk verlaag. By die ontleding van bloed - hiperglykemie, in die ontleding van urine - glukosurie, ketoonliggame en asetoon.
As daar voorgangers van koma is, kontak onmiddellik 'n endokrinoloog of skakel hom tuis. Met tekens van hiperglikemiese koma, 'n dringende noodoproep.
- Om die pasiënt 'n stabiele syposisie te gee (voorkoming van terugtrekking van die tong, aspirasie, verstikking).
- Neem urine met 'n kateter vir vinnige diagnose van suiker en asetoon.
- Bied intraveneuse toegang.
- kortwerkende insulien - aktropied (fl.),
- 0,9% natriumchloriedoplossing (fl.), 5% glukoseoplossing (fl.),
- hartglikosiede, vaskulêre middels.
pre-mediese hipoglisemies by diabetes verpleeg
Moontlike skending van behoeftes.
Daar is (stomatitis, dieetbeperkings).
Om te drink (dors, gebrek aan vloeistof).
Asem (ketoasidotiese koma).
Uitskeiding (nierskade).
Seksuele dryf (impotensie).
Om skoon te wees (pustulêre siektes, trofiese afwykings van die vel).
Handhaaf die toestand (komplikasies, dekompensasie).
Aantrek, uittrek (koma).
Handhaaf temperatuur (aansteeklike komplikasies).
Slaap, rus (ontbinding).
Beweeg (diabetiese voet, ander komplikasies).
Kommunikeer (hospitalisasie, gesiggestremdheid, ens.).
Sukses behaal, harmonie.
Lewenswaardes het (depressie, vrees, 'n gebrek aan aanpassing by die siekte as gevolg van die erns van die siekte en die ontwikkeling van komplikasies).
Speel, studeer, werk (gestremdheid, lewenstylveranderings).
Tipes en vorme van diabetes mellitus, die simptome en tekens daarvan. Die aard, oorsake en faktore van die ontwikkeling van die siekte. Noodsorg vir diabetiese koma. Diagnose, voorkoming en behandeling van die siekte. Pasiënt versorging optrede.
| opskrif | medisyne |
| oog | kwartaalvraestel |
| taal | Russiese |
| Datum bygevoeg | 21.11.2012 |
Diabetes mellitus is 'n groep metaboliese (metaboliese) siektes wat gekenmerk word deur hiperglikemie, wat die gevolg is van defekte in insulienafskeiding, die effek van insulien, of albei hierdie faktore. Die voorkoms van diabetes neem voortdurend toe. In geïndustrialiseerde lande is dit 6-7% van die totale bevolking. Diabetes mellitus neem die derde plek in ná kardiovaskulêre en onkologiese siektes.
Diabetes mellitus is 'n wêreldwye mediese, sosiale en humanitêre probleem uit die 21ste eeu wat die hele wêreldgemeenskap vandag beïnvloed het. Twintig jaar gelede was die getal mense wêreldwyd wat met diabetes gediagnoseer is, nie meer as 30 miljoen nie. Gedurende die leeftyd van een generasie het die voorkoms van diabetes dramaties toegeneem.Vandag het diabetes meer as 285 miljoen mense, en teen 2025, volgens die voorspelling van die International Federation of Diabetes (MFD), sal hul getal toeneem tot 438 miljoen. Boonop word diabetes geleidelik jonger, wat al hoe meer mense in die werkende ouderdom beïnvloed.
Diabetes mellitus is 'n ernstige chroniese progressiewe siekte wat mediese aandag benodig gedurende die lewe van die pasiënt en een van die hoofoorsake van voortydige sterftes is. Volgens die Wêreldgesondheidsorganisasie (WGO) sterf elke tien sekondes ter wêreld 1 pasiënt met diabetes, dit wil sê ongeveer 4 miljoen pasiënte sterf elke jaar - meer as aan vigs en hepatitis.
Diabetes word gekenmerk deur die ontwikkeling van ernstige komplikasies: hart- en nierversaking, sigverlies, gangreen van die onderste ledemate. Sterftes as gevolg van hartsiektes en beroertes by pasiënte met diabetes is 2-3 keer, nierskade is 12 tot 15 keer, blindheid is tien keer, amputasie van die onderste ledemate is amper 20 keer meer geneig as onder die algemene bevolking.
In Desember 2006 het die Verenigde Nasies spesiale resolusie No. 61/225 aangeneem oor diabetes mellitus, wat diabetes erken as 'n ernstige chroniese siekte wat 'n ernstige bedreiging inhou, nie net vir die welstand van individue nie, maar ook vir die ekonomiese en sosiale welstand van state en die hele wêreldgemeenskap.
Diabetes is 'n buitengewoon duur siekte. Direkte koste in die stryd teen diabetes en die komplikasies daarvan in ontwikkelde lande is ten minste 10-15% van die gesondheidsbegrotings. Terselfdertyd gaan 80% van die koste vir die stryd teen komplikasies met diabetes.
'N Stelselmatige benadering tot die stryd teen diabetes is 'n kenmerk van die Russiese beleid oor openbare gesondheid. Die situasie is egter van so 'n aard dat die toename in morbiditeit in Rusland sowel as in die wêreld as geheel vandag voor alle maatreëls getref word.
Amptelik is ongeveer 3 miljoen pasiënte amptelik in die land geregistreer, maar volgens die resultate van kontrole en epidemiologiese studies is hul getal nie minder nie as 9-10 miljoen. Dit beteken dat daar vir een geïdentifiseerde pasiënt 3-4 onopgemerk is. Daarbenewens is ongeveer 6 miljoen Russe in 'n toestand van prediabetes.
Volgens kenners word jaarliks ongeveer 280 miljard roebels bestee aan die stryd teen diabetes in Rusland. Hierdie bedrag is ongeveer 15% van die totale gesondheidsbegroting.
Verpleegkunde met diabetes.
Verpleegkunde met diabetes.
Bestudeer die verpleegproses in diabetes.
Om hierdie navorsingsdoelwit te bereik, is dit nodig om die volgende te bestudeer:
Etiologie en predisponerende faktore van diabetes,
· Die kliniese beeld en kenmerke van die diagnose van diabetes,
· Beginsels van primêre sorg vir diabetes,
· Opmetingsmetodes en voorbereiding daarvoor,
· Die beginsels van behandeling en voorkoming van hierdie siekte (manipulasies uitgevoer deur 'n verpleegster).
Om hierdie navorsingsdoelwit te bereik, is dit nodig om:
· Twee gevalle wat die taktiek van 'n verpleegster in die implementering van die verpleegproses by pasiënte met hierdie patologie illustreer,
· Die belangrikste resultate van die ondersoek en behandeling van die beskrewe pasiënte in die hospitaal is noodsaaklik om die lys van verpleegintervensies in te vul
· Wetenskaplike en teoretiese analise van mediese literatuur oor hierdie onderwerp,
· Empiriese - waarneming, addisionele navorsingsmetodes:
- organisatoriese (vergelykende, geïntegreerde) metode,
- subjektiewe metode van kliniese ondersoek van 'n pasiënt (geskiedenis neem),
- objektiewe metodes om die pasiënt te ondersoek (fisiek, instrumenteel, laboratorium),
· Biografies (ontleding van anamnestiese inligting, die bestudering van mediese dokumentasie),
Die praktiese waarde van die kursuswerk:
'N Gedetailleerde openbaarmaking van materiaal oor hierdie onderwerp sal die kwaliteit van verpleegsorg verbeter.
siekte koma siekte
1. SUIKERDIABETE
'N Siekte wat veroorsaak word deur absolute of relatiewe gebrek aan insulien in die liggaam en word gekenmerk in verband met hierdie skending van alle vorme van metabolisme en hoofsaaklik koolhidraatmetabolisme.
Daar is twee soorte diabetes:
insulienafhanklike (tipe I-diabetes) NIDDM,
nie-insulienafhanklike (tipe II-diabetes) IDDM
Tipe I-diabetes mellitus ontwikkel meer gereeld by jong mense, en tipe II-diabetes by ouer mense.
Diabetes mellitus kom meestal voor as gevolg van relatiewe tekort aan insulien, minder gereeld absoluut.
Die belangrikste rede vir die ontwikkeling van insulienafhanklike diabetes mellitus is die organiese of funksionele skade van die b-selle van die eilandapparaat van die pankreas, wat lei tot onvoldoende sintese van insulien. Hierdie gebrek kan voorkom na reseksie van die pankreas, wat met vaskulêre sklerose en virale skade aan die pankreas, pankreatitis, ná geestelike trauma, die gebruik van produkte bevat wat giftige stowwe bevat wat direk b-selle beïnvloed, ens. Tipe II-diabetes - nie-insulienafhanklik - kan wees word veroorsaak deur 'n verandering in die funksie (hiperfunksie) van ander endokriene kliere wat hormone produseer wat 'n teenaangedrewe eienskap het. Hierdie groep bevat hormone van die byniere korteks, skildklier, pituïtêre hormone (tirotropies, groeihormoon, kortikotropies), glukagon. Diabetes van hierdie tipe kan ontwikkel by lewersiektes as dit begin produseer in oormaat insulien - 'n insulien-remmer (vernietiger). Die belangrikste oorsake van die ontwikkeling van nie-insulienafhanklike diabetes mellitus is vetsug en die metaboliese versteurings daarvan. Mense met vetsug ontwikkel 7-10 keer meer gereeld diabetes mellitus as mense met normale liggaamsgewig.
In die patogenese van diabetes mellitus word twee hoofskakels onderskei:
1. onvoldoende produksie van insulien deur die endokriene selle van die pankreas,
2. oortreding van die interaksie van insulien met selle van die liggaamsweefsel as gevolg van 'n verandering in die struktuur of 'n afname in die aantal spesifieke reseptore vir insulien, 'n verandering in die struktuur van insulien self of 'n skending van die intrasellulêre meganismes van seinoordrag van reseptore na selorganelle.
Daar is 'n oorerflike geneigdheid tot diabetes. As een van die ouers siek is, is die waarskynlikheid om tipe 1-diabetes te erf, 10% en tipe 2-diabetes 80%.
Die eerste tipe versteuring is kenmerkend van tipe 1-diabetes. Die beginpunt in die ontwikkeling van hierdie tipe diabetes is die massiewe vernietiging van endokriene selle in die pankreas (Langerhans-eilandjies) en gevolglik 'n kritieke daling in insulienvlakke in die bloed.
Massa-sterftes van die endokriene selle in die pankreas kan voorkom in die geval van virusinfeksies, kanker, pankreatitis, giftige skade aan die pankreas, spanningstoestande, verskillende outo-immuun siektes waarin die immuunstelsel se selle teenliggaampies teen pankreas b-selle produseer, en dit vernietig. Hierdie tipe diabetes is in die oorgrote meerderheid van die gevalle kenmerkend van kinders en jong mense (tot 40 jaar oud).
By mense word hierdie siekte dikwels geneties bepaal en veroorsaak deur defekte in 'n aantal gene wat op die 6de chromosoom geleë is. Hierdie afwykings vorm 'n geneigdheid tot outo-immuun aggressie van die liggaam op pankreasselle en beïnvloed die regeneratiewe vermoë van b-selle.
Die basis van outo-immuunskade aan selle is die beskadiging daarvan deur sitotoksiese middels. Hierdie letsel veroorsaak die vrystelling van auto-antigene, wat die aktiwiteit van makrofage en T-moordenaars stimuleer, wat weer lei tot die vorming en vrystelling van interleukiene in die bloed in konsentrasies wat 'n toksiese effek op die pankreas selle het. Selle word ook beskadig deur makrofage in die weefsel van die klier.
Uitloklike faktore kan ook langdurige hipoksie in die pankreas en 'n dieet met 'n hoë koolhidraat, hoë-vet en lae-proteïen wees, wat lei tot 'n afname in die afskeidingsaktiwiteit van eilandcelle en op die langtermyn tot hul dood. Na die aanvang van massiewe seldood begin die meganisme van hul outo-immuunskade.
Tipe 2-diabetes word gekenmerk deur die afwykings wat in paragraaf 2 beskryf word (sien hierbo). In hierdie tipe diabetes word insulien in normale of selfs in groter hoeveelhede geproduseer, maar die meganisme van interaksie van insulien met die liggaamselle word ontwrig.
Die hoofrede vir insulienweerstandigheid is 'n skending van die funksies van insulienmembraanreseptore by vetsug (die belangrikste risikofaktor, 80% van suikersiekte is oorgewig) - reseptore kan nie met die hormoon in wisselwerking wees nie as gevolg van veranderinge in hul struktuur of hoeveelheid. By sommige soorte diabetes tipe 2 kan die struktuur van insulien self (genetiese afwykings) ook versteur word. Saam met vetsug, ouderdom, rook, alkohol drink, hipertensie, chroniese ooreet, is 'n sittende lewenstyl ook risikofaktore vir tipe 2-diabetes. Oor die algemeen raak hierdie tipe diabetes meestal mense ouer as 40 jaar.
'N Genetiese geneigdheid tot tipe 2-diabetes word bewys, soos aangedui deur 'n 100% toeval van die teenwoordigheid van die siekte by homosigotiese tweeling. By tipe 2-diabetes mellitus is daar dikwels 'n skending van die sirkadiese ritmes van insulinsintese en 'n relatiewe lang afwesigheid van morfologiese veranderinge in die pankreasweefsel.
Die basis van die siekte is die versnelling van insulieninaktivering of die spesifieke vernietiging van insulienreseptore op die membrane van insulienafhanklike selle.
Versnelling van die vernietiging van insulien vind dikwels plaas in die teenwoordigheid van portocavale anastomoses, en gevolglik kan die vinnige insulien van die pankreas in die lewer binnedring, waar dit vinnig vernietig word.
Die vernietiging van insulienreseptore is 'n gevolg van die outo-immuunproses wanneer auto-antiliggame insulienreseptore as antigene beskou en dit vernietig, wat lei tot 'n beduidende afname in insulien-sensitiwiteit van insulienafhanklike selle. Die doeltreffendheid van insulien by sy vorige konsentrasie in die bloed word onvoldoende om voldoende koolhidraatmetabolisme te verseker.
As gevolg hiervan ontwikkel primêre en sekondêre afwykings.
· Glikogeen-sintese te vertraag,
· Die tempo van gluconidase-reaksie te vertraag,
· Versnelling van glukoneogenese in die lewer,
· Verlaagde glukosetoleransie,
Vertraag proteïensintese
· Die sintese van vetsure te vertraag,
· Versnelling van die vrystelling van proteïne en vetsure uit die depot,
· Die fase van vinnige sekresie van insulien in ß-selle met hiperglikemie word onderbreek.
As gevolg van afwykings van koolhidraatmetabolisme in die selle van die pankreas, word die meganisme van eksositose ontwrig, wat op sy beurt weer lei tot die verergering van afwykings in die koolhidraatmetabolisme. Na die oortreding van die koolhidraatmetabolisme, begin die versteurings van vet- en proteïenmetabolisme natuurlik ontwikkel.
Die belangrikste faktor is oorerflikheid, wat meer prominent is by tipe II-diabetes (moontlik familiale vorme van diabetes). Dra by tot die ontwikkeling van diabetes:
· Oormatige drink.
By diabetes mellitus is die oorsake en predisponerende faktore so nou verweef dat dit soms moeilik is om tussen hulle te onderskei.
Daar is hoofsaaklik twee vorme van diabetes:
Insulienafhanklike diabetes mellitus (IDDM) ontwikkel hoofsaaklik by kinders, adolessente, mense jonger as 30 jaar - gewoonlik skielik en helder, meestal in die herfs-winterperiode as gevolg van die onvermoë of dramaties verlaagde produksie van insulien deur die pankreas, die dood van meer selle in eilande van Langerhans. Dit is 'n absolute insulientekort - en die lewe van die pasiënt is heeltemal afhanklik van die toegediende insulien.As u insulien afgee of die dosis deur die dokter voorgeskryf verlaag, kan dit lei tot byna onherstelbare gesondheidsprobleme, tot die ontwikkeling van ketoasidose, ketoasidotiese koma en die lewe van die pasiënt bedreig.
Nie-insulienafhanklike diabetes mellitus (NIDDM) ontwikkel meestal by mense van volwasse ouderdom, dikwels oorgewig, en vorder dit veiliger. Dikwels gedefinieer as 'n toevallige vonds. Mense met hierdie tipe diabetes het dikwels nie insulien nodig nie. Hul pankreas kan normale hoeveelhede insulien produseer; dit is nie die produksie van insulien wat benadeel word nie, maar die kwaliteit daarvan, die manier waarop die pankreas vrygestel word, en die vatbaarheid van weefsels daarvoor. Dit is 'n relatiewe tekort aan insulien. Om normale koolhidraatmetabolisme te handhaaf, is dieetterapie, gedoseerde fisieke aktiwiteit, dieet en suikerverlagende tablette nodig.
1.4 Kliniese beeld
Tydens diabetes is daar drie fases:
Prediabetes is 'n stadium wat nie deur moderne metodes gediagnoseer word nie. Die groep prediabetes bestaan uit individue met 'n oorerflike geneigdheid, vroue wat 'n lewende of dooie kind met 'n liggaamsgewig van 4,5 kg of meer gebaar het, pasiënte met vetsug,
Latente diabetes word bespeur tydens 'n suikbelastingtoets (glukosetoleransie toets), wanneer 'n pasiënt 'n toename in bloedsuiker neem na die neem van 50 g glukose opgelos in 200 ml water: na 1 uur - bo 180 mg% (9, 99 mmol / L), en na 2 uur - meer as 130 mg% (7.15 mmol / L),
Die ooglopende diabetes word gediagnoseer aan die hand van 'n stel kliniese en laboratoriumdata. Die begin van diabetes is in die meeste gevalle geleidelik. Dit is ver van altyd moontlik om die oorsaak van die eerste tekens van die siekte duidelik te bepaal, want dit is ewe moeilik om 'n sekere uitlokkende faktor by pasiënte met 'n oorerflike geneigdheid te identifiseer. 'N Skielike aanvang van die ontwikkeling van die kliniese beeld binne 'n paar dae of weke is baie minder gereeld en as 'n reël in adolessensie of kinderjare. By ouer mense is diabetes dikwels asimptomaties en word toevallig tydens mediese ondersoek opgespoor. Nietemin, by die meeste pasiënte met diabetes mellitus, word die kliniese manifestasies uitgespreek.
Met die verloop en erns van simptome, reaksies op die behandeling, word die kliniese beeld van diabetes verdeel in:
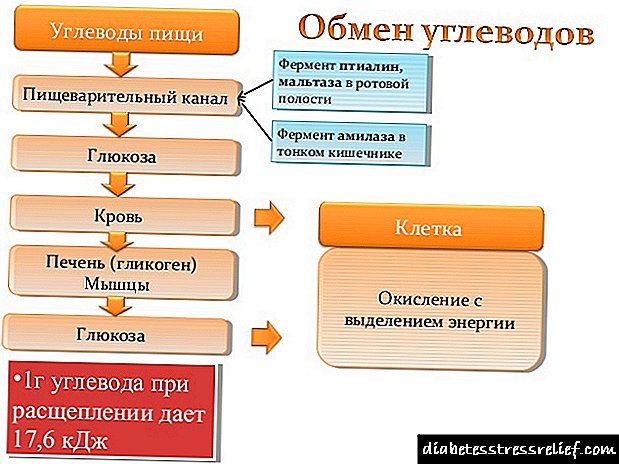
Die kern van die siekte is 'n skending van die liggaam se vermoë om suiker in voedsel en organe en weefsels op te tel, deur die ondeurdagte suiker in die bloed en die voorkoms daarvan in die urine. Op grond hiervan word die volgende simptome by pasiënte met diabetes opgemerk:
- polydipsie (verhoogde dors)
- polifagie (verhoogde eetlus),
- poliurie (oormatige urinering),
- glukosurie (suiker in die urine),
- hiperglukemie (verhoogde bloedsuiker).
Die pasiënt is ook bekommerd:
џ laer werksvermoë,
џ vel jeuk (veral in die perineum).
Ander klagtes kan wees as gevolg van vroeë komplikasies: verswakte sig, verswakte nierfunksie, pyn in die hart en onderlyf weens skade aan bloedvate en senuwees.
By die ondersoek van 'n pasiënt kan daar 'n verandering in die vel opgemerk word: dit is droog, grof, maklik afskilferend, bedek met skrape wat veroorsaak word deur jeuk, kook, ekseem, ulseratiewe of ander brandskade. Op die inspuitplek van insulien is atrofie van die onderhuidse vetlaag of die verdwyning daarvan (insulienlipodystrofie) moontlik. Dit word dikwels opgemerk deur pasiënte wat met insulien behandel word. Subkutane vetterige weefsel word meestal nie genoegsaam uitgedruk nie. Die uitsondering is pasiënte (gewoonlik ouer mense), by wie diabetes ontwikkel teen die agtergrond van vetsug. In hierdie gevalle bly subkutane vet buitensporig uitgedruk. Dikwels is daar brongitis, longontsteking, pulmonale tuberkulose.
Diabetes mellitus word gekenmerk deur 'n veralgemeende letsel van die vaskulêre stelsel. Die mees gereeld waargeneem diffusie-verspreide degeneratiewe letsel van klein gewrigte (kapillêres, sowel as arterioles en venules). Veral noemenswaardige skade aan die vate van die nier glomeruli, retina en distale onderste ledemate (tot die ontwikkeling van gangreen).
Die nederlaag van groot vate (makroangiopatie) is 'n kombinasie van aterosklerose met diabetiese makroangiopatie. Die bepalende faktor is skade aan die vate van die brein met die ontwikkeling van beroerte en bloedvate met die ontwikkeling van 'n hartaanval.
Die beskryfde simptome is tipies vir diabetes mellitus van matige erns. By ernstige diabetes ontwikkel ketoasidose en daar kan 'n diabetiese koma wees. Ernstige en matige vorme van diabetes word aangetref by individue met insulienafhanklike diabetes mellitus. Vir pasiënte met nie-insulienafhanklike diabetes mellitus, is 'n ligte en minder gereeld gematigde verloop kenmerkend.
Volgens 'n laboratoriumstudie is die belangrikste tekens van suikersiekte die voorkoms van suiker in die urine, 'n hoë relatiewe digtheid van urine en 'n toename in bloedsuiker. In ernstige vorme van diabetes kom ketoonliggame (asetoon) in die urine voor, en 'n toename in die vlak daarvan word in die bloed waargeneem, wat lei tot 'n verskuiwing in die pH van die bloed na die suurkant (asidose).
- verswakte nierfunksie,
- pyn in die onderste ledemate,
- diabetiese voet, (sien aanhangsel 2.)
1.6 Noodsorg vir diabetiese koma
Koma by diabetes mellitus is akute komplikasies.
Ketoasidotiese (diabetiese) koma.
Dit is die mees algemene komplikasie van diabetes. Om dit aan te dui, gebruik baie nog steeds die term 'diabetiese koma'.
Koma verskyn as gevolg van:
o laat begin en verkeerde behandeling,
o growwe skending van die dieet,
o akute infeksies en beserings,
o senuweeagtige skokke,
Die kliniese manifestasies van hierdie koma is die gevolg van vergiftiging van die liggaam (hoofsaaklik die sentrale senuweestelsel) met ketoonliggame, dehidrasie en 'n verskuiwing van die suur-basis-balans in die rigting van asidose. In die meeste gevalle neem toksiese manifestasies geleidelik toe, en koma word voorafgegaan deur 'n aantal voorlopers (voorlopige toestand). Verskyn: ernstige dors, poliurie, hoofpyn, buikpyn, braking, dikwels diarree, eetlus verdwyn. In die uitgeasemde siek lug kan jy asetoon ruik (lyk soos die reuk van verrottende appels). Sterk senuwee-opwinding bou op, slapeloosheid, stuiptrekkings verskyn. Die asem haal die karakter van Kussmaul aan. Vervolgens word remming vervang deur onderdrukking, uitgedruk in slaperigheid, onverskilligheid teenoor die omgewing en volledige bewussynsverlies.
By 'n koma lê die pasiënt roerloos, die vel is droog, die toon van die spiere en oogballe word laat sak, hulle is sag, die pupille is smal. Op 'n aansienlike afstand word die “groot asem” van Kussmaul gehoor. Bloeddruk word skerp verlaag. 'N Beduidende hoeveelheid suiker word in die urine bepaal, ketoonliggame verskyn.
Ketoasidotiese koma moet onderskei word van hiperosmolêre en hiperlaktasiedemiese koma, wat ook by diabetes kan ontwikkel, en soos met enige koma, sal die pasiënt bewusteloos wees.
Dit ontwikkel met erge dehidrasie wat veroorsaak word deur braking, diarree.
In teenstelling met die ketoasidotiese koma met hiperosmolêre koma, is die asemhaling van Kussmaul afwesig; daar is geen reuk van asetoon uit die mond nie; daar is neurologiese simptome (spier hipertonisiteit, Babinsky se patologiese simptoom).
Skerp hiperglukemie kom gereeld voor, maar die kenmerk is 'n hoë plasma-osmolariteit (tot 350 mos / l of meer) met 'n normale vlak van ketonliggame.
Dit is baie skaars. Mag ontwikkel tydens die neem van groot dosisse biguanides as gevolg van hipoksie van enige genese (hart- en asemhalingsversaking, bloedarmoede) by 'n pasiënt met diabetes mellitus.
Die teenwoordigheid van hierdie koma word bewys deur 'n verhoogde hoeveelheid melksuur in die bloed in die afwesigheid van ketose, die reuk van asetoon uit die mond en hoë hiperglikemie.
Die belangrikste maatreëls in die behandeling van ketoasidotiese diabetiese koma en precoma is die behandeling met groot dosisse eenvoudige vinnigwerkende insulien en die toevoeging van 'n voldoende hoeveelheid vloeistof (isotoniese natriumchloriedoplossing en 25% natriumbikarbonaatoplossing).
'N Pasiënt met aanvanklike manifestasies van 'n precoma, sowel as 'n pasiënt in 'n koma, is onderworpe aan onmiddellike hospitalisasie in 'n terapeutiese hospitaal. Vir die diagnose van 'n preoma of koma van hierdie tipe is die verpligte toediening van insulien 40-60 IE voor vervoer nodig, wat in die meegaande dokument aangedui moet word. Ander maatreëls vir die behandeling van 'n pasiënt in 'n koma word slegs op die perseel uitgevoer met 'n gedwonge vervoervertraging.
Dit kom voor as gevolg van 'n skerp daling in bloedsuiker (hipoglykemie), meestal by pasiënte met diabetes mellitus wat insulien ontvang.
Die algemeenste oorsaak van hipoglisemiese koma is 'n oordosis insulien as gevolg van 'n onvoldoende hoë dosis medisyne of onvoldoende voedselinname na toediening. Die risiko om hipoglikemiese koma te ontwikkel neem toe as u probeer om die toegediende dosis insulien met koolhidrate te bedek. Minder gereeld is die oorsaak van hipoglukemie 'n gewas van die eilandapparaat van die pankreas (insulinoom), wat 'n oormaat insulien lewer.
By pasiënte met diabetes mellitus kan ligte hipoglisemiese toestande voorkom, wat gewoonlik voorkom as 'n gevoel van 'n skerp honger, bewing, skielike swakheid, sweet. As u 'n stukkie suiker, konfyt, lekkergoed of 100 g brood ontvang, stop hierdie toestand gewoonlik vinnig. As hierdie toestand om een of ander rede nie verdwyn nie, dan, met 'n verdere toename in hipoglykemie, word algemene angs, vrees verskyn, bewing, swakheid versterk en die meeste val in 'n koma met verlies van bewussyn, stuiptrekkings. Die tempo van ontwikkeling van hipoglisemiese koma is redelik vinnig: slegs 'n paar minute gaan van die eerste simptome tot die verlies van bewussyn.
Pasiënte in 'n hipoglisemiese koma, in teenstelling met pasiënte in 'n ketoasidotiese koma, het 'n nat vel, spiertonus word verhoog, kloniese of toniese stuiptrekkings is dikwels. Die leerlinge is breed, die toon van die oogballe is normaal. Daar is geen reuk van asetoon uit die mond nie. Asemhaling word nie verander nie. Bloedsuikervlakke daal gewoonlik onder 3,88 mmol / L. In die urine word suiker dikwels nie opgespoor nie, die reaksie op asetoon is negatief.
Al hierdie simptome moet bekend wees om terapeutiese maatreëls korrek uit te voer. 40–80 ml van 'n 40% glukose-oplossing moet dadelik binneaars ingespuit word, in dringende volgorde. in die afwesigheid van effek, word glukose toediening herhaal. As die bewussyn nie herstel word nie, skakel hulle oor na binneaarse drup van 5% glukose-oplossing. Om ernstige hipoglisemie te bekamp, word hidrokortisoon ook gebruik - 125-250 mg intraveneus of binnespiers. Sulke behandeling word in 'n hospitaal uitgevoer en is gewoonlik effektief: die pasiënt verlaat die koma.
In die geval dat die pasiënt na dringende maatreëls vinnig op die voorhospitale stadium bewussyn herwin, sal hy nietemin in die terapeutiese afdeling opgeneem word, aangesien dit dikwels nodig is om die terapie met insulien te verander in die dae wat volg op die koma.
- Bloedtoets (algemeen),
- Bloedtoets vir glukosetoleransie:
bepaling van die vas glukose en na 1 en 2 uur na die inname van 75 g suiker opgelos in 1,5 koppies gekookte water. 'N Negatiewe (nie bevestigende diabetes mellitus) -toetsuitslag word oorweeg vir monsters: op 'n leë maag 6,6 mmol / l by die eerste meting en> 11,1 mmol / l 2 uur na glukose-belading,
- Urine-analise vir suiker en ketoonliggame.
Die belangrikste en verpligte beginsel vir die behandeling van diabetes mellitus is die maksimum kompensasie van verswakte metaboliese prosesse, soos beoordeel kan word deur die normalisering van bloedsuiker en die verdwyning daarvan uit die urine (eliminasie van glukosurie).
Die belangrikste metodes om pasiënte met diabetes mellitus te behandel, is dieetterapie, insulienterapie en die toediening van suikerverlagende orale middels (sulfonamiede, biguanides). Behandeling met insulien en hipoglisemiese middels is gratis.
Dieet is 'n verpligte terapie vir alle kliniese vorme van diabetes. As 'n onafhanklike behandelingsmetode (dit wil sê slegs met dieetbehandeling), word dieetterapie slegs met 'n ligte vorm van diabetes gebruik.
Dieet word meestal individueel gemaak, maar diabetiese tabelle (dieet nr. 9) moet 'n normale verhouding proteïene (16%), vette (24%) en koolhidrate (60%) in voedsel bied. As u die dieet bereken, moet u nie voortgaan met die werklike liggaamsgewig van die pasiënt nie, maar van die een wat hy moes hê, volgens lengte en ouderdom. Die energiewaarde van voedsel wissel van 2.800 kcal (11.790 kJ) vir pasiënte met ligte fisieke en geestelike werk, tot 4200 kcal (17.581 kJ) vir harde werk. Proteïene moet volledig wees, veral diere. 'N Verskeidenheid voeding word voorsien deur die insluiting van groentegeregte wat min koolhidrate bevat, maar ryk aan vitamiene. Om skerp skommelinge in bloedsuiker te vermy, moet die voeding van pasiënte met diabetes ten minste 4 keer per dag (verkieslik 6 keer) breek. Die frekwensie van maaltye hang ook af van die aantal insulieninspuitings.
Insulienterapie word uitgevoer deur pasiënte met insulienafhanklike vorme van diabetes. Daar is kort-, medium- en langwerkende insulienpreparate.
Kortwerkende medisyne bevat gewone (eenvoudige) insulien met 'n duur van 4-6 uur en varkvleisinsulien (suinsulin) met 'n duur van 6-7 uur.
Die groep mediumwerkende insuliene bevat 'n suspensie van amorfe sinkinsulien (Semilent) met 'n duur van 10-12 uur, insulien B, wat 10-18 uur duur, ens.
Langwerkende insulienpreparate sluit protamien-sinkinsulien in (geldig vir 24-36 uur), 'n suspensie van sinkinsulien ("Lint", geldig vir tot 24 uur), 'n suspensie van kristallyne sinkinsulien (of "Ultralent" met 'n geldigheid van 30) -36 h).
Die meeste pasiënte met diabetes neem langwerkende middels, aangesien hulle relatief eweredig deur die dag optree en nie skerp skommelinge in bloedsuiker veroorsaak nie. die daaglikse dosis insulien word deur daaglikse glukosurie bereken. As insulien voorgeskryf word, word aanvaar dat 1 DB insulien die opname van ongeveer 4 g suiker bevorder. Die fisiologiese behoeftes van 'n persoon is 40-60 IE insulien per dag, met chroniese oordosis kan insulienweerstandigheid ontwikkel. Die fisiologiese toestand van dag- en nagdosisse insulien is 2: 1. Die daaglikse dosis en die middel word individueel gekies. Die korrekte seleksie en verdeling van die dosis gedurende die dag word beheer deur die vlak van bloedsuiker (glukemiese kromme) en urine (glukosuriese profiel) te ondersoek.
In sommige gevalle kan komplikasies voorkom met insulienbehandeling. Benewens lipodystrofie en insulienweerstand, is die ontwikkeling van hipoglisemie en allergiese toestande (jeuk, uitslag, koors, soms anafilaktiese skok) moontlik. Met die ontwikkeling van 'n plaaslike allergiese reaksie op insulien, moet dit met ander middels vervang word.
By die inspuiting van insulien moet die verpleegster die tyd van toediening van die geneesmiddel en die dosis streng monitor.
Die gebruik van spesiale medisyne - 'kunsmatige pankreas' en 'kunsmatige b-sel', wat die fisiologiese afskeiding van insulien deur die pankreas moet naboots, is 'n belowende rigting in insulienterapie vir diabetes.
Behandeling met suikerverlagende medisyne kan afsonderlik of in kombinasie met insulien gedoen word.
Hierdie middels word voorgeskryf vir pasiënte ouer as 40-45 jaar met 'n stabiele verloop van die siekte, met nie-insulienafhanklike diabetes, ligte vorme van die siekte, ens. Sulfanilamied-suikerverlagende middels sluit in bukarban, oranil, maninil, glurenorm, ens. Die groep biguaniede is silubien, silubienvertrager, buformin, adebit, ens. Dit word algemeen gebruik in die behandeling van pasiënte met diabetes mellitus met vetsug.
'N Polikliniese dokter word onder toesig van alle pasiënte met diabetes onderneem, en as die toestand vererger, word hulle in 'n hospitaal opgeneem.
Pump-insulienterapie is 'n metode om insulien toe te dien: 'n klein apparaat spuit insulien onder die vel, wat die funksionering van 'n gesonde pankreas naboots. Insulienpompe is geskik vir alle mense met diabetes wat insulien benodig vir behandeling, ongeag die ouderdom, die mate van kompensasie vir koolhidraatmetabolisme, soos diabetes.
Die pomp kan die resultaat van die behandeling aansienlik verbeter:
As die pasiënt 'n onbevredigende vergoeding vir koolhidraatmetabolisme het:
- geslikte hemoglobien bo 7,0% (> 7,6% by kinders),
- duidelike skommelinge in die konsentrasie van glukose in die bloed,
- gereelde hipoglukemie, insluitend nag, ernstig met bewussyn,
- die verskynsel van "oggendbreek."
As insulien dosisse toegedien deur die spuit onvoorspelbaar is,
· Op die beplanningsfase en tydens swangerskap, sowel as na die bevalling,
By kinders met diabetes.
Moderne pompe kan nie net insulien toedien volgens die gebruikerinstellings nie:
mikrodosisse insulien word tot 0,025 eenhede toegedien. (veral belangrik vir kinders)
help met die berekening van die regte dosis insulien vir voedsel of die regstelling van hiperglikemie wat nodig is om die glukose in die bloed optimaal te handhaaf,
in staat is om bloedglukose onafhanklik te meet, waarsku oor die risiko van hiper- en hipoglukemie,
kan die gebruiker red van ernstige hipoglukemie en hipoglykemiese koma, en sodoende die vloei van insulien vir 'n sekere tyd onafhanklik stop,
Hiermee kan u alle inligting oor die toedieningsdosisse insulien, glukose in die bloed en ander inligting langer as 3 maande stoor.
Dieet nommer 9, tabel nommer 9
Aanduidings: 1) ligte tot matige diabetes mellitus: pasiënte met normale of effense oorgewig ontvang nie insulien of ontvang dit in klein dosisse (20-30 eenhede), 2) om koolhidraat toleransie te bepaal en dosisse insulien of ander medisyne te selekteer nie.
Doel van die aanstelling van dieet nr. 9:
bydra tot die normalisering van koolhidraatmetabolisme en voorkoming van vetmetabolisme, bepaal koolhidraatuithouvermoë, dit wil sê hoeveelkoolhidraatvoedsel word verteer. Algemene kenmerk van dieet nr. 9:
Dieet met matig verlaagde kalorie-inname as gevolg van maklik verteerbare koolhidrate en dierevette. Proteïene voldoen aan die fisiologiese norm. Suiker en lekkers is uitgesluit. Die inhoud van natriumchloried, cholesterol, ekstraherende stowwe is matig beperk. Die inhoud van lipotroniese stowwe, vitamiene, dieetvesel (maaskaas, lae-vet vis, seekos, groente, vrugte, volgraangraan, volkoringbrood) word verhoog. Gekookte en gebakte produkte word verkies, minder gereeld gebraai en gestoofd. Vir soet kos en drinkgoed - xylitol of sorbitol, wat in ag geneem word in die kalorie-dieet. Die geregte se temperatuur is normaal.
Dieet nr. 9 dieet:
5-6 keer per dag met 'n eenvormige verdeling van koolhidrate.
Skending van die pasiënt se behoeftes aan diabetes.
Tabel 1. Die behoefte aan behoorlike voeding
Onkunde oor die beginsels van goeie voeding
Die pasiënt ken die beginsels van goeie voeding
Gesels oor die beginsel van goeie voeding
Tabel 2. Diabetesversorging
Verpleegaktiwiteite
2. Verhoogde eetlus
4. Vermindering van gestremdhede
5. Gewigsverlies
7. Pyn in die hart
8. Pyn in die onderste ledemate
10.Soms furunculosis
11. koma
1. Verduidelik aan die pasiënt die belangrikheid van dieet. Opleiding in die beginsels van seleksie en voorbereiding van produkte
2. Monitering van oordragte van familielede
3. Leer die pasiënte die reëls van aseptiese en antiseptiese middels met parenterale toediening van insulienpreparate tuis
4. Verduidelik aan pasiënte die reëls vir die versameling van die daaglikse hoeveelheid urine vir suiker
5. Velsorg vir ernstig siek pasiënte om velsiektes en druksere te voorkom
6. Beheer van liggaamsgewig
7. Beheer van urienuitset
8. Verandering in bloeddruk en hartklop
9. Noodhulp vir die ontwikkeling van 'n koma.
1.9 Voorkoming, prognose
· Voorkoming van vetsug of die behandeling daarvan,
· Uit te sluit van voedselprodukte wat verteerbare koolhidrate bevat, en voedsel ryk aan dierlike vette,
· Nakoming van die rasionele stelsel van werk en lewe,
· Tydige en voldoende gebruik van medisyne.
Tans is diabetes ongeneeslik. Die lewensverwagting en die werkvermoë van die pasiënt hang grootliks af van die tydigheid van die opsporing van die siekte, die erns daarvan, die ouderdom van die pasiënt en die regte behandeling. Hoe gouer diabetes voorkom, hoe meer verkort dit die lewens van pasiënte. Die prognose vir diabetes word hoofsaaklik bepaal deur die mate van skade aan die kardiovaskulêre stelsel.
Pasiënte met ligte diabetes kan werk. Afhangend van die verloop van die siekte en gepaardgaande siektes, word die werksvermoë by matige tot ernstige diabetes mellitus beoordeel.
2. SISTERPROSES IN DIABETES MELLITUS
Die verpleegproses is 'n metode om wetenskaplik gefundeerde en geoefende aksies van 'n verpleegster te help om pasiënte te help.
Die doel van hierdie metode is om 'n aanvaarbare lewensgehalte in die siekte te verseker deur die pasiënt die mees toeganklike fisieke, psigososiale en geestelike gemak te gee, met inagneming van sy kultuur en geestelike waardes.
Die verpleegkundige maak die verpleegproses by pasiënte met diabetes op, en stel saam met die pasiënt 'n plan van verpleegintervensies op. Hiervoor moet sy die volgende onthou:
1. By die aanvanklike assessering (ondersoek van die pasiënt) is dit nodig:
Verkry gesondheidsinligting en bepaal die pasiënt se spesifieke behoeftes aan verpleegsorg, asook geleenthede vir selfhulp.
Die bron van inligting is:
- gesprek met die pasiënt en sy familielede,
Vervolgens moet u die pasiënt en sy familielede vra oor die risikofaktore:
l alkoholmisbruik,
l Onvoldoende voeding,
l Neuro-emosionele spanning,
As u die gesprek met die pasiënt verder voer, moet u navraag doen oor die aanvang van die siekte, die oorsake daarvan, ondersoekmetodes:
l Bloedtoetse, urinetoetse.
Met betrekking tot 'n objektiewe ondersoek van pasiënte met diabetes mellitus, is dit nodig om aandag te gee aan:
l kleur en droogheid van die vel,
l Verslanking of oorgewig.
1. In voeding (dit is nodig om uit te vind waarvoor die pasiënt 'n aptyt het, of hy alleen kan eet of nie; 'n spesialisvoedingkundige is nodig oor dieetkos, ook om uit te vind of hy alkohol drink en in watter hoeveelheid),
2. In fisiologiese toediening (reëlmatigheid van ontlasting),
3. In slaap en rus (die afhanklikheid van die slaap raak van slaappille),
4. In werk en rus.
Die uitslae van die primêre verpleegassessering word deur die verpleegster in die 'Verpleegassesseringsblad' aangeteken (sien die bylaag).
2. Die volgende stap in die aktiwiteite van 'n verpleegster is om die inligting wat ontvang is te veralgemeen en te ontleed op grond waarvan sy gevolgtrekkings maak. Laasgenoemde word die probleme van die pasiënt en die onderwerp van verpleegsorg.
Pasiëntprobleme ontstaan dus as daar probleme is om aan behoeftes te voorsien.
Deur die verpleegproses uit te voer, identifiseer die verpleegkundige die prioriteitsprobleme van die pasiënt:
Pyn in die onder ledemate
3. Verpleegsorgplan.
Die verpleegkundige moet in staat wees om 'n versorgingsplan saam met die pasiënt en familielede op te stel, in elke geval 'n prioriteitsprobleem te identifiseer, spesifieke doelstellings te stel en 'n werklike versorgingsplan op te stel met die motivering vir elke stap.
4. Implementering van 'n verpleegintervensieplan. Die verpleegkundige voldoen aan die beplande versorgingsplan.
5. Met die oog op die beoordeling van die doeltreffendheid van verpleeginmenging is dit nodig om die mening van die pasiënt en sy gesin in ag te neem.
1. Manipulasies uitgevoer deur 'n verpleegster.
- kontroleer die waterbalans,
- versprei medisyne, skryf dit in die voorskrifjoernaal,
- sorg vir ernstig siek pasiënte,
- berei pasiënte voor vir verskillende navorsingsmetodes,
- pasiënte vergesel vir navorsing,
2.1 Verpleegkundige manipulasie
Subkutane insulien inspuiting
Toerusting: 'n weggooibare insulien spuit met 'n naald, 'n ekstra eenmalige naald, bottels met insulienpreparate, steriele bak, 'n skinkbord vir gebruikte materiaal, steriele pincet, 70 ® alkohol of ander vel antiseptiese vel, steriele katoenballe (wipes), pincet (in die kroeg met 'n ontsmettingsmiddel) beteken), houers met ontsmettingsmiddels vir die week van afvalmateriaal, handskoene.
I. Voorbereiding vir die prosedure
1. Verduidelik die pasiënt se kennis van die middel en sy toestemming tot die inspuiting.
2. Verduidelik die doel en verloop van die komende prosedure.
3. Verduidelik die teenwoordigheid van 'n allergiese reaksie op die geneesmiddel.
4. Was en droog hande.
5. Berei die toerusting voor.
6. Gaan die naam, die vervaldatum van die middel na.
7. Verwyder die steriele bakkies en pincet uit die verpakking.
8. Versamel 'n weggooibare insulien spuit.
9. Berei 5-6 katoenballe voor, klam dit met 'n vel antiseptikum in die pleister, laat 2 balletjies droog.
10. Met nie-steriele tang, maak die deksel oop wat die rubberprop op die flacon bedek met insulienpreparate.
11. Vee die deksel van die flessie met 'n katoenbal met 'n antiseptikum af en laat dit die deksel van die bottel droog of vee dit af met 'n droë, steriele katoenbal (servet).
12. Gooi die gebruikte katoenbal in die afvalbak.
13. Plaas die middel in die spuit in die regte dosis, verander die naald.
14. Sit die spuit in 'n steriele bak en vervoer dit na die kamer.
15. Help die pasiënt om 'n gemaklike posisie te neem vir hierdie inspuiting.
II. Prosedure-uitvoering
16. Dra handskoene.
17. Behandel die inspuitplek opeenvolgend met 3 katoen deppers (servette), 2 met 'n vel antiseptikum bevogtig: eers 'n groot area, dan die inspuitplek self, 3 droog.
18 .. Plaas lug uit die spuit in die dop, laat die middel in 'n dosis wat streng deur die dokter voorgeskryf is, verwyder die dop, neem die vel op die inspuitplek in die kreukel.
19. Steek die naald in 'n hoek van 45? hou die naaldkanyule met jou wysvinger in die basis van die velvou (2/3 van die lengte van die naald).
20. Dra die linkerhand oor na die plunjer en dien dit toe. U hoef nie die spuit van hand na hand te skuif nie.
3. PRAKTIESE DEEL
3.1 Waarneming 1
Die pasiënt Khabarov V.I., 26 jaar oud, word in die endokrinologie-afdeling behandel met 'n diagnose van tipe 1-diabetes mellitus, matige erns, dekompensasie. Verpleegondersoek het aanleiding gegee tot klagtes van konstante dors, droë mond, oormatige urinering, swakheid, jeuk van die vel, pyn in die hande, verminderde spierkrag, gevoelloosheid en koelte in die bene. Hy het ongeveer 13 jaar lank diabetes.
Objektief: die algemene toestand is ernstig. Liggaamstemperatuur 36,3 ° C, hoogte 178 cm, gewig 72 kg. Die vel en slymvliese is skoon, bleek, droog. Blos op die wange. Die spiere in die arms is atrofie, spierkrag word verminder. NPV 18 per minuut. Pols 96 per minuut. HELL 150/100 mm RT. Art. Bloedsuiker: 11 mmol / L. Urinalysis: slae. gewig 1026, suiker - 0,8%, daaglikse hoeveelheid - 4800 ml.
Versteurde behoeftes: om gesond te wees, te skei, te werk, te eet, te drink, te kommunikeer, gevaar te vermy.
Real: droë mond, konstante dors, oormatige urinering, swakheid, jeuk van die vel, pyn in die hande, verminderde spierkrag in die hande, gevoelloosheid en kouekoors in die bene.
Potensiaal: risiko om hipoglisemiese en hiperglikemiese koma te ontwikkel.
Doel: verminder dors.
Tabel 3. Versorgingsplan:
Verseker dat u dieet nr. 9 volg, verwyder gekruide, soet en sout kos
Verminder bloedsuiker om metaboliese prosesse in die liggaam te normaliseer
Sorg vir vel-, mond- en kruisorg
Voorkoming van aansteeklike komplikasies
Verseker die implementering van die oefenterapieprogram
Om metaboliese prosesse te normaliseer en die liggaam se verdediging na te kom
Verskaf vars lug deur die kamer 30 minute 3 keer per dag te lug
Om lug met suurstof te verryk, verbeter oksidatiewe prosesse in die liggaam
Verseker die monitering van die pasiënt (algemene toestand, NPV, bloeddruk, polsslag, liggaamsgewig)
Om die toestand te monitor
Volg die voorskrif van die dokter betyds en korrek
Vir effektiewe behandeling
Bied sielkundige ondersteuning aan die pasiënt
Waardering: gebrek aan dors.
3.2 Waarneming 2
Pasiënt Samoylova E.K., 56 jaar oud, is in die noodgeval na die intensiewesorgeenheid gebring met 'n diagnose van vooraf-hiperglykemiese koma.
Objektief: die verpleegster bied noodhulp noodhulp aan die pasiënt en dra by tot die noodhospitaal in die departement.
Versteurde behoeftes: om gesond te wees, te eet, te slaap, te skei, te werk, te kommunikeer, gevaar te vermy.
Real: verhoogde dors, gebrek aan eetlus, swakheid, verminderde werkvermoë, gewigsverlies, jeukerige vel, reuk van asetoon uit die mond.
Potensiaal: hiperglikemiese koma
Prioriteit: predkomatoznoe toestand
Doel: om die pasiënt van 'n voorafgaande toestand te verwyder
Tabel 4. Versorgingsplan:
Bel onmiddellik 'n dokter
Om gekwalifiseerde mediese sorg te lewer
Soos deur die dokter voorgeskryf: dien intraveneus 50 IE eenvoudige, vinnigwerkende insulien en isotoniese oplossing van 0,9% natriumchloried toe.
Om bloedsuiker te verbeter,
Om die waterbalans aan te vul
Monitor die lewensfunksies van die liggaam
Om die toestand te monitor
Hospitaliseer in die endokrinologie-afdeling
Vir gespesialiseerde mediese sorg
Assessering: die pasiënt het uit 'n predomatiese toestand gekom.
In die lig van twee gevalle het ek besef dat daar benewens die belangrikste spesifieke probleme van die pasiënt ook die sielkundige kant van die siekte is.
In die eerste geval het dors 'n prioriteitsprobleem vir die pasiënt geword. Nadat ek die pasiënt oor dieet geleer het, kon ek die doel bereik.
In die tweede geval het ek 'n noodgeval waargeneem met 'n voorlopige toestand van hiperglikemiese koma. Die bereiking van hierdie doel was te danke aan die spoedige versorging van noodsorg.
Die werk van 'n mediese werker het sy eie kenmerke. In die eerste plek behels dit 'n proses van menslike interaksie. Etiek is 'n belangrike komponent in my toekomstige beroep. Die effek van die behandeling van pasiënte hang grootliks af van die houding van die verpleegkundiges teenoor die pasiënte self. Ek het die prosedure uitgevoer en ek het die Hippokratiese gebod “doen geen kwaad nie” en doen alles om dit na te kom. Te midde van tegnologiese vooruitgang in medisyne en die toenemende toerusting van hospitale en klinieke met nuwe mediese toerusting. Die rol van indringende diagnostiese en behandelingsmetodes sal toeneem. Dit verplig verpleegkundiges om noukeurig die beskikbare en nuut aankomende tegniese middele te bestudeer, innoverende metodes om hulle te gebruik te bemeester, sowel as om die deontologiese beginsels van werk met pasiënte op verskillende stadiums van die diagnostiese proses na te kom.
Werk aan hierdie kursusvraestel het my gehelp om die materiaal beter te verstaan en het die volgende stap geword in die verbetering van my vaardighede en kennis.Ondanks die probleme in die werk en 'n gebrek aan ervaring, probeer ek my kennis en vaardighede in die praktyk te gebruik, en gebruik ek ook die verpleegproses wanneer ek met pasiënte werk.
1. Makolkin V.I., Ovcharenko S.I., Semenkov N.N. - Verpleegkunde in terapie - M .: - Medical Information Agency LLC, 2008. - 544 bl.
1. Davlitsarova K.E., Mironova S.N. - Hanteringstoerusting, M .: - Forum infra 2007. - 480 bl.
2. Koryagina N.Yu., Shirokova N.V. - Organisasie van gespesialiseerde verpleegsorg - M .: - GEOTAR - Media, 2009. - 464 bl.
3. Lychev V. G., Karmanov V. K. - Riglyne vir die uitvoering van praktiese oefeninge oor die onderwerp "Verpleging in terapie met 'n kursus van primêre mediese sorg": - hulpmiddels M: - Forum infra, 2010. - 384 bl.
4. Lychev V.G., Karmanov V.K. - Beginsels van verpleegkunde in terapie - Rostov n / D Phoenix 2007 - 512 bl.
5. Mukhina S.A., Tarnovskaya I.I. - Theoretical Fundations of Nursing - 2 ed., Ds. en addisioneel - M: - GEOTAR - Media, 2010. - 368 bl.
6. Mukhina SA, Tarnovskaya I.I. - 'n Praktiese gids vir die onderwerp "Fundamentals of Nursing", 2de uitgawe van die Spaanse uitbr. M .: - GEOTAR - Media 2009. - 512 bl.
7. Obukhovets T.P., Sklyarov T.A., Chernova O.V. - Fundamentals of verpleegkunde - ed. 13de voeg. Hersien word. Rostov nvt Phoenix - 2009 - 552s
Tabel 1. Mediese geskiedenis van verpleegkunde
Primêre verpleegassesseringsblad vir binnepasiëntkaart nr. 68
Naam van die pasiënt Khabarov V.I.
Adres van koshuis st. Straitley, 3
Telefoon 8 499 629 45 81
Die behandelende dokter O.Z. Lavrova
Tipe 1 Diabetes diagnose
Aangekom op 03/14/2012 om 11:00 a.m.
ambulans self
kliniek rigting vertaling
Maniere van vervoer na die departement
te voet op 'n gorney op 'n stoel
duidelike kontakgerig
gedisoriënteerde verstrengelde onnoselheid
Behoefte aan asemhaling
Asemhalingstempo 18 per min.
Hartslag 96 min.
AD150 / 100 mmHg Art.
Die aantal gerookte sigarette 14
ja droog met slym
Behoefte aan voldoende voeding en drank
Liggaamsgewig 72 kg hoogte 178cm
Eet en drink
self het hulp nodig
Normale eetlus is laag
Doen diabetes
Indien ja, hoe reguleer dit die siekte?
insulien hipoglykemiese dieetpille
Geen tande gespaar nie
Is daar verwyderbare kunsgebitte beskikbaar?
ja van bo na onder
beperk genoeg
swaarmoedigheid, ongemak in die buik
Die vermoë om klere aan te trek, uit te trek, klere te kies, persoonlike higiëne
Etiologie, kliniese tekens en soorte diabetes. Behandeling en voorkomende maatreëls teen endokriene siektes wat gekenmerk word deur chroniese hiperglisemiesindroom. Manipulasies uitgevoer deur 'n verpleegster tydens die versorging van 'n pasiënt.
| opskrif | medisyne |
| oog | abstrakte |
| taal | Russiese |
| Datum bygevoeg | 20.03.2015 |
| Lêergrootte | 464.4 K |

Om u goeie werk aan die kennisbasis voor te lê, is maklik. Gebruik die vorm hieronder
Studente, nagraadse studente, jong wetenskaplikes wat die kennisbasis in hul studies en werk gebruik, sal u baie dankbaar wees.
Geplaas op http://www.allbest.ru/
Staats outonome onderwysinstelling
Sekondêre beroepsonderwys in die Saratov-streek
Saratov Regional Basic Medical College
onderwerp: Verpleegproses in terapie
onderwerp: Verpleegsorg vir diabetes
Karmanova Galina Maratovna
1. Diabetes
4. Kliniese tekens.
8. Voorkomende maatreëls
9. Verpleegkunde met diabetes
10. Verpleegmanipulasie
11. Waarneming nr. 1
12. Waarneming nr. 2
Diabetes mellitus (DM) is 'n endokriene siekte wat gekenmerk word deur chroniese hiperglisemiesindroom, wat die gevolg is van onvoldoende produksie of werking van insulien, wat lei tot 'n skending van alle vorme van metabolisme, hoofsaaklik koolhidraat, vaskulêre skade (angiopatie), die senuweestelsel (neuropatie), sowel as ander. organe en stelsels. Aan die begin van die eeu het diabetes mellitus (DM) 'n epidemiese aard, wat een van die algemeenste oorsake van gestremdheid en sterfte is. Dit is opgeneem in die eerste driehoek in die struktuur van volwasse siektes: kanker, sklerose, diabetes. Onder ernstige chroniese siektes by kinders beklee diabetes mellitus ook die derde plek, wat plek maak vir brongiale asma en serebrale gestremdheid.Die aantal pasiënte met diabetes wêreldwyd is 120 miljoen (2,5% van die bevolking). Die aantal pasiënte verdubbel elke 10-15 jaar. Volgens die International Institute for Diabetes (Australië) sal daar teen 2010 220 miljoen pasiënte in die wêreld wees. In die Oekraïne is daar ongeveer 1 miljoen pasiënte, waarvan 10-15% aan die ergste insulienafhanklike diabetes mellitus (tipe I) ly. In werklikheid is die aantal pasiënte 2-3 keer groter as gevolg van verborge ongediagnoseerde vorms. Basies verwys dit na tipe II-diabetes, wat 85-90 van alle gevalle van diabetes uitmaak.
Onderwerp van studie: Verpleegproses by diabetes.
Studie-objek: Verpleegproses by diabetes.
Die doel van die studie: Studie van die verpleegproses by diabetes. diabetes sorg
Om hierdie doel te bereik, moet navorsing bestudeer word.
· Etiologie en bydraende faktore van diabetes.
· Patogenese en die komplikasies daarvan
· Kliniese tekens van diabetes waarin dit gebruik word om tussen twee groepe simptome te onderskei: primêr en sekondêr.
· Verpleegmanipulasies
Om hierdie navorsingsdoelwit te bereik, is dit nodig om:
· Die taktiek van 'n verpleegkundige in die implementering van die verpleegproses by 'n pasiënt met hierdie siekte te beskryf.
Vir die studie met behulp van die volgende metodes:
· Wetenskaplik-teoretiese analise van die mediese literatuur oor diabetes
· Biografies (studie van mediese dokumentasie)
'N Gedetailleerde bekendmaking van die materiaal oor die kursuswerk: "Verpleegproses in diabetes" sal die kwaliteit van verpleegsorg verbeter.
1. Diabetes
Diabetes mellitus was in 170 vC in Antieke Egipte bekend. Dokters het metodes probeer behandel, maar hulle weet nie wat die oorsaak van die siekte is nie, en mense met diabetes is tot die dood veroordeel. Dit het baie eeue geduur. Eers aan die einde van die vorige eeu het dokters 'n eksperiment uitgevoer om die pankreas in 'n hond te verwyder. Na die operasie het die dier diabetes mellitus ontwikkel. Dit het gelyk of die oorsaak van suikersiekte verstaan word, maar dit was nog baie jare tevore, in 1921, in die stad Toronto, 'n jong dokter en mediese student, wat 'n spesiale stof van die hond se pankreas geïsoleer het. Dit blyk dat hierdie stof bloedsuiker verlaag by honde met diabetes. Hierdie stof word insulien genoem. Reeds in Januarie 1922 het die eerste pasiënt met diabetes insulieninspuitings begin ontvang, en dit het sy lewe gered. Twee jaar na die ontdekking van insulien, het een jong dokter uit Portugal, wat pasiënte met diabetes behandel, gedink dat diabetes nie net 'n siekte is nie, maar 'n baie spesiale leefstyl. Om dit te verwerk, benodig die pasiënt deeglike kennis oor sy siekte. Toe verskyn die eerste skool ter wêreld vir pasiënte met diabetes. Nou is daar baie sulke skole. Oor die hele wêreld kry pasiënte met diabetes en hul familielede die geleentheid om kennis oor die siekte te ontvang, en dit help hulle om volwaardige lede van die samelewing te wees.
Diabetes mellitus is 'n leeftydsiekte. Die pasiënt moet voortdurend deursettingsvermoë en selfdissipline toon, en dit kan enigiemand sielkundig benadeel. Wanneer pasiënte met diabetes mellitus behandel en versorg word, is volharding, menslikheid, versigtige optimisme ook nodig, anders is dit nie moontlik om pasiënte te help om alle hindernisse in hul lewenspaadjie te oorkom nie. Diabetes mellitus kom voor met 'n tekort óf as 'n skending van die werking van insulien. In albei gevalle styg die bloedglukosekonsentrasie (hiperglikemie ontwikkel), gekombineer met baie ander metaboliese afwykings: byvoorbeeld, met 'n duidelike tekort aan insulien in die bloed, neem die konsentrasie van ketonliggame toe.In alle gevalle word diabetes mellitus slegs gediagnoseer deur die resultate van die bepaling van die konsentrasie van glukose in die bloed in 'n gesertifiseerde laboratorium.
Die glukosetoleransie-toets word gewoonlik nie in normale kliniese praktyke gebruik nie, maar word slegs met 'n twyfelagtige diagnose by jong pasiënte uitgevoer of om die diagnose by swanger vroue te verifieer. Om betroubare resultate te verkry, moet 'n glukosetoleransietoets in die oggend op 'n leë maag uitgevoer word, die pasiënt moet stil sit tydens bloedmonster, hy word verbied om te rook, hy moet 'n normale volgorde volg, en nie sonder 'n koolhidraatdieet vir drie dae voor die toets nie. Gedurende die periode van herstel na siekte en met langdurige bedrus, kan die toetsuitslae onwaar wees. Die toets word soos volg uitgevoer: op 'n leë maag meet hulle die vlak van glukose in die bloed, gee die ondersoeker 75 g glukose opgelos in 250-300 ml water (vir kinders - 1,75 g per 1 kg gewig, maar nie meer as 75 g nie, vir 'n aangenamer smaak, kan u byvoorbeeld suurlemoensap byvoeg) en die meting van glukose in die bloed na 1 of 2 uur herhaal. Urine toetse word drie keer afgehandel - voordat u die glukose-oplossing neem, 1 uur en 2 uur na toediening. Die glukosetoleransietoets onthul ook:
1. Nierglukosurie - die ontwikkeling van glukosurie teen die agtergrond van 'n normale vlak van glukose in die bloed, hierdie toestand is gewoonlik goedaardig en word selde deur niersiekte veroorsaak. Dit is raadsaam vir pasiënte om 'n sertifikaat uit te reik oor die teenwoordigheid van nierglukosurie sodat hulle nie die glukosetoleransietoets na elke urinalise in ander mediese instellings hoef te toets nie,
2. Die piramidale kromme van glukosekonsentrasie is 'n toestand waarin die glukosevlak in die bloed op 'n leë maag en 2 uur na die neem van 'n glukoseoplossing normaal is, maar tussen hierdie waardes ontstaan hiperglykemie wat glukosurie veroorsaak. Hierdie toestand word ook as goedaardig beskou, dit kom meestal na 'n gastrektomie voor, maar kan ook by gesonde mense waargeneem word. Die dokter bepaal die behoefte aan behandeling vir verswakte glukosetoleransie individueel. Bejaarde pasiënte word gewoonlik nie behandel nie, terwyl jonger pasiënte dieet, oefening en gewigsverlies aanbeveel. In byna die helfte van die gevalle lei 'n verswakte glukosetoleransie vir 10 jaar tot diabetes mellitus, in 'n kwart bly dit sonder verswakking, in 'n kwart verdwyn dit. Swanger vroue met 'n verminderde glukosetoleransie word soortgelyk aan diabetes mellitus behandel.
'N Genetiese geneigdheid tot diabetes word tans as bewys beskou. Vir die eerste keer is so 'n hipotese in 1896 uitgespreek, terwyl dit slegs bevestig is deur die resultate van statistiese waarnemings. In 1974 het J. Nerup et al., A. G. Gudworth en J. C. Woodrow, 'n verwantskap gevind tussen die B-lokus van histokompatibiliteitsleukosietantigene en tipe 1-diabetes en die afwesigheid daarvan by individue met tipe 2-diabetes. Daarna is 'n aantal genetiese variasies geïdentifiseer wat baie meer algemeen voorkom in die genoom van pasiënte met diabetes as in die res van die bevolking. Dus, die teenwoordigheid van B8 en B15 in die genoom het terselfdertyd die risiko van die siekte met ongeveer tien keer verhoog. Die teenwoordigheid van Dw3 / DRw4 merkers verhoog die risiko van die siekte met 9,4 keer. Ongeveer 1,5% van gevalle van diabetes hou verband met die A3243G-mutasie van die MT-TL1 mitochondriale geen. Daar moet egter op gelet word dat met tipe 1-diabetes genetiese heterogeniteit waargeneem word, dit wil sê dat die siekte deur verskillende groepe gene veroorsaak kan word. 'N Laboratorium-diagnostiese teken waarmee u die eerste tipe diabetes kan bepaal, is die opsporing van teenliggaampies teen die b-selle in die pankreas. Die aard van oorerwing is tans nie heeltemal duidelik nie, die moeilikheid om oorerwing te voorspel hou verband met die genetiese heterogeniteit van diabetes mellitus, en die konstruksie van 'n voldoende oorerwingsmodel vereis addisionele statistiese en genetiese studies.
In die patogenese van diabetes mellitus word twee hoofskakels onderskei:
Onvoldoende produksie van insulien deur die endokriene selle van die pankreas,
Skending van die interaksie met insulien met liggaamsweefsel (insulienweerstandigheid) as gevolg van 'n verandering in die struktuur of 'n afname in die aantal spesifieke reseptore vir insulien, 'n verandering in die struktuur van insulien self, of 'n skending van die intrasellulêre meganismes van seinoordrag vanaf reseptore na selorganelle.
Daar is 'n oorerflike geneigdheid tot diabetes. As een van die ouers siek is, is die waarskynlikheid om tipe 1-diabetes te erf, 10% en tipe 2-diabetes 80%.
Ongeag die ontwikkelingsmeganismes, is 'n algemene kenmerk van alle soorte diabetes 'n aanhoudende toename in bloedglukose en metaboliese afwykings in liggaamsweefsel wat nie meer glukose kan opneem nie.
· Die onvermoë van weefsels om glukose te gebruik lei tot verhoogde katabolisme van vette en proteïene met die ontwikkeling van ketoasidose.
· 'N Toename in die konsentrasie van glukose in die bloed lei tot 'n toename in die osmotiese druk van die bloed, wat 'n ernstige verlies aan water en elektroliete in die urine veroorsaak.
'N Volgehoue toename in bloedglukosekonsentrasie beïnvloed die toestand van baie organe en weefsels, wat uiteindelik lei tot die ontwikkeling van ernstige komplikasies, soos diabetiese nefropatie, neuropatie, oftalmopatie, mikro- en makroangiopatie, verskillende soorte diabetiese koma en ander.
· By pasiënte met diabetes is daar 'n afname in die reaktiwiteit van die immuunstelsel en 'n ernstige verloop van aansteeklike siektes.
Diabetes mellitus, sowel as byvoorbeeld hipertensie, is 'n geneties, patofisiologies, klinies heterogene siekte.
4. Kliniese tekens
Die belangrikste klagtes van pasiënte is:
· Erge algemene en spierswakheid,
· Dikwels en oorvloedig urinering, beide dag en nag,
· Gewigsverlies (tipies vir pasiënte met tipe 1-diabetes),
Verhoogde eetlus (met ernstige dekompensasie van die siekte word die eetlus skerp verminder),
Jeukerige vel (veral in die geslagsgebied van vroue).
Hierdie klagtes verskyn gewoonlik geleidelik, alhoewel tipe 1-diabetes, kan die simptome van die siekte redelik vinnig verskyn. Daarbenewens bied pasiënte 'n aantal klagtes wat veroorsaak word deur skade aan die interne organe, senuwees en vaskulêre stelsels.
Vel en spierstelsel
In die ontbindingstydperk is droë vel, 'n afname in die turgor en elastisiteit daarvan kenmerkend. Pasiënte het dikwels letsels in die vel, herhalende furunculosis, hydradenitis. Baie karakters is swamvel letsels (epidermophytosis van die voete). As gevolg van hiperlipidemie, ontwikkel xantomatose van die vel. Xanthomas is papules en knoppies van 'n gelerige kleur, gevul met lipiede, geleë in die boude, onderbene, knie- en elmbooggewrigte, en onderarms.
By 0,1 - 0,3% van die pasiënte word lipoïede nekrobiose van die vel waargeneem. Dit is veral op die bene gelokaliseer (een of albei). Aanvanklik verskyn digte rooibruin of geelagtige knoppies of kolle, omring deur 'n erythematous grens van verwydde kapillêres. Dan word die vel oor hierdie gebiede geleidelik atrofies, word dit glad, blink met 'n uitgesproke lichenisering (lyk soos perkament). Soms het die aangetaste gebiede ulkus, genees dit baie stadig, wat die gepigmenteerde gebiede agterlaat. Naelsveranderings word gereeld waargeneem, hulle word bros, dof, 'n gelerige kleur verskyn.
Tipe 1-diabetes word gekenmerk deur beduidende gewigsverlies, ernstige spieratrofie en 'n afname in spiermassa.
Die spysverteringstelsel.
Die volgende veranderinge is die kenmerkendste:
Parodontale siekte, los en tandverlies,
· Chroniese gastritis, duodenitis met 'n geleidelike afname in die sekretoriese funksie van die maag (as gevolg van 'n tekort aan insulien - 'n stimulator van maagsekresie),
· Verminderde motoriese funksie van die maag,
Swak dermfunksie, diarree, steatorrhea (as gevolg van 'n afname in die eksterne sekretoriese funksie van die pankreas),
· Vethipotese (diabetiese hepatopatie) ontwikkel by 80% van pasiënte met diabetes, die kenmerkende manifestasies is 'n vergrote lewer en effense pyn.
Dyskinesie van die galblaas.
Kardiovaskulêre stelsel.
DM dra by tot die oormatige sintese van aterogene lipoproteïene en die vroeëre ontwikkeling van aterosklerose en IHD. IHD by pasiënte met diabetes ontwikkel vroeër en vorder harder en gee meer gereeld komplikasies.
'Diabetiese hart' is dismetaboliese miokardiale distrofie by pasiënte met diabetes mellitus onder die ouderdom van 40 jaar sonder duidelike tekens van koronêre aterosklerose. Die belangrikste kliniese manifestasies van diabetiese kardiopatie is:
· Klein dyspier tydens liggaamlike inspanning, soms hartkloppings en onderbrekings in die hart,
· 'N verskeidenheid hartritme en geleidingsversteurings,
Hipodinamiese sindroom, gemanifesteer in 'n afname in die slagvolume bloed in die linkerventrikel,
· Verminderde oefeningsverdraagsaamheid.
Asemhalingstelsel.
Pasiënte met diabetes is geneig tot pulmonale tuberkulose. Mikroangiopatie van die longe is kenmerkend, wat die voorvereistes vir gereelde longontsteking skep. Pasiënte met diabetes ly ook dikwels aan akute brongitis.
By diabetes ontwikkel 'n aansteeklike en inflammatoriese siekte in die urienweg, wat in die volgende vorms voorkom:
Asimptomatiese urieninfeksie
Latente vloeiende piëlonefritis,
Akute suppurasie van die nier
Ernstige hemorragiese sistitis.
Volgens die toestand van koolhidraatmetabolisme word die volgende fases van diabetes onderskei:
· Vergoeding - so 'n kursus van diabetes, wanneer normoglykemie en aglikosurie onder invloed van behandeling verkry word,
Subkompensasie - matige hiperglykemie (hoogstens 13,9 mmol / l), glukosurie, hoogstens 50 g per dag, gebrek aan asetonurie,
· Dekompensasie - bloedglukemie van meer as 13,9 mmol / l, die teenwoordigheid van verskillende grade asetonurie
5. Tipes diabetes
Tipe I-diabetes mellitus:
Diabetes mellitus van tipe I ontwikkel tydens die vernietiging van p-selle van die pankreas-eilandjies (Langerhans-eilandjies), wat 'n afname in insulienproduksie veroorsaak. Die vernietiging van p-selle is te wyte aan 'n outo-immuunreaksie wat verband hou met die gekombineerde werking van omgewingsfaktore en oorerflike faktore by geneties vooropgestelde individue. So 'n ingewikkelde aard van die ontwikkeling van die siekte kan verklaar waarom die identiese tweeling-tipe diabetes slegs in ongeveer 30% van die gevalle onder identiese tweelinge ontwikkel, en tipe II-diabetes in bykans 100% van die gevalle. Daar word geglo dat die vernietiging van die eilande van Langerhans op 'n baie vroeë ouderdom begin, enkele jare voor die ontwikkeling van kliniese manifestasies van diabetes.
HLA-stelselstatus.
Antigene van die belangrikste histokompatibiliteitskompleks (HLA-stelsel) bepaal die persoon se geneigdheid tot verskillende tipes immunologiese reaksies. In tipe I-diabetes mellitus word 90% van die gevalle DR3- en / of DR4-antigene opgespoor. DR2-antigeen voorkom die ontwikkeling van diabetes mellitus.
Outo-antiliggame en sellulêre immuniteit.
In die meeste gevalle, ten tyde van die opsporing van tipe I-diabetes, het pasiënte teenliggaampies teen die Langerhans-eiland selle, waarvan die vlak geleidelik daal en na 'n paar jaar verdwyn. Onlangs is teenliggaampies teen sommige proteïene ontdek - glutamiensuurdekarboksilase (GAD, 64-kDa-antigeen) en tyrosienfosfatase (37 kDa, IA-2, word selfs meer gereeld gekombineer met die ontwikkeling van diabetes). Die opsporing van teenliggaampies> 3 soorte (teen Langerhans-eiland selle, anti-GAD, anti-1A-2, teen insulien) in die afwesigheid van diabetes hou verband met 'n 88% -risiko vir die ontwikkeling daarvan in die volgende tien jaar. Inflammasieselle (sitotoksiese T-limfosiete en makrofage) vernietig p-selle, waardeur insulien ontwikkel in die beginfases van tipe I-diabetes. Limfosietaktivering is te wyte aan die produksie van sitokiene deur makrofage.Ondersoeke om die ontwikkeling van tipe I-diabetes mellitus te voorkom, het getoon dat immuunonderdrukking met siklosporien die funksie van die eilande van Langerhans gedeeltelik help behou. Dit gaan egter gepaard met talle newe-effekte en onderdruk nie die aktiwiteit van die proses nie. Die voorkoming van tipe I-diabetes mellitus deur nikotinamied, wat die aktiwiteit van makrofage onderdruk, is ook nie bewys nie. Gedeeltelike behoud van die funksie van die selle op die eilande van Langerhans word vergemaklik deur insulien; daar word tans kliniese proewe onderneem om die effektiwiteit van die behandeling te evalueer.
Tipe II-diabetes
Daar is baie redes vir die ontwikkeling van tipe II-diabetes mellitus, aangesien hierdie term verwys na 'n wye verskeidenheid siektes met verskillende aard van die kursus en kliniese manifestasies. Hulle word verenig deur 'n algemene patogenese: 'n afname in insulienafskeiding (as gevolg van disfunksie van die Langerhans-eilandjies in kombinasie met 'n toename in perifere weerstand teen insulien, wat lei tot 'n afname in opname van glukose deur perifere weefsels) of 'n toename in glukoseproduksie deur die lewer. In 98% van die gevalle kan die oorsaak van die ontwikkeling van tipe II-diabetes mellitus nie bepaal word nie - in hierdie geval praat hulle van 'idiopatiese' diabetes. Watter van die letsels (afname in insulienafskeiding of insulienweerstandigheid) primêr is, is onbekend, miskien is die patogenese in verskillende pasiënte verskillend. Die algemeenste insulienweerstandigheid is te danke aan vetsug, die meer seldsame oorsake van insulienweerstandigheid. In sommige gevalle ontwikkel pasiënte ouer as 25 jaar (veral in die afwesigheid van vetsug) nie tipe II-diabetes mellitus nie, maar latente outo-immuun diabetes van volwassenes LADA (Latent Autoimmune Diabetes of Adulthood), wat insulienafhanklik word, word gereeld aangeteken. Type II-diabetes mellitus vorder stadig: insulienafskeiding neem geleidelik oor 'n paar dekades af, en lei stil tot 'n toename in glukemie, wat uiters moeilik is om te normaliseer.
By vetsug ontstaan daar relatiewe insulienweerstandigheid, waarskynlik as gevolg van die onderdrukking van die uitdrukking van insulienreseptore as gevolg van hiperinsulinemie. Vetsug verhoog die risiko van die ontwikkeling van tipe II diabetes mellitus aansienlik, veral met die verspreiding van vetweefsel in die androïed (viscerale vetsug, vetsug met “appeltipe”, omtrek van die middel tot 'n omtrekverhouding> 0,9) en tot 'n mindere mate met die ginoïed tipe verspreiding van vetweefsel ( vetsug "volgens tipe peer", is die verhouding van die middelomtrek tot die omtrek van die heupe 4 kg.
Onlangs is aangetoon dat lae geboortegewig gepaard gaan met die ontwikkeling van volwassenes met insulienweerstandigheid, tipe II-diabetes mellitus en hartsiektes. Hoe laer die liggaamsgewig by geboorte en hoe meer dit op 1 jaar oud is, hoe groter is die risiko. In die ontwikkeling van tipe II-diabetes mellitus speel oorerflike faktore 'n baie belangrike rol, wat gemanifesteer word deur die hoë frekwensie van die gelyktydige ontwikkeling daarvan in identiese tweelinge, die hoë frekwensie van gesinsgevalle van die siekte en hoë morbiditeit in sommige nasionaliteite. Navorsers ontdek nuwe genetiese afwykings wat die ontwikkeling van tipe II-diabetes mellitus veroorsaak, waarvan sommige hieronder beskryf word.
Tipe II-diabetes mellitus by kinders is slegs in sommige klein nasionaliteite en in seldsame aangebore MODY-sindrome beskryf (sien hieronder). Tans het die voorkoms van tipe II-diabetes in geïndustrialiseerde lande aansienlik toegeneem: in die Verenigde State is dit 8-45% van alle gevalle van suikersiekte by kinders en tieners, en neem dit steeds toe. Meestal word jongmense tussen 12 en 14 jaar siek, meestal meisies teen die agtergrond van vetsug, lae liggaamlike aktiwiteit en die teenwoordigheid van tipe II-diabetes mellitus in 'n familiegeskiedenis.By jong nie-vetsugtige pasiënte word diabetes van die tipe LADA, wat met insulien behandel moet word, hoofsaaklik uitgesluit. Boonop word bykans 25% van die gevalle van tipe II-diabetes mellitus op 'n jong ouderdom veroorsaak deur 'n genetiese afwyking in die raamwerk van MODY of ander seldsame sindrome. Diabetes mellitus kan ook veroorsaak word deur insulienweerstandigheid. Met enkele seldsame vorme van insulienweerstandigheid is toediening van honderde of selfs duisende eenhede insulien ondoeltreffend. Sulke toestande gaan gewoonlik gepaard met lipodystrofie, hiperlipidemie, acanthosis nigricans. Insulienweerstandigheid van tipe A is te wyte aan genetiese defekte in die insulienreseptor of die intrasellulêre seinmeganismes na-reseptor. Insulienweerstandigheid van tipe B is te danke aan die ontwikkeling van auto-antiliggame teen insulienreseptore, en word dikwels gekombineer met ander outo-immuun siektes, byvoorbeeld sistemiese lupus erythematosus (veral by swart vroue). Hierdie diabetes-opsies is baie moeilik om te behandel.
Hierdie siekte is 'n heterogene groep outosomale dominante siektes wat veroorsaak word deur genetiese afwykings, wat lei tot 'n agteruitgang van die sekretoriese funksie van pankreas-b-selle. MODY-diabetes kom by ongeveer 5% van diabetiese pasiënte voor. Dit verskil op die betreklike vroeë ouderdom. Die pasiënt het insulien nodig, maar, anders as pasiënte met tipe 1-diabetes, het hy 'n lae insulienebehoefte, en behaal suksesvol vergoeding. Aanduidings van die C-peptied is normaal, daar is geen ketoasidose nie. Hierdie siekte kan voorwaardelik toegeskryf word aan die "tussentydse" soorte diabetes: dit het kenmerke wat kenmerkend is van tipe 1 en tipe 2-diabetes.
Die belangrikste beginsels vir die behandeling van diabetes is:
2) Individuele liggaamlike aktiwiteit,
3) Suikerverlagende medisyne:
B) suikertablette, verminder middels,
4) Pasiëntonderrig in 'diabetesskole'.
Dieet. Dieet is die basis waarop lewenslange komplekse terapie van pasiënte met diabetes gebaseer is. Dieetbenaderings vir tipe 1-diabetes en tipe 2-diabetes verskil in wese. In DM 2 is dit dieetterapie, waarvan die hoofdoel is om liggaamsgewig te normaliseer, wat die basiese beginsel van behandeling vir DM 2 is. In DM 1 word die vraag anders gestel: dieet is in hierdie geval 'n gedwonge beperking wat verband hou met die onvermoë om fisiologiese insulienafskeiding akkuraat te simuleer. . Dit is dus nie 'n dieetbehandeling, soos in die geval van T2DM nie, in 'n dieet en lewenstyl wat help om optimale vergoeding vir diabetes te handhaaf. Ideaal gesproke blyk die pasiënt se dieet met intensiewe insulienterapie heeltemal te wees, d.w.s. hy eet soos 'n gesonde persoon (wat hy wil, wanneer hy wil, hoeveel hy wil). Die enigste verskil is dat hy homself met insulien inspuit en die keuse van die dosis op 'n goeie manier bemeester. Soos enige ideaal, is volledige liberalisering van die dieet onmoontlik en word die pasiënt gedwing om sekere beperkings na te kom. Die verhouding proteïene, vette en koolhidrate wat aanbeveel word vir pasiënte met diabetes => 50%:
Verpleegproses: wese, betekenis
In die behandeling van diabetes mellitus word 'n verpleegkundige aan die pasiënt toegewys om die gesondheidstoestand te monitor, die kwaliteit van die dokter se aanbevelings. Elke pasiënt word beskou as 'n aparte persoon, op wie 'n individuele benadering toegepas word en individuele hulp verleen word. Dit is die rol van die verpleegster in diabetes.
Stadiums van die verpleegproses
Verpleegsorg vir tipe 1 en tipe 2-diabetes bestaan uit verskillende fases. Dit sluit in:
- ondersoek van die pasiënt
- diagnose,
- sorgbeplanning
- Implementering van 'n versorgingsplan
- assessering van die impak van sorg op die pasiënt.
In die proses van verpleegsorg, vorm die verpleegster saam met die pasiënt 'n lys met maatreëls om aan al die dokter se aanbevelings te voldoen.Ten einde die terapie positief te beïnvloed, vind die verpleegster in die eerste stadiums van die verpleegproses al die belangrike inligting oor die gesondheid van die pasiënt, die behoefte aan mediese sorg en die pasiënt se vermoë om na hulself te sorg.
Diabetes verpleeguitdagings
Verpleegsorg bevat 'n aantal take wat gerig is op die vinnige aanpassing van die pasiënt. Onder hulle is:
- omvattende maatreëls te verskaf om van die huidige gesondheidsprobleme ontslae te raak,
- verwydering van negatiewe toestand, spanning,
- voorkoming van komplikasies.
Op grond van 'n mediese ondersoek, doelstellings en doelstellings, asook klagtes van die pasiënt, sy familielede, word 'n gedetailleerde kaart van die verpleegproses saamgestel.
Die pasiënt leer die reëls van selfbeheersing oor bloedsuiker en urine. 'N Verpleegster gee insulien toediening, help om die dosis aan te pas
Die rol van die paramedikus in die voorkoming van komplikasies van diabetes lê in die voorkoming van siektes wat voortspruit uit diabetes, die voorkoming van veranderinge in die gesondheidstoestand tydens akute respiratoriese infeksies, die verandering van die seisoen van die jaar, ensovoorts. Die paramedikus moet aan die pasiënt die oorsake van noodtoestande by diabetes verduidelik, en moet ook verduidelik hoe om agteruitgang te voorkom en watter maatreëls in die ontwikkeling daarvan getref word.
In die behandelingsproses word 'n kaart saamgestel van die verpleegproses vir diabetes. Dit sluit die volgende in:
- Ondersoek van die pasiënt om die kenmerke van die verloop van die siekte volledig te bepaal. 'N Individuele mediese geskiedenis word saamgestel waarin alle ontledings, waarnemings en gevolgtrekkings om gesondheidsredes gemaak word.
- Die diagnosering van voor die hand liggende probleme, sowel as vermoedelike probleme wat kan voorkom as gevolg van vordering met diabetes. Die pasiënt word gewaarsku oor die manifestasie van gevaarlike simptome wat gesondheid en lewe bedreig. Daar word vasgestel dat siektes wat die behandeling van diabetes bemoeilik, voorkom. Voorkomende en sielkundige maatreëls word met die pasiënt en familielede uitgevoer.
- Sistematisering van inligting wat oor die pasiënt versamel is, op grond waarvan die verpleegkundige doelstellings en doelstellings stel om die pasiënt te help. Alle aktiwiteite word op die pasiëntkaart aangebring. Hang af van die verpleegproses. watter probleme geïdentifiseer en opgelos is.
Kenmerke van die gebruik van insulien
Een van die belangrikste take van 'n verpleegster is om 'n insulienpreparaat korrek toe te dien, asook om die pasiënt te leer om die prosedure onafhanklik uit te voer volgens die dosis wat deur die dokter bepaal is. Die verpleegster en pasiënt moet die volgende maatreëls in ag neem:
- Let op die dosis en tyd van toediening van die geneesmiddel wat deur die dokter voorgeskryf is.
- Lees die aanwysings vir die middel.
- Sorg dat die pasiënt binne 30 minute na toediening van die middel voedsel inneem.
- Skud die insulinsuspensie voor toediening.
- In sommige gevalle moet medisyne gelyktydig gebruik word, maar dit word nie aanbeveel om dit in een spuit te meng nie, as gevolg van die risiko dat eenvoudige insulien gebind word.
- Voldoen aan die reëls van steriliteit, en u kan nie die inspuitplek masseer nie.
Verpleegsorg vir kinders met diabetes verg meer verantwoordelikheid. Dit hou verband met 'n hoë risiko vir komplikasies, die ontwikkeling van 'n allergiese reaksie, lipodystrofie, lipohypertrofie, sowel as hipoglukemie. 'N Kind kan sweet, honger, duiseligheid en ander simptome ervaar. Dit is belangrik om die kind te leer om vroegtydig oor gesondheidsversteurings en gesondheidsprobleme verslag te doen.
Diabetes sorg verpleegkundige sorg
Verpleegkunde begin onmiddellik met die aanstelling van die behandeling. Die verpleegster moet die volgende instel:
- Die laaste toediening van insulien, of behandeling voorheen uitgevoer is, watter medisyne geneem word, die dosis daarvan.
- Die doel van die dieet.
- Leer om die meter te gebruik.
- Kontroleer die metode van insulien toediening, aanpassing.
- Waarskuwing van komplikasies.
Wanneer u kinders, pensioenarisse behandel, is 'n konsultasie met familielede of ouers verpligtend.
Daarbenewens bevat die funksies van verpleegsorg vir pasiënte met diabetes die volgende stel maatreëls:
- Algemene inspeksie. Let op die veranderinge in die toestand van die pasiënt, waarsku die dokter hieroor.
- 'N Deeglike ondersoek van die vel en slymvliese.
- Meting van liggaamstemperatuur, asemhaling, polsslag, pre-mediese ondersoek.
Na afloop van die ondersoek stel die verpleegster 'n verpleeggeskiedenis van die siekte saam, waar gesondheidsprobleme aangeteken word in verband met die aanvang van diabetes. Verder inligting oor die voorkoms van neurose, ander patologieë, die moontlikheid van selfdiens, ensovoorts. Moontlike probleme in die toekoms word vasgestel sonder enige mislukking.
Op te maak vir die gebrek aan kennis oor die siekte
Dit is baie belangrik om 'n pasiënt met 'n nuut gediagnoseerde selfbeheertegniek te onderrig. Die verpleegkundige is verplig om die oorsake van diabetes mellitus te verduidelik, aanduidings te maak van afwykings wat mag voorkom as gevolg van die siekte, die funksies van versorging, higiëne bepaal. Oortuig die pasiënt om te voldoen aan alle vereistes soos deur die dokter voorgeskryf.
Die heel eerste vaardigheid wat 'n diabeet leer, is die beheer van bloedsuiker en urine, die metodes om insulien toe te dien. Benewens die vermoë om die middel toe te dien, moet die pasiënt:
- die gevolge van insulien te verstaan
- om te weet oor moontlike komplikasies
- die plekke van insulienadministrasie op die liggaam ken,
- in staat wees om die dosis self aan te pas.
Verpleegsorg vir kinders met diabetes behels nie net met die kind nie, maar ook met die ouers, om selfbeheersingsvaardighede te leer, en die vermoë om vinnig te help. Die verpleegster rapporteer gereeld aan die dokter oor die maatreëls wat getref is, of die toestand van die pasiënt verander.