Gastroparesis: simptome en behandeling vir diabetes
* Impakfaktor vir 2017 volgens RSCI
Die tydskrif is opgeneem in die lys van eweknie-beoordeelde wetenskaplike publikasies van die Kommissie vir Hoër Attestasie.

Lees die nuwe uitgawe
die funksie (MEF) van die maag is die belangrikste komponent van die spysverteringsproses. MEF-afwykings bepaal die kliniese manifestasies, prognose en behandelingstaktieke vir gastro-esofageale reflukssiekte (GERD), maagswere (UB) van die maag en duodenum (duodenum), funksionele dyspepsie. MEF-afwykings van die maag gaan gepaard met baie siektes van die spysverteringstelsel, metaboliese afwykings, endokriene, geestesiektes, newe-effekte van 'n aantal middels.
Die term "diabetiese gastroparesis" (DG) word gebruik as 'n sinoniem vir die skending van die MEF van die maag by diabetes mellitus (DM). Hierdie konsep - "gastroparesis diabeticorum" - is in 1958 deur Kassander bekendgestel. Boas het in 1925 vir die eerste keer 'n kliniek beskryf om MEF van die maag in diabetes te verminder. Ferroir het in 1937 'n radiologiese beeld van die oortreding van die MEF voorgestel. DG word beskou as verskillende grade van erns wat die vloei van inhoud vanaf die maag na die duodenum vertraag in die afwesigheid van 'n meganiese hindernis. Terselfdertyd is die tweede betekenis van die term "gastroparesis" 'n ernstige vorm van skending van die MEF van die maag, die afwesigheid van peristalse en ontruiming.
Die stel oortredings van die MEF bevat ook 'n verandering in die reservoir, vermenging, maalvoedsel van die maag, maar die verlangsaming (vermindering) van die ontruiming is van die grootste belang. Die belangrikste komponente van hierdie disfunksie is versteurings van peristalse, akkommodasie en koördinasie.
Wanneer die MEF-komponente strydig is, ontstaan daar verskillende sensasies: in die geval van versteuring van die huisvesting - vroeë versadiging, in geval van verswakte koördinasie - epigastriese erns en gevoel van oorloop, in geval van verswakte peristalise - naarheid en braking.
Diabetiese outonome (outonome) neuropatie (DAN) 5-8 word as die hoofoorsaak van DG beskou. In 1945, toe die uitvoering van 'n X-straal, het Rundles die eerste keer opgemerk die verband tussen die diabetiese perifere poli-neuropatie en die vertraagde ontruiming van 'n suspensie van bariumsulfaat uit die maag.
Die vraag na die korrelasie tussen verskillende vorme van DAN bly dubbelsinnig: daar is byvoorbeeld aangetoon dat in die teenwoordigheid van 'n hartvorm van DAN by 'n pasiënt, dit raadsaam is om te kyk na maag-MEF-versteurings 10, 11, ander skrywers het nie so 'n verband 12, 13 geopenbaar nie.
Dit is bekend dat chroniese hiperglykemie 'n groot rol speel in die ontwikkeling van die meeste laat komplikasies van diabetes. Die bydrae van dekompensasie van koolhidraatmetabolisme tot die skending van maag MEF in diabetes is egter nie so duidelik nie. In 'n aantal studies is die vlak van HbA1c 'n risikofaktor vir maag-MEF-steuring 12, 14 genoem, terwyl ander studies nie hierdie verband 10, 13, 15. aan die lig gebring het nie. Verskeie navorsers het opgemerk dat die duur van suikersiekte nie die maag-MEF 11–13, 15 beïnvloed nie.
Vertraging van MEF by pasiënte met diabetes kan lei tot 'n agteruitgang van die koolhidraatmetabolisme, wat gemanifesteer word deur episodes van hipo- en hiperglikemie. Postprandiale hipoglukemie word veroorsaak deur die verlangsaming van die inname van koolhidrate in die dunderm. In die postabsorpsieperiode lei die wanverhouding van absorpsie en die effek van insulien tot hiperglikemie. Die inspring in glukemievlak versterk die ontwikkeling van laat komplikasies van diabetes, en dit word deur pasiënte nie goed verdra nie. Stadige ontruiming beïnvloed ook die effektiwiteit van orale medikasie en bemoeilik die postoperatiewe periode. Daar kan oorweeg word dat die simptome van MEF-skending die lewensgehalte ernstig beïnvloed.Daar is geen oortuigende studies oor die effek van DH op die lewensverwagting van pasiënte met diabetes nie. Ons kan slegs let op 'n artikel waarin berig word dat die teenwoordigheid van DG nie hierdie aanwyser beïnvloed nie.
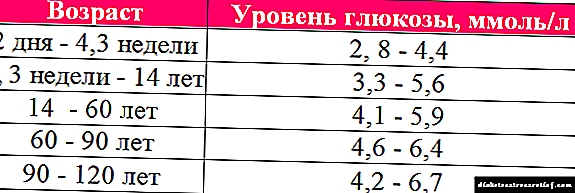
Die voorkoms van maag-MEF-steuring in diabetes is 25–65% 12, 13, 15. Sulke teenstrydighede kan verklaar word deur die heterogeniteit van die ondersoekde populasie en die gebruik van verskillende diagnostiese metodes vir informatiwiteit. Die tempo van glukemie tydens studie 17, 18 en die inname van baie medisyne beïnvloed ook die tempo van ontruiming.
In die kliniese praktyk word DG dikwels nie betyds gediagnoseer nie. Dit is grotendeels te danke aan die gebrek aan kliniese kriteria en die kompleksiteit van objektiewe diagnose. Die lys simptome wat by DG waargeneem word, is onder andere: verlies van eetlus, gevoel van swaarheid na eet, 'n vroeë gevoel van volheid, naarheid, braking, 'n gevoel van opgeblasenheid, sooibrand, buik, pyn en ongemak in die epigastriese streek, afwisselende periodes van hipo- en hiperglikemie, gewigsverlies liggaam.
Daar moet egter op gelet word dat patognomoniese simptome van MEF-afwykings min is. Nowak et al. aangetoon dat pasiënte met diabetes en maag-MEF-ontsteldheid meer geneig is tot vroeë versadiging, naarheid en braking. In 'n studie deur K. Jones et al., Is aangetoon dat opgeblasenheid die enigste simptoom is wat korreleer met maag-MEF-versteuring. Sommige pasiënte met 'n skending van MEF van die maag het gepaardgaande tekens van dermfunksie, wat gemanifesteer word deur hardlywigheid en / of diarree. In ernstige gevalle, met gastroparese, word konstante braking, elektrolietafwykings en gewigsverlies opgemerk.
Dit is opmerklik dat sommige van die simptome waarskynlik weens gastro-esofageale refluks is. Vir GERD in diabetes is daar baie voorvereistes van 20-25. Die hoofoorweging van die mislukking van die laer esofageale sfinkter as gevolg van DAN. Dit is bekend dat vertraagde ontruiming self 'n belangrike faktor is in die ontwikkeling van GERD.
Die ontwikkeling van maagswere en duodenum beïnvloed die ontruiming. Swerwe by diabetes kom gereeld voor sonder tipiese pyn. Daar is aangetoon dat by 28% van pasiënte met 'n kombinasie van ulkusse en suikersiekte 'n stomp ulkus opgemerk is. Daar is opgemerk dat DH in 'n kombinasie van ulkusse en diabetes in 20-30% van die gevalle waargeneem word.
Baie moeilik is die vraag na die uitroei van Helicobacter (H.) pylori in die opsporing van die kolonisasie daarvan. Die teenwoordigheid van 'n ulkus is morfologies bevestig of tydens die studie van pepsinogeen I, II en chroniese atrofiese gastritis in die bloed, die behoefte aan langdurige gebruik van protonpompinhibeerders met die naasbestaan van GERD en diabetes, en die gebruik van nie-steroïdale anti-inflammatoriese middels (NSAID's) en antikoagulante benodig ongetwyfeld H.-uitwissing. Kolonisasie van die maagslymvlies deur Helicobacter pylori-infeksie by pasiënte met diabetes verskil nie van dié wat in die populasie 29, 30 aangetref word nie.
Diagnostiese ondersoeke by pasiënte met diabetes met die identifisering van dyspeptiese klagtes stem ooreen met die optrede vir onontdekte dyspepsie. In die eerste plek word gewasse en maagsere, sowel as duodenum, meganiese oorsaak, portaal hipertensie uitgesluit. Met instrumentele diagnose van DG kan u die ontstaan van simptome bepaal en DG identifiseer in die afwesigheid van klagtes. Natuurlik word hierdie studies uitgevoer na die uitsluiting van organiese patologie.
Maagskintigrafie met technetium is die 'goue standaard' vir die diagnose van maag-MEF-afwykings. In 2000 is 'n gestandaardiseerde metode goedgekeur: tydens die scintigrafie verteer die pasiënt voedsel gemerk met tegnetium, en dan word die ontruiming daarvan uit die maag elke 15 minute vir 4 uur gemeet. Die ontvangs van medisyne wat die maag MEF beïnvloed, moet binne 48–72 uur gestaak word. voor die studie. Die vertraging van meer as 60% van voedsel in die maag na 2 uur of langer, 10% na 4 uur na eet, is 'n diagnostiese maatstaf vir die oortreding van MEF. Die sensitiwiteit van die metode is 93%, spesifisiteit 62%.
'N Asemtoets met (capryl) suur gemerk met 'n stabiele koolstof- of natriumisotoop is 'n alternatiewe metode om die tempo van voedselevakuasie uit die maag te diagnoseer.Die basis van hierdie metode is die ontleding van data oor veranderinge in die 13C / 12C isotoop-verhouding in uitgeasemde lug na die neem van medisyne gemerk met die 13C-isotoop. Die gebruik van stabiele isotope en klein dosisse diagnostiese middels in die toets maak dit veilig. Voor die aanvang van die toets, pas die pasiënt uit in 'n proefbuis om uitasem-lugmonsters te versamel: hierdie monster sal gebruik word vir latere vergelyking. Daarna neem die pasiënt 'n standaardontbyt gemeng met (caprylsuur) (of natrium), waarna hy elke 15 minute vir 4 uur in die buise uitasem. Oktansuur ontbind nie in die suur omgewing van die maag nie; as dit in die dunderm beland, word dit vinnig opgeneem en ondergaan dit dan splitsing en oksidasie in die lewer. As gevolg hiervan vorm dit, wat lei tot 'n toename in die verhouding van 13C in die uitgeasemde koolstofdioksied. Die analise van die 13C / 12C isotoopverhouding in uitgeasemde koolstofdioksied word uitgevoer met behulp van 'n gespesialiseerde een. Die inligtingsinhoud van die asemtoets korreleer met scintigrafie. Die sensitiwiteit van die metode is 86%, die spesifisiteit is 80%. Die voordele van die asemtoets is die gemak van implementering en veiligheid: die afwesigheid van blootstelling aan bestraling laat dit toe selfs by swanger vroue en kinders.
Met ultraklank van die maag kan u indirek die ontruiming van vloeistof uit die maag bepaal, en die resvolume van die inhoud daarvan binne 4 uur na die opeenvolging bepaal.
'N X-straalstudie met bariumsulfaat om die MEF van die maag te bepaal, word slegs in ons land gebruik. Dit is die goedkoopste diagnostiese metode vanweë die relatiewe lae koste en die moontlikheid om dit in byna enige mediese instelling uit te voer. Die nadele van die metode is:, die moontlikheid om slegs 'n laat stadium van MEF-steuring op te spoor - gastroparese, 'n beduidende blootstelling aan bestraling waaraan die pasiënt tydens die studie blootgestel is. Dus word die aanvaarde bariumsulfaat in die lumen van die maag by pasiënte wat aan ulkusse en suikersiekte ly, na 20-24 uur opgespoor.
Ons het 'n MEF-studie van die maag met behulp van 'n asemtoets by 84 pasiënte met tipe 2-diabetes gedoen. Vroue was 50 (59,5%), mans - 34 (40,5%), ouderdom - 38 (29, 47) jaar, duur van diabetes - 22,5 (16, 30,8) jaar. Al die pasiënte het DAN gehad.
Volgens die isotoop asemtoets, is maag-MEF-versteuring (T½> 75 min) by 38 van die 84 (45,2%) pasiënte wat ondersoek is, opgespoor (gemiddelde T½ = 102,6 ± 31,1 min). 'N Matige verlangsaming in die ontruiming van voedsel vanaf die maag na die duodenum (75 min 120 min) is waargeneem by 8 (9,5%) pasiënte (gemiddelde T½ = 147,7 ± 40,2 min). In 46 van 84 pasiënte is ontruiming van minder as 75 minute (gemiddelde T½ = 52,5 ± 10,2 min) waargeneem.
Ons het die gastro-intestinale klagtes geanaliseer afhangende van die toestand van die MEF van die maag (Tabel 1).
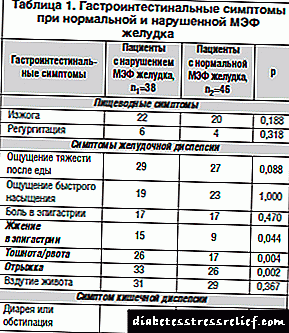
By die ontleding van die voorkoms van simptome, is daar gevind dat simptome van maagdyspepsie statisties beduidend in die groep pasiënte met maag MEF gestoor is: 'n brandende sensasie in die epigastriese streek (39,5% teenoor 19,6%, χ2 = 4,041, p = 0,044), naarheid / braking ( 68,4% teenoor 37,0%, χ2 = 0,108, p = 0,004), ruk (86,8% teenoor 56,5%, χ2 = 0,108, p = 0,002).
Wanneer alle moontlike voorspellers / merkers van maag MEF by pasiënte met diabetes opgeneem is in 'n meerveranderlike analise, het ons nie statisties beduidende verskille in ouderdom, geslag, duur van diabetes, die voorkoms van laat komplikasies van diabetes en koolhidraatmetabolisme tussen groepe pasiënte met maag MEF en normale MEF bepaal nie. die maag. 3 merkers van maag-MEF-steuring is geïdentifiseer: naarheid / braking - kansverhouding 2.8 (1.0, 7.6, 95% CI) en belch - odds ratio 3.8 (1.1, 12.8, 95% CI) ). Daar kan kennis geneem word van die kombinasie van manifestasies van maag-, slukderm- en dermfunksies by diabetes. Dit kan die gevolg wees van 'n enkele etiopatogenetiese faktor - DAN.
Die verband tussen manifestasies van gastro-esofageale refluks en postprandiale dyspepsie hou blykbaar verband met 'n skending van die MEF van die maag - DG.
In ons studie was daar geen statisties beduidende verskille tussen pasiënte met MEF-skending en sonder maag-MEF-oortreding nie: die mediaan 8.4 (6.4, 9.5) teenoor 8.0 (7.3, 9.0) ) min (p = 0,216). Volgens ons studie beïnvloed vastende glukemie ook nie die maag MEF nie: mediaan 9.2 (4.4, 11.8) by pasiënte met maag MEF versteuring teenoor 8.2 (5.7, 10.6) min in pasiënte met normale MEF van die maag (p = 0,611).
Die behandeling van DG sluit mediese voeding en geneesmiddelterapie in.Dieet vir DH behels die uitsluiting van voedsel wat langdurige meganiese effekte in die maag benodig (growwe ruvesel, smerige vleis, harde gerookte wors), wat die ontruiming (vette) vertraag; voeding word aanbeveel.
Die belangrikste medisyne wat gebruik word in die behandeling van MEF-afwykings is prokinetika. Die medisyne van hierdie subgroep, benewens die normalisering van maagmotiliteit, verhoog die toon van die onderste slukderm sfinkter. Die arsenaal van dokters bevat nie-selektiewe dopamienreseptorblokkeerders (metoklopramied), selektiewe generasies (domperidon) en prokinetika met 'n gekombineerde werkingsmeganisme (itoprid).
Metoclopramide is 'n agonis, dopamienantagonis en 'n direkte stimulator van gladdespierselle van die maagwand. Die middel verhoog die beweeglikheid van die maag, verbeter die koördinasie en het ook 'n onafhanklike antemetiese effek deur die dopamienreseptore van die sneller-sone van die sentrum van braking te blokkeer. In 'n aantal studies is bewys dat die doeltreffendheid van metoklopramied in stryd met die MEF van die maag is. 30% van die pasiënte wat met metoklopramied behandel word, ontwikkel egter ernstige newe-effekte: ekstrapiramidale afwykings, slaperigheid, depressie, hiperprolaktinemie. Dit is te wyte aan die vermoë om die bloed-breinversperring binne te dring, wat die wydverspreide gebruik daarvan beperk.
Die dwelmbeheerkomitee van die Europese Medisyne-agentskap beveel aan dat metoklopramied nie gebruik word om motoriese inkorting reg te stel nie, en moet slegs voorgeskryf word aan kankerpasiënte met ernstige braking gedurende chemoterapie vir hoogstens 5 dae en hoogstens 30 mg / dag.
Domperidone is 'n baie selektiewe perifere dopamienantagonis wat nie die bloed-breinversperring oorsteek nie. Die middel verhoog die druk van die onderste slukderm sfinkter, aktiveer die beweeglikheid van die slukderm en antrum. Dit het 'n anti-genetiese effek as gevolg van die onderdrukking van die aktiwiteit van die chemoreseptor sneller sones geleë aan die onderkant van die vierde ventrikel buite die bloed-brein versperring. Die medisyne is nie goedgekeur deur die Food and Drug Administration (FDA) vir berigte oor 'n verhoogde risiko van skielike dood wanneer dit gebruik word nie, en dit word in baie Europese lande voorgeskryf.
Itoprid is 'n prokinetika met 'n gekombineerde werkingsmeganisme. Itopride verhoog die voortstuwende beweeglikheid van die maag en versnel die leegmaak daarvan, het 'n antemetiese effek as gevolg van die interaksie met die snellersorge-chemoreptore geleë aan die onderkant van die vierde ventrikel buite die bloed-breinversperring 33, 34. Die middel het 'n dubbele meganisme van prokinetiese werking (blokkering en remming van asetielcholinestera). By die inname van itoprid is daar geen ernstige newe-effekte gevind wat kenmerkend is van ander prokinetika nie, veral is die QT-interval nie verleng nie. Die middel het die vermoë om die bloed-breinskans minimaal binne te dring. Itoprid metabolisme vermy ongewenste geneesmiddelinteraksies wanneer medisyne geneem word wat gemetaboliseer word deur ensieme van die sitochroom P450-stelsel.
In kliniese studies is die effektiwiteit van itoprid in gastro-enterologiese praktyke en in die behandeling van DH bewys. In 'n studie deur Noritake et al. Volgens pasiënte met esophagogastroduodenoscopy 38, 39 is 12 pasiënte met diabetes mellitus-tipe met diabetiese perifere polyneuropatie, maag-MEF-versteuring en die afwesigheid van organiese siektes van die maag opgeneem, volgens die esophagogastroduodenoscopy 38, 39. Gedurende die week het pasiënte itoprid in 'n dosis van 150 mg / dag ontvang. Daar is gevind dat itoprideterapie die aantal radio-etikette wat uit die maag vrygestel word, verhoog. Soortgelyke resultate is verkry in 'n studie wat deur Basque et al.. Daar moet op gelet word dat Stevens et al., Wat ook die effek van itoprid op maag MEF bestudeer het in pasiënte met 'n lang geskiedenis van suikersiekte, slegs 'n geringe versnelling in die ontruiming van voedsel uit die maag tydens behandeling met itoprid vergeleke met placebo. Daar was geen verskil in die effek van itoprid en placebo op kliniese simptome nie. Die positiewe ervaring van behandeling met itoprid in gastro-enterologiese praktyke stel ons in staat om die geneesmiddel vir DG aan te beveel.
Tydige diagnosering en behandeling van maag-MEF-afwykings sal die erns van simptome van hiperinsulinemie verminder, die kompensasie van koolhidraatmetabolisme verbeter en sodoende die risiko verminder om laat komplikasies van diabetes te laat ontwikkel, en die lewensgehalte van pasiënte te verbeter.
- Kassander P. Asimptomatiese maagretensie by diabete (Gastroparesis Diabeticorum) // Ann Int Med. 1958. Vol. 48. R. 797–812.
- Boas I. Siektes van die buik // Negende uitgawe. Leipzig, Georg Thieme. 1925 P. 200.
- Ferroir J. Die diabetiese maag // Proefskrif in medisyne. Parys. 1937.
- Waseem S., Moshiree B., Draganov P .: huidige diagnostiese uitdagings en bestuursoorwegings // World J Gastroenterol. 2009. Vol. 15 (1). R. 25–37. Review.
- Pogromov A.P., Baturova outonome neuropatie en spysverteringsorgane // Farmateka. 2011. - Nr. 5 (218). S. 42–45.
- Tkacheva O.N., Vertkin outonome neuropatie: 'n gids vir dokters. M., 2009.
- Jones KL, Russo A, Stevens JE. et al. Voorspellers van vertraagde maag-leegmaak by diabetes // Diabetesversorging. 2001. Vol. 24 (7). R. 1264-1269.
- Moldawiese C., Dumitrascu D.L., Demian L. et al. Gastroparesis in diabetes mellitus: 'n studie // Rom J Gastroenterol. 2005. Vol. 14 (1). R. 19-22.
- Neuropatie ontbind. Algemene oorsig met verslag van 125 gevalle // Medicine 1945. Vol. 24. R. 111-160.
- Kojkar M.S., Kayahan I.K., Bavbek N. Diabetiese Gastroparesis in assosiasie met outonome neuropatie en mikrovasculopatie // Acta Med. Okayama. 2002. Vol. 56. No. 5. R. 237–243.
- Merio R., Festa A., Bergmann H. et al. Stadige maag-leegmaak by tipe I-diabetes: verband met outonome en perifere neuropatie, bloedglukose en glukemiese beheer // Diabetes Care. 1997. Vol. 20. R. 419-423.
- De Block C.E., De Leeuw I.H., Pelckmans P.A. et al. Vertraagde maag-leegmaak en outo-immuunimmuniteit by tipe 1-diabetes // Diabetesversorging. 2002. Vol. 25 (5). R. 912–927.
- Jones K.L., Russo A., Stevens J.E. et al. Voorspellers van vertraagde gastriese leegmaak by diabetes // Diabetesversorging. 2001. Vol. 24. R. 1264-1269.
- Cucchiara S., Franzese A., Salvia G. et al. Vertraging van maag-leegmaak en elektriese elektriese agteruitgang in IDDM // Diabetes Care. 1998. Vol. 21. R. 438–443.
- Punkkinen J., Frkkila M., Mtzke S. et al. Boonste abdominale simptome by pasiënte met tipe 1-diabetes: hou nie verband met die inkorting van maag-leegmaak veroorsaak deur outonome neuropatie nie. Med. 2008. Vol. 25. R. 570-577.
- Kong M.F., Horowitz M., Jones K.L. et al. Natuurlike geskiedenis van diabetiese gastroparesis // Diabetesversorging. 1999. Vol. 22. R. 503-507.
- Russo A., Stevens J.E., Chen R. et al. hipoglukemie versnel maag-leegmaak van vaste stowwe en vloeistowwe by langdurige tipe 1-diabetes // J Clin Endocrinol Metab. 2005. Vol. 90. R. 448–4495.
- Samsom M., Akkermans L.M., Jebbink R.J. et al. Gastro-intestinale motoriese meganismes by hiperglikemie veroorsaak vertraagde maag-leegmaak by tipe I-diabetes mellitus // Gut. 1997. Vol. 40. R. 641–646.
- Nowak T. Johnson C.P., Kalbfleisch J.H. et al. Baie veranderlike maag-leegmaak by pasiënte met insulienafhanklike diabetes mellitus // Darm. 1995. Vol. 37. R. 23–29.
- Leites Yu.G., Galstyan G.R., Marchenko-komplikasies van diabetes mellitus // Consilium Medicum. 2007. No. 2.
- Basieva Z.K., Basieva O.O., Shavlohova E.A., Kekhoeva A.Yu., Kusova wat die slukderm gebruik by pasiënte met GERD van die slukderm met diabetes mellitus // Moderne probleme van wetenskap en onderwys. 2013. No. 6.
- Fedorchenko vir diabetes en die kombinasie daarvan met maagsere // Pacific Medical Journal. 2005. No. 1. Bl. 20–23.
- Sirotin B.Z., Fedorchenko Yu.L., Vitko L.G., Marenin-diabetes en slukdermpatologie // Kliniese vooruitsigte van gastro-enterologie, hepatologie. No. 6. Bl. 22–25. 2009.
- Fedorchenko reflukssiekte by diabetes mellitus // Nuus oor medisyne en apteek. 2012. No. 407 (gastro-enterologie). S. 13.
- Korneeva N.V., Fedorchenko Yu.L., ryk aan die verloop van gastroesofageale reflukssiekte by diabetes mellitus // Siberian Medical Journal. 2011. T. 26. No. 3. Uitgawe. 1, pp. 57–61.
- Zinnatullin M.R., Zimmerman Y.S., Cowards-diabetes en maagsweer // Eksperimentele en kliniese gastro-enterologie. 2003. No. 5. Bl. 17-24.
- Fedorchenko Yu.L., Koblova NM, Obukhova verloop van chroniese maagsere in die diabetes in mellitus en behandeling met hul kwamatel // Ros. Zh. gastroenterol., hepatol. en coloproctol. 2002. No. 2. bl. 82–88.
- Kuleshov E.V., Kuleshov-diabetes en chirurgiese siektes. M. 1996.216 bl.
- De Luis D.A., Cordero J.M., Caballero C. et al. Effek van die behandeling van Helicobacter pylori-infeksie op maag-leegmaak en die invloed daarvan op die glykemiese beheer by tipe 1-diabetes mellitus // Diabetes Res. Clin. Praktyk 2001. Vol. 52. P. 1.
- Gentile S., Turco S., Oliviero B. et al. Die rol van outonome neuropatie as 'n risikofaktor van Helicobacter pylori-infeksie by dyspeptiese pasiënte met tipe 2-diabetes mellitus // Diabetes Res. Clin, Pract. 1998. Vol. 42. Bl 41.
- Waseem S., Moshiree B., Draganov P .: huidige diagnostiese uitdagings en bestuursoorwegings // World J Gastroenterol. 2009. Vol. 15 (1). R. 25–37. Review.
- Leites Yu.G., Nevmerzhitsky VI, Klefortova-ontruimingsversteurings van die boonste spysverteringstelsel as 'n manifestasie van outonome neuropatie by pasiënte met tipe diabetes mellitus // Diabetes mellitus. 2007. No. 2. Bl. 25–32.
- Ivashkin V.T., Sheptulin-aanbevelings vir die ondersoek en behandeling van pasiënte met 'n verswakte motoriese funksie van die maag. M., 2008.
- Hasler - huidige konsepte en oorwegings // Medscape J Med. 2008. Vol. 10 (1). R. 16. Hersiening.
- Sheptulien van die motoriese funksie van die maag en die moontlikheid om 'n nuwe prokinetika van itopried te gebruik in die behandeling daarvan // Consilium medicum. 2008. Vol. 9. No. 7. Bl. 9–13.
- Lazebnik spysverteringsprobleme prokinetika // Mediese Bulletin. 2014. No. 7 (656). S. 13.
- Strauss S.M., Sturkenboom M.C., Bleumink G.S. et al. dwelms en die risiko van skielike hartdood // Eur Heart J. 2005. Vol. 26. R. 2007-2012.
- Seema Gupta, Vinod Kapoor et al. Effek van Itopride-hidrochloried op QT-interval by gesonde vrywilligers by volwassenes. 2005. Vol. 12. N. 4.
- Noritake M. et al. Effek van itopridhidrochloried op diabetiese gastroparese // Kiso tot Rinsho. 1997. Vol. 31 (8). R. 2785–2791.
- Baskies., Noritake M., Mizogami H. et al. Effektiwiteit van itopride-hidrochloried by maag-leegmaak by pasiënte met diabetiese gastroparese // Gastro-enterologie. 2005. Vol. 128 P. 969.
- Stevens J.E., Russo A., Maddox A.F. et al. Effek van itoprid op maag-leegmaak by langdurige diabetes mellitus // Neurogastroenterol Motil. 2008. Vol. 2 (5). R. 456-463.
Slegs vir geregistreerde gebruikers
Simptome van diabetiese gastroparese
In die beginfase is die siekte byna asimptomaties. Die volgende tekens kan slegs in ernstige vorme herken word:
- Sooibrand en klap na eet,
- 'N gevoel van swaarmoedigheid en volheid van die maag, selfs na 'n ligte versnapering,
- Hardlywigheid, gevolg deur diarree,
- Suur, slegte smaak in die mond.
As simptome afwesig is, kan gastroparese gediagnoseer word deur 'n swak bloedglukosevlak. Diabetiese gastroparese maak dit moeilik om normale bloedsuiker te handhaaf, selfs al volg 'n diabetiese pasiënt 'n dieet met 'n lae koolhidraat.
Die gevolge van diabetiese gastroparese
 Gastroparese en diabetiese gastroparese is twee verskillende begrippe en terme. In die eerste geval word gedeeltelike verlamming van die maag geïmpliseer. In die tweede - 'n verswakte maag by pasiënte wat aan onstabiele bloedsuiker ly.
Gastroparese en diabetiese gastroparese is twee verskillende begrippe en terme. In die eerste geval word gedeeltelike verlamming van die maag geïmpliseer. In die tweede - 'n verswakte maag by pasiënte wat aan onstabiele bloedsuiker ly.
Die hoofrede vir die ontwikkeling van die siekte is 'n skending van die funksies van die vagus senuwee wat veroorsaak word deur 'n stabiele hoë vlak van glukose in die bloed.
Hierdie senuwee is uniek, dit beheer die talle funksies van die menslike liggaam wat uitgevoer word sonder die direkte deelname van die bewussyn. Dit sluit in:
- vertering,
- hartkloppings,
- manlike oprigting, ens.
Wat gebeur as 'n pasiënt gastroparese ontwikkel?
- Aangesien die maag baie stadig leeg bly, bly dit vol teen die volgende maaltyd ná die vorige maaltyd.
- Daarom veroorsaak selfs klein porsies 'n gevoel van volheid en swaarmoedigheid in die maag.
- In ernstige vorme van die siekte kan verskeie etes agtereenvolgens ophoop.
- In hierdie geval kla die pasiënt van simptome soos klap, opgeblasenheid, koliek, pyn, ontstelde maag.
In die vroeë stadiums word die siekte slegs opgespoor met gereelde meting van bloedsuiker. Die feit is dat gastroparese, selfs in 'n ligte vorm, nie toelaat dat u die hoeveelheid glukose in die bloed beheer nie. Die komplikasie van die dieet bemoeilik die situasie verder.
Belangrik: as u vetterige, kaloriehoudende kosse, kafeïeneerde voedsel, alkohol eet of trisikliese antidepressante inneem, vertraag die maagleegmaking nog meer.
Effek op bloedsuiker
Om te verstaan hoe die glukose-inhoud in die bloed afhanklik is van die leegmaak van die maag, moet u eers verstaan wat in die liggaam van 'n pasiënt wat aan tipe 1-diabetes ly, gebeur.
Voordat hy eet, moet hy met vinnig werkende insulien ingespuit word.
P Na die inspuiting moet die pasiënt iets eet. As dit nie gebeur nie, sal bloedsuiker begin daal en kan dit lei tot hipoglukemie. Met die gastroparese in die dieët, gebeur voedsel feitlik dieselfde as voedsel nie in die maag verteer word nie. Die liggaam het nie die nodige voedingstowwe ontvang nie, hipoglisemie ontwikkel. Ondanks die feit dat insulien betyds volgens al die reëls toegedien is, en die maaltyd plaasgevind het.
Na die inspuiting moet die pasiënt iets eet. As dit nie gebeur nie, sal bloedsuiker begin daal en kan dit lei tot hipoglukemie. Met die gastroparese in die dieët, gebeur voedsel feitlik dieselfde as voedsel nie in die maag verteer word nie. Die liggaam het nie die nodige voedingstowwe ontvang nie, hipoglisemie ontwikkel. Ondanks die feit dat insulien betyds volgens al die reëls toegedien is, en die maaltyd plaasgevind het.
Die probleem is dat 'n diabeet nooit presies kan weet wanneer presies die maag die voedsel verder en leeg sal beweeg nie. In hierdie geval kon hy later insulien ingespuit het. Of gebruik 'n middel- of langwerkende middel in plaas van 'n vinnigwerkende middel.
Maar die verraderlike ding is dat diabetiese gastroparese 'n onvoorspelbare verskynsel is. Niemand kan met sekerheid sê wanneer die maag leeg gaan wees nie. In die afwesigheid van patologieë en verswakte funksies in die hekwagter, kan die voedselbeweging binne enkele minute na ontvangs daarvan plaasvind. Die maksimum tyd vir die leegmaak van die maag is 3 uur.
As daar 'n spasma van die pilorus is en die klep gesluit is, kan die kos baie ure in die maag wees. En soms 'n paar dae. Kortom: bloedsuikervlakke daal geleidelik tot kritiek, en skiet dan skielik die hoogte in sodra die leegmaak plaasvind.
Dit is waarom die probleem groot probleme skep as dit nodig is om die vlak van glukose in die bloed te beheer om 'n voldoende behandeling voor te skryf. Daarbenewens ontstaan probleme by diegene wat, in plaas van insulien te spuit, insulien in tablette neem.
In hierdie geval sal die pankreashormoon eenvoudig nie geabsorbeer word nie, terwyl dit in die maag bly sit, saam met onverteerde voedsel.
Verskille in gastroparese in tipe 2-diabetes
Aangesien die pankreas nog steeds in staat is om insulien te sintetiseer in diabetes van die tweede tipe, het die pasiënte wat aan hierdie vorm van die siekte ly, baie minder probleme. Dit het ook moeilik: 'n voldoende hoeveelheid insulien word slegs geproduseer as die voedsel na die ingewande beweeg en heeltemal verteer is.
 As dit nie gebeur nie, word slegs 'n minimum suikervlak in die bloed gehandhaaf, wat voldoende is om hipoglisemie te voorkom.
As dit nie gebeur nie, word slegs 'n minimum suikervlak in die bloed gehandhaaf, wat voldoende is om hipoglisemie te voorkom.
Onderhewig aan 'n lae-koolhidraatdieet wat vir diabete met tipe 2-siektes aangepas is, is daar geen groot dosis insulien nodig nie. Daarom is die manifestasies van gastroparese in hierdie verband nie baie eng nie.
Boonop, as die leegmaak stadig maar stabiel is, sal die nodige bloedsuikervlak steeds gehandhaaf word. Probleme ontstaan met skielike en volledige leegmaak van die maag. Dan sal die hoeveelheid glukose skerp die toelaatbare grense oorskry.
U kan dit slegs met behulp van 'n vinnigwerkende insulieninspuiting na normaal terugkeer. Maar selfs daarna kan verswakte beta-selle binne enkele ure net soveel insulien sintetiseer, sodat die suikervlak normaliseer.
Nog 'n groot probleem, en 'n ander rede waarom gastroparese-behandeling nodig is, is die oggendbreek-sindroom. Hier kan u kennis neem:
- Gestel 'n pasiënt het aandete, die glukosevlak in sy bloed is normaal.
- Maar die kos het nie onmiddellik verteer nie en het in die maag gebly.
- As dit snags in die ingewande beweeg, sal die diabeet soggens wakker word met 'n buitensporige hoë bloedsuiker.
Onderhewig aan 'n lae-koolhidraat dieet en die invoering van lae dosisse insulien in tipe 2-diabetes, is die risiko van hipoglykemie met gastroparese minimaal.
Probleme ontstaan by pasiënte wat aan 'n spesiale dieet voldoen en terselfdertyd gereeld groot dosisse insulien toedien. Hulle ly dikwels aan skielike veranderinge in suikervlakke en ernstige hipoglisemie-aanvalle.
Wat om te doen as u gastroparese bevestig
As die pasiënt selfs ligte simptome van diabetiese gastroparese het, en veelvuldige metings van bloedglukose bevestig die diagnose, is dit nodig om 'n manier te vind om suikerpykers te beheer. Behandeling deur voortdurend die insulien dosisse te verander, is nie 'n resultaat nie, maar slegs skade berokken.
U kan dus net die situasie vererger en nuwe komplikasies kry, maar u kan nie hipoglisemie-aanvalle vermy nie. Daar is verskillende metodes om vertraagde maag-leegmaak te behandel, wat almal hieronder beskryf word.
Oorsake en tekens
 Die belangrikste faktor in die voorkoms van die senuweesindroom is die hoë bloedglukose wanneer 'n vagus senuwee beskadig word. Ander oorsake dra ook by tot die voorkoms van parese - hipotireose, beserings en spysverterings siektes (maagsere), vaskulêre patologie, spanning, anorexia nervosa, sklerodermie, newe-effekte van medisyne wat die bloeddruk normaliseer.
Die belangrikste faktor in die voorkoms van die senuweesindroom is die hoë bloedglukose wanneer 'n vagus senuwee beskadig word. Ander oorsake dra ook by tot die voorkoms van parese - hipotireose, beserings en spysverterings siektes (maagsere), vaskulêre patologie, spanning, anorexia nervosa, sklerodermie, newe-effekte van medisyne wat die bloeddruk normaliseer.
Soms vind gastroparese by diabetes op die agtergrond van verskeie predisponerende faktore plaas. Byvoorbeeld, 'n persoon wat vetterige kos, koffiedrankies en alkohol misbruik, het 'n hoë risiko om so 'n siekte te ontwikkel.
Dit is die moeite werd om te onthou dat die diabetiese vorm van parese verskil van die gewone in die sin dat die maag verswak is by pasiënte met chroniese hiperglikemie. En in die tweede geval word slegs onvolledige verlamming van die orgaan opgemerk.
Aangesien die leegmaak van die maag stadig is, ervaar die pasiënt 'n gevoel van volheid na 'n maaltyd, tydens 'n pouse en selfs tydens 'n nuwe maaltyd. Daarom veroorsaak selfs 'n klein hoeveelheid voedsel 'n gevoel van swaarmoedigheid in die boonste buik.
Met 'n verergerde verloop van die siekte, word verskeie porsies kos tegelyk in die maag versamel. In hierdie geval ontwikkel die volgende simptome:
Verder het vertraagde leegmaak van die maag 'n negatiewe uitwerking op die prosesse van assimilasie van voedsel, wat die algemene gesondheid van die pasiënt nadelig beïnvloed.
Dit is opmerklik dat die aanvanklike vorm van gastroparese slegs opgespoor kan word met konstante monitering van glukosewaardes.
Aangesien neurologiese sindroom die proses om suikervlakke te monitor, bemoeilik. Die situasie word nog meer vererger deur nie die korrekte dieet in ag te neem nie.
Die effek van gastroparese op glukemie en die kenmerke van die verloop daarvan by die tweede tipe diabetes
 As 'n diabeet insulien voor etes inspuit of medisyne gebruik wat die produksie van die pankreas insulien aktiveer, dan stabiliseer die glukose-inhoud. Maar as u medikasie of 'n insulieninspuiting neem sonder om kos te eet, kan die suikerkonsentrasie aansienlik daal. En gastroparese by diabetes ontlok ook hipoglisemie.
As 'n diabeet insulien voor etes inspuit of medisyne gebruik wat die produksie van die pankreas insulien aktiveer, dan stabiliseer die glukose-inhoud. Maar as u medikasie of 'n insulieninspuiting neem sonder om kos te eet, kan die suikerkonsentrasie aansienlik daal. En gastroparese by diabetes ontlok ook hipoglisemie.
As die maag reg werk, volg die ingewande onmiddellik na die maaltyd. Maar in die geval van diabetiese parese, kan voedsel binne 'n paar uur of selfs dae in die ingewande wees.
Hierdie verskynsel lei dikwels tot 'n skerp daling in die bloedsuiker konsentrasie, wat na 60-120 minute voorkom. na die eet. En na 12 uur, wanneer voedsel in die ingewande kom, verhoog die suikervlakke, inteendeel, aansienlik.
Met tipe 1-diabetes is die verloop van gastroparese baie problematies. Met 'n insulien-onafhanklike vorm van die siekte produseer die pankreas egter onafhanklik 'n hormoon, dus voel 'n pasiënt met 'n parese van die spysverteringskanaal baie beter.
Die produksie van insulien vind plaas wanneer voedsel uit die maag in die ingewande kom. Terwyl die voedsel in die maag is, word 'n lae konsentrasie van basiese glukose opgemerk. Wanneer die pasiënt egter die beginsels van dieetterapie vir diabetes volg, benodig hy 'n minimum hoeveelheid van die hormoon, wat nie bydra tot die voorkoms van hipoglukemie nie.
As die maag stadig leegmaak, is die spoed van hierdie proses dieselfde. By tipe 2-diabetes is bloedglukosevlakke egter normaal. Maar in die geval van 'n skielike en skielike leegmaak, kan glukose-lesings dramaties toeneem. Boonop stop hierdie toestand nie voordat 'n insulieninspuiting ingestel word nie.
Dit is opmerklik dat diabetiese gastroparese 'n oorsaak kan wees wat die toename in suikerkonsentrasie soggens voor ontbyt beïnvloed.
As die voedsel dus na die ete in die maag bly, sal die spysverteringsproses snags uitgevoer word en die suikervlakke na die wakkerheid word oorskat.
Diagnose en behandeling
 Om parese van die maag by diabetes te identifiseer en die ontwikkelingstadium te bepaal, moet u suikerwaardes vir 2-3 weke voortdurend monitor en aanteken. Daarbenewens moet die pasiënt deur 'n gastro-enteroloog ondersoek word.
Om parese van die maag by diabetes te identifiseer en die ontwikkelingstadium te bepaal, moet u suikerwaardes vir 2-3 weke voortdurend monitor en aanteken. Daarbenewens moet die pasiënt deur 'n gastro-enteroloog ondersoek word.
Die teenwoordigheid van 'n neurologiese sindroom word aangedui deur die volgende verskynsels, wat opgespoor kan word as u 'n selfmoniteringsdagboek hou. Dus, na 1 of 3 uur na die ete, bly die glukosekonsentrasie voortdurend normaal, en die vastende suiker word verhoog met 'n tydige ete.
Met parese wissel die glukemie in die oggend voortdurend. En nadat u kos geëet het, bly die suikerinhoud normaal en neem dit slegs 5 uur na die maaltyd toe.
U kan gastroparese by diabetes ook opspoor as u 'n spesiale toets onderneem. Die eksperiment is om nie voor etes insulien te inspuit nie, maar u moet ook aandete weier en snags inspuiting gee. Sutra op 'n leë maag moet suikeraanwysers aanteken.
As die verloop van diabetes nie ingewikkeld is nie, behoort glukemie in die oggend normaal te wees. Met parese ontwikkel hipoglukemie egter meestal by diabetes mellitus.
Terapie vir diabetiese gastroparese is om aan 'n sekere lewenstyl te voldoen en suikervlakke gereeld te monitor.Die hoofdoel van die behandeling is die herstel van die vagus senuweefunksie, waardeur die maag weer normaal sal begin werk.
Die komplikasie van diabetes moet volledig behandel word:
- medikasie neem
- spesiale gimnastiek
- dieet.
Dus, om die proses van leegmaak te bespoedig, skryf die dokter medisyne voor in die vorm van stroop of tablette. Sulke fondse sluit in Motilium, Betaine hydrochloride en pepsin, metoclopramide en ander.
Oefening en dieet
 Met diabetiese gastroparese moet spesiale gimnastiek gedoen word, waarmee u die trae maagwande kan versterk. Dit sal die gebruik van die liggaam moontlik maak en dit kan bydra tot die vinnige leegmaak.
Met diabetiese gastroparese moet spesiale gimnastiek gedoen word, waarmee u die trae maagwande kan versterk. Dit sal die gebruik van die liggaam moontlik maak en dit kan bydra tot die vinnige leegmaak.
Die eenvoudigste oefening is om na 'n ete te loop, wat minstens 60 minute moet duur. Dit is die beste om na ete te stap. En diabete wat goed voel, kan ligte draf doen.
Diep terugtrekking van die buik sal ook help om vinnige dermbewegings. Hierdie oefening word uitgevoer na ete. Om die gewenste effek te bereik, is dit nodig om dit gereeld te doen en na 'n paar weke sal die spiere en wande van die maag sterker word, wat 'n positiewe uitwerking op die verteringsproses sal hê.
Oefening moet 4 minute gedoen word. Vir hierdie hoeveelheid tyd moet die maag minstens 100 keer ingetrek word.
Daarbenewens is dit nuttig om diep hellings vorentoe en agtertoe te maak, wat die bevordering van voedsel langs die spysverteringskanaal sal verbeter. U moet ten minste 20 keer elke dag oefen.
Om die onaangename simptome van diabetiese gastroparese uit te skakel, is dit belangrik om 'n spesiale dieet te volg en te hou by sekere reëls:
- voordat u eet, moet u 2 koppies water of tee drink sonder suiker,
- as daar nie 'n inspuiting van insulien nodig is voor die maaltyd nie, moet die maaltye verhoog word tot 4-6 versnaperings per dag,
- veselryke voedsel moet gemaal word voor gebruik,
- die laaste maaltyd moet nie later as 5 uur voor slaaptyd wees nie,
- onverteerbare vleisvariëteite moet weggegooi word (varkvleis, wild, beesvleis),
- eet nie eekhorings vir aandete nie,
- alle kos moet minstens 40 keer gekou word.
Dieetvleis (hoender, kalkoen, konyn), wat in 'n vleismeul gemaal is, moet voorkeur geniet. Dit is beter om nie seekos te eet voordat u herstel het nie.
As dieetterapie nie behoorlike resultate lewer nie, word die pasiënt oorgeplaas na semi-vloeibare of vloeibare voedsel.
Nie baie mense weet dat kougom 'n effektiewe middel teen gastroparese is nie. Dit stimuleer immers die proses van sametrekking van die gladde spiere op die maagwande en verswak die piloriese klep.
Terselfdertyd moet u nie bekommerd wees oor die suikervlak nie, aangesien een kouplaat slegs 1 g xylitol bevat, wat nie 'n beduidende effek op glukemie het nie. Daarom moet u die tandvleis ongeveer elke uur na elke maaltyd kou. Die video in hierdie artikel bevat meer inligting oor komplikasies met diabetes.
Dieetaanpassing om gastroparese te beheer
Die beste behandeling wat die simptome van diabetiese gastroparese aansienlik verminder, is 'n spesiale dieet. Ideaal gesproke, kombineer dit met 'n stel oefeninge wat daarop gemik is om die werk van die maag te stimuleer en dermbeweging te verbeter.
Dit is moeilik vir baie pasiënte om onmiddellik oor te skakel na 'n nuwe dieet en dieet. Daarom word aanbeveel om dit geleidelik te doen, van die eenvoudigste veranderings na radikale. Dan is die behandeling veilig en effektief.
- Voordat u eet, moet u tot twee glase vloeistof drink - die belangrikste is dat dit nie soet is nie, nie kafeïen en alkohol bevat nie.
- Verminder die veselinname soveel as moontlik. As produkte wat hierdie stof bevat nog steeds by die dieet ingesluit word, word dit aanbeveel om dit voor die gebruik in 'n mengelmoer te maal.
- Selfs sagte kosse moet baie versigtig gekou word - minstens 40 keer.
- U moet die vleis van moeilike verteerbare variëteite heeltemal laat vaar - dit is beesvleis, varkvleis en wild. Voorkeur moet gegee word aan geregte van maalvleis of gekookte pluimveevleis wat deur 'n vleismeul gemaal word. Moenie mossels eet nie.
- Aandete moet nie later nie as vyf uur voor slaaptyd wees. Terselfdertyd moet die ete 'n minimum proteïen bevat - dit is beter om sommige daarvan na ontbyt oor te plaas.
- As u nie insulien voor etes hoef in te voer nie, moet u drie dae maaltye in 4-6 kleintjies verdeel.
- In ernstige vorme van die siekte, wanneer dieetbehandeling nie die verwagte resultate opgelewer het nie, is dit nodig om oor te skakel na vloeibare en semi-vloeibare voedsel.
As die maag van die diabeet deur gastroparese beïnvloed word, kan vesel in enige vorm, selfs maklik oplosbaar, die vorming van 'n prop in die klep uitlok. Daarom is die gebruik daarvan slegs toegelaat in ligte vorme van die siekte, maar in minimale hoeveelhede.
Dit sal bloedsuiker verbeter. Lakseermiddels wat growwe vesel bevat, soos vlas of plantaarsaad, moet heeltemal weggegooi word.
Wat is gastroparese?
Diabetiese gastroparese is 'n gedeeltelike verlamming van die spiere van die maag, wat lei tot vertraagde reiniging van die maagruimte na die eet. Die ontwikkeling van hierdie siekte lok die vertraagde werk van die spierweefsel van die maag uit, waarvan die funksionele versteuring bydra tot die vorming van voedsel koma. Lang afsettings van onverteerde voedsel gee die verval af. As gevolg hiervan vind die voortplanting van patogene flora plaas, wat die spysverteringskanaal nadelig beïnvloed.

Hierdie tipe patologiese afwyking is kenmerkend nie net vir mense met diabetes nie, maar in 'n groter mate inherent daaraan. Met tipe 1-siekte kom gastroparese meer voor as by mense met tipe 2-diabetes.
ICD-10-aanduiding van die siekte: K31.8.0 * Atony of the Bauch (gastroparesis).
Die belangrikste tekens van die ontwikkeling van die siekte
Met gastroparese kla die pasiënt van 'n vinnige versadiging van voedsel, hoewel daar in werklikheid baie min kos geëet is. Terselfdertyd is die maag vol, dit kan seermaak, soos met ooreet. Die persoon verloor egter geleidelik gewig. Na sy eet ly hy aan hardlywigheid, opgeblasenheid en gereeld braking.
Hierdie patologie kan nie onmiddellik vermoed word nie, daarom is dit noodsaaklik om noukeurig deur 'n gastroënteroloog ondersoek te word wanneer die eerste ontstellende simptome voorkom.
Onbehoorlike dieet, misbruik van gebraaide, vetterige en alkohol vererger die verloop van die siekte en verhoog die ontwikkeling van gastroparese by diabete.

Ek bestudeer die probleem van DIABETES vir baie jare. Dit is eng as soveel mense sterf, en selfs meer gestremd raak as gevolg van diabetes.
Ek is vinnig besig om die goeie nuus te vertel - die Endokrinologiese Navorsingsentrum van die Russiese Akademie vir Mediese Wetenskappe het daarin geslaag om 'n medisyne te ontwikkel wat suikersiekte heeltemal genees. Op die oomblik nader die effektiwiteit van hierdie middel 100%.
Nog 'n goeie nuus: die Ministerie van Gesondheid het die aanvaarding van 'n spesiale program verseker wat die totale koste van die middel vergoed. In Rusland en die GOS-lande is diabete om 6 Julie kan 'n remedie ontvang - GRATIS!
Diabetiese gastroparese het dikwels 'n ander erns en mate van manifestasie. Maar die meeste simptome word gereeld by gastroparese waargeneem:
- naarheid, braking na eet,
- blaas,
- die aanvang van 'n gevoel van versadiging,
- pyn in die maag,
- gons, sooibrand,
- nie 'n kenmerkende oorloop van die maag nie,
- anoreksie.
Braking refleks in die siekte kom as 'n reël na die hoofmaaltyd voor. Aanvalle van braking in die akute vorm van die siekte kan egter sonder voedsel opgewek word (met oormatige ophoping van voedsel en maagsap in die maag). Aangesien patologie voedselverwerking beïnvloed, bevat braaksel groot hoeveelhede voedsel en gal.
'N Ernstige vorm van die siekte het 'n negatiewe uitwerking op die spysverteringskanaal, wat nie hul behoorlike funksie verrig nie, en sodoende ophou om die liggaam te versadig met nuttige spoorelemente. Gevolglik help 'n beduidende gebrek aan stowwe om liggaamsgewig te verminder, die liggaam geleidelik te ontwater en uit te lei.
Simptome van gastroparese verander die normale ritme van die lewe dramaties. Mense wat ly, ervaar 'n gevoel van swakheid, moegheid, irritasie. Dit is 'n voortdurende siklus wat voortdurend in die liggaam weerspieël word en nie toelaat dat dit stabiel funksioneer in die gewone modus nie. Daaglikse hormonale veranderinge en hoë glukose lei tot 'n verslegtende toestand. Mense met patologie ly aan senuwee-ineenstortings en kom prakties nie uit depressie nie.
Kenmerke van die siekte by tipe 1 en tipe 2-diabetes
Mense met tipe 1-diabetes ly veel meer komplikasies as mense met tipe 2-diabetes wat 'n natuurlike sintese van insulien het. Dikwels vind die oomblik van replikasie plaas nadat die gruwel in die dermkanale vervoer is. Terwyl die voedsel wat in die maag geneem word, in die maag bly, is die relatiewe tempo van glukose in die bloed 'n lae konsentrasie.
Siekte-eienskappe
Diabetiese gastroparese is 'n toestand waarin onvolledige verlamming van die spiere van die maag voorkom. Dit gaan gepaard met probleme met die vertering van voedsel en die verdere beweging daarvan in die ingewande. Met diabetiese gastroparese is verdere vordering van verskillende gastro-intestinale patologieë moontlik.
Die siekte ontwikkel teen die agtergrond van 'n verhoogde konsentrasie suiker in die bloed. Dit verskyn nie onmiddellik nie; die proses duur 'n paar jaar. Hierdie komplikasie word gereeld deur insulienafhanklike mense ervaar. By diabete met tipe 2-siekte ontwikkel gastroparese baie minder gereeld.
By gesonde mense trek die spiere van die maag saam, terwyl die voedsel verwerk word en gedeeltes in die ingewande beweeg. By diabetes word die senuweestelsel versteur, insluitend die regulering van die werking van die spysverteringskanaal. Dit is te wyte aan die feit dat 'n verhoogde konsentrasie van glukose tot die vagus senuwee kan lei. Die senuwees wat verantwoordelik is vir die sintese van sure, ensieme, spiere wat by die verteringsproses betrokke is, word beïnvloed. Probleme kan in enige deel van die spysverteringskanaal begin.
Tekens van siekte
Diabete moet weet hoe gastroparese by diabetes kan voorkom. As die pasiënt 'n geskiedenis van verlies aan sensasie gehad het, was daar 'n agteruitgang in reflekse, droë voete, dan kan spysverteringsprobleme ontstaan.
Tekens van gastroparese sluit in:
- gebukkend of hik
- naarheid na eet, braking,
- die voorkoms van 'n gevoel van volheid van die maag na die eerste lepels,
- pyn en ongemak in die maag na eet,
- merkbare verlies aan eetlus,
- konstante sooibrand
- blaas,
- diarree,
- hardlywigheid,
- spring in die glukosekonsentrasie, selfs met die streng aanbeveling van die dieet.
By enige skending van die dieet vererger die simptome van gastroparese. Die toestand word vererger nadat gebraaide kosse, muffins, vetterige, veselagtige voedsel, koeldrank geëet is. Die erns van simptome hang af van die erns van die siekte en die kenmerke van die liggaam.
In die beginfases kan dokters nie altyd die ontwikkeling van gastroparese vermoed nie. 'N Kenmerkende kenmerk van die siekte is dat dit byna onmoontlik is om 'n normale glukosevlak te handhaaf.
Oorsake van die siekte
Aangesien gastroparese ver van alle diabete ontwikkel, is dit nodig om uit te vind watter ander uitdagende faktore bestaan. Die hoofrede is 'n skending van die werking van die senuweestelsel en skade aan die vagus. Maar meer gereeld kom die siekte voor by pasiënte by wie:
- probleme met die spysverteringskanaal
- hipotireose,
- maagsweer,
- vaskulêre siekte
- Skleroderma,
- daar is 'n geskiedenis van beserings in die maag, ingewande,
- anorexia senuweeagtig ontwikkel,
- ernstige spanning.
Gastroparesis kan 'n komplikasie van die gebruik van anti-hipertensiewe middels wees. In sommige gevalle is die oorsaak 'n kombinasie van faktore, dus om te verstaan, as gevolg van die probleme wat ontstaan het, is dit nodig saam met die dokter.
Met oormatige entoesiasme vir koffie, vetterige kos, alkohol, verhoog die waarskynlikheid dat gastroparese ontwikkel. Immers, sulke kos vererger die toestand van die maag.
Belangrike kenmerke
Pasiënte met 'n insulienafhanklike soort siekte moet voor die maaltyd insulien kry. In tipe 2-diabetes drink pasiënte spesiale medisyne wat ontwerp is om die produksie van insulien te stimuleer en die proses van seleksie deur die selle te verbeter. Terselfdertyd moet voedsel die liggaam binnedring, as dit afwesig is, kan die suikervlak tot 'n kritieke vlak daal.
Die siekte gastroparese word gekenmerk deur die feit dat voedsel normaalweg nie meer in die liggaam opgeneem word nie. Dit beïnvloed gesondheid. Met hierdie siekte kan voedsel vanaf die maag na die ingewande onmiddellik, of miskien na 'n paar dae, binnedring. By gebrek aan voedsel toon diabete tekens van hipoglukemie. Soos voedsel in die ingewande beweeg, kan hiperglisemie ontwikkel.
By pasiënte met tipe 2-diabetes veroorsaak gastroparese baie minder probleme as by pasiënte met insulienafhanklike diabetes. Inderdaad, met 'n insulien-onafhanklike vorm van die siekte, word die proses van natuurlike sintese van die hormoon nie gesteur nie (met die uitsondering van die siekte in 'n ernstige vorm). Daarom begin die produksie daarvan op die oomblik wanneer voedsel van die maag na die ingewande oorgaan.
As maag-leegmaak stadiger is as normaal, maar in dieselfde tempo, sal suiker by diabete met tipe 2-diabetes op dieselfde vlak bly. Maar in gevalle waar voedsel in skerp groot porsies in die ingewande gevoer word, neem die suikerkonsentrasie intensief toe. Die diabeet kan nie onafhanklik kompenseer vir hiperglikemie nie.
Met hierdie siekte kan hoë suikervlakke soggens waargeneem word. Dit is te wyte aan die feit dat voedsel in die aand nie onmiddellik in die ingewande kom nie en begin verteer word. Die proses begin snags of soggens. Daarom word suiker verhoog na slaap.
Diagnose van die siekte
Om diabetiese gastroparese te bepaal, is ondersoek en ondervraging van die pasiënt deur gastro-enteroloë nodig. Dokters moet differensiële diagnose met ander patologieë doen. En vir 'n akkurate diagnose is totale selfmonitering van bloedglukosevlakke nodig. Waarneming word etlike weke gedoen.
Wanneer die toestand gemonitor word, moet die pasiënt die suikerkonsentrasie gereeld nagaan:
- 1-3 uur na die eet van kos bly suikerwaardes normaal (dit hoef nie dieselfde te wees nie),
- na eet, vind daar geen sprong in glukose plaas nie, maar die konsentrasie neem toe 4-6 uur nadat hulle geëet het,
- vastersuiker-aanwysers is redelik hoog, maar dit is onmoontlik om dit vooraf te voorspel; dit verander dag vir dag.
Diabetiese gastroparese kan vermoed word deur die teenwoordigheid van 2-3 van hierdie tekens. Maar die akkuraatste diagnostiese simptoom is die verhoging van oggendsuiker.
Gewoonlik, as gastroparese voorkom, kan die pasiënt nie die konsentrasie van glukose beheer nie, en begin die hoeveelheid suikerverlagende middels verhoog word. As gevolg hiervan word die toestand net vererger: die suikerspring word permanent.
Insulienafhanklike pasiënte word aangeraai om so 'n eksperiment te doen. 'N Aandmaal moet oorgeslaan word, insulien moet ook nie toegedien word nie. Maar snags moet u 'n inspuiting insulien neem, die nodige suikerverlagende middels neem. Kontroleer die glukosevlak na medikasie (insulieninspuiting) en soggens op 'n leë maag. By 'n normale verloop van diabetes sonder om die werking van die spiere van die spysverteringskanaal te beïnvloed, moet die aanwysers normaal wees. Met gastroparese sal die suiker konsentrasie verlaag word.
Dit word ook aanbeveel om die ete na 'n vroeër tyd uit te stel en veranderinge in die suikervlakke waar te neem. As die suiker soggens normaal bly sonder 'n aandmaal, en soggens met aandete styg, kan die dokter diabetiese gastroparese diagnoseer.
Dokters skryf sulke ondersoeke afsonderlik voor.
- Radiografie met behulp van bariumsuspensie. Hierdie studie stel ons in staat om obstruktiewe veranderinge in die slukderm uit te sluit en die toestand daarvan te evalueer.
- Maagmanometrie uitvoer. Tydens die prosedure word die druk in verskillende dele van die spysverteringskanaal beoordeel.
- Met behulp van ultraklank, kan u die kontoere van die interne organe sien.
- Endoskopiese ondersoek van die boonste spysverteringskanaal. Tydens die prosedure word die toestand van die binneste oppervlak van die maag beoordeel.
- Uitvoering van elektroastroenterografie. Met die ondersoek kan u die elektriese aktiwiteit van die maag meet.
Die gastro-enteroloog moet kyk na maagswere, allergieë vir gluten, verhoogde spysvertering in die spysverteringskanaal en hiatal breuk.
Behandelingstaktieke
As u diabetiese gastroparese bevestig, moet u onthou dat dit onmoontlik is om die toestand te normaliseer deur die dosis insulien te verander. Dit sal slegs daartoe lei dat die suiker styg en die toestand van die diabeet vererger. Volg die ander pad. Die pasiënt moet die proses om die maag leeg te maak en voedsel na die ingewande in te beweeg verbeter.
Nadat u die diagnose bevestig het, moet u die lewenswyse streng monitor. Die hoofrede is die ontwrigting van die vagussenuwee. As dit moontlik is om sy funksies te herstel, is dit moontlik om die werk van die maag en die toestand van bloedvate en hart te normaliseer.
Dokters onderskei vier groepe metodes wat daarop gemik is om die toestand te normaliseer:
- geneesmiddelterapie
- spesiale fisieke oefeninge uitvoer na ete,
- geringe dieetveranderings
- 'n volledige hersiening van die voedingskema, die gebruik van voedsel in vloeibare of semi-vloeibare vorm.
Maar u kan beduidende resultate van die terapie behaal as u al die metodes in kombinasie gebruik.
Vir behandeling word spesiale medikasie voorgeskryf wat die vertering van voedsel versnel. By ligte vorme van gastroparese moet u slegs snags tablette drink. Die aandete is immers die slegste verteer. Miskien is dit te danke aan 'n afname in die aktiwiteit van pasiënte in die aand.
Medisyne is beskikbaar in die vorm van stroop of tablette. Laasgenoemde se doeltreffendheid is baie laer, daarom is dit verkieslik om vloeibare medisynevorms te gebruik.
Sulke fondse kan voorgeskryf word:
- Motilium (domperidon),
- "Metoklopramied"
- Koubare tablette verryk met ensieme onder die naam SuperPapayaEnzymePlus,
- "Acidin-pepsin" (betaïnehidrochloried in kombinasie met pepsien).
Oefeningpasiënte kan op hul eie begin presteer. Die effektiwiteit van hierdie metode is hoër in vergelyking met die gebruik van medisyne. Diabete moet spesiale oefeninge uitvoer wat die proses van voedselontruiming in die ingewande versnel nadat hulle in die maag beland het. Dit laat u toe om die mure, wat traag geword het, te versterk en die spysvertering te normaliseer.
- Die beste manier om die maag te laat begin, is om te loop. Dit is streng verbode om te sit of te gaan lê na ete, veral na ete.
- Intensiewe abdominale onttrekking is ook nuttig - dit moet onmiddellik na die eet gedoen word. Oor 4 minute moet die maag meer as 100 keer ingetrek word.
- Verbeter die proses van voedselbevordering deur heen en weer te kantel. 20 herhalings is genoeg.
Doen gereeld so 'n spesifieke heffing.
By diabetiese gastroparese word kougom aanbeveel: dit stel u in staat om die sametrekking van die gladde spiere van die maag te stimuleer.
Die dieet van pasiënte moet nie veselagtige en vetterige voedsel wees nie; dit is moeilik om dit te verteer; die verteringsproses vertraag. Voedsel moet in vloeibare en semi-vloeibare vorm verkies word.
Watter probleme veroorsaak diabetiese gastroparese?
Gastroparesis beteken 'gedeeltelike maagverlamming', en diabetiese gastroparese beteken ''n swak maag by pasiënte met diabetes.' Die belangrikste rede hiervoor is die nederlaag van die vagussenuwee as gevolg van chronies verhoogde bloedsuiker. Hierdie senuwee dien baie funksies in die liggaam wat sonder bewussyn voorkom, insluitend hartklop en spysvertering. By mans kan diabetiese neuropatie van die vagus senuwee ook lei tot probleme met krag. Om die begrip van diabetiese gastroparese te begryp, moet u die onderstaande prentjie bestudeer.

Links is die maag na goeie eet in goeie toestand. Die inhoud daarvan gaan geleidelik deur die pilorus in die ingewande. Die hekwagterklep is wyd oop (spierverslap). Die onderste esofageale sfinkter is dig toegemaak om te voorkom dat borrel en voedsel die slukderm uit die maag binnedring. Die spierwande van die maag trek gereeld saam en dra by tot die normale beweging van voedsel.
Aan die regterkant sien ons die maag van 'n diabetiese pasiënt wat gastroparese ontwikkel het. Die normale ritmiese beweging van die spierwande van die maag kom nie voor nie. Die pilorus is gesluit en dit belemmer die beweging van voedsel vanaf die maag na die ingewande. Soms kan daar slegs 'n klein gaping in die pilorus wees, met 'n deursnee van hoogstens 'n potlood waardeur vloeibare voedsel met druppels in die ingewande vloei. As die klep van die hekwagter kramp, kan die pasiënt 'n kramp van onder die naeltjie voel.
Aangesien die onderste sluise van die slukderm ontspanne en oop is, mors die inhoud van die maag, versadig met suur, terug in die slukderm. Dit veroorsaak sooibrand, veral as iemand horisontaal lê. Die slukderm is 'n breë buis wat die farinks aan die maag verbind. Onder die invloed van suur kom brandwonde aan die mure voor. Dit gebeur gereeld dat selfs tande deur gereelde sooibrand vernietig word.
As die maag nie leeg is nie, is dit normaalweg oorvol, selfs na 'n klein maaltyd. In die ernstigste gevalle versamel verskeie etes in 'n ry in die maag, en dit veroorsaak erge opgeblasenheid. In die meeste gevalle vermoed die diabeet egter nie eers dat hy gastroparese het voordat hy 'n tipe 1-diabetesbehandelingsprogram of tipe 2-behandelingsprogram begin het nie. Ons behandelingsregime vir diabetes vereis noukeurige monitering van u bloedsuiker, en hier word gewoonlik die probleem van gastroparese gevind.
Diabetiese gastroparese, selfs in die mildste vorm, belemmer die normale beheer van bloedsuiker. As u kafeïen, vetterige kos, alkohol of trisikliese antidepressante verteer, vertraag dit ook die leegmaak van die maag en vererger dit die probleme.
Waarom gastroparese spykers in bloedsuiker veroorsaak
Oorweeg wat gebeur met 'n diabeet wat in reaksie op 'n maaltyd feitlik geen eerste fase van insulienafskeiding het nie. Hy inspuit homself met vinnige insulien voor etes of neem suikersiekte wat die produksie van insulien in die pankreas stimuleer. Lees waarom u moet ophou om hierdie pille te neem en watter skade hulle kan berokken. As hy insulien inspuit of pille neem en dan 'n maaltyd oorslaan, sal sy bloedsuiker baie laag daal tot die vlak van hipoglukemie. Ongelukkig het diabetiese gastroparese byna dieselfde effek as om maaltye oor te slaan.

As 'n diabeetpasiënt weet wanneer sy maag die inhoud na die eet na die ingewande sou gee, kan hy die inspuiting van insulien vertraag of medium NPH-insulien byvoeg om vinnig insulien te verminder om die werking te vertraag. Maar die probleem van diabetiese gastroparese is die onvoorspelbaarheid daarvan. Ons weet nooit vooraf hoe vinnig die maag leeg is nadat hy geëet het nie. As daar geen piloriese spasma is nie, kan die maag na 'n paar minute gedeeltelik leeg wees, en binne 3 uur heeltemal. Maar as die hekwagter se klep dig toegemaak is, kan kos 'n paar dae in die maag bly.As gevolg hiervan, kan bloedsuiker 1-2 uur na eet "onder die voetstuk" daal en dan na 12 uur skielik opgaan wanneer die maag uiteindelik die ingewande aan die ingewande gee.
Ons het die onvoorspelbaarheid van spysvertering by diabetiese gastroparese ondersoek. Dit maak dit baie moeilik om bloedsuiker by insulienafhanklike suikersiekte te beheer. Probleme word ook geskep vir diabete as hulle pille neem wat die produksie van insulien deur die pankreas stimuleer, wat ons aanbeveel om op te gee.
Kenmerke van gastroparese by tipe 2-diabetes
Vir pasiënte met tipe 2-diabetes, veroorsaak diabetiese gastroparese minder akute probleme as vir pasiënte met tipe 1-diabetes, omdat hulle steeds die produksie van hul eie pankreasinsulien het. 'N Beduidende insulienproduksie vind slegs plaas as voedsel uit die maag in die ingewande beland. Totdat die maag leeg is, word slegs 'n lae basale (vas) insulienkonsentrasie in die bloed gehandhaaf. As 'n pasiënt met tipe 2-diabetes 'n dieet met lae koolhidrate waarneem, ontvang hy slegs lae dosisse insulien in inspuitings, wat nie 'n ernstige bedreiging van hipoglukemie inhou nie.
As die maag stadig leeg raak, maar met 'n konstante snelheid, dan is die aktiwiteit van pankreas-betaselle by pasiënte met tipe 2-diabetes gewoonlik voldoende om die normale bloedsuiker te behou. Maar as die maag skielik heeltemal leeg is, dan is daar 'n sprong in bloedsuiker wat nie dadelik kan blus sonder 'n inspuiting van vinnige insulien nie. Oor enkele ure kan verswakte betaselle genoeg insulien produseer om suiker na normaal terug te keer.
Diabetiese gastroparese is die tweede algemeenste oorsaak van 'n verhoogde vaste oggendsuiker na die oggendbreekverskynsel. As u aandete nie u maag betyds verlaat het nie, sal die spysvertering snags plaasvind. In so 'n situasie kan die diabeet met normale suiker bed toe gaan en dan soggens wakker word met 'n verhoogde suiker. In elk geval, as u 'n dieet met lae koolhidrate volg en lae dosisse insulien inspuit of as u glad nie tipe 2-diabetes het nie, bedreig gastroparese u nie met hipoglukemie nie. Diabetiese pasiënte wat 'n 'gebalanseerde' dieet volg en hoë dosisse insulien inspuit, het baie meer probleme. As gevolg van diabetiese gastroparese ondervind hulle aansienlike toenames in suiker en gereeld episodes van ernstige hipoglisemie.
Resepte vir 'n lae-koolhidraat dieet vir tipe 1 en tipe 2-diabetes is hier beskikbaar.
Hoe om hierdie komplikasie van diabetes te diagnoseer
Om te verstaan of u diabetiese gastroparese het al dan nie, en indien wel, hoe sterk, moet u die rekords van die resultate van totale selfbeheersing van bloedsuiker vir 'n paar weke bestudeer. Dit is ook nuttig om 'n gastro-enteroloog te laat ondersoek om vas te stel of daar probleme met die spysverteringskanaal is wat nie met diabetes verband hou nie.
In die rekords van die resultate van totale selfbeheersing van suiker, moet u let of die volgende situasies aanwesig is:
- Bloedsuiker onder normaal gebeur 1-3 uur na ete (nie noodwendig elke keer nie).
- Nadat u geëet het, is suiker normaal, en styg dan na 5 uur of later, sonder enige duidelike rede.
- Probleme met oggenduiker in die bloed op 'n leë maag, ondanks die feit dat die diabeet vroeg gisteraand geëet het - vyf uur voordat hy bed toe is, of selfs vroeër. Of oggend bloedsuiker gedra hom onvoorspelbaar, ondanks die feit dat die pasiënt vroeg eet.
As situasies nr. 1 en 2 saam voorkom, is dit genoeg om gastroparese te vermoed. Situasie 3, selfs sonder die res, kan u diabetiese gastroparese diagnoseer. As daar probleme is met oggenduiker in die bloed op 'n leë maag, kan 'n diabeetpasiënt sy dosis langdurige insulien of tablette geleidelik verhoog.Uiteindelik blyk dit dat hy snags beduidende dosisse diabetes ontvang, wat die oggenddosis aansienlik oorskry, ondanks die feit dat hy vroeg eet. Daarna sal die bloedsuiker wat die oggend vas, onvoorspelbaar optree. Op sommige dae sal dit verhewe bly, terwyl dit op ander normaal of selfs te laag sal wees. Onvoorspelbaarheid van suiker is die belangrikste teken om gastroparese te vermoed.

As ons sien dat die vas van die oggend bloedsuiker onvoorspelbaar optree, kan ons 'n eksperiment doen om diabetiese gastroparese te bevestig of te weerlê. Slaan 'n dag oor die ete, en dienooreenkomstig nie vinnig insulien voor die ete in nie. In hierdie geval moet u snags die gewone dosis uitgebreide insulien en / of die regte suikersiekte gebruik. Meet u bloedsuiker voor slaaptyd, en dan soggens op 'n leë maag sodra u wakker word. Daar word aanvaar dat u snags normale suiker sal hê. As dit nie suiker is nie, blyk dit dat die oggendsuiker normaal is of daal, dan veroorsaak gastroparese waarskynlik probleme daarmee.
Na die eksperiment, eet u ete dae vroeg. Kyk hoe jou suiker optree in die aand voor slaaptyd en die volgende oggend. Herhaal dan weer die eksperiment. Eet dan weer 'n paar dae aandete en kyk. As bloedsuiker soggens normaal of laag is sonder aandete, en as u aandete eet, kom dit soms die volgende oggend op, dan het u definitief diabetiese gastroparese. U kan dit behandel en beheer met behulp van die onderstaande metodes.
As 'n diabeet op 'n 'gebalanseerde' dieet eet, wat oorlaai is met koolhidrate, sal sy bloedsuiker in elk geval onvoorspelbaar optree, ongeag die teenwoordigheid van gastroparese.
As die eksperimente nie 'n ondubbelsinnige resultaat lewer nie, moet u deur 'n gastroënteroloog ondersoek word en uitgevind word of daar een van die volgende probleme is:
- maag- of duodenale ulkus,
- erosiewe of atrofiese gastritis,
- irritasie van die spysverteringskanaal
- hiatal breuk
- coeliakie (glutenallergie),
- ander gastro-enterologiese siektes.
Ondersoek deur 'n gastroënteroloog is in elk geval nuttig. Die probleme met die spysverteringskanaal wat hierbo genoem word, reageer goed op die behandeling as u die dokter se aanbevelings noukeurig volg. Hierdie behandeling help om die verbetering van bloedsuiker by diabetes.
Metodes om diabetiese gastroparese te beheer
Daar is dus bevestig dat u diabetiese gastroparese ontwikkel het, volgens die resultate van die totale selfbeheersing van bloedsuiker, asook na verskeie herhalings van die eksperiment wat hierbo beskryf is. In die eerste plek moet u leer dat hierdie probleem nie onder beheer geneem kan word deur dosisse insulien in te hou nie. Sulke pogings sal slegs lei tot stygende bloedsuiker en die komplikasies van diabetes vererger, en dit verhoog ook die risiko van hipoglukemie. Om diabetiese gastroparese te beheer, moet u probeer om maag-leegmaak na die eet te verbeter, en hieronder word verskillende metodes beskryf.

As u gastroparese het, is die probleem in die lewe baie groter as alle ander pasiënte wat ons tipe 1-diabetesbehandelingsprogram of tipe 2-diabetesbehandelingsprogram implementeer. U kan hierdie probleem onder beheer neem en normale bloedsuiker behou slegs as u die behandeling noukeurig volg. Maar dit hou belangrike voordele in. Soos u weet, vind diabetiese gastroparese plaas as gevolg van skade aan die vagsenuwee wat veroorsaak word deur chronies verhoogde bloedsuiker. As diabetes 'n paar maande of jare gedissiplineer word, word die vagus senuweefunksie herstel. Maar hierdie senuwee beheer nie net spysvertering nie, maar ook die hartklop en ander outonome funksies in die liggaam. Afgesien daarvan dat u gastroparese genees, sal u aansienlike gesondheidsverbeterings kry. As diabetiese neuropatie verdwyn, sal baie mans selfs die krag verbeter.
Metodes om maag-leegmaak na ete te verbeter word in 4 groepe verdeel:
- medikasie neem
- spesiale oefeninge en massering tydens en na etes,
- klein veranderinge in dieet
- ernstige dieetveranderings, die gebruik van vloeibare of semi-vloeibare voedsel.
In die reël werk al hierdie metodes nie genoeg nie, maar saam kan hulle normale bloedsuiker bereik, selfs in die ernstigste gevalle. Nadat u hierdie artikel gelees het, sal u uitvind hoe u dit kan aanpas by u gewoontes en voorkeure.
Die doelwitte van die behandeling van diabetiese gastroparese is:
- Vermindering of volledige beëindiging van simptome - vroeë versadiging, naarheid, buik, sooibrand, opgeblasenheid, hardlywigheid.
- Verminder die voorkoms van lae suiker na eet.
- Normalisering van bloedsuiker soggens op 'n leë maag (die belangrikste teken van gastroparese).
- Die gladde suikerspykers, meer stabiele resultate van totale selfbeheersing van bloedsuiker.
U kan slegs die laaste 3 punte uit hierdie lys bereik as u gastroparese behandel en terselfdertyd 'n dieet met 'n lae koolhidraat volg. Daar is tot dusver geen manier om van suikerspanning ontslae te raak vir diabete wat 'n 'gebalanseerde' dieet volg wat oorlaai is met koolhidrate nie. Omdat so 'n dieet groot dosisse insulien moet inspuit, wat onvoorspelbaar optree. Lees wat die ligte-metode is as u dit nog nie gedoen het nie.
Medikasie in die vorm van tablette of vloeibare stroop
Geen medisyne kan diabetiese gastroparese genees nie. Die enigste ding wat van hierdie komplikasie van diabetes ontslae kan raak, is normale bloedsuiker vir etlike jare. Sommige medisyne kan die maag-leegmaak na die eet egter bespoedig, veral as u gastroparese sag of matig is. Dit help om die skommelinge in bloedsuiker te verlig.
Die meeste diabete moet voor elke maaltyd pille neem. As gastroparese in 'n ligte vorm is, kan u miskien medikasie neem net voor die ete. Om die een of ander rede is die vertering van ete by pasiënte met diabetes die moeilikste. Miskien omdat hulle na ete minder fisieke aktiwiteite doen as gedurende die dag, of omdat hulle die grootste maaltye vir ete eet. Daar word aanvaar dat maag-leegmaak na ete by gesonde mense ook stadiger is as na ander maaltye.

Medisyne vir diabetiese gastroparese kan in die vorm van tablette of vloeibare stroop wees. Tablette is gewoonlik minder effektief, want voordat hulle begin optree, moet hulle oplos en in die maag assimileer. As dit moontlik is, is dit beter om vloeibare medisyne te gebruik. Elke pil wat u neem vir diabetiese gastroparese moet versigtig gekou word voordat u dit insluk. As u die tablette neem sonder om te kou, sal hulle eers na 'n paar uur begin optree.
Super Papaya Enzyme Plus - Chesterbare tablette vir ensiem
Dr Bernstein in sy boek Dr. Bernstein se diabetes-oplossing skryf dat die neem van verteringsensieme baie pasiënte met diabetes gastroparese help. Hy beweer veral dat pasiënte veral Super Papaya Enzyme Plus prys. Dit is koubare tablette met kruisement met kruisement. Dit los die probleme van opgeblasenheid en borsels op, en baie diabete help om die skommelinge in bloedsuiker wat hulle ervaar as gevolg van gastroparese op te los.

Super Papaya Enzyme Plus bevat die ensieme papain, amylase, lipase, sellulase en bromelain, wat help om proteïene, vette, koolhidrate en vesel te verteer terwyl hulle nog in die maag is. Dit word aanbeveel om elke tablet drie tot drie tablette te kou: voordat u begin eet, met kos en ook daarna. Hierdie produk bevat sorbitol en ander versoeters, maar in 'n klein hoeveelheid, wat nie 'n beduidende uitwerking op u bloedsuiker moet hê nie.Ek noem hier hierdie spesifieke produk met verteringsensieme, want dr Bernstein skryf spesifiek oor hom in sy boek. Laai instruksies af hoe u produkte op iHerb kan bestel met aflewering in die vorm van pospakkette.
Motilium (domperidoon)
Vir diabetiese gastroparese, skryf dr. Bernstein hierdie medisyne voor in die volgende dosis: kou twee 10 mg tablette 1 uur voor 'n maaltyd en drink 'n glas water. Moenie die dosis verhoog nie, want dit kan lei tot kragprobleme by mans sowel as tot die gebrek aan menstruasie by vroue. Domperidone is die aktiewe stof, en Motilium is die handelsnaam waaronder die middel verkoop word.

Motilium stimuleer die ontruiming van voedsel uit die maag nadat u op 'n spesiale manier geëet het, nie soos die ander medisyne wat in hierdie artikel beskryf word nie. Daarom is dit raadsaam om dit in kombinasie met ander medisyne te gebruik, maar nie met metloplopramied nie, wat hieronder bespreek word. As newe-effekte ontstaan as gevolg van die inname van Motilium, verdwyn dit wanneer hulle ophou om hierdie middel te gebruik.
Metoklopramied
Metoclopramide is waarskynlik die kragtigste stimulant vir maag-leegmaak na eet. Dit werk op dieselfde manier as domperidon, wat die effek van dopamien in die maag belemmer (rem). Anders as domperidoon, dring hierdie medisyne die brein binne, daarom veroorsaak dit dikwels ernstige newe-effekte - slaperigheid, depressie, angs, asook sindrome wat soos Parkinson-siekte lyk. In sommige mense kom hierdie newe-effekte onmiddellik voor, terwyl dit by ander is - na etlike maande van behandeling met metoclopramide.

Die teenmiddel vir die newe-effek van metoklopramied is difenhidramienhidrochloried, wat bekend staan as difenhidramien. As die toediening van metoklopramied sulke ernstige newe-effekte tot gevolg gehad het dat dit met difenhidramienhidrochloried behandel moes word, moet metoklopramied vir ewig laat vaar word. Skielike staking van metoklopramied deur mense wat 3 maande of langer behandel is, kan lei tot psigotiese gedrag. Daarom moet die dosis van hierdie medisyne geleidelik verminder word.
Vir die behandeling van diabetiese gastroparese, skryf dr. Bernstein metoklopramied slegs in die uiterste gevalle voor, aangesien newe-effekte gereeld voorkom en ernstig is. Voordat u hierdie instrument gebruik, probeer al die ander opsies wat ons in die artikel bevat, insluitend oefeninge, massering en dieetveranderings. Metoklopramied kan slegs geneem word soos voorgeskryf deur die dokter en in die dosis wat hy aandui.
Betaine hidrochloried + pepsien
Betaine hydrochloride + pepsin is 'n kragtige kombinasie wat die afbreek van geëet voedsel in die maag stimuleer. Hoe meer voedsel in die maag verteer word, hoe meer waarskynlik is dit dat dit vinnig in die ingewande gaan binnedring. Pepsien is 'n verteringsensiem. Betaine hydrochloride is 'n stof waaruit soutsuur gevorm word, wat die suurheid van die maag verhoog. Voordat u betaïne-hidrochloried + pepsien neem, moet u 'n ondersoek by 'n gastroënteroloog onderneem en met hom konsulteer. Meet die suurheid van u maagsap. As die suurgehalte verhoog is of selfs normaal is - is betaïnehidrochloried + pepsien nie geskik nie. Dit is 'n kragtige instrument, maar as dit sonder die aanbeveling van 'n gastroënteroloog gebruik word, sal die gevolge daarvan ernstig wees. Dit is bedoel vir mense met 'n verhoogde suurheid van maagsap. Probeer die Super Papaya Enzyme Plus-ensiemstel, waaroor ons hierbo geskryf het, as u suurheid normaal is.
Betaine hidrochloried + pepsien kan by die apteek gekoop word in die vorm van tablette Acidin-Pepsin

of bestel van die VSA met posaflewering, byvoorbeeld in die vorm van hierdie toevoeging

Dr Bernstein beveel aan dat u in die middel van die maaltyd met 1 tablet of kapsule begin.Moet nooit betaïnehidrochloried + pepsien op 'n leë maag neem nie! As sooibrand nie uit een kapsule voorkom nie, kan u die dosis volgende keer probeer verhoog na 2 kapsules vir elke maaltyd. Betaine-hidrochloried + pepsien stimuleer nie die vagus. Daarom help hierdie hulpmiddel gedeeltelik selfs in die ernstigste gevalle van diabetiese gastroparese. Hy het egter baie kontraindikasies en beperkings. Kontraïndikasies - gastritis, slukderm, maagsweer of duodenale ulkus.
Oefeninge wat die maag leegmaak versnel na ete
Fisioterapie is meer effektief as medikasie om diabetiese gastroparese te behandel. Dit is ook gratis en het geen newe-effekte nie. Soos in alle ander diabetes-verwante situasies, is medikasie slegs nodig vir pasiënte wat te lui is om te oefen. Laat ons dus uitvind watter oefeninge die ontruiming van voedsel uit die maag versnel nadat u geëet het. In 'n gesonde maag trek die gladde spiere van die mure ritmies saam om voedsel deur die spysverteringskanaal te laat beweeg. In die maag wat geraak word deur diabetiese gastroparese, is die spiere van die mure traag en trek dit nie saam nie. Dit blyk dat u met behulp van eenvoudige fisieke oefeninge wat u hieronder sal beskryf, hierdie sametrekkings kan simuleer en die ontruiming van voedsel uit die maag kan versnel.
U het waarskynlik opgemerk dat as u na die ete stap, u spysvertering verbeter. Hierdie effek is veral waardevol vir pasiënte met diabetiese gastroparese. Daarom is die eerste oefening wat Dr. Bernstein aanbeveel, om 1 uur na ete, veral na die ete, teen 'n gemiddelde of vinnige tempo te stap. Ons beveel aan om nie eens te loop nie, maar 'n ontspanne draf volgens die Chi-hardloop-tegniek. Met behulp van hierdie tegniek, sal u dit geniet om te hardloop selfs na etes. Sorg dat hardloop jou plesier kan gee!

Die volgende oefening is met dr. Bernstein gedeel deur 'n pasiënt wat hom herken het van haar joga-instrukteur en seker gemaak het dat dit regtig help. Dit is nodig om die maag so diep as moontlik in te trek sodat hulle aan die ribbes vassit, en dit dan opblaas sodat dit groot en konveks word, soos 'n trommel. Nadat u geëet het, herhaal hierdie eenvoudige aksie ritmies soveel keer as wat u kan. Binne 'n paar weke of maande sal u buikspiere sterker en sterker word. U kan die oefening meer en meer kere herhaal voordat u moeg word. Die doel is om dit 'n paar honderd keer agtereenvolgens uit te voer. 100 spanne neem minder as 4 minute. As u leer om 300-400 herhalings uit te voer en 15 minute elke keer na die ete spandeer, sal die skommelinge in bloedsuiker baie glad word.
Nog 'n soortgelyke oefening wat u na 'n maaltyd moet uitvoer. Sit of staan, buig so ver terug as wat jy kan. Leun dan so laag as moontlik vorentoe. Herhaal soveel keer as moontlik. Hierdie oefening, sowel as bogenoemde, is baie eenvoudig; dit kan selfs dom lyk. Dit versnel egter die ontruiming van voedsel uit die maag na die eet, help met diabetiese gastroparese en verbeter die bloedsuikerbeheer as u gedissiplineerd is.
Kougom - 'n middel teen diabetiese gastroparese
As u kou, word speeksel vrygestel. Dit bevat nie net verteringsensieme nie, maar stimuleer ook die sametrekking van gladdespier aan die wande van die maag en ontspan die piloriese klep. Suikervrye kougom bevat hoogstens 1 gram xylitol, en dit sal onwaarskynlik 'n ernstige uitwerking op u bloedsuiker hê. Nadat u geëet het, moet u een bord of dragee kou. Dit verbeter die verloop van diabetiese gastroparese, benewens oefening en dieetveranderings. Moenie verskeie plate of kluitjies in 'n ry gebruik nie, want dit kan u bloedsuiker verhoog.
Hoe die dieet van 'n diabeet verander om gastroparese te beheer
Dieetmetodes om diabetiese gastroparese te beheer, is meer effektief as medisyne. Veral as u dit kombineer met die fisieke oefeninge wat in die vorige afdeling beskryf is. Die probleem is dat mense met diabetes nie regtig hou van die veranderinge in die dieet wat geïmplementeer moet word nie. Laat ons hierdie veranderinge lys, van die maklikste tot die mees ingewikkelde:
- U moet ten minste 2 glase vloeistof drink voor elke maaltyd. Hierdie vloeistof moet nie suiker en ander koolhidrate, sowel as kafeïen en alkohol bevat nie.
- Verminder gedeeltes vesel, of stop dit heeltemal. Veselhoudende groente, maal voorheen in 'n blender tot halfvloeistof.
- Kou al die voedsel wat jy eet baie stadig en versigtig. Kou elke byt minstens 40 keer.
- Skakel vleis uit die dieet wat nie in 'n vleismaal gemaal is nie, dit wil sê na vleisblokkies. Sluit vleis uit wat moeilik is om te verteer, heeltemal uit. Dit is beesvleis, vetterige voël, varkvleis en wild. Dit is ook ongewens om skulpvis te eet.
- Eet vroeg, 5-6 uur voor slaaptyd, aandete. Verminder gedeeltes proteïen tydens die aandete, dra 'n deel van die proteïen oor van ete na ontbyt en middagete.
- As u nie vinnig insulien voor etes inspuit nie, eet dan nie drie keer per dag nie, maar meer gereeld, 4-6 keer, in klein porsies.
- In die ernstigste gevalle van diabetiese gastroparese, skakel oor na semi-vloeibare en vloeibare voedsel.
In die maag wat geraak word deur diabetiese gastroparese, kan oplosbare en onoplosbare vesel 'n kurk skep en die vernoude hekwagtersklep heeltemal prop. In 'n normale situasie is dit nie 'n probleem nie, want die hekwagtersklep is wyd oop. As diabetiese gastroparese gering is, kan die beheer van bloedsuiker verbeter as u gedeeltes van die vesel verminder, dit heeltemal uitskakel, of ten minste groente in 'n blender maal om die vertering daarvan te vergemaklik. Moenie lakseermiddels gebruik wat vesel bevat in die vorm van vlasaad of vlooigraan (psyllium) nie.
Oordra 'n deel van u proteïeninname na middagete en ontbyt in plaas van vir ete
Vir die meeste mense is die grootste maaltyd van die dag aandete. Vir die aandete eet hulle die grootste porsies vleis of ander proteïenkos. Vir pasiënte met diabetes wat gastroparese ontwikkel het, bemoeilik hierdie dieet die oggend op 'n leë maag die beheer van bloedsuiker baie. Dierlike proteïene, veral rooivleis, verstop die pilore klep in die maag, wat deur spierspasmas geknou is. Oplossing - Oordra sommige van u proteïeninname vir ontbyt en middagete.
Laat nie meer as 60 gram proteïen by die aandete nie, dit wil sê nie meer as 300 gram proteïenvoedsel nie, en nog minder is beter. Dit kan vis, vleis wees in die vorm van kotelette of maalvleis, kaas of eiers. Maak seker dat u suiker soggens op 'n leë maag as gevolg van hierdie maatreël baie nader aan normaal sal wees. Natuurlik, as u proteïne van ete na ander maaltye oordra, moet die ooreenstemmende dosis vinnige insulien voor etes ook gedeeltelik oorgedra word. Waarskynlik kan die dosis langdurige insulien- of suikersiekte in die nag ook verminder word sonder om die oggendbloedsuiker te verswak.

Dit kan blyk dat as gevolg van die oordrag van 'n deel van die proteïen van aandete na ontbyt en middagete, u suiker na hierdie maaltye sal begin toeneem, selfs al het u die dosis vinnige insulien voor etes korrek verander. Dit is 'n mindere euwel as om die hele nag hoë bloedsuiker te verduur. As u nie vinnige insulien voor etes inspuit nie, eet u 4 maal per dag klein maaltye om suiker meer stabiel en nader aan normaal te maak. En as u glad nie insulien inspuit nie, is dit beter om 5-6 keer per dag in selfs kleiner porsies te eet. Onthou dat as u vinnig insulien inspuit voordat u eet, u elke 5 uur moet eet, sodat die gevolge van insulien dosisse nie mekaar oorvleuel nie.
Alkohol- en kafeïenverbruik vertraag die ontruiming van voedsel uit die maag na die eet. Dieselfde effek van peperment en sjokolade.Al hierdie stowwe moet vermy word, veral tydens die ete, as u diabetiese gastroparese matig of ernstig is.
Semi-vloeibare en vloeibare voedsel - 'n radikale middel vir gastroparese
Die mees radikale middel vir diabetiese gastroparese is om oor te skakel na semi-vloeibare of vloeibare voedsel. As dit gedoen word, verloor die persoon 'n groot deel van die plesier om te eet. Min mense hou hiervan. Aan die ander kant is dit miskien die enigste manier om te verseker dat die bloedsuiker by 'n diabeetpasiënt naby normaal is. As u dit vir 'n paar maande of jare onderhou, sal die werking van die vagus senuwee geleidelik herstel en die gastroparese sal verbygaan. Dan is dit moontlik om normaal te eet sonder om die bloedsuikerbeheer in die gedrang te bring. Op hierdie tydstip was dr. Bernstein self.
Halfvloeistofgeregte vir diabetiese gastroparese sluit babakos en wit volmelkjogurt in. U kan in die winkel lae-koolhidraat groente koop, asook koolhidraatvrye diereprodukte in die vorm van flesse met babakos. Bestudeer die etikette noukeurig wanneer u hierdie produkte kies. Hoe om jogurt te kies, sal ons hieronder bespreek. Slegs jogurt is geskik, wat nie vloeibaar is nie, maar in die vorm van jellie. Dit word in Europa en die Verenigde State verkoop, maar dit is moeilik om in Russiessprekende lande te kry.

In 'n artikel oor die opstel van 'n spyskaart vir 'n lae-koolhidraat-dieet, het ons daarop gewys dat hoe meer verwerkte groente is, hoe vinniger verhoog hulle bloedsuiker. Hoe stem dit ooreen met die aanbeveling om semi-vloeibare groente te eet vir diabetiese gastroparese? Die feit is dat as hierdie komplikasie van suikersiekte ontwikkel, die voedsel baie stadig in die maag binnedring. Dit geld ook semi-vloeibare groente uit potte met babakos. Selfs die "sagste" groente het skaars tyd om bloedsuiker betyds te verhoog om tred te hou met die vinnige insulien wat u inspuit voordat u eet. En dan is dit heel waarskynlik nodig om die werking van kort insulien te vertraag voordat u dit eet, en dit met medium NPH-insulienprotafan meng.
As u oorskakel na semi-vloeibare voeding om diabetiese gastroparese te beheer, probeer dan om proteïentekort in u liggaam te voorkom. Persone wat 'n sittende lewensstyl lei, moet 0,8 gram proteïen per 1 kg van sy ideale liggaamsgewig per dag verbruik. Proteïenkos bevat ongeveer 20% suiwer proteïen, dit wil sê, u moet ongeveer 4 gram proteïenprodukte per 1 kg ideale liggaamsgewig eet. As u daaraan nadink, is dit nie genoeg nie. Mense wat aan liggaamlike opvoeding deelneem, sowel as kinders en adolessente wat grootword, het 1,5-2 keer meer proteïen nodig.
Volmelkjogurt is 'n produk in matigheid (!) Wat geskik is vir 'n dieet met lae koolhidrate vir diabetes, insluitend diabetiese gastroparese. Dit verwys na wit jogurt in die vorm van jellie, nie vloeibaar nie, nie vetvry nie, sonder die byvoeging van suiker, vrugte, konfyt, ens. Dit kom baie voor in Europa en die VSA, maar nie in Russies-sprekende lande nie. In hierdie jogurt vir smaak kan jy stevia en kaneel byvoeg. Moenie yoghurt met 'n lae vetvrug eet nie, want dit bevat meer koolhidrate as suikersiekte.
Ons gebruik vloeibare voedsel om diabetiese gastroparese te beheer in gevalle waar halfvloeistof nie genoeg help nie. Dit is spesiale produkte vir mense wat besig is met liggaamsbou. Almal bevat baie proteïene en word verkoop in die vorm van 'n poeier wat in water verdun en gedrink moet word. Ons is slegs geskik vir diegene wat 'n minimum koolhidrate bevat, en natuurlik geen bymiddels van 'chemie' soos anaboliese steroïede nie. Gebruik liggaamsbouproteïene wat van eiers of wei gemaak word om al die aminosure te kry wat u liggaam benodig. Produkte vir die opbou van soja-proteïene is nie die beste keuse nie. Dit kan stowwe bevat - sterole - in strukture soortgelyk aan die vroulike hormoon estrogeen.
Hoe om insulien voor etes in te spuit om aan te pas by gastroparese
Konvensionele metodes om vinnige insulien voor etes te gebruik, is nie geskik in situasies van diabetiese gastroparese nie. Dit verhoog die risiko van hipoglykemie as gevolg van die feit dat voedsel stadig opgeneem word en dat hulle nie tyd het om die bloedsuiker betyds te verhoog nie. Daarom moet u die werking van insulien vertraag. Ontdek dit eerstens met behulp van 'n glukometer met watter vertraging u geëet voedsel verteer word. Vervang ook ultrashort-insulien voor etes met kortpunte. U kan probeer om dit 40-45 minute voordat u eet, te kap, soos ons gewoonlik doen, maar net voordat u gaan sit en eet. Gebruik in hierdie geval die maatreëls om gastroparese te beheer, wat ons hierbo in die artikel beskryf het.
As kort insulien steeds te vinnig werk, probeer dit dan in die middel van die maaltyd of selfs as u klaar is met die inspuiting. Die mees radikale middel is om 'n deel van die dosis kort insulien met medium NPH-insulien te vervang. Diabetiese gastroparese is die enigste situasie wanneer dit toegelaat word om verskillende soorte insulien in een inspuiting te meng.

Gestel u moet 'n mengsel van 4 eenhede kort insulien en een eenheid medium NPH-insulien inspuit. Om dit te doen, moet u, soos gewoonlik, 4 eenhede kort insulien in die spuit inspuit. Steek dan die spuitnaald in die flessie met NPH-insulien en skud die hele struktuur 'n paar keer kragtig. Neem een eenheid insulien onmiddellik uit die flacon totdat die protamiendeeltjies tyd het om te sit nadat dit geskud is, en ongeveer 5 U lug. Lugborrels sal help om kort en NPH-insulien in 'n spuit te meng. Om dit te doen, draai die spuit 'n paar keer heen en weer. Nou kan u 'n mengsel van insulien en selfs 'n bietjie lug inspuit. Onderhuidse lugborrels sal geen skade berokken nie.
As u diabetiese gastroparese het, moet u nie ultrashortinsulien gebruik as vinnige insulien voor etes nie. Omdat selfs gewone kort insulien te vinnig in so 'n situasie werk, en selfs meer, is ultrashort, wat selfs vinniger werk, nie geskik nie. Ultrashort-insulien kan slegs gebruik word as 'n korrigeringsbolus om hoë bloedsuiker te normaliseer. As u 'n mengsel van kort- en NPH-insulien voor etes inspuit, kan u slegs soggens na wakker word, na 'n korreksiebolus gaan. As 'n vinnige insulien voor etes, kan u slegs kort of 'n mengsel van kort en NPH-insulien gebruik.