Diabetiese retinopatie
Diabetiese retinopatie is mikroangionathia met 'n primêre letsel van prekapillêre arterioles, kapillêre en postkapillêre venules met die moontlike betrokkenheid van vate van 'n groter kaliber. Retinopatie word gemanifesteer deur mikrovaskulêre okklusie en lekkasie. Klinies kan diabetiese retinopatie wees:
- agtergrond (nie-proliferatief), waarin die patologie intraretinaal beperk is,
- proliferatief, waarin patologie oor die retina of daarbuite versprei,
- preproliferatief, gekenmerk deur die onvermydelike proliferatiewe vorm.
Diabetes mellitus is 'n algemene metaboliese afwyking wat gekenmerk word deur 'n langdurige hiperglykemie van verskillende erns, wat 'n tweede keer ontwikkel na aanleiding van 'n afname in die konsentrasie en / of werking van endogene insulien. Diabetes mellitus kan insulienafhanklik of nie-insulienafhanklik wees, anders gedefinieer as tipe 1 of tipe 2-diabetes. Diabetiese retinopatie kom meer voor by tipe 1-diabetes (40%) as by tipe 2-diabetes (20%) en is een van die hoofoorsake van blindheid by mense tussen 20 en 65 jaar.
, , , , , , , , , , ,
Risikofaktore vir diabetiese retinopatie
Die duur van diabetes is belangrik. suiker By die diagnose van diabetes by pasiënte jonger as 30 jaar is die waarskynlikheid dat diabetiese retinopatie na 10 jaar ontwikkel, 50% en na 30 jaar - 90% van die gevalle. Diabetiese retinopatie kom selde voor in die eerste 5 jaar van diabetes en puberteit, maar kom by 5% van pasiënte met tipe 2-diabetes voor.
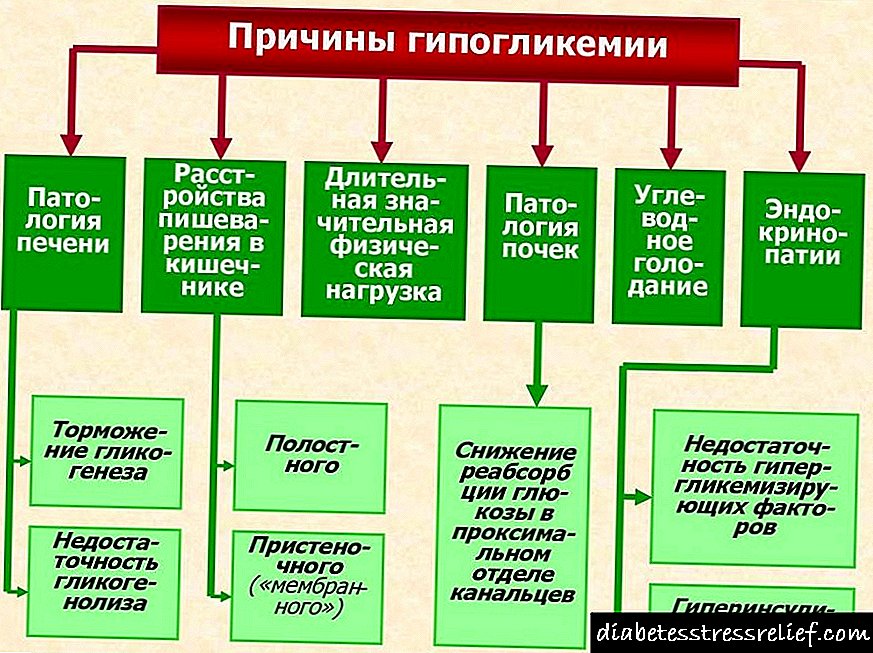
'N Gebrek aan beheer oor metaboliese prosesse in die liggaam is 'n redelike algemene rede vir die ontwikkeling en progressie van diabetiese retinopatie. Swangerskap dra gereeld by tot die vinnige vordering van diabetiese retinopatie. Predisponerende faktore sluit ook onvoldoende beheer van die onderliggende siekte voor swangerskap in, die behandeling wat skielik in die vroeë stadium van swangerskap begin word, en die ontwikkeling van preeklampsie en wanbalanswanbalans. Arteriële hipertensie met onvoldoende beheer lei tot die progressie van diabetiese retinopatie en die ontwikkeling van proliferatiewe diabetiese retinopatie by diabetes mellitus tipes 1 en 2. Akute nefropatie lei tot 'n verergering van die verloop van diabetiese retinopatie. Omgekeerd kan die behandeling van nierpatologie (byvoorbeeld nieroorplanting) gepaard gaan met 'n verbetering in die toestand en 'n goeie resultaat na fotokoagulering. Ander risikofaktore vir diabetiese retinopatie is rook, vetsug, hiperlipidemie.
Voordele van intensiewe metaboliese beheer
- Vertraagde ontwikkeling van diabetiese retinopatie, maar nie voorkoming nie.
- Die progressie van latente diabetiese retinopatie vertraag.
- 'N Afname in die tempo van oorgang van preproliferatiewe diabetiese retinopatie na proliferatief.
- Verminderde makulêre oedeem.
- Verminderde laserstolling.
Patogenese van diabetiese retinopatie
Die patogenese van retinopatie is gebaseer op patologiese prosesse in die vate van die retina.
- kapillêre. Hul veranderinge word voorgestel deur verlies aan perisiete, verdunning van die keldermembraan, skade en verspreiding van endoteelselle. hematologiese afwykings word voorgestel deur vervorming en verhoogde vorming van die simptoom van 'muntstukke', verminderde plaatjie-buigsaamheid en samevoeging, wat lei tot 'n afname in suurstoftransport.
Die gevolg van die gebrek aan perfusie van die retinale kapillêres is die isgemie daarvan, wat aanvanklik op die middelperiferie voorkom. Die twee belangrikste manifestasies van retinale hipoksie sluit in:
- arteriovenulêre shunts, gepaard met ernstige okklusie ("af") van die kapillêres in die rigting van arterioles na venules. Dit is nie duidelik of hierdie veranderinge deur nuwe vate of die opening van bestaande vaskulêre kanale voorgestel word nie, daarom word daar dikwels verwys na intraretinale mikrovaskulêre abnormaliteite.
- neovaskularisasie word beskou as die oorsaak van die werking van angiopoëtiese stowwe (groeifaktore) wat gevorm word in die hipoksiese weefsel van die retina wanneer daar gepoog word om 'n revascularisasie te vorm. Hierdie stowwe dra by tot die neovaskularisasie van die retina en die optiese skyf, en dikwels die iris (iris rubeosis). Baie groeifaktore is geïsoleer, maar die belangrikste is vaskulêre endoteliale groeifaktor.
Mislukking van die interne hematoretinale versperring lei tot lekkasie van plasmakomponente in die retina. Fisiese uitputting van die wande van die kapillêres lei tot plaaslike sakkulêre uitsteeksel van die vaskulêre wand, gedefinieer as mikroaneurismes, met moontlike sweet of okklusie.
'N manifestasie van verhoogde vaskulêre deurlaatbaarheid is die ontwikkeling van intraretinale bloeding en oedeem, wat diffus of lokaal kan wees.
- diffuse netvlies oedeem is die resultaat van 'n duidelike uitbreiding van die kapillêres en sypel,
- plaaslike netvlies-oedeem is die gevolg van brandpuntlekkasie deur mikro-anorganismes en vergrote gedeeltes van haarvate.
Chroniese plaaslike retinale edeem lei tot afsettings van soliede ekssudaat in die oorgangsgebied van 'n gesonde retina en edeem. Eksudate gevorm deur lipoproteïene en makrofage gevul met lipiede omring die gebied van mikrovaskulêre lekkasie in die vorm van 'n ring. Na die staking van die lekkasie, ondergaan hulle óf spontane opname in die omliggende ongeskonde kapillêres, óf word hulle gefagosieteer; die proses duur 'n paar maande en selfs jare. Chroniese lekkasie veroorsaak 'n toename in ekssudate en afsetting van cholesterol.
Nie-proliferatiewe diabetiese retinopatie
Mikroaneurismes word in die binneste kernlaag gelokaliseer en is een van die eerste klinies waarneembare afwykings.
- delikate, afgeronde, rooi kolletjies wat hoofsaaklik tydelik van fovea voorkom. As hulle deur bloed omring word, verskil hulle moontlik nie van puntbloeding nie,
- retinale toetsing van trypsien in diabetiese retinopatie met perifokale mikroaneurismes:
- mikro-anorganismes met 'n hoë inhoud van selinhoud,
- FAG onthul tender-hiper-fluorescerende punte, wat nie-trombiriese mikroaneurismes is, waarvan die hoeveelheid gewoonlik hoër is in vergelyking met oftalmoskopies sigbare. In die latere fases is diffuse hiperfluoressensie as gevolg van die insypeling van vloeistof sigbaar.
Soliede ekssudate is in die buitenste pleksiformlaag geleë.
- wasagtige, geel letsels met relatiewe duidelike rande, vorm trosse en / of ringe in die agterste pool. In die middel van die ring van soliede ekssudaat (ringvormige ekssudaat) word mikroaneurismes dikwels bepaal. Met verloop van tyd neem hul aantal en grootte toe, wat 'n bedreiging inhou vir die moontlikheid van betrokkenheid by die patologiese proses,
- Fage onthul hipofluorescentie as gevolg van die blokkering van die agtergrond fluoressensie van die choroïed.
Netvlies-oedeem is hoofsaaklik gelokaliseer tussen die buitenste pleksiforme en innerlike kernlae. Later kan die binneste pleksiforme laag en die laag senuweevesels betrokke wees tot by die oedeem van die retina tot die hele dikte. Verdere ophoping van vloeistof in die fovea lei tot die vorming van 'n sist (sistiese makulêre oedeem).
- retina-oedeem word die beste gesien as dit op 'n spleetlamp met 'n Goldmann-lens gesien word,
- Fage onthul laat hipervloeistof as gevolg van die lekkasie van die retinale kapillêres.
- intraretinale bloeding verskyn vanaf die veneuse ente van die kapillêre en is in die middelste lae van die retina geleë. Hierdie bloeding is puntig, het 'n rooi kleur en 'n onbepaalde konfigurasie,
- in die laag senuweevesels van die retina ontstaan bloeding uit groter oppervlakkige voor-pilaarslagare, wat hul vorm bepaal in die vorm van 'vlamtonge'.
Beheertaktieke vir pasiënte met nie-proliferatiewe diabetiese retinopatie
Pasiënte met nie-proliferatiewe diabetiese retinopatie het nie behandeling nodig nie, maar 'n jaarlikse ondersoek word vereis. Benewens die optimale beheer van diabetes, moet verwante faktore (arteriële hipertensie, anemie en niersiekte) oorweeg word.
Preproliferatiewe diabetiese retinopatie
Die voorkoms van tekens van dreigende proliferasie in nie-proliferatiewe diabetiese retinopatie dui op die ontwikkeling van preproliferatiewe diabetiese retinopatie. Kliniese tekens van preproliferatiewe diabetiese retinopatie dui op progressiewe retinale iskemie, wat op FLG opgespoor word in die vorm van intense gebiede van hipofluorescentie van 'n ongeïntegreerde retina (kapillêre “af”). Die risiko van progressie tot verspreiding is direk eweredig aan die aantal fokusveranderings.
Kliniese kenmerke van preproliferatiewe diabetiese retinopatie
Katoenagtige fokuspunte is plaaslike gedeeltes van hartaanvalle in die laag retinale senuweevesels as gevolg van die sluiting van pre-pilare arterioles. Onderbreking van die axoplasmiese stroom met die daaropvolgende opeenhoping van vervoer materiaal in aksone (axoplasmic stasis) gee die fokusse 'n witterige kleur.
- tekens: klein, witterige, katoenagtige oppervlakkige foci, wat laagliggende bloedvate bedek, klinies bepaal slegs in die post-ekwatoriale area van die retina, waar die dikte van die laag senuweevesels voldoende is om dit te visualiseer,
- FAG onthul plaaslike hipofluoressensie as gevolg van die blokkering van die agtergrond fluoressensie van die choroïed, wat dikwels gepaard gaan met aangrensende gedeeltes van nie-geperfuseerde kapillêres.
Intraretinale mikrovaskulêre afwykings word voorgestel deur shunts van die retina arterioles na venules, wat die kapillêre bed omseil, en daarom word dit dikwels bepaal by die terreine van onderbreking van die kapillêre bloedvloei.
- tekens: delikate rooi strepe wat arterioles en venules verbind, met die voorkoms van plaaslike gedeeltes van plat nuutgevormde netvate. Die belangrikste kenmerk van intraretinale mikrovaskulêre afwykings is hul ligging binne die retina, die onmoontlikheid om groot vate oor te steek en die afwesigheid van sweet op die fag,
- Fage onthul plaaslike hiperfluoressensie wat verband hou met naburige gebiede van onderbreking van kapillêre bloedvloei.
Veneuse afwykings: uitbreiding, die vorming van lusse, segmentasie in die vorm van 'n 'kraal' of 'rosekrans'.
Arteriële afwykings: vernouing, 'n teken van 'silwerdraad' en uitwissing, wat dit soortgelyk maak aan die sluiting van 'n tak van die sentrale retina-arterie.
Donker kolle van bloeding: hemorragiese retinale infarkt in die middelste lae.
Beheerstaktieke vir pasiënte met preproliferatiewe diabetiese retinopatie
Met preproliferatiewe diabetiese retinopatie is spesiale monitering nodig, as gevolg van die risiko dat proliferatiewe diabetiese retinopatie ontwikkel word. Fotokoagulasie word meestal nie getoon nie, tensy dit onmoontlik is om in dinamiek waar te neem of die visie van die gekoppelde oog reeds verlore gaan as gevolg van proliferatiewe diabetiese retinopatie.
Diabetiese makulopatie
Die belangrikste oorsaak van gesiggestremdheid by pasiënte met diabetes, veral tipe 2-diabetes, is fooedeem, afsetting van vaste ekssudaat of iskemie (diabetiese makulopatie).
Klassifikasie van diabetiese makulopatie
Plaaslike eksudatiewe diabetiese makulopatie
- tekens: 'n duidelik beperkte verdikking van die retina, gepaard met 'n volledige of onvolledige ring van perifoveale vaste ekssudate,
- PHA onthul laat plaaslike hipervloeistof weens sweet en goeie makulêre perfusie.
Diffuse eksudatiewe diabetiese makulopatie
- tekens: diffuse verdikking van die retina, wat gepaard kan gaan met sistiese veranderinge. Verbetering met ernstige oedeem maak dit soms onmoontlik om fovea te lokaliseer,
- FAG onthul meervoudige punt hiperfluorescentie van mikroaneurismes en laat diffuse hiperfluorescentie as gevolg van sweet, wat meer duidelik is in vergelyking met 'n kliniese ondersoek. In die teenwoordigheid van sistiese makulêre edeem word 'n plek in die vorm van 'n "blomblaarblad" bepaal.
Isgemiese diabetiese makulopatie
- tekens: verminderde gesigskerpte met relatief veilige fovea, dikwels geassosieer met preproliferatiewe diabetiese retinopatie. Donker kolle van bloeding kan opgespoor word,
- Fage onthul nie-geperfuseerde kapillêres in fovea, waarvan die erns nie altyd ooreenstem met die mate van afname in gesigskerpte nie.
Ander dele van die nie-perfusievirus kapillêres kom gereeld in die posterior pool en in die periferie voor.
Gemengde diabetiese makulopatie word gekenmerk deur tekens van beide iskemie en ekssudasie.
, , , , , , , ,
Klinies beduidende makulêre oedeem
Klinies beduidende makulêre oedeem word gekenmerk deur die volgende:
- Netvlies oedeem binne 500 μm van die sentrale fovea.
- Soliede eksudate is binne 500 μm van die sentrale fovea af indien dit gepaard gaan met 'n verdikking van die retina rondom dit (wat tot meer as 500 μm kan strek).
- Netvlies-oedeem binne 1 DD (1500 μm) of meer, d.w.s. enige oedeemgebied moet binne 1 DD van die sentrale fovea val.
Klinies beduidende makulêre oedeem benodig laserfotokoagulering, ongeag die gesigskerpte, aangesien behandeling die risiko van visieverlies met 50% verminder. Die verbetering van die visuele funksie is skaars, dus word behandeling aangedui vir profilaktiese doeleindes. Dit is noodsaaklik om 'n fag voor die behandeling te doen om die oppervlaktes en groottes van sweet te bepaal. opsporing van nie-geperfuseerde kapillêres in fovea (isgemiese makulopatie), wat 'n swak prognostiese teken en 'n kontraindikasie vir die behandeling is.
Plaaslike laserstolling behels die toepassing van laserstolling op mikroaneurismes en mikrovaskulêre afwykings in die middel van die ringe van soliede ekssudate, gelokaliseer binne 500-3000 mikron vanaf die sentrale fovea. Die grootte van die stollingsmiddel is 50-100 mikron met 'n duur van 0,10 sekondes en voldoende krag om die verkleuring of verdonkering van die mikroaneurismes te verseker. Behandeling van fokusse tot 300 μm vanaf sentrale fovea word aangedui met aanhoudende klinies beduidende makulêre edeem, ondanks vorige behandeling en gesigskerpte onder 6/12. In sulke gevalle word aanbeveel dat die blootstellingstyd tot 0,05 sekondes verkort word. B) Getrolliseerde laserstolling word gebruik in die teenwoordigheid van areas met diffuse verdikking van die retina, geleë op 'n afstand van meer as 500 μm vanaf die sentrale fovea en 500 μm vanaf die temporale rand van die optiese senuweekop. Die grootte van die stollings is 100-200 mikron, die blootstellingstyd is 0,1 sek. Hulle moet 'n baie ligte kleur hê, hulle word op 'n afstand geplaas wat ooreenstem met die deursnee van 1 stollig.
Resultate. In ongeveer 70% van die gevalle is dit moontlik om die visuele funksies te stabiliseer, in 15% - daar is 'n verbetering en in 15% van die gevalle 'n agteruitgang. Die resolusie van die edeem vind binne 4 maande plaas, dus word nie weer behandel gedurende hierdie periode nie.
Faktore vir swak voorspelling
Soliede ekssudate wat fovea bedek.
- Diffuse swelling van die macula.
- Sistiese edeem van die macula.
- Gemengde eksudatief-iskemiese makulopatie.
- Ernstige retinopatie ten tyde van die ondersoek.
'N Pars plana vitrektomie kan aangedui word vir makulêre oedeem wat verband hou met tangensiële traksie, wat strek van die verdikte en verdigte posterior hyaloïedmembraan. In sulke gevalle is laserbehandeling ondoeltreffend in teenstelling met die chirurgiese verwydering van makulêre traksie.
, , , ,
Proliferatiewe diabetiese retinopatie
Dit kom voor by 5-10% van pasiënte met diabetes. By tipe 1-diabetes is die risiko veral groot: die voorkomssyfer is na 30 jaar 60%. Bydraende faktore is karotis arterie-okklusie, posterior glasagtige losmaking, hoë miopie, en optiese atrofie.
Kliniese kenmerke van proliferatiewe diabetiese retinopatie
Tekens van proliferatiewe diabetiese retinopatie. Neovaskularisasie is 'n aanduiding van proliferatiewe diabetiese retinopatie. Die verspreiding van nuutgevormde vate kan op 'n afstand van tot 1 DD vanaf die optiese senuweeskyf (neovaskularisasie in die skyfstreek) of langs die hoofvate plaasvind (neovaskularisasie buite die skyf). Albei opsies is moontlik. Daar word vasgestel dat die ontwikkeling van proliferatiewe diabetiese retinopatie voorafgegaan word deur meer as 'n kwart van die retina. Die afwesigheid van 'n interne grensmembraan rondom die optiese senuweeskyf verklaar deels die neiging tot neoplasma in hierdie gebied. Nuwe vate kom voor in die vorm van endoteliale verspreiding, meestal van are, dan kruis hulle die defekte van die binnegrensmembraan, lê in die potensiële vlak tussen die retina en die agterste oppervlak van die glasagtige liggaam, wat dien as hul ondersteuning.
PAK. Vir diagnose is dit nie nodig nie, maar openbaar neovaskularisasie in die vroeë fases van angiogramme en toon hipervloeistof in die latere fases, as gevolg van die aktiewe sweet van die kleurstof uit neovaskulêre weefsel.
Simptome van proliferatiewe diabetiese retinopatie
Die erns van proliferatiewe diabetiese retinopatie word bepaal deur die gebied wat deur die nuutgevormde vate beset is, met die gebied van die optiese skyf te vergelyk:
Skyfneovaskularisasie
- Matig - groottes kleiner as 1/3 DD.
- Uitspraak - groottes van meer as 1/3 DD.
Neovaskularisasie buite die skyf
- Matig - groottes kleiner as 1/2 DD.
- Uitspraak - groottes van meer as 1/2 DD.
Nuut gevormde vaartuie wat reageer op reageer minder op laserbehandeling as plat vate.
Fibrose wat met neovaskularisasie geassosieer word, is van belang, want met beduidende veselagtige proliferasie, ondanks die lae waarskynlikheid van bloeding, is daar 'n groot risiko vir onttrekking van die traksie van die retina.
Bloeding, wat in die glasvormig (subhialoïd) en / of glasagtig kan wees, is 'n belangrike risikofaktor vir die vermindering van die gesigskerpte.
Die kenmerke van die verhoogde risiko van 'n beduidende afname in visie gedurende die eerste 2 jaar in die afwesigheid van behandeling is soos volg:
- Matige neovaskularisasie in die area van die skyf met bloeding is 26% van die risiko, wat na behandeling verminder word tot 4%.
- Erge neovaskularisasie in die skyfstreek sonder bloeding is 26% van die risiko, wat na behandeling tot 9% verminder word.
Ernstige neovaskularisasie van die optiese skyf met verhoging
- Erge neovaskularisasie in die area van die skyf met bloeding is 37% van die risiko, wat na behandeling tot 20% verminder word.
- Ernstige neovaskularisasie buite die hemorragiese skyf is 30% van die risiko, wat na behandeling tot 7% verminder word.
As hierdie kriteria nie voldoen nie, word aanbeveel dat u van fotokoagulasie afstand doen en die pasiënt elke drie maande ondersoek. Die meeste oogheelkundiges wend egter 'n laser-fotokoagulasie aan, selfs by die eerste teken van neovaskularisasie.
Komplikasies van diabetiese oogskade
In diabetiese retinopatie kom ernstige visiebedreigende komplikasies voor by pasiënte wat nie laserbehandeld is nie, of wie se resultate onbevredigend of onvoldoende was. Miskien is die ontwikkeling van een of meer van die volgende komplikasies.
Hulle kan in die glasagtige of in die retrogialoïedruimte (preretinale bloeding) wees of gekombineer word. Voorste bloeding is in die vorm van 'n sekel, en vorm 'n afbakeningsvlak met 'n posterior losmaking van die glas. Soms kan preretinale bloeding die glasagtige liggaam binnedring. Resorpsie van sulke bloeding neem langer as preretinale bloeding. In sommige gevalle vind die organisasie en verdigting van bloed plaas op die posterior oppervlak van die glasagtige liggaam met die vorming van 'n 'oker-gekleurde membraan.' Pasiënte moet gewaarsku word dat bloeding kan ontstaan as gevolg van oormatige fisieke of ander spanning, sowel as hipoglukemie of direkte oogbesering. Die voorkoms van bloeding tydens slaap is egter gereeld.
Onthulling van die retina-traksie
Dit kom voor met 'n progressiewe sametrekking van die fibrovaskulêre membrane in groot dele van vitreoretinale samesmelting. Die agterste glasagtige losmaking by pasiënte met diabetes kom geleidelik voor, gewoonlik is dit onvolledig, wat te wyte is aan die sterk hegtings van die kortikale oppervlak van die glasagtige liggaam met fibrovaskulêre verspreiding.
Die volgende vorme van stilstaande vitreoretinale traksie lei tot retina-losmaking:
- anteroposterior traksie verskyn wanneer die fibrovaskulêre membrane saamtrek, wat strek van die posterior segment, gewoonlik in kombinasie met 'n massiewe vaskulêre netwerk, anterior tot by die basis van die glasagtige liggaam,
- brug-trekkrag is die resultaat van die sametrekking van fibrovaskulêre membrane wat van die een helfte van die posterior segment na die ander strek. Dit lei tot spanning in die omgewing van hierdie punte en kan die vorming van spanningbande veroorsaak, sowel as die verplasing van die macula relatief tot die skyf, of andersins, afhangende van die rigting van die trekkrag.
Ander komplikasies van diabetiese retinopatie
Bewolkte films wat op die agterste oppervlak van die gedeelde glasvorm kan ontwikkel, trek die retina van bo na onder in die temporale arkade-gebied. Sulke films kan die macula heeltemal bedek met latere gesiggestremdheid.
- Die fundus is onveranderd.
- Matige preproliferatiewe diabetiese retinopatie met klein bloeding en / of soliede ekssudate op 'n afstand van meer as 1 DD vanaf fovea.
Die beplande rigting aan die oogarts
- Nie-proliferatiewe diabetiese retinopatie met afsettings van soliede ekssudaat in die vorm van 'n ring langs die belangrikste temporêre arkades, maar sonder bedreiging vir fovea.
- Nie-proliferatiewe diabetiese retinopatie sonder makulopatie, maar met 'n verminderde visie om die oorsaak daarvan te bepaal.
Vroeë verwysing na 'n oogarts
- Nie-proliferatiewe diabetiese retinopatie met afsettings van soliede ekssudaat en / of bloeding binne 1 DD van fovea.
- Maculopathy.
- Preproliferatiewe diabetiese retinopatie.
Dringende verwysing na 'n oogarts
- Proliferatiewe diabetiese retinopatie.
- Voorlopige of glasagtige bloeding.
- Rubeose van die iris.
- Netvliesafskeiding.
, , ,
Diabetiese retinopatie behandeling
Behandeling met panretinale laserstolling is daarop gemik om die nuwe vorming van die vate te lok en om visieverlies te voorkom as gevolg van blare van die blare of die traksie van die netvlies. Die volume van die behandeling hang af van die erns van proliferatiewe diabetiese retinopatie. Met 'n matige verloop van die siekte word die stollingsvlakke agter mekaar toegepas teen lae drywing, en met 'n meer duidelike proses of terugval, moet die afstand tussen die stollings verminder word en die krag verhoog word.
Begin oogheelkundiges gebruik beter 'n panfundoskoop. wat 'n groter vergroting gee as 'n drie-spieël Goldmann-lens. aangesien die gebruik van laasgenoemde groter is, is die waarskynlikheid van onsuksesvolle fotokoagulasie met nadelige gevolge groter.
- die stollingsgrootte hang af van die kontaklens wat gebruik word. Met 'n Goldmann-lens moet die koagulumgrootte 500 mikron wees, en met 'n panfundoskoop - 300-200 mikron,
- blootstellingstyd - 0,05-0,10 sekondes met 'n krag waarmee u ligte stollings kan toepas.
Die primêre behandeling van diabetiese retinopatie word uitgevoer met die toediening van 2000-3000 stollings in 'n verspreide volgorde in die rigting van die posterior segment, wat die periferie van die retina dek in een of twee sessies. Panretinale laserstolling, beperk tot een sessie, hou verband met 'n groter risiko vir komplikasies.
Die volume behandeling gedurende elke sessie word bepaal deur die pyndrempel van die pasiënt en sy konsentrasievermoë. Vir die meeste pasiënte is plaaslike oogdruppelnarkose voldoende, maar parabulêre of subthenon-verdowing kan nodig wees.
Die volgorde van aksies is soos volg:
- Stap 1. Naby die skyf, van die minderwaardige temporêre arkade af.
- Stap 2. 'n Beskermende versperring rondom die macula word geproduseer om die gevaar van inmenging met die glas te voorkom. Die hoofrede vir stabiele neovaskularisasie is onvoldoende behandeling.
Tekens van betrokkenheid is regressie van neovaskularisasie en die voorkoms van verlate vate of veselagtige weefsel, sametrekking van verwydde are, opname van retinale bloeding en 'n afname in skyfblansering. In die meeste gevalle van retinopatie sonder negatiewe dinamika, word stabiele visie gehandhaaf. In sommige gevalle kom pre-proliferatiewe diabetiese retinopatie weer ten spyte van 'n bevredigende aanvanklike resultaat. In hierdie verband is herondersoek van pasiënte met 'n interval van 6-12 maande nodig.
Panretinale stolling beïnvloed slegs die vaskulêre komponent van die fibrovaskulêre proses. In die geval van regressie van nuutgevormde vate met die vorming van veselweefsel, word herhaalde behandeling nie aangedui nie.
Terugval behandeling
- herhaalde laserstolling met die toepassing van stollings in die gapings tussen voorheen geproduseerde punte,
- Kryoterapie op die anterior gebied van die retina word aangedui wanneer herhaalde fotokoagulasie nie moontlik is nie as gevolg van swak visualisering van die fundus as gevolg van troebel media. Daarbenewens kan u optree op gebiede van die retina wat nie die panretinale laserstolling ondergaan het nie.
Dit is noodsaaklik om aan pasiënte te verduidelik dat die panretinale laserstolling visuele veldafwykings van verskillende grade kan veroorsaak, wat 'n redelike kontraindikasie vir die bestuur van 'n motor is.
- Stap 3. Vanaf die boog van die skyf, die voltooiing van die intervensie in die posterior streek.
- Stap 4. Laserkoagulasie van die periferie tot die einde.
Met aansienlik uitgesproke proliferatiewe diabetiese retinopatie word dit eers aanbeveel om 'n ingryping in die onderste helfte van die retina te doen, aangesien hierdie gebied in die geval van bloeding in die glasagtige liggaam gesluit is, wat verdere behandeling onmoontlik maak.
Opvolgbestuurstaktieke
Waarneming is gewoonlik 4-6 weke. In die geval van ernstige neovaskularisasie naby die skyf, kan verskillende sessies nodig wees met 'n totale aantal stollings van tot 5000 of meer, ondanks die feit dat 'n volledige eliminasie van neovaskularisasie moeilik is om te bereik en vroeë chirurgiese behandeling nodig mag wees.