Amputasie van die been vir diabetes: verwydering van die voet of teen
'N Ernstige komplikasie soos gangreen ontwikkel by mense wat met diabetes mellitus gediagnoseer is en is direk verwant aan diabetiese voetsindroom. Die risiko vir komplikasies neem toe as iemand lank gedepompenseer het vir suikersiekte, die bloedglukosewaarde meer is as 12 mmol, en die suikervlak konstant spring.
Diabetiese voetsindroom is daarop gemik om die onderste ledemate by diabete te beskadig, so 'n siekte kan voorkom as 'n hoë suiker die senuweestamme en klein bloedvate aantas, wat weer lei tot bloedsomloop.
Volgens statistieke word 'n soortgelyke afwyking opgespoor by 80 persent van die pasiënte wat langer as 20 jaar aan tipe 1- of tipe 2-diabetes ly. As die dokter gangreen diagnoseer weens die lang verloop van die komplikasie, word amputasie van die been vir diabetes voorgeskryf.
Watter probleme hou diabetes in?
Soos u weet, ontstaan probleme in baie organe en stelsels in die liggaam. Dit is te wyte aan die feit dat die metaboliese proses as gevolg van 'n hoë konsentrasie glukose in die bloed ontwrig word.
Dit het op sy beurt 'n invloed op die werking van die sentrale senuweestelsel en die bloedvoorsieningstelsel, wat vertraag en onvoldoende raak om die normale toestand van die ledemate te verseker.
Die bene van pasiënte word meestal by diabetes mellitus aangetas, maar die hande val ook. Waarom word die bene meer aangetas? Dit gebeur om verskillende redes:
- Die bene is byna altyd in beweging, daarom benodig hulle goeie bloedsomloop.
- Baie mense gee onvoldoende aandag aan die versorging van die ledemaat.
- As gevolg van 'n swak sirkulasie, word bloedvate dunner (poli-neuropatie), en dit veroorsaak die ontwikkeling van 'n diabeetvoet en trofiese ulkusse. Albei is baie moeilik om te behandel.
 Diabetes is dus gevaarlik vir baie gesondheidsprobleme. Komplikasies van diabetes moet behandel word, aangesien dit selfs ernstige gevolge inhou wat moeilik is om te diagnoseer.
Diabetes is dus gevaarlik vir baie gesondheidsprobleme. Komplikasies van diabetes moet behandel word, aangesien dit selfs ernstige gevolge inhou wat moeilik is om te diagnoseer.
Diabetiese retinopatie kan byvoorbeeld lei tot volledige blindheid (in die afwesigheid van voldoende behandeling), trofiese ulkusse lok die ontwikkeling van 'n diabetiese voet en verdere amputasie van die ledemaat uit. Wanneer word amputasie aangedui en hoe word dit uitgevoer?
Amputasie van 'n ledemaat of 'n gedeelte daarvan
Amputasie van die been by diabetes mellitus of 'n deel daarvan is die enigste effektiewe behandelingsmetode vir die ontwikkeling van diabeetvoet. Die verwydering van 'n deel van die been of vinger verg verdere behandeling van die wond in die kleedkamer. Danksy spesiale behandeling word die risiko van allerlei komplikasies verminder.
As daar in die proses van wondgenesing geen hindernisse bestaan nie, byvoorbeeld wondinfeksie en soortgelyke probleme, herstel die pasiënt vinnig en kan hy selfs werk.
Danksy die wydverspreide prostetika, wat nie ongewoon is by diabetes mellitus nie, kan u terugkeer na die normale lewensloop.
Natuurlik, as die been hoog geamputeer is, sal hy nie meer sy funksies (wat nie gebeur as die vinger geamputeer word nie) kan uitvoer, en daar is verskillende redes daarvoor:
- Oorbelaste gedeeltes van die stomp word gevorm.
- Die waarskynlikheid van nuwe trofiese ulkusse in die gebiede neem toe.
- Alle soorte wonde en beserings aan die kultus genees dikwels nie baie lank nie, wat dui op die destabilisering van arteriële bloedvloei.
Teen die agtergrond van laasgenoemde faktor, kan 'n ander probleem ontstaan: as normale bloedtoevoer na die geamputeerde ledemaat nie herstel word nie, kan hoër amputasie aan die onderbeen of selfs heupvlak nodig wees.
Amputasietipes
Daar is drie kategorieë amputasie van ledemate by diabetes:
- Guillotine (noodgeval).
- Laerskool.
- Sekondêre.
Guillotine-amputasie word uitgevoer met die oog op belangrike indikasies wanneer dit nie meer moontlik is om te trek nie, en dit is nog steeds nie moontlik om die grense van dooie weefsel presies te bepaal nie. In so 'n situasie word die beenarea effens gesny bo die letsels wat sigbaar is vir die oog.
 Die dokter neem die besluit oor primêre amputasie wanneer dit nie moontlik is om alle bloedsomloopfunksies in die aangetaste been te herstel nie. Met verloop van tyd vind 'n geleidelike wedergeboorte plaas.
Die dokter neem die besluit oor primêre amputasie wanneer dit nie moontlik is om alle bloedsomloopfunksies in die aangetaste been te herstel nie. Met verloop van tyd vind 'n geleidelike wedergeboorte plaas.
Sekondêre amputasie is ook 'n noodsaaklike maatreël vir suikersiekte en word voorgeskryf na rekonstruksie en herstel van alle vate.
Dit word hoofsaaklik uitgevoer as gevolg van die mislukte herstelprosedure van die vaskulêre stelsel van die onderste ledemaat. Wat is die voorkomende maatreëls?
Voorkoming na amputasie
Ongetwyfeld, na amputasie, het die pasiënt streng en deurlopende nakoming van voorkomende maatreëls nodig. Dit is hierdie meganismes wat sal help om liggaamsfunksies so vinnig as moontlik te herstel.
Belangrik! Met diabetes kan jy nie kaalvoet loop nie! Sokkies moet uitsluitlik van natuurlike vesels gemaak word; sintetika is verbode! Sokkies en skoene moet vry wees, sodat bewegings nie beperk word nie.
Met diabetes word die pasiënt 'n ligte massering van die bene en voete aanbeveel, maar hierdie prosedure het enkele kontraindikasies.
- Spatare.
- Krake.
- Slange.
- Diabetiese voet.
- Tromboflebitis.
 Soms moet die pasiënt die 'onderstebo' houding inneem. Die voete moet teen 'n hoek van 20-40 ° opgelig word en op 'n kussing, kombers of armleunings van 'n bank rus. Hierdie oefening normaliseer die meganisme van uitvloei van veneuse bloed, waarin daar geen suurstof is nie, en verbeter die voeding van weefsels van die onderste ledemate.
Soms moet die pasiënt die 'onderstebo' houding inneem. Die voete moet teen 'n hoek van 20-40 ° opgelig word en op 'n kussing, kombers of armleunings van 'n bank rus. Hierdie oefening normaliseer die meganisme van uitvloei van veneuse bloed, waarin daar geen suurstof is nie, en verbeter die voeding van weefsels van die onderste ledemate.
Moenie hierdie voorkomende maatreël vir suikersiekte verwaarloos nie, want dit sal nie langer as 5 minute per dag neem nie. Loop teen 'n stadige pas is die beste voorbehoedende voet teen diabetes. 'N Voorvereiste - skoene moet nie styf wees nie.
Let op! As die pasiënt tydens langdurige loop ongemak, pyn in die gewrigte, gevoelloosheid, las ondervind, word dit aanbeveel om dit heeltemal te verminder of uit te skakel totdat die oorsake van hierdie ongemak duidelik is.
En die belangrikste ding by diabetes is natuurlik die beheer van die vlak van glukose in die bloed. Die regte suikerkonsentrasie kan gehandhaaf word met 'n lae-koolhidraatdieet, verskillende medikasie, insulienterapie en gereelde metings van glukosemeters.
Slegs met al die aanbevelings, kan die pasiënt vinnig herstel na amputasie van die ledemaat.
Waarom gangreen ontwikkel by diabetes
Met 'n verhoogde glukose in die bloed, word bloedvate dunner en word dit geleidelik in duie stort, wat lei tot diabetiese angiopatie. Beide klein en groot vaartuie word aangetas. Senuwee-eindes ondergaan soortgelyke veranderinge, waardeur 'n diabeet gediagnoseer word met diabetiese neuropatie.
- As gevolg van oortredings neem die sensitiwiteit van die vel af, in hierdie opsig voel 'n persoon nie altyd dat daar aanvanklike veranderinge aan die ledemate begin het nie en bly leef, onbewus van komplikasies.
- 'N Diabeet let moontlik nie op die voorkoms van klein snye aan die bene nie, terwyl die beskadigde area in die voete en tone nie lank genees nie. As gevolg hiervan begin trofiese ulkusse vorm, en as hulle besmet is, is die risiko om gangreen van die onderste ledemate te ontwikkel groot.
- Verskeie geringe beserings, koring, ingegroeide naels, nagelbeserings, spyker skade tydens pedikuur kan ook die voorkoms van gangreen beïnvloed.
Simptome van gangreen
 Kritieke iskemie, wat bestaan uit 'n gebrek aan bloedsomloop, kan 'n samesmelting van komplikasies word. Die diabeet het simptome in die vorm van gereelde pyn in die voete en tone, wat versterk tydens loop, koue voete en 'n verminderde sensitiwiteit van die onderste ledemate.
Kritieke iskemie, wat bestaan uit 'n gebrek aan bloedsomloop, kan 'n samesmelting van komplikasies word. Die diabeet het simptome in die vorm van gereelde pyn in die voete en tone, wat versterk tydens loop, koue voete en 'n verminderde sensitiwiteit van die onderste ledemate.
Na 'n geruime tyd kan 'n oortreding van die vel op die bene opgemerk word, die vel is droog, verander van kleur, word bedek met skeure, purulente nekrotiese en ulseratiewe formasies. Sonder behoorlike behandeling is die grootste risiko dat iemand gangreen kan ontwikkel.
Diabetes mellitus kan gepaard gaan met droë of nat gangreen.
- Droë gangreen ontwikkel gewoonlik op 'n redelike stadige tempo, oor 'n paar maande of selfs jare. Aanvanklik begin die diabeet koud, pyn en brandgevoel in die voete voel. Verder begin die aangetaste vel sensitiwiteit verloor.
- Hierdie soort gangreen kom gewoonlik in die omgewing van die vingers van die onderste ledemate voor. Die letsel is 'n klein nekrotiese letsel waarin die vel 'n ligte, blouerige of rooierige kleur het.
- In hierdie geval is die vel baie droog en vlokkerig. Na 'n geruime tyd word nekrotiese weefsel dood en gemummifiseer, waarna nekrotiese weefsel verwerp word.
- Droë gangreen hou nie 'n verhoogde lewensrisiko in nie, maar aangesien die prognose teleurstellend is en daar 'n verhoogde risiko vir komplikasies is, word amputasie van die ledemate dikwels met diabetes uitgevoer.
Met nat gangreen het die aangetaste gebied 'n blouerige of groenerige tint. Die nederlaag gaan gepaard met 'n skerp reuk, die voorkoms van borrels in die dooie weefsel, en 'n bloedtoets dui op die voorkoms van neutrofiele leukositose. Daarbenewens vind die dokter hoeveel die ESR-aanwyser is.
Die ontwikkeling van nat gangreen vind nie vinnig plaas nie, maar eenvoudig in 'n vinnige tempo. By 'n diabeet word die vel, onderhuidse weefsel, spierweefsel en senings aangetas.
Daar word 'n skerp toename in temperatuur waargeneem, die toestand word ernstig en lewensgevaarlik vir die pasiënt.
Gangreenbehandeling
 Die belangrikste metode om gangreen by diabetes te behandel, is chirurgiese ingryping, dit wil sê amputasie van die been bokant die knie, tone of voet. As die dokter nat gangreen diagnoseer, word die reseksie van die aangetaste deel van die liggaam onmiddellik uitgevoer nadat die oortreding opgespoor is, sodat die gevolge nie die toestand van die pasiënt bemoeilik nie. Anders kan dit dodelik wees.
Die belangrikste metode om gangreen by diabetes te behandel, is chirurgiese ingryping, dit wil sê amputasie van die been bokant die knie, tone of voet. As die dokter nat gangreen diagnoseer, word die reseksie van die aangetaste deel van die liggaam onmiddellik uitgevoer nadat die oortreding opgespoor is, sodat die gevolge nie die toestand van die pasiënt bemoeilik nie. Anders kan dit dodelik wees.
Chirurgie bestaan uit die doodmaak van dooie weefsel wat bo die nekrosesone geleë is. Dus, as iemand diabetes mellitus het, sal amputasie van die hele voet uitgevoer word met gangreen van ten minste een vinger van die onderlyf. As die voet aangetas word, word die verwydering hoër uitgevoer, dit wil sê, die helfte van die onderbeen word geamputeer.
Benewens die feit dat amputasie van die been op die ouderdom met gangreen uitgevoer word, word die liggaam herstel na vergiftiging en infeksie.
Vir hierdie doel word breë-spektrum antibiotika gebruik, bloed word oorgedra en word ontgiftingsterapie uitgevoer.
Die gevolge
Natuurlik word amputasie van die onderste ledemaat as 'n ernstige en ingewikkelde prosedure beskou, en dit is dus nodig om verskillende medikasie te gebruik om die liggaam te onderhou. U moet die pynsindroom stop met behulp van pynstillers of verdowingsmiddels. Die seerheid sal heeltemal verdwyn nadat al die wonde genees het. Dokters skryf dikwels nie-hormonale middels voor wat die inflammatoriese proses beveg. Dit help om vinnig na die operasie ontslae te raak van pyn.
Fisioterapie sowel as masserings kan nodig wees as die onaangename simptome nie lank verdwyn nie. Dit sal nodig wees om spieratrofie te voorkom, omdat hierdie probleem dikwels na amputasie voorkom. In hierdie geval is dit nodig om profilaktiese betyds uit te voer om atrofie te voorkom. As hierdie proses begin, is dit byna onmoontlik om te stop, en ontslae te raak van al die negatiewe veranderinge.
Een moontlike komplikasie is 'n hematoom. Dit is onder die vel geleë, terwyl slegs die chirurg die voorkoms daarvan kan voorkom. Hy moet die bloeding tydens die operasie behoorlik stop. Om die wonde te was, moet u spesiale buise installeer wat na 3-4 dae uitgeskakel word.
Om spierkontraksie te voorkom, word gipsmateriaal op die knie aangebring. Daarbenewens word 'n persoon aanbeveel om spesiale oefeninge uit te voer wat die voorkoms van 'n probleem voorkom.
U kan ontslae raak van depressiewe sindroom met behulp van antidepressante. Dit verbeter gemoedstemming en voorkom ook die voorkoms van ontstellende gedagtes. Dikwels raak die ledemate baie geswel, en hierdie probleem kan met behulp van 'n verbandtoestel opgelos word.
Uiteraard kan amputasie van die bene selfs hoër wees as die knie in diabetes, as u met die siekte begin. As 'n operasie nie vermy kan word nie, moet u beslis sorg dat u korrek rehabilitasie ondergaan. Dit hang af of daar komplikasies ná die operasie sal wees, en ook hoe vinnig dit kan herstel.
Rehabilitasie
Tydens herstel sal u die inflammatoriese proses moet beveg, asook die voorkoms van kwale moet voorkom. Daarbenewens sal dit elke dag steke en wonde moet verwerk, sodat infeksies en vermeerdering nie voorkom nie. Verskeie fisioterapeutiese prosedures, sowel as terapeutiese oefeninge, word aanbeveel.
Tydens rehabilitasie moet 'n diabeet die volgende aksies uitvoer:
- Hou by 'n dieet. 'N Dieet met 'n lae koolhidraat word aangedui, terwyl die spyskaart genoeg voedingstowwe moet hê.
- Lê slegs 3 weke op jou maag.
- 'N Beskadigde been moet effens hoër wees as die liggaam as hy lieg.
- Aanbeveel massering van die ledemate, sowel as spesiale oefeninge om spieratrofie te voorkom.
- Wonde moet goed behandel word om infeksie en swelling te voorkom.

'N Persoon moet verstaan dat daar aanvanklik 'n spookpyn kan voorkom, wat kenmerkend is van amputasie. In hierdie geval sal dit nie maklik wees om te beweeg nie, want dit is ongewoon om op die onderste ledemaat te trap. Eerstens moet u die balans naby u bed oplei, met die rug vasgehou. Soms is prostetika nodig, omdat dit belangrik is om spierkrag te handhaaf. As slegs die vinger geamputeer word, is hierdie prosedure dikwels nie nodig nie.
As al die aanbevelings gevolg word, is dit moontlik om vinnig te herstel. Daarom is dit belangrik om die hersteltydperk noukeurig deur te gaan en alle veranderinge te monitor. As daar kommerwekkende simptome voorkom, moet u 'n dokter raadpleeg.
Lewensverwagting na amputasie
Dikwels stel mense belang in hoeveel hulle na amputasie kan oorleef. As die prosedure betyds afgehandel word, hou die menslike lewe geen gevaar in nie. Dit is opmerklik dat mense met 'n hoë ledemaatversiering - bokant die femorale streek - nie lank kan leef nie. In die algemeen sterf pasiënte binne 'n jaar. As iemand 'n prostese gebruik, sal hy drie keer langer kan leef.
As die onderbeen geamputeer word, sterf ongeveer 1,5% van die mense sonder behoorlike rehabilitasie. Sommige het amputasie nodig omdat die probleem nie verdwyn het nie. As iemand op die prostese staan, sal hy waarskynlik meer oorleef. As die vinger geamputeer is, en ook 'n reseksie in die voet uitgevoer is, kan u 'n lang lewe lei.
Amputasie is 'n pynlike en gevaarlike prosedure wat dikwels nie van die hand gesit kan word nie.As die dokter op chirurgie aandring, sal u beslis die prosedure moet deurmaak. Hoe gouer dit gedoen word, hoe beter, want daar sal geleentheid wees om die gesondheidstoestand aansienlik te verbeter en die ontwikkeling van komplikasies te voorkom.
Oorsake van amputasie
Skending van metaboliese prosesse lei tot patologiese veranderinge in die vaskulêre stelsel. Die ophoping van ballaststowwe in die bloedstroom, outo-immuunveranderinge dra by tot die vernietiging van selle deur hul eie immuniteit. Om hierdie rede word die aantal normale vate verminder, wat eers weer sleg uitgedruk word, en dan ooglopende isgemie.
Bene-amputasies vir diabetes kan nie vermy word as:
- Bloedstase in die bene vorder,
- Suurstoftekort maak die vel meer vatbaar vir infeksies,
- Die vermoë om die geheel te herstel, word verminder,
- Met hierdie kliniese beeld, veroorsaak enige meganiese skade die vorming van absesse, phlegmon en ander purulente inflammasies wat moeilik is om te behandel,
- Totale skade aan beenweefsel veroorsaak die voorkoms van osteomiëlitis - purulente vernietiging van beenweefsel.
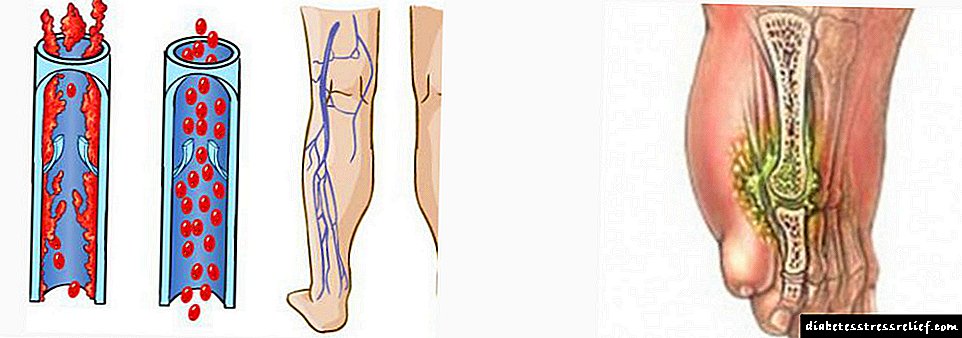
By diabetes word die senuwees geleidelik vernietig, die bloedvloei benadeel en die sensitiwiteit van die ledemate verminder. As gevolg hiervan, voel die diabeet nie pyn met velletsels nie. Deur koring en krake dring infeksie deur. Wonde met 'n 'soet' siekte genees lank. In die afwesigheid van voldoende terapie kom ulkusse voor, en dan gangreen.
Afhangend van die individuele verskille in die ontwikkeling van die siekte, word die indikasies vir die operasie gespesifiseer. Die rehabilitasietydperk moet veral aandag geskenk word.
Vingeramputasie by diabetes
Vingerreseksie is 'n noodsaaklike besluit. Dit word geneem as die weefsel nie herstel kan word nie, en die lewe van die pasiënt bedreig word, aangesien 'n diabetiese voet in beginsel 'n noodlottige diagnose is.
In die gevorderde stadium is amputasie van die vinger meer as geregverdig, dit beïnvloed nie die funksionaliteit van die bene nie. As u nie die gangreen van die vinger stop nie, is dit nie die einde van die probleem nie.
Daar is primêre, sekondêre en guillotine vingerbewerkings:
- Primêre amputasie word uitgevoer met 'n gevorderde vorm van die siekte, as ander metodes nie meer werk nie.
- Sekondêre chirurgie word aangedui na herstel van die bloedvloei of met oneffektiewe konserwatiewe terapie, wanneer daar nog tyd is om uit te vind watter deel van die weefsel dood is.
- Guillotine reseksie word gebruik in die moeilikste situasies met 'n duidelike bedreiging vir die lewe van die pasiënt. Alle aangetaste gebiede en 'n deel van gesonde weefsels word verwyder.
Nat gangreen is noodoperasies nodig, aangesien die hoeveelheid weefselskade die maksimum is. Met droë gangreen word nekrose aangedui deur duidelike rame op die gebied van 'n verswakte bloedvloei. Pas 'n geskeduleerde bewerking toe. In gevorderde gevalle, met droë gangreen, kan die vinger ook self amputeer.
Kenmerke van amputasie van ledemate by diabetes
In die voorbereidingsfase word 'n ondersoek voorgeskryf (ultraklank, röntgen-, bloed- en urine-toetse, vaskulêre diagnostiek) om die omvang van die probleem te bepaal.

Op die vooraand van amputasie pas die pasiënt die dosis bloedverdunnende medisyne aan, die dokter gee raad oor die voorbereiding van die voorwaardes vir 'n volledige herstel na die operasie. Om newe-effekte van verdowingsmiddels te voorkom, is dit verbode om kos en water op die vooraand van die operasie te neem.
Tydens die operasie word die vel skoongemaak met antiseptika wat beskerm teen infeksie. Vir hierdie doel word antibiotika ook toegedien. Na narkose (plaaslike verdowing word op die vinger toegedien, in ander gevalle algemene narkose) word 'n sirkelvormige insnyding gemaak.
Maak die been glad, verwyder beskadigde weefsel, maak die wond styf met normale vel en hegting. Dreineer dreineer om oortollige vloeistof te verwyder. Die duur van die operasie hang af van die kompleksiteit: van 15 minute tot 'n paar uur.
Die eerste week van die herstelperiode
Met gangreen word die sone onderhewig aan amputasie bepaal deur patologiese veranderinge. Na die operasie is die magte van dokters daarop gemik om inflammasie te onderdruk en komplikasies te veroorsaak. Die wond word nie net daagliks verbande nie, maar alle nawerkings word ook behandel.
Na-operatiewe tyd is gevaarlik omdat die kans op wondinfeksie baie groot is. Daarom word die pasiënt benewens die gereelde was van die hegtings ook 'n dieet en 'n spesiale massering getoon. Knie die res van die been om die bloedvloei te herstel.
Volgende twee weke
Volgende week ly die pasiënt nie meer aan sulke akute pyn in die ledemaat nie. Die naat genees geleidelik, dit neem tyd om funksies te normaliseer, hoewel dit gedeeltelik is.
Diabete moet sommige nuanses in ag neem:
- As die been geamputeer word in die gebied bokant die knie, dan is die hersteltydperk in hierdie stadium moontlik om kontraksies uit te sluit wat die beweging in die heupgewrig beperk.
- Met 'n skenkeroperasie sal die knie sonder spesiale ontwikkeling aansienlik ly.
- Die herstelkursus sluit in: 'n reeks bewegings, liggende posisie - op 'n buitengewone harde bed en op die abdominale deel van die liggaam.
- Vir 'n dag moet u oefeninge vir die hele liggaam doen.
- Al hierdie maatreëls sal help om spiere te versterk en die liggaam voor te berei op die herstel van motoriese funksies.
Met sulke operasies is dit belangrik om alle veiligheidsmaatreëls te volg, veral om die vestibulêre apparaat langs die bed te begin oefen. As u arms en rug ontwikkel, moet u aan die bed vashou. Spierkrag speel 'n besondere rol in die voorbereiding van die stomp vir prostetika en die herstel van die ledemate.
Probleme ná die operasie
Nadat u 'n deel van die been of vinger verwyder het, is daar verskillende komplikasies - van nie-genesende hegtings vir 'n lang tyd tot ontsteking en swelling. Om ongewenste gevolge te voorkom, is dit nodig om kompressieverband te dra wat die bloedsomloop en limfvloei stabiliseer. Hulle moet styf wees, in die onderste gedeelte van die stomp is dit wond, die spanning verswak na die boonste deel.
Gereelde massering van die stomp en naburige spiere - knie, vryf, tik - is nodig, want dit laat jou toe om die aangetaste weefsel te herstel.
Dit is belangrik om te weet dat:
- Alle pasiënte ly aan spookpyne. In hierdie geval sal 'n sielkundige en pynstillers help om met die verlies te versoen.
- Terapie word medies (in die akute fase) sowel as fisioterapeuties gebruik.
- Positiewe dinamika word waargeneem met goeie liggaamlike aktiwiteit en alle vorme van massering, insluitend selfhulp. Nadat u genees het, kan u warm baddens maak.
Met 'n swak versorging van die stompe is herhaling van weefselekrose met infeksie van die wond moontlik. 'N Herhaalde, ernstiger operasie sal nodig wees.
Voorspellings - wat kan diabete verwag
As die been in die heuparea geamputeer word, oorleef slegs die helfte van die diabete binne 'n jaar na so 'n operasie. Soortgelyke statistieke word in volwassenheid waargeneem, wanneer diabetes gepaard gaan met ander komplikasies. Onder die pasiënte wat daarin geslaag het om prosteses te leer, is die oorlewing 3 keer hoër.
 Met amputasie van die onderbeen, as daar nie voldoende rehabilitasie was nie, sterf 20% van die slagoffers. Nog 20 persent van die oorlewendes het weer amputasie van die ledemaat nodig - nou op heupvlak. Onder die pasiënte wat prostese ondergaan het, is sterftes gedurende die jaar hoogstens 7% (in die teenwoordigheid van gepaardgaande siektes).
Met amputasie van die onderbeen, as daar nie voldoende rehabilitasie was nie, sterf 20% van die slagoffers. Nog 20 persent van die oorlewendes het weer amputasie van die ledemaat nodig - nou op heupvlak. Onder die pasiënte wat prostese ondergaan het, is sterftes gedurende die jaar hoogstens 7% (in die teenwoordigheid van gepaardgaande siektes).
Met klein chirurgiese ingrepe (reseksie van die voet, verwydering van die vinger), bly die lewensverwagting op die vlak van sy ouderdomskategorie.
Om die werksvermoë van die aangetaste ledemaat gedurende die aanpassingstydperk te herstel en te behou, is dit nodig om al die voorskrifte van die dokter streng na te kom.
Moderne vinger-uitwisselingstegnieke vir diabetes - in hierdie video
Voorkoming van gangreen
 As die diabeet gevorderd is, terwyl die duur van diabetes langer as 20 jaar is, moet alles gedoen word om die ontwikkeling van komplikasies in die vorm van gangreen te voorkom.
As die diabeet gevorderd is, terwyl die duur van diabetes langer as 20 jaar is, moet alles gedoen word om die ontwikkeling van komplikasies in die vorm van gangreen te voorkom.
Vir hierdie doel moet u bloedsuiker gereeld met 'n glukometer monitor. Een keer elke drie maande neem die pasiënt 'n bloedtoets vir geslikte hemoglobien.
Dit is ook belangrik om 'n spesiale dieet te volg, 'n diabeet of insulien te neem. As die geringste beserings op die vel voorkom, moet dit onmiddellik behandel word.
Die belangrikste voorkoming van komplikasies is die higiëniese versorging van die toestand van die voete, hul hidrasie en was. Massering. Dit is slegs nodig om gemaklike skoene te dra wat nie die onderste ledemate belemmer nie. Diabete moet dit 'n reël maak om daagliks die voete en bene te ondersoek om sodoende skade aan die vel op te spoor. Spesiale ortopediese binnesole vir diabetes is perfek.
Dokters beveel ook aan om voorkomende gimnastiek van die onderste ledemate te doen.
- Die pasiënt sit op die mat, trek die sokkies aan homself en neem dit dan van hom weg.
- Voete word gebuig en terug gereduseer.
- Elke voet voer 'n sirkelrotasie uit.
- Die diabeet druk soveel as moontlik op die tone en maak dit leeg.
Elke oefening word minstens tien keer uitgevoer, waarna 'n ligte voetmassering aanbeveel word. Om dit te doen, word die regtervoet op die knie van die linkervoet geplaas, word die ledemaat liggies van die voet tot by die bobeen gemasseer. Dan word die bene verander en die prosedure word met die linkerbeen herhaal.
Om spanning te verlig, lê 'n persoon op die vloer, lig sy bene op en skud hulle effens. Dit sal die bloedvloei na die voete verbeter. Massering word elke dag twee keer per dag gedoen. Die video in hierdie artikel wys of gangreen sonder amputasie behandel kan word.
Wat is die voorvereistes vir amputasie?
Destabilisasie van die normale werking van bloedvate word gevorm as gevolg van sekere mislukkings in die metaboliese proses. Daarbenewens beïnvloed die vorming van 'n beduidende verhouding ballastkomponente (wat in die bloed sirkuleer) en die vorming van outo-immunisering ('n toestand waarin menslike immuniteit die selle van u eie liggaam vernietig). In hierdie opsig sal die verhouding van gewone vaartuie wat werk, geleidelik daal. As gevolg hiervan word aanvanklik nie te uitgesproke nie, en dan word akute iskemie gevorm. Daar moet in gedagte gehou word dat beenamputasie by diabetes mellitus nodig is, insluitend omdat:
Afhangend van die individuele eienskappe van die liggaam, kan aanduidings vir amputasie in sommige gevalle verskil. Dit word sterk aanbeveel dat u let op watter soort rehabilitasie na 'n operasie op u bene moet wees.
Die eerste week na amputasie
 Amputasie van 'n ledemaat tydens die ontwikkeling van gangreen behels die reseksie van so 'n gedeelte van die been wat deur enige patologiese algoritme beïnvloed is. Nadat sodanige verwydering plaasgevind het, sal die pogings van spesialiste gedurende die eerste paar dae presies op die onderdrukking van inflammatoriese prosesse gerig wees, asook om die daaropvolgende vorming van die siekte uit te skakel. Die voetstomp elke dag moet nie net aan verbande onderwerp word nie, maar ook aan die behandeling van hegtings.
Amputasie van 'n ledemaat tydens die ontwikkeling van gangreen behels die reseksie van so 'n gedeelte van die been wat deur enige patologiese algoritme beïnvloed is. Nadat sodanige verwydering plaasgevind het, sal die pogings van spesialiste gedurende die eerste paar dae presies op die onderdrukking van inflammatoriese prosesse gerig wees, asook om die daaropvolgende vorming van die siekte uit te skakel. Die voetstomp elke dag moet nie net aan verbande onderwerp word nie, maar ook aan die behandeling van hegtings.
Amputasie van die toon is miskien die onbeduidendste chirurgiese ingreep wat nie prostetika benodig nie. Selfs in hierdie situasie kan 'n diabeet egter pynlike sensasies ervaar en 'n mate van onsekerheid ervaar gedurende die eerste paar dae. Na amputasie van die ekstremiteit in diabetes mellitus, moet dit op 'n sekere hoogte wees, want as gevolg van trauma aan die vate en senuweevesels, word 'n sekere swelling gevorm.
As daar gepraat word oor beenamputasie by diabetes mellitus, moet daar in gedagte gehou word dat dit uiters gevaarlik is in die periode na die operasie, omdat die waarskynlikheid dat dit 'n aansteeklike letsel ontwikkel, verhoog word.
Aangesien dit, benewens die deeglikste behandeling van hegtings, sal 'n streng dieet en daaglikse ledemassering baie aanbeveel word vir diabete.
Dit word bo die stomp gehou vir optimale limfdreinasie en verbeterde bloedtoevoerfunksie.
Tweede en derde weke
Die tweede week is so 'n deel van die herstelproses waartydens die pasiënt nie meer beduidende pyn in die been opdoen nie. Terselfdertyd begin die naat genees, en om die optimale gesondheid van die ledemate te herstel, sal dit 'n tydjie neem - beide vir die voet en net vir die been. Dit word sterk aanbeveel dat:
Hiermee wil ek u aandag vestig op die feit dat as die ledemaat geamputeer is, dit nodig is om te oefen vir balans naby die bed. In hierdie geval moet u aan die rug vashou, veral as u oefeninge vir die boonste ledemate en die rug doen. Vir verdere prostetika en optimale beenfunksie is dit baie belangrik om 'n beduidende spierkrag en uithouvermoë te hê. Soos u weet, destabiliseer die amputasie die natuurlike loopalgoritme van 'n persoon, en daarom is dit nodig om aan nuwe lewensomstandighede gewoond te raak.
Na-operatiewe probleme
Sommige pasiënte ervaar sekere komplikasies nadat hulle hul bene geamputeer het. Dit kan byvoorbeeld uitgedruk word in die langdurige genesing van hegtings, die vorming van ontsteekte gebiede en swelling van die stomp. Om sulke komplikasies uit te sluit, word sterk aanbeveel dat u spesiale kompressie-verbande gebruik. Die feit is dat dit die bloedvoorsieningsproses en limfvloei na beskadigde vate moontlik maak na die verwydering.
 Daar moet in gedagte gehou word dat kompressie-verbande regstreeks op die area van die onderste deel van die stomp aangebring word, en dit stelselmatig verswak na die boonste gedeelte.
Daar moet in gedagte gehou word dat kompressie-verbande regstreeks op die area van die onderste deel van die stomp aangebring word, en dit stelselmatig verswak na die boonste gedeelte.
Verpligtend is massering en selfmassering van die stomp, sowel as die omliggende vel, geringe tik en knie.
Dit sal dit moontlik maak om die trofeë van die aangetaste weefselbedekking vinniger te normaliseer. Daar moet ook onthou word dat:
- byna elke pasiënt het spierpyn na amputasie,
- behandeling in hierdie geval moet medikasie wees, veral geld dit vir die akute periode, sowel as fisioterapeutiese behandeling,
- Goeie resultate word getoon deur gereelde beweging en, soos reeds opgemerk, die verskaffing van massering, selfs al was dit amputasie van die been bokant die knie.
Amputasie van die vinger van die onderlyf

Toe amputasie van suikersiekte vind plaas wanneer die diabeet 'n bedreiging inhou, en daar is geen moontlikheid om die aangetaste weefsel op ander maniere te behandel nie. Die teenwoordigheid van 'n diabetiese voet word dikwels die oorsaak van die dood van die pasiënt, en amputasie maak dit moontlik om die ontwikkeling van die siekte te stop en die lewe van die pasiënt te red.
Hierdie tipe operasie is die meeste onskadelik, omdat die afwesigheid van 'n vinger nie 'n sterk invloed op die werking van die voet kan uitoefen nie. Maar as so 'n operasie nie betyds uitgevoer word nie, kan weefselnekrose en vergiftiging van die liggaam na die weefselstrukture in die omgewing versprei, en die aangetaste gebied sal grootliks toeneem. Gewone vingerbeskadiging by diabetes is 'n algemene komplikasie, maar dit kan nie tot 'n enkele vinger beperk word nie.
In die proses van amputasie probeer dokters om 'n gesonde deel van die vinger te handhaaf. In die besonder het 'n persoon 'n duim en 'n tweede vinger nodig. Met die volledige verwydering daarvan, ontstaan daar versteurings in die werking van die hele voet.
Amputasie van vingers kan van drie soorte wees:
- Primêr - word uitgevoer in 'n gevorderde stadium van die ontwikkeling van die siekte,
- Sekondêr word uitgevoer na die vestiging van die bloedsomloop of as gevolg van 'n gebrek aan effektiwiteit in die behandeling van medisyne.
- Guillotine.Hulle gebruik dit as die pasiënt in 'n uiters ernstige toestand verkeer. In hierdie geval is alle weefselstrukture wat geraak word met die vaslegging van gesonde weefsels onderhewig aan verwydering.
In die teenwoordigheid van geween van gangreen word 'n dringende operasie uitgevoer, met droogbeplaning.
Na amputasie van die vinger van die onderste ledemat by diabetes, is prognose oor die algemeen gunstig. In hierdie geval is die belangrikste voorwaarde die tydigheid van die operasie en na die korrekte rehabilitasiekursus. Anders kan die pasiënt die risiko loop om die infeksie weer in te voer.
Gangreen en sy soorte
'Diabetiese voet' ontlok weefselnekrose. Hierdie verskynsel kan op sy beurt lei tot amputasie van die bene.
Die dood van weefsels in die liggaam by diabetes mellitus kan droog of nat wees. Droë gangreen kom stadig, geleidelik voor, aangesien die geduld van bloedvate afneem. Soms kan die proses etlike jare duur. Gedurende hierdie tyd kan die liggaam 'n beskermende funksie ontwikkel. Droë gangreen beïnvloed dikwels die tone. Maar dooie weefsel word nie deur die infeksie beïnvloed nie. En die vingers verloor nie hul sensitiwiteit nie. Stel u 'n gemummifiseerde liggaam voor om hierdie verskynsel beter te kan voorstel. In tone lyk die tone 'n gemummifiseerde voorkoms, en daar is geen reuk van dooie weefsel nie. Die algemene toestand van die pasiënt bly stabiel, omdat gifstowwe in 'n klein hoeveelheid opgeneem word.
Hierdie soort gangreen is nie 'n groot lewensgevaar nie. Die ledemate kan geamputeer word om te voorkom dat infeksie en die gangreen van 'n droë na 'n nat vorm ontwikkel.
Die nat vorm van gangreen is in wese die teenoorgestelde van die droë vorm. Mikrobes in wonde vermeerder baie vinnig, waardeur sagte weefsel 'n persblou kleur verkry en die volume aansienlik verhoog. Weefsels van die onderste ledemate begin lyk soos 'n kadaveriese voorkoms. Boonop kom die neerlaag van die bene baie vinnig, versprei dit hoër en hoër en gee dit 'n baie onaangename reuk. As gevolg van ernstige bedwelming, kan die toestand van die pasiënt ernstig genoem word.
Hoe om amputasie te voorkom
Pasiënte met diabetes moet die toestand van hul bene noukeurig monitor. Maak dit 'n reël om elke aand die onderste ledemate te ondersoek vir skuur, blase, are, buisies, wonde en kneusplekke. Dra ortopediese skoene. Dit sal die las op die bene verminder en die waarskynlikheid van koring en wonde verminder.
Raadpleeg 'n dokter indien daar veranderinge in die onderste ledemate opgespoor word. Maar moenie toelaat dat iemand (en selfs die dokter) die graan op hul voete snoei nie. Dit kan lei tot die vorming van wonde wat begin verrot en tot gangreen ontwikkel.
Wanneer 'n droë gangreen voorkom, is 'n operasie op die bene van die bene onvermydelik. Moenie bang wees hiervoor nie. Hierdie prosedure sal 'n gunstige uitwerking op vaskulêre patency hê, die bloed sal op 'n volledige manier sirkuleer en die aangetaste weefsel voed. Dit sal amputasie van die ledemate voorkom.
Nat gangreen is nie behandelbaar nie en behels amputasie. In hierdie geval word die been baie hoër afgekap as die aangetaste weefsels. Weiering van amputasie kan lei tot ongewenste gevolge.
Diabete moet hul gesondheid noukeurig monitor, 'n spesiale dieet volg, die dokter se aanbevelings volg, hul liggaam beskerm. In hierdie geval sal hulle die sindroom van "diabetiese voet" en amputasie van ledemate vermy.
Wanneer word vingeramputasie aangedui?
Hierdie metode is radikaal; hulle gebruik dit slegs as dit nodig is om die pasiënt se lewe te red. In verband met die volledige blokkering van bloedvate, stop die bloedvloei en word gesonde weefsels in die menslike ledemate daarmee voorsien, wat hulle kan laat sterf.
Giftige stowwe, patogene en metaboliese produkte ophoop in die liggaam, bloedvergiftiging, sepsis kom voor, waardeur die pasiënt kan sterf.

Amputasie van die vinger kan die dood van die pasiënt voorkom, aangesien dit nekrotiese weefsel uitskakel. getuienis vir amputasie kan daar die volgende wees:
- kwaadaardige neoplasmas,
- anaërobiese infeksie,
- Beenkraak of traumatiese onderbrekings
- volledige stop van die bloedsomloopproses.
Dit is noodsaaklik om u gesondheid te monitor en die siekte betyds op te spoor, so as iemand met 'n langdurige gevoelloosheid voel, moet ongemak en gewrigspyn dringend hospitaal toe gaan.
Moontlike komplikasies en gevolge
As die chirurgiese ingreep om die toon te verwyder, vroegtydig en korrek gedoen is, is die prognose in baie gevalle gunstig. As iemand huiwer om na die hospitaal te gaan, dan is dit met droë gangreen selfamputeer van die vinger moontlik. As dit nat is, word naburige weefsels besmet, en die verwydering van die voet en selfs die hele been kan nodig wees.
Lees meer oor gangreen van die onderste ledemate - lees hier.
Na die operasie is dit nodig om die aanbevelingspesialis se aanbevelings na te kom, die wond te behandel, seker te maak dat dit nie versmelt nie en dat dit nie sekondêre amputasie benodig nie.
Wanneer kan u sonder amputasie klaarkom?
Is dit moontlik om sonder chirurgie te doen, kan slegs die behandelende geneesheer van die pasiënt besluit. Die dokter neem 'n besluit oor die operasie of die voortsetting van medisyne-behandeling op grond van die resultate van die pasiënt se ontledings en mediese verslae oor die pasiënt se gesondheidstatus van ander spesialiste. Dikwels word diabetes gesamentlik deur endokrinoloë, oftalmoloë, chirurge en nefoloë behandel.

Om aan te toon of 'n pasiënt 'n operasie benodig, kan die toestand van sy ledemate, 'n biochemiese bloedtoets en urinalise.
Hoe is die operasie?
In die operasie word hierdie of daardie deel van die menslike liggaam geamputeer, met inagneming van die feit dat die prostese verder gebruik kan word. Ook tydens die operasie probeer die chirurg aan die volgende voldoen beginsels:
- Maksimum bewaring van gesonde weefsels.
- Behoud van die anatomiese en funksionele kenmerke van die geamputeerde deel van die liggaam.
- Die vorming van die regte stomp.
- Voorkom spookpyn.
Die operasie self vind in drie plaas fase:
- Eerstens word sagte weefsel gedissekteer.
- Dan is daar 'n botgesny, die periosteum word chirurgies verwerk.
- In die laaste fase word bloedvate gelig, senuwee-stamme word verwerk, 'n stomp word gevorm.
Prostetika en behoorlike versorging na chirurgiese prosedures help mense wat 'n vinger of 'n deel van die been met 'n "suiker" -siekte gehad het om terug te keer na die alledaagse lewe.
Amputasie van die voet
In sommige gevalle versprei nekrose na die hele voet, en nie net na tone nie, dan word dit verwyder. Met 'n diabeetvoet is die enigste behandeling om dit af te sny.
'N Persoon het hierdie chirurgiese ingreep nodig met die ontwikkeling van gangreen, wat droog of nat kan wees. In die eerste variëteit het die pasiënt die volgende simptome:
- daar is geen haarlyn nie,
- die voet word koud
- die vel van die voet is bleek,
- 'n persoon begin slap raak
- maagsere verskyn op die voet.
Met bogenoemde simptome, kan u 'n omseil van die vate uitvoer en die voet van amputasie red, maar as die weefsels verduister, kan dit nie gedoen word nie.
In die tweede verskeidenheid gangreen word die volgende simptome waargeneem:
- die vel van die voet is warm,
- haar kleur is normaal
- duidelik beperkte maagsere is op die voet sigbaar,
- die pasiënt ervaar selfs skerp, steekpyne selfs tydens rus,
- verlies aan sensasie kom voor.
In hierdie geval word die verwydering van die voet uitgevoer as 'n diffuse letsel van al sy weefsels gevorm word.
Bene-amputasie by diabetes
Hierdie prosedure is nodig vir hierdie endokriene siekte om 'n persoon van die dood te red. Slegs so 'n radikale metode is effektief as die pasiënt 'n diabeetvoet ontwikkel.
Chirurgiese ingryping word gedoen omdat weefsels en bene geneig is tot nekrose en dit help om die pasiënt van sepsis te red, wat die dood kan uitlok.

aanduidings Die volgende gevalle is ook moontlik om 'n deel van die been te verwyder:
- Senuwee skade.
- Skending van die struktuur en werking van bloedvate.
- Nekrotiese weefsel verander.
Al bogenoemde dui daarop dat die belangrikste indikasies vir chirurgie weefselnekrose en disfunksie van die vaskulêre stelsel is, wat kan lei tot die dood van die pasiënt.
'N Persoon moet verstaan dat hierdie operasie baie moeilik is en dat 'n lang en ernstige proses van herstel hiervan is.
Voorspelling van amputasie
Baie mense weet nie hoe om na so 'n ingewikkelde chirurgiese ingreep te leef nie en val in 'n diep depressie. Maar die lewe daarna duur voort, en die belangrikste taak van die familielid van die pasiënt is om die pasiënt sielkundige en morele ondersteuning te bied.
Oor die algemeen kan pasiënte na chirurgiese prosedures vir baie jare met 'n "suiker" -siekte leef, maar terselfdertyd moet die afsny van 'n deel van die liggaam kwalitatief gedoen word, en die pasiënt moet al die aanbevelings van die dokter volg.
As iemand nie die voorskrifte van die dokter nakom nie, sal die prognose teleurstellend wees, aangesien dit moontlik is om 'n letsel en 'n tweede ledemaat te bewerkstellig, wat ook geamputeer moet word.
Hoe gaan die rehabilitasie?
Die herstelproses na chirurgiese prosedures van hierdie aard is baie belangrik. U moet al die voorskrifte van die dokter volg, die nodige medikasie neem en die verbande doen.
Aanvanklik, na die prosedures, lê die pasiënt in die hospitaal en verpleegsters sorg vir hom, dan word hierdie pligte na die nakoming van die skouers van sy onmiddellike gesin oorgedra.
Mense wat die pasiënt versorg, moet sorg dat die oppervlak van die wond droog en skoon is, en suppurasie mag nie toegelaat word nie. Die wond moet daagliks behandel word. By verwerking is dit onmoontlik om aan 'n naat te raak. Nadat die wond genees het, is dit die moeite werd om dit op te hou om dit buite te hou. Dit is baie belangrik om te verseker dat daar geen vuilheid opkom nie, en dat daar geen rooiheid op is nie.
'N Persoon kan geleidelik die alledaagse lewe begin lei, u moet baie stadig en glad beweeg. 'N Persoon wat amputasie ondergaan het, kan 'n normale lewenstyl lei, dit wil sê hy kan in die woonstel rondbeweeg, kook, was, bad, ens.
Die verwydering van 'n teen of 'n ander deel daarvan is 'n ernstige chirurgiese ingreep, die enigste effektiewe metode in die stryd teen diabetes in die laat stadiums van die ontwikkeling daarvan. Slegs hierdie metode sal die proses van nekrose van naburige weefsels en bloedvergiftiging voorkom en die pasiënt van die dood red.
Die belangrikste oorsake van diabetiese voetsindroom
In diabetes is daar nie voldoende produksie van die hormoon nie - insulien, waarvan die funksie is om glukose (suiker) te help om die liggaamselle uit die bloedstroom te bereik, dus as dit tekort skiet, styg glukose in die bloed, en sodoende kan dit die bloedvloei in die vate versteur, wat senuweevesels beïnvloed. Ischemie (gebrek aan bloedsomloop) lei tot verswakte genesing van die wond, en senuweeskade lei tot 'n afname in sensitiwiteit.
Hierdie afwykings dra by tot die ontwikkeling van trofiese ulkusse wat op hul beurt tot gangreen ontwikkel. Enige krake, skuurvormings verander in oop maagsere, en vorm ook verborge ulkusse onder kellusse en keratiniseerde lae.
Die rede vir die laat begin van die behandeling en amputasie van die ledemate is dat die pasiënt vir 'n lang tyd nie die veranderinge oplet wat daar plaasvind nie, omdat hy meestal nie op sy voete let nie. As gevolg van 'n swak bloedtoevoer na die bene te midde van 'n verminderde sensitiwiteit, word die pyn van die sny en skurwe nie deur die pasiënt gevoel nie en selfs 'n ulkus kan 'n lang tydjie ongemerk raak.
Gewoonlik word die voet aangetas op plekke waar al die las nodig is om te loop; daar ontstaan krake onder die vellaag waarin die infeksie voorkom, wat gunstige omstandighede skep vir die voorkoms van 'n purulente wond. Sulke ulkusse kan die bene tot by die bene, senings beïnvloed. Daarom ontstaan uiteindelik die behoefte aan amputasie.
In die wêreld word 70% van alle amputasies geassosieer met diabetes, en met die tydige en konstante behandeling kan byna 85% voorkom word. Wanneer die Diabetiese Voetkantore tans werk, is die aantal amputasies gehalveer, die aantal sterftes verminder en die konserwatiewe behandeling is 65%. Die werklike aantal pasiënte met diabetes mellitus is egter 3-4 keer hoër as die statistiese gegewens, aangesien baie mense nie vermoed dat hulle siek is nie.
Die oorsake van die ontwikkeling van diabetiese voetsindroom is dus:
- verminderde sensitiwiteit in die ledemaat (diabetiese neuropatie)
- bloedsomloopafwykings in arteries en klein kapillêre (diabetiese mikro- en makroangiopatie)
- voet misvorming (as gevolg van motoriese neuropatie)
- droë vel
Verminderde sensitiwiteit - Diabetiese distale neuropatie
Die belangrikste oorsaak van senuweeskade is die konstante effek van hoë glukosevlakke op senuweeselle. So 'n patologie op sigself veroorsaak nie weefselekrose nie. Maagsere kom om ander, indirekte redes voor:

Maagsere wat gevorm word ná mikrossadien, snye en skuur, genees baie sleg en kry 'n chroniese verloop. As u ongemaklike en stywe skoene dra, word u vel beskadig. Trofiese ulkusse, groei en verdiep, gaan na spier- en beenweefsel. Volgens studies lei die ontwikkeling van neuropatiese ulkusse in 13% van die gevalle tot oormatige verdikking van die stratum corneum van die epidermis (hiperkeratose), in 33% - die gebruik van onvoldoende skoene, in 16% - die behandeling van die voet met skerp voorwerpe.
Bloedvloei versteuring - diabetiese makroangiopatie
Die agteruitgang van die bloedvloei in die are van die bene hou verband met aterosklerotiese gedenkplate (kyk hoe om cholesterol te verlaag sonder medisyne). Aterosklerose, wat skade aan groot vate met diabetes veroorsaak, is moeilik en het 'n aantal kenmerke.
- aangetaste onderdele van die been (arteries onderbeen)
- skade aan die are van albei bene en in verskillende gebiede tegelyk
- begin op 'n vroeër ouderdom as pasiënte sonder diabetes

Aterosklerose by 'n pasiënt met diabetes mellitus kan die dood van die weefsel en die vorming van trofiese ulkusse op hul eie veroorsaak, sonder meganiese spanning en beserings. 'N Onvoldoende hoeveelheid suurstof kom in die vel en ander dele van die voet binne (as gevolg van 'n skerp skending van die bloedvloei), as gevolg daarvan sterf die vel. As die pasiënt nie veiligheidsmaatreëls volg nie en die vel ook beseer, dan brei die skadezone uit.
Tipiese kliniese simptome is pyn in die voet of maagsweer, droogheid en verdunning van die vel, wat baie vatbaar is vir mikrotrauma, veral in die vingers. Volgens studies is die snellermeganismes van neuroischemiese letsels in 39% van die gevalle swam letsels van die voete, in 14% die behandeling van die bene met skerp voorwerpe, in 14% - sorgelose verwydering van ingegroeide naels deur die chirurg.
Die mees dramatiese gevolg van SDS is amputasie van die ledemaat (klein - binne die voet en hoog - op die vlak van die onderbeen en dy), asook die dood van die pasiënt weens komplikasies van die purulent-nekrotiese proses (byvoorbeeld van sepsis). Daarom moet almal met diabetes die eerste simptome van 'n diabeetvoet ken.
Tekens van diabetiese voetbeskadiging
- Die eerste teken van komplikasies is 'n afname in sensitiwiteit:
- eerste vibreer
- dan temperatuur
- dan pynlik
- en tasbaar
- Die voorkoms van swelling in die bene moet ook waaksaam wees (oorsake)
- 'N Afname of toename in voettemperatuur, dit wil sê 'n baie koue of warm voet, is 'n teken van 'n bloedsomloopstoornis of infeksie
- Verhoogde beenmoegheid tydens loop
- Slympyn - in rus, snags, of as u op sekere afstande loop
- Tinteling, kouekoors, brand in die voete en ander ongewone sensasies
- Verandering in velkleur van die bene - bleek, rooierige of sianotiese vel
- Benehaarvermindering
- Verandering in die vorm en kleur van naels, kneusplekke onder die naels - tekens van 'n swam infeksie of spykerbesering wat nekrose kan veroorsaak
- Lang genesing van skrape, wonde, koring - in plaas van 1-2 weke 1-2 maande, na die genesing van die wonde, is daar nie donker spore wat verdwyn nie
- Maagsere op die voete - nie lank genees nie, omring deur dun, droë vel, dikwels diep
U moet weekliks die bene inspekteer, van onder af op 'n stoel sit in 'n spieëlstel - vingers en boonste gedeelte van die voet kan eenvoudig geïnspekteer word, let op die interdigitale ruimte, voel en inspekteer die hakke en die sole met 'n spieël. As daar veranderinge, krake, snye of patologieë met geen ulkus voorkom, moet u die podiatrist (voetspesialis) kontak.
Pasiënte met diabetes moet ten minste een keer per jaar 'n spesialis besoek en die toestand van hul onderste ledemate ondersoek. As daar veranderinge opgemerk word, skryf die podiater medikasie voor vir die behandeling van die voete, die angioloog doen operasies op die bene van die bene, as spesiale binnesole benodig word, is 'n angiosurge nodig, en spesiale skoene - 'n ortopedis.
  |   |
Afhangend van die voorkoms van een of ander rede, word die sindroom in neuropatiese en neuro-chemiese vorms verdeel.
| teken | Neuropatiese vorm | Neuroischemiese vorm |
| Die voorkoms van die bene |
|
|
| Ulkus lokalisering | Hoë meganiese spanningsone | Ergste bloedtoevoerareas (hak, enkels) |
| Die hoeveelheid vloeistof aan die onderkant van die wond | Nat wond | Die wond is amper droog |
| seerheid | Baie skaars | Gewoonlik uitgespreek |
| Die vel rondom die wond | Dikwels hiperkeratose | Dun, atrofies |
| Risikofaktore |
|
|
Risikogroepe vir die ontwikkeling van SDS
 Pasiënte met diabetes langer as tien jaar
Pasiënte met diabetes langer as tien jaar- Pasiënte met 'n onstabiele kompensasie of dekompensasie van die koolhidraatmetabolisme (konstante skommelinge in glukosevlakke)
- rokers
- Mense met alkoholisme
- Beroerte pasiënte
- Hartaanval
- 'N Geskiedenis van trombose
- Pasiënte met ernstige vetsug
Diagnose van diabetiese voetsindroom
By die eerste tekens van mishandeling moet 'n pasiënt met diabetes 'n spesialis raadpleeg en die simptome wat met die diabetiese voet verband hou, breedvoerig beskryf. Ideaal gesproke, as die stad 'n kantoor vir diabetiese voet met 'n bekwame podiatrist het. In die afwesigheid daarvan, kan u 'n terapeut, chirurg of endokrinoloog kontak. 'N Ondersoek sal uitgevoer word om 'n diagnose te maak.
Algemene kliniese studies:
Studie van die senuweestelsel:
| Evaluering van die bloedvloei van die onderste ledemate:
Studie van trofiese voetsere:
X-straal van die voete en enkels |
Diabeet voet sindroom behandeling
Alle komplikasies van diabetes is gevaarlik en vereis verpligte terapie. Diabeetiese voetbehandeling moet uitgebreid wees.
Behandeling van trofiese ulkusse met goeie bloedvloei in die ledemaat:
- Deeglike ulkus behandeling
- Loop van die lemme
- Antibakteriese terapie om infeksie te onderdruk
- Diabetes vergoeding
- Weiering van slegte gewoontes
- Behandeling van gepaardgaande siektes wat die ulkusgenesing beïnvloed.
Behandeling van trofiese ulkusse in die geval van 'n verswakte bloedvloei (neuro-isemiese vorm van diabetiese voet):
- Al die bogenoemde items
- Herstel van bloedvloei
Behandeling van diep trofiese ulkusse met weefselekrose:
- Chirurgiese behandeling
- In die afwesigheid van effek - amputasie
Trofiese ulkus behandeling
Die dokter verwyder na ondersoek en ondersoek weefsel wat die lewensvatbaarheid verloor het. As gevolg hiervan stop die verspreiding van infeksie. Na meganiese skoonmaak is dit nodig om die hele oppervlak van die ulkus te spoel. In geen geval mag dit behandel word met 'groen', jodium en ander alkoholoplossings nie, wat die vel selfs meer beskadig. Gebruik sout of matige antiseptika. As die dokter tydens die behandeling van 'n wond die tekens van oormatige druk bepaal, kan hy die ontslag van die siek ledemaat voorskryf.
Loop van die lemme
Die sleutel tot suksesvolle behandeling van maagsere is die volledige verwydering van die las op die wondoppervlak. Hierdie belangrike voorwaarde word dikwels nie nagekom nie, aangesien die pyn se sensitiwiteit verminder word en die pasiënt op 'n seer been kan vertrou. As gevolg hiervan is alle behandeling ondoeltreffend.
- by bene ulkusse, is dit nodig om die tyd wat in 'n regop posisie geplaas word, te verminder
- met wonde aan die agterkant van die voet, moet straatskoene minder gereeld gedra word. Dit word toegelaat om sagte pantoffels aan te trek.
- met ulkusse op die ondersteunende oppervlak van een voet, word losapparate gebruik (die ontlaai van die verband op die skenken en voet). Kontraïndikasies vir die dra van so 'n apparaat is 'n infeksie van diep weefsel en erge ledemate. Ons moet nie vergeet dat ortopediese skoene wat geskik is vir voorkoming nie van toepassing is op die los van die voet nie.
Onderdrukking van infeksie
Genesing van trofiese ulkusse en ander defekte is slegs moontlik nadat die infeksie bedaar het. Om die wond met antiseptika te was, is nie genoeg nie, langdurige sistemiese antibiotiese terapie is nodig om te genees. Met die neuropatiese vorm van SDS word antimikrobiese middels by die helfte van die pasiënte gebruik, en met die iskemiese vorm is sulke preparate vir almal nodig.
Glukose-vergoeding
'N Beduidende toename in bloedglukose veroorsaak die voorkoms van nuwe trofiese ulkusse en bemoeilik die genesing van bestaande in verband met senuweeskade. Die gebruik van die regte suikerverlagende medisyne, insulienpompe of dosisse insulien kan diabetes beheer, wat die risiko van diabetiese voet tot 'n minimum beperk.
Weiering van slegte gewoontes
Rook verhoog die risiko van aterosklerose van die onderbeenvate, wat die kanse op die behoud van ledemate verminder. Alkoholmisbruik veroorsaak alkoholiese neuropatie, wat saam met diabetiese senuweeskade lei tot trofiese ulkusse. Boonop elimineer die drink van alkohol die stabiele kompensasie van die koolhidraatmetabolisme, waardeur die glukosevlak by drinkende pasiënte voortdurend verhoog word.
Behandeling van gepaardgaande siektes
Baie siektes en toestande, wat op sigself onaangenaam is met diabetes, word gevaarlik. Dit vertraag die genesing van trofiese ulkusse, en verhoog die risiko van gangreen en amputasie van die voet. Die mees ongewenste metgeselle vir diabetes sluit in:
- anemie
- ongebalanseerd en ondervoeding
- chroniese nierversaking
- lewersiekte
- kwaadaardige neoplasmas
- hormoon- en sitostatiese terapie
- depressiewe toestand
In bogenoemde toestande moet die behandeling van diabetiese voetsindroom veral deeglik wees.
Herstel van bloedvloei in die onderste ledemate
Met die neuro-chemiese vorm van diabetiese voetsindroom word die bloedvloei so versteur dat selfs die kleinste maagsere genees. Die resultaat van hierdie proses vroeër of later is amputasie. Daarom is die enigste manier om 'n ledemaat te behou, om vaskulêre patency te herstel. Mediese herstel van die bloedvloei in die bene is dikwels ondoeltreffend, en met arteriële ontoereikendheid word chirurgiese metodes meestal gebruik: bypass-chirurgie en intravaskulêre chirurgie.
Chirurgiese behandeling van purulente nekrotiese prosesse
- skoonmaak en dreinering van diep ulkusse. Met 'n diep ulkus word dreinering onderaan geplaas, waarlangs 'n uitvloei van afvoer plaasvind. Dit verbeter genesing.
- verwydering van nie-lewensvatbare bene (byvoorbeeld vir osteomiëlitis)
- plastiese chirurgie vir uitgebreide wondafwykings. Die vervanging van beskadigde geheime met kunsmatige vel word algemeen gebruik.
- amputasies (afhangend van die skade, kan dit klein en hoog wees)
Amputasie van 'n ledemaat is 'n uiterste maatstaf wat gebruik word in die geval van 'n ernstige algemene toestand van 'n pasiënt of by gebreke in ander behandelingsmetodes. Na amputasie is rehabilitasiebehandeling en kompensasie vir diabetes mellitus nodig om die stomp beter te genees.
Basiese reëls vir voetversorging
Dit is baie makliker om die ontwikkeling van diabetiese voetsindroom te voorkom as om dit te genees. Diabetes is 'n chroniese siekte, dus moet sorgvuldige voetversorging 'n daaglikse gewoonte wees. Daar is verskillende eenvoudige reëls, waarvolgens die voorkoms van trofiese ulkusse aansienlik verminder.
Die keuse van skoene is die grootste probleem vir 'n suikersiekte. As gevolg van 'n afname in tasbare sensitiwiteit, dra pasiënte jare lank stywe, ongemaklike skoene, wat permanente velbeskadiging veroorsaak. Daar is duidelike kriteria waarvolgens 'n diabeet skoene moet kies.
| KORREKTE SKOENE | VERKEERDE SKOENE |
| Egte leer, sag; daar moet geen growwe nate binne wees nie (kyk met die hand) | Doekskoene - hou nie eenvormig nie |
| Gratis, geskik vir volheid, grootte en hoogte | Styf, ongeskik in grootte (selfs al voel die skoene nie styf nie) |
| Skoene met breë, toe tone om te voorkom dat die vingers knyp. Tuispantoffels met 'n toe hak en neus, hak bo die agtergrond. | Skoene met oop tone of smal neus, sandale, pantoffels waarin u been maklik beseer kan word. Daar mag geen oop neuse wees nie; bandjies tussen die vingers, aangesien dit die vingers beseer. |
| Dra katoenskoene | Dra skoene op 'n kaal voet of 'n sintetiese teen |
| Hak 1 tot 4 cm | Skoene met hoë hakke of plat voetsole - senuwees, bloedvate is beseer, die voet is vervorm. |
| Seleksie van skoene vir kartonvelle (voetkontoer op papier) | Die keuse van skoene slegs volgens u gevoelens. U kan nie hoop dat die skoene versprei is nie; die skoene moet van die oomblik van aankoop gemaklik wees |
| Gereelde skoenwisselings | Dra meer as 2 jaar skoene |
| Individuele skoene | Die gebruik van iemand anders se skoene |
| Dit word aanbeveel dat u skoene koop. Dit is beter om skoene te kies vir 'n geswelde, moeë been, dan pas dit u te eniger tyd. | Moenie vroegoggend skoene meet of koop nie. |
Daar is 'n paar meer belangrike reëls vir voetsorg vir diabetes:
- Enige snye, skuur, brandwonde en die geringste skade aan die vel se bene - dit is die geleentheid om 'n spesialis te kontak.
- 'N Daaglikse ondersoek van die bene, insluitend moeilik bereikbare gebiede, sal 'n vars ulkus tydelik opspoor.
- Akkurate was en droog van die bene is 'n verpligte daaglikse prosedure.
- In die geval van 'n skending van die sensitiwiteit in die bene, moet u die temperatuur van die water sorgvuldig monitor tydens bad. Vermy die neem van warm baddens en gebruik verhittingskoene om brandwonde te voorkom.
- Onderafkoeling is ook nadelig vir die toestand van die vel van die bene. In die wintermaande moet hipotermie nie toegelaat word nie.
- Begin elke dag met 'n skoeninspeksie. Klippies, papier en ander vreemde voorwerpe kan ernstige trofiese ulkusse veroorsaak as hulle lank blootgestel word. Voordat u skoene aantrek, moet u seker maak dat daar geen korrels sand, klippies, ens. Is nie.
- Sokkies en kouse moet twee keer per dag verander word. Dit is beter om sokkies van natuurlike materiale te koop, sonder 'n stywe rek, kan u nie sokkies gebruik nie.
- As gevolg van die verminderde sensitiwiteit van die voete, word mense met diabetes nie aanbeveel om kaalvoet op die strand, in die bos of selfs tuis te loop nie, aangesien u moontlik nie die wonde aan die voet opmerk nie.
- Die behandeling van wonde in diabetes het sy eie kenmerke.
- Wonde aan die voet kan nie met alkoholoplossings (jodium, Zelenka), sowel as kaliumpermanganaat, aggressiewe middels en salf met 'n sonbruin effek behandel word nie en laat suurstof nie toe nie (Vishnevsky-salf).
- Skuurmiddels kan behandel word as dit skoon is met Furacilinum-oplossing, waterstofperoksied - as die wond purulent of besmet is. Miramistin en Chlorhexidine is ideaal vir diabetes.
- Korings wat voorkom in diabetes mellitus is onvermydelik, kan nie met 'n skerp puntige skêr verwyder word nie; 'n afname in sensitiwiteit by diabetes mellitus kan bydra tot die sny van die vel en wonde. Naels moet in 'n reguit lyn behandel word sonder om hoeke af te rond. Die oplossing van die probleem met ingegroeide naels kan slegs deur 'n dokter vertrou word.
- Dit is onaanvaarbaar om 'n versagtende pleister te gebruik; dit laat nie lug deur nie, en in die afwesigheid van suurstof kan anaërobiese bakterieë op die aangetaste gebied vermeerder, wat goed voel in 'n suurstofvrye omgewing en bydra tot die ontwikkeling van anaërobiese gangreen.
- Die oormatige droogheid van die vel word met behulp van olierige ys of salf uitgeskakel. Dit is 'n baba-room en -room wat seedoringolie bevat. Die tussenruimtes kan nie met room behandel word nie.
Hiperkeratose (keratinisering van die vel) in plekke met hoë meganiese druk is 'n uitdagende risikofaktor vir maagsere. Daarom bevat die voorkoming van hul ontwikkeling die behandeling van probleemareas van die voet, die verwydering van hiperkeratose, die gebruik van voedende en bevogtigende ys vir die voete. Die keratiniseerde gebiede word meganies met 'n skaal of skalpel verwyder sonder om die vellaag slegs deur 'n dokter te beseer.
- Creme wat vir diabetes gebruik kan word, bevat ureum in verskillende konsentrasies - Balzamed (230-250 roebels), Alpresan (1400-1500 roebels). Dit versnel die genesing van die vel, voorkom afskilfering, skakel droë vel uit, verminder pyn en stop die voorkoms van krake in die hakke en mielies by diabetes mellitus. Afgesien van ureum, bevat balsamied ook vitamiene en plantaardige olies.
- Daar is bewyse dat u die verouderingsproses, katarakte, siektes van die perifere senuwees, hart- en diabeetvoet kan voorkom, u α-lipoïese (thioktiese) suur en B-vitamiene (Turboslim, Solgar Alpha-lipoësuur, ens.) Kan gebruik. .
Selfs 10-15 jaar gelede het enige ulkus aan die voet van 'n pasiënt met diabetes vroeër of later tot amputasie van die ledemaat gelei. Die afname in aktiwiteit as gevolg van kreupel chirurgie het 'n aantal komplikasies veroorsaak, en die lewensverwagting het aansienlik afgeneem. Tans doen dokters hul bes om die been te red en die pasiënt terug te keer na hul gewone leefwyse. Met die aktiewe deelname aan die behandeling van die pasiënt self, het hierdie formidabele komplikasie 'n baie gunstige prognose.


 Pasiënte met diabetes langer as tien jaar
Pasiënte met diabetes langer as tien jaar