Diabetiese voet

Diabeetvoet - 'n komplikasie van suikersiekte, kom na tien jaar of langer vanaf die aanvang van die siekte voor. By ongeveer die helfte van diabete word 'n geneigdheid tot beskadiging van die onderste ledemate waargeneem. Risikofaktore:
- neuropatie (skending van die innerlikheid),
- aterosklerose van die bene van die bene,
- vervorming van die voete, die voorkoms van gebiede met hoë druk,
- trofiese ulkusse in die verlede, beserings,
- rook,
- wanvoeding,
- lae liggaamlike aktiwiteit
- gebrek aan inligting oor die risiko van letsels aan die onderste ledemate,
- gevorderde ouderdom
- onvermoë om bloedsuiker te beheer,
- lae sig (die pasiënt let nie die eerste manifestasies van die siekte op nie),
- hoë glycated hemoglobien,
- skoene sonder ortopediese binnesole, nie in grootte nie, met smal sokkies,
- geskiedenis van beroerte, ongerepte gang,
- verminderde sensitiwiteit.
Die vorming van 'n diabetiese voet ontlok angiopatie (skade aan die wande van bloedvate) en neuropatie. Afhangend van watter van hierdie prosesse heers, gebeur dit isgemiese vormea (gebrek aan bloedvloei) en neuropatiese (afname in innervering). As albei hierdie meganismes teenwoordig is, vind hulle 'n gemengde vorm van ontwikkeling van hierdie komplikasie van diabetes.
Maagsweer kom meestal voor met geringe velletsels wat deur die pasiënt ongemerk geraak word as gevolg van verminderde velgevoeligheid. Die snellerfaktor is:
- 'n inspuiting van 'n skerp voorwerp, 'n klein snytjie as jy kaalvoet loop,
- kompressie van weefsels en dra van skoene,
- individuele loopfunksies wat oormatige druk skep,
- brand wanneer die voete warm word met 'n battery, warm water,
- pedikuurbesering.
In die plek van so 'n velafwyking, verskyn 'n ulkus vinnig genoeg, aangesien die genesing van selfs geringe velletsels aangetas is.
Met 'n iskemiese vorm van die sindroom, vaskulêre skade lei tot verminderde voetvoeding. Dit is gemanifesteer in die vroeë stadiums verminderde oefening toleransie, die voorkoms van pyn tydens loop, bene vries dikwels. Die vel word koud, daar is 'n gevoel van gevoelloosheid en tinteling, aanhoudende swelling van die weefsels.
Diabetiese voet met neuropatie het droë vel met oormatige keratinisering. Ontwrig sweet. As gevolg van 'n verminderde sensitiwiteit, voel pasiënte nie onreëlmatighede in die oppervlak wanneer hulle hul bene loop nie, of struikel.
In gemengde vorm daar is neuropatiese en isgemiese tekens.
Simptome van progressie In die beginfase is dit moontlik om vervorming van die voete, koring op die agtergrond van verdikte, droë vel op te spoor, maar die ulkus self is afwesig. Na die voorkoms van 'n velafwyking die ontwikkeling van diabetiese voetsindroom gaan deur die volgende stadia:
- die eerste - die ulkus is op die oppervlak, dring nie dieper as die vel nie,
- die tweede - die letsel gaan na die onderhuidse weefsel, spiere, maar bereik nie die been nie,
- die derde is 'n diep ulkus met die verspreiding na die been,
- die vierde is gangreen in 'n beperkte gebied,
- vyfde - uitgebreide gangreen.
Met isgemiese vorm die voete is bleek, die vel het dikwels donker kolle (fokale hiperpigmentasie). Arteriële pulsasie word verminder en dan word die polsslag glad nie opgespoor nie. Tipies is die voorkoms van koring en velkrake op die hak, vanaf die duim en pinkie op die enkel. Met die vordering van angiopatie, vorm maagsere in hul plek. Hulle is pynlik, bedek met 'n bruin kors, droog, amper geen afvoer nie.
As die pasiënt in die beginfase meer as 'n kilometer verbygaan, kom die pyn in die toekoms op 'n korter afstand en in rus voor.In die stadium van 'n kritieke afname in bloedsomloop word ischemie vervang deur gangreen van die weefsel van die vingers, voete en strek tot by die onderbeen.
Neuropatiese ulkusse gevorm op die plekke waar die weefsel die meeste saamgepers is - die duim, tussen die fallissies, onder die koppe van die metatarsale bene. Die vel in hierdie gebiede verdik, 'n ulkus vorm onder die koring. Die vel is warm tot aanraking; by die ondersoek van die voete word skuur, rooiheid, krake van verskillende dieptes gevind, maagsere met swelling en rooi vel, pynlik as dit aangeraak word.
Arteriële pulsasie met die oorheersing van neuropatie duur voort, en motoriese funksie en velgevoeligheid word aansienlik verminder. Hierdie vorm van ontwikkeling van die diabetiese voet word gekenmerk deur beendeformiteite. Die vingers word soos 'n hamer of haak, die bene se koppe steek uit.
As gevolg van 'n afname in beendigtheid, verskyn breuke met geringe beserings, gewrigte swel en beweging is moeilik. 'N Beduidende opeenhoping van interstisiële vloeistof onder die vel belemmer verder loop.
Veranderings in bloedsomloop, maagsere, senuweeafwykings reageer sleg op konserwatiewe behandeling, veral as die proses loop. As gevolg hiervan is elke vyfde pasiënt amputasie nodig weens die ontwikkeling van gangreen.
Lees hierdie artikel
Risikofaktore vir diabetiese voetsindroom
Hierdie komplikasie van diabetes kom na tien jaar of meer vanaf die aanvang van die siekte voor. By ongeveer die helfte van diabete word 'n geneigdheid tot beskadiging van die onderste ledemate waargeneem. Daar is kategorieë pasiënte met risikofaktore waarin dit veel meer voorkom:
- neuropatie (skending van die innerlikheid),
- aterosklerose van die bene van die bene,
- vervorming van die voete, die voorkoms van gebiede met hoë druk,
- trofiese ulkusse in die verlede, beserings,
- rook,
- wanvoeding,
- lae liggaamlike aktiwiteit
- gebrek aan inligting oor die risiko van letsels aan die onderste ledemate,
- gevorderde ouderdom
- onvermoë om bloedsuiker te beheer,
- lae visie (hospitale sien nie die aanvanklike manifestasies van die siekte op nie),
- hoë glycated hemoglobien,
- skoene sonder ortopediese binnesole, nie in grootte nie, met smal sokkies,
- geskiedenis van beroerte, ongerepte gang,
- verminderde sensitiwiteit.
En hier gaan dit meer oor die behandeling van 'n diabeetvoet tuis.
Redes vir die ontwikkeling van patologie
Die vorming van 'n diabetiese voet ontlok angiopatie (skade aan die wande van bloedvate) en neuropatie. Afhangend van watter van hierdie prosesse heers, is daar 'n isgemiese vorm ('n gebrek aan bloedvloei) en 'n neuropatiese vorm (verminderde innerlikheid). As albei hierdie meganismes teenwoordig is, vind hulle 'n gemengde vorm van ontwikkeling van hierdie komplikasie van diabetes.
Neuropatie
Die belangrikste patologiese prosesse wat die ontwikkeling en progressie van neuropatie uitlok, is:
- insulien tekort, verminderde sensitiwiteit daarvoor,
- oortollige bloedsuiker
- die ophoping van sorbitol in senuweeselle (vind plaas met 'n gebrek aan intrasellulêre glukose) met die daaropvolgende verlies van hul membrane - demielinasie,
- glukasie van proteïene in senuweevesels (dit kombineer met glukose) met 'n verandering in hul eienskappe,
- lae antioksidantbeskerming, verhoogde vlakke van vrye radikale,
- mikroangiopatie is 'n letsel van klein vate wat senuweevesels voed.
Neuropatie raak verskillende groepe vesels van die senuweestelsel. Vir die vorming van diabetiese voetsindroom is die volgende soorte van groot belang:
- outonome - vegetatiewe disregulasie van die kapillêre toon en verspreiding van bloedvloei, verhoogde bloedvloei deur shunts (verbindings) tussen are en are in die vel, sowel as beenweefsel. Dit lei tot die loging van kalsium uit die bene en die afsetting daarvan in die wand van die vaartuig, swelling, verminderde velvoeding met keratinisering, koring en krake,
- sensoriese - kom gereeld voor op die agtergrond van ketoasidose.Dit word gekenmerk deur 'n afname in gevoelens van pyn, koue en hitte, vibrasie, aanraking. Die risiko van pynlose beserings neem toe,
- motor - lei tot verlamming van die spiere van die voet en die vervorming daarvan. As gevolg van die verlies van dempingsvermoë, ontstaan daar hoëdruksones op die hakke onder die vingers en voet se verbinding. Op hierdie plekke verskyn koring en maagsere.
Angiopathie
Dek arteries (mikroangiopatie) en kleiner arterioles, kapillêre netwerk (mikroangiopatie). Arteriële vate verloor patency as gevolg van aterosklerose, kalsiumafsettings en verspreiding van bindweefsel in die binnemembraan. Daar is maklik trombi- en cholesterolplaatjies in. Met mikrovaskulêre veranderinge neem die deurgang van bloed na die weefsels af. Die gevolg van angiopatie is iskemie en daaropvolgende gangreen.
Hoe word 'n diabetiese ulkus gevorm?
'N Maagsweer kom meestal voor met geringe velletsels wat deur die pasiënt nie opgemerk word nie weens die verminderde velgevoeligheid. Die aanloklike faktore is:
- 'n inspuiting van 'n skerp voorwerp, 'n klein snytjie as jy kaalvoet loop,
- kompressie van weefsels en dra van skoene,
- individuele loopfunksies wat oormatige druk skep,
- brand wanneer die voete warm word met 'n battery, warm water,
- pedikuurbesering.
In die plek van so 'n veldefek, verskyn 'n ulkus vinnig genoeg, aangesien die genesing van selfs geringe velletsels weens die volgende redes benadeel word:
- min bloed vloei na die weefsel (angiopatie),
- swelling, moeilike uitvloei van bloed,
- laat opsporing van die wond en gebrek daaraan (swak sensitiwiteit vir skade),
- remming van die vorming van nuwe bindweefsel,
- neiging om infeksie, inflammatoriese reaksies,
- voortdurende meganiese spanning ('n pasiënt met 'n ulkus loop voort, wat die grense van die defek uitbrei).
Kyk na 'n video oor tekens van 'n diabetiese voet:
Tekens van die beginfase
Met 'n iskemiese vorm van die sindroom, lei vaskulêre skade tot 'n afname in voeding van die voete. Dit word in die vroeë stadium gemanifesteer deur 'n afname in die verdraagsaamheid van fisieke inspanning, die voorkoms van pyn tydens loop, en die bene vries dikwels. Die vel word koud, daar is 'n gevoel van gevoelloosheid en tinteling, aanhoudende swelling van die weefsels.
Diabetiese voet met neuropatie het droë vel met oormatige keratinisering. Ontwrig sweet. As gevolg van 'n verminderde sensitiwiteit, voel pasiënte nie onreëlmatighede in die oppervlak wanneer hulle hul bene loop nie, of struikel. Met 'n gemengde vorm is daar neuropatiese en isgemiese tekens.
Simptome van progressie
In die beginfase is dit moontlik om misvorming van die voete, koring op die agtergrond van verdikte, droë vel op te spoor, maar die ulkus self is afwesig. Na die voorkoms van 'n velafwyking, gaan die ontwikkeling van diabetiese voetsindroom deur die volgende stadiums:
- eerste - die ulkus op die oppervlak is, trek nie dieper as die vel nie,
- tweede - die letsel gaan na die onderhuidse weefsel, spiere, maar bereik nie die been nie,
- die derde - 'n diep ulkus met die verspreiding na die been,
- die vierde - gangreen in 'n beperkte gebied,
- vyfde - uitgebreide gangreen.
Met 'n iskemiese vorm van die voet het ligte vlekke op die vel dikwels donker kolle (fokale hiperpigmentasie). Arteriële pulsasie word verminder en dan word die polsslag glad nie opgespoor nie. Tipies is die voorkoms van koring en velkrake op die hak, vanaf die duim en pinkie op die enkel. Met die vordering van angiopatie, vorm maagsere in hul plek. Hulle is pynlik, bedek met 'n bruin kors, droog, amper geen afvoer nie.
As die pasiënt in die beginfase meer as 'n kilometer verbygaan, kom die pyn in die toekoms op 'n korter afstand en in rus voor. In die stadium van 'n kritieke afname in bloedsomloop word ischemie vervang deur gangreen van die weefsel van die vingers, voete en strek tot by die onderbeen.
Neuropatiese ulkusse vorm op die plekke waar die weefsel die meeste saamgepers is - die duim, tussen die felle, onder die koppe van die metatarsale bene. Die vel in hierdie gebiede verdik, 'n ulkus vorm onder die koring.
Die vel is warm om aan te raak by ondersoek van die voete wat hulle vind:
- skurwe, rooi,
- krake van verskillende dieptes,
- maagsere met swelling en rooi vel, pynlik as dit aangeraak word.
Arteriële pulsasie met die oorheersing van neuropatie duur voort, en motoriese funksie en velgevoeligheid word aansienlik verminder. Hierdie vorm van ontwikkeling van die diabetiese voet word gekenmerk deur beendeformiteite. Die vingers word soos 'n hamer of haak, die bene se koppe steek uit.
As gevolg van 'n afname in beendigtheid, verskyn breuke met geringe beserings, gewrigte swel en beweging is moeilik. 'N Beduidende opeenhoping van interstisiële vloeistof onder die vel belemmer verder loop.
Veranderings in bloedsomloop, vorming van ulkusse, senuweeafwykings reageer sleg op konserwatiewe behandeling, veral as die proses verloop. As gevolg hiervan is elke vyfde pasiënt amputasie nodig weens die ontwikkeling van gangreen.
En hier is meer oor urienanalise vir diabetes.
Die voorkoms van diabetiese voetsindroom hou verband met 'n verswakte bloedsirkulasie en innerlike ledemate. Die rede hiervoor is 'n lang oormaat glukose in die bloed.
Dit gaan voort in iskemiese, neuropatiese en gemengde vorm. Aanvanklik is ischemie meer uitgesproke: ligte, koue vel, swak polsasie van are, droë ulkusse. Met neuropatie heers 'n lae sensitiwiteit, en die vel is warm, en daar is rooiheid en swelling van die weefsels rondom die maagsweer. Met progressie ontwikkel gangreen, wat onmiddellike chirurgie benodig.
Daar word geglo dat dopamien 'n hormoon van plesier, vreugde is. In die algemeen is dit so, maar die funksies daarvan is baie meer omvattend, omdat dit steeds 'n neurotransmitter is. Waarvoor is hormoon by vroue en mans verantwoordelik? Waarom opgegradeer en verlaag?
Daar word geglo dat die hormoon tirroglobulien 'n soort gewasmerker is. Die norm kan tydens pasgeborenes tydens swangerskap verander. Wat is verantwoordelik vir vroue en mans? Waarom word die tiroïedhormoon verhoog?
Komplikasies by diabetes word voorkom, ongeag die soort. Dit is belangrik by kinders tydens swangerskap. Daar is primêre en sekondêre, akute en laat komplikasies by tipe 1 en tipe 2-diabetes.
Met probleme in die byniere ontwikkel Conn-sindroom of aldosteronisme. Oor die algemeen is die oorsake daarvan by vroue en mans nie 100% vasgestel nie. Simptome is soortgelyk aan baie siektes, daarom is 'n gedetailleerde diagnose nodig. Behandeling sluit aanvanklik medikasie in, en dan orgaanverwydering.
Een van die mees algemene skildklierprobleme is endemiese stres. Die etiologie van die siekte is gebaseer op 'n gebrek aan jodium en die woonarea, die simptome van die letsel verskil van die progressie. Die oorsake van diffuse stres kom van manifestasievorms. Komplikasies is uiters moeilik.
Aktualiteit
Diabetiese voetsindroom is die hoofoorsaak van amputasies van ledemate by diabetes. Ongeveer 8-10% van pasiënte met diabetes word geraak, en 40-50% van hulle kan aan risikogroepe toegewys word. 10 keer meer gereeld ontwikkel diabetiese voetsindroom by individue met 'n tweede tipe diabetes mellitus. By ten minste 47% van die pasiënte begin die behandeling later as moontlik. Die resultaat is amputasies van die ledemate, wat die sterftes van pasiënte met 2 keer verhoog en die verdere koste vir behandeling en rehabilitasie van pasiënte met 3 keer verhoog. Die verbetering van die taktiek van diagnose, kliniese ondersoek en behandeling van pasiënte kan die frekwensie van amputasies by pasiënte met 43-85% verminder.
Diabetiese voetsindroom ontwikkel by die meeste pasiënte met tipe 1-diabetes 7-10 jaar vanaf die begin van die siekte, by pasiënte met tipe 2-diabetes kan dit voorkom vanaf die begin van die siekte.In 85% van die gevalle word dit voorgestel deur voetsere van verskillende erns. Dit word by 4-10% van die totale aantal pasiënte met diabetes opgespoor.
Klassifikasie
Daar is verskillende soorte diabetiese voet, afhangende van die afwykings wat in die liggaam van die pasiënt voorkom.
- Isgemiese diabetiese voet. Met isgemiese diabetiese voet, dit ontwrig die bloedtoevoer na die pasiënt. Bloed sirkuleer swak in die bene van die bene, waardeur die voet edematous word. Die vel van die vel op die bene verander en die pasiënt ervaar ernstige pyn as hy loop. Die ulkusse van so 'n pasiënt het ongelyke rande. Maagsere is gewoonlik op die tone geleë, hulle reageer pynlik op aanraking, maar daar is geen rimpeling nie. As gevolg van bloedsomloopafwykings is die vel op die voete van pasiënte bleek, en is hulle koud vir aanraking. Maagsere word nie gepaard met die ontwikkeling van koring nie.
- Neuropatiese diabetiese voet. Hierdie tipe voet word gekenmerk deur 'n skending van die senuwee-eindpunte van die bene van die pasiënt. Taktiele sensitiwiteit word vererger, die vel begin kraak en uitdroog. Miskien is die ontwikkeling van plat voete en gepaardgaande ortopediese siektes. Die ulkusse van so 'n pasiënt het gladde rande. Daar is geen pynlike sensasies nie, maar die pulsasie is normaal. Dikwels is sulke ulkusse op die voetsole geleë. By pasiënte neem sensitiwiteit af en neem die bloedvloei toe. Die kleur verander na rooi, die voet is warm maar raak.
- Gemengde vorm. Dit word gekenmerk deur 'n kombinasie van tekens van neuropatiese en isgemiese vorme en word gemanifesteer deur skade aan senuwees en bloedvate. Die belangrikste simptome hang af van watter patogenese skakel meer prominent is. Hierdie vorm van die siekte is veral gevaarlik, aangesien die sindroom in hierdie geval heeltemal swak is of afwesig is - pasiënte is nie altyd vinnig om hulp te soek nie (“dit maak nie seer nie”) en kom net na die dokter as die ulkus groot geword het en in die weefsels ontwikkel het. onomkeerbare, nie-medikasie-gemedieerde veranderinge.
Risikofaktore
Die volgende loop 'n groter risiko om diabetiese voet te ontwikkel:
- Pasiënte wat in die verlede ulkusse van die ledemate of amputasies gehad het. As die pasiënt in die verlede ulkusse opgedoen het in die voete, dui dit daarop dat hy alreeds sekere stoornisse in die bloedtoevoer of die senuwee van die onderste ledemate ondervind. Met die aanhegting of vordering van diabetes mellitus, kan die bestaande patologieë vererger, wat die ontwikkeling van die diabetiese voet sal versnel.
- Pasiënte wat aan perifere poli-neuropatie ly. Hierdie term verwys na 'n patologiese toestand wat gekenmerk word deur skade aan verskillende perifere senuwees, meer gereeld die senuwees van die boonste en / of onderste ledemate. Daar kan baie redes wees vir die ontwikkeling van hierdie patologie (trauma, bedwelming, chroniese inflammatoriese siektes), maar almal van hulle lei uiteindelik tot 'n skending van sensoriese, motoriese en trofiese funksies in die betrokke gebiede. Die letsel is gewoonlik diffus (wydverspreid) en simmetries van aard, dit wil sê, met die verslaan van een ledemaat, kan binnekort weer 'n letsel verwag word.
- Pasiënte met hipertensie (chroniese toename in bloeddruk). Chroniese toename in bloeddruk dra by tot vinniger skade aan bloedvate met aterosklerotiese gedenkplate, wat teen die agtergrond van diabetes die ontwikkeling van angiopatie kan versnel.
Pasiënte met hoë cholesterol in bloed. Die verhoging van die "slegte" cholesterol in die bloed is een van die belangrikste faktore wat die skade aan bloedvate by diabetes mellitus bepaal. - Tabakmisbruikers Dit is wetenskaplik bewys dat nikotien (wat deel is van sigarette) die risiko verhoog om aterosklerose te ontwikkel, wat die konsentrasie van "slegte" cholesterol in die bloed verhoog. Terselfdertyd beskadig nikotien die binneste laag van die vaskulêre muur direk, wat die verloop van aterosklerose en diabetes vererger.
- Pasiënte van 45 tot 64 jaar oud. Op grond van baie studies is die gevolgtrekking gekom dat die diabetiese voet die meeste voorkom in hierdie ouderdomsgroep. Dit is te danke aan die feit dat kompenserende meganismes op 'n jonger ouderdom die ontwikkeling van so 'n formidabele komplikasie voorkom.
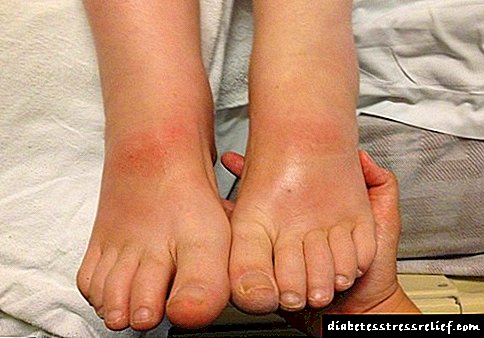
Simptome van 'n diabeetvoet
As die volgende simptome van diabetiese voet in die beginfase voorkom, moet die pasiënt 'n spesialis raadpleeg:
- Vorming van maagsere, blase op die voete. In diabetes kan 'n skending van die vel se integriteit 'n ernstige patologie word. Die voorkoms van koring of koring dui op chroniese skade aan die voet, 'n wond met purulente afskeiding dui op 'n infeksie,
- Rooiheid van die vel en swelling. Hiperemie en swelling is simptome van 'n diabetiese voet, wat dui op die bevestiging van 'n infeksie,
- Verdikking van die spykerplaat. Swam spyker skade (mycosis) dui op 'n afname in immuniteit, kan die aanhegting van 'n sekondêre infeksie uitlok,
- Jeuk en brand. Hierdie simptome vergesel van mykose dui op droë vel,
- Moeilikheid tydens loop. Die toestand ontwikkel met gewrigsiektes, ernstige aansteeklike letsels aan die voet, diabetiese artritis, Charcot osteoarthropathy,
- Gevoel van gevoelloosheid in die voet. Die voorkoms van "bokhaarbome" dui op skade aan senuweevesels,
- Pyn. Pyn kan voorkom as u ongemaklike skoene dra, verhoogde spanning op die voet, verstuiting, infeksie of hematome,
- Verkleuring van die voet. Die vel kan 'n blou, rooi of swart kleur hê. Laasgenoemde praat van nekrotiese skade en vereis amputasie van die ledemaat,
- Opgeblase. Swelling van die voet - 'n teken van 'n inflammatoriese of aansteeklike proses, verminderde veneuse bloedvloei,
- Styg in temperatuur. As die simptoom gekombineer word met 'n ulkus aan die voet, kan dit op 'n ernstige infeksie dui. Die toestand kan lewensgevaarlik wees. As die temperatuur plaaslik in die wondarea verhoog word, dui dit op ontsteking, wat stadig genees.
Simptome van 'n neuropatiese diabetiese voet
Hierdie vorm van die siekte kom in meer as 60% van die gevalle voor en word gekenmerk deur trofiese veranderinge in die onderste ledemaat wat voorkom op die agtergrond van skade aan die senuweestelsel van die voet. In hierdie geval bly die bloedtoevoer na die weefsel redelik normaal, maar as gevolg van 'n skending van die senuweevoorsiening, kom daar skade aan die spiere, vel, bene en gewrigte voor, wat lei tot die ontwikkeling van kliniese manifestasies van die siekte.
Die neuropatiese aard van die siekte kan aandui:
- Normale velkleur en temperatuur. Met hierdie vorm van die siekte word die bloedtoevoer na die weefsel van die voet nie benadeel (of effens verswak nie), waardeur die kleur en temperatuur van die vel normaal bly.
- Droë vel. As gevolg van skade aan die outonome (outonome) senuweestelsel, is daar 'n skending van die funksie van die sweetkliere, waardeur droë vel opgemerk word.
- Diabetiese osteoartrropatie. Spesifieke vervorming van bene en gewrigte kom hoofsaaklik voor in die neuropatiese vorm van die diabeetvoet, wat te wyte is aan 'n skending van die innerlikheid van hierdie strukture.
- Pynlose sere. Die vorming van maagsere in die neuropatiese vorm van die siekte vind plaas as gevolg van die beskadiging en vernietiging van die senuwees, wat trofiese velintegument verskaf. As gevolg van die ontwikkeling van die patologiese proses, word pynlike senuwee-eindpunte ook beïnvloed, waardeur neuropatiese ulkusse pynloos is selfs met palpasie (palpasie).
- Skending van sensitiwiteit. In die beginfase van die siekte kan pasiënte kla van parestesie (kruipende sensasie, effense tinteling) in die onderbeen en / of voet as gevolg van funksionele skade aan senuweevesels.Met verdere vordering van die siekte, kan gevoelloosheid, 'n afname in temperatuur, pyn en tasbare sensitiwiteit (die pasiënt voel geen aanraking met die vel nie) opgemerk word.
Simptome van isgemiese diabetiese voet
Die iskemiese vorm van die siekte kom slegs by 5 tot 10% van die pasiënte voor. In hierdie geval is die grootste oorsaak van skade aan die weefsel van die voet 'n skending van hul bloedtoevoer weens skade aan groot en klein bloedvate. Die belangrikste kenmerk van 'n iskemiese diabetiese voet is erge pyn in die onderbeen of voet. Pyn ontstaan of vererger tydens loop en vererger tydens rus. Die meganisme van pyn word in hierdie geval verklaar deur die ontwikkeling van weefselischemie, dit wil sê onvoldoende bloedtoevoer na weefsels. Daarbenewens, wanneer mikrosirkulasie versteur word, word 'n ophoping van metaboliese neweprodukte in die weefsel opgemerk, wat ook bydra tot die ontwikkeling van pyn.
Tydens 'n toename in las (byvoorbeeld as u stap) neem die behoefte aan weefsels (veral spiere) aan suurstof toe. Hierdie behoefte word tipies bevredig deur die toename van die bloedvloei, maar met skade aan die bloedvate van die bene, is hierdie kompenserende meganisme ondoeltreffend, wat lei tot isgemie en pyn. As die vrag stop, neem die behoefte aan suurstof in die spiere af, waardeur die pyn effens bedaar of verdwyn.
Ander manifestasies van iskemiese diabetiese voet kan die volgende insluit:
- Bleek van die vel. Die gewone pienkerige kleur op die vel word gegee deur die bloed wat in klein bloedvate (kapillêres) geleë is. By 'n iskemiese vorm van die siekte neem die bloedvloei na die voetvate af, waardeur die vel 'n ligte tint het.
- Afname in die vel temperatuur. Die rede vir die afname in die plaaslike temperatuur is ook 'n skending van die bloedtoevoer na die voet (minder warm bloed kom in die weefsel in, waardeur hulle vinniger afkoel).
- Atrofie (verdunning) van die vel. Dit kom voor as gevolg van onvoldoende inname van voedingstowwe en suurstof met bloed. Haarverlies in die omgewing van die voet of onderbeen kan ook voorkom.
- Pynlike sere. Erge pyn is 'n kenmerk van ulkusse in die isgemiese vorm van die siekte. Dit word verklaar deur die feit dat alhoewel die senuwee-eindpunte beskadig is, dit tog funksioneer, en gevolglik word ulserasie van die vel en sagte weefsels gepaard met irritasie van pynlike senuweevesels en die voorkoms van pyn.
Simptome van 'n neuroischemiese diabetiese voet
Hierdie vorm van die siekte word gekenmerk deur gelyktydige skade aan die senuwee- en vaskulêre apparaat van die voet. As gevolg hiervan kan simptome van weefselischemie (ligte seerheid, bleekheid en 'n afname in die vel temperatuur) en neuropatie (droë vel, vervorming van bene en gewrigte) opgemerk word.
Neuroischemiese diabetiese voet kom in ongeveer 20% van die gevalle voor en word gekenmerk deur 'n vinnige, aggressiewe verloop. Die gevolglike ulkusse word vinnig gevorder, wat binne die kort tyd tot die dieper weefsel (spiere, ligamente, bene) kan lei en amputasie van die ledemate kan veroorsaak.
Ontwikkelingsfases
Die Wagner-indeling van diabetiese voet is gewild. Sy identifiseer 5 (eintlik 6) stadia van hierdie siekte:
- 0 - been vervorming, pre-ulserated letsel,
- 1 - oppervlakkige ulkus - die vel is beskadig, maar die onderhuidse weefsel en spiere is nog nie betrokke nie,
- 2 - diep ulkus - senings, bene en gewrigte is sigbaar in die wond,
- 3 - osteomiëlitis - nekrose van been, beenmurg en omliggende sagte weefsel, met die vorming van 'n groot hoeveelheid pus,
- 4 - gangreen, visuele verduistering van 'n klein gedeelte van die voet,
- 5 - gangreen versprei in die voet, dringende amputasie is nodig om die pasiënt se lewe te red.
Die diagnose kan ook addisionele inligting aandui.In die besonder is poli-neuropatie 'n diabetiese letsel van senuweevesels. As gevolg van die verlies aan senuwee-sensitiwiteit, let die diabeet nie die beserings en skade aan die bene wat hy opdoen terwyl hy loop nie. As die wonde nie behandel word nie, vermeerder mikrobes daarin en kom dit binnekort by gangreen.

Diagnose
In beginsel kan dit voldoende wees om die voet van die pasiënt met diabetes mellitus te ondersoek en die kenmerkende veranderinge hierbo beskryf op te spoor. Om die diagnose duidelik te maak, word die pasiënt egter as 'n reël addisionele ondersoekmetodes en konsultasies van eng spesialiste voorgeskryf.
Wanneer 'n diagnose gemaak word, asook met elke daaropvolgende ondersoek, word die pasiënt voorgeskryf:
- bepaling van glukemiese profiel en glikosileerde hemoglobien,
- bepaling van bloedlipiede (LDL, HDL, cholesterol, trigliseriede),
- meting van die enkel-brachiale indeks,
- endokrinoloog konsultasie,
- konsultasie van 'n chirurg (met die beoordeling van neurologiese tekort en meting van die drempel van vibrasiegevoeligheid),
- neuroloog konsultasie,
- konsultasie met 'n oogarts (met 'n verpligte ondersoek van die oogdag ten einde vaskulêre patologie op te spoor).
Pasiënte met ernstige misvorming van die voete word x-strale van die voete voorgeskryf, gevolg deur ortopediese konsultasie.
Die ultraklank-dopplerografie en die dupleks-kartering van kleure ledemaatkaarte, met daaropvolgende konsultasie van 'n vaskulêre chirurg, word uitgevoer vir pasiënte met 'n gebrek aan polsslag in die perifere are van die voete of 'n kliniek van intermitterende klaudikasie.
Pasiënte met bestaande ulkusse in die voete word met 'n afneembare wond gesaai met die daaropvolgende bepaling van die sensitiwiteit van die saadkultuur vir antibiotika, in die geval van diep maagsere - radiografie van die voete.
Op hierdie foto's kan u sien hoe die bene, wat geneig is tot diabetiese voetsindroom in die beginfase, lyk.

Aanbevelings vir pasiënte
Die belangrikste aanbevelings vir pasiënte bevat antwoorde op die volgende vrae:
Wat om nie te doen nie?
- moenie kaalvoet loop nie, veral nie op straat, in gemeenskaplike gebiede nie,
- moenie voete styg nie, was dit nie met warm water nie,
- Moenie verwarmingsskoene gebruik nie,
- moenie soutbaddens maak nie,
- Moenie salfonderdoeke gebruik sonder 'n voorskrif van 'n dokter nie,
- gebruik nie middels om koring te versag nie,
- moenie sokkies, skoene van ander mense gebruik nie, en nie 'n openbare bad bywoon nie,
- Moenie naby oop vlamme of verwarmers kom nie,
- moenie bene hanteer nie, moenie naels op u eie knip met swak sig nie,
- Moenie selfbehandeling doen nie. Moet nie graan, skyf, koring, hiperkeratose of krake onafhanklik behandel nie.
Wanneer moet u 'n spesialis kontak?
- met die ontwikkeling van 'n ingegroeide spyker,
- met kneusplekke, skurwe, brandwonde,
- met verdonkering van die vingers, die voorkoms van pyn by die kalwers tydens loop en in rus,
- met 'n verlies aan sensitiwiteit van die voete,
- vir wonde van enige grootte en om enige rede,
- met maagsere en suppurasies,
- wanneer die sperdatum wat deur die dokter van die afdeling vir diabeetvoet bepaal is, nader, of enige vrae rakende die voete ontstaan het.
Wat moet ek altyd doen?
- beheer die vlak van glukose in die bloed streng; raadpleeg betyds u endokrinoloog,
- hou op rook
- dra katoen- of wolkouse (nie sinteties nie), los leerskoene,
- daaglikse oefening vir die voete, loop minstens 2 uur,
- behandel dermatoloog-swaminfeksies van die naels (verdonkering, delaminering van die spyker),
- ten minste 1 keer per jaar (en as daar veranderinge is - 1 keer per maand) wat in die afdeling van die diabeetvoet ondersoek moet word.
Wat om elke aand te doen?
- inspekteer die voete noukeurig deur 'n spieël te gebruik om die gebiede wat sleg toeganklik is te ondersoek (met swak sig moet u die hulp van familielede gebruik)
- was jou voete met warm (in geen geval warm) water met baba seep of 'n swak pienk oplossing van kaliumpermanganaat,
- droog die vel deeglik met 'n persoonlike handdoek, veral die interdigitale ruimtes (week, moenie vryf nie),
- smeer die vel met 'n sagte laag versagtende (versterkte, bakteriedodende) room,
- behandel interdigitale ruimtes met vodka,
- indien nodig, sny die naels baie noukeurig, laat dit nie baie kort nie; sny die spyker reguit (as u 'n swak sig het, is dit verbode om u eie naels te sny).

Hoe om gemaklike skoene te kies?
Baie simptome van 'n diabetiese voet kan vermy word deur die reëls vir die keuse van skoene vir diabetes te gebruik:
- Om die regte skoengrootte te kies, moet u dit slegs in die aand koop (nie soggens of in die namiddag nie), want dit is in hierdie tyd dat die voet sy maksimum bereik, wat met 'n paar sentimeter kan styg of daal, en met 'n diabeetvoet elke sentimeter speel rol in gemaklike skoene.
- Gekoopte skoene hoef nie gedra te word nie. Dit wil sê, as iemand 'n winkel probeer, moet hy dadelik so gemaklik in die skoene voel.
- Dit word sterk nie aanbeveel om skoene met 'n puntige neus te koop nie - die tone in die skoene moet genoeg ruimte hê.
- As u skoene koop, is dit die beste om voorkeur te gee aan ortopediese modelle. Dit lyk nie altyd esteties aangenaam nie, maar dit is 'n waarborg dat daar geen skade aan die bene sal wees nie.
- Sandale met 'n band tussen die tone moet nie gedra word nie, want so 'n deel kan vryf, en korings kan maklik maagsere word.
- U moet 'n paar paar skoene kry om hulle elke ander dag te dra.
- Vroue moenie kouse en sokkies met 'n stywe rekkie dra nie, aangesien dit die bloedsomloop in die bene belemmer.
Hoe behandel u 'n diabeetvoet?
Hoe vroeër 'n pasiënt met diabetes mellitus die simptome van skade aan die onderste ledemate opmerk, hoe positiewer word die uitkoms van terapie. Die eerste fase is maklik om te behandel. Met 'n tydige toegang tot 'n gekwalifiseerde dokter is die volledige werking van bloedvate, senuwees en gewrigte van die onderste ledemate moontlik.
Omvattende maatreëls vir die behandeling van diabeetvoet sluit in:
- chirurgiese ingryping - verwydering van dooie weefsel van wonde, dreinering daarvan,
- behandeling van ulseratiewe formasies met antiseptika, genesende salf, ys, verband,
- los van ledemate (dit word aanbeveel om minder te loop, meer rus te hê, gewig te verloor, gemaklike skoene te kies),
- medikasie neem (antibiotika, antivirale, immunomodulerende, antispasmodika, bloedverdunner, bloeddrukbeheer, vitamien- en mineraalkompleks, ens.)
- gereelde kontrole van bloedsuiker, binne normale perke hou, voorkoming van oplewing, insulien inspuit of die dosis heroorweeg word.
Die pasiënt word aanbeveel om daagliks onafhanklike voetversorging uit te voer:
- streng higiëne, voetbaddens,
- gereelde sanitasie van wonde en vel rondom met antimikrobiese middels (miramistien, chloorheksidien, dioksien, die gebruik van jodium en briljante groen is verbode),
- verander die verband so gereeld dat die gewonde area nie tyd het om nat te word nie,
- let op steriliteitstoestande tydens aantrek.
Dit is baie belangrik dat die pasiënt vir altyd slegte gewoontes laat vaar. As u alkohol drink, word die toestand by diabetes mellitus baie vererger, wat skerp spronge in bloedglukosevlakke veroorsaak. En rook het 'n neerdrukkende effek op die vate, wat hul geduld verminder, dra by tot hul verstopping en die vorming van bloedklonte.
Chirurge in die kantore en sentrums van die voet van die diabeet bied die beste hulp. Sulke kamers word in baie groot klinieke en mediese sentrums gevorm. As dit nie moontlik is om na 'n gespesialiseerde kantoor van 'n “diabetiese voet” te gaan nie, moet u 'n chirurg of endokrinoloog besoek. Slegs tydige toegang tot mediese hulp sal help om die ernstigste vorme en uitkomste van komplikasies met diabetes te voorkom.
U moet onmiddellik 'n dokter raadpleeg sodra u 'n defek in die vel van die voet opspoor. In die behandeling word antimikrobiese middels gebruik wat nie 'n sonbrandmiddel het nie, soos chloorheksidien, dioksien, ens. Alkohol, jodium, "groen" en "kaliumpermanganaat" word gekontraïndikeer, aangesien dit genees kan vertraag as gevolg van die bruin eienskappe. In teenstelling met die wydverspreide gaas is dit belangrik om moderne verbande te gebruik wat nie aan die wond vassit nie. Dit is noodsaaklik om wonde te behandel, nie-lewensvatbare weefsels gereeld te verwyder. Dit moet deur 'n dokter of verpleegster gedoen word, meestal elke 3-15 dae. 'N Belangrike rol word ook gespeel deur die beskerming van die ulkus teen die vrag tydens loop. Vir hierdie doel word spesiale aflaaimiddele (halwe skoen, loslaaier) gebruik.
As die oorsaak van die ulkus of gebrek 'n skending van die bloedsomloop is, is die plaaslike behandeling ondoeltreffend sonder om die bloedvloei te herstel. Vir hierdie doel word operasies op die are van die bene uitgevoer (omseiloperasie, ballonangioplastiek).

Folk remedies
Diabeetiese voetbehandeling tuis kan ook aangebied word. Maar hiervoor moet aan sekere voorwaardes voldoen word: konstante monitering van 'n spesialis is verpligtend; die stadium van die ontwikkeling van die sindroom mag in geen geval met komplikasies geassosieer word nie. Dit is in hierdie geval dat die behandeling van volksmiddels regtig toelaatbaar is.
Die volgende middels en formulerings kan gebruik word:
- Burdock of burdock blare sal ook help om die diabeetvoet te hanteer. Dit is ewe effektief in vars en gedroogde vorm. Die aktiewe bestanddele in die blare lewer 'n kragtige tonikum en wondgenesende effek. Dit is die beste om lotions of kompresse daaruit te maak - pas 'n vel 'n paar keer per dag op die wond. U kan ook 'n afkooksel van 1 teelepel droë mengsel in 250 gram water maak. Die gevolglike sous sal help om die uitvloei van limf te normaliseer en oortollige vloeistof uit die liggaam te verwyder.
- Bloubessies is 'n unieke bessie wat die bloedsuikervlakke vinnig weer normaal kan maak. Die antioksidante daarvan laat u toe om bloedvloei te bewerkstellig en metabolisme te herstel. Probeer elke dag 'n glas bessie met elke maaltyd eet. In die winter kan jy bevrore bessies gebruik of gedroogde blare brou.
- U kan 'n diabetiese voet met gewone kefir genees. Die samestelling van hierdie suiwelproduk bevat unieke bakterieë wat die vel binnedring, dit versag en die genesingsproses versnel. Om die beste effek te verkry, word aanbeveel dat u die gedroogde garingnaalde op die oppervlak behandel wat met kefir behandel is. Dit sal help om die vel teen swaminfeksies te beskerm.
- Kruidnagolie is 'n unieke middel wat voedingstowwe bevat. Dit help om wonde vinnig te genees, alle patogene mikroörganismes dood te maak en ook die natuurlike bloedsomloop te herstel. As u hulle gereeld met maagsere behandel, sal hulle vinnig genees en ophou om u ongemak te veroorsaak.
- 'N Afkooksel van kamille, brandnetel, eikebas en beeste sal help om trofisme in die ledemate te herstel. Neem al hierdie komponente in gelyke verhoudings om dit voor te berei en meng deeglik. Neem daarna 3 eetlepels gras per 1 liter kokende water en laat dit vir 2-3 uur na die mentor. Maak lotions uit die resulterende bouillon, jy kan die voete daarmee verwerk.
Fisioterapie-oefeninge (LFK) en spesiale gimnastiek kan 'n sekere positiewe effek hê met 'n diabeetvoet. Die doel van oefening in hierdie geval is om die bloedtoevoer na iskemiese weefsel van die onderste ledemaat te verbeter. Dit is egter die moeite werd om te onthou dat die skade-meganisme, met 'n iskemiese vorm van die siekte, bestaan uit die blokkering van die bloedvate waardeur bloed na die weefsels vloei. Daarom kan buitensporige groot vragte lei tot verhoogde pyn en die ontwikkeling van komplikasies. Daarom is dit onmiddellik die moeite werd om oefeninge en aktiwiteite wat verband hou met 'n toename in die gewig op die voete (stap, hardloop, fietsry, gewigoptel, 'n lang staande posisie, ensovoorts) uit te sluit.
Met 'n diabetiese voet kan u die volgende uitvoer:
- Oefening 1. Beginposisie - op 'n stoel sit, bene neergesak en bymekaar gebring word.Buig en draai die tone 5 tot 10 keer af, eerstens op die een voet en dan aan die ander kant.
- Oefening 2. Die beginposisie is dieselfde. Lig eers jou vingers op vir 5 - 10 sekondes, hou die hak na die vloer vas. Dan moet die vingers laat sak en die hak opgelig word (ook vir 5 - 10 sekondes). Herhaal oefening 3 tot 5 keer.
- Oefening 3. Die beginposisie is dieselfde. Lig die een been 5 tot 10 cm bokant die vloer op en begin om sirkelvoetbewegings uit te voer, eers in die een rigting (3-5 keer), en dan in die ander. Herhaal die oefening met die ander been.
- Oefening 4. Die beginposisie is dieselfde. Eerstens moet u een been in die knie reguit maak en dit dan in die enkelgewrig buig en u vingers so laag as moontlik probeer rek. Hou die been 5 - 10 sekondes in hierdie posisie, laat sak dit dan en herhaal die oefening met die tweede been.
- Oefening 5. Die beginposisie is dieselfde. Ryg die been in die knie en buig dit dan in die enkelgewrig terwyl u met u vingers probeer om u tone te bereik. Herhaal die oefening met die tweede been.
Voedings- en dieetbeginsels
Om die risiko van komplikasies van die diabeetvoet te verminder, beveel dokters 'n spesiale dieet aan. Dit word aangedui vir almal wat aan hoë bloedsuiker ly.
| Dit is onmoontlik | kan |
|
|
In die eerste plek is dit nodig om alle soet kosse, kalorieë en skadelike geregte te laat vaar. Alle vinnige koolhidrate moet vervang word met komplekse wat in plantvoedsel voorkom. As u nie sonder suiker kan leef nie, vervang dit dan met fruktose.
Chirurgiese behandeling
Ongelukkig kan konserwatiewe terapie nie altyd help met hierdie kwaal nie, en dit is dikwels te wyte aan die laat behandeling van die pasiënt vir mediese hulp of 'n toestand wat deur ander patologieë bemoeilik word.
In die volgende gevalle word chirurgiese behandeling van VDS aanbeveel:
- as dit nodig is om nekrotiese gebiede wat 'n klein gebied beslaan, te verwyder,
- wanneer plastiekvate nodig is om hul mure te herstel en hul patience te verbeter,
- beskadigde vaartuie moet vervang word - hierdie intervensie word autovenous bypass genoem,
- wanneer installering van ondersteunende nette op vaartuie benodig word - stenting,
- as die nekrotiese prosesse so versprei het dat amputasie van die aangetaste fragment nodig is - een of meer tone,
- In ernstige gevalle lei bande-letsels tot die behoefte om die voet, die deel daarvan of die deel van die been te verwyder, maar die dokter neem hierdie besluit wanneer daar 'n risiko vir die lewe van die pasiënt is.
Soos hierbo gesien, word die diabetiese voet in die meeste gevalle steeds behandel, maar dit is 'n lang proses wat verskillende aktiwiteite behels.
Komplikasies en voorkoming
Komplikasies van die diabeetvoet is hoofsaaklik aansteeklik, as gevolg van 'n afname in die beskermende eienskappe van die hele organisme as 'n geheel en veral die sagte weefsel van die aangetaste voet.
Diabetiese voet kan ingewikkeld wees:
- Die vorming van maagsere - hul diepte en erns van skade aan sagte weefsel kan aansienlik verskil.
- Nekrose (dood) van weefsels - die oorsaak van nekrose is gewoonlik die verspreiding van pyogene infeksie, maar die skending van bloedtoevoer en innerlike weefsel kan bydra tot die ontwikkeling van hierdie komplikasie.
- Osteomyelitis is 'n purulent-nekrotiese letsel van beenweefsel wat ontwikkel as gevolg van die verspreiding van infeksie vanaf bestaande maagsere.
- Patologiese beenfraktuur - 'n patologiese breuk kom voor as gevolg van 'n inbreuk op die normale beensterkte, onder invloed van vragte, wat gewoonlik nie tot skade berokken word nie.
- Deformasie van die voet - buiging van die vingers van die vingers (vingers is in 'n gebuigde, gedraaide posisie), spieratrofie (vermindering in grootte en sterkte van spiere), vervorming van die voet van die voet as gevolg van 'n skending van die skokabsorberende funksie.
- Sepsis is 'n lewensbedreigende toestand wat ontwikkel wanneer pyogene mikroörganismes en hul gifstowwe die bloedstroom binnedring.
Die belangrikste beginsel in die voorkoming van die ontwikkeling van diabetiese voet is die tydige en voldoende behandeling van diabetes. Die handhawing van bloedsuikervlakke binne normale perke verhoed die ontwikkeling van hierdie komplikasie vir baie dekades, en soms gedurende die hele pasiënt se lewe. As die diabetiese voet al ontwikkel het, moet 'n aantal reëls gevolg word wat die verloop van die siekte sal vergemaklik en die vordering van die patologiese proses kan voorkom.

Vladimir Ermoshkin
Diabetiese voet is die gevolg van verhoogde sistemiese veneuse druk. VD neem toe as gevolg van spanning en open ABA + die effek van swaartekrag in die afwesigheid van voldoende fisieke inspanning. Veneuse bloed bou op in die bene en bekken. Die drukverskil tussen arterioles en venules word te klein (na skade aan die veneuse kleppe). Stagnante, vuil, gifstofryke veneuse bloed kom gedeeltelik deur die sool (ons kry stinkende bene by mans), gedeeltelik trombose aan weerskante (klein are en are). By vroue met 'n sagte rekbare vel (in vergelyking met mans) brei are aansienlik uit, 'n toename in intersellulêre vloeistof vind plaas in gewigstoename. Uiteindelik kry sommige pasiënte 'n diabetiese voet en die lekkernye van 150 siektes met 'n 'onbekende' (vir dokters) meganisme. Lees die nuwe teorie van CVD en kanker. Alles word agt jaar gelede beskryf, maar amptelike medisyne belemmer hierdie teorie.
Oorsake van die voorkoms en stadium van die siekte

Volgens mediese statistieke kom die betrokke patologie voor by elke tiende pasiënt met diabetes. Terselfdertyd loop ongeveer die helfte van alle diabete in gevaar.
Mense met die 1ste tipe van hierdie siekte kom hierdie probleem meestal voor 7-8 jaar nadat hulle probleme met glukose-metabolisme ondervind het.
Die waarskynlikheid dat dit voorkom is groter, hoe minder volg die pasiënt volgens die voorskrifte wat deur die dokter voorgeskryf is. By tipe 2-siekte kan 'n diabetiese voet onmiddellik of kort na die opsporing van diabetes verskyn. Die waarskynlikheid dat patologie voorkom, is 4-10% (daar is tans nie meer akkurate data nie).
As die hoofrede vir die ontwikkeling van die ooreenstemmende defek, is daar bloedvloei-versteurings deur die vate wat ontstaan as gevolg van hoë suiker. As gevolg van die feit dat die epidermis onvoldoende voeding ontvang, begin die samestellende selle doodgaan.
Saam met hulle word senuwee-eindpunte beskadig, wat die situasie vererger. Die pasiënt voel eenvoudig nie wanneer skade aan sy vel aangerig word nie. As gevolg hiervan neem hy nie behoorlike maatreëls nie.

Op sigself genees hierdie beserings baie stadig om die rede hierbo aangedui - weens die gebrek aan voldoende weefselvoeding. Die bene van die pasiënt, selfs meer vererger deur die verloop van die patologie, gee min sweet af. As gevolg hiervan word die vel daarop droog.
As gevolg hiervan is dit minder in staat om infeksies te weerstaan, maar die belangrikste is dat dit afskil. Met die duur van hierdie proses vind die vorming van voldoende diep krake plaas. Op hul beurt dring bakterieë daarin in.
Wat die fases van die diabetiese voet betref, is daar volgens Wagner se indeling 6 daarvan:
- nul - dit is moontlik om vervorming van bene daarop op te spoor, sowel as velafwykings voorafgaande aan maagsere,
- eerste - dit word gekenmerk deur die voorkoms van oppervlakkige maagsere,
- tweede - maagsere word diep genoeg, en in die ooreenstemmende letsels is dit moontlik om gewrigte, senings en selfs bene op te spoor,
- die derde - dit word bepaal deur 'n groot hoeveelheid pus,
- die vierde - die voorkoms van gangreen, waardeur klein gebiede met heeltemal dooie weefsel voorkom,
- vyfde en laaste (aangesien amputasie uitgevoer word) - hulle diagnoseer dit op die oomblik wanneer nekrose 'n beduidende voetarea beïnvloed het.
'N Toename in die omvang van die probleem sonder die toepassing van vinnige en korrekte maatreëls wat op regstelling gerig is, vind baie vinnig plaas.
Die belangrikste simptome en tekens van 'n diabeetvoet by diabetes




Die manifestasies van hierdie patologie is baie helder, maar die meeste van hulle is visueel.
Dit is te wyte aan die feit dat 'n diabeet met 'n aangewese defek 'n verminderde sensitiwiteit het, of dit heeltemal afwesig kan wees.
In die eerste stadiums van die ontwikkeling van die siekte bly 'n voldoende groot aantal senuwee-eindpunte lewensvatbaar. In die lig hiervan kan die pasiënt brand en jeuk in die voete voel. Dit dui net daarop dat hy die betrokke oortredings begin ontwikkel.
Ook in dieselfde periode vind verskeie fisiologiese veranderinge plaas. Eerstens kan die vel merkbaar rooi word, en die temperatuur van die buitenste laag kan verhoog. Die voet self word visueel groter en lyk misvorm (dit wil sê dat dit van vorm verander het).

Namate die patologie ontwikkel, kom die teenoorgestelde effek voor - die epidermis word bleek en word kouer. Op dieselfde oomblik word die vel droog en growwer.
As gevolg van die dood van senuwee-eindpunte, kom 'n afname in sensitiwiteit voor, en die pasiënt kan net gevoelloosheid en tinteling ervaar.
Maagsere, in die vorm waarin hulle die meeste swanger is, begin in die eerste fase verskyn, terwyl hulle in die tweede stadium nie oor die hoof gesien kan word nie - dit beïnvloed belangrike gebiede (beide op die oppervlak en in diepte).
Vaatbreuke veroorsaak kneusings. Hierdie letsels vorm dikwels in die beginfase, maar in die daaropvolgende stadiums word hulle veral uitgesproke.
Behandelingsbeginsels

Diabetes is bang vir hierdie middel, soos vuur!
U hoef net aansoek te doen ...

In die eerste plek moet die pasiënt die glukosevlak aanpas. Daarvoor word insulien en ander medisyne wat vir diabetes gebruik word, gebruik.
Spesiale salf en gels word voorgeskryf wat die wedergeboorte verbeter, die groei van bakterieë voorkom, ens.
Dit moet egter deur 'n dokter voorgeskryf word op grond van die toestand van die pasiënt se voete. Dit is te wyte aan die feit dat die effek die teenoorgestelde kan wees met 'n onbehoorlike geselekteerde middel. Antibiotika in die behandeling van diabetiese voet word gebruik om inflammasie uit te skakel.
Hulle word individueel geselekteer, aangesien die infeksie by verskillende pasiënte 'n ander aard het. Daarom is die voorskryf van hierdie medisyne baie ontmoedig - u kan maklik 'n fout maak met hul keuse, omdat die tyd gemors sal word.
Gelyktydige siektes word ook behandel, diegene wat nie net direk veroorsaak word deur die vernietiging van die weefsel van die voete nie, maar ook direk deur diabetes mellitus.
Onder chirurgiese maatreëls word diegene wat daarop gemik is om dooie weefsel uit te skakel, meestal gebruik. In veral gevorderde gevalle word amputasie uitgevoer.Natuurlik is dit beter om dit nie op te neem nie, aangesien ongeveer 50% van die pasiënte na die ooreenstemmende operasie binne 12-24 maande sterf.
Moontlike komplikasies en prognose
Al die negatiewe gevolge wat hierdie patologie trek, is reeds hierbo gelys: die vorming van diep ulkusse, nekrose, ens.
In die afwesigheid van behandeling of onbehoorlike terapie is die verspreiding van verrotting na ander dele van die bene op sy beurt moontlik.
En nog belangriker, dit is waarskynlik dat die bloed en interne organe besmet is. Wat die voorspelling betref, is dit in die meeste gevalle gunstig. Die terapeutiese kursus kan van ses maande tot anderhalf jaar duur.
Aan die einde keer die pasiënt se liggaamsgewig na normaal en word die prosesse van verval opgeskort. Die belangrikste ding is om die probleem betyds op te spoor en dadelik te probeer stop.
Verwante video's
Oor die stadiums en simptome van 'n diabeetvoet in die video:
Diabetiese voet - 'n siekte waaraan elke diabeet moet nadink oor die moontlikheid van ontwikkeling. Daarom word aanbeveel dat die pasiënt gereeld ondersoek ondergaan, en die belangrikste - om die toestand van hul ledemate te monitor, en as daar skade aan hulle voorkom, moet u dadelik (byvoorbeeld die volgende dag) raadpleeg 'n dokter.
Hoe SDS ontwikkel
Die patogenese van die vorming van diabetiese voet is as gevolg van drie hoofredes:
- Skade aan die bloedvate van die onderste ledemate,
- Diabetiese neuropatie is die mees algemene komplikasie van diabetes,
- 'N Infeksie wat gewoonlik gepaard gaan met die eerste twee faktore.
Die voorkoms van sekere afwykings: óf die kliniese beeld van neuropatie, óf veranderinge in die perifere bloedvloei, bepaal die simptome van die diabetiese voet, wat 3 vorme van die patologiese proses is. Ken dus:
- Neuropatiese variant, wat gekenmerk word deur skade aan die senuweestelsel, somaties sowel as vegetatief. Die klassifikasie van neuropatie by diabetes is redelik uitgebreid, maar die belangrikste dryfveer vir die ontwikkeling van SDS word beskou as 'n afname in die geleidingsvermoë van senuwee-impulse in die sensoriese en motoriese perifere senuwees, asook 'n skending van alle soorte sensitiwiteit (vibrasie, tasbaar, termies). Neuropatie, as teken van 'n diabetiese voet, kan in drie scenario's voorkom: 'n diabeetvoetsweer, osteoarthropatie met die vorming van 'n Charcot-gewrig, en neuropatiese oedeem.
- Neuroischemiese of gemengde vorm, insluitend tekens van neuropatie en isgemiese letsels as gevolg van patologiese prosesse wat die senuweestelsel en die hoofvaatbedding beïnvloed.
- 'N Iskemiese variëteit wat ontwikkel as gevolg van aterosklerotiese veranderinge in die wande van die arteriële vate van die bene en lei tot ontwrigting van die belangrikste bloedvloei.
Geïsoleerde vorme, veral neuropaties en iskemies, kom minder voor, behalwe aan die begin van die proses. In die reël word 'n gemengde vorm met verloop van tyd gevorm: as SDS ischemie inisieer, sal dit nie sonder die deelname van senuwees plaasvind nie, en omgekeerd - neuropatie sal vroeër of later vaartuie insluit wat by diabete baie vinnig en dikwels deur aterosklerose geraak word.
Diabeet voetbehandeling
In die geval van die ontwikkeling van 'n diabeetvoet, moet die behandeling omvattend wees, insluitend nie net die uitskakeling van kliniese manifestasies vanaf die aangetaste ledemaat nie, maar ook die regstelling van die onderliggende siekte wat hierdie komplikasie veroorsaak het (d.w.s. behandeling van diabetes mellitus).
Behandeling vir 'n neuropatiese vorm van diabetiese voet sluit die volgende in:
- normalisering van bloedsuiker
- res van die voet,
- chirurgiese verwydering van alle dooie weefsel in die wondarea,
- antibiotika in die vorm van tablette of inspuitings,
- die gebruik van moderne verbande.
Behandeling van iskemiese vorm van diabetiese voet sluit in:
- normalisering van bloedsuiker en cholesterol,
- ophou rook
- behandeling van hipertensie
- afname in oortollige bloedviskositeit (aspirien, heparien),
- chirurgiese herstel van vaskulêre patency,
- antibiotika
Amputasie is ook 'n behandeling vir diabetiese voetsindroom. Indikasies vir amputasie is purulente samesmelting van die bene van die voet, 'n kritieke afname in bloedtoevoer na weefsels.
In Rusland word meestal hoë amputasies uitgevoer. Chirurgie op die middelste of boonste derde van die dy is een van die algemeenste. Na sulke ingrepe word die pasiënt as gestrem beskou. Bedien uself in die huis, en selfs meer as u ten volle moet werk, word dit uiters moeilik om te word. Daarom kom voorkoming eerste in die stryd teen diabetiese voetsindroom.

Nuwe behandelings
Nuwe metodes om diabetiese voetsindroom te behandel word voortdurend in die wêreld ondersoek. Die hoofdoelstellings van die navorsing is om doeltreffender en vinniger metodes te verkry om wonde te genees wat as gevolg van die siekte voorkom. Nuwe metodes verminder die behoefte aan amputasies in die ledemate aansienlik, wat so goed is vir hierdie siekte.
In Duitsland is 'n aantal behandelingsmetodes vir diabeet reeds bestudeer en in werking gestel. Op grond van verskillende kliniese studies en goedkeurings, is nuwe terapiemetodes deur die wêreld mediese gemeenskap as baie belowend beoordeel.
Dit sluit in:
- Metode van buitekorporale skokgolfterapie,
- Groeifaktoreterapie,
- Stamselle behandeling,
- Plasmastraalterapie,
- Bio-meganiese metode,
Hoe kan u chirurgie met 'n "diabetiese voet" vermy?
Ongelukkig word ongeveer 15-20% van die gevalle van die diabetiese voet-sindroom tot amputasie gebruik. Alhoewel amputasie in die meeste gevalle voorkom kan word as die behandeling betyds en korrek begin word.
In die eerste plek is dit nodig om die vorming van trofiese ulkusse te voorkom. As daar skade voorkom, moet die behandeling so gou as moontlik begin word. Dit is nodig om vooraf van u endokrinoloog uit te vind oor die werk van gespesialiseerde kaste van die diabeetvoet en kontak met hulle indien probleme opduik. 'N Groot risiko vir amputasie word voorgestel deur toestande soos osteomiëlitis (suppurasie van beenweefsel) en 'n ulkus teen die agtergrond van kritieke ledemate-isgemie ('n duidelike oortreding van bloedvloei na die voet).
Met osteomiëlitis kan 'n alternatief vir amputasie 'n lang (1,5-2 maande) antibiotika-kursus wees, en dit is nodig om hoë dosisse en kombinasies van medisyne te gebruik. In kritieke isgemie is die effektiefste gebruik van semi-chirurgiese - ballonangioplastiek en chirurgiese - vaskulêre omleiding.
Ortopediese skoene vir diabetiese voet
Die dra van spesiale ortopediese skoene is een van die belangrikste stadia van die voorkoming en behandeling van diabeetvoet. Dit word verklaar deur die feit dat gewone skoene gemaak word vir gesonde mense wat nie die bloedtoevoer en / of senuwee van die voete en bene benadeel het nie. As u dieselfde skoene dra deur 'n pasiënt met 'n diabetiese voet, kan dit veroorsaak dat ulkusse vinniger ontwikkel.
Die belangrikste kenmerke van ortopediese skoene is:
- Nakoming van die voet van die pasiënt. As u gewone skoene koop, kan dit moeilik wees om onmiddellik die regte grootte te vind. Vanweë die eienaardighede van die voetstruktuur, kan nuwe skoene ook 'vryf' of 'verpletter' in die gebied van die kalkagtige pees, enkels en duime. By pasiënte met 'n diabeetvoet is sulke verskynsels onaanvaarbaar, daarom moet die skoene wat daarvoor gemaak is, ideaal wees vir alle vorme en vervormings van die voet.
- Die gebrek aan bultjies aan die binnekant van die skoen. Aan die binnekant van 'n skoen of 'n sneaker kan daar steke, uitsteeksels van die weefsel of ander defekte wees wat die vel van 'n pasiënt met 'n diabeetvoet kan beseer. Om hierdie rede moet die binneste oppervlak van ortopediese skoene perfek plat en glad wees.
- Rocker buitesool.Onder normale omstandighede word die las tydens die loop afwisselend op die hak en op die voet versprei, terwyl die spiere van die boog van die voet betrokke is, wat die las op sy afsonderlike dele verminder. By 'n diabeetvoet word hierdie spiere gewoonlik aangetas, waardeur die middelste deel van die voet (gewoonlik boontoe geboë) reguit word en sy dempingseienskappe verloor. Die tuinsool is 'n stywe plaat waarvan die binneste (na die voet) plat is (gewoonlik pas dit by die pasiënt se voet), en die buitekant het 'n effens afgeronde oppervlak en 'n verhoogde tone. Gevolglik “rol” die pasiënt se voet van die hak na die voorkant, terwyl hy loop, en die las daarop verminder 'n paar keer.
- Gebrek aan harde toon. In byna alle gewone skoene is die boonste deel van die toon van harde materiaal, wat, terwyl hy loop, buig en druk op die boonste gedeelte van die vingers of voete. In sommige gevalle kan dit selfs by 'n gesonde persoon tot koring of pyn lei, en by 'n pasiënt met 'n diabetiese voet sal sulke skoene sekerlik maagsere veroorsaak. Daarom is die voorste boonste deel van ortopediese skoene altyd van sagte materiale.
Ortopediese skoene word in elke geval afsonderlik gemaak, slegs nadat die pasiënt se voetparameters geëvalueer en gemeet is.

Met 'n diabetiese voet kan u die volgende uitvoer:
- Oefening 1. Beginposisie - op 'n stoel sit, bene neergesak en bymekaar gebring word. Buig en draai die tone 5 tot 10 keer af, eerstens op die een voet en dan aan die ander kant.
- Oefening 2. Die beginposisie is dieselfde. Lig eers jou vingers op vir 5 - 10 sekondes, hou die hak na die vloer vas. Dan moet die vingers laat sak en die hak opgelig word (ook vir 5 - 10 sekondes). Herhaal oefening 3 tot 5 keer.
- Oefening 3. Die beginposisie is dieselfde. Lig die een been 5 tot 10 cm bokant die vloer op en begin om sirkelvoetbewegings uit te voer, eers in die een rigting (3-5 keer), en dan in die ander. Herhaal die oefening met die ander been.
- Oefening 4. Die beginposisie is dieselfde. Eerstens moet u een been in die knie reguit maak en dit dan in die enkelgewrig buig en u vingers so laag as moontlik probeer rek. Hou die been 5 - 10 sekondes in hierdie posisie, laat sak dit dan en herhaal die oefening met die tweede been.
- Oefening 5. Die beginposisie is dieselfde. Ryg die been in die knie en buig dit dan in die enkelgewrig terwyl u met u vingers probeer om u tone te bereik. Herhaal die oefening met die tweede been.
Fisioterapie-oefeninge (LFK) en spesiale gimnastiek kan 'n sekere positiewe effek hê met 'n diabeetvoet. Die doel van oefening in hierdie geval is om die bloedtoevoer na iskemiese weefsel van die onderste ledemaat te verbeter. Dit is egter die moeite werd om te onthou dat die skade-meganisme, met 'n iskemiese vorm van die siekte, bestaan uit die blokkering van die bloedvate waardeur bloed na die weefsels vloei. Daarom kan buitensporige groot vragte lei tot verhoogde pyn en die ontwikkeling van komplikasies. Daarom is dit onmiddellik die moeite werd om oefeninge en aktiwiteite wat verband hou met 'n toename in die gewig op die voete (stap, hardloop, fietsry, gewigoptel, 'n lang staande posisie, ensovoorts) uit te sluit.
Diabetes voetversorging
Dit is baie makliker om die ontwikkeling van diabetiese voetsindroom te voorkom as om dit te genees. Diabetes is 'n chroniese siekte, daarom moet sorgvuldige voetversorging 'n daaglikse gewoonte wees. Daar is verskillende eenvoudige reëls, waarvolgens die voorkoms van trofiese ulkusse aansienlik verminder.
Die keuse van skoene is die grootste probleem vir 'n diabetes pasiënt. As gevolg van 'n afname in tasbare sensitiwiteit, dra pasiënte jare lank stywe, ongemaklike skoene, wat permanente velskade veroorsaak.Daar is duidelike kriteria waarvolgens 'n diabeet skoene moet kies.
- Raadpleeg 'n dokter as u selfs effense ontsteking ervaar. Selfs geringe ontsteking kan tot ernstige gevolge lei.
- Inspekteer elke dag die bene om snye, skrape, blase, krake en ander beserings waardeur die infeksie kan binnedring, te identifiseer. Sole kan met 'n spieël ondersoek word. In die geval van 'n swak sig, is dit beter om een van die familielede te vra om dit te doen.
- U moet u voete daagliks was, liggies afvee sonder om te vryf. Moenie die interdigitale ruimtes vergeet nie; dit moet ook deeglik gewas en gedroog word.
- Inspekteer skoene daagliks om koring en ander beserings te voorkom wat veroorsaak kan word deur vreemde voorwerpe in die skoene, opgefrommelde binnesool, geskeurde voering, ens.
- Moenie u voete aan baie lae of baie hoë temperature blootstel nie. As u voete koud is, is dit beter om sokkies te dra, dan kan u nie verhittings gebruik nie. Water in die badkamer moet eers met die hand nagegaan word en seker maak dat dit nie te warm is nie.
- Skoene moet so gemaklik as moontlik wees, sit goed op die voet, u kan nie skoene koop wat gedra moet word nie. Met 'n beduidende vervorming van die voete is spesiaal vervaardigde ortopediese skoene nodig. Moet nie buiteskoene op die kaal voet gedra word nie, of sandale of sandale, waarin die band tussen die vingers beweeg, is teenaangedui. Jy kan nie kaalvoet loop nie, veral nie op warm oppervlaktes nie.
- Dra elke dag sokkies of kouse aan, dra slegs geskikte grootte, vermy stywe rekkies en sokkies.
- Moenie u vel beseer nie. Moenie preparate en chemikalieë gebruik wat koring versag nie, verwyder die graan met 'n skeermes, skalpel of ander snygereedskap. Dit is beter om puimsteen of spykerlêers te gebruik.
- Met beserings kan jodium, alkohol, kaliumpermanganaat en zelenka teenaangedui word - dit het sonbruin eienskappe. Dit is beter om skure, snye met spesiale middele te behandel - miramistien, chloorheksidien, dioksien, in uiterste gevalle, met 'n 3% -waterstofperoksiedoplossing en 'n steriele verband toe te pas.
- As die vel van die vel droog is, is dit nodig om die voete daagliks met 'n vet room te smeer (wat seedoring, perskeolie bevat), maar die interdigitale ruimtes kan nie gesmeer word nie. U kan ook rome gebruik wat ureum bevat (Balzamed, Callusan, ens.)
- Knip spykers net reguit sonder om hoeke af te rond. Moenie verdikte naels afkap nie, maar lê dit in. As u sig nie swak is nie, is dit beter om die hulp van familielede te gebruik.
- Hou op met rook, rook kan die risiko van amputasie 2,5 keer verhoog.
Die beginfase van die diabeetvoet + foto
In die eerste fase van die ontwikkeling van die diabeetvoet word veranderinge in die struktuur van die enkel- en voetsones dikwels die 'klein probleem' genoem, hoewel sulke oënskynlike geringe veranderinge die risiko dat wêreldprobleme tot ernstige gevolge lei, aansienlik verhoog (sien foto).

Die beginfase van die diabetiese voetfoto
 Wat moet u waarsku?
Wat moet u waarsku?
- Ingegroeide toonnaels. So 'n proses veroorsaak verkeerde sny van die hoeke van die spykerplaat. As gevolg hiervan groei die uithoeke van die naels in die weefsel, wat pynlike suppuratiewe prosesse veroorsaak.
- Verdonkering van die spykerplaat. Dit kan die resultaat wees van skoene wat nie gekies is om by die grootte te pas nie, waarvan die druk op die spyker bloeding onder die spykerplaat veroorsaak. As so 'n proses nie gepaard gaan met verdere resorpsie van bloeding nie, ontwikkel 'n vermeerderende proses in die plek daarvan.
- Naelskade deur swam. Dit kan onmiddellik opgemerk word deur aandag te gee aan die strukturele veranderinge in die spyker en die kleur daarvan. Die spykerplaat verdik en word bewolk. Suppurasieprosesse kan plaasvind onder die aangetaste spyker en op aangrensende plate, as gevolg van die druk daarop van 'n verdikte, aangetaste spyker.
- Die vorming van koring en calluses. Die verwydering daarvan deur te stoom, gevolg deur die sny of gebruik van spesiale pleisters, eindig meestal met bloeding en suppurasie. In hierdie geval kan ortopediese binnesole help.
- Sny in die vel van die naels. Verlaagde sensitiwiteit vir pyn veroorsaak dikwels vetsug by vetsugtige en slegte pasiënte wat nie altyd daarin slaag om hul naels reg te sny nie. Op plekke van besnoeiings, met diabetes, kan langdurige en swak genesende maagsere maklik gevorm word.
- Kraak hakke. Krake in die hakke word veroorsaak deur droë vel, wat maklik kan kraak as jy kaalvoet loop of in skoene sonder 'n oop hak. Sulke krake kan maklik verwerk word, wat bydra tot die vorming van maagsere.
- Swam infeksie van die vel van die voete dra by tot die vorming van krake en teen die agtergrond van die droogte lei dit tot soortgelyke resultate - ulseratiewe formasies.
- Dystrofiese artikulêre misvormings - hamervingers, uitsteekende been in die basis van die duim, wat bydra tot die corpus callosum en die druk van die vel in die uitsteekende artikeldele.
Sulke onbeduidende tekens vir 'n gewone persoon - vir 'n diabeet, kan die ernstige komplikasie van suikersiekte word - 'n diabeetvoet van 'n dwergspesie.
In die beginfase van die siekte kan al hierdie afwykings gepaard gaan met:
- afkoeling en verkoeling van die vel in die area van die enkel en voet,
- pyn in die nag, en pyn in rus,
- intermitterende bepaling
- bleek vel
- gebrek aan pols op die dorsale arteriële vate van die voet.
Die belangrikste tekens en simptome
Die manifestasie van die simptomatiese tekens van diabetiese voetsindroom is nou afhanklik van die aard van die letsel wat verband hou met 'n spesifieke patologiese vorm van die siekte.
Neuropatiese simptomeas gevolg van trofiese veranderinge in die ledemate word by meer as 60% van pasiënte met diabetes waargeneem, wat manifesteer:
- Die nederlaag van die senuweestrukture wat innerlike versteurings veroorsaak, terwyl dit die vel, been, gewrig en spierstrukture in die ledemate beïnvloed.
- Sindroom van outonome perifere letsels (ANS), wat lei tot sekretoriese funksionele afwykings in die sweetkliere, wat oormatige droë vel veroorsaak.
- Diabetiese osteoarthropatie, gekenmerk deur 'n spesifieke vervorming van bene en gewrigte teen die agtergrond van hul innerlikheid.
- Swaar pynlose formasies. Onsensitiwiteit vir pyn word veroorsaak deur skade aan pynlike senuwee reseptore en die vernietiging van senuweestrukture wat weefsels voorsien van bloedtoevoer en limf (trofies) en die pyngevoeligheid onderbreek word by die geringste palpasie, wat tekens van parestesie in die enkel en voet veroorsaak. Tydens die ontwikkeling van die siekte word 'n verlies aan verskillende soorte sensitiwiteit opgemerk.
waarmerk isgemiese voet Hulle is:
- Erge pyn in die aangetaste gebiede, as gevolg van die ontwikkeling van weefselischemie, as gevolg van versteurings in weefsel. As gevolg van mikrosirkulêre afwykings is daar 'n verhoogde konsentrasie giftige metaboliese neweprodukte in weefsels wat bydra tot die ontwikkeling van erge pyn.
- As gevolg van die verminderde vulling van bloedvate, bleekheid van die vel, word 'n afname in temperatuuraanwysers van plaaslike aard en atrofiese patologieë aangeteken, in die vorm van die verdunning van die vel en tekens van alopecia (kaalheid) in die beskadigde gebiede.
- Irritasie van senuwee reseptore veroorsaak erge seerheid in die gewonde vel en aangrensende weefsel.
Tekens van gemengde vorm (neuro-chemies) manifesteer in kombinasie, wat beide die vaskulêre en senuweestrukture van die voet beïnvloed. As gevolg hiervan word die simptome van die siekte gekenmerk deur isgemiese prosesse in die weefsel en patologieë van 'n neuropatiese aard.

Die manifestasie van sekere tekens van die patologiese proses hou direk verband met die stadium van die kliniese verloop van die siekte.
- In die nulstadium van die siekte word tekens veroorsaak deur prosesse van artikulêre en been misvorming, die ontwikkeling van hiperkeratose en die vorming van koring. Daar is geen ulseratiewe formasies nie.
- In die eerste fase word reeds oppervlakkige maagsere wat deur die vel beperk word, opgemerk.
- In die tweede fase van die patologiese proses verskyn ulseratiewe letsels wat nie net die veloppervlak beïnvloed nie, maar ook die diep lae weefsels - vesel, spiere en senings, sonder dat dit die been beïnvloed.
- In die derde stadium van die siekte ontwikkel die ulseratiewe proses met die betrokkenheid van beenweefsel by die patologiese proses.
- Fase vier is te wyte aan 'n beperkte gangreenproses.
- In die vyfde stadium van die patologie word tekens van 'n uitgebreide gangreenproses waargeneem. Dit ontwikkel vinnig teen die agtergrond van komplekse bloedsomloopafwykings en anaërobiese infeksies. Die prosesse is vir die grootste deel onomkeerbaar en lei dikwels tot amputasie van die ledemaat of die dood van die pasiënt.
Dit is die belangrikste argument om die tydige behandeling van diabetiese voet sonder chirurgie te begin, wanneer dit nog steeds moontlik is.
Operasies
Chirurgiese ingrepe is noodsaaklik om die verloop van patologie en besmetlike verspreiding te voorkom, wanneer dit nodig is om besmette ulkusse of nekrotiese weefsel te verwyder.
Die aard van chirurgiese manipulasies word bepaal deur individuele aanwysers volgens patologiese veranderinge. Dit sluit in:
- Reiniging van besmette purulente foci (sanitasie),
- Chirurgiese eksisie van nekrotiese fokusse met behulp van nekrektomie,
- Obstruksie en dreineringsflegmon,
- Verskeie metodes van plastiese chirurgie wat wonddefekte regstel.
Diabetiese voetsindroom voorkoming
Die voorkoming van patologie is die gevolg van die eenvoudigste reëls:
Moenie vergeet dat die effektiwiteit van behandelingsmetodes afhang van die tydigheid daarvan nie. Die klassieke dictum van die Ayurveda dat enige siekte in enige stadium van die ontwikkeling daarvan onderdruk kan word, werk in hierdie geval nie.
Wat is 'n diabeetvoet?
 Diabetiese voet (diabetiese voet sindroom) Is 'n patologiese toestand wat teen die agtergrond ontwikkel diabetes mellitus ('n siekte wat gekenmerk word deur 'n toename in bloedsuiker). Met ander woorde, 'n diabeetvoet is een van die komplikasies van suikersiekte, wat gekenmerk word deur 'n skending van die senuwee en bloedtoevoer na die weefsel van die onderste ledemaat. As gevolg van hierdie oortredings, sowel as gevolg van verhoogde vragte op die voet, word funksionele en anatomiese skade aan die sagte weefsel van hierdie gebied met die daaropvolgende vernietiging opgemerk.
Diabetiese voet (diabetiese voet sindroom) Is 'n patologiese toestand wat teen die agtergrond ontwikkel diabetes mellitus ('n siekte wat gekenmerk word deur 'n toename in bloedsuiker). Met ander woorde, 'n diabeetvoet is een van die komplikasies van suikersiekte, wat gekenmerk word deur 'n skending van die senuwee en bloedtoevoer na die weefsel van die onderste ledemaat. As gevolg van hierdie oortredings, sowel as gevolg van verhoogde vragte op die voet, word funksionele en anatomiese skade aan die sagte weefsel van hierdie gebied met die daaropvolgende vernietiging opgemerk.
Die spoed en erns van die ontwikkeling van die diabetiese voet hang geheel en al af van hoe lank die pasiënt aan diabetes ly en watter behandeling hy neem. Om te verstaan hoe die toename in glukose (suiker) in die bloed lei tot die ontwikkeling van hierdie patologie, is sekere kennis van fisiologie en patologiese fisiologie nodig.
Wat gebeur met diabetes?
Diabetes mellitus is 'n chroniese siekte wat gekenmerk word deur verswakte koolhidraatmetabolisme (veral glukose) in die liggaam. Onder normale omstandighede is glukose vir die meeste selle in die menslike liggaam die belangrikste bron van energie. Verder, vir sommige stowwe (byvoorbeeld vir senuweeselle in die brein) glukose is die enigste moontlike bron van energie. Met 'n afname in die vlak van die bloed (wat normaalweg wissel van 3,3 tot 5,5 mmol / liter) daar kan 'n skending van breinfunksie, verlies van bewussyn en selfs die dood wees. Daarom is die handhawing van normoglykemie (normale bloedglukose) is een van die belangrike funksies van die liggaam.
Normaalweg kom koolhidrate die voedsel binne met voedsel. Meer komplekse koolhidrate (sukrose, fruktose) verander in glukose wat die bloedstroom binnedring. Sommige stowwe (brein, ingewande, rooibloedselle) kan glukose direk uit die bloed absorbeer, terwyl ander (spier-, lewer- en vetweefsel) kan dit nie doen nie. Glukose self kan nie daarin binnedring nie - daarvoor benodig hy 'n spesiale hormoon genaamd insulien (daarom word hierdie weefsels insulienafhanklik genoem).
Insulien word deur pankreas B-selle vervaardig, wat ook 'n aantal ander hormone en verteringsensieme produseer. Die insulien wat in die pankreas gesintetiseer word, kom in die bloedstroom en versprei deur die hele liggaam. Nadat hulle selle bereik het wat glukose benodig, kombineer dit met die reseptore daarop. Dit lei tot 'n verandering in die funksionele aktiwiteit van die selmembraan, waardeur glukose deur die sel kan beweeg, waar dit as energiebron gebruik sal word. Eenvoudig gestel, insulien is die 'sleutel' wat 'die deur oopmaak' na die glukosesel.
By diabetes mellitus word die proses van glukose wat in die selle binnekom, ontwrig. Dit lei tot 'n toename in die bloedvlak van meer as 5,5 mmol / liter (hierdie toestand word hiperglikemie genoem), en is ook die rede vir die gebrek aan energie in insulienafhanklike weefsels.
Diabetes mellitus kan die volgende wees:
- Afhanklik van insulien (tipe 1-diabetes). Die hoofrede vir die ontwikkeling van hierdie vorm van die siekte is 'n skending van die vorming van insulien in die selle van die pankreas. Dit lei tot 'n afname in die konsentrasie daarvan in die bloed, waardeur glukose nie in die selle kan binnedring nie.
- Insulien onafhanklik (tipe 2-diabetes). Hierdie vorm van die siekte word gekenmerk deur skade aan insulienreseptore wat in die selmembrane van insulienafhanklike weefsels geleë is. Die insulien wat in hierdie proses geproduseer word, kan nie die opname van glukose deur die selle verseker nie, wat lei tot 'n toename in die vlak van die bloed.
Wat is die rede vir die ontwikkeling van diabetiese voet?
Die oorsake van die diabeetvoet by pasiënte met diabetes lê in die skending van die bloedtoevoer en innerlike been. Soos vroeër genoem, met diabetes, neem bloedglukosevlakke toe. Dit lei tot energiehonger van insulienafhanklike selle en dra ook by tot 'n verswakte metabolisme van vette en koolhidrate in die hele liggaam, wat lei tot skade aan 'n verskeidenheid organe en weefsels.
Die ontwikkeling van diabetiese voet dra by tot:
- Diabetiese makroangiopatie. Hierdie term verwys na vaskulêre skade (slagaar) groot en medium kaliber, ontwikkel teen die agtergrond van langdurige progressie van diabetes. Die vate van die brein, hart en onderlyf word veral aangetas. Die meganisme van die letsel is dat die ontwikkeling van aterosklerose by diabetes versnel - 'n patologiese toestand wat gekenmerk word deur die afsetting van "slegte" cholesterol in die wande van bloedvate (sogenaamde lae-digtheid lipoproteïene). Aanvanklik lei dit tot skade aan die intima (binneste laag van die vaskulêre wand), en dan strek die patologiese proses tot by die dieper lae van die are. As gevolg van die vordering van die siekte, is kenmerkende lipied (die vet) gedenkplate, wat tot 'n sekere mate die lumen van die vaartuig vernou. Met verloop van tyd kan hierdie gedenkplate ulkusseer en ineenstort, wat lei tot 'n skending van die integriteit van die binnewand van die vaartuig en bydra tot die vorming van bloedklonte (bloedklonte) op die gebied van ulserasie. Die ontwikkeling van die patologiese proses in die vate van die onderste ledemate word gekenmerk deur 'n skending van die bloedtoevoer na die sagte weefsel van hierdie gebied, waardeur baie van hul funksies geskend word - beskermend (verhoogde risiko van infeksie met verskillende patogene mikroörganismes), herstel (die regenerasieproses, dit wil sê die herstel van beskadigde selle en weefsels, word versteur) en ander.
- Diabetiese mikroangiopatie. Dit word gekenmerk deur 'n letsel van klein bloedvate (arterioles, kapillêres en venules). Die oorsaak van hul skade is ook 'n skending van vetmetabolisme en 'n toename in die konsentrasie van "slegte" cholesterol in die bloed. Hy (cholesterol) vorm op die binneste oppervlak van die kapillêres (die kleinste vate deur die muur waarvan suurstof tussen bloedselle en liggaamsweefsel uitgeruil word) 'n soort film, waardeur die vervoer van gasse en voedingstowwe ontwrig word, dit wil sê, weefselhipoksie ontwikkel (weefselvlak suurstoftekort). 'N Toename in bloedglukose speel ook 'n rol in die ontwikkeling van mikroangiopatie. Hyperglykemie lei tot skade aan bloedselle, wat gemanifesteer word deur 'n skending van rooibloedselle se vervoerfunksie. Daarbenewens word bloedplaatjies by hiperglykemie beïnvloed (bloedplaatjies verantwoordelik om bloeding te stop), wat bydra tot die vorming van bloedklonte en die herstelproses van beskadigde vate ontwrig.
- Diabetiese neuropatie. Senuweeskade by diabetes kom om verskillende redes voor. In die eerste plek is daar 'n nederlaag van die kleinste bloedvate wat die senuweeweefsel lewer (die meganisme van hul nederlaag word vroeër beskryf). Met hiperglykemie word die sintese van miëlien, wat nodig is vir die normale funksionering van senuwees, ook benadeel (myelin is deel van die membrane van senuweevesels en bied ook die geleiding van senuwee-impulse langs hulle). Dit alles lei tot die ontwikkeling van hipoksie en die geleidelike vernietiging van senuweeselle in die aangetaste gebied. As gevolg van 'n skending van die sensitiewe, motoriese en outonome (die funksie van kliere, vaskulêre toon en so aan te bied) innerlikheid, verlies van alle soorte sensitiwiteit, sowel as oortreding van trofisme (kragtoevoer) weefsels in die voetarea, wat die rede is vir die vorming van trofiese ulkusse.
- Diabetiese osteoartrropatie. Die oorsaak van gewrigs- en beenskade by diabetes mellitus is 'n skending van hul innerlikheid. Boonop word die weefsel onder normale omstandighede voortdurend bygewerk. Sommige selle (osteoklaste) been vernietig, terwyl ander (osteoblaste) sintetiseer dit weer. Met 'n gebrek aan insulien vind patologiese aktivering van osteoklaste plaas en die remming van osteoblastaktiwiteit. Die gevolg hiervan kan die vernietiging van beenweefsel wees op plekke met hoë druk, vervorming van die artikulêre oppervlaktes van die bene, die voorkoms van patologiese breuke (in hierdie geval breek die been as dit blootgestel word aan klein vragte) ensovoorts.
Hoe gereeld is diabetiese voet?
Volgens verskeie studies ly ongeveer 6% van die wêreldbevolking, oftewel bykans 420 miljoen mense, aan diabetes. Ongeveer 10 - 15 persent van hulle kan mettertyd trofiese afwykings in die onderste ledemate ontwikkel, wat veral belangrik is vir pasiënte wat nie die dokter se instruksies vir behandeling volg nie of glad nie behandel word nie (weens 'n gebrek aan tyd, geld of ander redes).
Volgens statistieke het byna die helfte van pasiënte wie se diabetes vir die eerste keer gediagnoseer word, reeds sirkulasieversteurings en innerlike ledemate van verskillende erns. Terselfdertyd is dit opmerklik dat ongeveer 40-60% van amputasies in die been regoor die wêreld spesifiek geassosieer word met die diabetiese voet en die purulente komplikasies daarvan, en hoe ouer die pasiënt is en hoe langer hy aan diabetes ly, hoe groter is die risiko vir hierdie komplikasies.
Na baie studies was dit ook moontlik om die tipe diabetes te bepaal (insulienafhanklik of nie-insulienafhanklik) beïnvloed prakties nie die waarskynlikheid dat 'n diabeetvoet ontwikkel nie.Dit word verklaar deur die feit dat namate die insulienafhanklike diabetes mellitus vorder, die konsentrasie insulien in die bloed ook daal, waardeur dieselfde veranderinge in weefsels en organe voorkom as by tipe 1-diabetes.
Wie waag die risiko om diabetiese voet te kry?
Die risiko om diabetiese voet te ontwikkel bestaan by alle pasiënte met diabetes mellitus sonder uitsondering, hoewel die tydige behandeling, wat korrek begin is en uitgevoer kan word, die vordering van die siekte kan vertraag. Terselfdertyd is daar sekere groepe pasiënte wat waarskynlik die komplikasie ontwikkel.
Die volgende loop 'n groter risiko om diabetiese voet te ontwikkel:
- Pasiënte wat aan perifere poli-neuropatie ly. Hierdie term verwys na 'n patologiese toestand wat gekenmerk word deur skade aan verskillende perifere senuwees, meer gereeld die senuwees van die boonste en / of onderste ledemate. Daar kan baie redes wees vir die ontwikkeling van hierdie patologie (trauma, bedwelming, chroniese inflammatoriese siektes), maar almal van hulle lei uiteindelik tot 'n skending van sensoriese, motoriese en trofiese funksies in die betrokke gebiede. Die letsel is gewoonlik diffus (algemene) en 'n simmetriese aard, dit wil sê, met die verslaan van een ledemaat, kan 'n mens binnekort die nederlaag van 'n ander verwag.
- Pasiënte wat in die verlede ulkusse van die ledemate of amputasies gehad het. As die pasiënt in die verlede ulkusse opgedoen het in die voete, dui dit daarop dat hy alreeds sekere stoornisse in die bloedtoevoer of die senuwee van die onderste ledemate ondervind. Met die aanhegting of vordering van diabetes mellitus, kan die bestaande patologieë vererger, wat die ontwikkeling van die diabetiese voet sal versnel.
- Tabakmisbruikers Wetenskaplik bewys dat nikotien (ingesluit in sigarette) verhoog die risiko om aterosklerose te ontwikkel, en verhoog die konsentrasie van "slegte" cholesterol in die bloed. Terselfdertyd beskadig nikotien die binneste laag van die vaskulêre muur direk, wat die verloop van aterosklerose en diabetes vererger.
- Pasiënte met hipertensie (chroniese toename in bloeddruk). Chroniese toename in bloeddruk dra by tot vinniger skade aan bloedvate met aterosklerotiese gedenkplate, wat teen die agtergrond van diabetes die ontwikkeling van angiopatie kan versnel.
- Pasiënte met hoë cholesterol in bloed. Die verhoging van die "slegte" cholesterol in die bloed is een van die belangrikste faktore wat die skade aan bloedvate by diabetes mellitus bepaal.
- Pasiënte van 45 tot 64 jaar oud. Op grond van baie studies is die gevolgtrekking gekom dat die diabetiese voet die meeste voorkom in hierdie ouderdomsgroep. Dit is te danke aan die feit dat kompenserende meganismes op 'n jonger ouderdom die ontwikkeling van so 'n formidabele komplikasie voorkom.
Wat is die belangrikste vorme van diabetiese voet?
Soos hierbo uiteengesit, kan die oorsaak van die ontwikkeling van 'n diabetiese voet skade aan die senuwee weefsel of die bloedsomloopstelsel wees. In die kliniese praktyk word verskillende vorme van hierdie patologie onderskei wat bepaal word afhangende van die oorheersende letsel van die senuwees of bloedvate.
Diabetiese voet kan wees:
- koronêre - word gekenmerk deur 'n oorheersende letsel van bloedvate.
- neuropatiese - word gekenmerk deur 'n oorheersende letsel van die senuweeweefsel.
- neuroischemic - met hierdie vorm van die siekte, word gelyktydige skade aan die senuweeweefsel en bloedvate aangetref.
Diabetiese voetstadia
Die stadium van die diabeetvoet word bepaal afhangende van die aard van die skade aan die vel en sagte weefsels (hoe dieper die patologiese proses versprei, hoe meer weefsel word beïnvloed).
Afhangend van die diepte van die letsel, is daar:
- Stadium 0 - die vel is nie beskadig nie (geen maagsere) Daar kan egter sigbare vervormings van die osteo-partikulêre apparaat van die voete opgemerk word.
- Fase 1 - een of meer oppervlakkig geleë velswere word bepaal.
- Fase 2 - ulkusse dring in die dieper weefsels binne en beïnvloed senings, bene, gewrigte.
- Fase 3 - purulent-inflammatoriese proses strek tot beenweefsel.
- Stadium 4 - plaaslik (plaaslike) purulent-inflammatoriese letsel van die weefsel van die voet, gekombineer met hul nekrose (verdwyn).
- Fase 5 - gekenmerk deur 'n uitgebreide purulent-nekrotiese proses wat amputasie van 'n groot deel van die ledemaat vereis.
Laboratoriumtoetse
Laboratoriumtoetse kan voorgeskryf word om die erns van diabetes mellitus te bepaal, asook om aansteeklike komplikasies van die diabeetvoet te identifiseer.
Met 'n diabetiese voet kan die dokter voorskryf:
- Algemene bloedtoets. Hiermee kan u die tekens van die verspreiding van purulente infeksie betyds identifiseer. 'N Toename in die aantal leukosiete (selle van die immuunstelsel wat verantwoordelik is vir die bestryding van patogene mikroörganismes) meer as 9,0 x 10 9 / l, sowel as 'n toename in die eritrosiete sedimentasietempo van meer as 10 - 15 mm per uur. Met 'n algemene bloedtoets kan u ook die vlak van suiker bepaal. Dit is egter opmerklik dat 'n enkele bepaling van glukemie nie voldoende is om die diagnose van diabetes te bevestig nie.
- Daaglikse glukemiese profiel. Die kern van hierdie studie is om die vlak van glukose in die bloed verskeie kere gedurende die dag te bepaal (soggens, voor hoofmaaltye op 'n leë maag en twee uur daarna, voor slaaptyd, om middernag en om 15 uur.). Hiermee kan u die diagnose van diabetes bevestig, asook die dosis insulien wat u benodig om glukemie gedurende die dag op 'n normale vlak te handhaaf, bereken.
- Bepaling van bloedcholesterol. Soos vroeër genoem, is 'n skending van die metabolisme van cholesterol die belangrikste oorsaak van die vorming van vaskulêre gedenkplate en sirkulasieversteurings van die onderste ledemate by diabetes mellitus. Die teenwoordigheid van hierdie metaboliese afwykings kan aangedui word deur 'n toename in die konsentrasie van totale cholesterol met meer as 5,2 mmol / liter, sowel as 'n toename in die konsentrasie van "slegte" cholesterol (dra by tot die vorming van lipiedplakkies) meer as 2,6 mmol / liter en 'n afname in die konsentrasie van 'goeie' cholesterol (dra by tot die loging van lipiede vanaf die vaskulêre wande) minder as 1,0 mmol / liter.
- Bakteriologiese studies. Hiermee kan u die tipe patogene mikroörganismes bepaal wat die ontwikkeling van 'n purulent-aansteeklike proses veroorsaak het. Om dit te doen, vervaardig u 'n heining van verskillende materiale ('n smeer van die veloppervlak afgeskei van 'n pes ulkus, bloed, ensovoorts) en stuur dit na die laboratorium vir navorsing. In die laboratorium word biologiese materiaal op spesiale voedingsmedia gesaai, waar kolonies patogene patogene binne enkele dae of weke vorm (indien enige). In die proses van diagnostiese laboratoriums word die sensitiwiteit van bakterieë vir verskillende antibiotika bepaal, wat die optimale seleksie van antibakteriese middels tydens die behandeling moontlik maak.
Instrumentele navorsing
Met 'n diabetiese voet kan die dokter voorskryf:
- Ultraklank doppler. Die kern van hierdie studie is dat die aard van die bloedvloei in die bloedvate met behulp van ultrasoniese golwe beoordeel word. Met behulp van dopplerografiese studies is dit moontlik om die toereikendheid van bloedtoevoer na die onderste ledemate te bepaal en plekke van patologiese vernouing van die are te identifiseer.
- Computertomografie met kontras (CT-angiografie). Die kern van rekenaartomografie is dat met behulp van 'n spesiale apparaat baie x-straalbeelde geneem word, waarna dit op 'n rekenaarmonitor gekombineer en aangebied word in die vorm van 'n gelaagde beeld van die bestudeerde area.Onder normale omstandighede word bloedvate egter nie goed geïdentifiseer op CT nie, dus word 'n spesiale kontrasmiddel voor die studie aan die pasiënt toegedien. Dit vul die bloedvate, wat 'n meer gedetailleerde studie daarvan tydens CT moontlik maak.
- Magnetiese resonansbeelding (MRI). Met hierdie studie kan u groot bloedvate visualiseer, plekke van vorming van lipiedplaatjies identifiseer en chirurgiese behandeling beplan. Indien nodig, kan die dokter 'n MRI met kontras voorskryf. Tydens hierdie prosedure word 'n kontrasmiddel ook in die bloedstroom van die pasiënt ingevoer, wat deur die are versprei. Dit stel u in staat om kleiner vate te visualiseer en die aard van die skending van bloedvloei in die weefsel van die voet en onderbeen te bepaal.
- Electroneuromyography. Die kern van hierdie metode is om die aard van die gedrag van senuwee-impulse langs senuweevesels te bestudeer. Tydens die prosedure stel die dokter twee elektrodes in die omgewing van die senuweestamme (dit word op die veloppervlak in die vorm van klittenband vasgemaak of binnespiers toegedien in die vorm van dun naalde). Daarna word die snelheid van die senuwee-impuls langs die bestudeerde senuwee en die aard van die spierkontraksie wat plaasvind in reaksie op hierdie impuls gemeet. In die geval van skade aan senuweevesels, sal die spoed van impulse langs hulle aansienlik laer wees as normaal, wat 'n neuropatiese of neuro-chemiese vorm van die siekte sal openbaar.
Watter dokter behandel diabeetvoet?
Verskeie spesialiste is gewoonlik betrokke by die behandeling van die diabeetvoet, maar in die teenwoordigheid van ernstige purulent-aansteeklike komplikasies word die pasiënt in die chirurgiese afdeling opgeneem. Chirurge evalueer die algemene toestand van die pasiënt, sowel as die aard van die skending van die bloedtoevoer en die senuwee van die onderlyf, waarna hulle besluit oor verdere behandelingstaktieke.
Indien nodig, kan die chirurg 'n konsultasie aanvra:
- endokrinoloog - om die tipe diabetes mellitus te bepaal, die aanstelling of regstelling van insulienterapie.
- Vaskulêre chirurg - met vermoedelike okklusie (verstopping) groot bloedvate.
- neuroloog - met vermoedelike neuropatiese diabetiese voet.
- Aansteeklike siekte - in die teenwoordigheid van ernstige aansteeklike komplikasies.
- ortopeed - met ernstige vervorming van die osteo-partikulêre apparaat van die onderste ledemate.
- traumatoloog - in die teenwoordigheid van patologiese frakture of ontwrigtings.
- halfskoen aflaai,
- ortopediese skoene
- spesiale ortopediese binnesole,
- antibakteriese middels
- pynstillers,
- fisioterapie oefeninge (Oefeningsterapie),
- hirudoterapie (bloedsuierbehandeling),
- dieet,
- folk remedies
- chirurgiese behandeling
- endovaskulêre behandeling
- amputasie.
Halwe skoen met 'n diabeetvoet los
Soos vroeër genoem, met die ontwikkeling van die diabeetvoet, vind weefselskade hoofsaaklik plaas op plekke waar die grootste las tydens loop voorkom. Die losskakel is 'n spesiale toestel wat ontwerp is om die las op die "kritieke" gedeeltes van die voet te verminder. Die voorkant van die sool van so 'n skoen is heeltemal afwesig, waardeur die hele vrag tydens loop op die kalkaanstreek val. Dit stel u in staat om bloedsirkulasie in die aangetaste gebiede te verbeter en die patologiese proses verder te ontwikkel, en dra ook by tot die vinnige genesing van wonde na chirurgiese behandeling van maagsere of ander purulente komplikasies.
Dit is die moeite werd om daarop te let dat u die losskoen moet dra om dit te kombineer met die gebruik van krukke. Dit kan die las op 'n gesonde ledemaat aansienlik verminder en die ontwikkeling van maagsere voorkom.
Spesiale binnesole vir diabeetvoet
Spesiale binnesole word gewoonlik gemaak vir pasiënte wat 'n duidelike misvorming van die voet het. In die meeste gevalle word binnesole in ortopediese skoene geïnstalleer, wat bydra tot 'n meer eweredige verspreiding van die vrag tydens loop, en dit voorkom ook dat pasiënte die skoene te gereeld moet wissel (die voetvorm van die pasiënt kan wissel afhangende van die vordering van die siekte en die behandeling).
Spesiale binnesole kan ook na amputasie aan pasiënte toegeken word (verwydering) een of meer vingers of die voorvoet, en op die plek van die afgeleë deel van die voet is gewoonlik harde materiaal geleë wat die gebrek vergoed. Dit is 'n uiters belangrike punt in die behandeling van diabeetvoet, aangesien die afwesigheid van selfs een vinger die verspreiding van die las op die sole aansienlik verander terwyl hy loop en dit bydra tot die vorming van maagsere in plekke met 'n hoë druk.
Diabetiese voetantibiotika
Soos vroeër genoem, met die ontwikkeling van diabetes, word die weerstand van die liggaam teen verskillende patogene mikroörganismes aansienlik verminder. Dit word vererger deur 'n skending van die bloedtoevoer en senuwee van die weefsel van die onderlyf in die diabeetvoet, waardeur die aansteeklike prosesse baie vinnig ontwikkel en moeilik is om te behandel. Daarom is die gebruik van antibakteriese medisyne een van die belangrikste stadiums in die behandeling van voetsere van diabeet en die voorkoming van purulente-aansteeklike komplikasies.
Die belangrikste veroorsakende middels van infeksie in die diabeetvoet is pogogene mikroörganismes - stafilokokke, streptokokke. Met die ontwikkeling van 'n purulente proses word antibiotika met 'n wye spektrum van werking eers voorgeskryf, wat aktief is teen 'n groot aantal verskillende patogene. Nadat die materiaal- en bakteriologiese ondersoek gedoen is, word antibiotika voorgeskryf waarop hierdie patogeen die sensitiefste is.