Swangerskapsdiabetes tydens swangerskap
Die doel van die studie was om komplikasies te analiseer en die uitkomste van swangerskap te bestudeer by vroue met kompenseerde gestasie-diabetes mellitus (GDM). Die uitkomste en komplikasies van swangerskap is bestudeer by 50 swanger vroue met swangerskapsdiabetes mellitus, die invloed van GDM op die fetus. Die gemiddelde ouderdom van die swanger vroue was (33,7 ± 5,7) jaar. Met gekompenseerde GDM was die voorkoms van gestose en plasentale ontoereikendheid 84%, polyhydramnios 36%, fetale fetopatie 48%. 96% van die gevalle het betyds afgelewer, en die frekwensie van misvorming van die fetus stem ooreen met die algemene bevolkingsaanwysers. Daar is vasgestel dat swangerskapsdiabetes mellitus die ontwikkeling van gestose en plasentale ontoereikendheid beïnvloed, selfs al word kompensasie vir koolhidraatmetabolisme verkry vanaf die oomblik dat dit gediagnoseer word.
KOMPLIKASIES EN UITKOMSTE VAN PREGNANCY IN GESTATIONAL DIABETES MELLITUS
Die doel van die studie was om die komplikasies te ontleed en die uitkomste van swangerskap by vroue met vergoedde swangerskapsdiabetes mellitus te ondersoek. Ons het die uitkomste en komplikasies van swangerskap by 50 swanger vroue met swangerskapsdiabetes mellitus bestudeer, die gevolge van swangerskapsdiabetes op die fetus. Die gemiddelde ouderdom van swanger vroue was (33,7 ± 5,7) jaar. Die voorkoms van gestoses en plasentale ontoereikendheid in vergoedde swangerskapsdiabetes mellitus was 84%, polyhydramnios 36%, die fetus fetopatie 48% van die gevalle. Geboortes in 'n periode het in 96% van die gevalle voorgekom, die frekwensie van fetale misvormings stem ooreen met die bevolkingsgebaseerde aanwysers. Swangerskapsdiabetes mellitus beïnvloed die ontwikkeling van gestose en fetoplacentale ontoereikendheid, selfs as die kompensasie van koolhidraatmetabolisme na die diagnose van swangerskapsdiabetes mellitus.
Die teks van die wetenskaplike werk oor die onderwerp "Komplikasies en swangerskapuitkomste in swangerskapsdiabetes mellitus"
INTERDISCI SPEL FUNDAMENTALE FUNDAMENTALE NAVORSINGS IN GENEESKUNDE
KOMPLIKASIES EN UITSLAE VAN PREGNANSIE IN GESTATIONAL DIABETES MELLITUS
Bondar I.A., Malysheva A.S.
Novosibirsk State Medical University, Novosibirsk
Die doel van die studie was om komplikasies te analiseer en die uitkomste van swangerskap te bestudeer by vroue met kompenseerde gestasie-diabetes mellitus (GDM).
Die uitkomste en komplikasies van swangerskap is bestudeer by 50 swanger vroue met swangerskapsdiabetes mellitus, die invloed van GDM op die fetus.
Die gemiddelde ouderdom van die swanger vroue was (33,7 ± 5,7) jaar. Met gekompenseerde GDM was die voorkoms van gestose en plasentale ontoereikendheid 84%, polyhydramnios - 36%, fetale fetopatie - 48%. 96% van die gevalle het betyds afgelewer, en die frekwensie van misvorming van die fetus stem ooreen met die algemene bevolkingsaanwysers.
Daar is vasgestel dat swangerskapsdiabetes mellitus die ontwikkeling van gestose en plasentale ontoereikendheid beïnvloed, selfs al word kompensasie vir koolhidraatmetabolisme verkry vanaf die oomblik dat dit gediagnoseer word.
SLEUTELWOORDE: swangerskapsdiabetes mellitus, swangerskapuitkomste, gestose, fetale fetopatie.
pregravid voorbereiding vir swangerskap, onvoldoende beheer van koolhidraatmetabolisme voor en tydens die verloop daarvan.
Diabetes mellitus (DM) beïnvloed die verloop van swangerskap en bepaal die nadelige uitkomste daarvan. Diabetes by swanger vroue dra by tot die progressie van vaskulêre komplikasies, lei tot meer gereelde ontwikkeling van hipoglukemie, ketoasidose, polihidramnios, arteriële hipertensie of gestose, herhalende geslags- of urienweginfeksies, sowel as spontane aborsies, geboortebeserings en chirurgiese bevalling (kes) pincet, vakuum ekstraksie van die fetus), voortydige geboorte 2, 3.
Swangerskapsdiabetes mellitus (GDM) is 'n siekte wat gekenmerk word deur hiperglikemie, wat eers tydens swangerskap opgespoor word, maar nie aan die kriteria vir 'manifeste' diabetes voldoen nie. Die frekwensie van GDM in die algemene bevolking is gemiddeld 7%. GDM verhoog die frekwensie van ongewenste swangerskapuitkomste vir die moeder en die dood van die pasgeborene, is 'n risikofaktor vir die ontwikkeling van vetsug, tipe 2-diabetes en kardiovaskulêre siektes in die moeder en nageslag in die toekoms 1, 8.
Daar is 'n direkte verband tussen moederlike diabetesvergoeding en die voorkoms van diabetiese fetopatie, die ontwikkeling van verloskundige en ginekologiese komplikasies, gevalle van perinatale sterftes en die verloop van vaskulêre komplikasies 4, 5. Komplikasies wat tydens swangerskap ontstaan, is dikwels te wyte aan 'n gebrek aan beplanning en
Die risiko van fetale dood in GDM is 3-6%, en in die afwesigheid van diabetes - 1-2%, maar kompenseerde diabetes verhoog nie die risiko van fetale dood in die afwesigheid van komplikasies met swangerskap nie. Met GDM is daar ook 'n toename in die sindroom van respiratoriese afwykings - verbygaande tachypnea, intrauteriene asfiksie, respiratoriese noodsindroom.
En Malysheva Anna Sergeevna, tel. 8-913-740-5541, e-pos: [email protected]
In die fetus wissel die frekwensie van diabetiese fetopatie van 27 tot 62%, vergeleke met 10%
in 'n gesonde bevolking, volgens ander skrywers, wissel die frekwensie van makrosomie van 20% vir swanger diabetes tot 35% vir diabetes wat voor swangerskap ontwikkel het.
Die doel van die studie was om komplikasies te ontleed en die uitkomste van swangerskap te bestudeer by vroue met vergoedde swangersiekte.
Materiaal en metodes
'N Ondersoek onder 50 swanger vroue tussen 20 en 42 jaar (gemiddelde ouderdom (34.0 ± 5.7) jaar) met 'n vasgestelde diagnose van GDM tydens verskillende swangerskapperiodes is uitgevoer.
Die kriteria vir uitsluiting van die studie was: tipe 2 en tipe 1-diabetes wat tydens swangerskap gediagnoseer is, ernstige gepaardgaande patologie, skildklierdisfunksie, akute inflammatoriese siektes of verergering van chroniese inflammatoriese siektes binne twee weke voor opname in die studie.
'N Analise van mediese geskiedenisse, gegewens van verloskundige en ginekologiese geskiedenis (gewone miskraam, spontane aborsie, onverklaarbare dood van die fetus of ontwikkelingsafwykings, groot fetus, ernstige vorme van gestose, herhalende kolpitis, herhaalde urienweginfeksie, veelvuldige swangerskap, vorige en meervoudige swangerskap gedurende hierdie en ). Die teenwoordigheid van oorerflike las van diabetes, GDM, glukosurie, 'n geskiedenis van koolhidraatmetabolisme, is aan die lig gebring. Die liggaamsmassa-indeks (BMI) voor swangerskap en die toename in liggaamsgewig tydens swangerskap, die vlak van glukemie tydens diagnose en die voortdurende glukose-verlagende terapie vir GDM word geskat. Die effek van GDM op die fetus (die voorkoms van fetopatie, geboortebesering) is bestudeer. Vir die diagnose van gestose is die ICD-10-klassifikasie gebruik, die erns is bepaal volgens die Goeeke-skaal in die modifikasie van G.M. Savelevoj. Vir die diagnose van GDM is die diagnostiese kriteria van die Russiese nasionale konsensus “GDM: Diagnose, Treatment, Postpartum Monitoring” (2012) toegepas.
Statistiese analise van die resultate is uitgevoer met behulp van die program Statistica 6.0 vir Windows, met inagneming van die berekeningsmetodes wat vir biologie en geneeskunde aanbeveel is. Kwantitatiewe eienskappe word aangebied as M ± s, waar M die gemiddelde waarde is, en s die standaardafwyking is. Die korrelasie is bepaal met behulp van die Spearman-toets r, vir digotome veranderlikes wat ons gebruik het
Die tetrachoriese korrelasiekoëffisiënt van Chuprov se CN is bestudeer. Verskille is statisties beduidend beskou op p i Kan u nie vind wat u nodig het nie? Probeer die keuringsdiens vir literatuur.
± 0,9) mmol / L, 13:00 - (5,4 ± 1,1) mmol / L, 17:00 - (5,4 ± 0,9) mmol / L, 21:00 - (6, 1 ± 2,6) mmol / l, om 02:00 - (4,7 ± 1,6) mmol / l.
34 pasiënte (68%) het voor swangerskap aan vetsug gely, 8 (16%) was oorgewig (gemiddelde BMI - (28,4 ± 1,5) kg / m2), 8 (16%) - normale liggaamsgewig, 4 ( 8%) - tekort aan liggaamsgewig (gemiddelde BMI - (17,8 ± 1,2) kg / m2). Die gemiddelde BMI by pasiënte met vetsug voor swangerskap was (34,3 ± 3,9) kg / m2. Die vetsug van die 1ste graad is waargeneem by 20 (40%) pasiënte, 2de - 10 (20%), 3de graad - 4 (8%). Volgens ander skrywers is die frekwensie van vetsug onder swanger vroue tussen 12 en 28% en is daar geen neiging om 13, 14 af te neem nie. Die gewigstoename vir swangerskap was gemiddeld 3 tot 20 kg (11,9 ± 5,3) kg .
By 2 (4%) pasiënte wat vetsug in die 2de graad gehad het voor swangerskap, was daar geen toename in liggaamsgewig tydens swangerskap as gevolg van dieet nie. Patologiese gewigstoename is aangeteken in 16 gevalle (32%): in 10 gevalle (20%) by vroue met vetsug en met dieselfde frekwensie (2 gevalle elk)
Interdissiplinêre basiese navorsing in geneeskunde
by vroue met normale, oorgewig en ondergewig voor swangerskap. Patologiese gewigstoename is by 16 uit 50 pasiënte aangeteken en gemiddeld (16,7 ± 1,8) kg.
Slegs 6 (12%) van die deelnemers aan die studie het geen geskiedenis van swangerskappe gehad nie, 10 (20%) pasiënte het 'n geskiedenis van swangerskap gehad, 12 (24%) - 2 swangerskappe, 22 (44%) - 3 of meer. Die meerderheid (52%) van vroue met GDM het 'n ingewikkelde verloskunde-ginekologiese geskiedenis.
Die ontwikkeling van gestose was die algemeenste komplikasie van die verloop van 'n regte swangerskap met GDM - 84% van die gevalle. Ligte gestose van verskillende vorme is by 76% van swanger vroue aangetref: edeem en proteïnurie sonder hipertensie veroorsaak deur swangerskap - 4 gevalle (8%), hipertensie sonder betekenisvolle proteuria - 8 (16%), oedeem - 6 (12%), 2 ( 4%) - bestaande essensiële hipertensie wat swangerskap bemoeilik, 18 (36%) - hipertensie wat veroorsaak word deur swangerskap met aansienlike proteïnurie. Slegs in 4% van die gevalle is hipertensie veroorsaak deur swangerskap met aansienlike ernstige proteïnurie en ligte oedeem. 'N Swak korrelasie is geopenbaar tussen die ontwikkeling van gestose en die vlak van glukemie tydens die debuut van GDM (CN = 0.29, p = 0.002) (met 'n minimum glukemie van 5.2 mmol / L op 'n leë maag). Daar is ook 'n positiewe verband tussen die ontwikkeling van gestose en vetsug in verskillende grade voor swangerskap (g = 0,4, p = 0,03) patologiese gewigstoename (g = 0,4, p = 0,005) tydens swangerskap gevind. Die ontwikkeling van gestose het gepaard gegaan met die teenwoordigheid van arteriële hipertensie (AH) by 26 (52%) swanger vroue (g = 0.48, p = 0.0004). Die verband tussen vetsug voor swangerskap en die ontwikkeling van hipertensie (g = 0.4, p = 0.003) tydens swangerskap, is aan die lig gebring. Chroniese piëlonefritis is in 14 gevalle (28%) waargeneem. Die gemiddelde vlak van proteïnurie in die algemene ontleding van urine by hierdie pasiënte was (0,05 ± 0,04) g / l, daaglikse proteïnurie (0,16 ± 0,14) g / l.
Matige tot matige ystertekortanemie het swangerskap tydens 22 gevalle (44%) bemoeilik, en die gemiddelde hemoglobienvlak was (105,6 ± 18,8) g / l. In 6 uit 50 gevalle het swangerskap gepaard gegaan met hematogene trombofilie en trombositopenie.
Die ontleding van die swangerskapuitkomste het getoon dat 96% van swanger vroue termyd bevalling plaasgevind het, 2 vroue het voortydige geboorte gehad, wat ooreenstem met
Siberiese heuningbulletin
Dit voldoen aan die algemene bevolkingsaanwysers by swanger vroue sonder koolhidraatmetabolisme-afwykings (tabel).
Volgens die opname was die fetus in 76% van die gevalle in die hoofaanbieding.
Uitkoms n% korrelasie
Nood COP 6 12
Beplande COP 24 48 Vetsug voor swangerskap
Aflewering in 20 40
natuurlike geboortekanaal
Dringend 2 4
Swak arbeid; 6 12 fetale fetopatie
r = 0,74, p = 0,02
Noot. KS - keisersnee.
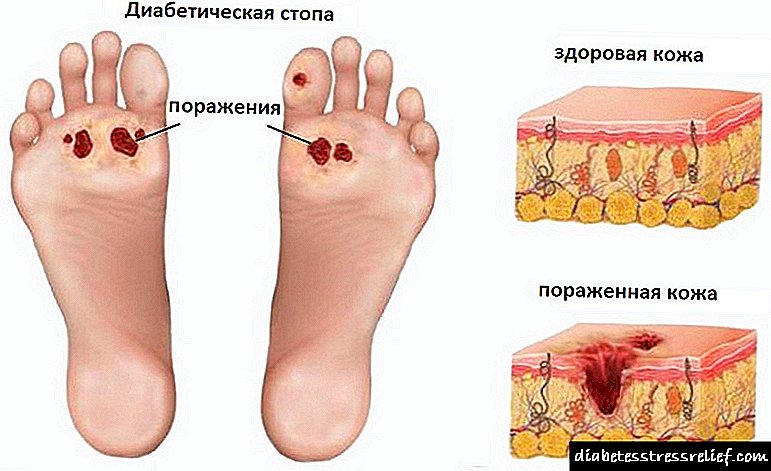
By 42 (84%) pasiënte het swangerskap gepaard gegaan met chroniese plasentale ontoereikendheid (FPF), die mees onderkompenseerde vorm - 26 (52%), in 16 (32%) - word vergoed. Die ontwikkeling van FPI by 24 (48%) vroue het gepaard gegaan met 'n skending van die bloedvloei van die utero-plasenta (1ste graad - 4 (8%), 1ste graad - 14 (28%), 1ste graad - 4 (8%), 2de graad - 2 ( 4%)), die teenwoordigheid van arteriële hipertensie (r = 0,41, p = 0,003) en intrauteriene infeksie (r = 0,36, p = 0,02). Volgens 'n ultraklankskandering het 2 (4%) pasiënte 'n vroeë strukturering van die plasenta gehad, 10 (20%) het 'n lae plasenta gehad, en die enigste naelstring gevind in 2 (4%). In 20 gevalle (40%) het swangerskap gepaard gegaan met die teenwoordigheid van 'n intra-uteriene infeksie en chroniese urogenitale infeksie (8%).
In 18 gevalle (36%) is polyhydramnios waargeneem; oligohydramnios is nie opgespoor nie. Amniotomie is by 4 (8%) vroue uitgevoer. Voortydige afskeiding van vrugwater het by 8 (16%) swanger vroue met GDM voorgekom. Die gemiddelde volume amniotic vloeistof was 660 ml, in 6 (12%) was daar 'n kwalitatiewe verandering in die amniotic vloeistof (groen amniotic fluid).
Die pasgeborenes se liggaamsgewig het gewissel van 2.500 tot 4.750 g, die gemiddelde liggaamsgewig was (3.862.1 ± 24.1) g, die gemiddelde hoogte was (53.4 ± 1.6) cm. Fetale fetopatie is aangeteken in 24 (48) %) pasgeborenes, gemiddelde liggaamsgewig - (4 365 ± 237) g. By swanger vroue met 'n GDS-debuut in die 1ste trimester, is fetale fetopatie in 100% van die gevalle waargeneem, terwyl die gemiddelde liggaamsgewig van pasgeborenes hoër was as by vroue met 'n GDS-debuut in 2de en 3de trimesters (onderskeidelik 4525,0 ± 259,8) en (3828,0 ± 429,8 g). Volgens ultraklank (ultraklank), op 8
s, 2014, volume 13, nr. 2, p. 5-9 7
gevalle (16%) het chroniese intra-uteriene hipoksie van die fetus geopenbaar, in twee gevalle (4%) - bilaterale piëeloektasie in die fetus. Ons gegewens val saam met die studie van V.F. Ordynsky, waar die frekwensie van fetopatie 49% bereik (met ultraklank).
By die beoordeling van die Apgar-telling is daar gevind dat die eerste gradering van 6 punte (1 geval) tot 8. Die tweede gradering wissel van 7 tot 9 punte.
By 2 (4%) pasgeborenes is intrauteriene misvormings geopenbaar, wat by geboorte gemanifesteer is deur 'n ernstige toestand van die asemhalingstelsel en neurologiese simptome. Die verloop van arbeid is bemoeilik deur die skielike geboorte van die skouers
2 (4%), probleme met die verwydering van die skouers - 2 (4%), die ontwikkeling van 'n klinies smal bekken - 2 (4%).
Die plasenta is in 24 gevalle (48%) op sy eie vrygelaat, by 20 (40%) vroue in kraam, is die plasenta met die hand geskei. Die gemiddelde massa van die plasenta was (760,3 ± 180,2) g. Slegs in 2 gevalle (4%) was die oedeem van die plek van die kind. Die lengte van die naelstring het gemiddeld van 30 tot 96 cm gewissel - (65,5 ± 13,0) cm.Twangsnoerverstrengeling is opgemerk by 12 (24%) pasgeborenes.
Die verkrygde resultate dui op die invloed van GDM op die ontwikkeling van gestose en plasentale ontoereikendheid in 84% van die gevalle, selfs met die tydige diagnose en kompensasie van GDM. By die debuut van GDM
In die eerste trimester is die ontwikkeling van fetopatie in 100% van die gevalle opgespoor teen die agtergrond van kompensasie vir koolhidraatmetabolisme.
Dus verhoog hiperglukemie tydens die debuut van GDM, vetsug en patologiese gewigstoename die risiko vir komplikasies en negatiewe swangerskapuitkomste vir beide moeder en fetus, selfs met die tydige diagnose van GDM en kompensasie vir koolhidraatmetabolisme.
1. Tiselko A.V. 7de Internasionale Simposium "Diabetes, hipertensie, metaboliese sindroom en swangerskap", 13-16 Maart 2013, Florence, Italië // Diabetes. 2013. No. 1. S. 106-107.
2. Hod M., Carrapato M. Diabetes en swangerskap Bewysgebaseerde opdatering en riglyne (werkgroep vir diabetes en swangerskap). Praag, 2006.
3. Die Russiese Vereniging van Endokrinoloë. Kliniese aanbevelings. Endokrinologie: 2de uitg. / ed. II de
Dova, G.A. Melnichenko. M .: GEOTAR-Media, 2012.S. 156-157.
4. Jovanovic L., Knopp R. H., Kim H. et al. Verhoogde swangerskapverliese by die hoë en lae uiterste van moederlike glukose tydens vroeë normale en diabetiese swangerskap: bewyse vir 'n beskermende aanpassing in diabetes // Diabetes Care. 2005. V. 5. P. 11131117.
5.Demidova I.Yu., Arbatskaya N.Yu., Melnikova E.P. Werklike probleme met die vergoeding van diabetes tydens swangerskap // Diabetes. 2009. No. 4. Bl. 32-36.
6. Yesayan R.M., Grigoryan O.R., Pekareva E.V. Die rol van kompensasie vir koolhidraatmetabolisme by swanger vroue met tipe 1-diabetes in die ontwikkeling van perinatale komplikasies // Diabetes. 2009. No. 4. Bl. 23-27.
7. Dedov I.I., Krasnopolsky V.I., SukhikhG.T. Namens die werkgroep. Russiese nasionale konsensus "Swangerskapsdiabetes: diagnose, behandeling, postpartum-monitering" // Diabetes. 2012. No. 4. S. 4-10.
8.Andreeva E.V., Dobrokhotova Yu.E., Yushina M.V., Heyder L.A., Boyar E.A., Filatova L.A., Shikhmirzaeva E.Sh. Enkele eienskappe van die funksionele toestand van die skildklier by pasgeborenes van moeders met swangerskapsdiabetes mellitus // Probleme van voortplanting. 2008. No. 5. S. 56-58.
9. Peters-Harmel E., Matur R. Diabetes mellitus diagnose en behandeling / ed. vertaling N.A. Fedorov. M. .: praktyk, 2008.S. 329-369.
10. Cherif A. et al. Preeklampsie verhoog die risiko van hualine membraansiekte by vroeggebore babas: 'n retrospektiewe beheerde studie // J. Gynecol. Obstet. Biol. Reprod. 2008. V. 37 (6). P. 597-601.
11. Gabbe S.G., Graves C. Behandeling van diabetes mellitus wat swangerskap kompliseer // Obstet. Gynecol. 2003. V. 102. P. 857-868.
12. Carrapato M.R., Marcelino F. Die baba van die diabetiese moeder: Die kritieke ontwikkelingsvensters // Vroeë swangerskap. 2001. No. 5. R. 57.
13. Bellver J., Melo M.A., Bosch E. Vetsug en swak voortplantingsuitslag: die potensiële rol van die endometrium // Fertil Steril. 2007. V. 88 P. 446.
14. Chen A., Feresu S.A., Fernandez C. Vetsug by moeders en die risiko van babadood in die Verenigde State. Epidemiologie 2009, 20:74. Dashe J.S., McIntire D.D., Twickler D.M. Effek van vetsug by die moeder op die opsporing van ultraklank van anomale fetusse // Obstet Gynecol. 2009. V. 113 P. 1001.
15. Ordynsky V.F. Kenmerke van veranderinge in die struktuur van die plasenta by swanger vroue met diabetes volgens die resultate van ultraklankstudies // Ultraklank en funksionele diagnostiek. 2005. No. 5. Bl. 21-22.
Ontvang 24 Desember 2013; Goedgekeur vir publikasie op 20 Maart 2014
Bondar Irina Arkadevna - Dr. med. wetenskappe, professor, hoof. Departement Endokrinologie, Novosibirsk State Medical University (Novosibirsk). 8 Bulletin of Siberian Medicine, 2014, Volume 13, No. 2, p. 5-9
Interdissiplinêre basiese navorsing in geneeskunde Malysheva Anna Sergeevna (I) - nagraadse student van die Departement Endokrinologie, Novosibirsk State Medical University (Novosibirsk). En Malysheva Anna Sergeevna, tel. 8-913-740-5541, e-pos: [email protected]
KOMPLIKASIES EN UITKOMSTE VAN PREGNANCY IN GESTATIONAL DIABETES MELLITUS
Bondar I.A., Malysheva A.S.
Novosibirsk State Medical University, Novosibirsk, Russian Federation OPSOMMING
Die doel van die studie was om die komplikasies te ontleed en die uitkomste van swangerskap by vroue met vergoedde swangerskapsdiabetes mellitus te ondersoek.
Ons het die uitkomste en komplikasies van swangerskap by 50 swanger vroue met swangerskapsdiabetes mellitus bestudeer, die gevolge van swangerskapsdiabetes op die fetus.
Die gemiddelde ouderdom van swanger vroue was (33,7 ± 5,7) jaar. Die voorkoms van gestoses en plasentale ontoereikendheid in vergoedde swangerskapsdiabetes mellitus was 84%, polihidramnios - 36%, die fetus fetopatie - 48% van die gevalle. Geboortes in 'n periode het in 96% van die gevalle voorgekom, die frekwensie van fetale misvormings stem ooreen met die bevolkingsgebaseerde aanwysers.
Swangerskapsdiabetes mellitus beïnvloed die ontwikkeling van gestose en fetoplacentale ontoereikendheid, selfs as die kompensasie van koolhidraatmetabolisme na die diagnose van swangerskapsdiabetes mellitus.
SLEUTELWOORDE: swangerskapsdiabetes mellitus, swangerskapuitkomste, gestose, fetus fetopatie.
Bulletin of Siberian Medicine, 2014, vol. 13, no. 2, pp. 5-9
1. Tisel'ko A.V. Diabetes mellitus, 2013, no. 1, pp. 106-107 (in Russies).
2. Hod M., Carrapato M. Diabetes en swangerskap Bewysgebaseerde opdatering en riglyne (werkgroep vir diabetes en swangerskap). Praag, 2006.
3. Dedov I.I., Mel'nichenko G.A. Russiese vereniging van endokrinoloog. Kliniese aanbevelings. Endokrinologie. 2de uitg. Moskou, Geotar-Media Publ., 2012.335 bl.
4. Jovanovic L., Knopp R. H., Kim H. et al. Verhoogde swangerskapverliese by die hoë en lae uiterste van moederlike glukose tydens vroeë normale en diabetiese swangerskap: bewyse vir 'n beskermende aanpassing by diabetes. Diabetes Care, 2005, vol. 5, pp. 11.131.117.
5. Demidova I.Yu., Arbatskaya N.Yu., Mel'nikova E.P. Diabetes mellitus, 2009, no. 4, pp. 32-36 (in Russies).
6. Esayan R.M., Grigorian O.R., Pekareva Ye.V. Diabetes mellitus, 2009, no. 4, pp. 23-27 (in Russies).
7. Dedov I.I., Krasnopol'skiy V.I., Sukhikh G.T. Namens die navorsingsgroep. Diabetes mellitus, 2012, nr. 4, pp. 4-10 (in Russies).
8. Andreyeva Ye.V., Dobrokhotova Yu.Ye., Yushina M.V., Kheyder L.A., Boyar Ye.A., Filatova L.A., Shikhmirzae-
va Ye.Sh. Russiese tydskrif vir menslike voortplanting, 2008, no. 5, pp. 56-58 (in Russies).
9. Piters-Kharmel E., Matur R. Diabetes mellitus: diagnose en behandeling. Moskou, Praktykpublikasie, 2008. 500 bl.
10. Cherif A. et al. Preeklampsie verhoog die risiko van hualine membraansiekte by vroeggebore babas: 'n retrospektiewe beheerde studie. J. Gynecol. Obstet. Biol. Reprod., 2008, vol. 37 (6), pp. 597-601.
11. Gabbe S.G., Graves C. Behandeling van diabetes mellitus wat swangerskap kompliseer. Obstet. Gynecol., 2003, vol. 102, pp. 857-868.
12. Carrapato M.R., Marcelino F. Die baba van die diabetiese moeder: Die kritieke ontwikkelingsvensters. Vroeë swangerskap, 2001, no. 5, pp. 57.
13. Bellver J., Melo M.A., Bosch E. Vetsug en swak voortplantingsuitkoms: die potensiële rol van die endometrium. Fertil Steril., 2007, vol. 88, pp. 446.
14. Chen A., Feresu S.A., Fernandez C. Vetsug by moeders en die risiko van babadood in die Verenigde State. Epidemiologie, 2009, 20:74. Dashe J.S., McIntire D.D., Twickler D.M. Effek van vetsug by die moeder op die opsporing van die ultraklank van anomale fetusse. Obstet Gynecol., 2009, vol. 113, pp. 1001.
15. Ordynskiy V.F. Ultrasoniese en funksionele diagnostiek, 2005, no. 5, pp. 21-22 (in Russies).
Bondar Irina A., Novosibirsk State Medical University, Novosibirsk, Russiese Federasie. Malysheva Anna S. (H), Novosibirsk State Medical University, Novosibirsk, Russiese Federasie.
Oorsake en risikofaktore
Die etiopatogenese van swangerskapsdiabetes tydens swangerskap word nie ten volle verstaan nie. Daar word aanvaar dat die ontwikkeling daarvan te wyte is aan die blokkering van die produksie van 'n voldoende hoeveelheid insulien deur hormone wat verantwoordelik is vir die behoorlike groei en ontwikkeling van die ontwikkelende fetus. Tydens swangerskap vind hormoon-biologiese veranderinge plaas in die vrou van die vrou wat verband hou met die vorming van die plasenta, wat chorioniese gonadotropien, kortikosteroïede, estrogeen, progesteroon en plasenta laktogeen in die bloed van die moeder afskei. Hierdie hormone verminder die sensitiwiteit van perifere weefsel vir endogene insulien. 'N Ontwikkelende metaboliese reaksie op endogene insulien veroorsaak 'n toename in lipolise, terwyl die gebruik van glukose deur insulien-sensitiewe weefsel verminder, wat, as daar risikofaktore is, diabetes kan veroorsaak.
Auto-immuun siektes dra by tot die ontwikkeling van swangerskapsdiabetes, waarin die vernietiging van die pankreas en gevolglik 'n afname in insulienproduksie voorkom. By vroue wie se naasbestaandes aan enige vorm van diabetes ly, word die risiko om swangerskapsdiabetes tydens swangerskap te ontwikkel verdubbel.
Ander risikofaktore sluit in:
- genetiese geneigdheid
- vroeë virusinfeksies
- herhalende candidiasis
- polisistiese eierstoksindroom,
- geboorte, geboorte van 'n groot fetus, geskiedenis van polihidramnios, swangerskapsdiabetes mellitus in vorige swangerskappe,
- hoë bloeddruk
- oorgewig
- slegte gewoontes
- liggaamlike of geestelike spanning
- ongebalanseerde dieet (veral die gebruik van 'n groot aantal koolhidrate wat vinnig verteer word).
Om die ontwikkeling van swangerskapsdiabetes mellitus te voorkom, word aanbeveel: 'n gebalanseerde dieet, verwerping van slegte gewoontes, voldoende fisieke aktiwiteit.
Vorms van die siekte
Diabetes mellitus by swanger vroue word verdeel in voorgeboortelike diabetes, waarin koolhidraatmetabolisme-afwykings by 'n vrou voor swangerskap voorkom, en in werklikheid swangerskap, waarin die siekte eers manifesteer tydens swangerskap.
Swangerskapsdiabetes mellitus word verdeel in vergoeding deur dieetterapie en vergoed deur insulienterapie in kombinasie met dieet. Afhangend van die kompensasiegraad van die patologie, word gekompenseerde en gedekompenseerde gestasie-diabetes mellitus onderskei.
Simptome van swangerskapsdiabetes
Swangerskapsdiabetes is golwend, en die simptome daarvan hang onder andere van die duur van die swangerskap af. In sommige gevalle het die siekte geen duidelike kliniese manifestasies nie en word dit slegs tydens laboratoriumdiagnostiek opgespoor, wat uitgevoer word as deel van die monitering van swangerskap.
Die belangrikste simptoom van swangerskapsdiabetes tydens swangerskap is 'n toename in die konsentrasie van glukose in die bloed van 'n swanger vrou (gewoonlik gediagnoseer na die 20ste week), in die afwesigheid van 'n aanduiding van suikersiekte by 'n vrou voor swangerskap. Ander manifestasies van swangerskapsdiabetes sluit oormatige gewigstoename, gereelde en oorvloedige urinering, jeuk in die vel, insluitend jeuk in die eksterne geslagsarea, droë mond, konstante dors, verminderde eetlus, swakheid en moegheid.
Diagnose
As deel van die diagnose van diabetes by swanger vroue, versamel hulle klagtes en anamnese en let veral op die teenwoordigheid van diabetes in die familiegeskiedenis.
Die belangrikste metodes is bloedtoetse vir glukose en glikosileerde hemoglobien, sowel as 'n algemene urinetoets met die bepaling van glukose en ketoonliggame. Met die glukosetoleransietoets kan u in die vroeë stadiums van die ontwikkeling siektetoestande van koolhidraatmetabolisme opspoor. Tipies word 'n standaard glukosetoleransietoets uitgevoer deur 75-100 g glukose mondeling te neem en dan bloedglukose te meet. As die pasiënt hiperglykemie het, is die toets teenaangedui.
Die etiopatogenese van swangerskapsdiabetes tydens swangerskap word nie ten volle verstaan nie.
Behandeling vir swangerskapsdiabetes tydens swangerskap word gewoonlik op buitepasiëntbasis gedoen. Dit is daagliks nodig om die vlak van glukose in die bloed te beheer. Die meting van hierdie aanwyser word eers op 'n leë maag uitgevoer, en daarna 'n uur na elke maaltyd.
In die eerste plek word aanbeveel dat die pasiënt die dieet hersien. Daarbenewens word matige fisieke aktiwiteit aanbeveel wat oormatige gewigstoename kan voorkom en die liggaam in goeie vorm kan hou. Boonop verbruik spiere wat nie van insulien afhanklik is nie glukose, wat help om glukemie te verminder. Fisieke aktiwiteit kan oefeninge insluit vir swanger vroue, swem, stap. In hierdie geval moet skielike bewegings, sowel as oefeninge wat gerig is op die werking van die spiere van die anterior buikwand, vermy word. Die lasvlak word gekies deur die dokter wat die swangerskap lei, of deur 'n spesialis in oefenterapie.
Swangerskapsbehandeling kan, indien nodig, kruie medisyne insluit (vlasaad, beeswortel, bloubessieblare, ens.), Hepatopoietiese en angiobeskermende middels.
In die afwesigheid van 'n positiewe effek van die dieet, in kombinasie met 'n stel oefeninge met fisioterapie, word insulieninspuitings aangedui. Ander hipoglykemiese middels vir swangerskapsdiabetes word teenaangedui as gevolg van moontlike teratogene effekte.
Die bevallingstydperk word bepaal met inagneming van die erns van die siekte, die toestand van die fetus en die teenwoordigheid van verloskundige komplikasies. Die optimale periode is die 38ste week van swangerskap, aangesien die fetale longe reeds volwasse is en daar geen risiko bestaan om asemhalingsversteurings te ontwikkel nie.
By ernstige swangerskapsdiabetes en / of die ontwikkeling van komplikasies word vroeë bevalling aanbeveel, waarvan die optimale periode die 37ste week van swangerskap is.
Met die normale grootte van die vroulike bekken, die klein grootte van die fetus en die voorkoms van die kop, word bevalling deur die geboortekanaal aanbeveel. Bevalling per keisersnee word gewoonlik uitgevoer in geval van komplikasies, sowel as by groot groottes van die fetus.
Die siekte is gevaarlik vir die fetus om hiperinsulinemie te ontwikkel, wat op sy beurt weer tot respiratoriese funksie kan lei.
Dieet vir swangerskapsdiabetes tydens swangerskap
Dieet vir swangerskapsdiabetes tydens swangerskap is hoofsaaklik daarop gemik om die bloedglukosevlakke te verlaag. 'N Dieet wat 40-45% koolhidrate en 20-25% vet bevat, word aanbeveel. Die hoeveelheid proteïenvoedsel word bereken op grond van die verhouding van 2 g proteïen per 1 kg gewig. Styselgroente, suikergoed, vetterige en gebraaide voedsel, lewer, heuning, eiers, kitskos, mayonnaise en ander industriële souse word uitgesluit van die dieet. Vrugte en bessies moet in matigheid verteer word, en verkies nie baie soet nie (aarbeie, kruisbessies, groen appels, kersies, bosbessies). Dit word aanbeveel om lae-vet vleis, vis en kaas, graan, pasta van harde variëteite, kool, sampioene, courgette, paprika, peulgewasse, setperke in die dieet in te sluit. Pasiënte met swangerskapsdiabetes mellitus tydens swangerskap moet verseker dat die inname van voldoende vitamiene en minerale benodig word vir die ontwikkeling van die fetus.
Kos moet fraksioneel wees (6-8 maaltye per dag in klein porsies). Voorkeur moet gegee word aan gekookte, gebakte en gestoomde geregte, sowel as vars groenteslaai. Daarbenewens word aanbeveel dat u ten minste 1,5 liter vloeistof per dag gebruik.
Dit word aanbeveel dat 'n pasiënt met swangerskapsdiabetes na swangerskap 'n dieet volg en die bloedglukosevlakke monitor om die risiko van tipe 2-diabetes te verminder. Aanduidings van koolhidraatmetabolisme word normaalweg genormaliseer gedurende die eerste maand na geboorte.
Moontlike komplikasies en gevolge
Swangerskapsdiabetes mellitus verhoog die risiko van komplikasies en 'n negatiewe uitkoms vir beide die swanger en die fetus. Die siekte is gevaarlik vir die fetus om hiperinsulinemie te ontwikkel, wat op sy beurt weer tot respiratoriese funksie kan lei. Die patologiese proses kan ook die oorsaak word van diabetiese fetopatie, gemanifesteer deur makrosomie, wat 'n keisersnit noodsaak. Daarbenewens verhoog swangerskapsdiabetes mellitus die risiko van doodgeboorte of dood van die pasgeborene in die vroeë neonatale periode.
By pasiënte met swangerskapsdiabetes tydens swangerskap, is aansteeklike siektes van die urogenitale kanaal, preeklampsie, eklampsie, voortydige afskeiding van vrekteswater, premature geboorte, postpartum bloeding en ander komplikasies tydens swangerskap meer gereeld.
Met 'n tydige diagnose en voldoende terapie, is die voorspelling vir swangerskapsdiabetes gunstig vir beide 'n swanger vrou en 'n ongebore baba.
Voorkoming
Om die ontwikkeling van swangerskapsdiabetes mellitus te voorkom, word dit aanbeveel:
- die toestand van 'n vrou tydens swangerskap te monitor,
- regstelling van oorgewig,
- goeie voeding
- slegte gewoontes opgee,
- voldoende fisieke aktiwiteit.
Die belangrikste simptome van swanger diabetes

Die belangrikste teken van HD is hoë bloedsuiker. Die siekte self het 'n onuitgesproke verloop.
'N Vrou kan dors, vinnig moeg voel. Die eetlus sal verbeter, maar terselfdertyd sal dit gewig verloor.
Dit is onwaarskynlik dat 'n vrou aan sulke simptome let, omdat sy glo dat dit die effek van swangerskap is. En tevergeefs. Enige manifestasie van ongemak moet die verwagtende moeder waarsku en sy moet die dokter daaroor inlig.
Simptome van die latente vorm van die siekte
As die siekte vorder, is die volgende simptome moontlik:

- konstante droë mond (ondanks die feit dat baie vloeistof gedrink word),
- gereelde urinering,
- meer en meer wil ek ontspan
- visie word erger
- eetlus groei, en daarmee saam kilogram gewig.
As dit dors en 'n goeie eetlus is, is dit moeilik om die tekens van suikersiekte te onderskei, want by 'n gesonde vrou, terwyl hulle op 'n kind wag, word hierdie begeertes al hoe sterker. Daarom rig die dokter die verwagtende moeder na 'n addisionele studie om die diagnose op te klaar.
Swangerskap behandeling
In die oorgrote meerderheid van die gevalle (tot 70%) word die siekte volgens dieet aangepas. 'N Swanger vrou moet ook glukemie onafhanklik kan beheer.
Dieetterapie vir HD is gebaseer op die volgende beginsels:

- die daaglikse dieet word so beplan dat dit 40% proteïen, 40% vet en 20% koolhidrate bevat,
- leer om fraksioneel te eet: 5-7 keer per dag met 'n interval van 3 uur,
- met oortollige gewig, moet die kalorie-inhoud ook bereken word: nie meer as 25 kcal per kg gewig nie. As 'n vrou nie ekstra pond het nie - 35 kcal per kg. Verminder die kalorie-inhoud van voedsel moet versigtig en glad wees, sonder ernstige maatreëls,
- lekkers, sowel as neute en sade, word heeltemal uitgesluit van die dieet. En as jy regtig lekkers wil eet, vervang dit dan met vrugte,
- moet nie gevriesdroogde kos (noedels, pap, kapokaartappels) eet nie,
- gee voorkeur aan gekookte en stoomgeregte,
- drink meer - 7-8 glase vloeistof per dag,
- neem vitamienkomplekse saam met u dokter, aangesien hierdie middels glukose bevat,
- probeer om die hoeveelheid vet in voedsel te verminder, en verminder proteïene tot 1,5 g per kg. Verryk u dieet met groente.
Onthou dat u nie 'n verwagtende moeder kategorie kan honger ly nie, want suiker groei uit 'n gebrek aan voedsel.
As die dieet nie die verwagte resultaat gelewer het nie, en die glukosevlak hoog gehou word, of die pasiënt 'n swak urinetoets met normale suiker het, word insulienterapie voorgeskryf.

Dosis en moontlike daaropvolgende aanpassing word slegs deur die dokter bepaal op grond van die gewig van die swanger vrou en swangerskap ouderdom.
Inspuitings kan onafhanklik gedoen word, opgelei deur 'n endokrinoloog. Gewoonlik word die dosis in twee dosisse verdeel: soggens (voor ontbyt) en in die aand (tot die laaste maaltyd).
Insulienterapie kan op geen manier die dieet kanselleer nie, dit duur voort gedurende die hele swangerskapduur.
Postpartum waarneming
Swangerskapsdiabetes het een kenmerk: dit verdwyn nie eers na bevalling nie.
As 'n swanger vrou HD gehad het, neem die waarskynlikheid daarvan dat sy vir haar gewone diabetes opdoen, met vyf keer toe.
Dit is 'n baie groot risiko. Daarom word 'n vrou konstant waargeneem na die bevalling. Sy moet dus na 1,5 maande noodwendig die metabolisme van koolhidrate nagaan.
As die resultaat positief is, word elke drie jaar verdere monitering gedoen. Maar as 'n oortreding van glukosetoleransie waargeneem word, word 'n spesiale dieet ontwikkel, en die waarneming neem toe tot 1 keer per jaar.
In hierdie geval moet alle daaropvolgende swangerskappe beplan word, omdat diabetes (gewoonlik 2 soorte) 'n paar jaar na die geboorte kan ontwikkel. Fisieke aktiwiteit moet verhoog word.
Pasgeborenes by moeders met HD word outomaties aan die risikogroep vir babassterftes toegewys en word deurlopend onder mediese toesig gehou.