Die meganismes van nefropatie in diabetes mellitus, die diagnose en behandeling daarvan

Diabetiese nefropatie - spesifieke patologiese veranderinge in die niervate wat by beide tipes diabetes mellitus voorkom en lei tot glomerulosklerose, 'n afname in die filtrasiefunksie van die niere en die ontwikkeling van chroniese nierversaking (CRF). Diabetiese nefropatie word klinies geopenbaar deur mikroalbuminurie en proteïnurie, arteriële hipertensie, nefrotiese sindroom, tekens van uremie en chroniese nierversaking. Die diagnose van diabetiese nefropatie is gebaseer op die bepaling van die vlak van albumien in die urine, die opruiming van endogene kreatinien, die proteïen- en lipiedspektrum van die bloed, data van ultraklank van die niere, ultraklank van die niervate. By die behandeling van diabetiese nefropatie word dieet, korreksie van koolhidrate, proteïene, vetmetabolisme, die neem van ACE- en ARA-remmers, ontgiftingsterapie en, indien nodig, hemodialise, nieroorplanting aangedui.
Algemene inligting
Diabetiese nefropatie is 'n laat komplikasie van tipe 1 en tipe 2-diabetes en een van die hoofoorsake van dood by pasiënte met hierdie siekte. Skade aan groot en klein bloedvate wat ontwikkel tydens diabetes (diabetiese makroangiopatie en mikroangiopatie) dra by tot die nederlaag van alle organe en stelsels, veral die niere, oë en senuweestelsel.
Diabetiese nefropatie word waargeneem by 10-20% van pasiënte met diabetes mellitus, en meer gereeld bemoeilik nefropatie die verloop van 'n insulienafhanklike soort siekte. Diabetiese nefropatie word meer gereeld by manlike pasiënte en by mense met tipe 1-diabetes mellitus waargeneem wat tydens puberteit ontwikkel het. Die hoogtepunt in die ontwikkeling van diabetiese nefropatie (stadium CRF) word waargeneem met 'n duur van diabetes van 15-20 jaar.

Oorsake van diabetiese nefropatie
Diabetiese nefropatie word veroorsaak deur patologiese veranderinge in die niervate en glomeruli van kapillêre lusse (glomeruli) wat 'n filtreringsfunksie verrig. Ondanks die verskillende teorieë oor die patogenese van diabetiese nefropatie wat in die endokrinologie oorweeg word, is hiperglikemie die belangrikste faktor en die beginpunt daarvoor. Diabetiese nefropatie kom voor as gevolg van langdurige onvoldoende kompensasie van koolhidraatmetabolisme-afwykings.
Volgens die metaboliese teorie van diabetiese nefropatie, lei konstante hiperglykemie geleidelik tot veranderinge in biochemiese prosesse: nie-ensiematiese glikosilering van proteïenmolekules van die renale glomeruli en 'n afname in hul funksionele aktiwiteit, ontwrigting van water-elektroliet homeostase, metabolisme van vetsure, verminderde suurstoftransport, aktivering van die polioglukose effek glukose nierweefsel, verhoogde renale vaskulêre deurlaatbaarheid.
Hemodinamiese teorie in die ontwikkeling van diabetiese nefropatie speel die hoofrol in arteriële hipertensie en verswakte intrarenale bloedvloei: 'n wanbalans in die toon van die bringende en draende arterioles en toename in bloeddruk in die glomeruli. Langtermyn hipertensie lei tot strukturele veranderinge in die glomeruli: eerstens, hiperfiltrasie met versnelde primêre urienvorming en die vrystelling van proteïene, en daarna die vervanging van die renale glomerulêre weefsel met bindweefsel (glomerulosclerose) met volledige glomerulêre okklusie, 'n afname in hul filtrasievermoë en die ontwikkeling van chroniese nierversaking.
Die genetiese teorie is gebaseer op die teenwoordigheid van 'n pasiënt met diabetiese nefropatie, geneties bepaalde predisponerende faktore, gemanifesteer in metaboliese en hemodinamiese afwykings. In die patogenese van diabetiese nefropatie neem al drie ontwikkelingsmeganismes deel en is dit 'n noue interaksie met mekaar.
Risikofaktore vir diabetiese nefropatie is arteriële hipertensie, langdurige onbeheerde hiperglykemie, urienweginfeksies, verswakte vetmetabolisme en oorgewig, manlike geslag, rook, en die gebruik van nefrotoksiese middels.
Simptome van diabetiese nefropatie
Diabetiese nefropatie is 'n siekte wat stadig ontwikkel, die kliniese beeld daarvan hang af van die stadium van patologiese veranderinge. In die ontwikkeling van diabetiese nefropatie word die stadiums van mikroalbuminurie, proteïnurie en die terminale stadium van chroniese nierversaking onderskei.
Diabetiese nefropatie is vir 'n lang tyd asimptomaties, sonder enige eksterne manifestasies. In die beginfase van diabetiese nefropatie word 'n toename in die grootte van die glomeruli van die niere (hiperfunksionele hipertrofie), 'n toename in renale bloedvloei en 'n toename in glomerulêre filtrasietempo (GFR) opgemerk. 'N Paar jaar na die debuut van diabetes word die aanvanklike strukturele veranderinge in die glomerulêre apparaat van die niere waargeneem. 'N Groot volume glomerulêre filtrasie bly; die uitskeiding van albumien in die urine oorskry nie die normale waardes nie (
Begin diabetiese nefropatie ontwikkel meer as 5 jaar na die aanvang van die patologie en word gemanifesteer deur konstante mikroalbuminurie (> 30-300 mg / dag of 20-200 mg / ml in die oggend urine). 'N Periodieke toename in bloeddruk kan opgemerk word, veral tydens fisieke inspanning. Verswakking van pasiënte met diabetiese nefropatie word slegs in die laat stadiums van die siekte waargeneem.
Klinies uitgedrukte diabetiese nefropatie ontwikkel na 15-20 jaar met tipe 1 diabetes mellitus en word gekenmerk deur aanhoudende proteïnurie (proteïenvlak in die urine -> 300 mg / dag), wat die onomkeerbaarheid van die letsel aandui. Renale bloedvloei en GFR word verminder, arteriële hipertensie word konstant en moeilik om reg te stel. Nefrotiese sindroom ontwikkel, gemanifesteer deur hipoalbuminemie, hipercholesterolemie, perifere en holte oedeem. Bloedkreatinien- en bloedureumvlakke is normaal of effens verhoog.
In die eindfase van diabetiese nefropatie is daar 'n skerp afname in die filtrasie- en konsentrasiefunksies van die niere: massiewe proteïnurie, lae GFR, 'n beduidende toename in ureum en kreatinien in die bloed, die ontwikkeling van bloedarmoede, ernstige oedeem. Op hierdie stadium kan hiperglykemie, glukosurie, uitskeiding van endogene insulien deur die urien en die behoefte aan eksogene insulien aansienlik verminder word. Nefrotiese sindroom vorder, bloeddruk bereik hoë waardes, dyspeptiese sindroom, uremie en chroniese nierversaking ontwikkel met tekens van selfvergiftiging van die liggaam deur metaboliese produkte en skade aan verskillende organe en stelsels.
Diagnose van diabetiese nefropatie
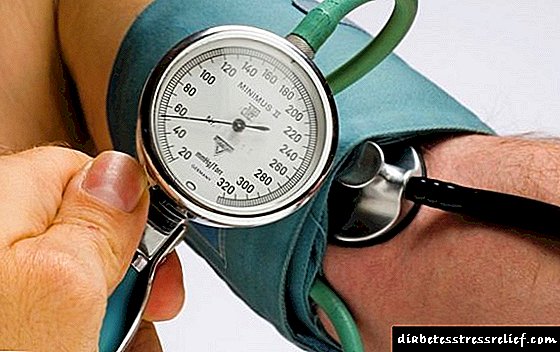
Vroeë diagnose van diabetiese nefropatie is 'n kritieke taak. Om 'n diagnose van diabetiese nefropatie te bepaal, word 'n biochemiese en algemene bloedtoets, 'n biochemiese en algemene urienanalise, 'n Rehberg-toets, 'n Zimnitsky-toets en ultraklank van die niervate uitgevoer.
Die belangrikste merkers van die vroeë stadiums van diabetiese nefropatie is mikroalbuminurie en glomerulêre filtrasietempo. Met die jaarlikse sifting van pasiënte met diabetes mellitus, word die daaglikse uitskeiding van albumien in die urine of die albumien / kreatinienverhouding in die oggendgedeelte ondersoek.
Die oorgang van diabetiese nefropatie na die stadium van proteïnurie word bepaal deur die teenwoordigheid van proteïene in die algemene ontleding van urine of uitskeiding van albumien met urine bo 300 mg / dag. Daar is 'n toename in bloeddruk, tekens van nefrotiese sindroom. Die laat stadium van diabetiese nefropatie is nie moeilik om te diagnoseer nie: tot massiewe proteïnurie en 'n afname in GFR (minder as 30 - 15 ml / min), 'n toename in bloedkreatinien- en ureumvlakke (azotemie), bloedarmoede, asidose, hipokalsemie, hiperfosfatemia, hiperlipidemie, en gesigswelling word bygevoeg. en die hele liggaam.
Dit is belangrik om die diagnose van diabetiese nefropatie met ander niersiektes te doen: chroniese piëlonefritis, tuberkulose, akute en chroniese glomerulonefritis. Vir hierdie doel kan bakteriologiese ondersoeke gedoen word na urine vir mikroflora, ultraklank van die niere, uitskeidingsurografie.In sommige gevalle (met vroeg ontwikkelde en vinnig toenemende proteïnurie, skielike ontwikkeling van nefrotiese sindroom, aanhoudende hematurie), word 'n fyn naald-aspirasiebiopsie van die nier uitgevoer om die diagnose duidelik te maak.
Diabetiese nefropatie behandeling
Die hoofdoel van die behandeling van diabetiese nefropatie is om die verdere vordering van die siekte tot chroniese nierversaking te voorkom en te vertraag, om die risiko van kardiovaskulêre komplikasies te verminder (IHD, miokardiale infarksie, beroerte). 'N Algemene beheer van bloedsuiker, bloeddruk, kompensasie vir afwykings van minerale, koolhidraat-, proteïen- en lipiedmetabolisme is algemeen by die behandeling van verskillende stadiums van diabetiese nefropatie.
Die eerste keusemiddels in die behandeling van diabetiese nefropatie is angiotensien-omskakelende ensiem (ACE) remmers: enalapril, ramipril, trandolapril en angiotensien reseptor antagoniste (ARA): irbesartan, valsartan, losartan, normalisering van sistemiese en intraokulêre dyspepsie. Geneesmiddels word voorgeskryf, selfs met normale bloeddruk in dosisse wat nie lei tot die ontwikkeling van hipotensie nie.
Begin met die fase van mikroalbuminurie, word 'n soutvrye, soutvrye dieet aangedui: die inname van dierlike proteïene, kalium, fosfor en sout beperk. Om die risiko van kardiovaskulêre siektes te verminder, is korreksie van dyslipidemie as gevolg van 'n vetarm dieet en die neem van medisyne wat die bloedlipiedspektrum normaliseer (L-arginine, foliensuur, statiene) nodig.
In die terminale stadium van diabetiese nefropatie, ontgiftingsterapie, regstelling van diabetes mellitus-behandeling, die gebruik van sorbente, anti-azotemiese middels, normalisering van die hemoglobienvlak en voorkoming van osteodystrofie. Met 'n skerp agteruitgang in die nierfunksie, ontstaan die vraag na die uitvoering van hemodialise, deurlopende peritoneale dialise of chirurgiese behandeling deur 'n skenker nieroorplanting.
Voorspelling en voorkoming van diabetiese nefropatie
Mikroalbuminurie met betyds toepaslike behandeling is die enigste omkeerbare stadium van diabetiese nefropatie. In die stadium van proteïnurie is dit moontlik om die vordering van die siekte na CRF te voorkom, terwyl die bereiking van die terminale stadium van diabetiese nefropatie lei tot 'n toestand wat nie met die lewe versoenbaar is nie.
Tans is diabetiese nefropatie en CRF wat daaruit ontwikkel, die belangrikste aanduidings vir vervangingsterapie - hemodialise of nieroorplanting. CRF as gevolg van diabetiese nefropatie veroorsaak 15% van alle sterftes onder pasiënte met tipe 1-diabetes jonger as 50 jaar.
Die voorkoming van diabetiese nefropatie bestaan uit die sistematiese waarneming van pasiënte met diabetes mellitus deur 'n endokrinoloog-diabetoloog, tydige regstelling van terapie, konstante selfmonitering van die glukemievlakke, die nakoming van die aanbevole geneesheer se aanbevelings.
Stadium diabetiese nefropatie. Toetse en diagnostiek
Dokters het op verskillende tye verskillende klassifikasies van nefropatie gebruik. In verouderde wetenskaplike artikels en handleidings, is melding daarvan steeds gebly; hulle was baie veralgemeen en het slegs drie klasse ingesluit. Moderne nefrololoë gebruik in hul daaglikse praktyk die nuutste klassifikasie gebaseer op die glomerulêre filtrasietempo. Klassifikasie volgens stadiums bevat die volgende items:
- Fase I - die gesonde strukturele eenhede van die nier neem die rol van dooie nefrone aan, waardeur hul hipertrofie voorkom. Teen hierdie agtergrond neem die bloeddruk in die kapillêres van die glomeruli toe en neem die filterintensiteit toe,
- Fase II - in patofisiologie word dit 'n stom of subkliniese fase genoem. Dit is 'n tyd van intense morfologiese veranderinge in nierweefsel. Die keldermembraan van die nefrone, waardeur die bloed eintlik gefiltreer word, verdik aansienlik. Daar is geen kliniese manifestasies nie.Slegs in urine kan 'n effense oormaat albumien soms aangeteken word. In die reël duur ongeveer 5-10 jaar voordat ernstige albuminurie,
- Fase III word ook die stadium van mikroalbuminurie genoem, en meer as die helfte van die pasiënte het 'n kortstondige karakter. So 'n verloop van nefropatie kan 10-15 jaar duur,
- Fase IV word die stadium van ernstige nefropatie genoem, waarin reeds makroalbuminurie waargeneem word. Die patogenese van die siekte word op hierdie stadium gekenmerk deur 'n geleidelike afname in die filtrasietempo by nefrone. Teen hierdie agtergrond kan die meeste diabetici ernstige arteriële hipertensie manifesteer,
- Stadium V is terminaal. Diabetiese nefropatie word uitgespreek, waarvan die simptome dui op ernstige uremie. Die niere kan nie die uitskeiding van stikstof uit die liggaam en ander metaboliese produkte hanteer nie. Filtrasietempo word skerp verlaag. Pasiënte met nefropatie van hierdie stadium benodig dringend noodhododialise en die vinnigste moontlike nieroorplanting van die skenker.
Enige volwassene, adolessent of kind wat gediagnoseer is met tipe 1 of tipe 2-diabetes, moet gereeld 'n kliniese, biochemiese bloedtoets en urinalise onderneem. Hierdie aanwysers kenmerk die werking van die niere en laat abnormaliteite toe dat die nefropatie-behandeling op die vroegste stadium begin word. Slegs dit kan help om die aanvang van simptome van die siekte te vertraag en die pasiënt in staat stel om volledig sonder dialise te leef.
Diagnose van die patologie sluit ondersoek en 'n gedetailleerde versameling van klagtes in. Inligting oor die pasiënt se agtergrondsiektes is ook baie belangrik vir die dokter. As hy haar ken, sal hy / sy differensiële diagnose met ander patologieë van die niere korrek kan doen, veral met chroniese piëlonefritis, glomerulonephritis en tuberkulose van die urinêre stelsel. 'N Informatiewe diagnostiese metode is ultraklank van die niere met dopplerografie van die niervate. Dit stel u in staat om die struktuur, grootte van die orgaan en sekondêre veranderinge in sy bloedtoevoer te evalueer. In ernstige gevalle gebruik spesialiste 'n biopsie en 'n studie van 'n weefselmonster onder 'n mikroskoop met die presiese bepaling van die persentasie gesonde nefrone tot beskadigde.

Let op! Nephropathy in diabetes word gekenmerk deur 'n reeks diagnostiese tekens, wat arteriële hipertensie, proteïnurie en 'n afname in GFR insluit.
Om die dokter korrek te diagnoseer, moet die pasiënt volgens die ICD-kode 'n stel laboratoriumtoetse ondergaan indien daar vermoed word dat nepropatie in geval van diabetes mellitus voorkom. Behandeling, naamlik die doeltreffendheid daarvan, word ook beoordeel aan die hand van die resultate van urine- en bloedtoetse. Die lys verpligte ontledings sluit in:
- algemene en daaglikse urinetoetse om albuminuria te assesseer,
- urinêre sediment op voedingsmedia te saai om patogene aansteeklike middels te identifiseer,
- berekening van glomerulêre filtrasietempo,
- serumbiochemie vir die bepaling van ureum, residuele stikstof en kreatinien.

Dieet vir nierkomplikasies van diabetes
In die beginfase van patologie kan slegs 'n verandering in die gewone dieet die progressie van nefropatie beduidend vertraag en die intensiteit van die kliniese manifestasies daarvan verminder. In die eerste plek is dit nodig om die soutinname tot 3 gram per dag te beperk. Dit geld nie net suiwer sout nie, maar ook vir die produkte waarvan dit ingesluit is. Dit sluit in allerhande industriële souse, blikkieskos, wors, piekels.
Nefroloë en uroloë beveel ook 'n dieet met 'n lae proteïen aan. Dit is nodig om minder vleis te eet, terwyl dit beter is om voedingspesies voorkeur te gee: kalkoen, konynvleis. Daarbenewens beperk alle diabete hul inname van koolhidrate, voedsel met suiker en vette skerp.Die dieet is redelik streng, maar voedingkundiges kan help om 'n gevarieerde en gebalanseerde daaglikse spyskaart te skep met behulp van aromatiese speserye en kruie.

Hoe nierprobleme die versorging van diabetes beïnvloed
As 'n pasiënt met diabetes aanvullend gediagnoseer word met nefropatie, ondergaan die behandelingsregime gewoonlik sekere veranderinge. Dosisse van baie geneesmiddels moet verminder word of selfs heeltemal gekanselleer word weens moontlike nefrotoksisiteit. Die aantal eenhede wat toegedien word, moet verminder word, aangesien beskadigde niere dit baie stadiger verwyder, en dit langer in die bloed bly. As die verkeerde dosis Metformin vir nefropatie voorgeskryf word, kan 'n ernstige komplikasie genaamd melksuur acidose voorkom en behandeling in die intensiewe sorgeenheid benodig.
Hemodialise en peritoneale dialise
Ekstrakorporale metodes word deur 'n konsultasie van spesialiste voorgeskryf. Dien dit toe op die laaste stadium om die kalium, stikstof en ureum uit die bloed te ontgift, verwyder. Die kriterium vir hierdie prosedures is 'n kreatinienvlak van meer as 500 μmol.
Voor hemodialise word 'n spesiale intraveneuse kateter geïnstalleer, wat gekoppel is aan 'n spesiale apparaat wat bloed inneem, dan skoonmaak en onmiddellik na die vaatbed van die pasiënt terugkeer. Hierdie prosedure moet 'n paar keer per week uitgevoer word en slegs in 'n kliniese omgewing, aangesien dit die risiko is vir aansteeklike komplikasies en hipotensie.
'N Kenmerk van peritoneale dialise is dat die peritoneum die filterfunksie verrig, sodat 'n kateter in die buikholte geplaas word. Dan word vloeistof in die drup ingespuit, wat dan onafhanklik deur die buise vloei. Hierdeur word oortollige giftige stowwe verwyder.

Om die ontwikkeling van CKD te voorkom, om die prognose te verbeter en 'n redelike hoë lewensgehalte te handhaaf, is dit nodig om gereeld 'n uitgebreide ondersoek te ondergaan, glukose-indikatore daagliks te monitor en die ondersteunende geneesmiddelterapie te neem wat deur die behandelende dokter voorgeskryf is.
Wat is diabetiese nefropatie
Een van die gevaarlike komplikasies van diabetes is nefropatie, wat 'n skending of volledige verlies van nierfunksie is. Die patogenese van die siekte word deur verskillende faktore bepaal:
- Hyperglykemie - daar is 'n skending van die struktuur en funksies van proteïene in die niermembrane, en aktivering van vrye radikale het 'n sitotoksiese effek.
- Hiperlipidemie - soortgelyk aan aterosklerose, vind gedenkplaatvorming in die niervate voor, wat kan lei tot verstopping.
- Intraperitoneale hipertensie - gemanifesteer deur hiperfiltrasie, dan is daar 'n afname in die skoonmaakfunksie van die niere, die verhouding van bindweefsel neem toe.
Nephropathy van diabetiese oorsprong in die pasiënt se mediese geskiedenis word aangedui as chroniese niersiekte met 'n aanduiding van die stadium. Volgens ICD-10 het die siekte die volgende kodes:
- met 'n insulienafhanklike vorm van diabetes wat deur nieraandoenings gekompliseerd is - E 10.2,
- met nierversaking en insulienafhanklikheid - E 11.2,
- as daar by diabetes nie voldoende voeding is nie, aangetaste niere - E 12.2,
- met nefropatiese afwykings op die agtergrond van die gespesifiseerde vorm van die siekte - E 13.2,
- met 'n ongespesifiseerde vorm van diabetes met nierskade - E 14.2.

Die kliniese manifestasies van die siekte hang af van die stadium van die siekte. Op die eerste stadium kom daar nie-spesifieke simptome voor:
- verminderde prestasie, verhoogde moegheid,
- die voorkoms van algemene swakheid,
- swak oefening toleransie,
- af en toe duiseligheid, hoofpyn,
- die voorkoms van 'n sensasie van 'n ou kop.
Namate die Kimmelstil Wilson-sindroom vorder, brei die manifestasies uit. Die volgende kliniese tekens van die siekte word waargeneem:
- die voorkoms van swelling in die oggend,
- gereelde en pynlike urinering,
- dowwe pyn in die lumbale streek,
- konstante dors
- hoë bloeddruk
- krampe in die kuitspiere, pyn, patologiese frakture,
- naarheid en verlies van eetlus.
Hoë plasmaglukose is die belangrikste oorsaak van die ontwikkeling van diabetiese nefropatie. Afsettings van die stof op die vaskulêre wand veroorsaak patologiese veranderinge:
- Plaaslike edeem en strukturele hermodellering van bloedvate wat voortspruit uit die vorming van glukose metabolisme produkte in die nier, wat ophoop in die binneste lae van bloedvate.
- Glomerulêre hipertensie is 'n voortdurende toename in druk in die nefrone.
- Versteurings van die funksies van podosiete, wat filterprosesse in die nierliggame bied.
- Aktivering van die renien-angiotensienstelsel wat ontwerp is om die bloeddruk te verhoog.
- Diabetiese neuropatie - die aangetaste vate van die perifere senuweestelsel word getransformeer in littekenweefsel, dus is daar nierfunksie.
Dit is belangrik vir pasiënte met diabetes om voortdurend hul gesondheid te monitor. Daar is verskillende risikofaktore wat lei tot die vorming van nefropatie:
- onvoldoende beheer van glukemiese vlak,
- rook (maksimum risiko kom voor as u meer as 30 sigarette per dag inneem),
- vroeë ontwikkeling van diabetes-insulienafhanklike tipe,
- stabiele toename in bloeddruk,
- die teenwoordigheid van verswarende faktore in die familiegeskiedenis,
- hipercholesterolemie,
- anemie.

Epidemiologie van diabetiese nefropatie
Die voorkoms van patologie word by 10-20 gevalle gehou vir elke miljoen mense wat gebore word. Die verhouding tussen mans en vroue ten gunste van eersgenoemde is 2 tot 1. Tipe 1-diabetes mellitus of insulienafhanklike diabetes word in 30% van die gevalle van diabetiese nefropatie waargeneem. Tipe 2-diabetes mellitus - in 20%. Verskeie etniese groepe, soos die Indiane van Amerika en die bevolking van Afrika, is waarskynlik waarskynlik weens genetiese redes.
Fase 1 - Preklinies
In werklikheid, as u na die besonderhede gaan, kan u dit vind poliurie (uitskeiding van 'n groot hoeveelheid urine), sporadiese teenwoordigheid van suiker in die urine en 'n toename in glomerulêre filtraat. Die duur van hierdie stadium van die siekte hang af of u die vlak van suiker in die bloed kan beheer: hoe beter die beheer, hoe langer sal die 1 stadium wees.
Stadium 4 - nefropatie
Dit word gekenmerk deur die volgende simptome:
- Makroalbuminurie met waardes groter as 200 mcg per minuut.
- Arteriële hipertensie.
- Progressiewe agteruitgang in nierfunksie met 'n toename in kreatinien.
- 'N Geleidelike afname in glomerulêre filtrasie in niere, waarvan die waarde daal van 130 ml per minuut tot 30-10 ml / min.
Fase 5 - uremie
Die terminale stadium van die siekte. Nierfunksie is hopeloos beskadig.. Glomerulêre filtrasietempo's onder 20 ml / min, stikstofbevattende verbindings versamel in die bloed. Op hierdie stadium is dialise of orgaanoorplanting nodig.
Afhangend van die vorm van diabetes, kan die siekte ietwat uitstekend ontwikkel, naamlik:
- met tipe 1-diabetes die stadiums wat die volstruis nefropatie voorafgaan, duur van 1 tot 2 jaar, en die stadium van die siekte ontaard baie vinniger tot hiperurisemie - van 2 tot 5 jaar.
- met tipe 2-diabetes die neiging is meer onvoorspelbaar, makroalbuminurie verskyn ten minste na 20 of meer jaar vanaf die begin van diabetes.
Waarom ontwikkel diabetiese nefropatie
Die moderne mediese wetenskap kan nie die presiese oorsake van die ontwikkeling van diabetiese nefropatie noem nie. Daar is egter voldoende redes om 'n nommer aan te dui faktore wat bydra tot die ontwikkeling daarvan.
Hierdie faktore is:
- Genetiese geneigdheid. Daar is 'n predisposisie in die gene van elke siek persoon.Voorspelling is dikwels die gevolg van die invloed van 'n tweeledige komponent: familie en ras. Sommige rasse (Indiërs en Afrikane) ervaar waarskynlik meer nefropatie.
- hyperglycaemie. Die beheer van bloedsuiker is 'n bepalende faktor. Daar is eksperimenteel vasgestel dat die optimale beheer van glukosevlakke in beide soorte diabetes die tyd wat verloop tussen die aanvang van diabetes en die aanvang van albuminurie aansienlik verleng.
- hipertensie. Hoë bloeddruk dra by tot die ontwikkeling van die siekte. Dit geld vir tipe 1-diabetes sowel as tipe 2-diabetes. Daarom is die behandeling van arteriële hipertensie baie belangrik by pasiënte met diabetes.
- proteïenurie. Proteinuria kan beide 'n gevolg wees van diabetiese nefropatie en die oorsaak daarvan. Inderdaad, proteïnurie bepaal interstisiële inflammasie, wat lei tot fibrose (vervang normale veselagtige weefsel wat nie die funksionele eienskappe van die oorspronklike weefsel het nie). As gevolg hiervan, vervaag die nierfunksie.
- Dieet met 'n hoë proteïen. Oorvloedige inname van proteïenprodukte bepaal 'n hoër proteïenvlak in die urine en dus 'n groter waarskynlikheid dat diabetiese nefropatie ontwikkel. Hierdie stelling is gemaak uit eksperimentele waarnemings van die bevolking van Noord-Europa, waarvan die inwoners baie dierlike proteïene verbruik.
- Sigaretrook. Rokers met diabetes ontwikkel meer nefropatie as nie-rokers.
- dislipidemie. Dit wil sê 'n hoë vlak van bloedlipiede en dus ook cholesterol en trigliseriede. Verskyn by pasiënte met nie-insulienafhanklike diabetes mellitus en versnel die ontwikkeling van verswakte nierfunksie.
Diagnose van nefropatie: urienondersoek en albumienetoets
Die kern van diagnose van nefropatie by pasiënte met diabetes lieg urinalysis en albuminsoek. Natuurlik, as u albuminurie of mikroalbuminurie het, is dit noodsaaklik om alle ander oorsake wat hierdie toestand kan veroorsaak (urienweginfeksie of 'n oormatige fisieke inspanning vir 'n lang tyd) uit te sluit om u selfvertroue te diagnoseer met diabetiese nefropatie.
'N Studie van albumienvlakke word vergesel assessering van glomerulêre filtrasietempo en serum kreatinien. Na die minste word die positiwiteit van mikro / makroalbuminurie bevestig 2 positiewe toetse vir drie maande.
In die geval van pasiënte wat ly tipe 1-diabetesmikroalbuminuria-toets moet ten minste een keer per jaar uitgevoer wordvanaf die diagnose van diabetes.
In die geval van pasiënte wat ly tipe 2-diabetes, moet 'n studie van mikroalbuminurie uitgevoer word by die diagnose van diabetes, en daarna jaarliks.
Terapie vir diabetiese nefropatie
Die beste behandeling vir nefropatie is voorkoming. Om dit te besef, is dit nodig om mikroalbuminurie vroegtydig op te spoor en die ontwikkeling te vertraag.
Om die voorkoms van mikroalbuminurie te vertraag, moet u:
- Hou u bloedsuiker onder beheer. 'N Toestand wat verkry word deur die regte voeding, die gebruik van anti-diabetiese middels en gereelde aërobiese liggaamlike aktiwiteit.
- Hou bloeddruk onder beheer. Hiervoor is dit nodig om liggaamsgewig te beheer, 'n dieet met 'n lae natrium- en kaliumgehalte te volg en anti-hipertensiewe middels te gebruik.
- Volg 'n dieet met 'n lae proteïen. Die daaglikse proteïeninname moet tussen 0,6 en 0,9 gram per kilogram liggaamsgewig wees.
- Handhaaf LDL-cholesterol onder 130 mg per desiliter bloed.
As die siekte tot die eindfase vorder, word hemodialise of nieroorplanting die enigste vorm van behandeling.In pasiënte met tipe 1-diabetes, waarin die pankreasselle nie insulien skei nie, is die oorplanting van niere en pankreas optimaal.
'N Hulpdieet vir die voorkoming van nefropatie
Soos ons gesien het, is proteïene en natrium 'n belangrike risikofaktor. Om die vordering van patologie te voorkom, moet 'n dieet met 'n lae proteïen en natrium gevolg word.
Proteïneinname moet tussen 0,6 en 1 g per kilogram liggaamsgewig wees.
Kalorieë wissel tussen 30 en 35 kcal per kg liggaamsgewig.
Vir 'n pasiënt wat ongeveer 70 kg weeg, moet die dieet ongeveer 1600-2000 kalorieë bevat, waarvan 15% proteïene is.
Die basiese beginsels van die behandeling van diabetiese nefropatie
Die basiese beginsels vir die voorkoming en behandeling van diabetiese nefropatie in stadiums I-III sluit in:
- glukemiese beheer
- beheer van bloeddruk (bloeddrukvlak moet 2,6 mmol / l, TG> 1,7 mmol / l) wees; korreksie van hiperlipidemie (lipiedverlagende dieet) is nodig, met onvoldoende doeltreffendheid - medikasie wat lipid verlaag.
Met LDL> 3 mmol / L word 'n konstante inname van statiene aangedui:
- Atorvastatin - binne 5-20 mg een keer per dag, word die duur van die behandeling afsonderlik bepaal
- Lovastatin binne 10-40 mg een keer per dag, die duur van die behandeling word individueel bepaal
- Een keer per dag, Simvastatin in 10-20 mg, word die duur van die behandeling afsonderlik bepaal.
- Dosisse statiene word gekorrigeer om die teiken-LDL-vlak van 6,8 mmol / L te bereik) en normale GFR toon fibrate:
- Orale fenofibraat 200 mg een keer per dag, duur bepaal individueel of
- Ciprofibrate binne 100-200 mg / dag, die duur van die behandeling word individueel bepaal.
Die herstel van versteurde intrakubulêre hemodinamika op die stadium van mikroalbuminurie kan bewerkstellig word deur die verbruik van dierlike proteïene tot 1 g / kg / dag te beperk.
Regstelling van metaboliese en elektrolietversteurings by chroniese nierversaking
Wanneer proteïenurie voorkom, word diëte met lae proteïene en lae sout voorgeskryf, wat die inname van diereproteïene beperk tot 0,6-0,7 g / kg liggaamsgewig (gemiddeld tot 40 g proteïen) met voldoende kalorie-inname (35-50 kcal / kg / dag), sout beperk tot 3-5 g / dag.
Op 'n bloedkreatinienvlak van 120-500 μmol / L word simptomatiese terapie van chroniese nierversaking uitgevoer, insluitend die behandeling van nieranemie, osteodystrofie, hiperkalemie, hiperfosfatemie, hipokalsemie, ens. Met die ontwikkeling van chroniese nierversaking is daar probleme bekend om die koolhidraatmetabolisme te beheer wat verband hou met 'n verandering in insulienvraag. Hierdie beheer is taamlik ingewikkeld en moet afsonderlik uitgevoer word.
Met hiperkalemie (> 5,5 mekv / l) word pasiënte voorgeskryf:
- Hydrochrothiazide oraal 25-50 mg soggens op 'n leë maag of
- Furosemide binne 40-160 mg soggens op 'n leë maag 2-3 keer per week.
- Natrium polistireensulfonaat oraal 15 g 4 keer per dag totdat die kaliumvlak in die bloed bereik is en nie meer as 5,3 mekv / l gehandhaaf word nie.
Nadat 'n kaliumvlak in die bloed van 14 meq / l bereik is, kan medikasie gestaak word.
In die geval van 'n kaliumkonsentrasie in die bloed van meer as 14 mekv / l en / of tekens van ernstige hiperkalemie op die EKG (verlenging van die PQ-interval, uitbreiding van die QRS-kompleks, gladheid van P-golwe), word die volgende dringend toegedien onder EKG-monitering:
- Kalsiumglukonaat, 10% oplossing, 10 ml intraveneus in 'n straal vir 2-5 minute, in die afwesigheid van veranderinge in die EKG, is 'n herhaling van die inspuiting moontlik.
- Oplosbare insulien (menslik of varkvleis) kortwerkend 10-20 IE in glukoseoplossing (25-50 g glukose) intraveneus (in geval van normoglykemie), met hiperglykemie word slegs insulien toegedien volgens die vlak van glukemie.
- Natriumbikarbonaat, 7,5% oplossing, 50 ml intraveneus, vir 5 minute (in die geval van gelyktydige asidose), herhaal die toediening na 10-15 minute, sonder die effek.
As hierdie maatreëls ondoeltreffend is, word hemodialise uitgevoer.
Enterosorbente word by pasiënte met azotemie gebruik:
- Geaktiveerde koolstof binne 1-2 g 3-4 dae, die duur van die terapie word afsonderlik bepaal
- Povidon, poeier, binne 5 g (opgelos in 100 ml water) 3 keer per dag, word die duur van die behandeling afsonderlik bepaal.
In geval van oortreding van fosfor-kalsiummetabolisme (gewoonlik hiperfosfatemie en hipokalsemie), word 'n dieet voorgeskryf; fosfaatbeperking in voedsel tot 0,6-0,9 g / dag, met die oneffektiwiteit daarvan, word kalsiumpreparate gebruik. Die mikpunt van fosfor in die bloed is 4,5-6 mg%, kalsium - 10,5-11 mg%. In hierdie geval is die risiko van ektopiese verkalking minimaal. Die gebruik van aluminiumfosfaatbindende gels moet beperk word as gevolg van die hoë risiko van vergiftiging. Inhibering van endogene sintese van 1,25-dihydroxyvitamin D en beenweerstandigheid teen paratiroïedhormoon vererger hipokalsemie, om die bestryding van vitamien D-metaboliete te voorkom. In ernstige hiperparatiroïedisme word chirurgiese verwydering van hiperplastiese paratiroïedkliere aangedui.
Pasiënte met hiperfosfatemie en hipokalsemie word voorgeskryf:
- Kalsiumkarbonaat, in 'n aanvanklike dosis van 0,5-1 g elementêre kalsium binne 3 keer per dag by maaltye, verhoog die dosis, indien nodig, elke 2-4 weke (tot 'n maksimum van 3 g 3 keer per dag) tot die vlak van fosfor in die bloed 4, 5-6 mg%, kalsium - 10,5-11 mg%.
- Calcitriol 0,25-2 mcg oraal 1 keer per dag onder beheer van serumkalsium twee keer per week. In die teenwoordigheid van nieranemie word kliniese manifestasies of gepaardgaande kardiovaskulêre patologie voorgeskryf.
- Epoetin-beta subkutane 100-150 U / kg een keer per week totdat die hematokrit 33-36% bereik, die hemoglobienvlak is 110-120 g / l.
- Yster sulfaat binne 100 mg (in terme van yster) 1-2 keer per dag vir 1 uur kos, vir 'n lang tyd of
- Yster (III) hidroksied sukrose kompleks (oplossing 20 mg / ml) 50-200 mg (2,5-10 ml) voor infusie, verdun 0,9% in natriumchloriedoplossing (vir elke 1 ml van die middel 20 ml oplossing), intraveneus toegedien word teen 'n dosis van 100 ml vir 15 minute 2-3 keer per week, word die duur van die behandeling afsonderlik bepaal
- Yster (III) hidroksied sukrose kompleks (oplossing 20 mg / ml) 50-200 mg (2,5-10 ml) intraveneus met 'n snelheid van 1 ml / min 2-3 keer per week, die duur van die behandeling word individueel bepaal.
Indikasies vir ekstrakorporeale behandeling van chroniese nierversaking by diabetes mellitus word vroeër bepaal as by pasiënte met 'n ander nierpatologie, aangesien in die diabetes mellitus vloeistofretensie, verswakte stikstof- en elektrolietbalans ontwikkel met hoër GFR-waardes. Met 'n afname in GFR van minder as 15 ml / min en 'n toename in kreatinien tot 600 μmol / l, is dit noodsaaklik om die indikasies en kontraindikasies vir die gebruik van vervangingsterapie-metodes te evalueer: hemodialise, peritoneale dialise en nieroorplanting.
, , , , , ,
Uremie behandeling
 'N Toename in serumkreatinien tussen 120 en 500 μmol / L kenmerk die konserwatiewe stadium van chroniese nierversaking. Op hierdie stadium word simptomatiese behandeling uitgevoer wat daarop gemik is om vergiftiging uit te skakel, die hipertensiewe sindroom te stop, en die versteuring van die water-elektroliet reg te stel. Hoër waardes van serumkreatinien (500 μmol / L en hoër) en hiperkalemie (meer as 6,5-7,0 mmol / L) dui op die begin van die terminale stadium van chroniese nierversaking, wat ekstrakorporeale dialise-bloed suiweringsmetodes benodig.
'N Toename in serumkreatinien tussen 120 en 500 μmol / L kenmerk die konserwatiewe stadium van chroniese nierversaking. Op hierdie stadium word simptomatiese behandeling uitgevoer wat daarop gemik is om vergiftiging uit te skakel, die hipertensiewe sindroom te stop, en die versteuring van die water-elektroliet reg te stel. Hoër waardes van serumkreatinien (500 μmol / L en hoër) en hiperkalemie (meer as 6,5-7,0 mmol / L) dui op die begin van die terminale stadium van chroniese nierversaking, wat ekstrakorporeale dialise-bloed suiweringsmetodes benodig.
Behandeling van pasiënte met diabetes word op hierdie stadium gesamentlik deur endokrinoloë en nefroliste gedoen. Pasiënte in die terminale fase van chroniese nierversaking word opgeneem in gespesialiseerde nefologie-afdelings met dialise-masjiene.
Behandeling van diabetiese nefropatie in die konserwatiewe stadium van chroniese nierversaking
By pasiënte met tipe 1 en tipe 2-diabetes mellitus wat insulienterapie ondergaan, word die vordering van chroniese nierversaking dikwels gekenmerk deur die ontwikkeling van hipoglykemiese toestande wat die dosis eksogene insulien (Zabrody-verskynsel) verlaag.Die ontwikkeling van hierdie sindroom is te wyte aan die feit dat met ernstige skade aan die nierparenchiem die aktiwiteit van renale insulienase wat aan die agteruitgang van insulien deelneem, afneem. Daarom word eksogeen toegediende insulien stadig gemetaboliseer, sirkuleer dit lank in die bloed, wat hipoglukemie veroorsaak. In sommige gevalle word die behoefte aan insulien so verminder dat dokters 'n rukkie gedwing word om insulieninspuitings te kanselleer. Alle veranderinge in die dosis insulien moet slegs gemaak word met die verpligte beheer van die glukemieniveau. Pasiënte met tipe 2-diabetes wat orale hipoglisemiese middels ontvang het, met die ontwikkeling van chroniese nierversaking, moet na insulienterapie oorgeplaas word. Dit is te danke aan die feit dat met die ontwikkeling van chroniese nierversaking, die uitskeiding van bykans alle sulfonylureumpreparate (behalwe glyclazide en glycidon) en geneesmiddels uit die biguaniedgroep skerp afneem, wat lei tot 'n toename in hul konsentrasie in die bloed en 'n verhoogde risiko vir giftige effekte.
Bloeddrukkorreksie word die belangrikste behandeling vir progressiewe niersiekte, wat die aanvang van nierversaking in die stadium kan vertraag. Die doel van anti-hipertensiewe terapie, sowel as die proteïnuriese stadium van diabetiese nefropatie, is om bloeddruk te handhaaf op 'n vlak van hoogstens 130/85 mm Hg. ACE-remmers word beskou as die medisyne van die eerste keuse, soos in ander stadiums van diabetiese nefropatie. Terselfdertyd moet 'n mens die noodsaaklikheid van die noukeurige gebruik van hierdie middels met 'n duidelike stadium van chroniese nierversaking (serumkreatinienvlak van meer as 300 μmol / L) onthou as gevolg van 'n moontlike kortstondige agteruitgang van die nierfiltreringsfunksie en die ontwikkeling van hiperkalemie. In die stadium van chroniese nierversaking stabiliseer monoterapie, as 'n reël, nie die vlak van bloeddruk nie, daarom word aanbeveel om kombinasieterapie uit te voer met anti-hipertensiewe medisyne wat tot verskillende groepe behoort (ACE-remmers + lus diuretika + kalsiumkanaalblokkers + selektiewe beta-blokkers + sentrale aksiemiddels) . Dikwels kan slegs 'n 4-komponent regimen vir die behandeling van hipertensie by chroniese nierversaking die gewenste bloeddruk bereik.
Die basiese beginsel vir die behandeling van nefrotiese sindroom is om hipoalbuminemie uit te skakel. Met 'n afname in die konsentrasie van albumien in serum van minder as 25 g / l word 'n inname van albumienoplossings aanbeveel. Terselfdertyd word lusdiuretika gebruik, en die dosis furosemied wat toegedien word (byvoorbeeld lasix) kan 600-800 en selfs 1000 mg / dag bereik. Kaliumsparende diuretika (spironolacton, triamteren) in die stadium van chroniese nierversaking word nie gebruik nie as gevolg van die gevaar van die ontwikkeling van hiperkalemie. Tiazied-diuretika is ook teenaangedui vir nierversaking, aangesien dit bydra tot 'n afname in die filtrasiefunksie van die niere. Ondanks die enorme verlies aan proteïene in die urine met nefrotiese sindroom, is dit nodig om aan te hou by die beginsel van 'n lae-proteïene dieet, waarin die proteïeninhoud van dierlike oorsprong nie 0,8 g per 1 kg liggaamsgewig moet oorskry nie. Nefrotiese sindroom word gekenmerk deur hipercholesterolemie, daarom bevat die behandelingsregime noodwendig lipiedverlagende middels (die doeltreffendste medisyne uit die groep statiene). Die voorspelling van pasiënte met diabetes mellitus met diabetiese nefropatie in die stadium van chroniese nierversaking en met nefrotiese sindroom is uiters ongunstig. Sulke pasiënte moet dringend voorberei word op buitekorporale behandeling van chroniese nierversaking.
Pasiënte in die stadium van chroniese nierversaking, wanneer serumkreatinien meer is as 300 μmol / l, benodig die maksimum beperking van dierlike proteïene (tot 0,6 g per 1 kg liggaamsgewig). Slegs in die geval van 'n kombinasie van chroniese nierversaking en nefrotiese sindroom, is dit toelaatbaar om proteïene in die hoeveelheid 0,8 g per kg liggaamsgewig te verbruik.
As u 'n lewenslange nakoming van 'n dieet met 'n lae proteïen by pasiënte met 'n verminderde voeding benodig, kan daar probleme met die katabolisme van hul eie proteïene voorkom. Om hierdie rede word dit aanbeveel om ketone-analoë van aminosure te gebruik (byvoorbeeld die middel ketosteril). In die behandeling van hierdie middel is dit nodig om die vlak van kalsium in die bloed te beheer, aangesien hiperkalsemie dikwels ontwikkel.
Bloedarmoede, wat gereeld voorkom by pasiënte met chroniese nierversaking, word gewoonlik geassosieer met 'n verminderde sintese van nieritropoiëtien - 'n hormoon wat eritropoiesis bied. Rekombinante menslike eritropoietien (epoetin alfa, epoetin beta) word gebruik vir vervangingsterapie. Teen die agtergrond van die behandeling versterk die serum-ystertekort dikwels, daarom is dit nodig om eritropoiëtienterapie te kombineer met die gebruik van medisyne wat yster bevat. Onder die komplikasies van eritropoïetienterapie word die ontwikkeling van ernstige arteriële hipertensie, hiperkalemie en 'n hoë risiko vir trombose opgemerk. Dit is makliker om al hierdie komplikasies te beheer as die pasiënt op hemodialise behandel word. Daarom ontvang slegs 7-10% van die pasiënte eritropoiëtienterapie in die pre-dialise stadium van chroniese nierversaking, en ongeveer 80% begin met die behandeling wanneer dit na dialise oorgedra word. Met onbeheerde arteriële hipertensie en ernstige koronêre hartsiektes, is die behandeling met eritropoiëtien teenaangedui.
Die ontwikkeling van chroniese nierversaking word gekenmerk deur hiperkalemie (meer as 5,3 mmol / L) as gevolg van 'n afname in die uitskeiding van kalium. Om hierdie rede word pasiënte aangeraai om voedsel ryk aan kalium (piesangs, droë appelkose, sitrusvrugte, rosyne, aartappels) uit die dieet uit te sluit. In gevalle waar hiperkalemie waardes bereik wat die hartstilstand bedreig (meer as 7,0 mmol / l), word 'n fisiologiese kaliumantagonis, 10% kalsiumglukonaatoplossing, intraveneus toegedien. Ionuitruilhars word ook gebruik om kalium uit die liggaam te verwyder.
Versteurings van fosfor-kalsiummetabolisme by chroniese nierversaking word gekenmerk deur die ontwikkeling van hiperfosfatemie en hipokalsemie. Om hiperfosfatemie reg te stel, word die verbruik van voedsel ryk aan fosfor (vis, harde en verwerkte kaas, bokwiet, ens.) En die toediening van medisyne wat fosfor in die ingewande bind (kalsiumkarbonaat of kalsiumasetaat) gebruik, beperk. Om hipokalsemie te korrigeer, word kalsiumpreparate, colecalciferol, voorgeskryf. Indien nodig, word chirurgies verwyder van hiperplastiese paratiroïedkliere.
Enterosorbents is stowwe wat giftige produkte in die ingewande kan bind en dit uit die liggaam kan verwyder. Die werking van enterosorbente by chroniese nierversaking is enersyds daarop gemik om die omgekeerde absorpsie van uremiese gifstowwe uit die bloed in die ingewande te veroorsaak, en andersyds om die vloei van dermgifstowwe vanaf die ingewande in die bloed te verminder. As enterosorbents kan u geaktiveerde koolstof, povidon (byvoorbeeld enterodesis), minisorb, ioonuitruilhars gebruik. Enterosorbents moet tussen die maaltye geneem word, 1,5-2 uur na die neem van die belangrikste medisyne. Wanneer u met sorbente behandel word, is dit belangrik om die reëlmatigheid van dermaktiwiteit te monitor, indien nodig, laxeermiddels voorskryf of reinigingsvliegies doen.
Behandelingsbeginsels
Die behandeling van diabetiese nefropatie het verskillende aanwysings:
- normalisering van suikervlakke in die liggaam,
- bloeddruk beheer
- herstel van vetmetabolisme,
- eliminasie of staking van die ontwikkeling van patologiese veranderinge in die niere.
Terapie is 'n stel maatreëls:
- dwelmbehandeling
- dieet kos
- resepte van tradisionele medisyne.
By ernstige nierskade word niervervangingsterapie uitgevoer.
Die pasiënt moet ook:
- Verhoog die fisieke aktiwiteit redelik
- ophou met slegte gewoontes (rook, alkohol),
- psigo-emosionele agtergrond te verbeter, spanning te vermy,
- handhaaf optimale liggaamsgewig.
En as in die eerste stadiums behandeling voorgeskryf word in die vorm van voorkomende maatreëls, voorsien verwaarloosde gevalle 'n ernstiger benadering.
Vir die behandeling van diabetiese nefropatie word alle metodes om die patologie uit te skakel voorgeskryf deur die dokter.
Normaliseer suiker
Normalisering van glukose in die liggaam kom na vore in die behandeling van nefropatie, omdat dit is 'n oorskatte suikerindeks wat die belangrikste oorsaak van die ontwikkeling van die siekte is.
Uit kliniese studies is vasgestel: as die glukemiese hemoglobienindeks vir 'n lang periode nie 6,9% oorskry nie, is die ontwikkeling van nefropatie moontlik.
Kenners erken dat geslikte hemoglobienwaardes van meer as 7% groter is as gevolg van 'n hipoglykemiese toestand, sowel as by pasiënte met ernstige hartpatologieë.
Vir die regstelling van insulienterapie is dit nodig: om die medisyne wat gebruik is, hul doseringsregime en dosis te hersien.
In die reël word die volgende skema gebruik: langdurige insulien word 1-2 keer per dag toegedien, 'n kortwerkende middel - voor elke maaltyd.
Die keuse van suikerverlagende medisyne vir niersiekte is beperk. Die gebruik van medisyne waarvan die onttrekking deur die niere gedoen word, sowel as 'n ongewenste uitwerking op die liggaam, is ongewens.
Met nierpatologie is die gebruik van:
- biguanides wat melksuur acidose tot koma kan veroorsaak,
- tiazolinedione, wat bydra tot vloeistof retensie in die liggaam,
- glibenklamied weens die risiko van 'n kritieke afname in bloedglukose.
Vir die tipe 2-diabete word aanbeveel dat die veiligste orale medisyne gebruik word, met 'n lae persentasie uitset deur die niere:
As dit nie moontlik is om bevredigende vergoeding te bekom ten koste van die tablette by diabete van tipe 2 nie, gebruik spesialiste die gekombineerde behandeling met langwerkende insulien. In uiterste gevalle word die pasiënt heeltemal oorgeplaas na insulienterapie.
Gelyktydige nier- en pankreasoorplanting
Die idee van so 'n gekombineerde operasie word geregverdig deur die moontlikheid van volledige kliniese rehabilitasie van die pasiënt, aangesien suksesvolle orgaanoorplanting die manifestasies van nierversaking en diabetes mellitus self, wat die nierpatologie veroorsaak het, uitgeskakel word. Terselfdertyd is die oorlewingsyfer van pasiënte met diabetes mellitus en oorplanting na sulke operasies laer as by 'n geïsoleerde nieroorplanting. Dit is te wyte aan groot tegniese probleme met die uitvoering van die operasie. Teen die einde van 2000 is meer as 1 000 gekombineerde nier- en pankreasoorplantings in die Verenigde State van Amerika uitgevoer. Die oorlewing van drie jaar van pasiënte was 97%. 'N Beduidende verbetering in die lewensgehalte van pasiënte, die opskorting van die progressie van skade aan teikenorgane by diabetes mellitus en insulienonafhanklikheid is by 60-92% van die pasiënte gevind. Namate nuwe tegnologieë in medisyne verbeter, is dit moontlik dat hierdie tipe substitusieterapie in die komende jare 'n leidende posisie sal inneem.
, , , , , , , , , , , ,
Herstel van die seleksie van glomerulêre kelder
Dit is bekend dat 'n belangrike rol in die ontwikkeling van diabetiese nefropatie gespeel word deur die verswakte sintese van glycosaminoglycan heparansulfaat, wat deel uitmaak van die glomerulêre kelder membraan en bied ladingselektiewe nierfilter.Die aanvulling van die reservate van hierdie verbinding in vaskulêre membrane kan die verminderde membraandeurlaatbaarheid herstel en proteïenverlies in urine verminder. Die eerste pogings om glycosaminoglycans vir die behandeling van diabetiese nefropatie te gebruik, is deur G. Gambaro et al. (1992) by rotte met streptozotocin diabetes. Daar is vasgestel dat die vroeë aanstelling daarvan - in die debuut van diabetes mellitus - die ontwikkeling van morfologiese veranderinge in nierweefsel en die voorkoms van albuminurie voorkom. Suksesvolle eksperimentele studies het ons in staat gestel om voort te gaan na kliniese proewe van medisyne wat glycosaminoglycans bevat vir die voorkoming en behandeling van diabetiese nefropatie. Meer onlangs het 'n middel glycosaminoglycans van Alfa Wassermann (Italië) Vesel Douay F (INN - sulodexide) op die Russiese farmaseutiese mark verskyn. Die middel bevat twee glikosaminoglikane - lae-molekulêre gewig heparien (80%) en dermataan (20%).
Wetenskaplikes het die nefrotektiewe aktiwiteit van hierdie middel by pasiënte met tipe 1-diabetes mellitus met verskillende stadiums van diabetiese nefropatie ondersoek. By pasiënte met mikroalbuminurie het die uitskeiding van albumien in die urine reeds 1 week na die aanvang van die behandeling beduidend afgeneem en het dit op die bereikte vlak gebly vir 3–9 maande na staking van medisyne. In pasiënte met proteïenurie het die uitskeiding van urienproteïen 3-4 weke na die begin van die behandeling beduidend afgeneem. Die bereikte effek het ook voortgeduur na staking van die middel. Geen behandelingskomplikasies is opgemerk nie.
Medisyne uit die groep glycosaminoglycans (veral sulodexide) kan dus as doeltreffend beskou word, sonder newe-effekte van heparien, en as 'n eenvoudige gebruik van die patogenetiese behandeling van diabetiese nefropatie.
Normalisering van bloeddruk
As patologiese veranderinge in die niere voorkom, is dit baie belangrik om die bloeddrukaanwysers te normaliseer en selfs hul minimum oormaat uit te skakel.
Bloeddruk, die mees geskikte norm, stel u in staat om die ontwikkeling van patologiese prosesse in die niere te vertraag.
By die keuse van medikasie is dit nodig om die effek daarvan op die betrokke orgaan in ag te neem. As 'n reël gebruik spesialiste die volgende groepe dwelms:
- ACE-remmers (Lisinopril, Enalapril). Medisyne word in alle stadiums van die patologie gebruik. Dit is wenslik dat die blootstelling nie langer as 10-12 uur duur nie. In die behandeling van ACE-remmers is dit nodig om tafelsout tot 5 g per dag en kaliumbevattende produkte te verminder.
- Angiotensien-reseptorblokkeerders (Irbesartan, Losartan, Eprosartap, Olmesartan). Die medisyne help om die totale arteriële en intrakraniale druk in die niere te verminder.
- Saluretikam (Furosemide, Indapamide).
- Kalsiumkanaalblokkeerders (Verapamil, ens.). Geneesmiddels belemmer die penetrasie van kalsium in die selle van die liggaam. Hierdie effek help om die kransvate uit te brei, die bloedvloei in die hartspier te verbeter en gevolglik die arteriële hipertensie te elimineer.
Lipied metabolisme regstelling
Met nierskade, moet die cholesterolinhoud nie 4,6 mmol / L oorskry nie, trigliseriede - 2,6 mmol / L. 'N Uitsondering is hartsiektes, waarin die vlak van trigliseriede minder as 1,7 mmol / L moet wees.
Om hierdie oortreding uit te skakel, is dit nodig om die volgende groepe medisyne te gebruik:
- Staninov (Lovastatin, Fluvastatin, Atorvastatin). Medisyne verminder die produksie van ensieme wat betrokke is by die sintese van cholesterol.
- Fibrate (Fenofibrate, Clofibrate, Cyprofibrate). Geneesmiddels verlaag plasmavette deur lipiedmetabolisme te aktiveer.
Eliminasie van nieranemie
Nieranemie word waargeneem by 50% van pasiënte met nierskade en kom voor op die stadium van proteïnurie.In hierdie geval oorskry hemoglobien nie 120 g / l by vroue nie en 130 g / l as verteenwoordigers van die sterk helfte van die mensdom.
Die voorkoms van die proses lei tot onvoldoende produksie van die hormoon (eritropoiëtien), wat bydra tot normale hematopoiesis. Nieranemie gaan dikwels gepaard met ystertekort.
Die liggaamlike en geestelike werkverrigting van die pasiënt neem af, seksuele funksie verswak, eetlus en slaap word benadeel.
Boonop dra anemie by tot die vinniger ontwikkeling van nefropatie.
Om die vlak van yster aan te vul, word Venofer, Ferrumleck, ens. Intraveneus toegedien.
Effekte op nie-ensiematiese glikosileerde proteïene
Nie-ensiematiese geglokosileerde strukturele proteïene van die glomerulêre keldermembraan onder toestande van hiperglikemie lei tot 'n skending van hul konfigurasie en die verlies van normale selektiewe deurlaatbaarheid vir proteïene. 'N Belooflike rigting in die behandeling van vaskulêre komplikasies van diabetes is die soeke na medisyne wat die reaksie van nie-ensiematiese glikosilering kan onderbreek. 'N Interessante eksperimentele bevinding was die ontdekking van asetielsalisielzuur om glikosileerde proteïene te verminder. Die aanstelling daarvan as 'n glikosileringsinhibeerder het egter nie 'n wye kliniese verspreiding gevind nie, aangesien die dosisse waartoe die geneesmiddel 'n effek het, redelik groot moet wees, wat belaai is met die ontwikkeling van newe-effekte.
Om die reaksie van nie-ensiematiese glikosilering in eksperimentele studies sedert die laat 80's van die 20ste eeu te onderbreek, is die medisyne aminoguanidine suksesvol gebruik, wat onomkeerbaar reageer met die karboksielgroepe omkeerbare glikosileringsprodukte, wat die proses stop. Meer onlangs is 'n meer spesifieke remmer vir die vorming van piridoksamienglikosilasie-eindprodukte gesintetiseer.
, , , , , , , , , ,
Impak op die pololol glukose metabolisme
Die verhoogde glukosemetabolisme langs die polyolweg onder die invloed van die aldosereduktase-ensiem lei tot die ophoping van sorbitol ('n osmoties aktiewe stof) in nie-insulienafhanklike weefsels, wat ook bydra tot die ontwikkeling van laat komplikasies van diabetes mellitus. Om hierdie proses te onderbreek, gebruik die kliniek medisyne van die groep aldose-reduktase-remmers (tolrestat, statil). 'N Aantal studies het getoon dat 'n afname in albuminurie by pasiënte met tipe 1-diabetes wat aldose-reduktase-remmers ontvang het. Die kliniese effektiwiteit van hierdie medisyne is egter meer prominent by die behandeling van diabetiese neuropatie of retinopatie, en minder by die behandeling van diabetiese nefropatie. Miskien is dit te wyte aan die feit dat die polyolroete van glukose-metabolisme 'n mindere rol speel in die patogenese van diabetiese nierskade as die vate van ander nie-insulienafhanklike weefsels.
, , , , , , , , , , , , ,
Impak op endoteliale selaktiwiteit
In eksperimentele en kliniese studies is die rol van endothelin-1 as bemiddelaar van die progressie van diabetiese nefropatie duidelik bepaal. Daarom het die aandag van baie farmaseutiese ondernemings op die sintese van medisyne gekom wat die verhoogde produksie van hierdie faktor kan belemmer. Tans is eksperimentele toetse van medisyne wat reseptore vir endotelin-1 blokkeer. Die eerste resultate dui op 'n laer effektiwiteit van hierdie middels in vergelyking met ACE-remmers.
, , , , , , , , ,
Evaluering van die effektiwiteit van behandeling
Kriteria vir die doeltreffendheid van die voorkoming en behandeling van diabetiese nefropatie sluit algemene kriteria in vir die effektiewe behandeling van diabetes mellitus, sowel as die voorkoming van klinies uitgedrukte stadiums van diabetiese nefropatie en 'n stadiger tempo van afname in nierfiltreringsfunksie en die progressie van chroniese nierversaking.
, , , , , , , , ,
Elektrolietbalans
Die vermoë van enterosorbente middels om skadelike stowwe uit die spysverteringskanaal op te neem, dra by tot 'n beduidende vermindering van vergiftiging wat veroorsaak word deur 'n verswakte nierfunksie en die medisyne wat gebruik word.
Enterosorbents (geaktiveerde houtskool, Enterodesis, ens.) Word afsonderlik deur 'n dokter voorgeskryf en word een en 'n half tot twee uur voor etes en medikasie geneem.
Hoë vlakke kalium in die liggaam (hiperkalemie) word uitgeskakel met behulp van kaliumantagoniste, 'n oplossing van kalsiumglukonaat, insulien met glukose. Met mislukking van die behandeling is hemodialise moontlik.
Elimineer Albuminuria
Beskadigde nierglomeruli, selfs met intensiewe behandeling van nefropatie, ontlok die teenwoordigheid van proteïenstowwe in die urine.
Glomerulêre deurlaatbaarheid van die nier word herstel met behulp van die nefrotiese middel Sulodexide.
In sommige gevalle skryf kenners Pentoxifylline en Fenofibrate voor om albuminurie uit te skakel. Die medisyne het 'n goeie effek, maar die verhouding tussen die risiko van newe-effekte en die voordele van die gebruik daarvan deur spesialiste, is nog nie volledig geëvalueer nie.
Dialise - bloed suiwering deur middel van 'n spesiale apparaat of deur die peritoneum. Met hierdie metode is dit onmoontlik om die niere te genees. Die doel daarvan is om die orrel te vervang. Die prosedure veroorsaak geen pyn nie en word normaalweg deur pasiënte verdra.
Vir hemodialise word 'n spesiale apparaat gebruik - 'n skakelaar. As die apparaat binnegekom word, raak die bloed ontslae van giftige stowwe en 'n oormaat vloeistof, wat die elektroliet- en alkaliese balans help handhaaf en bloeddruk normaliseer.
Die prosedure word drie keer per week uitgevoer en duur in mediese toestande minstens 4-5 uur en kan lei tot:
- naarheid en braking
- verlaag bloeddruk,
- irritasie van die vel,
- verhoogde moegheid
- kortasem
- hartfunksie,
- anemie,
- amyloidose, waarin proteïene in die gewrigte en senings ophoop.
In sommige gevalle word peritoneale dialise uitgevoer, waarvan die indikasies die onmoontlikheid van hemodialise is:
- bloedingsiektes
- die onvermoë om die nodige toegang tot die vaartuie te verkry (met verminderde druk of by kinders),
- kardiovaskulêre patologie,
- pasiënt se begeerte.
Met peritoneale dialise word bloed deur die peritoneum gereinig, wat in hierdie geval 'n dialiseerder is.
Die prosedure kan twee of meer keer per dag in die medies sowel as tuis uitgevoer word.
As gevolg van peritoneale dialise kan die volgende waargeneem word:
- bakteriële ontsteking van die buikholte (peritonitis),
- verswakte urinering
- hernia.
Dialise word nie uitgevoer met:
- geestesversteurings
- onkologiese siektes
- leukemie,
- miokardiale infarksie in kombinasie met ander kardiovaskulêre patologieë,
- lewerversaking
- sirrose.
As die prosedure geweier word, moet die spesialis sy mening staaf.
Nieroorplanting
Die enigste basis vir orgaanoorplanting is die terminale stadium van diabetiese nefropatie.
Suksesvolle chirurgie kan die pasiënt se gesondheidstatus radikaal verbeter.
Die operasie word nie uitgevoer met die volgende absolute kontraindikasies nie:
- onverenigbaarheid met die liggaam van die pasiënt en die orgaan van die skenker,
- nuwe gewasse van kwaadaardige aard,
- kardiovaskulêre siektes in die akute stadium,
- ernstige chroniese patologieë,
- verwaarloosde sielkundige toestande wat die postoperatiewe aanpassing van die pasiënt sal belemmer (psigose, alkoholisme, dwelmverslawing),
- aktiewe infeksies (tuberkulose, MIV).
Die spesialis bepaal in elke geval die moontlikheid van chirurgie vir metaboliese afwykings, sowel as vir verskillende nieraandoenings: membraanproliferatiewe glomerulonefritis, hemolitiese uremiese sindroom en ander siektes.
Dieet vir diabetiese nefropatie is een van die metodes van komplekse terapie.
Die beginsels van dieet sluit in:
- Die vermindering van die daaglikse inname van proteïene help om die hoeveelheid stikstofhoudende afval in die liggaam te verminder. Die gebruik van dieetvleis en vis word aanbeveel met 'n verdere oorgang na plantaardige proteïene.
- In sommige gevalle word die soutinname verminder tot 5 g per dag. As u tamatie- en suurlemoensap, knoffel, uie en 'n selderystam in die dieet insluit, sal u vinnig by 'n soutvrye dieet aanpas.
- Op grond van die resultate van die toetse, bepaal die spesialis die moontlikheid om die verbruik van kaliumbevattende voedsel te verhoog of te verlaag.
- Drinkregime kan slegs beperk word as ernstige swelling voorkom.
- Kos moet gestoom of gekook word.
Die lys van toegelate en verbode voedsel word deur 'n dokter opgestel en hang af van die stadium van die siekte.
Volksremiddels
Behandeling van diabetiese nefropatie is moontlik met die gebruik van volksmiddels in die stadium van die herstelproses of in die vroeë stadiums van die siekte.
Om die nierfunksie te herstel, word afkooksels en tee van lingonbessies, aarbeie, kamille, bosbessies, ryaanvrugte, roos heupe en plantaard gebruik.
Droëbone (50 g), gekook in water (1 l), het 'n goeie uitwerking op die werking van die niere en verlaag die vlak van suiker in die liggaam. Nadat u drie uur lank daarop aangedring het, word die drank vir 'n maand in ½ koppie verteer.
Om cholesterol te verlaag, is dit raadsaam om olywe of lijnzaadolie by die voedsel te voeg - 1 teelepel. 2 keer deur die dag.
Berknoppies (2 el), wat met water (300 ml) oorstroom word en tot kookpunt gebring word, dra by tot die normale funksionering van die niere. Dring aan vir 'n termosfles vir 30 minute. Eet 'n warm afkooksel van 50 ml tot 4 keer per dag voor maaltye vir 14 dae.
Aanhoudende hipertensie sal help om propolis alkohol tinktuur uit te skakel, wat 3 keer per dag geneem word, 20 druppels 'n kwartier voor 'n maaltyd.
Dit word ook aanbeveel om afkooksels voor te berei met behulp van waatlemoenpulp en -skil, of die vrugte te eet sonder voorafbehandeling.
As diabetes voorkom, moet die pasiënt baie let op die toestand van sy liggaam. Diabetiese nefropatie wat vinnig opgespoor word, is die sleutel tot die suksesvolle behandeling daarvan.
Diabetiese nefropatie: vind alles uit wat u nodig het. Hierna word die simptome en diagnose daarvan breedvoerig beskryf met behulp van bloed- en urine-toetse, sowel as ultraklank van die niere. Die belangrikste ding word vertel van effektiewe behandelingsmetodes waarmee u bloedsuiker 3,9-5,5 mmol / l 24 uur per dag stabiel kan hou, soos by gesonde mense. Dr Bernstein se tipe 2- en tipe 1-diabetes beheerstelsel help om die niere te genees as nefropatie nie te ver gegaan het nie. Ontdek wat mikroalbuminurie en proteïnurie is, wat u moet doen as u niere seer is, en hoe u bloeddruk en kreatinien in die bloed kan normaliseer.
Diabetiese nefropatie is 'n nierskade wat veroorsaak word deur hoë bloedglukose. Rook en hipertensie vernietig ook die niere. Albei van 15 tot 25 jaar by 'n diabeet kan beide van hierdie organe misluk, en dialise of oorplanting sal nodig wees. Op hierdie bladsy word breedvoerig verwys na volksmiddels en amptelike behandeling om nierversaking te voorkom of ten minste die ontwikkeling daarvan te vertraag. Aanbevelings word gegee, waarvan die implementering nie net die niere beskerm nie, maar ook die risiko van hartaanval en beroerte verminder.
Diabetiese nefropatie: gedetailleerde artikel
Ontdek hoe diabetes u niere, simptome en die diagnostiese algoritme beïnvloed vir die diagnose van diabetiese nefropatie. Verstaan watter toetse geslaag moet word, hoe om die resultate te bepaal, hoe nuttig die ultraklank van die niere is. Lees oor die behandeling met dieet, medikasie, volksmiddels en 'n oorgang na 'n gesonde leefstyl. Die nuanses van nierbehandeling by pasiënte met tipe 2-diabetes word beskryf. Besonderhede word gegee oor pille wat bloedsuiker en bloeddruk verlaag.Benewens hulle, kan statiene vir medisyne teen cholesterol, aspirien en anemie nodig wees.
- Hoe beïnvloed diabetes die niere?
- Wat is die verskil tussen nierkomplikasies by tipe 2 en tipe 1-diabetes?
- Simptome en diagnose van diabetiese nefropatie
- Wat gebeur as die niere ophou werk?
- Waarom verminder bloedsuiker tydens diabetiese nefropatie?
- Watter bloed- en urientoetse moet geneem word? Hoe om hul resultate te verstaan?
- Wat is mikroalbuminurie?
- Wat is proteïnurie?
- Hoe beïnvloed cholesterol nierkomplikasies van diabetes?
- Hoe gereeld moet diabete 'n ultraklank van die niere doen?
- Wat is die tekens van diabetiese nefropatie op 'n ultraklank?
- Diabetiese nefropatie: stadiums
- Wat om te doen as niere seer het?
- Hoe word diabetes behandel om die niere te bewaar?
- Watter bloedsuikerverlagende pille word voorgeskryf?
- Watter medikasie moet ek gebruik?
- Hoe moet u behandel word as u gediagnoseer is met diabetiese nefropatie en daar baie proteïene in u urine is?
- Wat moet 'n pasiënt met diabetiese nefropatie en hoë bloeddruk doen?
- Wat is 'n paar goeie medisyne vir die behandeling van nierprobleme?
- Hoe kan u kreatinien in diabetes verminder?
- Is dit moontlik om die normale glomerulêre filtrasietempo van die niere te herstel?
- Watter dieet moet gevolg word vir diabetiese nefropatie?
- Hoe lank leef diabete by chroniese nierversaking?
- Nieroorplanting: voor- en nadele
- Hoe lank kan 'n nieroorplanting oorleef?
Teorie: Minimum benodig
Die niere is betrokke by die filter van afvalprodukte uit die bloed en verwyder dit met urine. Hulle produseer ook die hormoon eritropoiëtien, wat die voorkoms van rooibloedselle - rooibloedselle stimuleer.
Bloed gaan periodiek deur die niere, wat afval daaruit verwyder. Gesuiwerde bloed sirkuleer verder. Gifstowwe en metaboliese produkte, sowel as oortollige sout, opgelos in 'n groot hoeveelheid water, vorm urien. Dit vloei in die blaas, waar dit tydelik geberg word.
Die liggaam reguleer fyn hoeveel water en sout in die urine gegee moet word, en hoeveel daar in die bloed moet oorbly om normale bloeddruk en elektrolietvlakke te handhaaf.
Elke nier bevat ongeveer 'n miljoen filterelemente wat nefrone genoem word. 'N Glomerulus van klein bloedvate (kapillêres) is een van die komponente van die nefron. Glomerulêre filtrasietempo is 'n belangrike aanduider wat die toestand van die niere bepaal. Dit word bereken op grond van die inhoud van kreatinien in die bloed.
Kreatinien is een van die afbreekprodukte wat die niere uitskei. By nierversaking versamel dit in die bloed saam met ander afvalprodukte, en die pasiënt voel bedwelmingsimptome. Nierprobleme kan veroorsaak word deur diabetes, infeksie of ander oorsake. In elk van hierdie gevalle word glomerulêre filtrasietempo gemeet om die erns van die siekte te bepaal.
Hoe beïnvloed diabetes die niere?
Verhoogde bloedsuiker beskadig die filterelemente van die niere. Hulle verdwyn mettertyd en word vervang deur littekenweefsel, wat nie die bloed van afval kan reinig nie. Hoe minder filterelemente oor is, hoe slegter werk die niere. Uiteindelik hou hulle op met die verwydering van afval en vergiftiging van die liggaam vind plaas. Op hierdie stadium het die pasiënt vervangingsterapie nodig om nie te sterf nie - dialise of nieroorplanting.
Voordat hulle heeltemal sterf, word die filterelemente "lekkend", begin hulle "lek". Hulle gee proteïene in die urine, wat nie daar moet wees nie. Naamlik albumien in hoë konsentrasie.
Mikroalbuminurie is die uitskeiding van albumien in die urine in 'n hoeveelheid van 30-300 mg per dag. Proteinuria - Albumien word in die urine gevind in 'n hoeveelheid van meer as 300 mg per dag. Mikroalbuminurie kan stop as die behandeling suksesvol is. Proteinuria is 'n ernstiger probleem. Dit word as onomkeerbaar beskou en dui aan dat die pasiënt op pad is na die ontwikkeling van nierversaking.
Hoe erger die beheer van diabetes, hoe groter is die risiko van nierversaking in die stadium en hoe vinniger kan dit voorkom. Die kans dat die diabetici 'n volledige nierversaking het, is nie baie groot nie. Omdat die meeste van hulle aan 'n hartaanval of beroerte sterf voordat daar 'n behoefte aan niervervangingsterapie is. Die risiko word egter verhoog vir pasiënte in wie diabetes gekombineer word met rook of 'n chroniese urienweginfeksie.
Benewens diabetiese nefropatie, kan daar ook renale arteriële stenose voorkom. Dit is 'n blokkering van aterosklerotiese gedenkplate van een of albei arteries wat die niere voed. Terselfdertyd styg die bloeddruk baie. Medisyne vir hipertensie help nie, selfs as u terselfdertyd verskillende soorte kragtige tablette inneem.
Renose arteriële stenose benodig dikwels chirurgiese behandeling. Diabetes verhoog die risiko van hierdie siekte, omdat dit die ontwikkeling van aterosklerose stimuleer, ook in die vate wat die niere voed.
Tipe 2 diabetes niere
Tipies, tipe 2-diabetes verloop 'n paar jaar lank in die geheim totdat dit ontdek en behandel word. Al hierdie jare vernietig komplikasies die liggaam van die pasiënt geleidelik. Hulle omseil nie die niere nie.
Volgens Engelstalige webwerwe het 12% van pasiënte met tipe 2-diabetes ten tye van die diagnose reeds mikroalbuminurie, en 2% het proteïnurie. Onder Russiessprekende pasiënte is hierdie aanwysers 'n paar keer hoër. Omdat Westerlinge die gewoonte het om gereeld voorkomende mediese ondersoeke te ondergaan. As gevolg hiervan is dit meer geneig om chroniese siektes op te spoor.
Tipe 2-diabetes kan gekombineer word met ander risikofaktore vir die ontwikkeling van chroniese niersiekte:
- hoë bloeddruk
- hoë bloedcholesterol,
- daar was gevalle van niersiekte by naasbestaandes,
- daar was gevalle van 'n vroeë hartaanval of beroerte in die gesin,
- rook,
- vetsug
- gevorderde ouderdom.
Wat is die verskil tussen nierkomplikasies by tipe 2 en tipe 1-diabetes?
By tipe 1-diabetes ontwikkel nierkomplikasies gewoonlik 5-15 jaar na die aanvang van die siekte. By tipe 2-diabetes word hierdie komplikasies dikwels onmiddellik na diagnose geïdentifiseer. Omdat tipe 2-diabetes gewoonlik jare lank in 'n latente vorm duur voordat die pasiënt simptome oplet en raai om sy bloedsuiker na te gaan. Totdat 'n diagnose gemaak is en met die behandeling begin word, vernietig die siekte die niere en die hele liggaam vryelik.
Tipe 2-diabetes is 'n minder ernstige siekte as tipe 1-diabetes. Dit kom egter tien keer meer gereeld voor. Tipe 2-diabetes pasiënte is die grootste groep pasiënte wat bedien word deur dialise-sentrums en nieroorplantingspesialiste. Die epidemie van tipe 2-diabetes verskerp wêreldwyd en in Russies-sprekende lande. Dit dra by tot die werk van spesialiste wat nierkomplikasies behandel.
In tipe 1-diabetes ervaar pasiënte wat die siekte in die kinderjare en adolessensie ontwikkel het, meestal nefropatie. Vir mense wat in volwassenheid tipe 1-diabetes het, is die risiko vir nierprobleme nie baie hoog nie.
Simptome en diagnose
In die eerste maande en jare veroorsaak diabetiese nefropatie en mikroalbuminurie geen simptome nie. Pasiënte merk probleme op slegs wanneer die terminale stadium van nierversaking op hande is. In die begin is die simptome vaag, soos 'n verkoue of chroniese moegheid.
Vroeë tekens van diabetiese nefropatie:
- swakheid, moegheid,
- vaag denke
- swelling van die bene
- hoë bloeddruk
- gereelde urinering,
- die gereelde behoefte om snags in die toilet te klim,
- vermindering in dosis insulien- en suikerverlagende tablette,
- swakheid, bleekheid en bloedarmoede,
- vel jeuk, uitslag.
Min pasiënte kan vermoed dat hierdie simptome veroorsaak word deur nierfunksie.
Wat gebeur as die niere ophou met diabetes werk?
Diabete wat lui is om gereeld bloed- en urienetoetse te onderneem, kan tot die laaste stadium, met die aanvang van terminale nierversaking, bly wees. Uiteindelik kom daar egter tekens van bedwelming wat veroorsaak word deur niersiekte:
- swak eetlus, gewig verloor,
- die vel is droog en jeuk voortdurend,
- erge swelling, spierkrampe,
- swelling en sakke onder die oë,
- naarheid en braking
- verswakte bewussyn.
Waarom verminder bloedsuiker tydens diabetiese nefropatie?
Inderdaad, met diabetiese nefropatie in die laaste stadium van nierversaking, kan bloedsuikervlakke daal. Met ander woorde, die behoefte aan insulien word verminder. Dit is nodig om die dosis te verminder sodat daar geen hipoglisemie is nie.
Waarom gebeur dit? Insulien word in die lewer en niere vernietig. As die niere erg beskadig is, verloor hulle hul vermoë om insulien uit te skei. Hierdie hormoon bly langer in die bloed en stimuleer selle om glukose op te neem.
Terminale nierversaking is 'n ramp vir diabete. Die vermoë om die dosis insulien te verlaag, is slegs 'n bietjie troos.
Watter toetse moet geslaag word? Hoe om die resultate te ontsyfer?
Om 'n akkurate diagnose te maak en 'n effektiewe behandeling te kies, moet u toetse slaag:
- proteïen (albumien) in die urine,
- die verhouding van albumien en kreatinien in die urine,
- bloedkreatinien.
Kreatinien is een van die afbreekprodukte van die proteïen waarby die niere betrokke is. As u die vlak van kreatinien in die bloed ken, asook die ouderdom en geslag van 'n persoon, kan u die glomerulêre filtrasietempo bereken. Dit is 'n belangrike aanduiding waarop die fase van diabetiese nefropatie bepaal word en die behandeling voorgeskryf word. Die dokter kan ook ander toetse voorskryf.
Onder 3.5 (vroue)
Ter voorbereiding op die bloed- en urinetoetse wat hierbo gelys word, moet u 2-3 dae lank van ernstige fisieke inspanning en alkoholverbruik bly. Anders sal die resultate slegter wees as wat dit is.
Wat beteken die tempo van glomerulêre filtrasie van die niere?
Op die vorm van die uitslag van 'n bloedtoets vir kreatinien, moet die normale omvang aangedui word met inagneming van u geslag en ouderdom, en die tempo van glomerulêre filtrasie van die niere moet bereken word. Hoe hoër die koers, hoe beter.
Wat is mikroalbuminurie?
Mikroalbuminurie is in klein hoeveelhede 'n proteïen (albumien) in die urine. Dit is 'n vroeë simptoom van diabetiese nierskade. Dit word beskou as 'n risikofaktor vir hartaanval en beroerte. Mikroalbuminurie word as omkeerbaar beskou. As u medikasie neem, 'n behoorlike beheer van glukose en bloeddruk kan die hoeveelheid albumien in die urine vir 'n aantal jare verminder.
Wat is proteïnurie?
Proteinuria is die teenwoordigheid van proteïene in die urine in groot hoeveelhede. 'N Baie slegte teken. Beteken dat 'n hartaanval, beroerte of terminale nierversaking net om die draai is. Benodig dringende intensiewe behandeling. Daarbenewens kan dit blyk dat die tyd vir effektiewe behandeling reeds gemis is.
As u mikroalbuminurie of proteïnurie vind, moet u 'n dokter raadpleeg wat die niere behandel. Hierdie spesialis word 'n nefoloog genoem, om nie met 'n neuroloog verwar te word nie. Maak seker dat die oorsaak van die proteïen in die urine nie 'n aansteeklike siekte of 'n nierbesering is nie.
Dit kan blyk dat die oorsaak van die swak ontledingsuitslag te veel was. In hierdie geval sal die herhaalde ontleding na enkele dae 'n normale resultaat lewer.
Hoe beïnvloed bloedcholesterol die nierkomplikasies van diabetes?
Daar word amptelik geglo dat verhoogde cholesterol in die bloed die ontwikkeling van aterosklerotiese gedenkplate stimuleer. Aterosklerose tref gelyktydig baie vate, insluitend dié waardeur bloed na die niere vloei. Dit is duidelik dat diabete statiene vir cholesterol moet neem, en dit sal die ontwikkeling van nierversaking vertraag.
Die hipotese van die beskermende effek van statiene op die niere is egter kontroversieel. En die ernstige newe-effekte van hierdie middels is welbekend. Dit is sinvol om statiene te neem om te voorkom dat u 'n tweede hartaanval kry as u alreeds een gehad het. Uiteraard moet betroubare voorkoming van herhalende hartaanval baie ander maatreëls insluit, benewens die neem van pille vir cholesterol. Dit is skaars die moeite werd om statiene te drink as u nie 'n hartaanval gehad het nie.
Om te skakel na 'n lae-koolhidraatdieet, verbeter gewoonlik die verhouding tussen 'goeie' en 'slegte' cholesterol in die bloed. Nie net glukosevlak word genormaliseer nie, maar ook bloeddruk. As gevolg hiervan word die ontwikkeling van diabetiese nefropatie verhinder. Om die resultate van bloedtoetse vir suiker en cholesterol u en vriende te beny, moet u 'n lae-koolhidraatdieet volg. U moet verbode produkte heeltemal laat vaar.
Hoe gereeld moet diabete 'n ultraklank van die niere doen?
Met 'n ultraklank van die niere is dit moontlik om na te gaan of daar sand en klippe in hierdie organe is. Met behulp van die ondersoek kan goedaardige gewasse in die niere (siste) ook opgespoor word.
Diabetes nierbehandeling: hersiening
'N Ultrasoniese skandering is egter byna nutteloos vir die diagnose van diabetiese nefropatie en om die doeltreffendheid van die behandeling daarvan te monitor. Dit is baie belangriker om gereeld bloed- en urienetoetse te neem, wat hierbo in detail beskryf word.
Wat om te doen as niere seer is by diabetes?
In die eerste plek moet u seker maak dat dit die niere seermaak. Miskien het u nie 'n nierprobleem nie, maar osteochondrose, rumatiek, pankreatitis of 'n ander siekte wat 'n soortgelyke pynsindroom veroorsaak. U moet 'n dokter raadpleeg om die presiese oorsaak van die pyn te bepaal. Dit is onmoontlik om dit self te doen.
Selfmedikasie kan ernstige skade berokken. Die komplikasies van diabetes in die niere veroorsaak gewoonlik nie pyn nie, maar die simptome van bedwelming hierbo. Nierstene, nierkoliek en inflammasie hou waarskynlik nie direk verband met die verswakte glukose metabolisme nie.
Die behandeling van diabetiese nefropatie het ten doel om die aanvang van nierfaling in die eindfase te voorkom of ten minste te vertraag, wat dialise of oorplanting van 'n donororgaan benodig. Dit bestaan uit die handhawing van goeie bloedsuiker en bloeddruk.
Dit is nodig om die vlak van kreatinien in die bloed en proteïen (albumien) in die urine te monitor. Amptelike medisyne beveel ook aan om cholesterol in die bloed te monitor en dit te probeer verlaag. Maar baie kenners twyfel of dit regtig nuttig is. Terapeutiese stappe om die niere te beskerm, verminder die risiko van hartaanval en beroerte.
Wat het u nodig om diabetes te neem om u niere te red?
Natuurlik is dit belangrik om pille te neem om nierkomplikasies te voorkom. Diabete word meestal verskillende groepe medisyne voorgeskryf:
- Drukpille is hoofsaaklik ACE-remmers en angiotensien-II-reseptorblokkeerders.
- Aspirien en ander plaagdoders.
- Statiene vir cholesterol.
- Regsmiddels vir bloedarmoede wat nierversaking kan veroorsaak.
Al hierdie middels word hieronder in besonderhede beskryf. Voeding speel egter 'n groot rol. Die gebruik van medikasie het baie keer minder effekte as die dieet wat 'n diabeet waarneem. Die belangrikste ding wat u moet doen is om te besluit oor die oorgang na 'n lae-koolhidraatdieet. Lees meer hieronder.
Moenie op volkseermiddels staatmaak as u uself teen diabetiese nefropatie wil beskerm nie. Plantete, infusies en afkooksels is slegs bruikbaar as vloeistofbron vir die voorkoming en behandeling van ontwatering. Dit het nie 'n ernstige beskermende effek op die niere nie.
Hoe kan u niere vir diabetes behandel?
In die eerste plek gebruik hulle 'n dieet en insulien-inspuitings om bloedsuiker so na as moontlik aan die gang te hou. Die behoud van geslikte HbA1C-hemoglobien onder 7% verlaag die risiko van proteïnurie en nierversaking met 30-40%.
Deur die metodes van Dr Bernstein te gebruik, kan u suiker stabiel hou, soos by gesonde mense, en gesmelte hemoglobien onder 5,5%. Hierdie aanwysers verlaag waarskynlik die risiko van ernstige nierkomplikasies tot nul, hoewel dit nie deur amptelike studies bevestig is nie.
Daar is bewyse dat met 'n stabiele normale vlak van glukose in die bloed, die niere wat deur diabetes geraak word, genees en herstel word. Dit is egter 'n stadige proses. In stadiums 4 en 5 van diabetiese nefropatie is dit oor die algemeen onmoontlik.
Proteïen- en diervetvetbeperking word amptelik aanbeveel. Die toepaslikheid van die gebruik van 'n lae koolhidraatdieet word hieronder bespreek. Met normale bloeddrukwaardes, moet die soutinname beperk word tot 5-6 g per dag, en op verhoogde vlakke, tot 3 g per dag. In werklikheid is dit nie baie klein nie.
- Hou op met rook.
- Bestudeer die artikel “Alkohol vir diabetes” en drink nie meer as wat daar aangedui word nie.
- As u nie alkohol drink nie, moet u nie eers begin nie.
- Probeer om gewig te verloor en beslis nie meer gewig op te tel nie.
- Gesels met u dokter oor die fisieke aktiwiteit wat u pas, en oefen.
- Hou 'n tuisbloeddrukmonitor en meet gereeld u bloeddruk daarmee.
Daar is geen towerspille, tinkture en veral volksmiddels wat die niere wat deur diabetes geraak word, vinnig en maklik kan herstel nie.
Tee met melk help nie, maar benadeel eerder, want melk verhoog die bloedsuiker. Karkade is 'n gewilde teedrink wat nie meer help as om suiwer water te drink nie. Probeer nie eens meer geneesmiddels gebruik nie, in die hoop om die niere te genees. Selfmedikasie van hierdie filterorgane is uiters gevaarlik.
Watter medikasie word voorgeskryf?
Pasiënte wat op een of ander stadium diabetiese nefropatie ontdek het, gebruik gewoonlik terselfdertyd verskillende middels:
- tablette vir hipertensie - 2-4 soorte,
- cholesterol statiene
- antiplaatplaatjies - aspirien en dipyridamol,
- medisyne wat oortollige fosfor in die liggaam bind,
- miskien 'n ander middel teen bloedarmoede.
Die gebruik van talle pille is die maklikste ding wat u kan doen om die aanvang van nierversaking in die eindfase te voorkom of te vertraag. Kyk na die stap-vir-stap tipe 2-behandelingsplan vir diabetes of tipe 1-diabetesbeheerstelsel. Volg die aanbevelings noukeurig. Die oorgang na 'n gesonde leefstyl verg ernstiger pogings. Dit moet egter geïmplementeer word. Dit sal nie werk om van medikasie ontslae te raak as u u niere wil beskerm en langer wil leef nie.
Watter bloedsuikerverlagende pille is geskik vir diabetiese nefropatie?
Ongelukkig moet die gewildste middel metformien (Siofor, Glucofage) reeds in die vroeë stadiums van diabetiese nefropatie uitgesluit word. Dit kan nie geneem word as die pasiënt 'n glomerulêre filtrasietempo van 60 ml / min en selfs minder het nie. Dit stem ooreen met bloedkreatinien:
- vir mans - meer as 133 μmol / l
- vir vroue - meer as 124 mikromol / l
Onthou dat hoe hoër die kreatinien is, hoe slegter werk die niere en hoe laer is die glomerulêre filtrasietempo. Metformien moet reeds uit 'n vroeë stadium van nierkomplikasies van diabetes uitgesluit word van die behandeling om gevaarlike melksuurdosis te voorkom.
Amptelik word pasiënte met diabetiese retinopatie toegelaat om medikasie te neem wat veroorsaak dat die pankreas meer insulien produseer. Byvoorbeeld, Diabeton MV, Amaryl, Maninil en hul analoë. Hierdie middels is egter op die lys van skadelike pille vir tipe 2-diabetes. Dit verarm die pankreas en verminder nie die sterftes van pasiënte nie en verhoog dit selfs. Dit is beter om dit nie te gebruik nie. Diabete wat nierkomplikasies ontwikkel, moet suikerverlagende pille vervang met insulieninspuitings.
Sommige medikasie vir diabetes kan geneem word, maar versigtig, soos ooreengekom met u dokter.In die reël kan hulle nie 'n voldoende goeie beheer van glukosevlakke bied nie en bied hulle nie die geleentheid om insulieninspuitings te weier nie.
Watter drukpille moet ek neem?
Hipertensiepille is baie belangrik, wat tot die ACE-remmergroepe of angiotensien-II-reseptorblokkeerders behoort. Dit verlaag nie net die bloeddruk nie, maar bied ook ekstra beskerming aan die niere. Die gebruik van hierdie medikasie help om die aanvang van nierversaking in die stadium te vertraag.
Probeer om u bloeddruk onder 130/80 mm Hg te hou. Art. Hiervoor moet u gewoonlik verskillende soorte medisyne gebruik. Begin met ACE-remmers of angiotensien-II-reseptorblokkeerders. Dit word ook aangevul met medisyne van ander groepe - betablokkers, diuretika (diuretika), kalsiumkanaalblokkeerders. Vra die dokter om u geskikte kombinasiepille wat 2-3 aktiewe stowwe onder een deklaag bevat, voor te skryf vir een keer per dag.
ACE-remmers of angiotensien-II-reseptorblokkeerders aan die begin van die behandeling kan die kreatinienvlakke in die bloed verhoog. Praat met u dokter oor hoe ernstig dit is. U sal waarskynlik nie die medisyne hoef te kanselleer nie. Hierdie middels kan ook die kaliumvlak in die bloed verhoog, veral as u dit met mekaar kombineer of met diuretikummedisyne.
'N Baie hoë konsentrasie kalium kan hartstilstand veroorsaak. Om dit te vermy, moet u nie ACE-remmers en angiotensin-II-reseptorblokkeerders, sowel as medisyne genaamd kaliumsparende diuretika, kombineer nie. Bloedtoetse vir kreatinien en kalium, asook urine vir proteïene (albumien) moet een keer per maand geneem word. Moenie lui wees om dit te doen nie.
Moenie statiene op u inisiatief vir cholesterol, aspirien en ander plaagdoders, medisyne en dieetaanvullings vir bloedarmoede gebruik nie. Al hierdie pille kan ernstige newe-effekte veroorsaak. Praat met u dokter oor die noodsaaklikheid om dit te neem. Die dokter moet ook die keuse van medisyne vir hipertensie hanteer.
Die taak van die pasiënt is om nie lui te wees om gereeld toetse af te lê nie en, indien nodig, 'n dokter te raadpleeg om die behandeling reg te stel. Jou belangrikste hulpmiddel om goeie bloedglukose te bereik, is insulien, nie suikersiekte nie.
Wat moet 'n pasiënt met diabetiese nefropatie en hoë bloeddruk doen?
Om oor te skakel na 'n lae-koolhidraatdieet verbeter nie net bloedsuiker nie, maar ook cholesterol en bloeddruk. Op sy beurt belemmer die normalisering van glukose en bloeddruk die ontwikkeling van diabetiese nefropatie.
As nierversaking egter tot 'n gevorderde stadium ontwikkel het, is dit te laat om oor te skakel na 'n lae-koolhidraatdieet. Dit bly slegs die pille wat deur die dokter voorgeskryf is, neem. 'N Reële kans op redding kan gegee word deur 'n nieroorplanting. Dit word hieronder in besonderhede beskryf.
Van al die middels vir hipertensie is die ACE-remmers en angiotensien-II-reseptorblokkeerders die beste beskerm teen die niere. U moet slegs een van hierdie middels neem, dit kan nie met mekaar gekombineer word nie. Dit kan egter gekombineer word met die gebruik van beta-blokkers, diuretiese middels of kalsiumkanaalblokkeerders. Gewoonlik word gerieflike kombinasie tablette voorgeskryf, wat 2-3 aktiewe stowwe onder een dop bevat.
Wat is 'n paar goeie medisyne vir die behandeling van niere?
As u op kruie en ander volksmiddels vir nierprobleme reken, is u die ergste wat u kan doen. Tradisionele medisyne help glad nie uit diabetiese nefropatie nie. Bly weg van charlatans wat u anders verseker.
Aanhangers van volksmiddels sterf vinnig weens komplikasies van suikersiekte. Sommige van hulle sterf relatief maklik aan 'n hartaanval of beroerte. Ander voor die dood slaag daarin om probleme met die niere, verrottende bene of blindheid te hê.
Onder die volksmiddels vir diabetiese nefropatie is lingonbessies, aarbeie, kamille, bosbessies, ryvrugte, roos heupe, plantaardige, berkknoppies en droë boontjieblare. Van die genoemde kruiemiddels word tee en afkooksels voorberei. Ons herhaal dat dit nie 'n werklike beskermende effek op die niere het nie.
Stel belang in dieetaanvullings vir hipertensie. Dit is eerstens magnesium met vitamien B6, sowel as taurien, koënsiem Q10 en arginine. Dit bring 'n bietjie voordeel. Dit kan benewens medisyne geneem word, maar nie op hul plek nie. In ernstige stadiums van diabetiese nefropatie, kan hierdie aanvullings teenaangedui word. Gesels hieroor met u dokter.
Hoe kan u kreatinien in diabetes verminder?
Kreatinien is 'n tipe afval wat die niere uit die liggaam verwyder. Hoe nader aan normale bloedkreatinien, hoe beter werk die niere. Siek niere kan nie die uitskeiding van kreatinien hanteer nie, daarom versamel dit in die bloed. Op grond van die resultate van kreatinienanalise word glomerulêre filtrasietempo bereken.
Om die niere te beskerm word diabete gereeld voorgeskrewe tablette genaamd ACE-remmers of angiotensien-II-reseptorblokkeerders. Die eerste keer dat u hierdie medisyne begin gebruik, kan u bloedkreatinienvlak styg. Later sal dit egter waarskynlik daal. As u kreatinienvlak gestyg het, praat met u dokter oor hoe ernstig dit is.
Is dit moontlik om die normale glomerulêre filtrasietempo van die niere te herstel?
Daar word amptelik aanvaar dat glomerulêre filtrasietempo nie kan styg nadat dit aansienlik afgeneem het nie. Dit is egter waarskynlik dat die nierfunksie by diabete herstel kan word. Om dit te kan doen, moet u 'n stabiele normale bloedsuiker handhaaf, soos by gesonde mense.
Om hierdie doel te bereik, kan u 'n stap-vir-stap-behandelingsregime gebruik vir tipe 2-diabetes of 'n tipe 1-diabetesbeheerstelsel. Dit is egter nie maklik nie, veral as nierkomplikasies van diabetes reeds ontwikkel het. Die pasiënt moet 'n hoë motivering en dissipline hê vir daaglikse nakoming van die behandeling.
Let daarop dat as die ontwikkeling van diabetiese nefropatie die punt van terugkeer geslaag het, dit te laat is om oor te skakel na 'n lae-koolhidraatdieet. Die punt van terugkeer is die glomerulêre filtrasietempo van 40-45 ml / min.
Inligting van Dr. Bernstein
Al wat hieronder uiteengesit word, is die praktyk van dr. Bernstein, wat nie deur ernstige navorsing gerugsteun word nie. By mense met gesonde niere is die glomerulêre filtrasietempo 60-120 ml / min. Hoë bloedglukose vernietig geleidelik die filterelemente. As gevolg hiervan neem die glomerulêre filtrasietempo af. As dit tot 15 ml / min en onder daal, benodig die pasiënt dialise of nieroorplanting om die dood te vermy.
Dr Bernstein glo dat 'n lae-koolhidraatdieet voorgeskryf kan word as die glomerulêre filtrasietempo hoër is as 40 ml / min. Die doel is om suiker na normaal te verminder en dit stabiel te hou 3,9-5,5 mmol / L, soos by gesonde mense.
Om hierdie doel te bereik, moet u nie net 'n dieet volg nie, maar die volledige stap-vir-stap-behandelingsprogram gebruik vir tipe 2-diabetes of 'n tipe 1-diabetesbeheerprogram. Die verskeidenheid aktiwiteite sluit 'n lae-koolhidraatdieet in, asook 'n lae-dosis insulien inspuitings, neem pille en fisieke aktiwiteit.
By pasiënte wat normale bloedglukosevlakke bereik het, begin die niere herstel, en diabetiese nefropatie kan heeltemal verdwyn. Dit is egter slegs moontlik as die ontwikkeling van komplikasies nie te ver gegaan het nie. 'N Glomerulêre filtrasietempo van 40 ml / min is 'n drempelwaarde. As dit bereik word, kan die pasiënt slegs 'n dieet volg met proteïenbeperking. Omdat 'n lae-koolhidraatdieet die ontwikkeling van nierfalen in die stadium verhoog.
Ons herhaal dat u hierdie inligting op u eie risiko kan gebruik.Miskien benadeel 'n lae-koolhidraatdieet die niere en het dit 'n hoër glomerulêre filtrasietempo as 40 ml / min. Formele studies oor die veiligheid daarvan vir diabete is nie gedoen nie.
Beperk u nie tot dieet nie, maar gebruik die hele reeks maatreëls om u bloedglukosevlakke stabiel en normaal te hou. Bereken veral hoe u suiker soggens op 'n leë maag kan normaliseer. Bloed- en urientoetse om die nierfunksie na te gaan, moet nie geneem word na ernstige fisieke inspanning of drink nie. Wag 2-3 dae, anders sal die resultate slegter wees as wat hulle regtig is.
Hoe lank leef diabete by chroniese nierversaking?
Oorweeg twee situasies:
- Die glomerulêre filtrasietempo van die niere is nog nie baie verlaag nie.
- Die niere werk nie meer nie, die pasiënt word met dialise behandel.
In die eerste geval, kan u probeer om u bloedsuiker stabiel normaal te hou, soos by gesonde mense. Raadpleeg die stap-vir-stap tipe 2-behandelingsplan vir diabetes of tipe 1-diabetesbeheerstelsel. Noukeurige implementering van die aanbevelings sal die ontwikkeling van diabetiese nefropatie en ander komplikasies kan belemmer, en selfs die ideale werking van die niere herstel.
Die lewensduur van 'n diabeet kan dieselfde wees as by gesonde mense. Dit is baie afhanklik van die motivering van die pasiënt. Uitnemende dissipline is om dr Bernstein se genesingsaanbevelings daagliks te volg. Hierin is egter niks onmoontlik nie. Maatreëls om diabetes te beheer neem 10-15 minute per dag.
Die lewensverwagting van diabete wat met dialise behandel word, hang af van die vraag of hulle op die nieroorplanting kan wag. Die bestaan van pasiënte wat dialise ondergaan, is baie pynlik. Omdat hulle deurlopend swak gesondheid en swakheid het. Ook, deur 'n noukeurige skedule van skoonmaakprosedures, ontneem hulle die geleentheid om 'n normale lewe te lei.
Amptelike Amerikaanse bronne sê dat 20% van die pasiënte wat dialise ondergaan jaarliks verdere prosedures weier. Hulle pleeg dus in wese selfmoord weens ondraaglike lewensomstandighede. Mense met nierfalen in die eindfase klou aan die lewe as hulle hoop om 'n nieroorplanting te hê. Of as hulle die besigheid wil afhandel.
Nieroorplanting: voor- en nadele
'N Nieroorplanting bied 'n beter lewensgehalte en langer lewensduur as dialise. Die belangrikste ding is dat die gehegtheid aan die plek en tyd van dialise-prosedures verdwyn. Danksy hierdie het pasiënte die geleentheid om te werk en te reis. Na 'n suksesvolle nieroorplanting kan voedingsbeperkings verslap word, hoewel voedsel gesond moet bly.
Die nadele van oorplanting in vergelyking met dialise is 'n chirurgiese risiko, sowel as die noodsaaklikheid om immuunonderdrukkende middels te neem wat newe-effekte het. Dit is onmoontlik om vooraf te voorspel hoeveel jaar die uitplanting sal duur. Ondanks hierdie tekortkominge kies die meeste pasiënte eerder chirurgie as dialise as hulle die geleentheid kry om 'n skenkernier te ontvang.
'N Nieroorplanting is gewoonlik beter as dialise.
Hoe minder tyd die pasiënt aan dialise spandeer voor die oorplanting, hoe beter is die prognose. Ideaal gesproke moet 'n operasie gedoen word voordat dialise benodig word. 'N Nieroorplanting word uitgevoer vir pasiënte wat nie kanker en aansteeklike siektes het nie. Die operasie duur ongeveer 4 uur. Tydens dit word die eie filterorgane van die pasiënt nie verwyder nie. Die nier van die skenker is in die onderbuik gemonteer, soos in die figuur getoon.
Wat is die kenmerke van die post-operatiewe periode?
Na die operasie is gereelde eksamens en konsultasies met spesialiste nodig, veral gedurende die eerste jaar. In die eerste maande word bloedtoetse verskeie kere per week gedoen. Die frekwensie daarvan neem verder af, maar gereelde besoeke aan 'n mediese instelling sal steeds nodig wees.
Onthulde nierverwerping kan voorkom ten spyte van die gebruik van immuunonderdrukkende middels. Die tekens daarvan: koors, verminderde hoeveelheid urien, swelling, pyn in die nier. Dit is belangrik om betyds maatreëls te tref om nie die oomblik te mis nie, en dringend 'n dokter te kontak.
Dit is ongeveer 8 weke moontlik om terug te keer werk toe. Maar elke pasiënt het sy eie individuele situasie en die spoed van herstel na die operasie. Dit word aanbeveel om 'n dieet te volg met 'n beperking van eetbare sout en vet. Drink baie vloeistowwe.
Mans en vroue wat met 'n oorgeplante nier leef, slaag gereeld daarin om kinders te hê. Daar word aanbeveel dat vrouens nie vroeër as 'n jaar na die operasie swanger raak nie.
Hoe lank kan 'n nieroorplanting oorleef?
Grofweg gesproke verleng 'n suksesvolle nieroorplanting die lewe van 'n diabeet met 4-6 jaar. 'N Meer akkurate antwoord op hierdie vraag hang af van baie faktore. 80% van diabete na nieroorplanting leef minstens vyf jaar. 35% van die pasiënte slaag daarin om tien jaar of langer te leef. Soos u kan sien, is die kanse op sukses van die operasie groot.
Risikofaktore vir lae lewensverwagting:
- Die diabeet het lank gewag vir 'n nieroorplanting, is drie jaar of langer met dialise behandel.
- Die ouderdom van die pasiënt ten tyde van die operasie is ouer as 45 jaar.
- Die ervaring van tipe 1-diabetes is 25 jaar of langer.
'N Nier van 'n lewende skenker is beter as 'n kadawer. Soms, saam met 'n kadaveriese nier, word 'n pankreas ook oorgeplant. Raadpleeg spesialiste oor die voor- en nadele van so 'n operasie in vergelyking met konvensionele nieroorplanting.
Nadat die oorgeplante nier normaalweg wortel geskiet het, kan u op u eie risiko en na 'n lae-koolhidraatdieet oorgaan. Omdat dit die enigste oplossing is om suiker na normaal terug te bring en dit stabiel en normaal te hou. Tot op hede sal geen dokter dit goedkeur nie. As u egter 'n standaarddieet volg, sal u bloedglukose hoog wees en oorslaan. Met 'n oorgeplante orgaan kan dieselfde ding vinnig gebeur wat al met u eie niere gebeur het.
Ons herhaal dat u na 'n nieroorplanting slegs na u eie risiko en na 'n lae-koolhidraatdieet kan oorgaan. Maak eers seker dat u 'n goeie bloedtelling het vir kreatinien en dat glomerulêre filtrasietempo bo die drempelwaarde is.
'N Amptelik lae-koolhidraatdieet vir diabete wat met 'n oorgeplante nier leef, word nie goedgekeur nie. Geen studies is oor hierdie kwessie gedoen nie. Op Engelstalige webwerwe kan u egter verhale vind van mense wat 'n kans gewaag het en goeie resultate behaal het. Hulle geniet normale bloedsuiker, goeie cholesterol en bloeddruk.
Die afgelope dekade word gekenmerk deur 'n tweeledige toename in die aantal pasiënte met diabetes in die wêreld. Een van die grootste oorsake van sterftes met 'n 'soet' siekte is diabetiese nefropatie. Elke jaar ontwikkel ongeveer 400 duisend pasiënte 'n laat stadium van chroniese nierversaking, wat hemodialise en nieroorplanting benodig.
Komplikasie is 'n progressiewe en onomkeerbare proses (in die stadium van proteïnurie), wat onmiddellik gekwalifiseerde ingryping en regstelling van die toestand van die diabeet benodig. Behandeling van nefropatie by diabetes word in die artikel oorweeg.
Faktore vir progressie van siektes
Die hoë suikerwaardes wat kenmerkend van pasiënte is, is die aanleiding tot die ontwikkeling van komplikasies. Dit is hiperglikemie wat ander faktore aktiveer:
- intrakraniale hipertensie (verhoogde druk in die glomeruli van die niere),
- sistemiese arteriële hipertensie (toename in totale bloeddruk),
- hiperlipidemie (hoë vlakke van vet in die bloed).
Dit is hierdie prosesse wat lei tot skade aan die nierstrukture op sellulêre vlak.Die gebruik van 'n dieet met 'n hoë proteïen (met nefropatie, dus 'n verhoogde hoeveelheid proteïenstowwe in die urine, wat lei tot 'n nog sterker vordering van die patologie) en bloedarmoede word as bykomende ontwikkelingsfaktore beskou.
Klassifikasie
Die moderne verdeling van nierpatologie in die teenwoordigheid van diabetes mellitus het vyf fases, waarvan die eerste twee as preklinies beskou word, en die res klinies. Prekliniese manifestasies is veranderinge direk in die niere, daar is geen ooglopende simptome van patologie nie.
Die spesialis kan bepaal:
- hiperfiltrasie van die niere,
- verdikking van die glomerulêre keldermembraan,
- uitbreiding van die mesangiale matriks.
In hierdie stadiums is daar geen veranderinge in die algemene ontleding van urine nie, bloeddruk is dikwels normaal, en daar is geen duidelike veranderinge in die vate van die fundus nie. Tydige ingryping en die aanstelling van behandeling kan die pasiënt se gesondheid herstel. Hierdie fases word as omkeerbaar beskou.
- begin met diabetiese nefropatie,
- ernstige diabetiese nefropatie,
- uremie.
Voor-dialise behandeling
Terapie bestaan uit die volg van 'n dieet, die regstelling van koolhidraatmetabolisme, die verlaging van bloeddruk en die herstel van vetmetabolisme. 'N Belangrike punt is om kompensasie vir diabetes te verkry deur middel van insulienterapie of die gebruik van suikerverlagende medisyne.
Nie-geneesmiddelterapie is gebaseer op die volgende punte:
- verhoogde fisieke aktiwiteit, maar tot 'n redelike mate,
- ophou rook en alkohol drink,
- die impak van stresvolle situasies te beperk,
- verbetering van die psigo-emosionele agtergrond.
Dieetterapie
Die regstelling van voeding bestaan nie net in die verwerping van koolhidrate wat vinnig verteer word nie, wat tipies is vir diabetes, maar ook in ooreenstemming met die beginsels van tabel 7. 'N Gebalanseerde lae-koolhidraatdieet word aanbeveel, wat die liggaam van die pasiënt kan versadig met die nodige voedingstowwe, vitamiene, spoorelemente.
Die hoeveelheid proteïene wat in die liggaam ontvang word, mag nie 1 g per kilogram liggaamsgewig per dag oorskry nie, en dit is ook nodig om die vlak van lipiede te verlaag om die toestand van bloedvate te verbeter en sodoende die "slegte" cholesterol te verwyder. Die volgende produkte moet beperk word:
- brood en pasta
- blikkieskos
- marinades,
- gerookte vleis
- sout,
- vloeistof (tot 1 liter per dag),
- souse,
- vleis, eiers, vet.
So 'n dieet is teenaangedui gedurende die kindertydperk, met akute patologieë van 'n aansteeklike aard, in die kinderjare.
Regstelling van bloedsuiker
Aangesien dit hoë glukemie is, wat beskou word as die sneller in die ontwikkeling van diabetiese nefropatie, is dit noodsaaklik om alles in te span om te verseker dat die suikervlakke binne die toegelate reeks is.
'N Aanduiding van meer as 7% word toegelaat vir pasiënte wat 'n hoë risiko het om hipoglisemiese toestande te ontwikkel, sowel as vir pasiënte wat hartsiektes het, en hul lewensverwagting na verwagting beperk is.
Met insulienterapie word die regstelling van die toestand uitgevoer deur 'n oorsig van die medisyne wat gebruik is, die toediening en dosisse daarvan. Die beste behandeling word beskou as 'n inspuiting van langdurige insulien 1-2 keer per dag en 'n 'kort' middel voor elke maaltyd in die liggaam.
Suikerverlagende medisyne vir die behandeling van diabetiese nefropatie het ook kenmerke van gebruik. By die keuse is dit nodig om die maniere om aktiewe stowwe uit die liggaam van die pasiënt te verwyder en die farmakodinamika van geneesmiddels in ag te neem.
Belangrike punte
Moderne aanbevelings van spesialiste:
- Biguaniede word nie vir nierversaking gebruik nie as gevolg van die koma van melksuur-asidose.
- Tiazolinediones word nie voorgeskryf nie omdat dit vloeistofretensie in die liggaam veroorsaak.
- Glibenklamied kan 'n kritieke afname in bloedsuiker veroorsaak as gevolg van nierpatologie.
- Met die normale reaksie van die liggaam, is Repaglinide, Gliclazide toegelaat.In die afwesigheid van effektiwiteit, word insulienterapie aangedui.
Regstelling van bloeddruk
Die optimale werkverrigting is minder as 140/85 mm Hg. Art., Maar die getalle is minder as 120/70 mm RT. Art. moet ook vermy word. In die eerste plek word die volgende groepe medisyne en hul verteenwoordigers vir behandeling gebruik:
- ACE-remmers - Lisinopril, enalapril,
- angiotensienreseptorblokkeerders - losartan, olmesartan,
- saluretika - Furosemide, Indapamide,
- kalsiumkanaalblokkeerders - Verapamil.
Belangrik! Die eerste twee groepe kan mekaar vervang in die teenwoordigheid van individuele hipersensitiwiteit vir aktiewe komponente.
Regstelling van vetmetabolisme
Pasiënte met diabetes mellitus, chroniese niersiekte en dislipidemie word gekenmerk deur 'n hoë risiko van patologieë van die hart en bloedvate. Daarom raai kenners aan om die aanwysers van bloedvette in die geval van 'n "soet" siekte reg te stel.
- vir cholesterol - minder as 4,6 mmol / l,
- vir trigliseriede - minder as 2,6 mmol / l, en in die geval van siektes van die hart en bloedvate - minder as 1,7 mmol / l.
Die behandeling gebruik twee hoofgroepe medisyne: statiene en fibrate. Die behandeling van statien word begin wanneer cholesterolvlakke 3,6 mmol / l bereik (mits daar geen siektes aan die kardiovaskulêre stelsel is nie). As daar gepaardgaande patologieë is, moet die behandeling met enige cholesterolwaardes begin.
Dit bevat verskeie generasies medisyne (Lovastatin, Fluvastatin, Atorvastatin, Rosuvastatin). Medisyne kan oortollige cholesterol uit die liggaam verwyder, verminder LDL.
Statiene inhibeer die werking van 'n spesifieke ensiem wat verantwoordelik is vir die produksie van cholesterol in die lewer. Medisyne verhoog ook die aantal lae-digtheid lipoproteïne reseptore in die selle, wat lei tot massiewe uitskeiding van laasgenoemde uit die liggaam.
Hierdie groep middels het 'n ander werkingsmeganisme. Die aktiewe stof kan die vervoer van cholesterol op die genvlak verander. verteenwoordigers:
Regstelling van nierfilterdeurlaatbaarheid
Kliniese bewyse dui daarop dat korreksie van bloedsuiker en intensiewe sorg nie altyd die ontwikkeling van albuminurie ('n toestand waarin proteïenstowwe in die urine voorkom, wat nie mag wees nie) kan voorkom.
In die reël word die nefprotektor Sulodexide voorgeskryf. Hierdie middel word gebruik om die glomerulêre deurlaatbaarheid van die nier te herstel, wat lei tot 'n afname in proteïenuitskeiding van die liggaam. Sulodexide-terapie word een keer elke 6 maande aangedui.
Herstel van elektrolietbalans
Die volgende behandeling word gebruik:
- Bestry hoë kalium in die bloed. Gebruik 'n oplossing van kalsiumglukonaat, insulien met glukose, 'n oplossing van natriumbikarbonaat. Ondoeltreffendheid van medisyne is 'n aanduiding vir hemodialise.
- Eliminasie van azotemie (hoë hoeveelhede stikstofhoudende stowwe in die bloed). Enterosorbents (geaktiveerde koolstof, Povidone, Enterodesum) word voorgeskryf.
- Korreksie van hoë fosfaatvlakke en lae kalsiumgetalle. 'N Oplossing van kalsiumkarbonaat, ystersulfaat, Epoetin-beta, word bekendgestel.
Behandeling van die terminale stadium van nefropatie
Moderne medisyne bied drie hoofmetodes van behandeling in die laaste stadium van chroniese nierversaking, wat die pasiënt se lewe kan verleng. Dit sluit in hemodialise, peritoneale dialise en 'n nieroorplanting.
Die metode bestaan uit die uitvoering van hardeware-suiwering van bloed. Hiervoor berei die dokter 'n veneuse toegang waardeur bloed getrek word. Dan gaan dit in die "kunsmatige nier" -apparaat, waar dit gereinig word, met bruikbare stowwe verryk word, en ook na die liggaam terugkeer.
Die voordele van die metode is dat daar nie daagliks 'n behoefte is nie (gewoonlik 2-3 keer per week). Die pasiënt is voortdurend onder mediese toesig. Hierdie metode is beskikbaar, selfs vir pasiënte wat hulself nie kan bedien nie.
- dit is moeilik om veneuse toegang te bied, want die vaartuie is baie broos,
- moeilik om bloeddruk te beheer
- skade aan die hart en bloedvate vorder vinniger,
- dit is moeilik om bloedsuiker te beheer
- die pasiënt is permanent verbonde aan die hospitaal.
Peritoneale dialise
Hierdie tipe prosedure kan deur die pasiënt uitgevoer word. 'N Kateter word deur die anterior buikwand in die klein pelvis geplaas, wat vir 'n lang tydperk gelaat word. Deur hierdie kateter word 'n spesifieke oplossing toegedien en afgevoer, wat in samestelling soortgelyk is aan bloedplasma.
Die nadele is die behoefte aan daaglikse manipulasies, die onvermoë om te presteer met 'n skerp afname in gesigskerpte, sowel as die risiko dat dit komplikasies in die vorm van ontsteking van die buikholte sal ontwikkel.