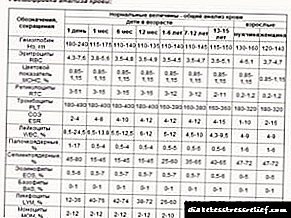
Diabetes mellitus en hartsiektes: die soeke na 'n oplossing Teks van 'n wetenskaplike artikel in die spesialiteit - Mediese endokrinologie
Die frekwensie van kardiovaskulêre siektes onder pasiënte met diabetes mellitus (9,5–55%) is aansienlik groter as die algemene bevolking (1,6–
- d%). Volgens die resultate van 'n epidemiologiese opname wat in 1994 in Moskou gedoen is, was die voorkoms (IHD) en arteriële hipertensie tien jaar na die diagnose van diabetes onderskeidelik 46,7 en 63,5% by pasiënte met NIDDM. Oorlewing van vyf jaar na hartinfarkt onder pasiënte met diabetes is 58%, en by mense sonder diabetes - 82%. By pasiënte met diabetes word die voorkoms van letsels van die onderste ledemate met die ontwikkeling van gangreen en daaropvolgende amputasie skerp verhoog. Arteriële hipertensie dra ook by tot die progressie van nefropatie en retinopatie. Die aandeel in sterftes as gevolg van arteriële hipertensie in die algemene sterftestruktuur is 20-50%, terwyl dit onder pasiënte met diabetes 4-5 keer hoër is. Oortredings van die koolhidraat- en lipiedmetabolisme wat kenmerkend is van arteriële hipertensie by diabetes verhoog die risiko en versnel die ontwikkeling van aterosklerose; die risiko van koronêre hartsiektes by sulke pasiënte neem gedurende hul tien lewensjare met 14 keer toe.
Aterosklerose van die arteries in diabetes word gekenmerk deur baie vroeër ontwikkeling en verspreiding. Bekende risikofaktore vir koronêre hartsiektes (hipercholesterolemie, arteriële hipertensie, vetsug en rook) lei tot pasiënte met diabetes drie keer meer gereeld as in die algemene bevolking. Selfs in die afwesigheid van hierdie faktore, dui die groter frekwensie en vinniger vordering van aterosklerose by diabetes op bykomende meganismes vir die ontwikkeling daarvan. 'N Toename in die risiko vir die ontwikkeling en vordering van aterosklerose by diabetes word geassosieer met faktore soos hiperinsulinemie, hiperglikemie en 'n skending van die bloedstollingsstelsel. Die meeste aandag word geskenk aan lipiedmetabolisme-afwykings. 'N Oorsaaklike verband tussen dislipidemie en die ontwikkeling van kardiovaskulêre patologie, hoofsaaklik koronêre hartsiektes, is vasgestel. 'N Toename in die konsentrasie van lae-digtheid lipoproteïene (LDL) word beskou as die belangrikste patogenetiese faktor in aterosklerose. 'N Ewe belangrike skakel in die patogenese daarvan is 'n afname in die inhoud van hoëdigtheidlipoproteïene (HDL) met anti-otherogene eienskappe.
Die rol van trigliseriede in die ontwikkeling van koronêre hartsiektes word minder bestudeer. Met die uitsondering van primêre tipe III hiperlipidemie, word hipertriglyceridemie beskou as 'n sekondêre skending van lipiedmetabolisme. Sekondêre hipertriglyceridemie by diabetes kan egter 'n belangriker rol speel in die ontwikkeling van aterosklerose as hipercholesterolemie.
Versteurings van lipiedmetabolisme by diabetes mellitus hang af van verskeie faktore en hoofsaaklik van die mate van hiperglukemie, insulienweerstandigheid, vetsug, mikroalbuminurie, sowel as voeding. Die aard van dislipidemie word bepaal deur die tipe diabetes. Met IDDM veroorsaak insulientekort 'n afname in lipoproteïne-lipase-aktiwiteit, wat lei tot hiperlipidemie, hipertriglyceridemie en 'n toename in die konsentrasie van p-lipoproteïene.
In hierdie geval word die sintese van die ontspanningsfaktor van die endoteel ontwrig en word die hegting van leukosiete aan die oppervlak van die endoteel verbeter. Veranderings en reologiese eienskappe van bloed wat verband hou met verhoogde bloedplaatjieadhesie is belangrik vir die skending van mikrosirkulasie. Daar word geglo dat verhoogde produksie van vrye radikale lei tot die vernietiging van stikstofoksied, die belangrikste vasodilatator wat deur endoteelselle geproduseer word. Skade aan die endotheel, verdikking van die vaskulêre wand as gevolg van hipertrofie en hiperplasie van gladdespierselle dra by tot 'n afname in bloedvate se nakoming en aanpassingsvermoë, en 'n skending van hemostase versnel die vorming van aterosklerotiese gedenkplate in koronêre vate. Langdurige hiperinsulinemie veroorsaak hipertrofie van spierselle. Die kombinasie van hierdie faktore bepaal die ontwikkeling van aterosklerose.
Patogenese. Die meganismes vir die ontwikkeling van arteriële hipertensie in IDDM en NIDDM is verskillend. By IDDM styg bloeddruk gewoonlik na 10-15 jaar vanaf die begin van die siekte en word dit gewoonlik veroorsaak deur diabetiese nefropatie. Slegs in 'n klein persentasie van die gevalle word 'n toename in bloeddruk met ander niersiektes geassosieer. By pasiënte met NIDDM hou 'n toename in bloeddruk moontlik nie direk verband met suikersiekte nie en word dit meer gereeld veroorsaak deur hipertensie, niersteen, chroniese piëlonefritis, jig of meer seldsame oorsake - nier gewasse, paraneoplastiese sindroom. Diabetiese nefropatie by pasiënte met NIDDM is slegs die derde onder die oorsake van verhoogde bloeddruk. So 'n toename in bloeddruk kan wees as gevolg van ander endokriene siektes wat gepaard gaan met diabetes (tirotoksikose, akromegalie, Itsenko-Cushing se siekte of sindroom, Conn-sindroom, feochromositoom, ens.). Dit is noodsaaklik om rekening te hou met die moontlikheid van die bestaan en okklusiewe letsels van die vate - coarctation van die aorta, renale arteriële stenose. As u anamnese opdoen, moet u let op die gebruik van voorbehoedmiddels of kortikosteroïede wat die bloeddruk kan verhoog.
Een van die patogenetiese meganismes van hipertensie by diabetes kan die direkte effek van insulien op natriumherabsorpsie in die nefron wees, sowel as die indirekte werking van die hormoon deur die simpaties-byniere en renien-angiotensien-aldosteroonstelsels, die sensitiwiteit van vaskulêre gladdespier vir persmiddels verhoog, en die produksie van groeifaktore gestimuleer word.
Die angiotensienomskakelingsensiem (ACE), dipeptidylkarboksypeptidase, onder die invloed waarvan angiotensien I omgeskakel word na die aktiewe octapeptied, angiotensien II, speel 'n jeugdige rol in die werking van die renien-angiotensienstelsel. Deur aan spesifieke reseptore op selmembrane te bind, verhoog angiotensien II die hartuitset, veroorsaak dit vasokonstriksie van die kroonslagare, hiperplasie en hipertrofie van gladdespierselle, en bevorder dit die vrystelling van kategolamiene.
Plaaslik gevormde angiotensien II, waarvan die produksie toeneem met langdurige hipertensie, tree op 'n outokriene wyse op as 'n plaaslike kransverenging. ACE verminder die vermoë van die vaskulêre wand om N0 (endoteliale ontspanningsfaktor) te produseer.
In onlangse jare is 'n genetiese geneigdheid tot die ontwikkeling van arteriële hipertensie bewys. Hierdie predisposisie hou verband met 'n genetiese afwyking in die transmembraantransport van katione en polimorfisme van gene wat ACE-sintese reguleer.
'N Korrelasie is ook gevind tussen die polimorfisme van die geen vir die paraoxonase-ensiem en aterosklerotiese veranderinge in die koronêre vate van pasiënte met NIDDM. Paraoxonase in HDL inaktiveer lipiedperoksiede in LDL, wat 'n natuurlike anti-aterogene faktor is.
IHD by pasiënte met diabetes mellitus is 'n manifestasie van diabetiese makroangiopatie: hulle het nie net aterosklerose van die kroonslagare nie, maar ook van die arteries van die brein, onderste ledemate en ander belangrike vate. Die morfologiese kenmerke van aterosklerose by diabetes mellitus kan toegeskryf word aan die veelvuldigheid van lokalisering van atherome.
Die diagnose. Dit is noodsaaklik om die gemiddelde waarde van bloeddruk in ten minste twee metings te bepaal. Bloeddruk moet op albei hande gemeet word met die regte posisie van die arms en manchet in die pasiënt se posisie, sit en lê. Dit is nodig om die moontlikheid van ortostatiese afname in bloeddruk in ag te neem as gevolg van disfunksie van die simpatiese senuweestelsel.
Volgens die WGO se aanbevelings, moet die normale bloeddruk nie meer as 145/90 mm Hg wees nie. By pasiënte met diabetes mellitus van 'n jong ouderdom, moet die kriteria (veral in die teenwoordigheid van mikroalbuminurie of aanvanklike veranderinge in die fundus) egter strenger wees - 135/85 mm Hg Die vlak en stabiliteit van bloeddruk is veral belangrik vir die voorkoming van kardiovaskulêre komplikasies. In 1992 het die Verenigde State se nasionale komitee vir die identifisering, evaluering en behandeling van hoë bloeddruk voorgestel om die normale bloeddruk van 130 en 85 mm Hg, hipertensie - stadium I (mild) 140-159 / 90-99 mm Hg, II te oorweeg stadium (matig) 160–179 / 100–109 mm Hg, stadium III (swaar), 180–209 / 110–119 mm Hg, stadium IV (baie swaar), 210/120 mm Hg .
Die diagnose van hipertensie is nog steeds gebaseer op die rekenskap van vaat- en orgaanletsels, waarvan die indeling gebaseer is op die leerstellings van G.F. Lang en A. Myasnikov.
Die kliniese beeld. By diabetes mellitus het hipertensie die gewone manifestasies vir hierdie patologie. Dikwels, veral met die 'ligte' vorm van hipertensie, kla pasiënte nie. In ander gevalle is daar klagtes van 'n hoofpyn (wat nog lank die enigste simptoom bly), moegheid, verminderde werkvermoë, borspyne, 'n gevoel van 'onderbrekings', ens. Liggaamsondersoek onthul 'n uitbreiding van die grense van relatiewe en absolute hartlikheid tot links, verhoogde apikale impuls, klem II toon oor die aorta.
Kliniese manifestasies word dikwels veroorsaak deur die teenwoordigheid van isgemiese hartsiektes, aterosklerose, koronêre of serebrale vate. Op die EKG is gewoonlik tekens van linkerventrikulêre hipertrofie sigbaar: 'n afwyking van die elektriese as van die hart na links, 'n toename in die amplitude van die QRS-kompleks in lei V5-V6, kenmerkende ST-segment depressie en vervorming van die T-golf. Die funduspatroon hang gewoonlik af van die oorsake van arteriële hipertensie of komplikasies van diabetes mellitus (renale retinopatie) diabetiese retinopatie). By hipertensie word die verskynsel van Salus-Hunn-oorskiet (verseëlde are wat die are saamdruk), sklerose van die arterioles, oneffenheid van hul kaliber, retinale edeem, ens. Opgemerk.
Simptome van koronêre hartsiektes by pasiënte met diabetes mellitus verskil min van 'n tipiese pynaanval, maar baie meer gereeld (tot 20-30% van die gevalle) kom angina pectoris en miokardiale infarksie sonder pyn voor. Onder pasiënte met diabetes mellitus tussen die ouderdomme van 35 tot 50 jaar is miokardiale infarksie en skielike dood verantwoordelik vir tot 35% van die sterftes.
Met 'stille' miokardiale iskemie word 'n afname in die koronêre reservaat waargeneem in die afwesigheid van tekens van 'n toename in die massa van die linkerventrikel. Die kenmerke van die verloop van IHD en miokardiale infarksie by pasiënte met diabetes mellitus word hoofsaaklik geassosieer met outonome diabetiese neuropatie, wat die funksionele toestand van die miokardium en die sentrale hemodinamika beduidend benadeel, d.w.s. afname in slag en minuut bloedvolume, hartindeks, linker ventrikulêre krag, verhoogde hartklop en totale perifere weerstand. Konstante tagikardie (geen verskil in hartklop dag en nag nie) dui op 'n skending van parasimpatiese innerlikheid.
By pasiënte met diabetes mellitus word daar gereeld 'n kombinasie van iskemiese hartsiektes, hart neuropatie (outonome neuropatie), kardiomyopatie waargeneem. Dit verander die kliniese beeld van die onderliggende siekte aansienlik, lei tot kardiovaskulêre mislukking en bemoeilik die diagnose. Die ontwikkeling van outonome diabetiese neuropatie behels 'n skending van die aanpassingsvermoë van die liggaam, 'n afname in oefenbaarheid.
In onlangse jare word 'kleinvaat-siektes' onderskei as 'n oorsaak van 'n afname in koronêre reservaat en miokardiale iskemie. Die kombinasie van hipertensie, vetsug, hipertriglyceridemie, insulienweerstandigheid word gekombineer met die begrip 'metaboliese sindroom' of 'sindroom X'. Pasiënte met hierdie sindroom is veral vatbaar vir die ontwikkeling van koronêre hartsiektes en miokardiale infarksie.
Anamnesis, pasiëntklagtes, objektiewe gegewens en algemene kliniese ondersoekmetodes maak dit moontlik om koronêre hartsiektes en arteriële hipertensie by diabetes te diagnoseer sonder die gebruik van ingewikkelde diagnostiese metodes. Diagnose van "stille" miokardiale isgemie en versteurings van latente ritme is dikwels moeilik, daarom word ingewikkelde navorsingsmetodes gebruik (fietsergometrie, EKG-monitering, miokardiale scintigrafie tydens oefening en 'n toets met dipyridamol). Radionuklide ventrikulografie met benoemde thallium en MRI kan die aard en graad van skade aan die miokardium, kapillêre bed en koronêre vate verklaar.
In komplekse gevalle word koronarografie gebruik in verband met die komende metodes van chirurgiese behandeling (omleiding van die hartaarslagweg, plastiese chirurgie van die ballonballon) om die lokalisering van die skade te identifiseer. Die hoë koste van diagnostiese toerusting beperk egter die wydverspreide gebruik van sulke metodes. Holter-monitering is een van die mees gebruikte metodes om 'stille' iskemie te diagnoseer.
Die studie van die assosiasie van geenpolimorfisme en vaskulêre komplikasies by pasiënte met diabetes sal die risiko beoordeel en die ontwikkeling en vordering van sulke komplikasies voorspel lank voor hul kliniese manifestasies.
Behandeling. Die optimale metaboliese beheer van glukemie en lipemie, die belangrikste aanduiding van die toestand van mikrosirkulasie, is noodsaaklik in alle stadiums van die behandeling van pasiënte met diabetes mellitus. Die terapie moet daarop gemik wees om bloeddruk te verlaag om komplikasies van suikersiekte en hipertensie te voorkom of om hul ontwikkeling te vertraag. In die praktyk moet daar gepoog word om die bloeddruk tot 140/90 mm Hg te verlaag. 'N Verdere afname, veral by bejaardes, verhoog die risiko van CHD. Op 'n jonger ouderdom kan die kriteria strenger wees. Dit is noodsaaklik om die bloeddruk korrek te meet: nie alle pasiënte met diabetes het 'n regop posisie nie, aangesien ortostatiese afname in bloeddruk kan voorkom as gevolg van outonome neuropatie. Dit moet ook in ag geneem word by die ontwikkeling van indikasies vir anti-hipertensiewe terapie en tydens die implementering daarvan.
Anti-hipertensiewe behandeling teen medisyne moet patogeneties wees, en dit sal jare lank ononderbroke uitgevoer word. 'N Ernstige probleem is dat die pasiënt nie altyd subjektiewe simptome ervaar nie. Bereidwilligheid om medikasie te neem neem af as die medisyne deur newe-effekte veroorsaak word. Saam met die inagneming van bloeddrukindekse in anti-hipertensiewe terapie, moet ander faktore in ag geneem word: geslag (mans het meer gereeld farmakologiese preparate nodig), genetiese eienskappe (in die teenwoordigheid van vaskulêre siektes in die familiegeskiedenis begin die farmakoterapie van hipertensie vroeër). Met koronêre hartsiektes of miokardiale infarksie is intensiewe terapie van arteriële hipertensie nodig. In pasiënte met diabetes mellitus en koronêre hartsiektes, gekombineer met vetsug, hiperliproteïnemie of nierversaking, hipertrofie in die linker-ventrikel, 'n lae vlak van fisieke aktiwiteit, is die bloeddruk veral versigtig. Selfhypertensiewe medikasie by pasiënte met diabetes moet selfs met 'n ligte hipertensie begin word. Medisyne verminder die risiko van serebraal beroertes. So, Sweeds
'N Studie van 7–2050 het getoon dat die bloeddrukvermindering slegs 20/8 mm Hg was. verminder die moontlikheid van kardiovaskulêre komplikasies met 40%.
Die effek van medisyne word grootliks bepaal deur hul kombinasie met nie-farmakologiese middels. Enkele algemene aanbevelings moet in ag geneem word: individuele keuse van anti-hipertensiewe medisyne, beskikbaarheid, duur van die effek. Voorkeure vertraagde (langwerkende) vorms. In die behandelingsproses, oftalmoskopiese ondersoeke word 'n EKG uitgevoer, die vlak van lipiede in die bloed bepaal, die nodige nefologiese ondersoeke word uitgevoer.
Dit is raadsaam om met monoterapie (3-6 maande) te begin, en met die onvoldoende doeltreffendheid daarvan, word gekombineerde behandeling aangedui. Die meeste skrywers is van mening dat monoterapie met simpatolitiese medisyne (klonidien, dopegiet, rauwolfia-preparate) ongewens is as gevolg van lae doeltreffendheid, 'n groot aantal newe-effekte en 'n afname in die lewensgehalte. . *
Moderne anti-hipertensiewe middels word in die volgende groepe verdeel: 1) ACE-remmers, 2) kalsiumantagoniste, 3) p-adrenoreseptorblokkeerders, 4) diuretika.
ACE-remmers is die geneesmiddels wat gekies word vir die kombinasie van diabetes mellitus en arteriële hipertensie met IHD, miokardiale infarksie, hartversaking, verswakte sinusfunksie, pulmonale hipertensie en Raynaud se siekte. By die gebruik van hierdie fondse is daar aanduidings van die omgekeerde ontwikkeling van linkerventrikulêre hipertrofie en die verbetering van die perfusie daarvan. Dit is teenaangedui in ernstige vorme van mitrale en aorta-stenose, stenose van die karotis en nierarteries. Ongewenste medisyne van hierdie groep tydens swangerskap en nierversaking. ACE-remmers word deur pasiënte goed verdra. Newe-effekte sluit droë hoes in. Anders as ander anti-hipertensiewe middels, beïnvloed hierdie middels nie die metabolisme van koolhidrate, lipiede of purien nie, maar dit kan gekombineer word met diuretika, p-blokkeerders, kalsiumantagoniste. ACE-remmers het 'n positiewe effek op koolhidraatmetabolisme, wat die sensitiwiteit van weefsel vir insulien verhoog.
Die anti-orginale werking van medisyne van hierdie groep in vergelyking met die van kalsiumantagoniste is effens laer. Terselfdertyd kan die langdurige gebruik van ACE-remmers by pasiënte na miokardiale infarksie die herontwikkeling van laasgenoemde vertraag. Capoten behoort aan ACE-remmers van die 1ste generasie, waarvan die aktiewe beginsel captopril is. Die gewone daaglikse dosis is 50 mg in 2-3 dosisse. Kapoten blokkeer ACE-aktiewe terreine en belemmer die vorming van angiotensien
- wat die kragtigste vasokonstriktor in die menslike liggaam is. Kapoten het nie 'n direkte vasodilaterende effek nie.
Ramipril (Hehst Tritace) blokkeer ook die renien-angiotensienstelsel, verlaag plasmavlakke van angiotensien II en aldosteroon, en versterk die werking van bradykinien, wat lei tot 'n afname in die perifere vaskulêre weerstand. Dit is raadsaam om ramipril voor te skryf aan pasiënte met diabetes mellitus, veral as daar kliniese hemodinamika en mikrosirkulasieversteurings heers, aangesien dit 'n meer uitgesproke vasodilaterende effek op arteries in die medium en klein kaliber, arterioles en kapillêre netwerke het. Belangrik positief
Die kwaliteit van hierdie middel is die moontlikheid dat dit in klein dosisse gebruik word (van 1 tot 5 mg per dag).
Renitec (enalapril maleaat, MSD) is 'n langdurige vorm van 'n ACE-remmer. Hierdie middel word aangedui vir pasiënte met diabetes mellitus en iskemiese hartsiektes. Dit dra by tot 'n toename in die hartuitset en die bloedvloei van die nier, het 'n nefrotiese effek en beïnvloed die spektrum van plasma-lipoproteïne gunstig. Die terapeutiese dosis is een keer per dag van 5 tot 40 mg.
Die nuwe generasie ACE-remmers bevat Prestarium (Servier farmaseutiese groep), wat help om die hipertrofie van gladdespierselle te verminder en die verhouding elastien / kollageen in die vaskulêre muur te verbeter. Die gunstige effek daarvan op die kransreserwe word getoon. Die terapeutiese dosis van die middel is 4-8 mg per dag.
In onlangse jare is daar gevind dat ACE-remmers slegs die kardiovaskulêre effekte van die aktivering van die renien-angiotensienstelsel gedeeltelik verswak.
Angiotensin II antagonis - losartan (cozaar) is 'n verteenwoordiger van 'n nuwe klas anti-hipertensiewe middels. Dit blokkeer spesifiek angiotensien II reseptore en het 'n lang en eenvormige hipotensiewe effek. Volgens chemiese struktuur behoort dit aan imidazolderivate. Dit word aanbeveel dat Cozaar-behandeling een keer per dag met 25 mg begin. Die dosis kan verhoog word tot 50-100 mg / dag. Die lewer is die belangrikste manier om hierdie middel en die aktiewe metaboliet daarvan te elimineer; die geneesmiddel is nie teenaangedui vir nierversaking nie.
As anti-orginale middels wat koronêre bloedvloei verbeter en die perifere vaskulêre weerstand verminder, word kalsiumantagoniste gebruik. Voorbereidings van hierdie groep belemmer toegang tot Ca2 + in myofibrille en verminder die aktiwiteit van myofibrillêre Ca ^ + - geaktiveerde ATPase. Onder hierdie middels word 'n groep verapamil, diltiazem, nifedipien onderskei. Kalsiumantagoniste verhoog nie glukemie nie en het nie 'n negatiewe effek op lipiedmetabolisme nie. By langdurige gebruik van verapamil word verbetering in miokardiale perfusie opgemerk.
Akute miokardiale infarksie, sinusbradikardie, atrioventrikulêre blok, swakheid van die sinusknoop, sistoliese vorm van hartversaking - dit is toestande waarin dit beter is om nie verapamil en diltiazem te gebruik nie, maar nifedipien medisyne. Behandeling met 'n kortwerkende kalsiumantagonis van die nifedipiengroep is teenaangedui by akute koronêre ontoereikendheid - akute miokardiale infarksie en onstabiele angina. Langwerkende medisyne (adalat) veroorsaak nie 'n skerp daling in bloeddruk met 'n refleksverhoging in die vlak van kategolamiene nie, wat kenmerkend is van nifedipien. Dit word 3 keer per dag in 10 mg (1 kapsule) of 20 mg (in tablette) 2 keer per dag gebruik.
Langdurige doseringsvorme van kalsiumantagoniste brei die fisieke vermoëns van die pasiënt aansienlik uit. Met 'stil' miokardiale iskemie laat hulle toe dat u die miokardium rondom die klok "beskerm", wat help om skielike sterftes te voorkom.
In pasiënte met proteïnurie wat verband hou met arteriële hipertensie en diabetes mellitus of chroniese nierversaking (CRF), is kalsiumantagoniste van die dihydropyridine-groep minder effektief as verapamil of diltiazem.
Blokkeerders van p-adrenergiese reseptore word verdeel volgens die selektiwiteit van werking op pg en p2-adrenoreceptors. Geneesmiddels wat selektief rg-reseptore (atenolol, metoprolol, ens.) Blokkeer, word kardioselektief genoem. Ander (propranolol, of anaprilien, timolol, ens.) Werk gelyktydig op pp- en p2-reseptore.
Betablokkers verminder die frekwensie en duur van "stil" en pynepisodes in koronêre hartsiektes, en verbeter ook die lewensvoorspelling as gevolg van die anti-aritmiese effek daarvan. Die anti-orginale effek van hierdie geneesmiddels word verklaar deur 'n afname in die energie-uitgawes van die hart, sowel as die herverdeling van koronêre bloedvloei na iskemiese fokuspunte. Die anti-hipertensiewe effek hou verband met 'n afname in die hartuitset. Daarbenewens kan p-blokkers insulienafskeiding verminder en glukosetoleransie benadeel, asook die simpato-adrenale reaksie op hipoglukemie blokkeer. Nie-selektiewe p-blokkeerders met langdurige gebruik verhoog die vlak van vrye vetsure en verhoog die hervorming van trigliseriede in die lewer. Terselfdertyd verlaag hulle HDL. Hierdie nadelige gevolge is minder kenmerkend van kardioselektiewe p-blokkeerders. Die aanstelling van p-blokkers by pasiënte met ernstige outonome neuropatie word nie getoon nie. In geval van nierfunksie, moet die dosis verminder word, aangesien dit deur die niere uitgeskei word. p-Blokkers is die keuse vir diabetes mellitus met hartaritmieë, hipertrofiese kardiomyopatie, stenose van die aorta opening.
Alfa | adrenergiese blokkeerders (prazosien) het 'n positiewe effek op lipiedmetabolisme. By langdurige diabetes mellitus met outonome neuropatie, moet dit egter baie versigtig gebruik word, aangesien dit ortostatiese reaksies veroorsaak.
Diuretika vir arteriële hipertensie en koronêre hartsiektes by pasiënte met diabetes mellitus word selde as monoterapie gebruik, meer gereeld word dit in kombinasie met bogenoemde middels gebruik. Onder die verskillende groepe diuretika (tiasied, lus, kaliumsparend, osmoties) is dit raadsaam om medisyne te gebruik wat nie glukosetoleransie en lipiedmetabolisme benadeel nie. In die geval van verswakte nierfunksie word die aanstelling van kaliumsparende diuretika nie aangetoon nie. Tans word voorkeur gegee aan lusdiuretika (furosemied, etakrielzuur), wat 'n swakker effek op koolhidraat- en lipiedmetabolisme het. Die middel van 'n nuwe generasie arifon (indapamide) is die geneesmiddel wat gekies word by pasiënte met diabetes mellitus. Hierdie stof verander nie cholesterol nie, beïnvloed nie die koolhidraatmetabolisme nie en beïnvloed nie die nierfunksie nie. Die middel word voorgeskryf deur
- mg (1 tablet) daagliks.
In die komplekse behandeling van pasiënte met diabetes mellitus met iskemiese hartsiektes en arteriële hipertensie, is dit nodig om na die normalisering van lipiedmetabolisme te streef. Uit ewekansige gekontroleerde proewe word sterk daarop gewys dat die verlaging van cholesterol by pasiënte met koronêre hartsiektes herhaalde miokardiale infarksie voorkom en dat die sterftes as gevolg van koronêre hartsiektes en ander vaskulêre siektes verminder word.
Die beginsels van terapie en voorkoming van aterosklerose sluit die uitskakeling van risikofaktore vir hierdie toestand, kompensasie vir insulientekort en geneesmiddelterapie in. Die volgende word as laasgenoemde gebruik: a) fibroïensuurderivate - fibrate wat lewersintese van VLDL verminder, die aktiwiteit van lipoproteïne-lipase stimuleer, HDL-cholesterol verhoog en laer fibrinogeenvlak verhoog, b) anioonuitruilharsen (cholestyramine), wat die sintese van gal stimuleer, c) probucol, wat antioksidant-effek en toenemende eliminasie van die lewer van LDL, d) hidroksimetiel-glutaryl-koënsiem A-reduktase-remmers ('n sleutelensiem vir cholesterol-sintese) - lovastatien (mevacor), e) lipostabil (essensiële fosfolipiede) s).
Die voorkoming van kardiovaskulêre komplikasies by pasiënte met koronêre arteriesiektes bestaan hoofsaaklik in die uitskakeling of vermindering van risikofaktore. Die verandering van lewenstyl of die verbetering van die lewensgehalte hou verband met nie-farmakologiese benaderings tot die hantering van hierdie kategorie pasiënte en dit sluit 'n afname in liggaamsmassa-indeks (BMI) en die beperking van tafelsout tot 5,5 g / dag in. Die effek van anti-hipertensiewe middels word ook verhoog met 'n dieet met 'n lae sout, die insluiting van mikrovoedingstowwe, multivitamiene, dieetvesel, liggaamlike aktiwiteit, die ophou van rook en alkohol. Die laagste sterftesyfer weens kardiovaskulêre versaking word waargeneem by mense wat glad nie alkohol drink nie. Die effek van voorbehoedmiddels en nie-steroïdale anti-inflammatoriese middels op bloeddruk moet oorweeg word. Arteriële hipertensie vererger die prognose van nier letsels aansienlik.
Die behoefte aan 'n voorkomende rigting is veral duidelik as dit kom by pasiënte met diabetes mellitus met arteriële hipertensie. Die effektiwiteit van spesifieke terapie hang grootliks af van 'n begrip van die belangrikheid van bloeddrukbeheer. Dit is noodsaaklik om die vaardighede van onafhanklike meting van bloeddruk by die pasiënt te bewerk, om alle fases van behandeling, lewenstyl, maniere om liggaamsgewig te verminder, met die pasiënt te bespreek.
In die Verenigde State is daar al meer as 20 jaar 'n federale opvoedkundige program vir die beheer van bloeddruk, wat bygedra het tot die vermindering van kardiovaskulêre komplikasies van diabetes met 50-70%. 'N Gepaste opvoedkundige program in Rusland sou 'n belangrike maatreël wees vir die voorkoming van kardiovaskulêre komplikasies van diabetes.
- Miokardiale edeem en kortasem tydens beweging.
- Pyn in die aangetaste gebied.
- Verandering van ligging van siek gebiede.
- Verhoogde kontraksies van die hart of sinus tagikardie. Die sametrekkings kom beide in 'n kalm en opgewekte toestand voor. Die frekwensie van kontraksies is van negentig tot honderd en twintig kontraktiele bewegings per minuut. In ernstige gevalle bereik die getal honderd en dertig.
- Hartslag is onafhanklik van asemhaling. Met 'n diep asem begin dit na 'n gesonde persoon. By pasiënte verander asemhaling nie. Die simptoom word veroorsaak deur 'n skending van die parasimpatiese senuwees wat verantwoordelik is vir die frekwensie van kontraksies.
- Pyn, kenmerkend vir diabete, veroorsaak in die kakebeen, skouerblaaie van die sleutelbeen en nek, word geneutraliseer met behulp van dwelms. Met 'n miokardiale infarksie help pille nie.
- Braking veroorsaak deur ongewone naarheid. Dit is maklik om van voedselvergiftiging te onderskei.
- Borspyn van ongewone krag.
- Die hartklop wissel.
- Longedeem.
- Angina pectoris word nie veroorsaak deur diabetes mellitus nie, maar deur langdurige hartsiektes.
- Diabete kry angina twee keer so vinnig as mense met normale bloedsuiker.
- Diabete voel nie pyn wat veroorsaak word deur angina pectoris nie, in teenstelling met gesonde mense.
- Die hart begin verkeerd werk en hou nie die normale ritme in ag nie.
Koronêre hartsiektes met diabetes
Diagnose van koronêre hartsiektes met diabetes is dikwels moeilik. Nie-medisyne-voorkomende maatreëls, die keuse van anti-orginale en anti-ischemiese terapie met 'n kombinasie van diabetes mellitus en koronêre hartsiektes, bevat ook 'n aantal belangrike eienskappe.
Diabetes mellitus is 'n belangrike en onafhanklike risikofaktor vir koronêre hartsiektes. In bykans 90% van die gevalle is diabetes nie-insulien afhanklik nie (tipe 2-diabetes mellitus). Die kombinasie van diabetes mellitus met hartsiektes is prognosties ongunstig, veral met onbeheerde glukemie.
Teks van 'n wetenskaplike artikel oor die onderwerp “Diabetes mellitus en hartvatsiekte: oplossing vind”
■ Diabetes en hartsiektes: vind 'n oplossing
■ 'n. A. Alexandrov, I.Z. Bondarenko, S.S. Kukharenko,
MN Yadrikhinskaya, I.I. Martyanova, Yu.A. Solyanik
NL Drozdova, A.Yu. Mayorov. '
Kardiologiese verbinding van die Endokrinologiese Wetenskapsentrum I * (Doktor in Mediese Wetenskappe - Akademikus van RAS en RAMS II I. Dedov) RAMS, Moskou I
Die sterftes as gevolg van koronêre hartsiekte in die bevolking van mense wat aan tipe 2-diabetes mellitus (DM 2) ly, neem steeds wêreldwyd toe, ondanks die konstante toename in die koste vir die behandeling en voorkoming van kardiovaskulêre siektes by pasiënte met diabetes mellitus.
'N Hoë risiko van vaskulêre komplikasies by tipe 2-diabetes het die American Cardiology Association die rede gegee om diabetes as 'n kardiovaskulêre siekte te klassifiseer.
Die kardiologie-afdeling, wie se hoofdoel is om maniere te vind om kardiovaskulêre sterftes by pasiënte met diabetes mellitus te verminder, is in 1997 by die ESC RAMS geskep. Die ervaring wat die personeel van die ESC RAMS E. L. Kilinsky, L. S. Slavina, E. opgedoen het. S. Mayilyan op die gebied van kardiologie, is in 1979 saamgevat in die monografie “Hart in endokriene siektes”, wat vir 'n lang tyd die naslaanboek van praktiese dokters in ons land gebly het, wat die kliniese verloop van hartpatologie beskryf.
Die leidende posisie van die ESC RAMS in die ontwikkeling van suikersiekteprobleme in Rusland het weerspieël in die totstandkoming van die ESC RAMS van 'n moderne kardiologie-afdeling wat spesialiseer in hartpatologie van pasiënte met diabetes mellitus. Volgens die inisieerder van hierdie projek, Acad. RAS en RAMS I.I. Dedova, die enorme finansiële en administratiewe personeelprobleme in die skepping van die departement, behoort hulself te vergoed deur die effektiewe ontwikkeling van nuwe moderne metodes vir die diagnose en behandeling van koronêre hartsiektes (CHD) by pasiënte met diabetes mellitus.
Op die oomblik is dit algemeen bekend dat by pasiënte met diabetes, angina pectoris, miokardiale infarksie, kongestiewe hartversaking en ander manifestasies van koronêre aterosklerose baie meer voorkom as by individue sonder diabetes. In 'n studie van mense ouer as 45 jaar, is dit gevind dat in die teenwoordigheid van tipe 1-diabetes die waarskynlikheid om IHD by pasiënte te ontwikkel met 11 keer toeneem in vergelyking met pasiënte sonder diabetes.
Diabetes mellitus het 'n baie ingewikkelde en veelvlakkige effek op die toestand van die hart. Kliniese en eksperimentele studies het 'n groot rol getoon in die vorming van die kliniese beeld van die siekte van spesifieke afwykings van energiemetabolisme in die miokaar.
dialise hartselle. Kliniese gebruik van positron-emissietomografie het aan die lig gebring dat 'n duidelike afname in die koronêre bloedvloeiereserve by pasiënte met diabetes mellitus aansienlik geassosieer word met skade aan die mikrovaskulêre bed.
'N Hoë vlak van hartsterftes by tipe 2-diabetes word egter eerstens geassosieer met die versnelde ontwikkeling van aterosklerose van die groot hartvatsels van die hart. Dit het geblyk dat diabetiese dislipidemie, waarvan die belangrikste eienskap hipertriglyceridemie is, bydra tot die vorming van 'n groot aantal aterosklerotiese plakkies wat maklik bars in die intima van die kransvate. Hierdie kenmerkende kenmerk van die aterosklerotiese proses met ernstige oortredings van koolhidraatmetabolisme het daartoe gelei dat diabetes mellitus ontstaan as 'n siekte van 'ontploffende' gedenkplate. .
'N Onstabiele, traanagtige, aterosklerotiese gedenkplaat word tans beskou as 'n sleutelmeganisme vir die ontwikkeling van akute koronêre sindroom in die vorm van onstabiele angina pectoris of akute miokardiale infarksie.Akute miokardiale infarksie is die oorsaak van die dood by 39% van pasiënte met diabetes. Sterftes binne 'n jaar na die eerste miokardiale infarksie bereik 45% by mans met diabetes en 39% van vroue, wat aansienlik meer is as die ooreenstemmende
Fig. 1. Diagram van die ontwikkeling van 'n "diabetiese" hart.
aanwysers (38% en 25%) by individue sonder diabetes. Tot 55% van pasiënte met diabetes mellitus sterf binne 5 jaar na akute miokardiale infarksie, vergeleke met 30% onder pasiënte sonder diabetes, en herhalende hartaanval ontwikkel by pasiënte met diabetes 60% meer gereeld as by pasiënte sonder diabetes. By pasiënte met diabetes mellitus ná hartinfarkt is die sterftes byna 2 keer hoër, en kongestiewe hartversaking ontwikkel drie keer meer gereeld in vergelyking met die bevolking van pasiënte sonder diabetes.
Die behoefte aan vroeë diagnose van koronêre hartsiektes by pasiënte met diabetes word bepaal deur die buitengewoon ernstige verloop en stabiele hoë sterftesyfer. Die vinnige agteruitgang van die verloop van IHD by pasiënte met diabetes mellitus, kort na die kliniese manifestasie van kardiovaskulêre letsels, dui op 'n lang periode van asimptomatiese vordering van koronêre aterosklerose by die meerderheid pasiënte met diabetes mellitus. By diabetes is daar egter objektiewe probleme met die vroeë diagnose van koronêre hartsiektes.
In die gewone pasiëntpopulasie is die algemeen aanvaarde taktiek vir die diagnosering van koronêre hartsiektes gefokus op die teenwoordigheid, frekwensie en intensiteit van pyn - die belangrikste kriterium vir die teenwoordigheid en erns van koronêre hartsiektes. Die data van baie nadoodse ondersoeke, epidemiologiese en kliniese studies het bevestig dat hierdie taktiek nie van toepassing is op pasiënte met diabetes mellitus nie. Bykomend tot die stereotipiese aanvalle van stabiele angina, is daar by diabetes mellitus nie-klassieke variante van die verloop van koronêre aterosklerose algemeen - pynlose en atipiese vorme van IHD.
Die atipiese verloop van koronêre hartsiektes by pasiënte met diabetes word gekenmerk deur die teenwoordigheid van klagtes wat verband hou met fisieke aktiwiteit, soos kortasem, hoes, gastro-intestinale gebeure (sooibrand, naarheid), ernstige moegheid, wat nie as tekens van angina pectoris of die ekwivalente daarvan beskou word nie. Differensiële diagnose by sulke klagtes by 'n pasiënt met diabetes blyk baie moeilik te wees en is slegs moontlik met verifikasie deur spesiale diagnostiese toetse.
Die pynlose vorm van koronêre hartsiektes, wat meer gereeld in die literatuur verwys word as 'pynlose miokardiale ischemie', is 'n objektief waarneembare kortstondige versteuring van miokardiale perfusie wat nie gepaard gaan met angina pectoris of die ekwivalente daarvan nie. .
Die verskynsel van die wydverspreide asimptomatiese verloop van IHD by pasiënte met diabetes mellitus is die eerste keer in 1963 deur R.F. Bradley en J.0 Partarnian, wat volgens lykskouing gevind het in 'n beduidende deel van pasiënte met diabetes wat gesterf het aan die eerste akute hartsinfarkt,
tekens van ten minste een vorige miokardiale infarksie.
Die literatuurgegevens oor die voorkoms van pynlose miokardiale ischemie by pasiënte met diabetes mellitus is redelik teenstrydig.
In 'n studie deur Waller et al. volgens morfologie het tot 31% van pasiënte met diabetes mellitus sonder intravitale manifestasies van koronêre hartsiektes 'n stenose van ten minste een kransslagader uitgespreek. R.F. Bradley en J.O. Partarnian het tekens van voorheen pynlose miokardiale infarksie in ongeveer 43% van die lykskouings onthul.
Volgens voorbeelde van epidemiologiese en kliniese studies, wissel die voorkoms van pynlose iskemie van 6,4 tot 57%, afhangende van die kriteria vir die seleksie van pasiënte en die sensitiwiteit van die diagnostiese metodes wat gebruik is, weens verskillende metodologiese benaderings tot die studie en verwerking van die materiaal.
In die kardiologie-afdeling van die ESC RAMS vir vroeë diagnose van koronêre hartsiektes by pasiënte met tipe 2-diabetes, gebruik ons stres-ekkokardiografie-toetsing. Terselfdertyd ondersoek ons spiroergometriese aanwysers vir direkte fixasie van die anaërobiese belastingdrempel, wat dui op die bereiking van 'n diagnosties beduidende toetsvlak.
Ons het gevind dat stres-ekkokardiografie by pasiënte met tipe 2-diabetes met 'n hoë risiko vir koronêre hartsiektes meer as 1,5 keer (32,4% teenoor 51,4%) die opsporing van pynlose vorme van koronêre hartsiektes verhoog in vergelyking met die standaard stres toets. Met behulp van stres-ekkokardiografie kon ons koronêre hartsiektes opspoor, selfs by pasiënte wat nie kenmerkende EKG-veranderinge op die maksimum oefenvlak gehad het nie. Dit kan slegs gebeur as die sensitiwiteit van die EKG vir die opsporing van ischemie om een of ander rede verminder word. In hierdie geval kan echokardiografie help, wat die teenwoordigheid van ischemie regstel met die voorkoms van dyskinesie van individuele dele van die miokardium. Dus, by 19% van pasiënte met diabetes mellitus met 'n hoë risiko vir koronêre hartsiektes, maar sonder die kliniese manifestasies daarvan, is koronêre hartsiektes opgespoor, wat nie net in 'n pynlose vorm voortgekom het nie, maar ook geen negatiewe tekens op die EKG gehad het nie.
Volgens ons gegewens kan die hoë frekwensie van EKG-negatiewe vorme van IHD dus toegeskryf word aan die kenmerke van IHD by diabetes mellitus. Blykbaar is dit te wyte aan 'n skending van die meganisme vir die vorming van die transmembraan-aksiepotensiaal in kardiomyosiete by diabetes mellitus. Onder fisiologiese toestande is die belangrikste rede vir die vorming van 'n transmembraan-aksiepotensiaal om die balans tussen intrasellulêre en ekstrasellulêre konsentrasies van natrium- en kaliumione te verander. Met diabetes, metaboliese afwykings
glukose in die miokardium kom vinnigste tot uiting in oortredings van ioniese homeostase van die miokardiale sel. In die diabetiese miokardium word die onderdrukking van die Ca2 + -ioonpomp van die ca / josh-reticulum Ca, Ca + / K + -pomp, sarcolemal Ca3 + -pomp en Na + -Ca2 + -metabolisme voortdurend opgespoor, wat lei tot 'n duidelike oormaat kalsium in die diabetiese miokardium.
Suikerverlagende medisyne, hoofsaaklik sulfonylamiede, dra ook by tot die verandering in ioonvloeie in 'n kardiomiosiet. Dit is bekend dat sulfonylureumpreparate kalium-ATP-afhanklike kanale in die membraan van selle van verskillende weefsels, insluitend die hart, blokkeer. Dit is tans bekend dat die verandering in die aktiwiteit van K + ATP-afhanklike kanale direk verband hou met die verskuiwing van die 8T-segment bo of onder die kontoer tydens miokardiale ischemie.
Ons is ver van die afstand om die afhanklikheid van elektro-kardiografiese tekens van iskemie op te spoor van die kompensasie van diabetes mellitus. 'N Beduidende negatiewe verwantskap is gevind tussen die diepte van depressie van die 8T-segment en die vlak van geslikte hemoglobien (g = -0.385, p = 0.048). Hoe slegter diabetes vergoed is, hoe minder tipiese iskemieveranderinge word op die EKG weerspieël.
Die asimptomatiese aard van miokardiale isgemie word aangeteken by meer as 1/3 van diabetespasiënte met bewese koronêre arteriesiekte, wat die koördineringskomitee van die American Heart Association in staat gestel het om koronêre arteriesiektes by pasiënte met diabetes mellitus te identifiseer om 'n elektrokardiografiese stresstoets as 'n eerste verpligte stap aan te beveel. Na ons mening, as daar 'n kliniese beeld van inspanning angina of die analoë daarvan is, kan die diagnose van koronêre hartsiektes by die meeste van hierdie pasiënte met diabetes regtig bevestig word met behulp van 'n standaard EKG-stresstoets. Vir pasiënte met diabetes mellitus met 'n tekort aan 'n kliniese en elektrokardiografiese beeld van koronêre hartsiektes, moet stres-ekkokardiografie reeds in die eerste fase van die ondersoek gebruik word vir die vroeë diagnose van miokardiale isgemie. Die afwesigheid van 'n kliniese beeld van koronêre hartsiekte behoort nie die dokter se oplettendheid vir hierdie siekte by pasiënte met tipe 2-diabetes te verminder nie, aangesien pynlose vorme van koronêre hartsiektes by 34-51% van pasiënte met tipe 2-diabetes opgespoor kan word met twee of meer risikofaktore vir koronêre hartsiektes.
Data oor die effek van hipoglykemiese terapie op die diagnose en verloop van koronêre hartsiektes by pasiënte met diabetes mellitus laat die vraag ontstaan of die geskikste medisyne gekies word vir pasiënte met tipe 2-diabetes wat aan koronêre hartsiektes ly. Navorsers hou veral aandag aan
lei tot hart effekte van sulfonamiede. Die gevolge van die gebruik van sulfonylureumpreparate dui daarop dat die kardiovaskulêre effekte van sulfonamiede uit die oogpunt nie as 'n homogene groep beskou kan word nie, en dit moet in ag geneem word wanneer die terapeutiese gebruik daarvan voorspel word. Daar word opgemerk dat die kardiovaskulêre aktiwiteit van sulfonylureumpreparate nie noodwendig ooreenstem met die omvang van hul suikerverlagende effek nie.
Die doel van die kardiologie-afdeling van die ESC RAMS was om die effek van die inname van 'n nuwe generasie suikerverlagende sulfonylureumpreparate op iskemiese hartsiektes by pasiënte met tipe 2-diabetes met koronêre hartsiektes te bepaal. Na 30 dae van monoterapie met glimepiried was die vlak van suurstofabsorpsie (MET) wat bereik is deur die pasiënte op die toppunt van fisieke aktiwiteit beduidend hoër as voor dit geneem is. Onttrekking van medisyne het gepaard gegaan met 'n beduidende afname in die piek suurstofopname.
Die verbetering van die “iskemiese drempel” by pasiënte met tipe 2-diabetes met koronêre hartsiektes onder die invloed van die nuwe generasie sulfonamiede was nie geassosieer met 'n verandering in die kompensasie van die koolhidraatmetabolisme nie. Dit het ons in staat gestel om hierdie groep sulfonamiede aan te beveel as die mees geskikte keuse om die koolhidraatmetabolisme te vergoed by pasiënte met diabetes mellitus met iskemiese hartsiektes. In 2003, toe daar verslag gedoen is oor die materiaal op die 1PO-kongres in Parys, weerspieël hierdie siening slegs die posisie van die kardiologie-afdeling van die ESC. Op die eerste IO-kongres in Athene in 2005, het die voorste navorsers van Groot-Brittanje, Denemarke en ander Europese lande 'n pynstillende standpunt uitgespreek rakende die nuwe generasie sulfanilamiede.
Die pynlose miokardiale iskemie, kenmerkend van pasiënte met diabetes mellitus, benodig toepaslike terapie. Tot die laaste keer
i Kan u nie vind wat u benodig nie? Probeer die keuringsdiens vir literatuur.
Die verband tussen diabetes en hartsiektes
Hy sal die antwoord op die vraag lank vind. Pankreassiekte en hartfunksie is nou verwant. Vyftig persent van die pasiënte het hartprobleme. Selfs op 'n vroeë ouderdom word hartaanvalle nie uitgesluit nie. Daar is 'n siekte wat diabetiese hartsiektes genoem word. Hoe beïnvloed diabetes die hart?
Die insulien wat deur die pankreas afgeskei word, word deur die liggaam benodig om glukose van bloedvate na liggaamsweefsel oor te dra. Diabetes mellitus word gekenmerk deur groot massas glukose in die bloedvate. Dit veroorsaak probleme in die liggaam. Die risiko van hartversaking - die vrystelling van cholesterol op die oppervlak van bloedvate - neem toe. Aterosklerose kom voor.
Aterosklerose veroorsaak isgemiese siektes. As gevolg van die groot hoeveelheid suiker in die liggaam, is pyn uiters moeilik om te verdra in die omgewing van 'n siek orgaan. Aterosklerose veroorsaak die voorkoms van bloedklonte.
Diabete het hoë bloeddruk in die are. Na hartaanvalle is probleme in die vorm van 'n aorta-aneurisme moontlik. 'N litteken na infarksie kan herstel, wat kan lei tot herhaalde aanvalle van 'n hartaanval.
Wat beteken die term 'diabetiese' hart?
Diabetiese kardiomyopatie is 'n siekte wat uitgedruk word in die agteruitgang van die hartfunksie as gevolg van die ontwikkeling van diabetes mellitus. Miokardiale disfunksie kom voor - die grootste laag van die hart. Simptome is afwesig. Pasiënte let op pyn in die probleemarea. Gevalle van tagikardie en bradikardie kom gereeld voor. Met disfunksie word die miokardium soms verminder. 'N Hartaanval kom voor, wat lei tot die dood.
Die belangrikste funksie van die hart is om bloed deur die bloedvate te vervoer deur te pomp. Diabetiese kardiomyopatie is moeilik in 'n deurlopende proses. Hart van oormatige las neem toe in volume.
Waarskuwing! Op 'n jong ouderdom kom simptome dikwels nie voor nie.
Diabetiese neuropatie
Die langdurige verloop van diabetes veroorsaak simptome wat verband hou met diabetiese outonome neuropatie. Die siekte is skade aan die senuwees van die hart as gevolg van hoë bloedsuiker. Die hartritme word versteur, gepaard met simptome.
Die hospitaal neem funksionele toetse om die siekte op te spoor. Dit bepaal die toestand van neuroregulering van die kardiovaskulêre stelsel. Diabetiese neuropatie word behandel met medisyne wat die simpatiese stelsel vertraag.
Die senuweestelsel bestaan uit 'n vegetatiewe en somatiese stelsel. Somatic is onderhewig aan menslike begeertes. Vegetatief werk afsonderlik, en reguleer onafhanklik die werk van interne organe.
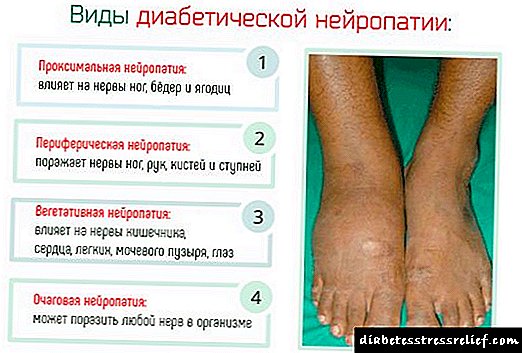
Tipes diabetiese neuropatie
Die outonome senuweestelsel word verdeel in die simpatiese en parasimpatiese stelsel. Die eerste versnel die werk van die hart, die tweede vertraag. Albei stelsels is in balans. Met diabetes ly parasimpatiese knope. Niemand vertraag die simpatieke stelsel nie. As gevolg hiervan kom tagikardie voor.
Die nederlaag van die parasimpatiese stelsel veroorsaak iskemiese hartsiektes - koronêre hartsiektes. Daar is gevalle van verswakking of volledige afwesigheid van pyn in die siekte. Daar is pynlose hartaanvalle.
Belangrik! Ischemie sonder pyn simptome veroorsaak 'n gevoel van welstand. Raadpleeg dringend 'n dokter met gereelde tagikardie in die hart om die ontwikkeling van neuropatie te voorkom.
Om die parasimpatiese stelsel te normaliseer, word operasies uitgevoer. Vir die operasie is die toediening van verdowingsmiddels in die liggaam nodig. Met diabetes is sulke middels gevaarlik. Moontlike hartstilstand en skielike dood. Voorkoming is die belangrikste taak van dokters.
Diabetiese miokardiale distrofie
Miokardiale distrofie by diabetes is 'n versteuring van die hartklop. Metabolisme word versteur weens onvoldoende suiker in die hartspier. Die miokardium ontvang energie deur die uitruil van vetsure. Die sel kan nie die suur oksideer nie, wat die ophoping van vetsure in die sel veroorsaak. Met iskemiese siekte en miokardiale distrofie ontstaan komplikasies.
As gevolg van miokardiale distrofie, is daar skade aan die klein vate wat die hart voed, wat die hartritme oortree. Die behandeling van hartsiektes by diabete begin met die normalisering van bloedsuiker. Daarsonder is die voorkoming van komplikasies onmoontlik.
Hartsinfarkt
Hartsiektes is gevaarlik vir 'n diabeet. Dit veroorsaak hartaanvalle wat die dood tot gevolg het. Hartsinfarkt is een van die gevaarlikste. Dit het funksies.
Pasiënte sterf nie aan suikersiekte nie, maar aan siektes wat daardeur veroorsaak word. Mense kry soms hormonale siektes na 'n hartaanval. Dit word veroorsaak deur 'n groot hoeveelheid bloedsuiker, wat gevorm word as gevolg van stresvolle situasies.Hormonale stowwe word in die bloedvate vrygestel, wat 'n skending van die metabolisme van koolhidrate veroorsaak, wat lei tot onvoldoende afskeiding van insulien.
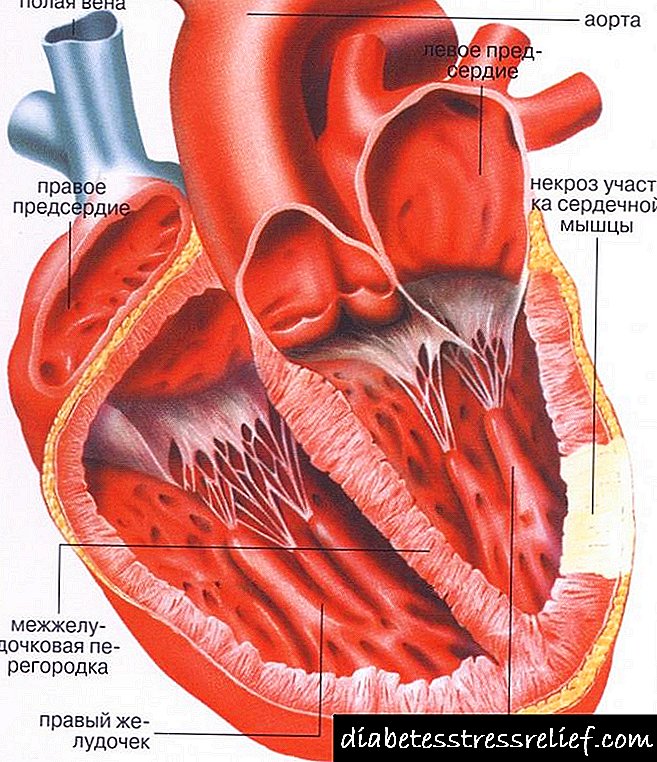
Angina pectoris
Angina pectoris word uitgedruk in 'n swak liggaamlike vorm, kortasem, verhoogde sweet, 'n gevoel van hartkloppings. Vir die behandeling is dit belangrik om die kenmerke van die siekte te ken.
Gevolgtrekking
Diabetes mellitus is 'n vreeslike siekte wat lei tot wanfunksionering van die kardiovaskulêre stelsel. Dit is belangrik om die bloedsuikervlakke voortdurend te monitor om die vorming van hartsiektes te voorkom. Baie siektes het nie simptome nie, daarom is dit belangrik om gereeld na 'n dokter te kyk.

My naam is Andrey, ek is al meer as 35 jaar met diabeet. Dankie dat u my webwerf besoek het. Diabey om mense met diabetes te help.
Ek skryf artikels oor verskillende siektes en gee persoonlik raad aan mense in Moskou wat hulp nodig het, want ek het oor die dekades van my lewe baie dinge uit persoonlike ervaring gesien, baie maniere en medisyne probeer. Hierdie jaar 2019 ontwikkel tegnologie baie, mense weet nie baie van die dinge wat op die oomblik uitgevind is vir 'n gemaklike lewe vir diabete nie, so ek het my doel gevind om mense met diabetes soveel as moontlik te help om makliker en gelukkiger te leef.