Spatare en diabetes: simptome en behandeling
Die beweging van bloed deur die are van die bene vind plaas teen swaartekrag - van onder na bo. Groot krag is nodig om die bloed se swaartekrag te oorkom. Anders as arteries, kan are nie alleen saamtrek nie, wat die bloed in die regte rigting druk. Die bloedsomloopstelsel is so ontwerp dat bloed vanaf die sapeenagtige are (oppervlakkig) deur die kleppe van die verbindingsare die diep are binnedring. Maar diep are kan nie bloed na die hart opwek nie. Vir hierdie proses benodig die are spierkrag, druk hulle saam en verplaas bloed na die hart. Met lae spieraktiwiteit in die diep are, stagneer bloed. Die bloedvloei is versteur. Die saphenous swel, draai, vorm spatkliere en spatare ontwikkel. Die belangrikste faktore vir die ontwikkeling van spatare is óf baie slap spiere óf te styf.
Vroue is meer vatbaar vir hierdie siekte as mans. 'N Klein spiermassa veroorsaak vervorming van die are.
Met diabetes kan bene swel. Daar is pynlike sensasies by die kalwers. Daar is 'n gevoel van swaarmoedigheid in die onderste ledemate, selfs krampe kom in die nag voor, veral tydens slaap. Die are bult, nette op die bene word gevorm. Baie mense glo dat die behandeling van spatare slegs effektief is met die gebruik van verskillende duur medisyne.
Daar is komplikasies met spatare, as die belangrikste diagnose diabetes is. Byvoorbeeld, aangetaste are kan infeksies veroorsaak, en knoppies kan op die are verskyn.
Die verraderlike vorm van diabetes is nie-insulienafhanklike diabetes, of tipe 2-diabetes, wanneer 'n patologie ontwikkel met 'n metaboliese afwyking. Die vlak van glukose in die bloed neem toe, die interaksie van weefselselle met insulien word ontwrig. Tipe 2-diabetes is 'n baie ingewikkelde siekte, en spatare as 'n gepaardgaande siekte hou nog meer komplikasies in. Maar spatare in diabetes benodig nie net dwelmterapie nie. Behandeling moet omvattend wees. Daar is 'n stel joga-oefeninge. As u dit uitvoer, sal die spatare nie meer oplosbaar wees nie.
Voorkomende maatreëls
As u spatare duidelik gediagnoseer het, is dit nie nodig om na 'n fleboloog te gaan nie. Dit is genoeg om 'n joga-afrigter te kontak.
Diabetes veroorsaak spatare, maar hierdie diagnose is nie 'n duidelike gevolg van diabetes nie. Daarom sal voorkomende maatreëls u help om komplikasies te vermy.
Swak spiere trek moeilik saam terwyl hulle spanning ervaar. Kragoefeninge vir vroue met swak spiere verteenwoordig marteling. Eienaars van swak spiere is redelik buigsaam, maar absoluut fisies nie gehard nie. Vir sulke vroue is oefeninge op balans en standhoudende yoga-posisies die doeltreffendste. Die belangrikste taak van joga met spatare is om die spiere te laat werk, om die bloed uit die are te stoot, om die sirkulasie daarvan te bevorder. Die funksies van oefeninge vir hierdie kategorie van die skoner geslag word hieronder bespreek.
Eienaars van harde spiere is dikwels nie buigsaam nie, maar hulle is fisies sterk. In joga-oefeninge vir hulle val die klem op die strek van die spiere. Beide verlenging en sametrekking van spiere is die komponente van menslike spieraktiwiteit. Sommige joga-oefeninge veroorsaak vaskulêre vernouing, terwyl ander hul rek.

Daar is 'n stel oefeninge wat sal help met die voorkoming van spatare en in die beginfase van die siekte - met die voorkoms van geringe vaskulêre sterretjies. In die diep stadiums van die siekte word slegs individuele werk met 'n bekwame joga-afrigter (joga-terapeut) benodig.
Joga-oefeninge vir swak spiere
Die stel oefeninge van die asanas is gefokus op staande houding en balansposisies. Tadasana, of die houding van die berg, is 'n asanas in 'n staande houding, waarvandaan die kompleks van oefeninge begin. In hierdie oefening is dit belangrik om nie u kop op te lig nie. Dit is nodig dat die voete nie in verskillende rigtings afwyk nie. As u die ruggraat strek, moet u seker maak dat daar geen buiging in die onderrug is nie. Vrikshasana, of die houding van 'n boom, is 'n voortsetting van die vorige asana. Dit is belangrik om die volgende reëls na te kom:
- die voete staan nie net op die vloer nie - hulle is soort van "gewortel",
- asemhalingsritme moet kalm wees.
Dit is belangrik om asanas te voorkom met 'n langdurige fiksasie van die liggaamshouding as daar are van die bene is. Met hipertensie en beenbeserings word hierdie asana nie uitgevoer nie.
Utthita Triconasana benodig 'n deeglike kennis van die tegniek. Voordat u met hierdie asana voortgaan, moet u die tegniek van Tadasan bemeester.
Moenie in u oefening buig of u liggaam na die vloer draai nie. Asan is teenaangedui vir mense met lae bloeddruk en nekbeserings.
Joga-oefeninge vir stywe spiere
Hierdie kompleks het 'n gunstige effek op spierspanning, wat nodig is vir die vorming van elastisiteit van harde spiere.
Oorweeg die oefening Virasana (houding van 'n held) + Supta Virasana (houding van 'n held wat lê). Volg die gegewe uitvoeringstegniek:
- Ons gaan sit en kniel sodat hulle aan die bekken raak. In hierdie geval word die voete met die hakke opgestapel. Ons sit 'n rukkie in hierdie posisie. Asem glad.
- Ons wend ons tot die implementering van Supta Virasana: ons wyk agteruit en rus ons handpalms op die vloer. U taak is om soveel as moontlik op u rug te lê.
- Bly in hierdie posisie vir 2-3 minute.
Oorweeg die oefening van Urdhva Prasarita Padasana (beenverlenging). Die tegniek bestaan uit die volgende stappe:
- Lê op jou rug. Bene moet opgelig word met 'n regte hoek.
- Trek die sokkies na jou toe. Sluit die houding vir 2-3 sekondes. Trek dan dieselfde tyd die sokkies van u weg. Herhaal 'n paar keer.
- Gryp die voete vas deur hulle 30-60 sekondes na jou toe te trek.
Die volgende oefening word Pashchimottanasana genoem (wat op die bene lê terwyl jy sit). Die tegniek is soos volg:
- Sit op jou boude, maak jou bene reguit. Sokkies word op hulself gerig.
- Gryp jou knieë met jou hande. Pasop dat u nie u rug buig nie.
- Steek jou rug geleidelik deur jouself te help.
- Ontspan jou rug en laat sak dit onder op die bene. Voer die oefening vir 30-60 sekondes uit.
- Neem jou onderrug, lig jou kop op. Buig in die bors en rug en plaas die rug terug in 'n vertikale posisie van die werwels agter die werwels.
Daar is kontraindikasies vir mense met artritis, radikulitis en die verplasing van die werwels. Swanger en asma-pasiënte is ook teenaangedui in die uitvoering van asanas.
Joga is 'n effektiewe metode om die spiertonus van die bene te verhoog. Maar dit is die moeite werd om aandag te gee aan die feit dat joga slegs die funksie verrig om spatare te voorkom of om die proses van progressie van die siekte te vertraag. Maar joga is nie die belangrikste behandeling vir spatare nie. Raadpleeg 'n joga-afrigter in gevalle van gevorderde vorme van die siekte. Onthou dat selfs die beste metode die kontraindikasie het en dat die toediening deeglik aandag gegee moet word.
Oor vate vir diabetes
As 'n pasiënt met diabetes vermoedens het oor die ontwikkeling van patologiese prosesse in die bene, moet u onmiddellik 'n endokrinoloog kontak wat u sal rig vir verdere ondersoeke.
As daar om die een of ander rede geen manier is om 'n afspraak met 'n endokrinoloog te maak nie, en die meeste van die kommunikasie is met 'n algemene praktisyn, vra hom om u nie net na 'n neuroloog nie, maar ook na 'n vaatchirurg te laat gaan vir 'n ondersoek. Situasies is baie algemeen as 'n probleem slegs van een kant af oorweeg word. 80% van die amputasies van diabetes kon vermy gewees het as 'n vaskulêre chirurg betyds by die bespreking van die nodige terapie vir die pasiënt aangesluit het.
Onthou dat diabetiese voetsindroom 'n verandering in die senuweestelsel van die AND / OF vaskulêre bed is. Komplikasies kan voorkom teen die agtergrond van komplikasies soos neuropatie, mikro- en makroangiopatie, osteoarthropathies.
Siekte van spatare ontstaan in drie fases: kompensasie, subkompensasie en dekompensasie.
In die eerste stadium is spatare amper onsigbaar. Daar is 'n effense moegheid. Beduidende vaskulêre "sterre" of nette kan voorkom. Maar oor die algemeen is daar geen aanskoulike simptome nie.
Tydens die tweede fase - subkompensasie - is daar kliniese manifestasies. Dit is aanskoulike simptome: beenmoegheid, krampe, swelling en meer. Are kan merkbaar vergroot word, of blouerige knoppies verskyn. Manifestasies word veral opgemerk na langdurige sit of in hakke loop.
Die stadium van dekompensasie word geassosieer met die voorkoms van komplikasies soos tromboflebitis (inflammasie van die aarwand met die vorming van 'n trombus), trofiese ulkusse (langdurige wonde wat moeilik is om te genees) en bloeding. Verhoogde risiko van migrasie van bloedklonte vanaf die onderste ledemate na die longslagaar.
Chirurgiese ingryping
Met spatare, trofiese ulkusse en tromboflebitis kan flebektomie voorgeskryf word. Dit help om bloedvloei in diep are te normaliseer. Daar is 'n aantal kontraindikasies: spatare in die laat stadium, koronêre hartsiektes, ernstige aansteeklike siektes, die tweede helfte van swangerskap. Gewoonlik word die operasie nie op ouderdom gedoen nie.
Flebektomie kan op verskillende maniere uitgevoer word - klassieke, laser, radiofrekwente ablasie, sklerobliterasie. Die betekenis van al die manipulasies is dieselfde - die fisiese verwydering of vernietiging van 'n deel van die weefsel. 'N Deel van die aar word verwyder of aan die mure vasgeplak, gevolg deur resorpsie.
Geneesmiddelbehandeling
Gebaseer op die gebruik van medisyne wat die toonaard verhoog, versterk die mure, verlig swelling en verbeter die reologiese eienskappe van bloed (byvoorbeeld, viskositeit en vloeibaarheid)
'N Belangrike element in komplekse maatreëls, as chirurgiese ingryping nie gebruik word nie, is die gebruik van elastiese kompressie. Daarvoor word mediese breiwerk voorgeskryf (moenie verwar word met voorkoming nie). Die pasiënt dra gedurig sulke kompressie-kouse om die vordering van die siekte te stop en komplikasies te voorkom.
Onthou dat die keuse van terapie die dokter se gebied is. Moenie eksperimenteer of u eie profilakse doen voordat die toestand verhelder is nie. Selfmedikasie met bloedverdunner kan bloeding veroorsaak. Moet nooit sulke middels self voorskryf nie!
By die behandeling van spatare met diabetes mellitus, moet die huidige kompensasietariewe en die ontwikkeling van komplikasies in ag geneem word.
Pasiënte verwar moontlik sommige van die aanvanklike manifestasies van spatare met polienuropatie. As u vermoedens het of aanskoulike simptome van spatare het, raadpleeg onmiddellik 'n dokter! As 'n endokrinoloog 'n neuroloog aanstel, vra 'n verwysing vir 'n ekstra ondersoek na 'n vaskulêre chirurg.
Die effek van diabetes op spatare en die verloop van die siekte
Spatersuikersiekte kan die veneuse stelsel van die spysverteringskanaal, geslagsdele beïnvloed, maar die onderste ledemate ly meestal. Elke vierde pasiënt ly aan hierdie siekte, waarvan 'n groter persentasie vroue is.
Diabetes mellitus is 'n chroniese siekte wat geassosieer word met die endokriene stelsel, 'n tekort aan natuurlike (geproduseer deur die pankreas) insulien, waarvan die werk is om glukose uit die bloed te "benut", en selle en binnemembrane van die vate ly daaraan. Met die duur van hierdie toestand kom onomkeerbare prosesse voor wat selfs tot amputasie van die ledemate kan lei.
Met diabetes ontwikkel hierdie siekte om verskillende redes:
- oorgewigwat bykans 80% van die tipe 2-diabete ly,
- versteuring van die bloedsomloop (diabetiese makro- of mikroangiopatie),
- hyperglycaemie verander bloedvloei, verhoog die viskositeit van die plasma, verhoog die hoeveelheid fibrogeen (die proteïen wat fibrien vorm - die basis van 'n bloedklont),
- een van die belangrikste faktore in die ontwikkeling van spatare - spierstyfheid of lusteloosheidwaarin die bloedsomloop versteur word, trek die are self nie saam nie, so veranderinge in spierweefsel lei tot vervorming van die are.
Spatare kom voor as gevolg van die rek van die veneuse muur. Die oppervlakkige are word meestal (met diabetes) aangetas, maar daar is gevalle waar die are naby die skelet (diep) aangetas word.

Diabetes mellitus is een van die hoofoorsake van spatare, terwyl 'n aantal faktore die aanvang en verloop van die siekte beïnvloed. Dit sluit die volgende in:
- aangebore geneigdheid
- swangerskap en menopouse,
- alkoholmisbruik, rook,
- swaar vragte, oormatige las op die bene,
- verhoogde bloedstolling (aangebore of verworwe),
- swak dieet, tekort aan vitamiene in groepe P, C en E,
- hoëhakskoene, as dit heeltyd gedra word,
- siektes van die niere, kardiovaskulêre stelsel,
- oorvloedige bloedverlies.
Behandeling van spatare
Behandeling van spatare in diabetes moet begin met die diagnose en konsultasie van dokters, fleboloog en endokrinoloog. Dit is die fleboloog wat die stadium en intensiteit van die ontwikkeling van die siekte bepaal, medikasie voorskryf, en die endokrinoloog bevestig die afspraak, want met diabetes mellitus kan nie al die lys van medisyne gebruik word nie. Daar moet ook in ag geneem word dat die behandeling omvattend moet wees.
Dien toe vir die behandeling van spatare met diabetes:
- Terapeutiese salwe. Dikwels skryf dokters die volgende middels voor: Troxevasin (verlig die inflammatoriese proses, verhoog die elastisiteit van die are, verlig die swelling), Detralex (vernou die are, help om die uitvloei van limf te verhoog, hanteer die opeenhoping), Rutin ('n vitamien of ander bioflavonoid wat deel uitmaak van P versterk die veneuse mure) verlig inflammasie, swelling, krampe, voorkom die vorming van maagsere), ens.
- Neem tablette: Venarus, Anavelon, Aescusan, Venoruton 300, ens. Hierdie middels verhoog die effek van terapeutiese salwe.
- Dit is nodig om gereeld spesiale mediese onderklere te dra en sokkies vir diabete. Konstante sagte kompressie imiteer die goeie werking van die kuitspiere, verbeter die algemene toestand van die are en voorkom die verdere ontwikkeling van spatare. Mediese breiwerk kan die pasiënt byna heeltemal verwyder.
- Chirurgiese behandeling - Die mees radikale manier om spatare te bekamp. Dit bevat verskillende soorte flebektomieë: ablasie van laser- of radiofrekwensie, sklerobliterasie, ens., Asook veno-ekstraksie, waarin die aangetaste gebied van die aar heeltemal verwyder word.
Komplikasies
Bene van aarprobleme kom voor by 35% van diabete. Die waarskynlikheid om die siekte te ontwikkel, hang af van die ouderdom en geslag van die pasiënt; ouer mense en vroue loop 'n groter risiko. Dit is 'n probleem wat deur professionele persone opgelos moet word; tradisionele medisyne is in hierdie geval ondoeltreffend, en kan selfs tot ernstige gevolge lei.
Die mees algemene komplikasies van spatare is soos volg:
- chroniese veneuse gebrek,
- spatare dermatitis,
- flebitis en tromboflebitis,
- trombose,
- pulmonale embolisme, longembolisme is 'n algemene oorsaak van 'n vroeë, skielike dood van 'n pasiënt,
- patologiese veranderinge in are, bloeding,
- limfoedeem of limfoostase, lei tot ernstige vervorming van die bene, 'n toename van byna twee keer hul massa.
Die volgende video sal u vergewis van die verskriklike gevolge wat kan ontstaan as daar nie behoorlike behandeling vir spatare gekompliseer word deur diabetes mellitus nie:
Voorkoming van spatare by pasiënte met diabetes mellitus
As u die eerste tekens van spatare het, is dit baie belangrik om die ontwikkeling van die siekte te voorkom.Almal kan hierdie taak maklik hanteer deur te hou by eenvoudige voorkomingsreëls:
- plaas 'n uitvloei van bloed vanaf die ledemate, terwyl u slaap, plaas u bene net bokant die liggaam,
- gebruik gereeld elastiese sokkies wat die are en spiere sal ondersteun,
- met sittende werk - doen (een keer per uur) opwarming, masseer jou bene, en met staande werk - ontspan,
- beweeg aktief, moet nie lank in een posisie bly nie,
- dra nie 'n stywe onderklere nie,
- sit nie die een voet op die ander nie, steek hulle nie oor nie,
- sluit alkohol uit die dieet uit, eet meer voedsel wat vesel bevat,
- oefen twee keer per dag. Die doeltreffendste oefening vir spatare: lig jou bene op en hou hulle in daardie posisie. Spierversterkingsoefeninge is ook nuttig.
Spatare by diabetes mellitus is nie 'n seldsame verskynsel nie, maar dit is glad nie 'n sin nie. Moderne behandelingsmetodes kan van hierdie probleem ontslae raak, en eenvoudige voorkoming voorkom die ontwikkeling van die siekte. Moenie die spatare verwerp nie, want die siekte is ernstig, wat dreig met baie ernstige komplikasies, tot die verlies van ledemate en selfs die dood.
Voetbehandeling vir diabetes: watter medisyne moet u gebruik?

Voetbehandeling vir diabetes is 'n belangrike probleem vir pasiënte met diabetes en vir dokters. Is daar eenvormige benaderings tot die behandeling van diabetiese voetsindroom? Indien wel, hoe kan u navraag doen tussen die voorgestelde medisyne?
Hoe en waarom kom beenpyn voor by 'n diabetiese letsel?
Diabetesvoetsiekte kom in 70 persent van die gevalle van die bespeurde siekte voor, terwyl hierdie persentasie met 'n swak suikervlak baie hoër is. Waarom kom beenpyn voor by diabetes, en watter simptome moet u fyn dophou om die ontwikkeling van 'n diabeet te vermoed?
Die patogenese van die ontwikkeling van beenpyn by diabetes van enige aard hou verband met die onvermydelik voorkomende angiopatie, neuropatie.
As gevolg van die ontwikkeling van dislipidemie, 'n verhoogde risiko van aterosklerose en die aktivering van peroksidasie, kom sirkulasieversteuring (iskemie) nie net voor in groot vate en klein vate nie, wat onderskeidelik deur makro- en mikroangiopatie gemanifesteer word.
Die nederlaag van selfs die kleinste vate - vasa nervorum, wat betrokke is by die voeding van senuweestamme, wat die manifestasie van pyn verder bevorder, is kenmerkend. Hierdie feite stel ons in staat om te verduidelik hoe my bene seer is met diabetes.
Beenpyn by diabetes is nie net te wyte aan angiopatiese en neuropatiese komplikasies nie.
Aktivering van inwonende mikroörganismes lewer 'n besondere bydrae tot die vorming van die bose verhouding van “bene en diabetes”.
Bene in diabetes mellitus is veral vatbaar vir aansteeklike komplikasies, daarom ontwikkel bakteriese komplikasies van die bene by tipe 2-diabetes dikwels, waarvan die behandeling antibiotika benodig.
Bene is seer by diabetes, ongeag fisieke aktiwiteit. Pynabces, polsend van aard, veral die bene wat seer is in die voetarea (tone).
Pyn kan na die kalf, na die boude versprei. Die neem van pynstillers van die NSAID-groep bring aanvanklik verligting, maar dan is dit ondoeltreffend.
As die voete baie seer is met diabetes, moet u onmiddellik hulp soek.
Simptome van been siektes in 'n diabetiese letsel
Watter siektes en manifestasies toegeskryf moet word aan die manifestasies van beensiekte by diabetes mellitus, kan in die onderstaande lys gesien word.
- Verskeie vorme van neuropatie.
- Oedeem sindroom (in die omgewing van die enkels, voete, tone).
- Diabetiese arthropatie.
- Trofiese afwykings (maagsere).
- Diabetiese voet letselsindroom (SDS) - voetskade in tipe 2-diabetes, behandeling vereis 'n chirurgiese benadering.
As die bene seer is met diabetes, is dit noodsaaklik om die aard van die pyn, die tydstip waarop dit voorkom, te bepaal. Kyk na die vel - baie keer word die tone swart, die struktuur van die naels verander, en hulle is ook soms swart.
Dit is belangrik om die harsigheid van die vel van die bene te evalueer. Met neuropatie neem die hoeveelheid hare af, word hulle vinnig kleurloos.
Tinteling in die bene is die eerste ding wat die bene met tipe 2-diabetes beïnvloed. Die behandeling van hierdie situasie laat SDS nie toe om te ontwikkel nie.
—NOTE - Belangrik! As die toon swart geword het, moet u nie die besoek aan die behandelende dokter uitstel nie - SDS as 'n vorm van voetskade by tipe 2-diabetes, moet behandeling vroegtydig benodig word.
Swelling, swelling kan op die bene voorkom met diabetes. Dit veroorsaak tinteling in die bene. Die voet word eers aangetas, dit maak dikwels seer.
'Corns', ongevoeligheid op die plekke met die grootste lading (wat veral kenmerkend van iskemiese neuropatie is) kan voorkom.
Sensitiwiteit neem af, terselfdertyd neem bene baie seer (pyngevoeligheid word bewaar). Die voete se temperatuur kan verhoog of verlaag word.
Die reeks studies wat benodig word om voetsiekte by diabetes mellitus op te spoor:
- Algemene kliniese evaluering van wit en rooi bloed, urine.
- Biochemiese studie van bloedserum.
- Glykemiese profiel, glikosileerde hemoglobieninhoud (sodat diabetes mellitus bevestig word).
- X-straal van die voete.
- Ultraklank stop.
- Ultrasoniese duplex-skandering van ledemaatvate is meer geneig om voetpatologie in tipe 2-diabetes te openbaar. Die behandeling sal betyds begin.
Behandelingsbenaderings
Hoe behandel u bene vir diabetes en wat is die huidige siening van behandeling vir tipe 2-diabetes?
Die beheer van bloedsuiker is die prioriteit by die behandeling en voorkoming van voetsiekte by tipe 2-diabetes, die behandeling van arthropatie. Verskeie suikerverlagende middels word gebruik.
Bigunaïede, sulfonylureas, tiazolidinedinone, glukose-natrium cotransporter-remmers en ander word aktief gebruik in die behandeling van bene vir tipe 2-diabetes.
Die keuse van medisyne as die behandeling van die simptome van diabetes mellitus vind individueel plaas, met inagneming van die pasiënt se verdraagsaamheid teenoor sekere medisyne. Neuropatiese voetbeskadiging by tipe 2-diabetes: behandeling met orale medikasie is effektief.
Voetbehandeling vir tipe 2-diabetes kan insulienterapie insluit. Dit geld veral die gevalle van refraktoriteit by die orale toediening van suikerverlagende middels, die ontwikkeling van voor-die-ouwelike toestande, koma. Die berekening van die dosis insulien hang af van die pasiënt se liggaamsgewig. Terselfdertyd neem voetbehandeling vir tipe 2-diabetes die 'ervaring' van die siekte in ag.
Maar wat om te doen as bene pyn in diabetes het? Die eerste ding om te doen is om die besoekende dokter - terapeut of endokrinoloog - te besoek. Hy sal vir die konsultasie die nodige spesialis rig, nadat hy voorlopige laboratorium- en instrumentele studies gedoen het. Hulle sal voetpatologie in tipe 2-diabetes openbaar: die dokter sal behandeling voorskryf.
Die lys medisyne vir patogenetiese behandeling, insluitend die behandeling van bene vir diabetes, bevat vaskulêre preparate. Dit sluit in Actovegin en Sulodexide (Wessel Duet f).
Hierdie middels verminder bloedklonte, versterk die bene van die bene in diabetes mellitus, het 'n uiteenlopende en antihipoksiese aktiwiteit.
Talle studies het hul doeltreffendheid by aterosklerotiese voetsiekte (met diabetes) bewys.
Actovegin is beskikbaar in ampules van 2000 mg en in tabletvorm (in een tablet 200 mg van die aktiewe middel). Stapterapie word die meeste verkies: 'n geleidelike oorgang van intraveneuse toediening van actovegin na orale toediening.
Die middel word een keer per dag vir twee weke intraveneus toegedien, dan word dit vir ses weke gedrink in 'n daaglikse dosis van 1200 mg (dit wil sê 3 tablette moet 2 keer per dag geneem word met baie water na etes).
Sulodexide word gebruik vir voetskade by tipe 2-diabetes, behandeling volgens dieselfde skema, en vervang parenteraal gebruik geleidelik deur orale toediening van 'n tabletvorm.
By tipe 2-diabetes mellitus, sluit die behandeling van enige vorm van neuropatie die neem van tioktiese suurpreparate in - neuro-lipon, thioctacide, thiogamma en hul analoë. Die middel is ook beskikbaar in die vorm van 'n oplossing vir intraveneuse gebruik en in tablette. Dosis - 600 mg. Behandeling vind in twee fases plaas:
- Thioctacid word tien dae binneaars toegedien.
- Vyftig dae word die geneesmiddel een keer per dag mondelings geneem. As die bene met diabetes mellitus baie seermaak, neem die gebruiksduur toe.
Die gebruik van NSAID's sal help om die pynsindroom in diabetiese neuropatie, soos met ander vorme van neuropatie, te verlig (vermy gereeld gebruik as gevolg van hoë nefrotoksisiteit). Afleidende baddens help dikwels.
Fisioterapeutiese effekte word wyd gebruik. Met tipe 2-diabetes is die behandeling ingewikkeld. Dit moet psigoterapeutiese metodes, massering, insluit.
Veral voetskade by tipe 2-diabetes: behandeling is daarop gerig om simptome te herwin en verlore funksies te herstel.
Spatare by diabetes: kenmerke

Die beweging van bloed deur die are van die bene vind plaas teen swaartekrag - van onder na bo. Groot krag is nodig om die bloed se swaartekrag te oorkom. Anders as arteries, kan are nie alleen saamtrek nie, wat die bloed in die regte rigting druk.
Die bloedsomloopstelsel is so ontwerp dat bloed vanaf die sapeenagtige are (oppervlakkig) deur die kleppe van die verbindingsare die diep are binnedring. Maar diep are kan nie bloed na die hart opwek nie.
Vir hierdie proses benodig die are spierkrag, druk hulle saam en verplaas bloed na die hart. Met lae spieraktiwiteit in die diep are, stagneer bloed. Die bloedvloei is versteur. Die saphenous swel, draai, en vorm spatare.
Spatare ontwikkel. Die belangrikste faktore vir die ontwikkeling van spatare is óf baie slap spiere óf te styf.
Vroue is meer vatbaar vir hierdie siekte as mans. 'N Klein spiermassa veroorsaak vervorming van die are.
Met diabetes kan bene swel. Daar is pynlike sensasies by die kalwers. Daar is 'n gevoel van swaarmoedigheid in die onderste ledemate, selfs krampe kom in die nag voor, veral tydens slaap. Die are bult, nette op die bene word gevorm. Baie mense glo dat die behandeling van spatare slegs effektief is met die gebruik van verskillende duur medisyne.
Daar is komplikasies met spatare, as die belangrikste diagnose diabetes is. Byvoorbeeld, aangetaste are kan infeksies veroorsaak, en knoppies kan op die are verskyn.
Die verraderlike vorm van diabetes is nie-insulienafhanklike diabetes, of tipe 2-diabetes, wanneer 'n patologie ontwikkel met 'n metaboliese afwyking. Die vlak van glukose in die bloed neem toe, die interaksie van weefselselle met insulien word ontwrig.
Tipe 2-diabetes is 'n baie ingewikkelde siekte, en spatare as 'n gepaardgaande siekte hou nog meer komplikasies in. Maar spatare in diabetes benodig nie net dwelmterapie nie. Behandeling moet omvattend wees. Daar is 'n stel joga-oefeninge.
As u dit uitvoer, sal die spatare nie meer oplosbaar wees nie.
Diabetes en tromboflebitis
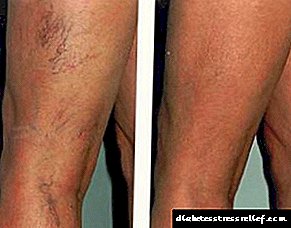
Diabetes mellitus is 'n siekte van die endokriene stelsel van 'n chroniese aard, wat gemanifesteer word deur 'n hoë inhoud van glukose in die bloed as gevolg van 'n skending van die gebruik daarvan weens 'n gebrek aan insulien ('n hormoon wat deur die pankreas geproduseer word).
Verhoogde bloedsuiker lei tot verswakte funksies van bykans alle organe. Dit het 'n groter effek op selle met nie-insulienafhanklike glukose-opname. Dit is selle van die binneste voering van bloedvate en bloedselle.
Hierdie toestand ontlok vinnig die voorkoms van onomkeerbare komplikasies.
Faktore vir die ontwikkeling van veneuse skade by diabete
Tromboflebitis is 'n inflammatoriese proses in die wande van die are, gepaard met die vorming van bloedklonte op hierdie plekke. Vir die ontwikkeling van die siekte is 'n kombinasie van drie faktore nodig:
- Skending van die integriteit van die vaskulêre muur. Ontstekingsveranderings of beserings maak die binnekant van die vaartuig grof. Op hierdie plekke vestig bloedselle maklik en vorm dit 'n bloedklont.
- Verhoogde bloedviskositeit. Meer viskose bloed vorm bloedklonte vinniger as 'vloeibare' bloed. Bloedviskositeit kan toeneem as gevolg van baie faktore: van drankversteurings tot endokriene siektes.
- Stadige bloedvloei. Die bloedvloei vertraag op die plekke van vernouing of vasodilatasie (byvoorbeeld spatare).
Al hierdie faktore word duidelik in diabetes voorgestel. Voorvereistes vir die ontwikkeling van tromboflebitis is die neiging van diabete na spatare. Ongeveer 80% van pasiënte met tipe 2-diabetes is vetsugtig, met 'n drie keer hoër risiko om spatare te ontwikkel.
Die diabetiese proses het 'n groot invloed op die bloedvate van die liggaam en op die sirkulerende bloed. Daar is 'n aparte konsep van hierdie verskynsel: diabetiese mikro- en makroangiopatie.
Dit is die proses van skade aan vate van verskillende diameters (van baie klein, soos vate van die retina, tot groot, soos vaatstamme van bene of hande).
Die wande van bloedvate word broos, maklik beskadig, gereeld bloeding en bloeding ontwikkel, die waarskynlikheid van bloedklonte word verhoog, cholesterolplaatjies word maklik neergesit. Gewoonlik maak diabetiese angiopatie sy debuut uit klein vate (arteries en are van die fundus, tone).
'N Toename in glukose het 'n negatiewe uitwerking op die bloedvloei. As gevolg van hiperglukemie verander die eienskappe van die eritrosietmembraan: die vervormbaarheid daarvan neem af, en die neiging om aanmekaar te hou neem toe.
Boonop neem die viskositeit van die bloedplasma self toe en gevolglik neem die konsentrasie fibrinogeen (die proteïen wat verantwoordelik is vir die vorming van die trombusbasis - fibrien) toe. Dit alles lei tot verdikking van die bloed, vertraag die stroom en vorming van trombotiese massas.
Die rooibloedselle van pasiënte met diabetes het 'n hoë mate van samehorigheid met die binne-oppervlak van die vate, wat die risiko van bloedklonte en aterosklerotiese gedeeltes verhoog.
Tydens diabetes word die balans tussen die vorming van bloedklonte en die resorpsie daarvan versteur. Oormatige inhibering van fibrinolise verhoog die risiko van staking van stollingsisteem en trombose. Suikersiekte word ook gekenmerk deur 'n versnelling van plaatjieadhesie onderling.
Benewens die skade aan die vaskulêre bed, beïnvloed diabetes die senuwee-stamme en -eindes. Diabetiese polyneuropatie is 'n toestand wat bestaan uit 'n afname in pyn en temperatuurgevoeligheid. Die sensitiwiteit neem af op die arms en bene (simptoom van “kous” en “handskoene”).
In die hande en voete is daar 'n brandende sensasie, hulle word gevoelloos en tintelend, veral hierdie gevoel pla snags. Aangesien die sensitiwiteitsdrempel aansienlik onderskat word, kan pasiënte beseer word sonder om dit self op te let.
Skending van die senuweeagtige senuweeagtigheid van die voete, en in ernstige gevalle van die bene, lei tot wanfunksionering in die voeding van weefsels en bloedvate. As gevolg hiervan ontwikkel sulke pynlike komplikasies vir die pasiënt as 'n diabeetvoet en trofiese ulkusse.
Krake en chroniese dermatitis veroorsaak die verspreiding van die inflammatoriese proses in die onderliggende weefsels, vate.
Trofiese ulkusse met tromboflebitis van die bene met diabetes mellitus is baie moeiliker. Infeksie en diabetes skep 'n bose kringloop.Besmetting vererger die metaboliese prosesse in die liggaam, en as gevolg van suikersiekte vertraag die herstel en herstel van weefsels.
Die risiko bestaan dat die aansteeklike proses vinniger kan versprei en dat diabetes vererger. Met trofiese ulserasies wat deur purulente verloop bemoeilik word, word beide endogene en eksogene insulien deur ensieme vernietig.
Insulientekort neem geleidelik toe, wat lei tot dekompensasie van suikersiekte.
Simptome van letsel
Die kliniese manifestasies van die tromboflebitisproses by diabetes mellitus is soortgelyk aan die klassieke verloop van die siekte:
- Pyn sindroom Pyn oor die gebied van die aangetaste vaartuig, in die spiere van die been. Gevoel van volheid in die bene en duidelike ongemak.
- Die vel bokant die lokasie is rooi, pynlik as dit aangeraak word.
- Die aangetaste aar voel in die vorm van 'n stywe toernooi.
- Ernstige edeem van die aangetaste ledemaat.
- Limbewegings is moeilik.
- Krampe, gevoelloosheid van die ledemaat is moontlik.
- As die pasiënt spatkliere het, word hulle dig en pynlik, neem dit toe.
- Die atrofie van die vel en onderliggende weefsel is vinnig besig om te ontwikkel. Donker kolle verskyn op die vel bokant die tromboflebitiese aar.
- Trofiese ulkusse verskyn vinnig. Hulle is aanhoudend, herhalend van aard. Dit is moeilik om te behandel.
- Simptome van algemene vergiftiging word uitgedruk.
- Skerp skommelinge in glukosevlakke, simptome van hiper- of hipoglukemie, veral met purulente trofiese ulkusse.
'N Kenmerkende kenmerk van tromboflebitis by diabete is 'n lang, nie-genesende trofiese ulserasie. As die ulkusse aanvanklik asepties was, word die infeksie gevolglik geassosieer en die ontwikkeling van 'n purulent-inflammatoriese proses. Dikwels lei dit tot uitgebreide letsels van die vel, sagte weefsels, tot op die been. Sulke toestande kan amputasie van die ledemaat tot gevolg hê.
Die bloedklonte wat tydens diabetes ontstaan, kan óf styf oor 'n groot lengte van die veneuse vaat vasgemaak word, óf met 'n vrye drywende kaudale punt (drywend). Dit moet onthou word by die diagnose van tromboflebitis. Swewende bloedklonte kan 'n formidabele komplikasie veroorsaak - longembolisme. Sulke trombo-embolisme is dikwels dodelik.
Diagnose van tromboflebitis van are in diabetes mellitus bestaan uit die identifisering daarvan, die bepaling van die ligging van trombotiese massas, die lengte daarvan. Dit is ook noodsaaklik om die teenwoordigheid van 'n beweegbare stert te bepaal. Dit is belangrik om die pasiënt se behandelingstaktiek te bepaal: konserwatief of chirurgies.
Behandeling van tromboflebitispatologie by diabete
Die behandeling van tromboflebitis by die ekstremiteite met diabetes moet volledig wees. Eerstens moet u u lewenstyl, voeding verander. Die tweede, maar nie minder belangrikste voorwaarde vir behandeling, is om kompensasie vir die diabetiese proses te verkry.
Dit is belangrik om 'n stabiele vlak van bloedglukose te verseker deur dieet, insulienpreparate of insulienvervanging en fisieke aktiwiteit. Noukeurige voetsorg is nodig, moet versigtig wees om beserings te voorkom. Warm voetbaddens en ys wat die vel versag, het 'n gunstige effek.
Die nakoming van hierdie aanbevelings sal help om diabetiese angiopatie en neuropatie te voorkom.
Geneesmiddelterapie gedurende die periode van remissie van tromboflebitis en vir profylaktiese doeleindes bestaan uit die aanstelling van medisyne wat die bloedvloei in die kapillêre, angioprotektore, neurobeskermers en medisyne verbeter wat die metaboliese prosesse verbeter. Verpligte gebruik van kompressie onderklere of elastiese verbande van die ledemate.
Met die verergering van die proses word die middele van standaardterapie vir tromboflebitis gebruik:
- voorbereidings vir die versterking van vaskulêre muur
- antiplaatplaatstowwe en teenstollingsmiddels,
- bloedsomloopkorrigeerders,
- thrombolytics,
- nie-steroïdale anti-inflammatoriese,
- antibakteriese.
Plaaslike terapie gee veral aandag aan tromboflebitis by diabete. Salwe, gels en ys word gebruik om trombotiese massas op te los, ontsteking te verlig, verdoof. Reparatiewe middels is belangrik en help om trofiese ulseratiewe prosesse te oorkom.
'N Beduidende voordelige effek word deur fisioterapeutiese behandeling uitgeoefen. Dit verbeter trofiese en metaboliese prosesse in weefsels, verdun die bloed en verbeter mikrosirkulasie.
Medikasie vir tromboflebitis by diabete moet voorgeskryf word met inagneming van ander moontlike komplikasies: diabetiese oftalmopatie, diabetiese nefropatie. Dus, byvoorbeeld, die aanstelling van vasodilatormiddels sonder die toesig van 'n oogarts kan lei tot massiewe bloeding in die retina en die glasagtige liggaam van die oog.
Dikwels moet u gebruik maak van chirurgiese behandelingsmetodes. In die afwesigheid van die effek van geneesmiddelterapie, met 'n groot risiko vir longembolisme en trofiese ulkusse wat nie genees nie, word verskillende chirurgiese tegnieke gebruik:
- trombus reseksie,
- veneuse stam
- die skepping van shunts en anastomoses,
- installering van filters in groot veneuse stamme,
- nekrektomie en plastiese chirurgie van trofiese ulkusse.
Hoe beïnvloed diabetes spatare: simptome en behandeling
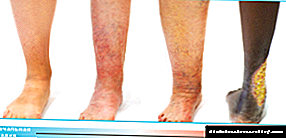
Diabetes mellitus dra aansienlik by tot die voorkoms van negatiewe veranderinge in die toestand van are en are. Spatare is een van die mees algemene komplikasies van diabetes. Waarom ontstaan hierdie siekte, hoe om dit te vermy en wat is die behandeling van spatare? As die pasiënt ook diabeet het, laat ons dit verstaan.
Dilatasie van die are vir diabetes
Dikwels ontwikkel spatare en tipe 2-diabetes parallel, omdat diabetes mettertyd 'n negatiewe uitwerking op die werking van die hart en bloedvate het.
Een van die komplikasies daarvan is spatare, wat hoofsaaklik op die onderste ledemate ontwikkel, maar die spysverteringskanaal en geslagsdele kan beïnvloed.
Dit is 'n ernstige siekte wat nie net 'n nie-estetiese kosmetiese defek kan veroorsaak nie, maar ook ernstige komplikasies, gestremdheid en dood.
Redes en soorte
Vroue met diabetes het baie meer gereeld spatare as mans.
Die oorsake van spatare, wat nie net die aanvang en ontwikkeling van patologie kan uitlok nie, maar ook die verloop van diabetes mellitus vererger:
- te swak of baie sterk spiertonus van die onderste ledemate, trauma,
- oorerflike faktor, oorgewig, vetsug,
- patologie van die niere, hart, bloedvate,
- hormonale ontwrigtings (puberteit, swangerskap, medikasie, menopouse),
- gereelde dra van te smal klere, sintetiese onderklere, hoëhakskoene,
- drank- en rookmisbruik
- middels wat bloedstolling verhoog,
- dehidrasie, chroniese hardlywigheid,
- oormatige fisieke inspanning aan die onder ledemate,
- ernstige bloedverlies, hoë bloedstolling van nature,
- termiese prosedures, warm weer,
- ongebalanseerde dieet, gebrek aan vesel, tekort aan vitamiene E, C, R.
Tipes spatare in diabetes gebaseer op die lokalisering van patologie:
- Oppervlak. Dit beïnvloed die are wat naby die vel is.
- Diep. Dit beïnvloed die are wat naby die skelet geleë is.
Kursus en stadiums
Die meganisme vir die ontwikkeling van spatare by diabetes mellitus:
Verswakking van veneuse kleppe lei tot stagnasie van bloed in die onderste ledemate.
- verlies of vermindering van die elastisiteit van die interne veneuse kanaal,
- ophoping van bloed in die bene,
- veneuse klep verswakking,
- skending van die bloedvloei,
- die mure van die are strek,
- verswakking van die veneuse spiere.
Spatare in diabetes het drie fases:
- Vergoeding. Klein kosmetiese afwykings en geringe manifestasies kom voor, wat dikwels nie van belang is nie en toegeskryf word aan moegheid.
- Subindemnification. Dit word gekenmerk deur spesifieke simptome wat ernstige ongemak en ongemak veroorsaak.
- Dekompensasie. Benewens die duidelike kliniese beeld, word dit gemanifesteer deur ernstige komplikasies wat ernstige gesondheidskade veroorsaak en bydra tot die ontwikkeling van baie gelyktydige kwale, wat ongeskiktheid en dood kan veroorsaak.
Hoe word dit geopenbaar?
Die simptomatologie van spatare by pasiënte met diabetes mellitus verskil nie van mense wat nie die siekte het nie.
Simptome hang af van die erns en graad van ontwikkeling van die siekte, wat met verskillende frekwensies en intensiteit manifesteer. Die belangrikste simptome van spatare word in die tabel gelys:
| Spatare | manifestasies |
| 1, 2 fases | Moegheid, swakheid, ongemak in die bene |
| Die swelling van die bene, veral in die aand | |
| Veneuse netwerk by die letsel, veral gemanifesteer op die heupe en bene | |
| Krampagtige reaksies kom meestal snags in die kuitspiere voor | |
| Swaarmoedigheid, moegheid, gevoel van volheid, pyn in die bene | |
| 3, 4 fases | Erge swelling van die bene, ongeag die tyd van die dag |
| Deformasie, vergroting, bult van are is sigbaar met die blote oog, veral in die omgewing van die voete en bene | |
| Die opkoms van spinare in die onderste ledemate | |
| Droogte en verdonkering van die vel, die voorkoms van ouderdomsvlekke | |
| Kraak-, brand-, jeuk- of kloppings in verskillende bene van die bene, vererger tydens liggaamlike inspanning, selfs gering |
Diabetes mellitus kan verskillende komplikasies van spatare veroorsaak, soos:
Diabetes kan bemoeilik word deur trombo-embolisme.
- onderhuidse bloeding,
- infeksie gehegtheid
- knoopvorming
- bloeding,
- ernstige veneuse onvoldoendeheid
- nie-genesende trofiese ulkusse,
- tromboflebitis,
- inflammasie in die are van die are,
- weefselnekrose
- pulmonale embolisme,
- volledige stop van bloedtoevoer in die voete,
- verskillende dermatitis, ekseem,
- noodlottige uitkoms.
Diagnostiese metodes vir verwydde are in diabetes
By diabetes mellitus is dit belangrik om aandag te gee aan die voorkoms van nuwe simptome, om nie die voorkoms en ontwikkeling van gepaardgaande komplikasies te mis nie. Met die tydige diagnose van spatare en die voorkoming van voorkomende maatreëls, is spatare volledig behandelbaar en veroorsaak dit nie ongemak nie. Om 'n diagnose te maak, moet u kontak maak met een van die spesialiste wat nou spesialiseer:
Om die diagnose te bevestig, doen die dokter die volgende studies:
- mediese geskiedenis
- visuele inspeksie
- fisiese ondersoek
- flebografia
- laboratoriumtoetse van bloed en urine (algemeen, biochemies),
- ultraklank diagnostiek.
Patologie behandeling
Siek vate kan met verskillende middels behandel word.
Spatare in diabetes mellitus benodig ingewikkelde terapie.
As dit nodig is, is dit nodig om medikasie vir diabetes mellitus uit te voer, 'n spesifieke dieet te volg, terapeutiese oefeninge te doen. Anders as die onderliggende siekte, kan spatare heeltemal uitgeskakel word.
Hiervoor word verskillende metodes gebruik, waarvan die keuse afhang van die erns van die siekte, soos:
- dwelms
- chirurgiese metodes
- alternatiewe opsies.
Klassieke terapie
Die gewildste medikasie is plaaslike toediening, wat beskikbaar is in die vorm van salf, gels, ys. Om die doeltreffendheid daarvan te verbeter, word orale medikasie gebruik in die vorm van tablette en tinkture, sowel as spesiale onderklere vir kompressie. Dikwels skryf dokters sulke middele voor:
Radikale maniere
U kan die probleem met laserkoagulasie ontslae raak.
In veral ernstige gevalle, om spatare te voorkom, gebruik dokters chirurgiese behandelingsmetodes, wat die volgende insluit:
- phlebectomy,
- radiofrekwensie ablasie,
- vinnige verwydering
- laserstolling
- venoekstratsiyu,
- scleroobliteration.
Voorkomende aanbevelings
Mense met diabetes het 'n groter risiko vir spatare. Om die ontwikkeling van hierdie siekte te voorkom en om die verergering daarvan te voorkom wanneer die eerste tekens van patologie voorkom, moet profylaktiese metodes gebruik word. U moet spesiale onderklere dra om are te onderhou, moenie hoë hakke, stywe klere en sintetiese onderklere dra nie.
Daar moet veral gekyk word na voeding, genoeg vitamiene en minerale, vesel en ander nuttige spoorelemente eet.
Dit is belangrik om spesiale gimnastiek te doen, joga te doen, nie in een hou te bly nie, periodiek op te warm, meer te loop, slegte gewoontes op te gee.
Tydens die slaap moet u u bene op 'n klein heuwel plaas, en u moet nie een voet op die ander tafel sit nie. Dit sal help om binneaarse bloedvloei te verbeter, vermy die ontwikkeling of verergering van veneuse uitbreiding van die are.
Spatare - hoe om diabetes te behandel
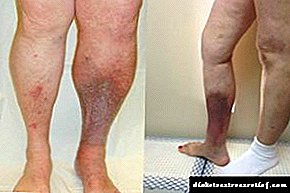
Spatare, een van die siektes wat deesdae baie gereeld voorkom. Dit gaan nie verby nie en diabete.
Die spatare van die onderste ledemate word meestal aangetas, wat veral gevaarlik is vir diabetes mellitus. Die bene is een van die belangrikste “doelstellings” wat tipe 2-diabetes aanval.
Dit is belangrik om spatare betyds te diagnoseer en die nodige behandeling uit te voer. Om die moontlike probleme as gevolg van die gemanifesteerde spatare te minimaliseer, is dit nodig om voorkomende maatreëls te tref, wat 'n bietjie later in hierdie artikel bespreek sal word.
Volgens statistieke ly ongeveer 30 miljoen mense aan spatare van die onderste ledemate in die Russiese Federasie. Basies beïnvloed hierdie siekte vroue. Ongelukkig word spatare van die onderste ledemate al hoe jonger. Die aanvanklike stadiums of tekens van hierdie siekte word waargeneem by ongeveer 10% van die pasiënte van 10 tot 12 jaar.
Spatare in diabetes
Met diabetes is vate en are een van die eerstes wat ly. As u nie die suikerkompensasie volg nie, is dit baie maklik om die ontwikkeling van die siekte te ignoreer of te mis, selfs in die beginfase.
Spatare kan toegeskryf word aan die kategorie komplikasies van diabetes mellitus, insluitend dit wat baie ernstige probleme kan inhou as u dit nie betyds behandel nie en in die toekoms voorkomende maatreëls tref.
Nadat u die eerste tekens van spatare ontdek het, word dit nie aanbeveel om selfmedikasie te gebruik nie. Dit is nodig om 'n endokrinoloog en 'n fleboloog, 'n vaskulêre chirurg, te kontak. Na die diagnose en analise word die tipe behandeling wat die geskikste vir die pasiënt is, voorgeskryf.
Funksionaliteit van are - hoe werk hulle in ons liggaam?
Ons are voer 'n belangrike taak uit: die bloed deur die ledemate en verskillende organe van ons liggaam keer terug na die hart.
Die binneste laag van die are is 'n gladde tonnel waardeur bloed sirkuleer. Die waarskynlikheid van bloedklonte hang af van hoe glad dit is.
In die middelste laag is die spiere wat verantwoordelik is vir die verandering van die deursnee van die are tydens intense inspanning. As ons werk of oefen, en die las op die onder ledemate gee, werk die are van die are vinniger, wat veroorsaak dat hulle meer gereeld saamtrek. In hierdie geval neem die bloedsomloop toe.
Met rus is die spiere van die are in 'n ontspanne toestand, en gevolglik word hulle gevul met bloed en brei dit uit.
Die meganika van spatare
Spatare verskyn met 'n verlies aan elastisiteit van die interne kanaal en verswakking van die veneuse spiere. Bloed stagneer daarin, en die are is lank in 'n uitgerekte posisie. Daar is 'n skending van die uitvloei van bloed.
Simptome van spatare in suikersiekte kom algemeen voor diegene wat nie die siekte het nie. Daar is swaar in die bene, veral soggens of in die namiddag. Op die onderste ledemate kan swelling gesien word, die gaas van vate verskyn. In sommige gevalle, wanneer die siekte vorder, kalfpyn en krampe in die nag verskyn, word uitstaande are opvallend.
Om die stadium van ontwikkeling van spatare akkuraat te bepaal, doen die vaskulêre chirurg 'n visuele ondersoek, 'n ultraklankondersoek (ultraklank), en flebografie word voorgeskryf.
Met diabetes spatare kan 'n bron van infeksies word. In hierdie geval kan die behandeling, gegewe die feit dat immuniteit by diabetes verminder word en daar periodes van verhoogde glukemie is, baie tyd, moeite en geld verg.
As u nie betyds 'n dokter raadpleeg nie, is die vordering van die siekte moontlik. Die are word verdik, kronkelend, knoppies verskyn op hulle, die sogenaamde variks.
Hoe kan ek spatare in diabetes behandel?
In die moderne mediese praktyk is daar verskillende maniere behandeling vir spatare.
Chirurgiese behandelings vir spatare:
1. Venoekstraktsiya. As dit uitgevoer word, word die aangetaste deel van die aar heeltemal verwyder.
2. Flebektomie. Dit behels ook 'n chirurgiese metode om die aangetaste gebiede van die are te verwyder.
1. Skleroserende terapie.
2. Laskoagulasie van are.
3. Radiofrekwensie ablasie.
Voorkomende maatreëls vir spatare
As hierdie siekte voorkom, is dit nodig om voldoende aandag aan voorkoming te gee om die ontwikkeling van spatare te voorkom. Die aanbevelings is eenvoudig en elkeen kan dit volg.
1. Sorg dat u bene effens bo u bolyf is tydens die slaap. Daar sal dus bloedvloei vanaf die ledemate wees. Dit is nodig om elastiese kniehoogte aan te koop en te gebruik om are te onderhou.
3. As u sittende werk het, doen ten minste een keer 'n uur 'n bietjie opwarming en selfmassering van ledemate. As u lank op een plek moet staan, probeer u bene spiere ontspan.
4. Probeer meer gereeld beweeg om nie op een plek, in een posisie te stagneer nie. Vermy klere wat u liggaam om u heupe en boude pas. 6. As dit moontlik is, word dit aanbeveel om 'n baie eenvoudige oefening uit te voer: lig jou bene op terwyl jy in 'n liggende of liggende posisie is. U sal dus die uitvloei van bloed uit die ledemate uitlok en die bloedsomloop verbeter. ?. Moenie bene kruis nie, houding wanneer die been op die ander been of gekruiste bene onder die tafel die binneaarse bloedvloei vererger.
8. Verminder of skakel alkohol uit u dieet uit.