Diabetiese voet: simptome, behandeling en voorkoming

Diabetiese voetsindroom (diabetiese voet, Eng. diabetiese voet) - 'n kompleks van anatomiese en funksionele veranderinge wat ontwikkel teen die agtergrond van diabetiese neuropatie, mikro- en makroangiopatie, osteoarthropatie, wat bydra tot verhoogde trauma en infeksie van die sagte weefsel van die voet, die ontwikkeling van 'n purulent-nekrotiese proses en in gevorderde gevalle wat tot amputasie lei. Diabetiese voetsindroom is 'n kollektiewe konsep wat 'n groep laat komplikasies van diabetes mellitus verenig, waarin patologiese veranderinge in die voete van die pasiënt ontwikkel in die vorm van purulent-nekrotiese prosesse, maagsere en osteo-partikulêre letsels wat plaasvind op die agtergrond van spesifieke veranderinge in perifere senuwees, bloedvate, vel en sagte weefsel, bene en gewrigte. In sommige gevalle is die konsep "Diabetiese voet" as 'n onafhanklike nosologiese vorm word nie gebruik nie, maar die siektetoestande (abses, phlegmon, gangreen en ander) word aangedui.
Klassifikasie
Diabetiese voetsindroom is die hoofoorsaak van amputasies van ledemate by diabetes. Ongeveer 8-10% van pasiënte met diabetes word geraak, en 40-50% van hulle kan aan risikogroepe toegewys word. 10 keer meer gereeld ontwikkel diabetiese voetsindroom by individue met 'n tweede tipe diabetes mellitus. By ten minste 47% van die pasiënte begin die behandeling later as moontlik. Die resultaat is amputasies van die ledemate, wat die sterftes van pasiënte met 2 keer verhoog en die verdere koste van behandeling en rehabilitasie van pasiënte met 3 keer verhoog. Deur die taktiek van diagnose, kliniese ondersoek en behandeling van pasiënte te verbeter, kan die frekwensie van amputasies by pasiënte met 43-85% verminder.
Diabetiese voetsindroom ontwikkel by die meeste pasiënte met tipe 1-diabetes mellitus teen 7-10 jaar vanaf die aanvang van die siekte bron nie gespesifiseer 2536 dae , kan dit voorkom by pasiënte met tipe 2-diabetes mellitus vanaf die begin van die siekte. In 85% van die gevalle word dit voorgestel deur voetsere van verskillende erns. Dit word by 4-10% van die totale aantal pasiënte met diabetes opgespoor.
Klassifikasie wysig |Die oorsake en meganismes van die ontwikkeling van diabetiese voetsindroom
Diabetiese voetsindroom ontwikkel as gevolg van blootstelling aan 'n kombinasie van faktore, soos:
- perifere poli-neuropatie (lei tot vervorming van die voet, wat die fisiologiese posisie tydens loop en staan verhoed, en 'n afname in alle soorte sensitiwiteit (pyn, trilling, tasbaar, temperatuur) - as gevolg van hierdie veranderinge neem die risiko van purulent-nekrotiese letsels toe),
- angiopatie (vaskulêre skade by diabetes mellitus, wat in wese 'n aterosklerotiese proses is - gevolglik word bloedvloei deur die vate moeilik en ischemie van individuele weefselafdelings voorkom),
- neuroosteoarthropathy (osteoporose, osteosklerose, vernietiging van artikulêre oppervlaktes, vernietiging van individuele bene, patologiese breuke),
- die vernietiging van siektes van die arteries van die onderste ledemate,
- beserings en vervormings van die voet,
- infeksies, veral swaminfeksies,
- algemene en plaaslike afname in immuniteit.
Kliniese manifestasies van diabetiese voetsindroom
Die internasionale werkgroep oor probleme met diabetiese voet identifiseer kategorieë wat die kern van hierdie sindroom weerspieël:
- bloedtoevoer na die ledemate
- hul sensitiwiteit
- grootte van die ulkusdefek,
- diepte van nederlaag
- aansteeklike proses.
Afhangend van die kenmerke van die kliniese simptome, word drie groepe diabetiese voetsindroom onderskei:
Neuropatiese vorm is 'n gevolg van neuropatie, kompressie van die weefsel, hul vervorming, infeksie en edeem. Maagsweer kom voor in die areas van die voet, wat verantwoordelik is vir die maksimum las. Hierdie vorm van die siekte word gediagnoseer in 70% van die gevalle van diabeetvoet, hoofsaaklik by mense jonger as 40 met 'n diabetiese ervaring van vyf jaar of langer, wat alkohol misbruik. Gewoonlik word ulkusse gelokaliseer in gebiede met 'n hoë druk, op plekke van hiperkeratose, op die enigste, in die gebied van die interdigitale ruimtes, in gebiede met ernstige vervorming van die voete. Palpasies is pynloos. Pasiënte kla van parestesie (tinteling, knyp, brandgevoel in die aangetaste gebiede) en intense nagpyn. Die vel van die ledemate is droog, warm, die pulsasie op die perifere arteries van die voete word behou, die sensitiwiteit - pyn, temperatuur en vibrasie - word verminder, die hak- en kniereflekse word verswak, die spiere word vervals, die voet is vervorm, osteoarthropatie word bepaal.
Isgemiese vorm is 'n gevolg van verstopping van bloedvate en die gevolglike nekrose van onderliggende weefsels wat nie bloed ontvang nie. Dit word in 10% van die gevalle by mense ouer as 55 gediagnoseer met gepaardgaande kardiovaskulêre patologie (IHD, arteriële hipertensie, aterosklerose), sowel as kwaadwillige rokers. Dit manifesteer as sianose (blou) van 'n deel van 'n ledemaat, pyn in hierdie omgewing. Namate die proses verloop, vorm 'n ulseratiewe defek op die vel, wat vinnig in breedte en diepte toeneem en die meeste uitgespreek word in die gebied waar die bloedvloei minimaal is. Die vel is bleek, sianoties, klam, koud om aan te raak. Gevoeligheid gered. Rimpeling in die perifere are van die voete word skerp verminder of afwesig. In dele van die ledemaat waar die bloedvloei heeltemal afwesig is, sterf die weefsel - gangreen ontwikkel, wat die amputasie van 'n deel van die ledemaat benodig.
Gemengde vorm word gekenmerk deur 'n kombinasie van tekens van neuropatiese en isgemiese vorme en word gemanifesteer deur skade aan senuwees en bloedvate. Die belangrikste simptome hang af van watter patogenese skakel meer prominent is. Hierdie vorm van die siekte is veral gevaarlik, aangesien die pyn in hierdie geval heeltemal swak of afwesig is - pasiënte is nie altyd haastig om hulp te soek nie (“dit maak nie seer nie”) en gaan net na die dokter as die ulkus groot geword het en die weefsels ontwikkel het. onomkeerbare, nie-medikasie-gemedieerde veranderinge.
Diagnose van diabetiese voetsindroom
In beginsel kan dit voldoende wees om die voet van die pasiënt met diabetes mellitus te ondersoek en die kenmerkende veranderinge hierbo beskryf te identifiseer. Om die diagnose duidelik te maak, word die pasiënt egter as 'n reël addisionele ondersoekmetodes en konsultasies van eng spesialiste voorgeskryf.
Wanneer 'n diagnose gemaak word, asook met elke daaropvolgende ondersoek, word die pasiënt voorgeskryf:
- bepaling van glukemiese profiel en glikosileerde hemoglobien,
- bepaling van bloedlipiede (LDL, HDL, cholesterol, trigliseriede),
- meting van die enkel-brachiale indeks,
- endokrinoloog konsultasie,
- konsultasie van 'n chirurg (met die beoordeling van neurologiese tekort en meting van die drempel van vibrasiegevoeligheid),
- neuroloog konsultasie,
- konsultasie met 'n oogarts (met 'n verpligte ondersoek van die oogdag ten einde vaskulêre patologie op te spoor).
Pasiënte met ernstige misvorming van die voete word x-strale van die voete voorgeskryf, gevolg deur ortopediese konsultasie.
Die pasiënt met 'n gebrek aan polsslag in die perifere arteries van die voete of die kliniek van intermitterende klaudikasie word uitgevoer vir pasiënte met 'n gebrek aan polsslag in die perifere arteries van die voete of die kliniek vir intermitterende klaudikasie.
Pasiënte met ulkusse in die voete-area word met 'n verwyderbare wond gesaai met die daaropvolgende bepaling van die sensitiwiteit van die saadkultuur vir antibiotika, in die geval van diep maagsere - radiografie van die voete.
Diabeet voet sindroom behandeling
Die kompleks van terapeutiese maatreëls vir hierdie patologie bevat die volgende aspekte:
- opleiding van pasiënte by die skool "Diabetiese voet",
- kompensasie vir diabetes mellitus (regstelling van die terapie wat deur die pasiënt ontvang word - die dosis orale hipoglykemiese middels verhoog word, insulien voorgeskryf word of die dosis verhoog word, gedetailleerde verduidelikings oor die dieet),
- antibiotiese terapie (as 'n reël word breë-spektrum antibiotika gebruik of diegene waarteen 'n sensitiewe saadbakteriekultuur gebruik word),
- simptomatiese behandeling (pynmedikasie),
- plaaslike behandeling (genees die vel rondom die defek, elimineer edeem van die ledemaat en purulent-nekrotiese, inflammatoriese veranderinge in die ulkus self),
- verhoogde immuniteit - beide algemeen en plaaslik.
In 'n vroeë stadium word plaaslike terapie vir ulseratiewe defek, die afneem van die aangetaste gebied van die voet, antibiotika voorskryf (Ceftriaxone), medisyne wat die bloedvloei verbeter (Actovegin, Pentoxifylline, Normoven), alfa-lipoësuurpreparate (Berlition, Espalipon), laserterapie aanbeveel.
Op latere stadiums word behandeling in 'n chirurgiese hospitaal uitgevoer, waar nekrektomie, outodermoplastie van 'n ulkusdefek en, as laaste uitweg, amputasie van 'n ledemaat uitgevoer kan word.
Daar is nuwe metodes om diabetiese voetsindroom te behandel, wat lei tot vinniger genesing van ulseratiewe defekte en die behoefte aan amputasie verminder. Ongelukkig is sommige van hierdie metodes nog nie genoegsaam bestudeer nie, en sommige is slegs in geselekteerde wêreldklinieke toegepas, daarom is hulle nie toeganklik vir elke pasiënt met hierdie patologie nie. Hierdie metodes sluit in:
- groeifaktorterapie
- buitekorporale skokgolfterapie,
- stamselbehandeling
- plasma straal behandeling,
- bio-meganiese metode, ens.
Diabetiese voetsindroom voorkoming
Om die voorkoms van maagsere te voorkom, moet u:
- beheer bloedglukosevlakke streng,
- die higiëne-reëls van die vel van die onderste ledemate moet in ag geneem word (was twee keer per dag en droog droog (moenie vee nie!) die vel; dien slegs warm water toe, vermy kontak met koue of warm water),
- Inspekteer elke dag die vel van die voete noukeurig om die voorkoms van skurwe, calluses, krake,
- Vermy die gebruik van verwarmingsskoene
- nagaan die skoene daagliks vir klippies en ander vreemde voorwerpe, sowel as interne skade wat kan bydra tot die voorkoms van koring,
- dra nie onderklere met nate nie,
- Moenie stywe, stywe skoene dra nie, sowel as skoene sonder binnesole of op kaal voete nie,
- moenie kaalvoet gaan nie
- gebruik nie kolle nie
- moenie graan voorkom nie, probeer dit nie self nie, maar soek die hulp van 'n spesialis,
- As daar traumatiese beserings is, moet u ook 'n dokter raadpleeg.
Watter dokter moet gekontak word?
Vir die voorkoming en behandeling van diabetiese voet is dit nodig om deur 'n endokrinoloog waargeneem te word. Om die toestand van perifere senuwees en bloedvate te bepaal, sal die dokter konsultasies aanstel van 'n neuroloog, oogarts en vaskulêre chirurg. Die hulp van 'n ortopedis is nodig om ortopediese binnesoles en ander toestelle te kies wat die lewe van 'n pasiënt met diabetiese voetsindroom verbeter. Met die ontwikkeling van gangreen word chirurgie uitgevoer.
Definisie van die siekte. Oorsake van die siekte
Diabetiese voet (diabetiese voetsindroom, CDS) is 'n ernstige komplikasie van diabetes mellitus in die vorm van infeksie, maagsere of vernietiging van diep weefsel, wat voorkom as gevolg van 'n skending van die voetmakrostruktuur en mikrosirkulasie van die bloed as gevolg van die vernietiging van senuwee-eindpunte en senuweevesels.
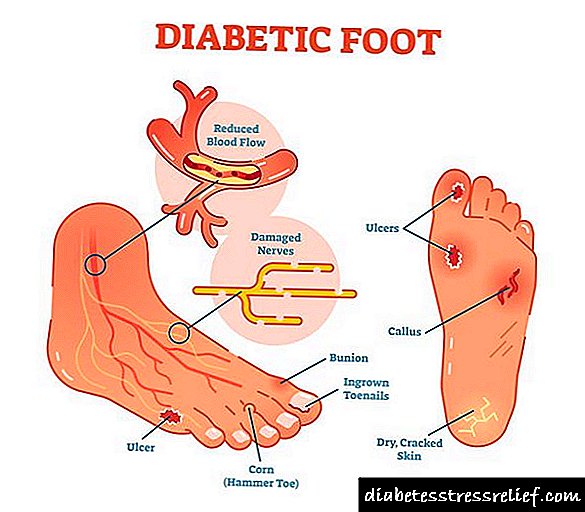
Die hoofoorsaak van DS is diabetes mellitus (DM). En hoewel die diabetiese voetsindroom nie ontwikkel vanaf die eerste dag van 'n toename in bloedglukosevlakke van meer as 7,0-8,0 mmol / l nie, moet elke pasiënt met 'n diagnose van diabetes bewus wees van so 'n formidabele komplikasie.
SDS ontwikkel in verskillende grade en in verskillende vorme:
- na 5-7 jaar in 60% van pasiënte met tipe 1-diabetes (glukosevlak meer as 8 mmol / l),
- na 15-20 jaar by 10% van pasiënte met nie-insulienafhanklike tipe 2-diabetes (glukosevlak 8-9 mmol / l) - kom dit gereeld voor met osteopatologie, trauma en voetdermatitis van verskillende etiologieë.
- na 10-15 jaar was 90% van pasiënte met tipe 2-diabetes insulienafhanklik.
Die belangrikste "snellers" van ulkusontwikkeling in CDS:
- Dra ongemaklike skoene. Enige skoenfoute kan lei tot 'n verandering in die las op die gewrigte van die voet, pers of skuur van die vel, plaaslike mikro-bloedarmoede, infiltrate of nekrose:
- Onvanpaste skoengrootte (kleiner of groter as wat nodig is)
- gedra en / of hoë hakke,
- 'n litteken op die binnesool
- enigste gebrek
- nat skoene
- wanverhouding van seisoenskoene.
- Verhoogde liggaamsgewig. Gegewe die oppervlakte van die voete, met 'n toename in liggaamsgewig (selfs met 1 kg), neem die las op elke gewrig van die voet ook toe. Die plant se oppervlak is die kwesbaarste.
- Die groei van die epidermis (oppervlak) van die vel. Hierdie proses vind plaas as gevolg van versteurde metaboliese prosesse in die vel teen die agtergrond van suikersiekte (onder die verdikte epidermis "callus" in die vellae word mikrosirkulasie ontwrig, wat lei tot mikrosemie en nekrose).
- microtrauma:
- diere byt
- inspuitings met dorings van plante,
- snye met pedikuur, ens.
- Stenose (vernouing) en okklusie (verstopping) van die hoofslagare. As gevolg van die gebrek aan bloedtoevoer in die voete en bene, is mikro-ischemie en die ontwikkeling van gangreen van die ledemate deel van die mikrosemie.


Daar is dikwels 'n kombinasie van verskillende oorsake van ulkusse by SDS.
Simptome van 'n diabeetvoet
Die beginpunt vir die ontwikkeling van diabetes is nie die diagnosedatum van diabetes mellitus nie, maar die tydstip waarop die eerste simptome van diabetes opgespoor is ('n enkele toename in bloedglukose, droë mond en ander).
Simptome van VDS:
- gevoelloosheid, koue, brandende, swelling in die voete en ander onaangename sensasies,
- haarverlies op die voete en bene, sweetvoete,
- verkleuring van die vel (hiperemie, hiperpigmentasie, sianose),





Die distale ledemate word meestal beïnvloed deur trofiese veranderinge: vingers en plantoppervlak van die voet in die projeksie van die koppe van die metatarsale bene. Die vormingsgebied van die trofiese ulkus hang af van die oorsaak daarvan.
Oorsake en meganismes van die ontwikkeling van diabetiese voet
Die belangrikste patogenetiese skakels in diabetiese voetsindroom is angiopatie, neuropatie en infeksie. Onkorrigeerbare hiperglukemie op lang termyn by diabetes mellitus veroorsaak spesifieke veranderinge in bloedvate (diabetiese makroangiopatie en mikroangiopatie), sowel as perifere senuwees (diabetiese neuropatie).
Angiopatieke lei tot 'n afname in die elastisiteit en patency van bloedvate, 'n toename in bloedviskositeit, wat gepaard gaan met 'n skending van die senuwee en normale trofiese weefsel, die verlies van die sensitiwiteit van senuwee-eindpunte.
Verhoogde glikosilering van proteïene veroorsaak 'n afname in gewrigsmobiliteit, wat 'n gelyktydige vervorming van die ledemate en 'n skending van die normale biomeganiese lading op die voet behels (diabetiese osteoarthropathie, Charcot se voet).
Teen die agtergrond van veranderde bloedsirkulasie, verminderde sensitiwiteit en beskermende funksie van weefsels, lei enige, selfs geringe trauma aan die voet (geringe kneusplekke, skuur, krake, mikropore) tot die vorming van langdurige nie-genesende trofiese ulkusse.
Maagseer defekte word dikwels besmet met stafilokokke, colibacilli, streptokokke, anaërobiese mikroflora. Bakteriële hyaluronidase maak omliggende weefsels los, wat bydra tot die verspreiding van infeksie en nekrotiese veranderinge wat onderhuidse vet, spierweefsel en die beenligamenteapparaat insluit.
Met infeksie van maagsere neem die risiko vir die ontwikkeling van 'n abses, phlegmon en gangreen van die ledemaat toe.
Ten spyte van die potensiële risiko om diabetiese voet by alle pasiënte met diabetes mellitus te ontwikkel, sluit 'n verhoogde risikogroep mense in met perifere poli-neuropatie, vaskulêre aterosklerose, hiperlipidemie, koronêre hartsiektes, arteriële hipertensie, alkohol en rookmisbruikers.
Gelokaliseerde weefselveranderings - die sogenaamde geringe voetprobleme: ingegroeide toonnael, swambesmettings in die naels, die vel van my vel, koring en koring, gekraakte hakke, onvoldoende higiëne van die bene verhoog die risiko van diep skade aan diabetes.
Die oorsaak van hierdie defekte kan onbehoorlik geselekteerde skoene (buitengewoon smal of styf) wees. Deur die sensitiwiteit van die ledemaat te verminder, kan die pasiënt nie voel dat die skoene te druk, vryf en beseer word nie.
Oorsake van komplikasies
Langdurige hoë bloedsuikervlakke beïnvloed die liggaam negatief. Dit is 'n hoë konsentrasie suiker wat die oorsaak is van die vernietiging van bloedvate en beenweefsel.
As gevolg van die afstand van die onderste ledemate van die hart, vloei bloed swak daarin, wat vaatwisselings veroorsaak. Hoë suikervlakke is nadelig vir die einde van die senuwee.
Sensitiwiteit neem af, 'n persoon voel nie goed van bene nie, voel nie pyn nie.
Behoorlike behandeling van tipe 1 en tipe 2-diabetes kan die vernietiging stop en senuwee-eindes herstel.
Die hoofrede vir die ontwikkeling van diabetiese voetsindroom is neuropatie, skade aan senuweevesels wat veroorsaak word deur verhoogde bloedglukosevlakke.
- Sensoriese neuropatie lei daartoe dat die sensitiwiteit van die vel vir aanraking, vibrasie, druk, temperatuurveranderinge en ander faktore verlore gaan.
- Motoriese neuropatie veroorsaak spieratrofie, misvorming van die voet.
- As gevolg van outonome neuropatie, verloor die vel die vermoë om te sweet, dit word droog en kraak maklik.
Al hierdie soorte neuropatie word byna altyd met mekaar gekombineer.
Tydens loop word individuele dele van die voet onder druk geplaas. As gevolg hiervan word sagte weefsels geleidelik vernietig en word 'n maagsweer gevorm.
Soms kan 'n skending van die integriteit van die vel vinnig plaasvind onder die optrede van 'n meganiese letsel met 'n skerp voorwerp of termiese brandwond, wat die pasiënt nie voel as gevolg van neuropatie nie. Diabetes versnel ook die ontwikkeling van aterosklerose, en daarom word die bloedsomloop in die bene versteur.
Klassifikasie van veluitslag en letsels by diabete
Gegewe die oorheersing van 'n bepaalde patologiese komponent, word iskemiese (5-10%), neuropatiese (60-75%) en gemengde-neuro-chemiese (20-30%) vorm van die diabeetvoet onderskei. In die isgemiese vorm van die diabeetvoet is 'n oortreding van die bloedtoevoer na die ledemaat oorheersend deur die verslaan van groot en klein vate.
Koronêre sindroom kom voor met ernstige aanhoudende edeem, intermitterende klaudikasie, pyn in die bene, moegheid van die bene, velpigmentasie, ens.
Neuropatiese diabetiese voet ontwikkel met skade aan die senuweestelsel van die distale ledemate. Tekens van 'n neuropatiese voet is droë vel, hiperkeratose, anhidrose van die ledemate, 'n afname in verskillende soorte sensitiwiteit (termies, pyn, tasbaar, ens.), Vervorming van die bene van die voet, plat voete, spontane frakture.
Enige veranderinge op die vel van 'n persoon dui op interne probleme in die liggaam. Dermatoloë volgens die voorkoms van die epidermis stel dikwels 'n voorlopige diagnose en stuur die pasiënt na 'n spesifieke spesialis.
Diabetes mellitus het ook 'n soort eksterne manifestasies, wat 'n sein moet wees vir kontak met 'n terapeut of 'n velarts. Elke opvoedkundige moet weet watter uitslag met suikersiekte op die menslike liggaam voorkom, lank voor die diagnose van die siekte, of 'n bydraende faktor tot hierdie kwaal kan wees.
Klassifikasie van velprobleme wat dui op diabetes
Op grond van die feit dat oortollige suiker in die bloedvate sit, kan are en kapillêres in die eerste plek verander word. Die proses van koolhidraatmetabolisme word ontwrig, wat lei tot mislukkings in die verskaffing van voedsel aan die epidermale selle. Die vel verloor sy elastisiteit, dit word droog, afskilferend.
Sulke veranderinge sal moontlik nie in verskillende periodes van die ontwikkeling van diabetes voorkom nie, omdat daar geen enkele vorm van hierdie siekte is nie. Soms weet iemand nie eens van die probleem met die opname van glukose nie, en 'n uitslag op die vel gee 'n sein.
Daar is verskillende opsies om die letsels wat die diabetiese voetsindroom vorm, te klassifiseer. Nie een van hierdie benaderings word algemeen aanvaar nie.
Soere kan byvoorbeeld volgens diepte geklassifiseer word. Hoe dieper die wond is, hoe meer gevorderd is die stadium van die siekte en hoe groter is die waarskynlikheid dat amputasie gedoen moet word.
'N Verswarende faktor wat die prognose vererger, is die bloedsomloop van die bene as gevolg van aterosklerose, wat ischemie genoem word.
Die belangrikste oorsaak van u beenprobleme is
en vind uit hoe om van hierdie komplikasie te herstel. Dit is behandelbaar, anders as blindheid en ernstige nierprobleme. As u probeer, kan u die gesondheid van senuwees en bloedvate in die bene herstel. Hoe u dit doen, word in die video beskryf. Suksesverhale van pasiënte wat geslaag het om amputasie te vermy, en terselfdertyd ander probleme word gegee.
Die Wagner-indeling van diabetiese voet is gewild. Sy identifiseer 5 (eintlik 6) stadia van hierdie siekte:
- 0 - been vervorming, pre-ulserated letsel,
- 1 - oppervlakkige ulkus - die vel is beskadig, maar die onderhuidse weefsel en spiere is nog nie betrokke nie,
- 2 - diep ulkus - senings, bene en gewrigte is sigbaar in die wond,
- 3 - osteomiëlitis - nekrose van been, beenmurg en omliggende sagte weefsel, met die vorming van 'n groot hoeveelheid pus,
- 4 - gangreen, visuele verduistering van 'n klein gedeelte van die voet,
- 5 - gangreen versprei in die voet, dringende amputasie is nodig om die pasiënt se lewe te red.
Die diagnose kan ook addisionele inligting aandui. In die besonder is poli-neuropatie 'n diabetiese letsel van senuweevesels. As gevolg van die verlies aan senuwee-sensitiwiteit, let die diabeet nie die beserings en skade aan die bene wat hy opdoen terwyl hy loop nie. As die wonde nie behandel word nie, vermeerder mikrobes daarin en kom dit binnekort by gangreen.
Isgemiese vorm van diabetiese voet - hierdie diagnose beteken dat die bloedsomloop in die bene versteur word as gevolg van die blokkering van bloedvate deur aterosklerotiese gedenkplate. In sulke gevalle genees die letsels baie stadig. Bene kan 'n blouerige kleur hê. Dikwels is daar 'n stadige groei van naels. Die probleem van iskemie kan gekombineer word met poli-neuropatie.
Wat is die gevolge van hierdie komplikasie van diabetes?
Die onaangenaamste gevolg is gangreen, wat die amputasie van 'n vinger, voet of voet verg. Die pasiënt kan ook sterf aan vergiftiging wat veroorsaak word deur patogene bakterieë.
Diabeetvoetbehandeling is daarop gemik om dood, amputasie en gestremdheid te vermy. Hou in gedagte dat beenamputasie nie die einde van die wêreld is nie.
Daarna kan u 'n prostese dra en 'n vol lewe lei. Diabetes kan ernstige, werklik katastrofiese komplikasies veroorsaak.
Naamlik blindheid of nierversaking wat dialise benodig.
Diabetes mellitus by kinders: simptome, diagnose, behandeling, voorkoming
Diabetes mellitus by kinders is 'n ernstige chroniese siekte. Hieronder sal u uitvind wat sy simptome en tekens is, hoe u die diagnose kan bevestig of weerlê.
Effektiewe behandelingsmetodes word breedvoerig beskryf. Hierdie inligting sal u help om u kind teen akute en chroniese komplikasies te beskerm.
Lees hoe ouers hul kinders met normale groei en ontwikkeling kan voorsien. Kyk ook na voorkomingsmetodes - hoe u u risiko vir suikersiekte kan verminder as u 'n siek ouer het.
Simptome en tekens

Die hoofsimptoom van 'n diabeetvoet is botswere wat nie lank genees nie. As skadelike bakterieë daarin vermeerder, lyk hierdie maagsere vir 'n ongewone persoon regtig grillerig.
In die afwesigheid van behoorlike behandeling, kan infeksie gangreen veroorsaak. Amputasie van die tone, voet of die hele been is nodig.
Anders kan die pasiënt sterf aan bedwelming. Benewens maagsere kan tekens van 'n diabetiese voet die volgende insluit:
- koring,
- swam infeksies in die naels en vel van die voete,
- gedraaide vingers
- ingegroeide naels
- krake in die vel.
Soms is daar pyn as gevolg van die feit dat die skoene onbehoorlik gekies is, en nie ontwerp is vir swelling van die bene nie.
Verminderde bloedsirkulasie as gevolg van aterosklerose kan pynpoute veroorsaak wat intermitterende klaudikasie genoem word. Lees u pynmedikasie hier as u bekommerd is oor beenpyn.
In die meeste gevalle verloor die pasiënt se pyngevoeligheid weens diabetiese neuropatie. Rooiheid, swelling - tekens van infeksie of vryf van die vel met onvanpaste skoene.
Dit gebeur selfs dat die temperatuur van die besmette area van die voet by aanraking 2 of meer grade hoër is as die van die omliggende weefsels. Bloedvergiftiging kan koors of kouekoors veroorsaak.
Kenmerkende simptome
Die eerste fase veroorsaak nie pyn nie. 'N Deel van die senuwee-eindes word vernietig, hulle stuur nie pynimpulse nie, so mense let op met probleme met hul bene. Die eerste tekens van 'n diabetiese voet word uitgedruk deur eenvoudige skade aan die bene in diabetes:
- koring,
- ontsteking van die gewrigte op die vinger,
- swam infeksie van die bene en naels,
- naelgroei (onychocryptosis),
- droë vel van die voete
- vervorming van die vingers.
Isgemiese vorm
In die debuut word die iskemiese vorm van diabetiese voetsindroom gemanifesteer deur pyn in die bene tydens loop, vinnige moegheid van die bene, afwisselend met slapheid, waarna aanhoudende edeem van die voet ontwikkel. Die voet is lig en koud aan die raak, die polsasie in die are van die voet is verswak of afwesig. Teen die agtergrond van 'n ligte vel is areas van hiperpigmentasie dikwels sigbaar.
Tipies is die teenwoordigheid van koring wat nie lank genees op die vingers, hakke, laterale oppervlak van die I- en V-metatarsophalangeale gewrigte, enkel nie. Vervolgens ontwikkel pynlike ulkusse op hul plek, waarvan die onderkant bedek is met 'n skurfte van swartbruin kleur. Oormatige ekssudasie is atipies (droë velnekrose).
Diagnose van diabetiese voet
By vroeë diagnose is selfondersoek belangrik. 'N Persoon moet daagliks die huis inspekteer en monitor hoe die voet lyk: droë voete, kleur, vervorming van die vingers. Daarbenewens, met 'n diagnose van diabetes mellitus, moet iemand ondersoek word deur 'n endokrinoloog, ortopedis en 'n vaskulêre chirurg.
Vroeë diagnose van 'n diabetiese voet hang af van 'n reeks ondersoeke. 'N Algoritme vir die monitering en waarneming van suikersiektepasiënte is ontwikkel:
- Aanvanklike inspeksie:
- geskiedenis neem, beskrywing van simptome,
- inspeksie
- palpasie.
- Analise van die toestand van die senuweestelsel:
- vibrasiesensitiwiteit
- pyngevoeligheid, aanraking en temperatuur,
- die mate van skade aan spierweefsel,
- perifere senuweestaat met behulp van elektromografie.
- Ontleding van die toestand van bloedvate:
- Doppler,
- Doppler.
- X-straal van die ledemate (die mate van skade is sigbaar op die röntgenstraal)
- Laboratoriumtoetse:
- bloedsuiker
- bakteriologiese en algemene bloedanalise.
Pasiënte met 'n hoë risiko om diabetiese voet te ontwikkel, moet nie net by die endokrinoloog-diabetoloog waargeneem word nie, maar ook by die podoloog, vaskulêre chirurg, ortopedis. 'N Belangrike rol in die identifisering van veranderinge word aan selfondersoek gegee, waarvan die doel is om tydige tekens op te spoor wat kenmerkend is van 'n diabetiese voet: 'n verandering in velkleur, die voorkoms van droogheid, swelling en pyn, kromming van die vingers, swaminfeksies, ens.
Diagnose van 'n diabeetvoet behels die versameling van anamnese wat die duur van diabetes mellitus spesifiseer, die voete ondersoek met die bepaling van die enkel-brachiale indeks en reflekse, en die tasbaarheid, vibrasie en temperatuurgevoeligheid beoordeel.
Spesifieke aandag word aan diabetiese voetsindroom gegee aan diagnostiese data in laboratoriums - aanduiders van bloedglukose, glikosilated hemoglobien, cholesterol, lipoproteïene, die teenwoordigheid van suiker en ketoonliggame in die urine.
Met 'n iskemiese vorm van die diabeetvoet word ultraklank van die vate van die onderste ledemate, X-straal-kontrasangiografie en perifere CT-arteriografie uitgevoer. As vermoed word dat osteoarthropathie gedoen word, word 'n voet x-straal in 2 projeksies, x-straal en ultraklank densitometrie uitgevoer. Die teenwoordigheid van 'n peptiese ulkus vereis dat u die resultate van die saai van die geskeide bodem en die rande van die ulkus op die mikroflora verkry.
Watter behandeling is nodig?
Hoe doeltreffend die behandeling sal wees, hang af van die erns van die proses. Die pasiënt het geen maagsere nie, waarvoor dit voorkom, voorspellings vir herstel neem toe.
Maar selfs na die ontdekking van die primêre probleme van die bene wat met sensitiwiteit verband hou, is dit belangrik om vroegtydig met 'n uitgebreide behandeling te begin met die doel om 'n gesonde toestand te herstel. Die behandeling van 'n diabeetvoet met volksmiddels is slegs in die beginfase en met die toestemming van 'n dokter moontlik.
Die behandeling van diabetiese voet word in verskillende rigtings uitgevoer:
- beheer van glukose metabolisme,
- chirurgiese behandeling van wonde,
- antibiotika neem
- die geaffekteerde gebied te los tydens stap,
- daaglikse inspeksie, nakoming van die reëls van voetversorging.
Sommige van die nodige stappe kan slegs in gespesialiseerde mediese sentrums uitgevoer word, maar die hoofbehandeling is tuis. Dit is duidelik dat u moet probeer om die glukosevlak so na as moontlik aan die normale te bring.
Lees die artikel “Hoe om bloedsuiker te verminder” in meer besonderhede. In die teenwoordigheid van 'n besmette wond is chirurgiese behandeling gewoonlik nodig.
U kan nie beperk word tot die neem van antibiotika sonder die deelname van 'n chirurg nie. Hy moet alle nie-lewensvatbare weefsel verwyder.
Pasiënte word daagliks ondersoek en die wond versorg totdat dit heeltemal genees is. Dit word gedoen deur spesialiste wat in die kantore van die diabetiese voet werk.
Baie verskillende soorte bakterieë kan wonde en voetsere veroorsaak. Eerstens bepaal hulle met behulp van ontledings watter mikrobes probleme skep, en dan word antibiotika voorgeskryf wat effektief daarteen is.
Universele middels met 'n wye spektrum van werking help in nie meer as 50-60% van die gevalle nie. Gedetailleerde antibiotiese inligting word nie op hierdie bladsy gepubliseer om pasiënte nie aan te moedig om selfmedikasie te gebruik nie.
Die ergste van alles, as 'n diabeet aangeval word deur bakterieë wat weerstand teen moderne middels ontwikkel het.
Nat gangreen, phlegmon, diep absesse is ernstige komplikasies wat die lewe of veiligheid van die pasiënt se ledemaat bedreig. Vir die behandeling daarvan moet antibiotika gewoonlik met inspuitings in die hospitaal toegedien word.
Sukses hang af van hoe gewond die wond behandel word. In ligter gevalle word antibiotiese tablette tuis geneem om diabeetvoet te behandel.
Die dokter moet hul dosisse noukeurig aanpas, met inagneming van die feit dat 'n diabeet nierkomplikasies kan hê.
Immobiliserende ontslagverband
Die belangrikste benaderings tot die behandeling van diabetiese voet is: regstelling van die koolhidraatmetabolisme en bloeddruk, die aflaai van die aangetaste ledemaat, plaaslike behandeling van wonde, sistemiese medikasie, en indien oneffektief, chirurgiese behandeling.
Om die vlak van glukemie by tipe 1-diabetes mellitus te optimaliseer, word 'n insulien dosis aangepas, by tipe 2-diabetes word die pasiënt oorgeplaas na insulienterapie. Β-blokkeerders, ACE-remmers, kalsiumantagoniste, diuretika word gebruik om bloeddruk te normaliseer.
In die teenwoordigheid van purulent-nekrotiese letsels (veral met die neuropatiese vorm van die diabeetvoet), is dit nodig om die stelsel van ontlading van die aangetaste ledemaat te verseker deur bewegings te beperk, krukke of rolstoel, spesiale ortopediese toestelle, binnesole of skoene te gebruik.
Die teenwoordigheid van ulseratiewe defekte in diabetiese voetsindroom vereis 'n sistematiese behandeling van die wond - uitsny van nekrotiese weefsel, verbande met antibakteriese en antiseptiese middels.
Oorsake van diabetiese voet
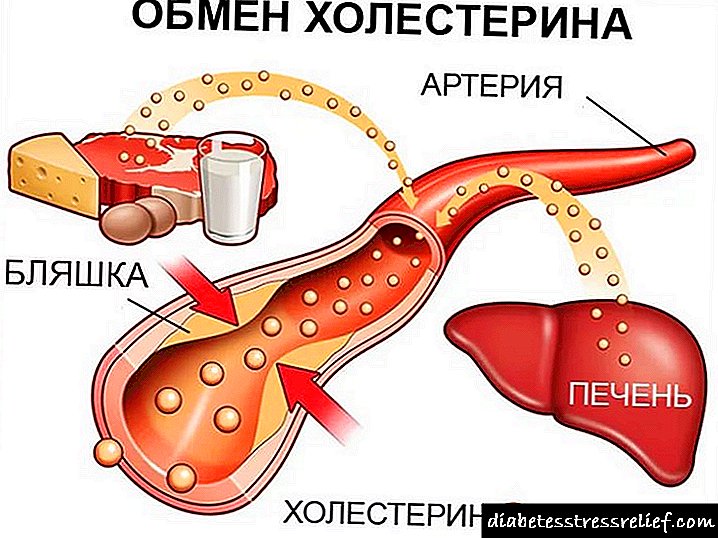
 Die hoofrede vir die ontwikkeling van diabetiese voetsindroom is chroniese hiperglikemie, wat manifesteer in konstante verhoogde bloedsuikervlakke. Dit is 'n swak vergoeding vir diabetes wat lei tot die ontwikkeling van alle komplikasies vir die diabeet, insluitend beenskade.
Die hoofrede vir die ontwikkeling van diabetiese voetsindroom is chroniese hiperglikemie, wat manifesteer in konstante verhoogde bloedsuikervlakke. Dit is 'n swak vergoeding vir diabetes wat lei tot die ontwikkeling van alle komplikasies vir die diabeet, insluitend beenskade.
'N Hoë konsentrasie glukose in die bloed vernietig die wande van die bloedvate en veroorsaak ernstige skade aan die kardiovaskulêre stelsel. Die uitwerking van diabetes op die perifere bloedsomloopstelsel is veral dodelik, wat die bloedtoevoer in die boonste en onderste ledemate ontwrig.
As gevolg hiervan begin die weefsel van die bene 'n ernstige tekort aan suurstof en voedingstowwe ervaar, wat lei tot hul geleidelike nekrose. Onvoldoende bloedsomloop veroorsaak ook die vernietiging van senuweevesels, wat die ledemate van sensitiwiteit ontneem en hulle meer vatbaar maak vir verskillende beserings, snye, verstuikings, vervormings, brandwonde en rypskade.
Oorsaak van diabetiese voetsindroom:
- Angiopatie - skade aan die perifere vate van die hart,
- Neuropatie - vernietiging van perifere senuwee-eindes,
- Neuroosteoarthropathy - verskillende beensiektes: osteoporose, osteosklerose, gewrigskade, verhoogde beenbrekbaarheid, patologiese frakture,
- Ernstige beserings aan die voet, wat die vervorming daarvan uitlok,
- Aansteeklike en swam velsiektes
- 'N Beduidende agteruitgang van immuniteit, beide algemeen en plaaslik.
Reëls vir die keuse van skoene vir diabetes
 Die regte keuse van skoene is van besondere belang in die voorkoming van diabetiese voet. Selfs die geringste ongemak tydens dra kan tot ernstige gevolge lei vir 'n diabeet, soos die vorming van maagsere en misvorming van die voet.
Die regte keuse van skoene is van besondere belang in die voorkoming van diabetiese voet. Selfs die geringste ongemak tydens dra kan tot ernstige gevolge lei vir 'n diabeet, soos die vorming van maagsere en misvorming van die voet.
By die keuse van skoene, moet u die voorkeur gee aan gemaklike modelle van natuurlike materiale wat die voet in staat stel om asem te haal. Dit is van groot belang by diabetes, aangesien 'n skending van hitte-oordrag en oormatige sweet die ontwikkeling van 'n swam infeksie kan veroorsaak.
Daarbenewens kan die pasiënt spesiale ortopediese binnesole gebruik wat gemak en beskerming aan die bene bied vir die voorkoming en behandeling van voet misvorming. Sulke binnesole kan van verskillende materiale vervaardig word, insluitend silikoon en gel, asook 'n masseringslaag en vormgeheue.
Hoe om die regte skoene te kies:
- Skoene vir diabete moet 'n minimum aantal steke hê, en beter as dit amper onsigbaar is. Die perfekte opsie is naatlose skoene,
- Die breedte van die skoen moet effens groter wees as die breedte van die voet van die pasiënt,
- Die gemaklikste skoene vir diabete is skoene met veters of klittenband, wat dit maklik maak om die volume daarvan aan te pas,
- Skoene vir suikersiekte moet nie kruis-aan-dwars geslaan word nie, maar
- Die keuse van skoene vir 'n diabeet moet die voorkeur gee aan modelle met 'n soliede sool met 'n rol,
- Die top van die skoen en sy voering moet van sagte, elastiese materiaal gemaak word,
- By die aankoop van skoene moet diabete let op die teenwoordigheid van 'n ekstra volume wat nodig is vir die bevestiging van 'n ortopediese binnesool,
- Goeie skoene moet 'n sagte gemaklike binnesool hê wat minstens 1 cm dik is,
- Dit is beter om na middagete 'n nuwe paar skoene te koop. Op hierdie punt sal die bene van die pasiënt effens swel en kan hy die grootte korrek kies,
- As die pasiënt 'n duidelike onsensitiwiteit van die voete het, moet u nie die skoene op die voet meet nie, maar dit is beter om die voetkontoer wat voorheen uit karton gesny is, te plaas,
- By die diagnose van 'n voet misvorming by 'n pasiënt, is dit nodig om hulp van spesialiste te soek vir die vervaardiging van persoonlike ortopediese binnesole.
Voorbehoedende voet-diabetes
 Die basis vir die voorkoming van diabetiese voet is die korrekte behandeling van diabetes mellitus, naamlik gereelde monitering van bloedsuikervlakke. Dit is die beste as die glukosevlak in die liggaam so na as moontlik aan die normale liggaam is en nie meer as 6,5 mmol / L is nie.
Die basis vir die voorkoming van diabetiese voet is die korrekte behandeling van diabetes mellitus, naamlik gereelde monitering van bloedsuikervlakke. Dit is die beste as die glukosevlak in die liggaam so na as moontlik aan die normale liggaam is en nie meer as 6,5 mmol / L is nie.
Om dit te kan doen, moet die pasiënt daagliks insulien inspuit of suikerverlagende medisyne neem. Daarbenewens moet die pasiënt, ten einde die bloedsuikervlakke effektief te korrigeer, by 'n streng dieet met 'n lae koolhidraatbasis hou en gereeld oefen.
Net so belangrik is behoorlike voetversorging, wat aansienlik moet verskil van wat aanvaar word by gewone mense. Met hierdie higiëneprosedures is dit belangrik om te onthou dat die sensitiwiteit van die voete merkbaar verminder word by diabete, wat beteken dat hulle nie pyn of temperatuur voldoende kan beoordeel nie.
Daarbenewens moet mense met 'n hoë suikervlak selfs die geringste letsel aan die vel van hul bene vermy, want met diabetes genees die wonde baie sleg en word hulle maklik besmet. Dit kan lei tot die vorming van trofiese ulkusse en weefselnekrose en in die toekoms tot verlies van ledemate.
Voetversorgingsreëls:
- Was voete met diabetes moet daagliks warm water en sagte seep wees. Moenie u voete met 'n waslap vryf nie, anders kan dit lei tot beserings,
- Vee die voete af met 'n sagte, skoon handdoek en lig die water liggies in. Dit is belangrik om die vel deeglik tussen die vingers te droog, want dit kom voor dat daar baie maagsere voorkom,
- Daar word nie aanbeveel dat diabete warm of koud bad neem nie, of om hul voete te lig of met 'n verwarmingsput te warm nie. As die voete sensitief is, moet u die temperatuur van die water met die hand nagaan voordat u in die bad klim.
- Dra elke dag net skoon sokkies, kouse of kouse. In hierdie geval moet u sokkies koop sonder nate en sonder stywe rek. Sokkies moet ongeskonde wees, insluitend sonder toegewerkte of versierde gate,
- Dra sokkies vir diabete selfs by die huis, of selfs beter, sagte pantoffels. Daar word nie aanbeveel dat diabetiese pasiënte kaalvoet loop om nie die voetsool te beseer nie. Om op 'n warm oppervlak te loop, soos warm sand, is veral skadelik,
- Skoene moet altyd by die seisoen pas. Die bene van die diabeet mag nie vries of sweet nie,
- U moet slegs gemaklike skoene met 'n taamlike dik sool kies. Daar mag nie toegelaat word om skoene te steek of te vryf nie. Geslote skoene moet altyd met sokkies gedra word,
- Dit is die beste om nie sandale of sandale te dra nie. Veral gevaarlike soorte skoene met 'n band tussen die duim en tweede toon,
- Voordat u u skoene aantrek, moet u altyd die binnesool verstel en die klippe en ander oortollige voorwerpe verwyder wat u voet kan vryf en maagsere kan veroorsaak,
- Dit is noodsaaklik om die vel op die bene te beskerm, selfs teen die geringste letsel. As graan of graan voorkom, moet u dit nie self behandel nie, maar dit is beter om die hulp van 'n dokter te soek,
- Behandel nie wonde met aggressiewe middels soos jodium, briljantgroen of alkohol nie. Dit is beter om dit met miramistien, chloorheksidien of dioksien te smeer en dan 'n skoon verband op die beseringsplek te plaas,
- Sny u naels baie versigtig. Dit moet in 'n reguit lyn gedoen word, en nie probeer om die hoek van die spyker af te sny nie. As die spykerplaat begin verdik, moet dit voordat dit gesny word met 'n lêer verwerk word,
- Smeer die voete daagliks met 'n spesiale room vir diabete, wat help om die veltoestand te verbeter, die bloedvloei te verhoog en die bene teen infeksie te beskerm,
- Inspekteer die voete elke aand sorgvuldig vir moontlike skade, soos koring, geringe beserings en snye.
Oefening en massering
 Gereelde voetmassering vir diabetes help om die bloedsomloop in die bene te normaliseer, spierspanning te verlig en gewrigsmobiliteit te verbeter, wat hulle teen vervorming beskerm. Massering van die voete kan onafhanklik gedoen word of deur die dienste van 'n spesialis gebruik word.
Gereelde voetmassering vir diabetes help om die bloedsomloop in die bene te normaliseer, spierspanning te verlig en gewrigsmobiliteit te verbeter, wat hulle teen vervorming beskerm. Massering van die voete kan onafhanklik gedoen word of deur die dienste van 'n spesialis gebruik word.
Massering vir die voorkoming van diabeetvoet moet met sagte bewegings gedoen word, en vermy vryf van die vel. Om die velbeskadiging uit te sluit, is dit nodig om masseringsolie of room te gebruik.
Nadat die massage voltooi is, moet u u voete met warm water was, droog afvee met 'n sagte handdoek, vet met 'n room wat die ontwikkeling van 'n diabeetvoet voorkom en skoon sokkies aantrek.
Gereelde liggaamlike oefening kan ook bene-gesondheid by diabetes bevoordeel. Daar is 'n hele stel ladings vir die voete, wat help om spiere te versterk, gewrigsweefsel te herstel, sensitiwiteit te verhoog en bloedvloei te verhoog.
'N Stel oefeninge vir die voete:
- Sit op 'n stoel, rek jou bene voor jou uit en sit dit op jou hakke. Trek nou die sokkies na jou toe en dan weg van jou af.
- Sit ook op 'n stoel, buig jou knieë en plaas dit voor jou. Vervolgens moet u die sokkies sover moontlik van mekaar skei en dan weer verminder. In hierdie geval moet die hakke bymekaar gehou word.
- Lig een been op en hou dit op gewig om sirkelbewegings van die voet te maak, eers met die kloksgewys en dan teen die kloksgewys.
- Druk en draai die tone afwisselend.
Om so 'n gevaarlike komplikasie soos 'n diabeetvoet te vermy, waarvan die voorkoming redelik ernstige pogings verg, is dit nodig om alle slegte gewoontes heeltemal te laat vaar. In die eerste plek gaan dit oor rook, wat die bloedsomloopstelsel ernstige skade berokken.
Rook is een van die belangrikste redes vir die ontwikkeling van vaskulêre aterosklerose en tromboflebitis, wat die bloedsomloop in die liggaam benadeel. Daaglikse rook van selfs 'n klein hoeveelheid sigarette dra by tot die verstopping van bloedvate, veral in die onderste ledemate en dra by tot die vorming van diabeetvoet.
Alkoholiese drank is ook buitengewoon skadelik by diabetes mellitus, aangesien dit bloedsuikerspykers veroorsaak. Naamlik, 'n onstabiele bloedsuikervlak lei tot die ontwikkeling van alle komplikasies in diabetes, insluitend diabetiese voetsindroom.
'N Kenner uit die video in hierdie artikel sal praat oor die metodes van voorkoming en die aard van die diabeetvoet.
Waarom ontwikkel 'n diabeetvoet?
Die ontwikkeling van die diabeetvoet word voorafgegaan deur 'n langtermyn diabetes mellitus siekte vir 15-20 jaar en die teenwoordigheid van ander komplikasies wat voorkom as gevolg van 'n swak kompensasie van tipe 2 of tipe 1 diabetes.
Die hoofredes wat bygedra het tot die voorkoms van hierdie patologie is:
- Die nederlaag van die bloedvate van die onderste ledemate - Langdurige hiperglykemie lei tot strukturele veranderinge in die wande van bloedvate van verskillende kalibers.
- Diabetiese angiopatie en neuropatie - veranderinge in die vate lei tot 'n afname in hul elastisiteit, geduld, sowel as tot stagnasie en verhoogde bloedviskositeit. As gevolg van vaskulêre patologie is daar 'n afname en dan 'n volledige verlies aan sensitiwiteit van senuwee-eindes. Hierdie prosesse veroorsaak 'n afname in gewrigsmobiliteit, wat lei tot 'n verkeerde las op die voet. In die toekoms vind die vervorming daarvan en die ontwikkeling van diabetiese osteoartrropatie of die voet van Charcot plaas.
- Bakteriese infeksie - teen die agtergrond van neurotrofiese veranderinge in die sagte weefsel, in kombinasie met 'n verminderde immuniteit, lei enige velbesering tot 'n ulseratiewe proses wat moeilik is om te behandel en nie lank genees nie. Wonde word dikwels besmet met stafilokokkus of anaërobiese infeksie, wat lei tot die verspreiding van die proses en die vorming van nekrose. In hierdie geval bestaan die gevaar van 'n abses, flegmon of gangreen.
Ingegroeide naels, graan, krake in die hakke of swam letsels van die spykerplate kan ook die ontwikkeling van 'n diabetiese voet uitlok.
Eerste tekens en simptome
Die voorkoms van veranderinge in die vel van die voete of naelplate, asook 'n afname in sensitiwiteit, is 'n ongunstige simptoom rakende die ontwikkeling van komplikasies by diabetes.
Die eerste tekens van die ontwikkeling van 'n diabetiese voet:
- afname of afwesigheid van alle soorte sensitiwiteit (tasbaar, pyn, temperatuur),
- ongemak in bekende en voorheen gemaklike skoene,
- die vorming van koring en koring,
- die voorkoms van 'n ingegroeide spyker,
- verdonkering van die spykerplaat,
- swelling en verkleuring van die voete sonder enige duidelike rede,
- droë vel, gepaard met afskilfering,
- onaangename sensasies in die bene in die vorm van tinteling, gevoelloosheid, gevoelens van "kruipende kruip."
'N Kenmerkende kenmerk van die kliniese manifestasies van die diabeetvoet is die teenwoordigheid van nie-genesende callusse, velkraak of maagsere aan die onderste ledemate. As infeksie voorkom, word die proses bemoeilik deur purulente afskeiding, gepaard met 'n onaangename reuk.

Periodieke pyn in die been, vererger deur die las, wisselende klausulering, word 'n hindernis vir aktiewe bewegings. Skending van bloedvloei in die voet veroorsaak swelling van die ledemaat, waardeur die vel van die been 'n blouerige kleur en 'n spesifieke glans kry. Nommerigheid, tinteling in die ledemate word permanent.
In seldsame gevalle, met die ontydige of onvoldoende behandeling, kan die proses bemoeilik word deur die ontwikkeling van Charcot se voet, waarin die geleidings van klein voete en enkelgewrig geleidelik vernietig word. Hierdie patologiese proses is nie-aansteeklik en eensydig.
Diabetiese voetklassifikasie
Afhangend van die voorkoms van sekere kliniese simptome, word die volgende vorms in die klassifikasie van die diabetiese voet onderskei:
- Isgemiese vorm (tot 10% van die gevalle) - die oorwegendste simptoom is 'n skending van bloedvloei in die voet as gevolg van skade aan bloedvate van verskillende kalibers. In die kliniek van die siekte word simptome uitgedruk in die vorm van aanhoudende swelling van die voete, pyn in die bene, onderbroke klausulering, vinnige moegheid van die bene, verkleuring van die vel. Daar is 'n verswakking of afwesigheid van 'n polsslag op die voet, sowel as 'n konstante bleekheid en 'n gevoel van koue. Sensitiwiteit bly behoue.
- Neuropatiese vorm (tot 75% van die gevalle) - perifere senuweeskade oorheers die vorm van droogheid en afskilfering van die vel van die voete, verminderde sensitiwiteit, 'n skerp afname in sweet, ontwikkeling van plat voete en vervorming van die voete. 'N Kenmerkende kenmerk van hierdie vorm van die siekte is die teenwoordigheid van skurwe en diep krake in die voet, die voorkoms van 'n ulkus daarop of in die ruimtes tussen die vingers. Die vel is warm, pulsasie in die perifere are word bewaar. Deformasie van die voet, gepaard met spieratrofie, word opgemerk.
- Gemengde neuro-chemiese vorm (tot 30% van die gevalle) - simptome van skade aan die senuwee-eindpunte en vaskulêre netwerk van die voet. Hierdie vorm het 'n gevaarlike kenmerk - die afwesigheid van pyn, wat die gevolg is van die laat behandeling van die pasiënt aan die dokter. Die teenwoordigheid van 'n groot ulkus en die ontwikkeling van onomkeerbare prosesse in die weefsels maak die konserwatiewe behandeling van patologie ondoeltreffend.

Wagner F. W Diabetiese voetklassifikasie:
- stadium nul - eksterne manifestasies van die siekte word opgemerk in die vorm van bleekheid van die vel van die voete, gepaard met afskilfering, die teenwoordigheid van koring en vervorming van die voet,
- Fase 1 - die voorkoms van 'n oppervlakkige ulseratiewe proses binne die vel,
- Fase 2 - die ontwikkeling van diep maagsere sonder skade aan die beenweefsel,
- Fase 3 - die progressie van die ulkusproses na binne met die betrokkenheid van bene,
- Fase 4 - die ontwikkeling van 'n gangreen proses van beperkte aard,
- Fase 5 - die ontwikkeling van 'n uitgebreide gangreen proses.
Konserwatief
Konserwatiewe behandeling van diabetiese voet begin met die verpligte regstelling van die koolhidraatmetabolisme, wat daarop gemik is om normale bloedglukose te handhaaf. Volgens aanduidings vir tipe 1-diabetes word 'n insulien dosisaanpassing uitgevoer. In tipe 2-diabetes is 'n toename in die dosis suikerverlagende medisyne + voorskrif vir insulienterapie.
Bloeddrukaanwysers is ook onderhewig aan korreksie, vir die normalisering waarvan die volgende groepe medisyne gebruik word:
- beta-blokkeerders - Nevibolol, Carvedilol,
- ACE-remmers - Burlipril, C laptopril,
- kalsiumantagoniste - Corinfar, Nicardipine,
- diuretika - Hipotiasied, Indapamide.
Afhangend van die stadium van die siekte, sal die behandeling vir diabetiese voetsindroom anders wees. In die beginfases van die diabetiese voet is terapeutiese maatreëls daarop gerig om die pynsindroom te stop, spasmas te verlig en ook weefselvoeding te verbeter. Vir hierdie doel word die volgende middels voorgeskryf:
- antispasmodika en spierverslappers wat pyn verminder - Papaverine, Drotaverin,
- vaskulêre middels of angioprotektore wat mikrosirkulasie en metabolisme in weefsel verbeter - Pentoxifylline, Venoruton,
- antioksidante wat die metabolisme van koolhidrate verbeter en oksidatiewe prosesse neutraliseer - Lipoïensuur, Tocopherol,
- medisyne wat die vaskulêre wand herstel - Troxerutin, Detralex,
- breë-spektrum antibiotika - Kefalosporiene, Macrolides,
- ontgiftingsterapie - intraveneuse toediening van verskillende oplossings,
- herstellende middels,
- vitamienterapie.

Die ontslag van dit in kombinasie met plaaslike behandeling is van groot belang by purulent-nekrotiese letsels van die voet. Vir hierdie doel word spesiale ortopediese skoene of binnesole, krukke, 'n rolstoel gebruik om spanning van die aangetaste ledemaat te verlig.
Plaaslike behandeling van ulseratiewe defekte sluit die toediening van verskillende antibakteriese, antiseptiese middels en spesiale hidrogelverbande op die wond in. Dit is ook nodig om graan en graan rondom die ulkus te verwyder, wat die las op die seer voet verminder.
Chirurgie
Chirurgiese behandeling van 'n diabeetvoet word gebruik as konserwatiewe terapie geen effek het nie, maar ook vir belangrike tekens in die ontwikkeling van gang gangreen en die proses na die onderbeen versprei.
Met chirurgie op die vaartuie kan u die vordering van die siekte stop en normale weefselvoeding herstel, wat lei tot die vinnige genesing van velafwykings. Die chirurgiese metodes wat die algemeenste gebruik word om diabetiese voetsindroom te behandel, is:
- Omkoppeling chirurgie - die skep van 'n ekstra oplossing vir bloedvloei deur 'n oorplanting.
- Ballon angioplastiek - die invoer van 'n spesiale ballon in sy eie vernoude vaartuig, wat meganies bydra tot die uitbreiding en herstel van bloedvloei. Daarna word stente in die herstelde vaartuig geplaas, dit wil sê 'n metaalraam wat verhoed dat die vaartjie vernou.
- simpatektomie - verwydering van sekere senuwees in die lumbale ruggraat, verantwoordelik vir vaskulêre spasma. Hierdie tegniek is moeilik vir tegniese prestasies vir die chirurg en word selde slegs vir sekere indikasies gebruik.
Benewens sulke volumetriese chirurgiese ingrepe, word in die behandeling van wonde aan die voet 'geringe' chirurgie gebruik, dit wil sê die verwydering van nekrotiese weefsel, koring, koring met 'n skalpel. Sulke operasies is nodig om die wond skoon te maak en die verspreiding van wondinfeksie te voorkom.
Na so 'n ingryping word die bloedvloei reggestel deur middel van vaskulêre chirurgie. Maar as die proses om gangreen te versprei nie gestop kan word nie, word die hele voet geamputeer.
Nuwe behandelings
Benewens tradisionele metodes om diabeetvoet te behandel, begin dokters die nuutste terapiemetodes toepas, wat die volgende insluit:
- skokgolfterapie - wondbehandeling word uitgevoer met behulp van akoestiese impulse,
- met behulp van stamselle,
- plasma straalmetode - 'n wond word behandel met 'n balk bestaande uit geïoniseerde plasma,
- biomeganiese behandeling van wonde.
Die keuse van behandeling vir diabetiese voet sal altyd deur 'n spesialis bepaal word, met inagneming van objektiewe gegewens, die stadium van ontwikkeling van die patologiese proses en die individuele kenmerke van die liggaam.
Voetsorg
Pasiënte met diabetes mellitus moet nie net die vlak van glukose in die bloed monitor nie, maar ook oor hul voete, aangesien diabetes ernstige komplikasies oplewer wat tot ongeskiktheid kan lei. 'N Voorvereiste vir voorkoming is voetsorg, wat bestaan uit die volgende maatreëls:
- Dit word streng uitgesluit om kaalvoet op enige plek te loop, huislike omstandighede ingesluit. Dit sal verskillende beserings vermy, aangesien selfs 'n klein parese of 'n inspuiting op die been 'n groot probleem kan word.
- As die voete gedurig vries, is dit nodig om wolkouse te gebruik. Terselfdertyd moet die rek nie die onderbeen styf trek om die vrye sirkulasie nie te belemmer nie. Die gebruik van 'n voetverwarmer is uitgesluit, aangesien 'n verbranding van die vel van die voete met 'n verminderde sensitiwiteit moontlik is.
- Was u voete daagliks met kamertemperatuurwater, gevolg deur deeglike afvee, veral in die interdigitale ruimtes.
- Daaglikse smering van die voete met spesiale rome wat ureum bevat, uitgesluit verwerking tussen die vingers.
- Die gebruik van talkpoeier of babapoeier word aanbeveel met oormatige sweet van die bene na waterprosedures.
- Die sny van spykers met 'n skêr of tang is uitgesluit om die vel seer te voorkom. In hierdie geval word 'n glasnagelêer gebruik om die naels te verwerk, met veral aandag aan die hoeke van die spykerplaat.
- Die behandeling van hakke, droë mielies of mielies moet slegs met behulp van puimsteen of kosmetiese lêers uitgevoer word. Voorlopige stoom van die bene, die gebruik van spesiale oplossings en pleisters om koring te verwyder, is uitgesluit.
Terapeutiese gimnastiek
Fisieke oefeninge vir pasiënte met diabetes is nodig, aangesien dit nie net daartoe bydra om die konsentrasie van glukose in die bloed te verlaag nie, maar ook die liggaam se verdediging verhoog. In die eerste plek word dit gedoseer om te loop. Die volgende sportsoorte lewer ook 'n positiewe resultaat:
- ski,
- swem,
- pluimbal spel
- 'n speletjie tafeltennis.
Spesiale terapeutiese gimnastiekoefeninge moet slegs deur 'n fisiese terapeutiese dokter gekies word, met inagneming van die algemene toestand van die pasiënt en die stadium van ontwikkeling van komplikasies van diabetes mellitus. Die implementering van die oefenterapie-kompleks word in stadige beweging uitgevoer, wat geleidelik die las en tyd van die klasse vergroot.
'N Goeie toevoeging tot die kompleks van terapeutiese gimnastiek is temperingsprosedures, wat ook deur 'n spesialis voorgeskryf word. Hierdie benadering tot die behandeling van diabetes gee 'n goeie resultaat ten opsigte van die verbetering van die gesondheid van die pasiënt.

Ortopediese skoene
Skoene vir pasiënte met diabetes moet aan spesiale vereistes voldoen, aangesien dit grootliks 'n afname in die lewensgehalte voorkom, wat die voorkoming van komplikasies van diabetes voorkom. Ortopediese skoene het hul eie kenmerke wat in die volgende vorm manifesteer:
- gebrek aan 'n harde deel in die toonarea,
- rigiede (starre sool),
- gebrek aan nate in die skoen,
- addisionele volume binneskoene vir ortopediese binnesole wat deur 'n spesialis gekies word met inagneming van die aard van die patologiese proses,
- hoë kwaliteit grondstowwe vir die vervaardiging van skoene, insluitend die afwerking van die binne-oppervlak met hul absorberende materiale om uitslag van luier te voorkom.
Tydige behandeling begin, die streng implementering van al die aanbevelings van die dokter vir die aanvanklike manifestasies van diabetiese voetsindroom, gee 'n positiewe prognose ten opsigte van sowel die lewenskwaliteit as die werkvermoë van die pasiënt. Maar as die proses ernstiger verloop met die vorming van diep maagsere, sal die prognose ongunstig wees, aangesien sulke oortredings in die meeste gevalle tot die pasiënt se gestremdheid lei.
Patogenese van diabetiese voet
Die meganisme vir die ontwikkeling van SDS is die volgende patologiese volgorde:
- onvoldoende produksie van die hormoon insulien
- hiperglukemie (verhoogde glukose in die bloed),
- blokkering van mikrosirkulasie van bloed, suurstof en ander spoorelemente deur die vaatwand,
- vernietiging van senuweevesels en reseptore,
- mikro- en makro-eskemie van die voetweefsel,
- die voorkoms van trofiese ulkusse.
Dus, met SDS, is daar skade aan alle weefsels van die onderste ledemaat.

As gevolg van insulientekort in die diabeet neem die hoeveelheid glukose in die bloed toe. Dit beïnvloed op sy beurt die toestand van klein en groot vaartuie:
- immunologiese stowwe versamel op die wande van bloedvate,
- membrane word edematous,
- die lumen van die vate vernou.
As gevolg van hierdie veranderinge word die bloedsomloop versteur en vorm klein bloedklonte. Hierdie veranderinge in die liggaam verhoed die toediening van 'n voldoende hoeveelheid spoorelemente en suurstof in die selle en lei tot metaboliese versteurings. Suurstofhonger van weefsel vertraag die proses van seldeling en veroorsaak hul verval.
'N Toename in bloedglukose veroorsaak ook skade aan senuweevesels - sensitiwiteit neem af.

Alle vernietigende prosesse wat in die weefsel van die voet plaasvind, lei daartoe dat enige velbeskadiging 'n maklike proses word en genesing lank is. Om die toestand van die voet te vererger, kan dit by die infeksie aansluit, wat kan lei tot die vorming van gangreen - weefselnekrose.