Behandeling van verskillende tipes diabetes: middele en metodes
Die behandeling van diabetes mellitus is sekere terapeutiese prosedures en farmakologiese middels wat daarop gemik is om metaboliese prosesse in die liggaam van die pasiënt met diabetes te normaliseer, om bloedglukosevlakke te stabiliseer, insulien genoegsaamheid en die simptome van hierdie siekte te minimaliseer.
Afhangend van die tipe diabetes mellitus, word die maniere vir die behandeling van die siekte afsonderlik gekies. Met 'n eerste insulienafhanklike patologie word daaglikse inspuitings met insulien aan alle pasiënte getoon. Om die erns van simptome by tipe 2-diabetes te oorkom, word farmakologiese of volksgeneesmiddels wat suiker verlaag, voorgeskryf. In seldsame gevalle van onuitgereikte patologie kan stabilisering van die welstand verkry word deur die pasiënt se dieet aan te pas. Hoe dit ook al sy, diabetesbehandeling is 'n ingewikkelde proses wat gereeldheid en voortdurende mediese toesig benodig.
Maniere en metodes van amptelike medisyne
Amptelike medisyne beskou die behandeling van diabetes mellitus as 'n komplekse terapeutiese medisyne-tegniek, wat beslis aangevul moet word met dieetterapie en terapie met aktiewe liggaamlike aktiwiteit. As u alle mediese voorskrifte noukeurig in ag neem, is dit maklik om die volledige siekte te vergoed, simptome uit te skakel en die gemak in die alledaagse lewe te bewerkstellig.
Medisyne vir behandeling
Geneesmiddelbehandeling teen diabetes word in elke geval eerstens bepaal deur die tipe patologie, die stadium daarvan en die teenwoordigheid van komplikasies en gepaardgaande siektes.
Die eerste tipe diabetes mellitus is van insulien afhanklik, en die manifestasie daarvan kom gereeld op 'n jong ouderdom voor, en die pasiënt sal sy hele lewe lank insulieninspuitings moet gebruik om die regte hormoon te handhaaf wat in beperkte hoeveelhede in sy eie liggaam geproduseer word. Onder ander medisyne vir tipe 1-diabetes kom sulke groepe medisyne wat goed met insulien omgaan, voor.
Met die tweede tipe diabetes, in die volksmond 'volwasse-diabetes' genoem, hou die liggaam se insulien op om behoorlik te werk. Vir 'n sekere periode word dit steeds in normale hoeveelhede geproduseer, maar die selle hou op om dit te sien, en dosis word dan geleidelik verminder. Om normale bloedglukosevlakke te handhaaf, word pasiënte aangeraai om spesiaal ontwerpte suikerverlagende middels te gebruik. Die werking daarvan kan gemik wees op die stimulering van die funksionering van die pankreas (sulfonylurea, klei, inkretiene) en die onderdrukking van insulienweerstandigheid wat in die liggaam ontstaan het (metformien, tiazolindione-preparate).
Hieronder is voorbeelde van farmakologiese middels wat die meeste in moderne medisyne gebruik word om die insulienweerstandigheid en bloedsuikervlak van diabete aan te pas, asook insulienvervangers wat vir verskillende soorte diabetes gebruik word.
| Dwelmnaam | Farmaseutiese groep | Farmakologiese werking | Aanduidings vir gebruik |
|---|---|---|---|
| Glyukofazh | Hormone, hul analoë en antihormonale middels. Orale antidiabetiese middels | Orale hipoglisemiese middel. Die samestelling van die middel bevat 'n aktiewe komponent - metformien, wat 'n duidelike hipoglisemiese effek het, wat slegs ontwikkel met hiperglikemie.By pasiënte met hiperglykemie verlaag die geneesmiddel die aanvanklike plasmaglukosevlak, sowel as die glukosevlak na 'n maaltyd. | Die middel word gebruik om pasiënte met tipe II-diabetes mellitus te behandel, by wie dieetterapie nie die gewenste effek lewer nie. Die middel word voorgeskryf as monoterapie, sowel as in kombinasie met ander orale hipoglisemiese middels of insulien. Dit kan voorgeskryf word aan kinders ouer as 10 jaar as monoterapie of in kombinasie met ander mondelinge hipoglisemiese middels of insulien. |
| Metformin | Orale hipoglisemiese middels, met die uitsondering van insulien. Biguaniede | 'N Antidiabetiese middel van 'n groep biguanidderivate wat die konsentrasie van glukose in bloedplasma verminder op 'n leë maag en na die eet. Dit stimuleer nie insulienafskeiding nie en veroorsaak nie 'n hipoglisemiese effek wat deur hierdie meganisme bemiddel word nie. | Tipe II diabetes mellitus in die afwesigheid van 'n dieet- en oefenregime, veral by pasiënte met 'n groot liggaamsgewig. As monoterapie of as deel van kombinasieterapie met ander orale hipoglisemiese middels of insulien vir die behandeling van volwassenes, as monoterapie of as deel van kombinasieterapie met insulien vir kinders na tien jaar. Verminder komplikasies van diabetes by volwassenes met tipe II-diabetes en oorgewig wat metformien gebruik het. |
| Diaformin | Hormone, hul analoë en antihormonale middels. Orale antidiabetiese middels | Dit het 'n hipoglisemiese effek, sonder dat dit hipoglisemie veroorsaak. Die werking daarvan verskil van sulfanilurea-preparate deurdat die middel nie insulienafskeiding stimuleer nie, en dus nie hipoglisemie by gesonde pasiënte veroorsaak nie. Diaformin verhoog die sensitiwiteit van perifere reseptore vir die werking van insulien en lei tot verhoogde sellulêre gebruik van glukose. Beïnvloed die proses van glukoneogenese in die lewerselle. Die middel verminder die intensiteit van die opname van koolhidrate in die spysverteringskanaal. | Nie-insulienafhanklike (tweede) tipe diabetes by volwassenes in die geval van 'n lae effektiwiteit van dieetterapie. Dit geld veral vir pasiënte wat vetsugtig is. Dit word in kombinasie met insulien gebruik vir insulienafhanklike (eerste tipe) diabetes, veral in gevalle van ernstige vetsug by 'n pasiënt, wat gekenmerk word deur die voorkoms van sekondêre weerstand teen insulienpreparate. |
| Metfogamma | Orale hipoglisemiese middels, met die uitsondering van insulien | Orale hipoglisemiese middel van die groep biguanides. Dit belemmer glukoneogenese in die lewer, verminder die opname van glukose uit die spysverteringskanaal, verhoog die gebruik van perifere glukose, asook die sensitiwiteit van weefsel vir insulien. Dit beïnvloed nie die produksie van insulien deur beta-selle in die pankreas nie. | Tipe II-diabetes mellitus (nie-insulienafhanklik) by volwassenes in die afwesigheid van 'n dieeteffektiwiteit (veral by pasiënte met vetsug): as monoterapie of as deel van kombinasieterapie met ander orale hipoglisemiese middels of insulien vir die behandeling van volwassenes en kinders na 10 jaar. |
| Siofor | Hormone, hul analoë en antihormonale middels. Orale antidiabetiese middels | Hipoglykemiese middel van die biguaniedgroep. Die antidiabetiese effek is te wyte aan die remming van die absorpsie van glukose uit die spysverteringskanaal, 'n toename in die sensitiwiteit van perifere weefsel vir insulien en die remming van glukogenese. Dit het 'n positiewe effek op lipiedmetabolisme (wat 'n hipolipidemiese effek uitoefen) en op die stollingstelsel (wat 'n fibrinolitiese effek uitoefen). | Tipe II diabetes mellitus (nie-insulienafhanklik), veral in kombinasie met vetsug. |
| Farmasulin | Hormone, hul analoë en antihormonale middels. Geneesmiddelgebaseerde medisyne op pankreas en sintetiese hipoglisemiese middels. Medisyne van die insuliengroep. Kortwerkende insuliene | 'N Geneesmiddel met 'n duidelike hipoglisemiese effek. Bevat insulien wat glukosemetabolisme reguleer. Daarbenewens beïnvloed dit 'n aantal anti-kataboliese prosesse in die weefsels. | Dit word gebruik om diabetes mellitus te behandel, indien nodig insulien om normale plasmaglukosevlakke te handhaaf. 'N Doeltreffende aanvanklike behandeling vir insulienafhanklike (tipe 1) diabetes, asook vir die behandeling van vroue met diabetes tydens swangerskap. Dit word gebruik om pasiënte met die eerste tipe patologie, sowel as die tweede, te behandel in geval van onvoldoende doeltreffendheid van die dieet en mondelinge hipoglisemiese middels. |
| Humalog | Hormone, hul analoë en antihormonale middels. Geneesmiddelgebaseerde medisyne op pankreas en sintetiese hipoglisemiese middels. Medisyne van die insuliengroep. Kortwerkende insuliene. | Dit is 'n analoog van menslike insulien, en verskil daarvan deur die omgekeerde volgorde van prolien- en lien-aminosuurreste op posisies 28 en 29 van die insulien B-ketting. | Insulienafhanklike (tipe 1) diabetes mellitus: onverdraagsaamheid teenoor ander insulienpreparate, postprandiale hiperglykemie (verhoogde bloedsuiker), wat nie deur ander insulienpreparate gekorrigeer kan word nie, akute subkutane insulienweerstandigheid (versnelde plaaslike insulienafbraak). Nie-insulienafhanklike (tipe 2) diabetes mellitus: in gevalle van weerstand teen orale antidiabetiese middels (verswakte absorpsie van ander insulienpreparate, ongereguleerde postprandiale hyperglycemia), tydens operasies wat terselfdertyd voorkom (wat die verloop van diabetes mellitus komplikasies). |
| Lantus | Hormone, hul analoë en antihormonale middels. Geneesmiddelgebaseerde medisyne op pankreas en sintetiese hipoglisemiese middels. Medisyne van die insuliengroep. Langwerkende insuliene. | Hipoglykemiese insulien voorbereiding. Bevat glargieninsulien - 'n analoog van menslike insulien, wat 'n lae oplosbaarheid in 'n neutrale omgewing het. | Dit word gebruik om volwassenes en kinders ouer as 6 jaar te behandel wat aan insulienafhanklike (tipe 1) diabetes ly. |
| Manin | Hormone, hul analoë en antihormonale middels. Orale antidiabetiese middels. | Stimuleer die afskeiding van insulien deur ß-selle van die pankreas-eilandjies van Langerhans. Die erns van die respons van ß-selle is direk eweredig aan die konsentrasie van glukose in die bloed en die omgewing rondom hulle. | Word gebruik vir tipe 2-diabetes mellitus (nie-insulienafhanklik). Die doel daarvan word getoon as verhoogde fisieke aktiwiteit, regstelling van liggaamsgewig in die rigting van afname, streng dieetreëls, nie 'n hipoglisemiese effek het nie, wat die vlak van bloedglukose binne fisiologiese waardes stabiliseer. |
Stamselle
'N Innoverende tegniek in moderne medisyne is die behandeling van diabetes mellitus met behulp van stamselle van 'n outoloë aard. Outoloë word verklaar deur die oorsprong van die selle in die liggaam van die pasiënt. Die tegniek is in staat om die oorspronklike oorsaak van die patologie te oorkom, hiperglikemie te verminder en die komplikasies wat dit veroorsaak uit te skakel. Die tegniek werk ook in die rigting van die oorkom van hipoglisemie, wat lei tot koma of skok, in die geval waar die gebrek aan onmiddellike mediese aandag soms selfs tot die dood van pasiënte lei.
Die tegniek van stamselterapie behels die invoer deur 'n kateter in die pankreasslagaar. As kateterisering nie moontlik is nie, kan stamselle intraveneus toegedien word.
In die eerste fase van die behandeling word 'n beenmurg uit die bekkenbeen onder plaaslike verdowing geneem met behulp van 'n dun naald. Die hele proses duur tot 'n halfuur en dan keer die pasiënt terug na sy gewone lewe.
In laboratoriumtoestande begin stamselle te onttrek uit die beenmurg van die pasiënt, toets hulle kwaliteit en tel die getal geskikte. Geskikte stamselle kan verander in enige soort sel in die liggaam en die aanbod van diegene wat om een of ander rede ontbreek, herstel. Stamselle in diabetes kan dus nie-operatiewe beta-selle in die pankreas vervang.
In die laaste stadium van die prosedure word stamselle met 'n kateter in die pankreasslagaar oorgeplant. 'N Kateter onder lokale verdowing word in die femorale arterie ingevoeg en met behulp van x-strale na die pankreasslagaar oorgedra, waar die stamsel-inplanting begin.
Die hele inplantingsprosedure duur gewoonlik ongeveer een en 'n half uur. Na voltooiing word die pasiënt vir 'n paar uur in die kliniek gelaat. Dokters ondersoek gedurende hierdie periode die genesingsproses in die arteries nadat 'n kateter aangebring is. As die pasiënt nie 'n kateter kan gebruik nie, byvoorbeeld met nierpatologieë, word al die bogenoemde gedoen deur intraveneuse toediening. In diabetiese perifere neuropatie word intrinsieke stamselle deur middel van intramuskulêre inspuiting in die beenspiere ingespuit.
Dit is belangrik om te verstaan dat volwasse stamselle nie 'n wondermiddel vir enige siekte kan wees nie. Dit is baie moeilik om die terapeutiese effek van sulke manipulasie by 'n volwasse pasiënt te bepaal. Soms kom verbeterings baie vinnig, soms is dit byna onsigbaar. Daarom word die tegniek om diabetes met stamselle te behandel steeds as eksperimenteel beskou en moet dit voortdurend bestudeer word.
Stamselle-terapie word nou in hospitale in Amerika, Israel, Duitsland, Turkye, die Tsjeggiese Republiek sowel as in Rusland en die Oekraïne uitgevoer.
Laserterapie as behandeling
Laserterapie word beskou as een van die nuwe metodes in die behandeling van diabetes mellitus, wat help om die bloedglukosevlakke aansienlik te verlaag en die kliniese tekens van patologie uit te skakel. Die doeltreffendheid van die metode word in die praktyk bevestig met die hulp van 'n groot aantal diabete.
Om terapie met 'n laser uit te voer, is dit nodig om 'n spesiale kwantumapparaat te gebruik wat 'n intense effek met 'n laserstraal op die biologies aktiewe sones van die menslike liggaam uitoefen. Kwantumterapie verbeter bloedsirkulasie, verhoog die funksionering van die immuunstelsel, versnel weefselregenerasie, verlig seerheid en verminder die inflammatoriese proses. 'N Kenmerk van laserterapie is die vermoë om op die onmiddellike oorsaak van die siekte op te tree, en nie net die simptome daarvan te bestry soos die meeste farmakologiese middels vir diabetes nie.
Ten einde alle geaffekteerde gebiede aktief te kan beïnvloed, word verskillende lig- en elektromagnetiese spuitpunte in die kwantumapparaat voorsien:
- vir gepulse infrarooi LED-straling,
- om 'n konstante magnetiese veld te skep,
- vir gepulseerde laserbestraling,
- vir polsende rooi lig.
Pulslaserstraling om 'n terapeutiese effek by diabete te bewerkstellig, kan 13-15 sentimeter diep in die weefsel binnedring, wat die sellulêre struktuur van verskillende organe kragtig beïnvloed, bloedvloei lewer en die membraanmetaboliese prosesse verbeter.
Die gebruik van laserterapie vir diabetes kan 'n beduidende verbetering in die kliniese beeld van die pasiënt bied. Voordat u hierdie behandelingsmetode gebruik, is dit ook altyd nodig om voorbereidende prosedures uit te voer, insluitend die volgende tipes diagnostiek:
- ondersoek en laboratoriumtoetse om die erns en tipe diabetes mellitus van die pasiënt te bepaal, sowel as die gepaardgaande letsels van interne organe en stelsels, wat help om 'n voldoende terapie te vorm,
- die bepaling van die vlak van glukemie vir die keuse van toepaslike insulienterapie.
In die afwesigheid van simptome van diabetiese ketoasidose, kry die pasiënt 'n individuele behandelingsprogram, wat aktiwiteite insluit soos:
- magnetiese infrarooi laserterapie vir ligte vorme van patologie,
- magnetiese infrarooi laserterapie in kombinasie met mediese prosedures om ontslae te raak van etiologiese faktore - sitomegalovirusse, herpesinfeksies, chlamydia en ander dinge - met matige vorme van diabetes,
- magnetiese infrarooi laserterapie in kombinasie met die behandeling van komplikasies (pankreatitis, gastroduodenitis, vaskulêre patologieë en ander) in ernstige vorme van die siekte.
By die ontleding van die effekte van laserterapie op die pankreasfunksie, is 'n beduidende toename in insulienkonsentrasie bepaal, mits die pankreas ten minste minimaal onafhanklik funksioneer. Om die maksimum effek te verkry, moet behandeling in die vroeë stadiums van die patologie behandel word, aangesien die chroniese hoë bloedsuiker nog nie daarin geslaag het om onomkeerbare veranderinge in die gesondheid van die hele organisme te veroorsaak nie.
Vasbehandeling
Alternatiewe medisyne glo dat dit heel moontlik is om diabetes te genees deur te vas, in teenstelling met endokrinoloë wat hierdie benadering as pseudowetenskaplik beskou. Spesialiste wat honger ly, dring daarop aan dat slegs tipe 1-diabetes as 'n absolute kontraindikasie vir die gebruik van die tegniek beskou kan word, en dat pasiënte met die tweede tipe patologie in sommige gevalle simptome kan elimineer deur voedsel te weier. Boonop kan slegs die vas van lang en medium termyn 'n belangrike rol speel, maar 'n kort twee tot drie dae lange vas sal geen resultaat lewer nie.
Dien honger in die geval van diabetes moet baie versigtig wees. Die hoofrol hierin sal gespeel word deur die voorbereidingsperiode waartydens die pasiënt leer om 'n dieet te volg en spesiale skoonmaakprosedures uit te voer. Dit is die beste om honger te lei in 'n gespesialiseerde mediese instelling onder toesig van gekwalifiseerde spesialiste. Dit is ook baie belangrik om korrek uit die honger te kom en daarna die voorgeskrewe dieet in ag te neem gedurende die hele hersteltydperk.
Gedurende die vasperiode normaliseer die metabolisme van die pasiënt in die liggaam van die pasiënt, die kongestie van die lewer en pankreas neem af. Hierdie prosesse het 'n positiewe uitwerking op die verloop van diabetes. Die funksionaliteit van ander stelsels in die liggaam word ook genormaliseer, patologieë wat dikwels die manifestasie van suikersiekte uitlok.
Daarom beveel kundiges oor honger aktief aan om hierdie tegniek te gebruik vir vroeë vorme van tipe 2-diabetes mellitus om die pasiënt se welstand te verbeter en selfs die oorsaak van die siekte heeltemal uit te skakel.
Hirudoterapie in die behandeling
Hirudoterapie of behandeling met bloedsuiers verloor nie die relevansie daarvan vir eeue nie. Dit is te danke aan die ingewikkelde effek van sulke behandeling op die liggaam van die pasiënt, insluitend plaaslike aktivering van immuunmeganismes, versnelling van veneuse bloedvloei, die effek op die energiesentrums van 'n spesifieke geaffekteerde orgaan, en die antitrombotiese effek van 'n bloedsuiker.
Al die bogenoemde invloede is baie belangrik in die behandeling van diabetes mellitus, aangesien enige van die komplikasies daarvan geassosieer word met verswakte vaskulêre prosesse, aterosklerose en bloedsomloopprobleme. Met die eerste gebruik van hirudoterapie, sien diabetiese pasiënte dikwels verbeterings in hul gesondheid, en kursusterapie word gekenmerk deur sulke positiewe veranderinge in die kliniese beeld van diabetes, soos:
- druk normalisering
- verlaging van cholesterol
- vaskulêre reiniging van aterosklerotiese manifestasies,
- vermindering van trofiese mislukkings, herstel van weefselvoeding,
- eliminasie van simptome kenmerkend van vaskulêre enkefalopatie.
Dit is egter belangrik om te onthou dat hirudoterapie teen diabetes slegs as 'n addisionele tegniek in komplekse behandeling gebruik kan word. In die geval van die patologie word by verskillende hoofpunte op die liggaam behandel word:
- in die gebied van die as van die ruggraat tussen die 11de en 12de torakale werwels, tussen die 12 torakale en 1ste lumbale werwels en by addisionele punte geleë 3-4 sentimeter links en regs van die aangeduide
- in die gebied van die xiphoïde torakale proses en 3-4 sentimeter onder die eerste punt,
- in die lewergebied - regs onder aan die borskas,
- na die bokant van die koksiks en die boonste gedeelte van die sakrum.
Die kursusbehandeling van diabetes met hirudoterapie duur gewoonlik 10-15 keer met 'n frekwensie van 1 prosedure in drie dae. Vir elke punt in die liggaam is daar 3 bloedsuiers nodig.
Kruie behandeling
Ondanks die feit dat dokters onder moderne toestande nie diabetes heeltemal kan genees nie, help tradisionele genesers hul volgelinge om die simptome van hierdie patologie te verlig met behulp van natuurlike kruiepreparate en -invusies. Voordat u met tradisionele resepte vir diabetes behandel word, is dit beter om u dokter te raadpleeg oor hierdie moontlikheid.
Onder die gewilde resepte vir diabetes is die volgende versameling kruie, bessies en sade al lank bekend:
- 2 dele sade van vlas wat saai,
- 1 deel van die blare van die gewone manchet,
- 2 dele jenewerbessies,
- 4 dele bloubessieblare.
Alle bestanddele word deeglik gemeng, dan word 2 eetlepels van hierdie mengsel geneem en met 400 ml kookwater gegiet. Die samestelling word op 'n klein vuur gesit en vir 5 minute gekook. Nadat u nog 30 minute van die hitte verwyder het, word die infusie aangedring, gefiltreer en 3 keer per dag voor etes vir 15 minute geneem.
Die groen drieling van professor Ivanchenko is ook gewild teen diabetes. Dit behandel nie net simptome nie, maar stabiliseer ook die prosesse wat die siekte veroorsaak. Dit bestaan uit bloeiende blomme (1 gram), naeltjiepoeier (0,5 gram) en wildehoutkruid (200-300 milligram). Die komponente word gemeng, 'n eetlepel van so 'n mengsel word direk in die lepel met water by kamertemperatuur gegiet. Dit is 'n eenmalige mengsel wat u moet drink op die eerste behandelingsdag 'n halfuur voor etes, op die tweede dag word dit al twee keer per dag gebruik, en op dae 3-7 word die medisyne drie keer per maal gedrink. Na 'n week van gebruik, moet die triade een keer per week vir 'n jaar gebruik word. Na 'n maand van drieling-terapie is dit egter belangrik om die bloedsuikervlak te monitor en seker te maak dat die behandeling effektief is. Dit is ook nodig om te onthou dat naeltjies die bloeddruk kan verhoog, dus moet die gebruik daarvan vir hipertensie met die behandelende dokter ooreengekom word.
Vir die vermindering van suiker word die blare van 'n jong paardebloem gebruik, by sop, slaai en maalvleis gevoeg. As die blare nie jonk is nie, word hulle in soutwater geweek totdat bitterheid uitkom. U kan paardebloemblare in hul suiwer vorm eet - 150-200 gram per dag.
Ander volksmiddels
Om die suiker vlak te verlaag, word lourierblaar gebruik. Terselfdertyd is 10 lourierblare voldoende vir 2 liter vloeistof. Die vloeistof met pamflette moet gekook word en daarop aangedring word vir 14 dae op 'n donker plek, dan gefiltreer en in die yskas gebêre. U moet lourier sous warm op 'n leë maag drink in 'n hoeveelheid van ½ koppie met 'n bloedsuikervlak van tot 10 mmol per liter, of in die hoeveelheid 'n hele koppie met suikeraanwysers van meer as 10 mmol per liter. U kan nie meer as 1 koppie van die middel in een stap gebruik nie.
Die verloop van behandeling met lourierafkooksel is drie maande, waartydens dit nodig is om glukose-aanwysers voortdurend te monitor en die hoeveelheid tinktuur, afhangende daarvan, aan te pas. Benewens die suikerverlagende funksie, kan die sous ook soutafsettings en skadelike stowwe uit die liggaam verwyder. Gereelde gebruik van die middel verminder sweet, verbeter die bui en die algemene welstand van pasiënte met diabetes.
Terapie deur koeksoda by diabetes mellitus te gebruik, neutraliseer baie skadelike stowwe in verskillende organe en stelsels. Soda kan oraal verdun word met water of deur toediening van die preparate daarvan intraveneus.
In die geval van suiwering suiwer natriumkarbonaat of soda die ingewande perfek, wat die lewer wat tydens die patologiese funksie beïnvloed word, help. Met aanwysers van suurheid in die liggaam bo 7,4 eenhede, is soda-terapie baie welkom, aangesien die stof die suurgehalte effektief verminder en teen bakterieë beskerm. U kan 'n soda-oplossing drink vir die voorkoming van die siekte en in die behandeling daarvan. Terselfdertyd ondersteun koeksoda die immuunstelsel gelyktydig en elimineer maag-ongemak.
'N Ander gewilde alternatiewe behandeling vir diabetes is kaneel. Suikervermindering is te wyte aan die inhoud van kalsium, minerale, mangaan, vitamiene, cholien, yster, pantoteensuur en piridoksien in hierdie speserye. Die volgende eienskappe kan onderskei word tussen die belangrikste voordele van kaneel in die behandeling:
- Dit verhoog vinnig die metabolisme van koolhidrate, wat lei tot selfregulering van glukose in die bloed van die pasiënt.
- Dit het 'n effek wat ooreenstem met die effek van insulien in die liggaam as gevolg van die samestelling van bioaktiewe stowwe - natuurlike insulienvervangers.
- Verminder die groei van bloedsuiker na die eet, sodat u dus diarree kan hanteer, en verhoog ook insulien sensitiwiteit.
- Tree op as 'n natuurlike antioksidant, verminder gewig by diegene wat aan diabetes ly, en insulien sensitiseer.
- Dit kan insulien-seine-aktiwiteit verander as gevolg van die teenwoordigheid van biologiese flavonoïede in die samestelling daarvan, wat lei tot 'n afname in bloedglukose by pasiënte met diabetes.
Kaneel-infusies het ook anti-inflammatoriese, anti-artritiese, versterkende effekte; dit normaliseer die spysverteringstelsel, behandel vroulike, swam infeksies, en meer. Kaneel in die bloed kan dit verdun en gesonde sirkulasie stimuleer. Die suikerverlagende effek van kaneel kan opgemerk word as die produk vanaf 2 gram per dag gebruik word. Gereelde gebruik van die speserye gee die pasiënt 'n glukose-indeks naby die fisiologiese norm.
Dit word aanbeveel om kaneel in diabetes mellitus te gebruik in kombinasie met kefir, wat nie die kardiovaskulêre stelsel benadeel nie en baie positiewe effekte op die liggaam het, wat die effek van hierdie speserye verhoog.
Vroeë behandeling
Diabetes mellitus met sorgvuldige aandag aan 'n mens se welstand en gesondheid kan op die vroegste stadiums erken word, wanneer die bloedsuikervlak 6 mmol per liter bereik. Die patologiese faktore is baie gereeld en opvallend vir patologiese faktore. As u sulke besonderhede in ag neem en in die vroeë stadium tekens van suikersiekte identifiseer, sal dit baie makliker wees om die simptome en selfs die oorsaak van die siekte te genees. Enige behandeling van die siekte moet egter streng onder toesig van 'n endokrinoloog geskied volgens 'n individuele skema vir elke pasiënt. Die belangrikste element van enige antidiabetiese terapie is altyd behoorlike voeding.
Vroeë diabetesbehandeling gaan gewoonlik gepaard met 'n koolhidraatvrye dieet. Die hoeveelheid koolhidrate in alle verbruikte voedselprodukte moet noukeurig bereken word om nie die daaglikse toelaag wat deur spesialiste toegelaat word, te oorskry nie. Terselfdertyd mag jy nie muffin, suiker, eiervrug, aartappels, soet vrugte, gerookte vleis, blikkieskos, piekels, gekruid en alkohol eet nie. Kook met braai is verbode en rook verbode.
Dieet by diabete moet vleis met lae vetvrugte, droëvrugte, onversoete vrugte en sitrusvrugte, bruinrys, hawermout, bokwiet, gierst, pêrelgars, swart- en rooi bessies, bosbessies, frambose, bloubessies, kruisbessies, bevat.As 'n drankie vir hierdie siekte, bevat die dieet tafelwater, kefir, onversoete kompote, swart of groen tee, bessievrugtesap, gefermenteerde gebakte melk, sigorei, minerale water. Dit is aanvaarbaar om maaskaas, eierwitte, olywe en lynolie, natuurlike jogurt te gebruik.
Voedsel met 'n hoë glukemiese indeks, wat aandui dat die tempo waarteen koolhidrate in die liggaam opgeneem word, word heeltemal uitgesluit van die dieet van die pasiënt. Verbode voedsel wat 'n hoë glukemiese indeks het, sluit dadels, bier, witbrood en roosterbrood daarby in, swed, wortels, sjokolade, griesmeel.
Vir effektiewe diabetesterapie in die vroeë stadiums, is dit belangrik om nie lewensvatbare fisieke aktiwiteit te verwaarloos nie. As gevolg van fisieke aktiwiteit, sal spierweefsel die suiker intens absorbeer, wat sy bloedtelling verminder, die pasiënt normaliseer die psigoterapeutiese agtergrond, die hartspier versterk, die gewig en bloeddruk stabiliseer, metaboliese prosesse keer terug na normaal, en sellulêre sensitiwiteit vir die gevolge van insulien neem toe. Fisiese oefeninge moet in elk geval deur die dokter gekies word, maar daar is universele soorte vragte wat ontwerp is om in medium- en ligte vorms van intensiteit uitgevoer te word. Nie een van die diabete is teenaangedui in swem, stap of fietsry nie. Die gereeldheid van die opleiding moet konstant wees - die pasiënt moet minstens 3 keer per week betrokke raak. Met die aanvang van die klasse is dit beter om nie die liggaam te oorlaai nie en word beperk tot 15 minute van enige aktiwiteit, wat die tyd geleidelik vergroot.
Met gereelde oefening moet mense wat insulien inneem die vlak daarvan monitor, omdat fisieke aktiwiteit u dikwels toelaat om die dosis van die gebruikte hormoon te verminder.
Sommige kenners meen dat die vroeë stadiums van tipe 2-diabetes met 'n goeie dieet en die nodige fisieke aktiwiteit heeltemal genees kan word. Dit is 'n omstrede opinie, maar die verbetering sal beslis kom, en in die toekoms word die pasiënt aangeraai om voortdurend die vlak van glukose met behulp van 'n draagbare glukometer te monitor.
Voetbeskadiging
Diabetiese voetsindroom is 'n neurotrofiese en mikrosirkulatoriese versteuring van die distale dele van die onderste ledemate, wat ulseratiewe nekrotiese prosesse van sagteweefsel en velintegumente uitlok, sowel as osteoartikulêre letsels. Bene beserings as gevolg van diabetiese voet kom voor by diabete 15-20 jaar na die manifestasie van die siekte. Tipies word ongeveer 10% van die pasiënte geraak, en nog 40% loop die risiko vir die ontwikkeling van so 'n patologie. In 90% van die gevalle kom diabetiese voet voor by pasiënte met die tweede tipe patologie.
Die belangrikste benaderings tot die behandeling van diabetiese letsels van die onderste ledemate sluit in die aanpassing van bloeddruk en koolhidraatmetabolisme in die liggaam, die vermindering van die las op die aangetaste been, plaaslike behandeling van wonde, sistemiese behandeling met farmakologiese middels, en, indien al bogenoemde ondoeltreffend is, chirurgie. Om glukemie in die liggaam van die pasiënt te optimaliseer met die eerste tipe patologie, word die gebruikte dosis insulien aangepas. In die geval van die tweede soort diabetes, word dit aanbeveel om die behandeling met medisyne vir insulienterapie te vervang. Normalisering van die druk kan bewerkstellig word met betablokkers, ACE-remmers, diuretika en kalsiumantagoniste.
By purulent-nekrotiese letsels van die diabeetvoet moet u die ledemaat aflaai, die beweging daarvan beperk en krukke, ortopediese toestelle, spesiale skoene of binnesole gebruik. Vir ulseratiewe afwykings, is dit stelselmatig nodig om die wond te behandel deur nekrotiese weefsel uit te sny, antibakteriese of antiseptiese verbande aan te wend, mielies, graan en gebiede met hyperkeratose rondom die wond te verwyder om die las op die betrokke gebied te verminder.
Antibiotiese terapie vir diabetiese voetsindroom word uitgevoer met middels met 'n wye antimikrobiese blootstellingsspektrum. Parallels word antispasmodika, oplossing-infusies, kalf serum hemodialysaat, alipoïensuur gebruik. In die afwesigheid van die effektiwiteit van konserwatiewe behandeling word daar in baie ernstige gevalle van voetoperasies gebruik gemaak. Met 'n iskemiese vorm van patologie word endovaskulêre dilatasie, trombo-embolektomie, perifere slagaar van die slagaar, arteriaat van die ader van die voet, die omlope van popliteale voet en ander tegnieke gebruik. Vir plastiese sluiting van groot defekte word outodermoplastie uitgevoer. Soms kan dit nodig wees om dreinering van 'n diep abses en phlegmon af te voer. In die geval van gangreen of osteomiëlitis, kan amputasie van die voet of tone of eksartikulasie nodig wees.
Etiologiese indeling
- T1DM - tipe 1 diabetes mellitus, of insulienafhanklik. Hierdie tipe siektes raak veral jongmense jonger as 30 jaar. Die belangrikste simptome: konstante dors, oormatige eetlus, verhoogde urinering, gewigsverlies. Die siekte word veroorsaak deur 'n fout in die koolhidraatmetabolisme wat veroorsaak word deur die vernietiging van beta-selle in die pankreas. Laasgenoemde kan nie insulien produseer nie. Die vernietiging van sy selle kan tot koma en dood lei.
Tipe 1-diabetes sluit outo-immuun- en LADA-diabetes in. - T2DM - tipe 2-diabetes mellitus, of nie-insulien afhanklik. Bejaardes en diegene wat 'n genetiese geneigdheid tot die siekte het, word meestal siek. Insulien in die liggaam word in onvoldoende hoeveelhede geproduseer, slegs as u die daaglikse regimen en voeding volg, 'n aktiewe leefstyl handhaaf, is dit moontlik om normale suikervlakke te handhaaf. Pasiënte kan ly aan vetsug, hipertensie en hiperkalemie. Dikwels ontwikkel hulle kardiovaskulêre siektes, die nierfunksie word benadeel.
- Swangerskapsdiabetes, of swangerskap diabetes, staan in 'n aparte groep uit weens die feit dat swangerskap nie 'n siekte is nie, maar 'n natuurlike toestand. Hierdie vorm van diabetes manifesteer tydens swangerskap en verdwyn in byna alle gevalle daarna. Wetenskaplikes noem hierdie tipe simptomaties en praat oor 'n duidelike oorsaaklike verband tussen die siekte en swangerskap. Sulke diabetes verhoog die risiko van dood of aangebore misvorming van die fetus, sowel as die moontlikheid om diabetes by 'n vrou te ontwikkel 5-10 jaar na geboorte.
- Ander vorme van diabetes. Daar is al hoe meer gevalle aangeteken as die tipe diabetes mellitus nie bepaal word nie, daarom stel lede van die WGO se paneel oor diabetes voor dat 'n nuwe opskrif in die indeling “Onseker tipe diabetes” ingestel word, wat volgens navorsers die soeke na 'n effektiewe behandeling vir die siekte aansienlik kan versnel.
Benewens die bogenoemde, is daar baie soorte diabetes wat veroorsaak word deur endokrinopatie, infeksies, 'n genetiese faktor, of pankreas vernietiging. Hierdie vorme van die siekte word afsonderlik geklassifiseer.
- Genetiese defekte in beta-selfunksie word geassosieer met abnormaliteite in sekere gene. Dit kan 'n mutasie wees van die glukokinase-geen, die geen van die insulienpromotor-faktor, mitochondriale geen. Hierdie tipe diabetes kan voorkom in die kliniese beeld van T2DM, terwyl abnormale insuliene in die liggaam werk, wat slegs 5-10% biologiese aktiwiteit het.
- Genetiese veranderinge in die werking van insulien ontwikkel in gevalle van genetiese afwykings wat plaasvind as gevolg van die perifere werking van insulien, wat weer te wyte is aan 'n mutasie van die insulienreseptorgeen. Voorbeelde van gebreke is Leprechaunism (Donohue-sindroom) en Rabson-Mendenhall-sindroom, wat net in die liggaam van die kind vasgestel is, asook ongevoeligheid (weerstand) vir tipe A-insulien en lipoatrofiese diabetes.
- Siektes van die eksokriene deel van die pankreas (pankreatitis, neoplasie, hemochromatose en ander) kom voor by die betrokkenheid van 'n groot deel van die pankreas in die patologiese reaksieketting, terwyl die endokriene funksie van die orgaan versteur word en dat die werking van die beta-sel onvoldoende is.
- Endokrinopatie - endokriene siektes met teeninsulienwerking: akromegalie, glukagon (glukagon-produserende pankreasgewas), hipertireose en ander.
Huidige Wêreldgesondheidsorganisasie-studies het die tipe diabetes wat verband hou met wanvoeding uitgesluit wat in die 1985-klassifikasie aanwesig was. Onlangse kundige oorsigte van onafhanklike sentrums het getoon dat so 'n besluit bevooroordeeld is, aangesien wanvoeding, byvoorbeeld 'n gebrek aan proteïene, die toestand van koolhidraatmetabolisme beïnvloed, wat diabetes mellitus kan veroorsaak.
Klassifikasie volgens tipe komplikasies
- Vaskulêre skade. Mikro- en makroangiopatie by diabetes beïnvloed die bloedvate, hulle word bros. Met hierdie vorm van die siekte is bloeding, trombose en selfs aterosklerose moontlik.
- Senuwee skade. Diabetiese poliëneuropatie beïnvloed temperatuurgevoeligheid. Brand, tinteling, gevoelloosheid is duidelike tekens van poli-neuropatie. Veral opwinding kom snags voor. As gevolg van die kenmerke van die siekte, draers van hierdie vorm dikwels verskillende beserings op.
- Die nederlaag van visie. Met diabetes kom oftalmopatie voor, wat die visie nadelig beïnvloed. Teen die agtergrond van diabetes mellitus ontwikkel katarakte, gars groei, wat amper nie oplos nie.
- Diabetiese voet sindroom. Die siekte manifesteer in die vorm van purulente wonde, pyn in die bene en gewrigte van die voet. Sulke prosesse vind plaas as gevolg van versteurings in die voeding van bloedvate, senuwees en sagte weefsel.
Ernstigheidsklassifikasie vir diabetes
- behandeling ligte vorm tipe 2-diabetes is nodig in die vroeë stadiums, wanneer pasiënte droë mond, spierswakheid ervaar. Terselfdertyd behou hulle hul gewone werkvermoë. In sulke gevalle is insulienbehandeling nie nodig nie.
- Met diabetes matige erns daar is 'n diep metaboliese afwyking. 'N Persoon benodig stelselmatig die toediening van insulien of die gebruik van suikerverlagende middels, die enigste manier waarop die pasiënt voedsel kan absorbeer volgens sy fisiologiese behoeftes.
- Swaar vorm die verloop van die siekte vereis daaglikse toediening van insulien, aangesien koolhidrate feitlik heeltemal in die urine uitgeskei word. Met behoorlike en noukeurige behandeling kan 'n ernstige siekte in 'n matige vorm verander.
Moderne metodes en maniere om diabetes te behandel
Soos hierbo opgemerk, is Rusland, volgens bogenoemde, die vierde plek in terme van die aantal mense met diabetes. Drie miljoen Russiese draers van diabetes is amptelik geregistreer. Die grootste deel daarvan is gediagnoseer met tipe 2-diabetes. Twee keer soveel mense in Rusland is in 'n voor-diabetes toestand, dit wil sê dat hulle nog nie met die siekte gediagnoseer is nie, maar hul bloedsuikervlakke is gereeld hoog.
In ontwikkelde lande word 10-15% van die gesondheidsbegroting aan diabetesversorging toegewys. Volgens die voorspellings van die International Diabetes Federation sal die koste vir die behandeling en voorkoming van diabetes in 2025 ongeveer $ 303 miljard beloop. In die Russiese Federasie word ongeveer 15% van die totale gesondheidsbegroting toegeken - dit is ongeveer 300 miljoen roebels per jaar. Dit is opmerklik dat 80% van die bedrag bestee word aan die bestryding van komplikasies wat ontstaan as gevolg van die siekte.
Vandag sukkel die mensdom op verskillende maniere met diabetes, ons sal hulle in meer besonderhede oorweeg.
Dieet as 'n behandelingsmetode
Dieet vir diabetes behels hoofsaaklik 'n ernstige beperking in die gebruik van alkohol. Dit is ook nodig om versoeters te gebruik.Die internet is vol diabeteslyste, maar u moet dit nie self voorskryf nie. Dit is nodig om 'n dokter te raadpleeg wat terapeutiese voeding sal voorskryf en die beginsels daarvan in detail kan uiteensit.
Suikerreduseermiddels
Hierdie middels word antidiabeties genoem. Sulke middels word voorgeskryf om bloedsuikervlakke te handhaaf vir mense in wie se liggaam insulien onafhanklik geproduseer word, maar in onvoldoende hoeveelhede. Tipies word sulke medisyne gebruik in samewerking met dieet en liggaamlike aktiwiteit. Voordat u met die behandeling begin, moet u met spesialiste soos 'n voedingkundige en endokrinoloog konsulteer.
Insulien behandeling
Insulien word gewoonlik saam met hipoglikemiese middels voorgeskryf. Aanwysers vir die gebruik van hierdie behandelingsmetode is gewigsverlies, ketose, preoperatiewe behandeling, asook enige komplikasies by pasiënte met tipe 2-diabetes. Daar is ook beperkende faktore vir insulienterapie. Dit sluit in swangerskap en laktasie, hemorragiese siektes, precoma, koma.
Bloedsuikermeting
Met behulp van konstante monitering van glukosevlakke in die serum, is dit moontlik om jouself in die vroeë stadiums van die siekte te waarsku en die ontwikkeling daarvan te voorkom. Gereelde monitering - 'n meting van bloedsuiker verskeie kere per dag - sal die dokter en pasiënt help om effektiewe behandeling uit te voer. Die dokter moet die reeks glukosevlakke bepaal, maar u moet op die gemiddelde syfers fokus: voordat u eet en op 'n leë maag - hoogstens 6 mmol / l, na ete (na 2 uur) - hoogstens 8 mmol / l.
Van die algemeenste vorme van die siekte kan diabetes van die eerste en tweede soort onderskei word. Die behandeling daarvan bevat enkele besonderhede. Ons sal verder hieroor praat.
Tipe 1-diabetesbehandeling
Eienaars van hierdie tipe diabetes benodig dwarsdeur die lewe insulienterapie. In hierdie geval moet u natuurlik voortdurend die vlak van glukose in die bloed monitor en aan 'n aktiewe leefstyl voldoen. Gereelde monitering deur 'n endokrinoloog is ook nodig. Om heeltemal van die siekte ontslae te raak, is 'n oorplanting van die pankreas en eiland selle moontlik. Maar ons moet nie vergeet dat hierdie metode pynlik en duur is nie. Daarbenewens is immuunonderdrukkende middels na die oorplanting nodig.
'N Dieet word vir alle diabete voorgeskryf, maar dit beteken nie om ontslae te raak van lekker en geliefde kos nie. Vet onverteerbare vette moet uitgesluit word. Proteïenkos moet ten minste 20% van die daaglikse norm van alle kalorieë uitmaak, 30% moet deur vette verantwoord word, en die grootste deel word aan koolhidrate gegee - 50%. Beperk u alkoholinname en bereken u daaglikse kalorie-inname.
Tipe 2-diabetes
In die internasionale praktyk word verskillende vlakke van tipe 2-diabetesbeheer gebruik: 'n lae-koolhidraatdieet, oefenkomplekse, medikasie en hormonale inspuitings. Dieet help om suikervlakke weer normaal te kry. Oefening kan oortollige koolhidrate uit die bloed verwyder. En in die geval van 'n ingewikkelde verloop van die siekte word beide pille en insulien voorgeskryf.
Dit is nodig om 'n groot aantal mikro-elemente en vitamiene in voedsel in te sluit en die soutinname te verminder. Van die fisieke aktiwiteite is swem, stap, fietsry welkom. Die effek van liggaamlike opvoeding is tydelik, daarom moet u voortdurend by die regime hou.
Daar is ander behandelingsmetodes, waaronder volksmiddels of alternatiewe medisyne. As u dit gebruik, is dit egter beter om 'n spesialis te raadpleeg. Aangesien die tipe siekte gediagnoseer kan word, kan slegs 'n professionele persoon 'n ondersoek ondergaan en spesifieke medikasie voorskryf.
Soos ons uitgevind het, is diabetes 'n ernstige siekte wat tot ernstige komplikasies kan lei.Om seker te wees dat u selfs in 'n noodgeval iemand sal hê om na te wend en waar om hulp te soek, moet u dit oorweeg om 'n ooreenkoms aan te gaan met 'n maatskappy wat mediese ondersteuningsdienste lewer. In hierdie geval kan u altyd vertrou op gekwalifiseerde nood mediese sorg.
Konvensionele insulienterapie
Konvensionele insulienterapie (ICU) hulle noem 'n behandelingsprogram wat wyd in die praktyk gebruik word, wat 1-2 inspuitings per dag insulien bied van medium werkingsduur as sodanig of met die toevoeging van 'n kleiner dosis vinnigwerkende insulien in dieselfde spuit. As die doel is om die mate van hiperglykemie te verminder, word voorkeur gegee aan konvensionele insulienterapie, aangesien dit die aantal inspuitings per dag verminder en die risiko van hipoglukemie verminder.
Die meeste pasiënte met nie-insulienafhanklike diabetes mellitus (NIADM), wat nie akute siektes het nie, is dit veilig om sulke behandeling buite die hospitaal voor te skryf, mits die pasiënt opgelei is en dat hy / sy voortdurend mediese toesig het.
Pasiënte met insulienafhanklike diabetes mellitus (IDDM)begin gewoonlik in 'n hospitaal behandel word. By die keuse van 'n voldoende insulienterapie-regimen, is sorgvuldige monitering nodig, en voordat 'n pasiënt tuis ontslaan word, moet sowel die pasiënt self as diegene wat vir hom sorg, breedvoerig die belangrikheid van alle terapeutiese maatreëls moet verduidelik en al die tegnieke moet leer. In die eerste stadium van tuisbehandeling word die hulp van 'n pleegsuster dikwels benodig.
Enkel dosis
Insulienterapie pasiënte met NIDDM begin gewoonlik met 'n enkele onderhuidse inspuiting van insulien met 'n gemiddelde duur van die werking per dag 30-60 minute voor ontbyt. Vir beide kinders en volwassenes is die veilige aanvanklike daaglikse dosis in die meeste gevalle 0,2-0,5 U / kg.
Pasiënte met NIDDM en vetsug word gewoonlik hoër dosisse voorgeskryf, gegewe hul insulienweerstand.
Volwassenes word as 'n reël voorgeskryf, eers 'n enkele onderhuidse inspuiting van 10-25 eenhede, en 'n paar dae later word die skema verander, gebaseer op die vastende plasmaglukosevlak en 1-2 uur na die ete. Die dosis insulien op medium duur word gewoonlik nie meer as 5-10 eenhede verhoog nie. Na 'n paar dae word die glukosevlak weer en weer gekontroleer, indien nodig, word die skema verander.
Om hiperglukemie na ontbyt te verminder, kan u 'n klein hoeveelheid vinnigwerkende insulien benodig (gewoonlik nie meer as 5 eenhede aan die begin nie, gevolg deur, indien nodig, 'n toename van 2-5 eenhede), bygevoeg tot die oggendinspuiting.
Baie dokters vermy die voorskryf van 'n tweedosisregime vir pasiënte met NIDDM totdat 'n sekere maksimum oggenddosis mediumwerkende insulien (byvoorbeeld 50 IE) ophou om die nodige grense te gee vir daaglikse skommelinge in die glukosevlakke in plasma.
Dubbele dosisregime
In die behandeling van die meeste pasiënte met NIDDM word 'n enkele inspuitingskema gebruik. Met ernstige vas-hiperglykemie, kan die totale daaglikse dosis medium-werkende insulien (35-50 eenhede) - 2/3 van die dosis voor ontbyt en 1/3 van die tweede inspuiting 30-60 minute voor ete egter aansienlik verbeter. As u insulien van medium duur in die aand neem, verhoog dit egter die risiko van hipoglykemie in die nag. Daarom moet pasiënte in 'n tweedosisregime as 'n reël 'n bietjie voor slaaptyd eet. As 'n aandosis dosis mediumwerkende insulien verseker dat vastende glukemie binne die gewenste reeks gehou word, maar die glukosevlakke in die plasma na die maaltyd steeds buitensporig is, word klein dosisse vinnig-werkende insulien by die aandinspuiting gevoeg.
Insulienterapie-skema vir insulienafhanklike diabetes mellitus
Roetine-insulienterapie vir pasiënte met IDDM - Dit is die gebruik van 'n mengsel van insuliene van medium duur en vinnig werkend in die vorm van twee inspuitings per dag. In die hospitaal word eerstens insulien dosisse gekies. Dit wissel baie na gelang van die toestand van die pasiënt, en die aanvanklike insulien dosisse wat hieronder gegee word, is nie van toepassing op pasiënte met simptome van diabetiese ketoasidose nie.
Aanvanklike dosisse insulien is suiwer individueel, en hul waardes vir verskillende situasies word hieronder gegee. Nadat die aanvanklike dosis gekies is, word dit aangepas volgens die grootte, soorte insulien en die tyd van toediening, gebaseer op die resultate van gereelde monitering plasmaglukosevlakke. Laasgenoemde word voor elke maaltyd, slapenstyd en tussen 2 en 4 uur in die oggend bepaal, en dan daagliks die dosis insulien "aangepas" om die plasmaglukosevlak voor maaltye in die omgewing van 80-150 mg% te hou. 'N Toename in die dosis insulien moet gewoonlik nie meer as 10% wees nie, die effek word binne drie dae beoordeel en eers daarna word die dosis weer verhoog. Met die bedreiging van hipoglukemie, moet u die dosis gereelde insulien vinniger "aanpas". Daar moet onthou word dat die erns van IDDM na die aanvang van die behandeling kan verander.
Insulienterapie by kinders
Die belangrikste uitsondering op die reël dat alle pasiënte met IDDM aan die begin van die behandeling meer as een inspuiting insulien per dag benodig, is kinders wat in die vroeë stadium van IDDM waargeneem word, wat matige hiperglikemie het sonder ketonurie of asidose. Sommige pediaters verkies om met 'n enkele onderhuidse inspuiting van slegs medium-duur insulien met 'n dosis van 0,3-0,5 U / kg te begin, aangesien dit in baie gevalle voldoende is om die daaglikse skommelinge in plasmaglukosevlakke ten minste tydelik naby die normale perke te hou. Andersins word die "aanpassing" van insulien dosisse en die bepaling van glukemie uitgevoer soos hierbo beskryf.
Behandeling van kinders met hiperglisemie en ketonurie, maar sonder asidose of dehidrasie begin met die toediening van 0,5-0,7 U / kg mediumwerkende insulien, en dan word subkutane inspuitings van eenvoudige insulien 0,1 U / kg elke 4-6 uur bygevoeg. Monitering van plasmaglukose, behandelingsdoelwitte en dosisaanpassing insulien bly dieselfde as hierbo beskryf.
As die metaboliese status van die pasiënt binne 'n paar dae nie verander nie, gaan hulle oor na 'n behandeling met twee inspuitings met 'n mengsel van mediumwerkende en vinnigwerkende insulienpreparate wat voor ontbyt en aandete toegedien word. Die voorheen vasgestelde totale daaglikse dosis insulien word verpletter deur 2/3 daarvan voor ontbyt en 1/3 voor ete toe te dien, en 1/3 van elk van hierdie dosisse moet vinnigwerkende insulien wees. Dan word insulien dosisse gekies op so 'n manier dat 'n plasmaglukosevlak tussen 80 en 150 mg% voor maaltye gehandhaaf word, sommige pediaters probeer om glukemie voor maaltye binne smaller grense te hou - tussen 80 en 120 mg%, maar in elk geval bly die belangrikste taak om -hipoglykemie uit te skakel . (Dit is natuurlik nie van toepassing op gevalle waar die pasiënt 'n tussenstroom infeksie het nie en 'n skielike skerp toename in hiperglykemie voorkom, gepaard met ketonuria.)
Ketoasidose
Volwassenes met voorheen ongediagnoseerde IDDM raadpleeg meestal 'n dokter in verband met manifestasies van beginnende of openlike ketoasidose. Nadat die akute toestand gestaak is en die inspuiting van eenvoudige insulien elke 4-6 uur vir 1-2 dae gehou word (behandeling van diabetiese ketoasidose, sien hieronder), word pasiënte, indien hul metaboliese toestand stabiel is, oorgedra na die toediening van twee inspuitings per dag met mengsels van vinnigwerkende insulien en mediumwerkende insulien soos hierbo beskryf. Die algemene beginsels vir die seleksie van oggend- en aandosisse is soortgelyk aan dié wat aangedui word vir die twee-inspuitingskema van ICU vir NIDDM.Die belangrikste verskil is egter dat selfs by pasiënte met IDDM, selfs klein veranderinge in insulien dosisse die glukosevlakke in die plasma sterk beïnvloed, wat die moontlikheid van dosismanipulasie beperk as gevolg van die risiko van 'n buitensporige afname in glukosevlakke en die ontwikkeling van hipoglukemie.
Oggend sindroom
Oggend sindroom hulle noem die normale neiging om glukose te verhoog in die vroeë oggendure voor ontbyt, wat dikwels versterk word by pasiënte met IDDM en by sommige pasiënte met IDDM. Met NIDDM, teen die agtergrond van konvensionele insulienterapie, word die voortdurende neiging om die glukosevlakke in plasma te verhoog, gewoonlik verwyder deur 'n aandosis dosis insulien van 'n medium duur van aksie by te voeg of deur die aand dosis te verhoog. By sommige pasiënte met IDDM veroorsaak 'n toename in die aandosis dosis insulien egter naglewende hipoglykemie, gevolg deur vasende hiperglykemie (hiperglykemie), wat gepaard gaan met 'n toename in die plasma-inhoud van ketoonliggame. Somoji-verskynsel. Die frekwensie van die werklike voorkoms van hierdie verskynsel is nie presies vasgestel nie, maar dit is blykbaar meer algemeen by pasiënte met IDDM wat 'n multidosis-insulienbehandeling behandel (sien hieronder). Daarom is dit by pasiënte met IDDM dat u moet probeer om die aandosis dosis insulien te verminder.
Intensiewe behandeling vir hiperglikemie
Intensiewe behandeling vir hiperglikemie Hulle noem so 'n skema, wat daarop gemik is om voortdurend normale of byna normale daaglikse skommelinge in plasmaglukosevlakke te handhaaf ten einde laat komplikasies te voorkom. By pasiënte met IDDM word dit gebruik veelvuldige subkutane insulien inspuitings (MPI) deur die dag op verskillende maniere. Sulke behandelings hou verband met 'n verhoogde risiko vir gereelde en ernstige episodes van hipoglisemie. Hulle moet gebruik word om slegs geselekteerde pasiënte met 'n hoë motivering te behandel, voldoende kundig oor diabetes, ingelig oor die gevare van hierdie metode en die onsekerheid oor die voordele wat aan hulle gegee word, wat onafhanklik hul glukosevlakke kan bepaal en onder toesig is van 'n dokter wat ervaring het met die gebruik van so 'n behandelingsregime. Die belangrikste voorvereistes vir die gebruik van die omskrewe regime is die belangrikste voorvereistes vir die gebruik van die pasiënt, sy deeglike opleiding en die vertroue dat die pasiënt te eniger tyd mediese sorg kan ontvang.
Volgens een variant van die MPI-regime word ongeveer 25% van die daaglikse dosis in die vorm van mediumwerkende insulien voor slaaptyd toegedien, en die oorblywende dosisse, maar reeds vinnig-werkende insulien (4-dosis regimen), word voor elke maaltyd gegee. Die pasiënt kies die daaglikse dosis op grond van die resultate van selfbepaling van glukosevlakke voor elke maaltyd en slaaptyd. Daarbenewens moet u ten minste een keer per week die vlak van glukose in die plasma tussen 2 en 4 uur die oggend bepaal. In 'n 3-dosisregime word mediumwerkende insulien of langdurige insulien voor ete toegedien (met die toevoeging van vinnigwerkende insulien), en vinnigwerkende insulien voor ontbyt en middagete. Dosisse insulien word daagliks aangepas op grond van die resultate van veelvuldige onafhanklike bepalings van glukosevlakke, soos hierbo beskryf vir die 4-dosisregime.
Deurlopende subkutane insulien-infusie
Deurlopende subkutane insulien-infusie (NPI). Hierdie metode van intensiewe insulienterapie vir pasiënte met IDDM behels die gebruik van 'n draagbare battery-aangedrewe infusiepomp wat die pasiënt dra en wat deurlopende subkutane infusie van vinnigwerkende insulien deur 'n klein naald in die buikwand voorsien. Die pomp is geprogrammeer vir infusie teen 'n gegewe aanvanklike snelheid en 'n toename in hierdie snelheid voor elke maaltyd. Om 'n dosis te kies, is dit nodig om die glukose-inhoud baie keer per dag onafhanklik te evalueer.Deurlopende onderhuidse infusie is 'n meer effektiewe manier om glukemie te beveg as konvensionele insulienterapie, maar veelvuldige onderhuidse inspuitings in ervare hande verlaag die bloedglukosevlakke dikwels nie minder suksesvol nie. Met aanhoudende onderhuidse inspuitings neem die risiko van hipoglukemie toe, veral tydens slaap, en dikwels kan onopgemerkte pomponderbrekings lei tot die ontwikkeling van diabetiese ketoasidose. Die metode van deurlopende onderhuidse inspuitings, sowel as veelvuldige inspuitings, moet slegs deur 'n baie ervare dokter gebruik word vir die behandeling van noukeurig geselekteerde pasiënte.
Labiele diabetes
Insulienterapie teen labiele diabetes. Pasiënte met labiele diabetes is 'n subgroep van pasiënte met IDDM wat gereelde en vinnige veranderinge aan glukosebehoeftes sonder enige duidelike rede ondervind, en die meganismes vir die regulering van plasmaglukosevlakke is so onstabiel dat episodes van ernstige hiperglykemie deur gereeld episodes van simptomatiese hipoglukemie vervang word. Die toestand van baie sulke pasiënte verbeter sodra hulle oorskakel na 'n aangepaste regimen van veelvuldige onderhuidse inspuitings, wanneer die grootste deel van die daaglikse dosis insulien voorgestel word deur 'n vinnigwerkende middel (in daaglikse 'verstelbare' dosisse) voor elke maaltyd, en die res deur middel-duur insulien toegedien voor ete of slaaptyd. Die hoofdoel in hierdie geval is nie om die daaglikse skommelinge in glukemie naby die normale te hou nie, maar om die skommelinge binne sodanige perke te stabiliseer wat die ontwikkeling van simptome van hiper- en hipoglukemie sal belemmer.
Labiele diabetes word meestal aangetref by pasiënte met 'n gebrek aan resekresie van insulien, by wie insulienterapie 'n ruwe en baie onvoldoende instrument is om die normale sekresie van hierdie hormoon te vervang. Die metaboliese prosesse waardeur insulien die plasmaglukose-inhoud beïnvloed wat nie verband hou met albumien van vetsure en ketoonliggame nie, word normaalweg gereguleer deur 'n verskuiwing in die balans tussen die effekte van insulien en die teenoorgestelde effekte van glukagon (in die lewer) en die adrenergiese outonome stelsel.
hierdie meganismes vir die bevordering van suiker word onafhanklik gereguleer, en normaalweg neem hul aktiwiteit toe tydens die honger, tydens fisieke inspanning en in ander toestande wanneer beskerming teen hipoglisemie nodig is (tydens fisiese inspanning neem die opname van glukose deur skeletspiere toe deur 'n meganisme onafhanklik van insulien). Dosisse insulien behoort voldoende te wees om 'n skerp toename in die aktiwiteit van meganismes vir suikerversterking te weerstaan en om die simptome van hiperglykemie en hiperketonemie vinnig te voorkom, maar dit verg dikwels 'n tydelike oormaat insulien in plasma. In sommige pasiënte met langdurige IDDM word suikerverhogende reaksies op hipoglykemie aangetas, wat die aanpassing tot 'n kort oormaat insulien in plasma verminder.
"Skemas van insulienterapie" - 'n artikel uit die afdeling Endokrinologie
Behandelingsregime vir insulienafhanklike diabetes mellitus

Baie jare sukkel onsuksesvol met DIABETES?
Hoof van die Instituut: 'U sal verbaas wees hoe maklik dit is om diabetes te genees deur dit elke dag in te neem.
 Endokriene afwykings wat verband hou met metaboliese afwykings en wat lei tot die ophoping van glukose in die bloed is kenmerkend van 'n siekte soos diabetes mellitus.
Endokriene afwykings wat verband hou met metaboliese afwykings en wat lei tot die ophoping van glukose in die bloed is kenmerkend van 'n siekte soos diabetes mellitus.
Afhangend van die redes vir die toename in suikervlak en die behoefte om insulieninspuitings te gebruik, word insulienafhanklike en nie-insulienafhanklike diabetes onderskei.
Oorsake van diabetes
 Insulienafhanklike diabetes het 'n ICD-kode van 10 - E 10. Hierdie tipe siekte kom veral voor in die vroeë kinderjare, wanneer die eerste simptome verskyn en 'n diagnose gemaak word van tipe 1-diabetes mellitus.
Insulienafhanklike diabetes het 'n ICD-kode van 10 - E 10. Hierdie tipe siekte kom veral voor in die vroeë kinderjare, wanneer die eerste simptome verskyn en 'n diagnose gemaak word van tipe 1-diabetes mellitus.
In hierdie geval hou die selle van die pankreas, wat deur die liggaam vernietig word, op om insulien te produseer. Dit is 'n hormoon wat die opname van glukose uit voedsel in die weefsel beheer en dit in energie omskakel.
As gevolg hiervan, opbou suiker in die bloed en kan dit lei tot hiperglikemie. Pasiënte met tipe 1-diabetes benodig gereelde inspuitings van insulien. Andersins kan die groei van glukose 'n koma veroorsaak.
 By tipe 2-diabetes word die hormoon genoeg geproduseer, maar die selle herken die hormoon nie meer nie, en gevolglik word glukose nie opgeneem nie en die vlak daarvan styg. Hierdie patologie benodig nie hormonale inspuitings nie en word nie-insulienafhanklike diabetes genoem. Hierdie soort diabetes ontwikkel meer gereeld na 40-45 jaar.
By tipe 2-diabetes word die hormoon genoeg geproduseer, maar die selle herken die hormoon nie meer nie, en gevolglik word glukose nie opgeneem nie en die vlak daarvan styg. Hierdie patologie benodig nie hormonale inspuitings nie en word nie-insulienafhanklike diabetes genoem. Hierdie soort diabetes ontwikkel meer gereeld na 40-45 jaar.
Albei soorte siektes is ongeneeslik en benodig lewenslange korreksie van die suikerkonsentrasie in die bloed vir welstand en normale lewe. By tipe 2-diabetes word die behandeling met suikerverlagende tablette gedoen, 'n toename in fisieke aktiwiteit en 'n streng dieet.
Tipe 1-diabetes word beskou as 'n aanduiding van gestremdheid en is die gevaarlikste vir die komplikasies daarvan. Onstabiele suikervlakke lei tot verwoestende veranderinge in die geslagstelsel en die ontwikkeling van nierversaking. Dit is die hoofoorsaak van verhoogde sterftes by pasiënte met diabetes.
Die redes vir die afname in die sensitiwiteit van selle vir insulien en die rede waarom die liggaam die pankreas begin vernietig, word nog ondersoek, maar dit kan onderskei word tussen faktore wat bydra tot die ontwikkeling van die siekte:
- Geslag en ras. Daar is opgemerk dat vroue en verteenwoordigers van die swart ras meer geneig is tot patologie.
- Erflike faktore. By siek ouers sal die kind waarskynlik ook aan diabetes ly.
- Veranderings in die hormonale agtergrond. Dit verklaar die ontwikkeling van die siekte by kinders en swanger vroue.
- Sirrose van die lewer en patologie van die pankreas.
- Lae fisiese aktiwiteit gekombineer met eetversteurings, rook en alkoholmisbruik.
- Vetsug, wat aterosklerotiese vaskulêre skade veroorsaak.
- Ontvangs van antipsigotika, glukokortikoïede, betablokkers en ander medisyne.
- Cushingsindroom, hipertensie, aansteeklike siektes.
Diabetes ontwikkel dikwels by mense na 'n beroerte en word gediagnoseer met katarakte en angina pectoris.
Hoe om die eerste simptome op te let?
Die eerste tekens van suikersiekte is dieselfde in alle soorte, wat net 'n meer duidelike in tipe 1 is:
- onvermoë om dors te blus - diabete kan tot 6 liter water per dag drink,
- oormatige eetlus
- gereelde urinering en 'n groot hoeveelheid urine.
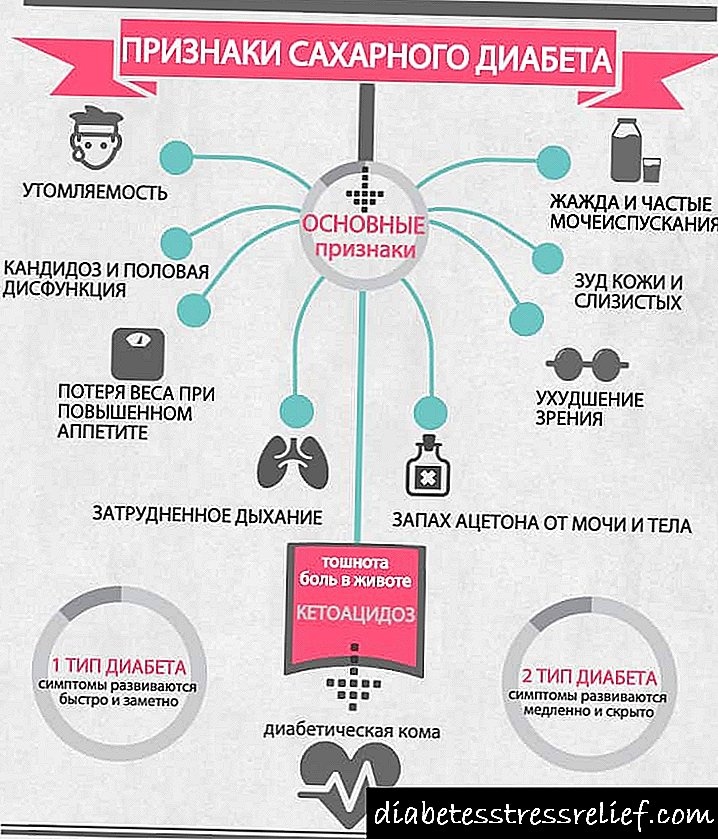
Verdere simptome word by tipe 1-diabetes waargeneem:
- reuk en smaak van asetoon,
- uitdroog in die mond
- verminderde vermoë om vel letsels te herstel,
- skielike gewigsverlies en toenemende swakheid,
- slaapstoornis en migraine-aanvalle,
- vatbaarheid vir swam infeksies en verkoue,
- dehidrasie,
- verminderde visuele funksie,
- onstabiele bloeddruk
- jeuk en afskilfering van die vel.
By tipe 2-siektes word dieselfde simptome opgemerk, met die uitsondering van die reuk van asetoon. Met hierdie tipe patologie vorm ketoonliggame nie 'n kenmerkende reuk nie.
Die betekenis en beginsels van insulienbehandeling
 By diabetes mellitus word die opname van suiker in selle ontwrig, aangesien insulien in die liggaam klein is of deur die selle geïgnoreer word. In die eerste geval moet die hormoon per inspuiting aan die liggaam oorgedra word.
By diabetes mellitus word die opname van suiker in selle ontwrig, aangesien insulien in die liggaam klein is of deur die selle geïgnoreer word. In die eerste geval moet die hormoon per inspuiting aan die liggaam oorgedra word.
Maar die dosis moet ooreenstem met die hoeveelheid glukose wat vrygestel word van die geëet voedsel. Te veel of te min insulien kan hipo- of hiperglikemie veroorsaak.
Koolhidrate is 'n bron van glukose en dit is belangrik om te weet hoeveel van hulle na elke maaltyd in die bloedstroom beland om die regte dosis van die hormoon te vind. Dit is ook nodig om die konsentrasie suiker in die bloed voor elke maaltyd te meet.
Dit is gemakliker vir diabete om 'n spesiale dagboek te hou waar hulle glukosegegevens voor en na etes, die hoeveelheid koolhidrate wat geëet word en die dosis insulien kan invoer.
Wat is 'n brood-eenheid?
 Die dosis van die hormoon word bereken afhangende van die hoeveelheid koolhidrate wat tydens voeding verbruik word. Diabete moet koolhidrate tel om 'n dieet te behou.
Die dosis van die hormoon word bereken afhangende van die hoeveelheid koolhidrate wat tydens voeding verbruik word. Diabete moet koolhidrate tel om 'n dieet te behou.
Slegs vinnige koolhidrate word getel wat vinnig geabsorbeer word en lei tot 'n sprong in glukose. Vir gemak is daar iets soos 'n 'broodeenheid'.
Om koolhidrate per 1 XE te eet, beteken om dieselfde hoeveelheid koolhidrate te gebruik wat in 'n halwe sny brood of 10 mm dik of 10 g voorkom.
Byvoorbeeld, 1 XE is vervat in:
- 'n glas melk
- 2 eetlepels. l. kapokaartappels
- een medium aartappel
- 4 eetlepels vermicelli,
- 1 oranje
- 'n glas kwass.
Daar moet in gedagte gehou word dat suiker vinniger vloeibare voedsel as digte kos verhoog en dat 1 XE minder rou voedsel (graan, pasta, peulgewasse) volgens gewig bevat as gekookte kos.
Die toelaatbare hoeveelheid XE per dag wissel afhangend van ouderdom, byvoorbeeld:
- op 7-jarige ouderdom het u 15 XE nodig,
- op 14 - seuns 20, meisies 17 XE,
- op die ouderdom van 18 - seuns 21, meisies 18 XE,
- volwassenes 21 XE.
U kan nie meer as 6-7 XE op 'n slag eet nie.
 Diabete moet hul glukosevlakke voor elke maaltyd nagaan. In die geval van lae suiker, kan u 'n koolhidraatryke gereg, soos vloeibare graan, bekostig. As die vlak verhoog is, moet u 'n digte en minder koolhidraatvoedsel kies (toebroodjie, roereiers).
Diabete moet hul glukosevlakke voor elke maaltyd nagaan. In die geval van lae suiker, kan u 'n koolhidraatryke gereg, soos vloeibare graan, bekostig. As die vlak verhoog is, moet u 'n digte en minder koolhidraatvoedsel kies (toebroodjie, roereiers).
Vir 10 g koolhidrate of 1 XE word 1,5-4 eenhede benodig. hormoon insulien. Die dosis wissel afhangende van die tyd van die jaar en tyd van die dag. Dus, in die aand moet die dosis insulien laer wees en soggens moet dit verhoog word. In die somer kan u minder eenhede van die hormoon binnedring, en in die winter moet die dosis verhoog word.
Deur sulke beginsels na te kom, kan die behoefte aan addisionele inspuitings vermy word.
Watter hormoon is beter?
Behandeling van insulienafhanklike diabetes mellitus van enige aard word uitgevoer met behulp van hormone van verskillende soorte oorsprong:
- menslike pankreas hormoon,
- hormoon geproduseer deur vark yster
- beeshormoon.
Menslike hormoon is in sulke gevalle verpligtend om glukosevlakke reg te stel:
- diabetes tydens swangerskap
- Kompliseerde diabetes
- tipe 1-diabetes wat eers by 'n kind gediagnoseer is.
As u kies watter hormoon u moet verkies, moet u let op die korrekte berekening van die dosis van die middel. Slegs hiervan hang die resultaat van die behandeling af, en nie van die oorsprong nie.
Kort insuliene sluit in:

Die effek van sulke middels kom binne 'n kwartier na die inspuiting voor, maar duur nie lank nie, 4-5 uur. Sulke inspuitings moet gedoen word voordat u eet, en soms tussen maaltye, as die suiker styg. Om aan 'n voorraad insulien te hou, sal dit voortdurend moet wees.
Na 90 minute begin mediumwerkende insuliene:
- Semilong,
- Semilente NM en MS.
Na 4 uur is daar 'n hoogtepunt in hul effektiwiteit. Hierdie soort insulien is gerieflik in die geval van 'n gebrek aan tyd vir ontbyt en voedselinname word mettertyd vertraag vanaf die inspuiting.
U kan hierdie opsie slegs gebruik met 'n betroubare kennis van wat en wanneer geëet sal word, en hoeveel koolhidraat in hierdie kos sal bevat. Immers, as u laat is met die ete, is dit waarskynlik dat glukose laer is as die aanvaarbare vlak, en as meer koolhidrate geëet word, moet u nog 'n inspuiting doen.
Langwerkende insuliene is gerieflik om soggens en saans toe te dien.
Dit sluit in:
- Humulin N,
- Protafan,
- band,
- Homofan,
- Monotard NM en MS,
- Iletin ma
Hierdie hormone werk meer as 14 uur effektief en begin 3 uur na die inspuiting werk.
Waar en wanneer neem hulle inspuitings?
Die standaard vir die behandeling van insulienafhanklike diabetes is gebaseer op 'n kombinasie van insulien-inspuitings met verskillende werkingsduur om maksimaal te lyk soos die natuurlike produksie van die hormoon deur die pankreas.
Gewoonlik word kort en lang insulien voor die ontbyt ingespuit, weer kort voor die laaste maaltyd, en lank ingespuit.In 'n ander uitvoeringsvorm word langwerkende insulien sutra en snags toegedien, en 'n kort hormoon word voor elke maaltyd ingespuit.
Vir die bekendstelling van insulien word 4 sones verdeel.
- Die buikarea strek weerskante van die naeltjie en vang die kante vas. Hierdie sone word beskou as die doeltreffendste, maar ook die pynlikste. Na inspuiting in die maag word meer as 90% van die ingespuit insulien opgeneem.
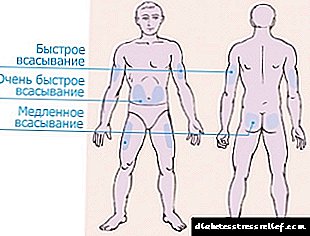 Die hormoon begin 10-15 minute na die inspuiting werk, die maksimum effek word na 'n uur gevoel. Om pyn te verminder, word die inspuiting die beste gedoen in die vou van die vel naby die kante.
Die hormoon begin 10-15 minute na die inspuiting werk, die maksimum effek word na 'n uur gevoel. Om pyn te verminder, word die inspuiting die beste gedoen in die vou van die vel naby die kante. - Die armarea beïnvloed die buitekant van die ledemaat van die elmboog tot die skouer. Hierdie sone is baie ongerieflik vir die self-toediening van die hormoon met 'n spuit. U moet 'n pen koop of hulp van familielede vra. Maar die area van die hande is die minste sensitief; die inspuiting sal nie pyn veroorsaak nie.
- Die dygebied is aan die buitekant van die been van die knie tot die lies geleë. Nie meer as 75% van die hormoon word in die omgewing van die arms en bene opgeneem nie en dit begin werk na 60-90 minute vanaf die toediening. Dit is beter om hierdie plekke vir lang insulien te gebruik.
- Die lemarea is die ongemaklikste en ondoeltreffendste. Na inspuiting in die rug word minder as 40% van die toegediende dosis opgeneem.
Die geskikste plek vir inspuiting is die gebied binne 2 vingers van die naeltjie. U moet nie elke keer op dieselfde plek prik nie. Dit kan lei tot 'n afname in die laag vetweefsel onder die vel en die ophoping van insulien, wat, nadat hulle begin werk het, hipoglisemie sal veroorsaak. Die inspuitingsones moet verander word, in 'n uiterste geval, moet u 'n inspuiting doen, met minstens 3-4 cm van die vorige punt af.
Vir die behandeling van gewrigte het ons lesers DiabeNot suksesvol gebruik. Aangesien die produk gewild is, het ons besluit om dit onder u aandag te bring.
So 'n inspuitpatroon word gereeld gebruik: kort insulien word in die buik ingespuit, en lank in die dy ingespuit. Of gemengde hormoonpreparate word gebruik, byvoorbeeld Humalog mengsel.
Video-tutoriaal oor insulienadministrasie:
Diabetes mellitus is 'n gevaarlike en ongeneeslike siekte wat streng by al die aanbevelings van die dokter, die gereelde monitering van die bloedsuikerkonsentrasie en die noukeurige nakoming van die skedule van insulieninspuitings vereis word. Slegs die kombinasie van al hierdie aksies sal die siekte onder beheer hou, die ontwikkeling van komplikasies voorkom en die lewensverwagting verhoog.
Waarom moet u dramaties gewig verloor met diabetes?
Die gewig van 'n persoon hang af van sy ouderdom, algemene gesondheid en voeding. Na 40 jaar is liggaamsgewig stabiel. Die verlies of wins gedurende die jaar van etlike kilogram word normaal beskou as die persoon gesond is. Maar buitensporig skerp (meer as 4 kg) en gereelde gewigsverlies dui op 'n ernstige siekte. Ons praat oor gewigsverlies sonder spesiale diëte of fisieke aktiwiteit. Een van die redes vir so 'n skerp gewigsverlies kan diabetes wees.
Oorsake om gewig te verloor by diabetes
In die meeste gevalle kan vetsug en verhoogde eetlus tekens van diabetes wees. Maar nie noodwendig met diabetes, 'n toename in liggaamsgewig nie, verloor baie mense, inteendeel, vinnig gewig. In hierdie verband ontstaan die vraag waarom mense gewig verloor met diabetes. Erge gewigsverlies lei tot die uitputting van die liggaam, tot 'n skerp uitaseming, en in mediese terme, kacheksie.
Ons sal uitvind watter faktore die ontwikkeling van diabetes beïnvloed en wat die meganisme van ontwikkeling van hierdie siekte is. As 'n persoon eet, dring die koolhidrate, wat in die spysverteringskanaal opgeneem is, deur die bloed. Om koolhidrate op te neem, het u die hormoon insulien nodig wat die pankreas produseer. Maar as daar 'n fout in die liggaam is, word insulien te min vervaardig, of reageer die selle nie daarop nie en word koolhidrate in die bloed gehou, wat die wande van die vaartuie nadelig beïnvloed.In die liggaamselle begin honger en 'n gebrek aan energie voorkom, verskyn simptome van suikersiekte: u voel voortdurend dors, eet, gereelde urinering, moegheid, vaag visie, skielike gewigsverlies.
Aangesien die pankreas nie insulien kan produseer nie, verloor pasiënte met diabetes gewig. Daar is twee redes hiervoor.
- Die menslike liggaam hou op om die selle wat verantwoordelik is vir die produksie van insulien, te herken. Aangesien daar genoeg glukose in die bloed is, kan dit nie die selle binnedring nie, maar kan die liggaam met urine gelaat word. Daarom voel die pasiënt honger, moegheid, irritasie, slaperigheid en hoofpyn. Dit is kenmerkend van tipe 1-diabete.
- Insulientekort verhoed dat die liggaam glukose as energie gebruik; dit benodig dringend 'n ander bron van glukose wat die suikervlak in die selle tot die verlangde vlak herstel. Spier- en vetterige weefsels word net so 'n energiebron. Die liggaam verbrand aktief vette, wat lei tot 'n afname in liggaamsgewig. Van hier af is dit duidelik waarom pasiënte met diabetes gewig verloor.
Pasiënte verloor gewig, omdat hulle 'n metaboliese afwyking het, en 'n skerp afname in gewig word as een van die simptome van diabetes beskou.
As dit nie betyds behandel word nie
As dit nie lank behandel word nie, is dit moontlik om die aantal ketone en die ontwikkeling van ketoasidose te verhoog. Hierdie stowwe oksideer die bloed, wat baie organe benadeel en selfs tot die dood kan lei.
Wat moet u doen met sterk gewigsverlies? In die eerste plek moet u kliniek toe gaan, die nodige toetse slaag en 'n dokter raadpleeg. Hy sal die nodige advies gee, behandeling voorskryf.
'N Skerp gewigsverlies sonder enige ooglopende rede is belaai met ernstige gevolge vir die gesondheid!
Om die vorige gewig te herstel, kan u die volgende maatreëls tref:
- Gaan op 'n volwaardige dieet met 'n hoë kalorie.
- Eet voedsel wat insulienproduksie verhoog: knoffel, spruitkoring, Brusselse spruite, lynolie, heuning en bokmelk is oor die algemeen nuttig.
Leer om gereeld te eet, eet nie 2-3 keer per dag kos nie, maar 4-5, maar in klein porsies, en u gesondheid sal in orde wees.
Wat is belangrik aan insulienafhanklike diabetes mellitus
Insulienafhanklike diabetes mellitus is 'n siekte van die eerste tipe. Dit is hierdie vorm wat nie net by volwassenes en selfs ouer mense kan voorkom nie, maar ook by kinders. Daarbenewens moet die volledige of gedeeltelike afhanklikheid van 'n hormoon soos insulien wat in lemoene voorkom, beskou word as die belangrikste kenmerk van die soort siekte wat aangebied word. Hieroor en baie meer later in die teks.
Kenners het gevind dat insulienafhanklike diabetes voor die ouderdom van 40 jaar gevorm word. In hierdie geval is die siekte taamlik akuut. Diabete ondervind ekstreme dors, oormatige urinering, verhoogde eetlus en selfs pynappels met 'n hoë kalorie, bespaar nie. Dit alles begin manifesteer binne enkele dae, waarna daar 'n afname in liggaamsgewig is.
Lees meer oor diabetes insipidus.
By sekere pasiënte van die huidige tipe word simptome soos ketoasidose, wat na 'n chirurgiese ingreep voorkom, waargeneem. Die verhouding van die hormoon in die plasma bly laag of word glad nie geïdentifiseer nie, maar die vlak van glukagon is inteendeel verhoog, maar onder die aktiewe invloed van insulien en kweepeer begin dit daal. Die simptome van hierdie tipe diabetes is egter veel meer uiteenlopend en veelsydig, en daarom moet dit in meer besonderhede aangespreek word.
Retinopatie van diabetes
Diabetiese retinopatie verwys na skade aan die retina as gevolg van die vordering van die siekte. Dit verminder visuele skerpte tot volledige blindheid. Die verloop van die komplikasie is baie stadig; geleidelik word die bloedvate in die oë broos, wat lei tot bloeding in die retina.
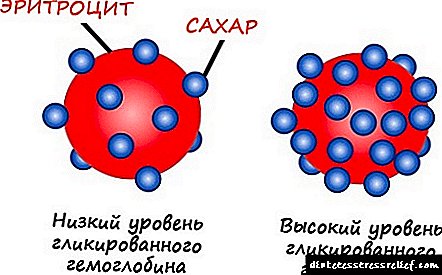
Retinopatie-terapie is heeltemal stadiumafhanklik.Alle pasiënte met diabetes mellitus sonder simptome van retinopatie moet periodiek deur retinoloë ondersoek word, bloedglukose, glikosileerde hemoglobien en druk monitor.
Ten einde gesigskerpte in die geval van retinopatie te handhaaf, moet behandelingsmetodes soos laserstolling, geneesmiddelbehandeling en chirurgiese ingryping gebruik word. Dit is belangrik om te verstaan dat retinopatie heeltemal onbehandelbaar is, maar dat laserstolling in die vroeë stadium van komplikasies help om te voorkom dat die pasiënt blind is. Vitrektomie word dikwels gebruik om visie te verbeter, dit is die verwydering van die liggaamsliggaampie. Met die vordering van die siekte is heroperasie egter geen uitsondering nie.
In ernstige en matige grade van nie-proliferatiewe diabetiese retinopatie word laser retinale stolling gebruik. Dit is 'n pynlose operasie waarin die pasiënt net die ongemak ervaar wat verband hou met oogblootstelling. Die doel van hierdie behandeling is om die progressie van retinopatie te stop, om die verspreiding van bindweefsel en nuutgevormde vate in die retina en die glasagtige liggaam te voorkom.
Laskoagulasie van die retina tydens die proliferatiewe fase van retinopatie, wanneer die vate en membrane van die bindweefsel in die oog groei, hou op om effektief te wees. In hierdie geval word vitrektomie ook gebruik waartydens die glasliggaampie deur die operasie verwyder word. Dit lei tot die eliminasie van die substraat vir die groei van membrane van bindweefsel, bloedvate.
Dieetterapie
Dieetterapie vir pasiënte met NIDDM word georganiseer met inagneming van dieselfde aanbevelings en beperkings as vir pasiënte met IDDM. Die belangrikste daarvan is soos volg.
1. Verpligte en sistematiese berekening van die energiewaarde van die daaglikse dieet, die hoeveelheid proteïene, vette en koolhidrate daarin. As die pasiënt nie vetsug het nie, moet die energie, suikerwaarde en die verhouding van die belangrikste voedselbestanddele fisiologies wees. Die dieet moet volledig wees in voor- en vetoplosbare vitamiene, sowel as minerale soute, met die uitsondering van tafelsout, waarvan die hoeveelheid nie meer as 10 g / dag mag oorskry nie, en in geval van komplikasies en gepaardgaande siektes, moet die sout verder beperk word volgens die algemeen aanvaarde aanbevelings vir hierdie voorwaardes.
2. Die onvoorwaardelike uitsluiting van maklik verteerbare koolhidrate van die dieet. Die pasiënt kan toegelaat word om suikervervangers (sorbitol, xylitol, fruktose) in streng beperkte hoeveelhede te neem, met inagneming van die energiewaarde.
3. Die beperking van die hoeveelheid dierlike vette, die verhouding van versadigde en onversadigde vetsure in die dieet, moet 1: 2 wees.
4. Wydverspreide gebruik in voedselprodukte wat growwe vesel bevat.
5. Gereelde maaltye met 5-6 maaltye per dag.
6. Voltooi en onvoorwaardelik stop van alkohol, asook rook.
By die bepaling van die beginsels van dieetterapie vir NIDDM, moet daar in ag geneem word dat gemiddeld 80% (volgens verskillende bronne, van 60 tot 90 Uo) van die pasiënte oorgewig is. Vetsug is een van die belangrikste patogenetiese faktore van NIDDM, en gewigsverlies en opbrengste
tot normale liggaamsgewig - dikwels 'n belangrike behandeling. Met die normalisering van liggaamsgewig, soos uit talle studies getoon, word die normale sensitiwiteit van weefselreseptore vir insulien herstel, die inhoud van immunoreaktiewe insulien in die bloed neem af, glycemie en lipidemie neem af, en soms word glukosetoleransie genormaliseer.
'N Streng, wetenskaplik gebaseerde dieet stel pasiënte in staat om vergoeding vir metaboliese afwykings te bewerkstellig sonder dwelmverlaging. So 'n verloop van diabetes in die afwesigheid van ernstige mikroangiopatie, soos reeds hierbo genoem, word gewoonlik long genoem. In ander gevalle bly die dieet die basiese terapie waarby sekere middels gevoeg word (matige en ernstige diabetes).
Die pasiënt se jarelange gewoonte om te ooreet, ondersteun deur familie, nasionale tradisies, swak verdraagsaamheid van voedselbeperkings as gevolg van ernstige hiperinsulinisme, en ten slotte, onvoldoende begrip van die behoefte om gewig te verloor as 'n belangrike behandelingstoestand - word dit dikwels 'n belangrike hindernis vir die volledige en effektiewe behandeling van NIDDM, gekombineer met vetsug.
Dus is die behandeling van NIDDM by vetsugtig primêr 'n behandeling vir vetsug.
Die groot fout is die aanstelling van sulke pasiënte insulien, waarvan die dosis weens insulienweerstandigheid geleidelik verhoog moet word tot 60-80 eenhede of meer. 'N Besondere bose kringloop word geskep: met insulienterapie neem die pasiënt se aptyt nog meer toe, eksogene insulien verhoog lipogenese, die pasiënt bly vet groei, insulienweerstand neem toe, en die dosis insulien moet nog verhoog word om hiperglukemie te verminder, ens.
Die basiese beginsel van dieetterapie vir diabetes, gekombineer met vetsug, is die verminderde energiewaarde van die dieet met die beperking van koolhidrate, vette, maar 'n voldoende inhoud proteïene en vitamiene. Die beperking van die energiewaarde van voedsel hang af van die erns van vetsug, die erns van diabetes, die ouderdom van die pasiënt, die teenwoordigheid van gepaardgaande siektes en komplikasies van diabetes, ens. Baie diëte word voorgestel met 'n beperking van die energiewaarde tot 800-1.200 kcal / dag. Die ervaring toon egter dat sulke ernstige beperkings deur pasiënte as gevolg van gesondheidsprobleme swak verdra word, 'n skerp afname
vitaliteit en prestasie. Skaars pasiënte is lank in staat om so 'n dieet te weerstaan.
Ek moet sê dat pasiënte met diabetes mellitus om verskillende redes nie 'n dieet volg nie. Dus, volgens die National Health Committee of the United States, het slegs die helfte van mense met diabetes voeding wat aan hul terapeutiese vereistes voldoen. Nog erger is die geval met dieetterapie met vetsug. Volgens F. Felig (1985) behou slegs ongeveer 20% van vetsugtige pasiënte in die verlede hul verminderde liggaamsgewig jare lank.
Klaarblyklik is so 'n beduidende beperking van die energiewaarde van die voedsel van 'n vetsugtige suikersiekte, hoewel baie wenslik, prakties nie baie realisties nie. Dit is raadsaam om die pasiënt nie op vinnige en beduidende gewigsverlies te konsentreer nie, maar op 'n geleidelike, maar radikale herstrukturering van sy lewenstyl, alledaagse gewoontes vir die suksesvolle behandeling van 'n siekte as ernstig en bedreigend met baie komplikasies, soos diabetes.
Die sielkundige aspekte van die behandeling van vetsug is miskien die belangrikste en ingewikkeldste. Die sukses van terapie word bepaal deur hoe aktief die pasiënt met die dokter saamwerk. Die gewoonte om van die tafel af op te staan met 'n gevoel van effense honger en die drang na heerlike kos te onderdruk, is baie moeilik vir pasiënte.
By die berekening van 'n dieet met 'n verminderde energiewaarde, wat 'n negatiewe energiebalans verseker, dit wil sê 'n konstante oormaat energieverbruik bo energie-inname uit voedsel, kan 'n mens aanvanklik voortgaan met die energiebehoefte om die belangrikste metabolisme te handhaaf - 20-25 kcal / (kg-dag) vermenigvuldig met die ideaal liggaamsgewig in kilogram. Dit beteken dat die dieet van 'n pasiënt met 'n hoogte van 160-180 cm 1200-2000 kcal / dag moet bevat. Die samestelling van die dieet teen 1500 kcal / dag vir pasiënte met NIDDM in kombinasie met vetsug, sien die bylae. In hierdie geval moet die pasiënt nie meer as 0,5-1 kg per week verloor nie. Met so 'n dieet kan pasiënte wat die eendag selfs groter beperkings op voedsel kan verduur sonder om die volgende dag te ooreet, vasdae oor naweke aanbeveel (verkieslik op Saterdae): maaskaas (0,5 kg maaskaas met 'n lae vet), vrugte (1-1,5 kg appels of lemoene), groente (1,5 kg kool, radyse, komkommers, tamaties), vleis en groente (300 g gekookte vleis, 200-300 g vars groente), kefir-curd (250 g lae-vet maaskaas en 1 bottel kefir) en m. p.
Modieuse ongebalanseerde lae-energie-opsies
Soja-diëte (lae koolhidraat, lae vet, verryk met lere, hoë proteïen, ens.) Het geen voordele bo 'n gebalanseerde nie. Boonop is ongebalanseerde dieetregime ongewens by diabetes as gevolg van hul ketogene effekte. Nie aangedui vir vetsugtige diabetes en verhongering nie.
Die dieet van 'n pasiënt met NIDDM gekombineer met vetsug behoort 1 g / (kg • dag) proteïen te bevat, wat 16-20% van sy energiewaarde lewer. Dikwels is die aanbevole toename in die hoeveelheid proteïene tot 1,5-2 g / kg, gebaseer op die spesifieke dinamiese werking, onprakties. Onlangs is aangetoon dat “proteïne-besparende gemodifiseerde hongersnood” gepaard gaan met 'n toename in cholesterolemie, urikemie, die frekwensie van cholelithiasis en selfs 'n toename in die voorkoms van skielike dood. Die res van die energiewaarde van die dieet moet gedek word met 50% koolhidrate en 30% vette (hoofsaaklik nie veel nie).
Dieetbehandeling van NIDDM moet gekombineer word met fisieke aktiwiteit. Hul intensiteit hang af van die ouderdom van die pasiënt, oortollige liggaamsgewig, komplikasies en gepaardgaande siektes. Ons kan terapeutiese oefeninge aanbeveel, stap, en in die afwesigheid van kontraindikasies van die kardiovaskulêre stelsel, niere, gesigorgel - swem, hardloop, ski, tuinmaak en tuinmaak, sport.
Die pasiënt moet bewus wees van energieverbruik by verskillende huishoudelike en sportaktiwiteite (sien die bylae).
Behandeling met orale hipoglisemiese middels
Die bekendstelling in die kliniese praktyk van suikerverlagende orale middels in die 50's van die XX eeu was 'n belangrike bydrae tot die behandeling van diabetes mellitus. Orale antidiabetiese middels by pasiënte met NIDDM, as die indikasies vir die voorskrif daarvan korrek bepaal word, het ongetwyfeld 'n aantal voordele bo insulien.
Eerstens, met normo- en hiperinsulinemie, is die gebruik daarvan patogeneties meer geregverdig en geregverdig as insulienvervangingsterapie. Tweedens is die inname van ekapcstv soveel geriefliker as konstante inspuitings dat elke pasiënt wat voorgeskryf is met insulien spesifiek moet verduidelik waarom hy nie
'Behandel met pille.' Derdens veroorsaak mondelinge middels hipoglisemiese toestande as gevolg van 'n ligter en geleidelike effek op die vlak van sdhara, baie minder gereeld as insulien. Vierdens, die neem van orale medikasie minder gereeld (in vergelyking met insulienterapie) gaan gepaard met allergiese reaksies en gee nie sulke onaangename komplikasies soos lipodystrofie nie.
Twee groepe orale hipoglisemiese middels met verskillende chemiese strukture word gebruik: sulfonamiede en biguaniede.
S u l f a n il a m id s
Sulfanilamied hipoglisemiese middels is sulfonielureumderivate. Die uitsondering is glikodiasien, wat 'n afgeleide van sulfapyrimidine is, wat nie in ons land gebruik word nie. Volgens verskillende skrywers word dit van 20 tot 40% van alle pasiënte met diabetes geneem. Daar kan met vertroue gesê word dat ten minste elke derde pasiënt met diabetes in die tagtigerjare met sulfonylureum medisyne behandel word.
Die idee om sulfanilamiedmedisyne vir die behandeling van diabetes te gebruik, is gebore uit private waarnemings van die ligte hipoglisemiese effek van sulfanilamiede wat gebruik word om bakteriële infeksies te behandel. Vervolgens het die pogings van 'n aantal navorsers, hoofsaaklik die Franse wetenskaplike Laubauers, sulfonielureumpreparate geskep met 'n duidelike suikerverlagende effek, maar met min of geen antimikrobiese effek nie. In 1955 het die wydverspreide en wydverspreide gebruik van sulfonielureumderivate in die kliniese praktyk begin.
Al 30 jaar se kliniese gebruik van antidiabetiese sulfonamiedmedisyne is gelyktydig jare van intensiewe studie van hul werkingsmeganisme.Maar selfs vandag lyk dit baie ingewikkeld en nie ten volle verstaan nie.
In die meganismes van die hipogliketiese effek van sulfonielureumderivate kan pankreas- en ekstrapankreaskomponente onderskei word.
Die eerste navorsers het reeds vasgestel dat sulfonamiede in die eksperiment slegs 'n verminderde effek kan lewer as die dier 'n deel van die insulêre apparaat van die pankreas wat insulien afskei. In die afwesigheid van endogeen
insulien en in die eksperiment, en by 'n pasiënt met diabetes, is hulle ondoeltreffend. Dus ontstaan fundamentele idees oor die direkte effek van sulfanilamiede op die beta-selle van die eilande van Langerhans, wat die vrystelling van insulien stimuleer. Hierdie beta-sitotropiese effek van sulfonielureumderivate het talle en diverse bevestigings ontvang. Onmiddellik na toediening van die sulfanilamiedpreparaat aan die dier kan 'n duidelike afbraak van beta-selle gesien word deur elektronmikroskopie, wat dui op die vrystelling van insulien. Op dieselfde tyd neem die konsentrasie insulien in die bloed toe, en die suikervlak daal. Vervolgens word 'n toename in die grootte van die eilande, die ophoping van korrels in beta-selle en 'n toename in die inhoud van DNA en proteïene daarin waargeneem. Al kan ons in ag neem dat sulfonielureumderivate nie net beta-sitotropiese (pankreatotropiese) effekte het nie, maar ook beta-sitotrofiese (pankreatotrofe) effekte.
Daar is gevind dat sulfonamiede die vrystelling van insulien uit die pankreas stimuleer, nie net en nie soseer deur direk op beta-selle te werk nie, maar deur hul sensitiwiteit vir glukose te herstel. Die feit is dat by pasiënte met NIDDM, die sensitiwiteit van beta-selreseptore vir die stimulerende effek van glukose en ander natuurlike sekretogene aansienlik verminder. Daar word geglo dat die toename in die vrystelling van insulien in die eerste fase te wyte is aan die direkte werking van sulfonylurea op beta-selle. Die verbetering van die tweede fase van insulienafskeiding word geassosieer met 'n gemoduleerde, naby die normale, met behulp van die dwelmeffek van sulfonamied van hiperglikemie. Die kombinasie van die inname van die middel saam met voedsel lei tot 'n aansienlik groter toename in die konsentrasie van insulien in die bloed as om dit sonder voedsel te neem. Hierdie belangrike omstandigheid moet in die kliniek in ag geneem word, en sulfonielureumpreparate moet streng voorgeskryf word in verband met voedselinname.
Daar is gevind dat 'n toename in insulienafskeiding onder die werking van sulfonamiede slegs in die eerste stadiums van die gebruik daarvan waargeneem word. As die behandeling etlike maande of jare duur, keer die insulieninhoud in die bloed geleidelik terug na die vlak waarop dit was voor die behandeling of selfs meer daal. Terselfdertyd bly die bereikte kompensasie vir diabetes, dit wil sê die normalisering van glukemie, steeds. Hierdie een
Dit wil voorkom asof moderne navorsers die paradoksale feit soos volg verduidelik.
Die pankreatotropiese effek van sulfonamiede word gekombineer met 'n intense ekstrapankreas effek, wat volgens sommige verslae belangriker is. Soos bekend, word NIDDM gekenmerk deur 'n verminderde sensitiwiteit van perifere weefsel vir insulien. Dit is gebaseer op 'n afname in die konsentrasie van insulienreseptore op selmembrane, sowel as 'n afname in die affiniteit van reseptore vir die hormoon. Onder invloed van sulfonylureum neem die aantal reseptorplekke op die selmembraan toe, affiniteit vir die hormoon normaliseer, en dan, as gevolg van 'n afname in insulienweerstandigheid en die behoefte aan oormatige afskeiding van insulien deur die pankreas, keer insulinemie terug na die aanvanklike vlak Balabolkin M. I. et al, 1983 Die normalisering van interaksie met insulienreseptore is dus een van die belangrikste skakels van die buite-pankreas werking van sulfonielureumderivate.Sommige navorsers sluit nie die moontlikheid uit dat 'n post-reseptor-effek van sulfonamiede, wat glukose-vervoer binne die sel Nowak et al., 1983 bevorder.
In die afgelope jaar is die aanname bespreek dat die belangrikste belang in die patogenese van NIDDM nie die insulienbinding aan die selmembraanreseptore benadeel nie, maar dat sommige onduidelikhede in die intrasellulêre implementering van die insulien sein Truglia et al., 1985 oorgedra word. Inligting oordrag van reseptor na effektor ensiemstelsels vir die vervoer en gebruik van glukose is baie kompleks en uiteenlopend. Hulle stel verskillende skadevergoeding voor, wat die heterogene effek van NIDDM verklaar. Sommige van hierdie letsels word deur sulfonylureumpreparate gekorrigeer, terwyl ander nie, en hiermee kan primêre sulfanilamiedweerstandigheid ten minste gedeeltelik verwant wees (sien hieronder).
Die meganismes van die versterkende effek van sulfonamiede op insulienwerking word nog bespreek. Daar word geglo dat dit bydra tot die inaktivering van proteolitiese ensieme (insluitend lewerinsulase) wat insulien vernietig, die binding van insulien aan teenliggaampies en plasmaproteïene rem of dit van hierdie verband vrylaat. Hierdie probleem is egter nog nie finaal opgelos nie.
Deur die opname van glukose deur die lewer en spierweefsel te verhoog, verhoog sulfonielureumderivate die sintese en ophoping van glikogeen. Op dieselfde tyd
maar die verhoogde inherente gluko-neogenese kenmerk van diabetes word verminder. Die antilipolitiese effek van sulfonamiede is baie belangrik, waardeur die inhoud van trigliseriede, vrye vetsure, cholesterol, ketoonliggame in die bloed verminder word. Sommige skrywers beskou dit as 'n manifestasie van insulienaktivering, terwyl ander die sulfonamiede direk aan die antilipolitiese effek toeskryf.
Onlangs is die effek van sulfonylureum op die afskeiding van spysverteringshormone sowel as pankreas glukagon intensief bestudeer. Direkte en oortuigende bewyse van die betrokkenheid van die hormonale stelsels van die gastro-entero-isolêre as by die insulien-tropiese effekte van sulfonamiede is nog nie verkry nie Poltorak V.V., Gladkikh A. I, 1985, maar sommige materiale is van belang. Daar is veral aangetoon dat die toediening van sulfonamiede die sekresie van somatostatien deur die pankreas verhoog. Wat die effek daarvan op die afskeiding van glukagon betref, is dit asof die langdurige toediening van sulfonylureum beide die basale en voedselstimuleerde vrystelling van glukagon in die bloed belemmer. Hierdie kwessies is egter nog ver van 'n finale oplossing.
Indikasies vir die gebruik van sulfonylureumpreparate. Soos volg uit moderne idees oor die meganismes van die hipoglykemiese werking van sulfanilamiede, moet die belangrikste aanduiding vir die gebruik daarvan beskou word as matige NIDDM, sowel as toestande wat grens aan ligte tot matige NIDDM, toe die dieet, wat voorheen vergoed het vir metaboliese versteurings, opgehou het om die stabiliteit van glukemie te normaliseer.
By sulke pasiënte kan 'n mens rekenskap gee van 'n goeie terapeutiese effek van sulfonylureum, wat voorsien word deur die beta-sitotropiese, beta-sitotrofe effek, sowel as 'n normaliserende effek op verswakte insulien-reseptor-interaksie. Gewoonlik is dit pasiënte ouer as 35-40 jaar, met normale of effense oorgewig, met 'n stabiele verloop van diabetes, sonder die neiging tot ketoasidose. Soms moet sulke pasiënte oorgedra word van insulienterapie na behandeling met orale middels. 'N Volledige vervanging van insulien met sulfanilamiede is moontlik as die daaglikse dosis insulien nie 40-50 eenhede oorskry nie. Die kans op sukses is hoe groter, hoe korter is die behandelingstydperk met insulien. Maar selfs met 'n voldoende langjarige insulien
terapie, kan u probeer om die pasiënt oor te dra om sulfonamiede te ontvang.As gevolg van hul inherente insulienweerstandigheid, is vetsugtige individue dikwels suksesvol met die vervanging van aansienlik hoër dosisse insulien. Selfs as 'n volledige vervanging van insulien nie moontlik is nie, bied kombinasieterapie die daaglikse behoefte daaraan (kyk p. 160).
Om hierdie redes word sulfonielureumderivate gebruik in kombinasie met insulien in die ernstige vorm van NIDDM, veral vir insulienweerstandigheid, as die daaglikse dosis insulien meer as 50-60 eenhede is. Dus, in die waarnemings van E. A. Vasyukova, A. M. Granovskaya-Tsvetkova (1975), het die kombinasie van glibenklamied met insulien by mense met ernstige diabetes dit moontlik gemaak om die daaglikse behoefte aan insulien van 102 tot 64 eenhede te verminder.
As monoterapie met sulfonamiede met matige diabetes onvoldoende is om die metaboliese afwykings ten volle te vergoed, word dit aanbeveel om biguaniede by die behandeling te voeg. In die afwesigheid van die effek van hierdie kombinasie van medisyne, word insulien daaraan geheg, en die behoefte daaraan is minder as met monoterapie met insulien.
behalwe van die aangeduide indikasies vir die gebruik van sulfonielureumpreparate, is daar nog steeds 'n kliniese situasie met vae aanduidings vir die aanstelling van sulfonamiede. Teenstrydigheid in die beoordeling van sommige bewyse kenmerkend van hul behandeling as huishoudelik, so buitelandse kundiges.
toespraak ons praat oor die aanstelling van sulfonamiede vir ligte NIDDM, sowel as vir latente (latente) diabetes, volgens die moderne klassifikasie, met 'n verswakte glukosetoleransie.
V. G. Baranov, L. Sh. Orkodashvili (1973) is van mening dat met diabetes wat deur een dieet gekompenseer word, selfs "met die gunstigste dieetbehandeling, is dit raadsaam om orale antidiabetiese middels te gebruik". Hierdie instelling is van toepassing op alle gevalle van verswakte glukosetoleransie, wanneer glukemie volgens die glukosetoleransietoets 1 mg bereik na 'n las van 200 mg% (11 mmol / L), en na 2 uur - 150 mg% (8,25 mmol / L) Baranov V. G., Gasparyan E. G., 1983. Die basis vir so 'n sienswyse is die idee van die trofiese effek van sulfonylureumderivate op die eilandapparaat van die pankreas, waardeur die sintese en uitskeiding verhoog word
insulien word gekombineer met beta-sel hiperplasie. In die geval van ligte suikersiekte en verswakte glukosetoleransie, word butamied aanbeveel teen 0,5 g 2 keer per dag vir 1-1 jaar. As die skending van glukosetoleransie volgens die glukosetoleransietoets daarna voortduur, word die behandeling met nog 1 jaar verleng. 'N Soortgelyke standpunt word ingeneem deur 'n aantal buitelandse outeurs wat voorbehoedende sulfanilamidoterapie aanbeveel vir persone met 'n verminderde glukosetoleransie, sowel as pasiënte met ligte diabetes, om verdere progressie van metaboliese afwykings te voorkom, en veral die ontwikkeling van diabetiese angiopatie Carlstrom et al., 1979, Ratzmann et al., 1983 .
Ander navorsers het onsekerheid uitgespreek oor die wenslikheid van die profilaktiese gebruik van sulfonamiede. In 'n aantal werke oor hierdie kwessie is geen voordele van sulfanilamidoterapie bo dieetterapie gevind in die voorkoming van die progressie van latente diabetes na eksplisiete diabetes nie, sowel as by die verbetering van glukosetoleransie Paroz et al., 1978, Magyar, 1978. A. S. Efimov et al. (1983) spreek die vrees uit dat te vroeg, in wese te vroeg, toediening van sulfonylureumderivate tot oormatige stimulasie en uitputting van beta-selle kan lei deur oormatige stimulasie. Ons glo dat die gebruik van sulfonylureum in suikersiekte wat vergoed word deur dieet en 'n verswakte glukosetoleransie onprakties is.
Kontra. Sulfonylurea-medisyne is absoluut teenaangedui in die geval van ketoasidose, ketoasidemiese precoma en koma, asook in hiperosmolêre en melksuur koma.Hulle is ewe kategorieë teenaangedui tydens swangerskap van enige duur en gedurende die hele periode van laktasie. Ongeag die perfekte kompensasie van diabetes met sulfonamiede, met die aanvang van swangerskap, moet die pasiënt oorgeplaas word na insulienterapie. Ander indikasies vir die tydelike toediening van insulien (soms met die kansellasie van sulfonamiede, soms teen die agtergrond van hul inname) is die behoefte aan abdominale chirurgie, akute infeksie, ernstige verergering van 'n chroniese infeksie (chroniese piëlonefritis, chroniese brongitis, ens.). Dit word nie aanbeveel om sulfonylureum medisyne te gebruik in sitopeniese toestande (leukopenie, trombositopenie) van enige genese nie.
Die volgende groep kontraindikasies is ernstige parenchieme skade aan die lewer en niere (akute en chroniese aktiewe hepatitis, sirrose van die lewer, alle niersiektes met 'n aansienlike afname in glomerulêre filtrasie en veral die stikstofuitskeidingsfunksie). Sommige skrywers beveel aan dat veral pasiënte met maagswere in die maag en duodenum met sulfonamiede behandel word. Balabolkin M.I., Gavri-lyuk L.I., 1983. Sulfonylureumpreparate word tans prakties nie vir IDDM gebruik nie.
Spesifiek moet vermeld word in watter mate diabetiese vaskulêre letsels die sulfonamiedterapie beïnvloed. 'N Absolute kontraindikasie vir die voorskrif daarvan is diabetiese gangreen van die ledemaat, asook ernstige nefroangiopatie met nefrotiese sindroom of 'n verswakte stikstofuitskeidingsfunksie. Met angiopatie van 'n ander ligging en verskillende erns, is die maksimum moontlike vergoeding vir diabetes die belangrikste. Die nodige dosisregime word gekies volgens die algemene reëls.
Newe-effekte en komplikasies behandeling met hipoglisemiese sulfonamiede kom gewoonlik nie meer voor as in 3-5% van die gevalle nie. Volgens Haupt, Schoffling (1977), kom hulle voor met die gebruik van karbamied in 5,4%, chloorpropamied in 4,1%, glibenklamied in 1,2% van die gevalle. Volgens ander bronne het chlorpropamied die meeste newe-effekte.
Newe-effekte wat deur sulfonielureumpreparate veroorsaak word, is meestal nie spesifiek nie - dispepsie of velallergie. Dyspeptiese simptome (naarheid, epigastriese pyn, soms braking, diarree) verdwyn gewoonlik as u die daaglikse dosis in verskillende dosisse versprei en die medisyne na etes neem. Allergiese reaksies is meestal beperk tot 'n uitslag van urtikaria, soms net jeuk. In hul verligting het antihistamiene hulself goed bewys. Gewoonlik, na 'n kort kursus van desensitiserende terapie, is dit moontlik om voort te gaan met dieselfde sulfonylureumpreparaat, maar soms is dit nodig om dit met 'n ander te vervang. Baie selde kry allergiese verskynsels die karakter van ernstige wydverspreide dermatitis (soms eksfoliërend - Lyellsindroom) of word dit duidelik analakties met swelling en hiperemie van die vel, verlaagde bloeddruk, kortasem, ens.
in die geval van allergene medisyne moet onmiddellik gestaak word, weier om sulfonamiede te gebruik, moet glukokortikoïede aan die pasiënt voorgeskryf word.
Die giftige effek van sulfonielureumderivate op beenmurg met die ontwikkeling van leukopenie, trombositopenie en selfs agranulositose word beskryf. Hierdie komplikasies is uiters skaars, maar vanweë hul uiterste gevaar, moet hulle altyd onthou word. Dit word aanbeveel om sulfanilamiedbehandeling periodiek te monitor met 'n kliniese bloedtoets met bloedplaatjies.
Aangesien die behandeling met chlorpropamied af en toe gekompliseer word deur cholestatiese geelsug, is dit raadsaam om een keer per maand urine vir urobilien te ondersoek en bilirubien en die werking van alkaliese fosfatase in die bloed periodiek te ondersoek.As sulfonamiede aan 'n pasiënt met 'n ligte chroniese lewersiekte (chroniese aanhoudende hepatitis, hepatostatose) voorgeskryf word, is dit raadsaam om die afwesigheid van hul toksiese effek op hepatosiete te verifieer deur die aktiwiteit van serumaminotransferases te bepaal.
As u suikerverlagende sulfonamiedmedisyne neem, veral chlorpropamied en glibenklamied, is die ontwikkeling van hipoglisemiese toestande moontlik. Hulle word as liggewig beskou. Daar moet egter in gedagte gehou word dat pasiënte wat sulfonamiede neem gewoonlik ouer as 40-50 jaar is, en baie van hulle ly aan hart- en breinsiekte. Sommige skrywers Balabolkin M.I., Gavrilyuk L.I., 1983, Petrides P. et al., 1980 beklemtoon tereg die uiterste gevaar van hipoglisemie wat deur sulfonylurea-middels veroorsaak word by bejaardes. In waarnemings het Asplund et al. (1983) was die gemiddelde ouderdom van 57 pasiënte by wie hipoglisemie-aanvalle plaasgevind het tydens die neem van glibenklamied 75 jaar, waarvan 20% 85 jaar of ouer was. Die hipoglykemiese toestand begin in sulke gevalle geleidelik, sonder gewelddadige vegetatiewe simptome, en gaan soms voort met duidelike fokale neurologiese tekens, wat 'n skerp skending van die serebrale sirkulasie vorm. Volgens ons waarnemings is sulke hipoglisemie veral kenmerkend vir pasiënte met die sogenaamde lacunar-breinsiekte. Onder die invloed van hipoglukemie lyk dit asof hulle ou fokusse van breinskade laat herleef en die indruk skep van 'n herhaalde beroerte van dieselfde lokalisering as die vorige. Daar moet ook in gedagte gehou word dat dit te danke is aan die lang duur van die aksie
chlorpropamied hipoglukemie, sodra dit voorkom, kan dieselfde dag herhaal word.
Die voorkoms van hipoglukemie dui in die reël op 'n oordosis van die geneesmiddel en vereis 'n dosisvermindering of 'n hersiening van die dieetregime met die oordrag van koolhidraatbevattende produkte na die tyd van die dag wanneer 'n buitensporige afname in bloedsuiker opgemerk word. Daarbenewens moet u sorg dat die pasiënt nie alkohol inneem nie, asook dat sommige medisyne die suikerverlagende effek van sulfonamiede versterk. Dit is asetielsalisielzuur, pyra-zolonderivate, orale antikoagulantia, tuberkulostatiese middels (LASK, ethionamide), tetrasiklien, siklofosfamied, langwerkende antimikrobiese sulfanilamiede (sulfadimethoxin, ens.), Wat meeding met plasmasulfonielureumderivate om proteïenbinding.
Soms is die oorsaak van hipoglukemie die ophoping van sulfanilamiedmedisyne as gevolg van verswakte nierfunksie. Byna 100% karbutamied, 90% glipizied, 80-90% chlorpropamied, 80-85 U tolbutamied, 65% gliklasied en ongeveer 50% glibenklamied word in die uriene uitgeskei. In die kliniese praktyk word die verminderde nierfunksie gewoonlik beoordeel deur die behoud van stikstofagtige slak (oorblywende stikstof) of kreatinien. Intussen oorskry die vlak van kreatinien in die bloed die normale waardes slegs as glomerulêre filtrasie daal tot 25-30 ml / min, en hoogstens 30% van die totale aantal glomeruli-funksies. Opsomming van sekere stowwe kom soms voor voordat laboratoriumtekens van die behoud van stikstofagtige slak voorkom. 'N Normale bloedkreatinienvlak waarborg nie 'n volkome veilige renale klaring van sulfonielureumpreparate nie.
Die ontwikkeling van sulfonamiedweerstandigheid is, afhanklik van die komplikasies van terapie, ook. Daar is primêre en sekondêre sulfonamiedweerstand. Primêre ongevoeligheid vir sulfonamiede word tydens die eerste poging om dit met 'n pasiënt te behandel in ongeveer elke vyfde geval waargeneem. Die rede daarvan bly onduidelik. Daar is 'n aanname dat dit geassosieer word met die afwesigheid of skending van die ontvangs van sulfonyl-m-h afgeleides: skuld.
Sekondêre sulfonamiedweerstandigheid ontwikkel geleidelik na 'n sekere periode van suksesvolle gebruik. Volgens A.S. Efimova (1984), 40-50% van die pasiënte, 6-10 jaar oud, is effektief met sulfo-medisyne behandel
nilurea word weens die verlies aan sensitiwiteit daarvoor oorgedra na insulienterapie. Soms ontwikkel sekondêre sulfonamiedweerstand binne enkele maande na die aanvang van die middel, maar meer gereeld na 3-6 jaar. Soms word pasiënte egter effektief behandel met sulfonielureum van 15-18 jaar.
In die literatuur is die vraag al lank bespreek: is die uitputting van beta-selle van die eilandapparaat as gevolg van hul langdurige stimulasie nie die oorsaak van sekondêre weerstand teen sulfonamiede nie? Sommige navorsers is van mening dat so 'n 'ware weerstand teen laat sulfanilamide' moontlik is en slegs by 4% van die pasiënte Mehnert H., 1980 voorkom. V. V. Poltorak, A. I. Gladkikh, na 'n deeglike ontleding van die literatuur van die saak, het hulle tot die gevolgtrekking gekom dat oortuigende getuienis uitputtend is die effek van sulfonylureum op die beta-selapparaat bestaan nie.
Die bestudering van spesifieke gevalle van weerstandigheid teen sulfonamied onthul telkens 'n aantal beduidende gebreke in die organisasie van die behandeling (verkeerde bepaling van aanduidings, onvoldoende keuse van die middel of die dosis daarvan, inbreuk op die dieet, onreëlmatighede tydens die gebruik van die middel, ens.). Pasiënte in die nabye geskiedenis het psigiese beserings, aansteeklike siektes wat bydra tot die mislukking van diabetesvergoeding. Dit is ook opmerklik dat dit dikwels doeltreffend is met die ontwikkeling van die weerstand teen die middel, die verhoging van die dosis of die vervanging daarvan met 'n ander, kragtiger een. Sommige navorsers meen dat sekondêre ongevoeligheid vir sulfonylureum medisyne beskou moet word as gevolg van die progressie van suikersiekte as gevolg van die swak vergoeding daarvan (V. Baranov, 1977. Om die ontwikkeling van sulfonamiedweerstandigheid te voorkom of ten minste te vertraag, moet 'n aantal reëls gevolg word, wat hieronder bespreek sal word) (sien p. 149).
In 1970-1971 verslae van die US-groep van diabetes van 12 Amerikaanse kolleges oor nog 'n komplikasie van sulfanyl amidoterapie. Diabetoloë uit verskillende lande word steeds bespreek en daarop kommentaar gelewer. In die werk van Amerikaanse navorsers is aangetoon dat pasiënte wat met tolbutamied behandel is, meer gereeld aan hartkwale gesterf het as mense wat insulien of placebo in kombinasie met 'n dieet as antidiabetiese behandeling ontvang het. Die skrywers het kategorieë tot die gevolgtrekking gekom dat sulfonielureumpreparate toeneem
sterftes van pasiënte met diabetes weens skade aan die kardiovaskulêre stelsel.
'N Nadere ondersoek van hierdie materiale het in die studie aan die lig gebring dat die metodologiese gebreke so beduidend was dat die meeste endokrinoloë die resultate en gevolgtrekkings wantrou het. In die eerste plek is dit onteenseglik dat alle pasiënte dieselfde dosis tolbutamied gegee word - 1,5 g. Tolbutamied is gebruik om pasiënte met diabetes van verskillende erns te behandel, met 'n grenslyn en selfs normale glukosetoleransie-toetsparameters. Die skrywers het nie normalisering van koolhidraat- en lipiedmetabolisme bereik nie, en dit is die belangrikste toestand waaronder antidiabetiese behandeling suksesvol kan wees en 'n gunstige uitwerking op die evolusie van diabetiese angiopatie kan hê. Die effek van verskillende terapeutiese regimes op die toestand van die kardiovaskulêre stelsel kan slegs vergelyk word wanneer elkeen van hulle elke betroubare en stabiele vergoeding vir diabetes bied. In die vorm van die vergelykende groepe pasiënte, ignoreer die skrywers verskille in die geneigdheid tot IHD by mans en vroue, en neem nie die teenwoordigheid van risikofaktore in ag, insulien in dieselfde dosis voorgeskryf, ens.
In die werke van huishoudelike outeurs is aangetoon dat die afwesigheid van suikersiektevergoeding nie noodsaaklik is vir die vordering van vaskulêre patologie nie, ongeag die suikerverlagende terapie wat die pasiënt ontvang.As kompensasie vir metaboliese afwykings voorsien word, kan verskille in die frekwensie van diabetiese angiopatie met sulfanilamiedterapie en insulienbehandeling nie opgespoor word nie. Daar is geen rede om te praat oor die vordering van koronêre hartsiektes as 'n komplikasie van sulfanilamidoterapie by diabetes mellitus nie.
Van die tans gebruikte suikerverlagende medisyne in die sulfonylurea-reeks word I- en II-generasies onderskei. Sulfanilamiede van die eerste generasie is sedert 1955 begin gebruik; hul effektiewe dosisse word in decigrams bereken. Dit is tolbutamied, karbamied, chlorpropamied. Die voorbereidings van generasie P is later gesintetiseer; dit word sedert 1966 gebruik. Dit is meer effektief en minder giftig. Glibenclamide, glurenorm, predian word voorgeskryf in dosisse van etlike milligram of tientalle milligram (Tabel 9).
Butamide - 1 ”1- (para-Methylbenzenesulfonyl) -M'-n-butylurea is 'n middel wat die minste hipo-glukemiese aktiwiteit het, maar ook die laagste toksisiteit onder sulfonamiede-generasie het. ten volle
Tabel 9 Farmakoterapeutiese eienskappe van die mees gebruikte sulfa-medisyne met die aanvang van die werking na 1/2 tot 1 uur
Maksimum aksie, h
Duur van aksie, h
Maksimum daaglikse dosis
Voorwaardes vir die volledige manifestasie van die effek
Onderhoudsdosis, g
Butamide, diabetod, tot
lipol, orabet, orinaza,
Oberben, Rastinon, dik-
isoral, inventaris, isoraal,
gekrabbel, geskree, talenton
sonder antibakteriese werking. As gevolg van die vinnige opname daarvan, begin dit 'n hipoglisemiese effek uitoefen 1 uur na toediening, word die grootste effek waargeneem tussen die 5de en 7de uur, by sommige pasiënte - tussen die vierde en agtste uur. Tydsduur - hoogstens 12 uur. Dit word in die USSR geproduseer in tablette van 0,5 en 0,25 g (in 'n verpakking van 50 tablette).
Daar is twee skemas vir die gebruik van butamide V. G. Baranov (1977) beveel aan dat dit 2 keer per dag 1 uur voor etes met 'n interval van 10-12 uur (soggens en saans) aangestel word. Die aanvanklike enkel dosis is standaard - 1 g (daagliks 2 g). Die verhoging van die dosis verhoog nie die effek van die geneesmiddel nie, maar verhoog die risiko van newe-effekte. Gewoonlik word die effek waargeneem deur die vermindering van glukemie en glukosurie reeds in die eerste week van die behandeling, maar dit is moontlik om eers na 2-3 weke die suikerverlagende effek te evalueer. Met dien verstande dat normoglykemie en aglukosurie na hierdie periode bereik word, word die aand dosis verminder tot 0,5 g, en na nog 2-3 weke word die dosis gehalveer en dit word oggend. Indien nodig (die voorkoms van hipoglukemiese toestande), kan die onderhoudsdosis selfs laer wees (0,5 g in die oggend en 0,25 g in die aand of 0,25 g 2 keer per dag).
Die meeste diabetoloë beskou dit as rasioneel om met die behandeling van butamide met 0,5 g 2-3 keer per dag te begin onmiddellik na die eet. As hierdie dosis onvoldoende is, kan dit binne 'n paar dae verhoog word, wat dit tot 2,0-2,5 g / dag en selfs tot 3 g / dag opbring. Na 10-14 dae word die dosis geleidelik verminder.Die onderhoudsdosis kan wissel van 0,25 g tot 1 g, soms tot 1,5 g.
Wanneer 'n pasiënt met NIDDM oorgedra word van insulienterapie na sulfanilamiedterapie, word aanvaar dat 'n volledige vervanging met insulienbutamied uitvoerbaar is as die dosis by individue met 'n liggaamsgewig naby die ideaal nie meer as 20-30 STEKE is nie. Ongeveer 0,5-1 is nodig om 10 STEKE insulien te vervang. g butamied. Dit is beter om die middel geleidelik te verander. Butamied word voorgeskryf teen die agtergrond van die vorige dosis insulien, en die dosis insulien word slegs met 6-10 IE / dag verminder, net om seker te maak dat dit effektief is.
Cyclamide - N- (na / ”a-methylbenzenesulfonyl) - N1-cyclohexylurea. Die farmakodinamiese en farmakokinetiese eienskappe is baie naby aan butamied, maar dit is ietwat meer aktief. Dit word gebruik in dosisse van hoogstens 1,5 g / dag. Die behandelingsregime is dieselfde as vir butamied. Dit word in die USSR geproduseer in tablette van 0,25 g, in 'n verpakking van 20 tablette.
Chococlamlamide - 1 ' l/ g— u na toediening, hoogstens 2-4 uur. Die tydsduur van die werking is gemiddeld ongeveer 24 uur, soms langer (waarmee die moontlikheid van kumulasie en ontwikkeling van hipoglisemiese toestande geassosieer word), soms minder (hiperglikemie kom in die nag en die oggend van die volgende dag voor).
Die middel word 1 keer per dag voor die ontbyt minder gereeld gebruik
na ontbyt. Die aanvanklike dosis van 0,25 of 0,5 g, afhangende van die glukemievlak.Vir 'n kort tydjie kan die dosis verhoog word tot 0,75 g, maar dan word dit in 2 dosisse verdeel - tydens ontbyt en middagete. Die maksimum effek word soms 2-3 weke na die aanvang van die behandeling aangetref, en die dosis word verlaag tot een onderhoudsdosis (van 0,125 g tot 0,5 g).
As die eliminasie van chlorpropamied uit die liggaam versnel word, dit wil sê, as die suikerverlagende effek op die einde van die dag merkbaar verswak, dan word die oggendinname van die middel gekombineer met die aandinname van butamide of bucarban. Met 'n hoë sensitiwiteit vir chlorpropamied, kan die kompenserende dosis nie meer as 0,25 g wees nie, maar probeer om minder aktiewe medisyne van die eerste generasie in te neem. Oor die algemeen word chorporpamied die beste gebruik vir primêre of sekondêre weerstand teen butamied, siklamied en bukarban.
Chlorpropamide, soos die voormelde middels, kan in kombinasie met insulienpreparate en biguaniede gebruik word. As insulienterapie met chlorpropamied vervang word, word aanvaar dat ongeveer 0,25 g chlorpropamied gelykstaande is aan 20 eenhede insulien.
Chlorpropamide is beskikbaar in die USSR in tablette van 0,25 g, in 'n verpakking van 20 tablette.
Maninyl - 1 ^ -SH2- (5-Chloor-2-methoxybenzamido) etielfenielsulfonyl> -M'-siklohexylurea. Die middel is II-generasie. Een van die indikasies vir die gebruik daarvan is primêre en sekondêre weerstand teen medisyne van die 1ste generasie.
Dit begin 1 uur na toediening werk, die maksimum effek is tussen die vierde en agtste uur. Daar word geglo dat mannilol 'n daaglikse werkende middel is; die duur van die suikerverlagende effek daarvan is blykbaar effens minder as -18-20 uur, en volgens die idees van individuele outeurs is dit nie langer as 12 uur nie.
Maninil word soggens, onmiddellik na ontbyt, geneem en begin met 1/2 tot 1 tablet per dag. Met onvoldoende effek, word die dosis verhoog deur 1 elke 5-7 dae by te voeg/2 tablette. Die maksimum dosis is 3 tablette (15 mg / dag). Die daaglikse dosis, as dit nie hoër as 10 mg is nie, kan geneem word in 1 of 2 dosisse (soggens en saans). As dit 15 mg is, word dit altyd fraksioneel geneem (tydens ontbyt en aandete of middagete).
As monoterapie met mannil geen kompensasie bied nie, word dit soms gekombineer met biguanides of insulienpreparate:
Maninil word in DDR geproduseer in tablette van 0,005 g, in 'n verpakking van 120 tablette.
Prediaan - 1-metiel-4-fenielsulfoniel (3) perhidropentaan (c) pirrolyl-21-ureum. 'N Geneesmiddel het onlangs kliniese praktyk aangegaan. Kombineer die suikerverlagende effek van die sulfonylureumderivaat van die II-generasie met 'n aktiewe effek op hemostase. Prediaan verminder die vermoë van plaatjies om saam te voeg, en verminder dus die aktiwiteit van bloedplaatjiehemostase en die erns van chroniese intravaskulêre mikrohemo-stolling. Laasgenoemde heg groot waarde aan beide die afwyking van mikrosirkulasie by diabetes en die ontstaan van diabetiese angiopatie. Daarbenewens is daar bewyse dat prediaan fibrinolise aktiveer. Daar word geglo dat die geneesmiddel self die hipoglisemiese effek uitoefen, en dat die vasoprotektiewe effek geassosieer word met een van die metaboliete.
Predian begin 1 uur na toediening optree, die maksimum effek word waargeneem tussen die vierde en agtste uur, die werking duur effens minder as 20 uur.Die angio-beskermende effek verskyn na 3 maande behandeling en nog meer duidelik na 6-12 maande.
Behandeling met prediaan begin met die inname van U2-tablette tydens ontbyt. Die dosis word geleidelik verhoog tot 2-3, maksimum 4 tablette. Die daaglikse dosis word in 2 verdeel, minder gereeld in 3 dosisse (byvoorbeeld 2 tablette tydens ontbyt, 1 tablet tydens aandete).
'N Verdere toename in dosis verhoog nie die suikerverlagende effek nie.
Aangesien die vermoë van prediana om gelyktydig 'n hipoglisemiese en angiobeskermende effek te hê, uniek is, is die plek daarvan in die behandeling van diabetes onder ander sulfonielureumderivate steeds nie duidelik gedefinieër nie.
Die middel is beskikbaar in die SFRY (genaamd dia-mikron in Frankryk) in 80 mg tablette, 60 tablette per verpakking.
Glurenorm - 1-siklohexyl-3-para-2- (3,4-dihydro-7-methoxy-4,4-dimethyl-1,3-dioxo-2 (1H) -isokinolyl) etiel! feniel sulfonyl ureum. Generasie II sulfonylurea-middel, wat verskil van ander sulfanilamiedpreparate deurdat slegs 5% van sy metaboliete deur die niere uit die liggaam geskei word. Die meeste van hulle (95%) word deur die lewer in gal geskei en deur die ingewande uitgeskakel, waardeur glurenorm die geneesmiddel van keuse is.
met 'n diabetiese letsel of gepaardgaande niersiekte.
Die suikerverlagende effek begin binne 1 uur, bereik maksimum binne 2-3 uur na inname van die middel en duur ongeveer 10 uur. Dit word aanbeveel dat u 1-3 keer per dag glurenorm neem aan die begin van 'n maaltyd. Begin soggens met 1/2 tablet, indien nodig, verhoog die dosis geleidelik, voeg 1/2 tablet by. Die gewone daaglikse dosis is 11 / 2-2 tablette en moet nie meer as 90 mt wees nie.
Korttermyn toediening van 4 tablette glurenorm word toegelaat.
Beskikbaar in die SFRY in 30 mg tablette, in 'n verpakking van 30 tablette.
Minidiab is N-4-2- (5-MeTHunnipa3iffl-2-Kap6oKCHaMnao) etielbensensulfonyl-g4'-siklohexylurea. Die middel is II-generasie, vinnig en volledig in die ingewande geabsorbeer. Aanvang van die suikerverlagende effek in 1/2 - 1 h na toediening, maksimum werking - na 4-8 uur, duur van die aksie - 24 uur
Sommige skrywers beveel aan dat die behandeling met minidiab met 1/2 tablet soggens begin word, gevolg deur 'n geleidelike toename in dosis. Ander skryf 'n aanvanklike dosis voor, afhangend van die aanvanklike glukemie (2,5-10 mg / dag). Die maksimum daaglikse dosis van tot 4 tablette, ondersteunend - 2,5-15 mg. Die effek van die middel manifesteer binne 2 weke. Volgens die hipoglisemiese effek is minidiab vergelykbaar met glibenklamied.
Dit word in Italië geproduseer in tablette van 0,005 g, in 'n verpakking van 50 tablette.
Gevalle van diabetes, wat hoofsaaklik weerstandig is teen suikerverlagende sulfamylamiede, sowel as die moontlikheid om sekondêre ongevoeligheid daarvoor te ontwikkel, dui daarop dat langdurige en effektiewe behandeling met sulfonylureas is slegs moontlik onder die volgende voorwaardes.
1. Sulfanilamide-terapie kan slegs gebruik word met die streng aantekening van indikasies en kontraindikasies daarvoor. Dit verwys nie net na die verifiëring van die tipe diabetes en die beoordeling van die kliniese verloop daarvan nie, maar ook na 'n deeglike studie van gepaardgaande siektes, die funksionele toestand van die niere en lewer, ens.
2. Voorskryf sulfanilamiede so gou as moontlik aan die pasiënt, sodra die dokter oortuig is van die gebrek aan effektiwiteit van dieetterapie. Bestaande nie-
dieetkorrigeer hiperglikemie verminder die kanse op sukses van sulfonamiedterapie.
3. Pasiënte met diabetes mellitus glo soms dat sulfanilamiedterapie die behoefte om 'n dieet streng te volg, uit die weg ruim, en dink dat die negatiewe effek van dieetfoute op koolhidraatmetabolisme maklik met 'n ekstra Uy-1-medisyne-tablet verwyder kan word. Dit is heeltemal onwaar: met 'n chaotiese dieet kan kompensasie vir suikersiekte deur sulfonielureum afgeleides nie stabiel en konstant wees nie.
4. Die maksimum suikerverlagende effek van sulfanilamiede kan vertraag word, daarom moet die finale besluit oor die sensitiwiteit of weerstand van die pasiënt vir 'n spesifieke geneesmiddel geneem word nie later nie as twee weke na die aanvang van die toediening. Weiering om op 'n vroeëre datum met die behandeling voort te gaan, gebaseer op 'n voortydige gevolgtrekking oor die ondoeltreffendheid daarvan (wat dikwels in die praktyk voorkom), is irrasioneel.
5. Alle pasiënte moet volle vergoeding vir suikersiekte kry. In geen geval mag iemand tevrede wees met die subkompensasie van metaboliese versteurings nie, soos dikwels in buitepasiënte gedoen word. As monoterapie met sulfonielureum geen volledige kompensasie bied nie, moet ander met 'n meer intense hipoglisemiese effek onmiddellik getoets word.
Die gebrek aan effek van hierdie middels is 'n aanduiding van die oorgang na gekombineerde medisyne-regimen (sulfonamiede en biguaniede, sulfonamiede en insulien), insulien.
Dieselfde prosedure word aanbeveel vir die ontwikkeling van sekondêre sulfonamiedweerstandigheid, hoewel sulke pasiënte, as gevolg van die onwilligheid om oor te skakel na insulienterapie, voortgaan om die geneesmiddel te neem wat jare lank ondoeltreffend geword het. As hulle lank in 'n toestand van dekompensasie bly (selfs as die hiperglikemie relatief laag is), betaal hulle daarvoor met die vinnige vordering van diabetiese angiopatie. Daar moet op gelet word dat die oordrag van die pasiënt na insulieninspuitings in sommige gevalle u in staat stel om sensitiwiteit vir sulfonamiede te herstel.
As betroubare vergoeding vir diabetes verkry kan word deur dosisse insulien te gebruik wat nie meer as 30-40 eenhede is nie, dan deur 3—4 maande kan u probeer om terug te keer na sulfonamiedterapie.
Die hipoglykemiese effek van guanidinderivate was bekend nog voor die ontdekking van insulien Watanabe, 1918. Pogings om dit vir die behandeling van diabetes mellitus te gebruik, was egter ondoeltreffend vanweë die hoë toksisiteit van die gebruikte medisyne in die diguaniedreeks (syntalien A en B). Eers sedert 1957, toe fenetiel biguanied, dan dimetiel biguanide en butyl biguanide eers gesintetiseer is, het die bekendstelling van hierdie groep geneesmiddels in die kliniese praktyk begin.
Die werking van biguanides is heeltemal onduidelik. Daar is vasgestel dat biguanides, net soos sulfonylureumderivate, slegs 'n hipoglisemiese effek het in die teenwoordigheid van endogene of eksogene insulien in die liggaam. Anders as sulfonamiede, is die beta-selapparaat van die pankreas egter nie die toepassing van hul werking nie: dit beïnvloed nie die afskeiding en vrystelling van insulien nie.
Biguaniede versterk die werking van insulien, verhoog die deurlaatbaarheid van spierselmembrane vir glukose, en vergemaklik die vervoer daarvan na die sel, afhangende van die teenwoordigheid van insulien. As gevolg van die remming van die opname van glukose deur die biguaniede in die spysverteringskanaal, sowel as die stimulering van lipolise, neem die behoefte aan oormatige produksie van insulien deur die pankreas af. As gevolg hiervan word die aanvanklike hiperinsulinemie van die oorgewig NIDDM-pasiënt verminder. Op sy beurt verhoog die afname in die insulien-sintetiserende en insulienvrystelling van die eiland selle die binding van insulien aan reseptore, hoewel die aantal reseptore aansienlik minder is as met sulfanilamidoterapie M. I. Balabolkin et al., 1983. Volgens ander navorsers, biguanides verhoog die hoeveelheid insulienreseptore in die perifere weefsel, sonder om die vlak van insulemie te verander Trischitta et al., 1983. Soos aangetoon deur Lord et al. (1983), onder die invloed van metformien, neem slegs die aantal reseptore toe met 'n lae affiniteit vir insulien.
Biguaniede inhibeer die oksidasie van glukose en stimuleer anaërobiese glikolise, wat lei tot die ophoping van oortollige piroviens en veral melksuur in weefsels en bloed. Terselfdertyd word glukoneogenese in die lewer en spiere geïnhibeer, en volgens sommige gegewens,
Talle fenetielbiguanied inhibeer glukoseproduksie hoofsaaklik uit alanien en glutamiensuur, en dimetielbiguaniedderivate van laktaat en pirovaat. Biguaniede bevorder glukogenisering van die lewer, verminder glikogenolise en verhoed vetterige hepatosietinfiltrasie.
'N Bepaalde betekenis in die realisering van die hipoglisemiese effek van biguaniede word gegee deur hul vermoë om die opname van glukose, sowel as aminosure en vetsure in die ingewande te belemmer.
Die invloed van biguanides op vetmetabolisme verskil opvallend van die werking van insulien daarop. Dit belemmer lipogenese, wat gemanifesteer word deur 'n afname in die sintese van veresterde vetsure, cholesterol, trigliseriede en beta-lipoproteïene.Daar word geglo dat die antilipidogene effek van biguaniede gekombineer word met 'n direkte lipolitiese effek. Dit is belangrik dat biguanides anorexigeniese eienskappe het, hiermee.
Die kombinasie van antilipidogene en lipolitiese effekte met die onderdrukking van die opname van glukose en vetsure in die ingewande, met 'n afname in hiperinsulinemie by pasiënte met vetsugtige diabetes, asook 'n afname in hul eetlus is baie voordelig. Biguanides help om liggaamsgewig te verminder en herstel die sensitiwiteit van perifere weefsel vir insulien.
Biguanides reageer op anaboliese proteïenmetabolisme en bevorder die vervoer van aminosure in die sel en die sintese van proteïene daaruit onder invloed van insulien.
Van die ander voordelige gevolge van biguanidoterapie, moet aktivering van fibrinolise opgemerk word, wat, in kombinasie met die normaliserende effek op diabetiese lipiedmetabolisme, veral belangrik is by individue met aterosklerose, hartsiektes.
Dit is interessant dat biguaniede slegs 'n suikerverlagingsvermoë toon by pasiënte met diabetes, en by gesonde mense verminder hulle glukemie slegs met langdurige honger.
Indikasies vir biguanidoterapie. Biguanides word gebruik om NIDDM te behandel, beide as monoterapie en in kombinasie met sulfonamiede en insulienpreparate.
hoe blyk uit die voorgestelde werkingsmeganismes van biguanides, op hul suikerverlagende effek is dit logies om met NIDDM te bereken met die behoue insulienproduserende funksie van die pankreas, veral as diabetes gekombineer word met vetsug Direkte aanduiding vir monoterapie.
biguanides is 'n matige NIDDM by vetsugtig (met 'n liggaamsmassa van 120% of meer ideaal) sonder die neiging tot ketoasidose. Biguanides word ook voorgeskryf vir ligte diabetes mellitus, veral as dieetterapie nie hiperlipidemie uitskakel nie. Sommige skrywers gebruik biguanides met verswakte glukosetoleransie (latente diabetes, volgens die ou terminologie) by volwassenes en kinders, aangesien dit op hierdie manier moontlik is om die ontwikkeling van ooglopende diabetes te voorkom. Vasyukova EA, Kasatkina EP, 1975, Baranov V. G. , 1977 Uit die oogpunt van ander navorsers A. Efimov et al., 1983, het die behandeling met biguaniede in hierdie verband egter geen oortuigende voordele bo dieetterapie nie. Ons deel hierdie mening.
Die volgende aanduiding vir die gebruik van biguanides is primêr of die ontwikkeling van sekondêre sulfonamiedweerstandigheid, sowel as onverdraagsaamheid vir sulfonielureumpreparate.
In kombinasie met sulfanilamiede en insulienpreparate word biguaniede meer gereeld gebruik as in die vorm van monoterapie, en sulfanilamiede word by biguanides (of omgekeerd) by pasiënte met NIDDM gevoeg, indien monoterapie met medisyne van een of 'n ander groep nie kompensasie bied nie of vir hierdie baie hoë dosisse benodig word. In sulke gevalle kan kombinasieterapie beperk word tot kleiner dosisse wat nie newe-effekte veroorsaak nie. Vir 'n kombinasie van biguanides, sulfonamides en insulien in nie-insulienafhanklike diabetes, sien p. 160
Biguanides absoluut teenaangedui met ketoasidose, koma en precomatose toestande van diabetiese oorsprong, swangerskap en laktasie, akute infeksies en verergering van chroniese aansteeklike en inflammatoriese siektes, akute chirurgiese siektes.
Met 'n toename in die lewer, kan biguanides voorgeskryf word as dit 'n manifestasie van diabetiese hepatostatose is. Met dystrofiese en aansteeklik-allergiese siektes van die lewer, is die giftige effekte van biguanides op die lewer parenchiem moontlik, wat tot uitdrukking kom in 'n oortreding van gal-robyn-uitskeidingsfunksie (soms tot sigbare geelsugtoetse), veranderings in funksionele lewer aanhoudende hepatitis word met omsigtigheid gebruik, en by chroniese aktiewe hepatitis is dit beter om dit nie voor te skryf nie
Direkte toksiese effekte op die niere en hematopoiëtiese funksie van beenmurg, anders as afgeleides
Biguanied sulfonylureas nie.In siektes van die niere wat lei tot 'n afname in glomerulêre filtrasie, en veral die behoud van stikstofagtige gifstowwe en ernstige bloedarmoede, is dit egter teenaangedui in verband met die gevaar van laktasiedemie (sien hieronder). 'N Bedreiging vir die ontwikkeling van melksuurdosis word geassosieer met 'n verbod op die gebruik van biguaniede in 'n aantal ander patologiese toestande - siektes van die kardiovaskulêre stelsel, wat lei tot sistemiese bloedsomloop of orgaanhipoksie (miokardiale infarksie, angina pectoris, ernstige sirkulatoriese afwykings in die vate van die onderste ledemate met intermitterende claudikasie-sindroom en trofiese velveranderings), asemhalingsiektes met akute of chroniese asemhalingsversaking. Om dieselfde redes word dit nie aanbeveel om biguanides te gee aan pasiënte ouer as 60 jaar nie, mense wat swaar fisieke werk doen, alkohol drink, en 'n aantal middels is bekend, wat die neiging tot melksuurdosis vererger as dit met biguaniede behandel word. Dit is salisilate, antihistamiene, barbiturate, fruktose, teturams.
Newe-effekte en komplikasies. Die algemeenste newe-effek van biguanides is dyspepsie, wat gewoonlik begin met 'n metaalagtige smaak in die mond, bewe, pyn. in die maag. Dit kan vorder, wat kan lei tot herhaalde braking, diarree, astenie van die pasiënt. Dyspepsie van die maag vind plaas na staking van die middel, waarna dit gewoonlik moontlik is om met 'n laer dosis te behandel of deur die daaglikse dosis in 2-3 dosisse te verdeel.
Biguanides is nie 'n hoogs allergene middel nie, maar velreaksies is moontlik. Hipoglukemie tydens behandeling met biguaniede is meestal uiters skaars as dit gekombineer word met sulfonamiede of insulienpreparate.
Wanneer monoterapie met biguanides by vetsugtige pasiënte met NIDDM, wat gelyktydig 'n dieet met 'n lae energiewaarde ontvang, kan ketoasidose voorkom, gewoonlik sonder enige noemenswaardige hiperglikemie. Daar word geglo dat dit die sogenaamde ketose van hongersnood is, wat verband hou met intense lipolise en 'n gebrek aan koolhidrate in voedsel. In hierdie geval word die verhoging van koolhidraathoudende voedsel in die dieet elimineer asetonurie. As ketoasidose opgespoor word by 'n pasiënt wat terselfdertyd biguaniede ontvang met insulien, is dit 'n teken van 'n onvoldoende dosis insulien. Deur die kansellasie van biguanides en die toename van dosisse fraksioneel toegedien
eenvoudige insulien, is dit nodig om aanhoudende kompensasie te bewerkstellig vir metaboliese steuring en die volledige eliminasie van ketose.
Skaars komplikasies van longuan biguanidoterapie sluit in Biz-foliese tekort anemie as gevolg van verswakte darmabsorpsie van vitamien Bi2 en foliensuur.
Die mees formidabele en gevaarlike komplikasie van die gebruik van biguanides is die ophoping van oortollige melksuur in die bloed en weefsels en die ontwikkeling van melksuurdosis, wat eers in 1959 deur Walker, Lintin beskryf is. Hierdie omstandigheid beperk die gebruik van biguanides, wat baie navorsers dwing om hul indikasies vir hul doel al hoe meer te verklein.
Die kliniese beeld van melksuurdosis het geen patognomoniese simptome nie, die vroeë diagnose daarvan is moeilik en vereis laboratoriumverifiëring van die inhoud van melksuur in die bloed, wat ongelukkig slegs beskikbaar is vir seldsame mediese instellings. In ernstige gevalle kan hierdie toestand lei tot 'n koma met laktakidemie (sien hoofstuk 7) met 50% sterftes.
Diabetiese dekompensasie gaan gepaard met 'n toename in serumlaktaat. Volgens die gegewens van G. G. Baranov en E. G. Gasparyan (1984), is die konsentrasie van melksuur statisties beduidend groter as die norm, selfs op 'n bloedsuikervlak bo 8,25 mmol / l, met 'n toename in glukemie, neem melksuur nog meer toe. Met die herstel van die kompensasie vir koolhidraatmetabolisme, word die laktaatinhoud genormaliseer, maar GF Limanskaya et al.(1985) het die helfte van pasiënte met bevredigende glukemie en glukosurie 'n verhoogde inhoud van laktaat gevind. Stimulering van anaërobiese glikolise met biguaniede in geval van insulientekort vererger die risiko van oormatige ophoping van melksuur. Dit is die kenmerkendste van fenformien, maar in 'n mindere mate, butielbiguanied en veral dimetielbiguanied. Biguanides is veral gevaarlik vir pasiënte in wie diabetes gekombineer word met ander patologiese toestande wat bydra tot verhoogde opvoeding of vertraagde gebruik van laktaat
Vanweë die gevaar van 'n oormatige ophoping van melksuur beperk G. Baranov en E. G. Gasparyan (1984) die indikasies vir biguanide monoterapie slegs tot gevalle van ligte en latente diabetes, en selfs met matige diabetes word dit as noodsaaklik beskou om biguaniede met sulfonylureum medisyne te kombineer. Boonop geld
by gedepompenseerde suikersiekte, word dit slegs as geregverdig beskou as die vastende glukemie laer is as 8,25 mmol / L. As dit hierdie vlak oorskry, is dit raadsaam om vergoeding te bewerkstellig met behulp van 'n ander geneesmiddelregime, en slegs dan kan dit vervang word met biguanides of biguanides byvoeg of sulfa
nilamiede, of insulien.
Biguanide voorbereidings. Op die oomblik word biguanides van twee groepe, wat verskillende chemiese strukture het, gebruik (tabel 10). Die geneesmiddel van die derde groep fenetielbiguanied (sinonieme van fenformien, dibotien) wat voorheen gebruik is, het blykbaar die hoogste vermoë om die vorming van laktaat by biguaniede te stimuleer. In onlangse jare is dit aan gebruik onttrek.
Glibutide (1-Butyl Biguanide Hydrochloride). Die aanvang van die werking van die middel 1 / 2-1 uur na toediening, die duur van 'n effektiewe hipoglisemiese effek is 6-8 uur Die daaglikse dosis word in 2 of 3 dosisse verdeel. Om newe-effekte te voorkom, begin met die behandeling met 1 tablet soggens of twee tablette na ontbyt en aandete. Glibutide moet aan die einde van die maaltyd of na etes geneem word, met water afgespoel word sonder om die pille byt. Sommige skrywers skryf dit 30–40 minute voor maaltye voor om die anorexigene effek te verhoog. Onder die beheer van glukemie en glukosurie word die dosis glibutied elke 3-4 dae met 1 tablet verhoog. Die maksimum dosis vir 'n kort tydjie is 5-6 tablette. Die effektiwiteit van die middel kan betroubaar beoordeel word 10-14 dae na die aanvang van die gebruik daarvan. Die onderhoudsdosis moet nie hoër as 2-3 tablette wees nie. As dit onvoldoende blyk te wees om suikersiekte te vergoed, moet u oorskakel na 'n ander dosisregime (vervanging van biguanides met sulfanilamiede of 'n kombinasie van beide). Met 'n kombinasie van insulien met adebit, is die dosis van laasgenoemde 1-2 tablette.
'N Ander behandelingsprogram behels die aanstelling van 2-3 tablette van die begin af. Indien moontlik, word die dosis verlaag.
Glibutide word in die USSR geproduseer, die analoogste adebit word in Hongarye geproduseer in tablette van 0,05 g, 50 tablette in 'n verpakking.
Buformienvertrager ('n sinoniem vir silubienvertrager) is 'n langwerkende 1-butylbiguanide-hidrochloriedpreparaat. Die aanvang van die werking na 2-3 uur, die duur van 14-16 uur, in verband met die voorgeskrewe middel 1 tablet 1-2 keer per dag. Die duur van die suikerverlagende effek word voorsien deur die stadige opname van die middel
in die ingewande. Biguaniede met volgehoue vrystelling veroorsaak dispepsie en word beter deur pasiënte verdra as kortwerkende middels.
Die middel is beskikbaar in die DDR in tablette van 0,17 g, in 'n verpakking van 50 tablette.
Glyph Ormin - 1,1-dimetiel-Biguanide-hidrochloried. Die aanvang van die werking deur Ug-1 uur na toediening, duur van 6-8 uur. Behandeling begin met 'n enkele dosis van 1-2 tablette soggens tydens of onmiddellik na 'n maaltyd. In die toekoms word die dosis geleidelik tot 2-3 tablette 2-3 keer per dag verhoog. Oor 10-14 dae word 'n volledige hipoglisemiese effek geopenbaar. Onderhoudsdosis 1-2 tablette 2-3 keer per dag.
Dit word in die USSR geproduseer in tablette van 0,25 g, in 'n verpakking van 50 tablette.
Dformienvertrager - 1,1-dimetielbiguaniedhidrochloried. Soos met langdurige butylbigua-nida medisyne, begin die hipoglisemiese effek na 2-3 uur en duur 14-16 uur na toediening. Begin die oggend met 1 tablet, geneem met of na etes. As dit nodig is, verhoog die dosis elke tablet met 1 tablet 3—4 van die dag. Die maksimum dosis voorgeskryf vir 'n kort tydjie, 3-4 tablette. Onderhoudsdosis - 1 tablet (soggens) of 2 tydens ontbyt en aandete. Die effektiwiteit van die middel word na 10-14 dae van die behandeling beoordeel.
Met 'n kombinasie van diformienvertrager met insulienpreparate is die daaglikse dosis 1-2 tablette. As die pasiënt 40 PIECES insulien of minder ontvang, begin sy dosis vanaf die eerste dag verminder word met 2-4 PIECES elke ander dag. Met 'n daaglikse dosis insulien van meer as 40 PIECES, met die aanstelling van diformienvertraging, word die dosis onmiddellik met 1 / 3-1 / 2 verminder, en daarna, indien moontlik, word dit steeds elke tweede dag met 2-4 PIECES verminder perelygin-A. A. et al., 1984.
Dit word in Finland geproduseer in 0,5 g tablette, 100 tablette per verpakking.
Insulienterapie word voorgeskryf vir streng gedefinieerde indikasies. In sommige gevalle praat ons van 'n tydelike oordrag na behandeling met insulienpreparate, gevolg deur 'n terugkeer na die vorige regimen, in ander - 'n permanente monoterapie met insulien of 'n kombinasie van medisyne word voorgeskryf.
insulien met orale hipoglisemiese middels. Met insulienterapie bly alle dieetaanbevelings en beperkings ten opsigte van pasiënte met NIDDM relevant.
Aanduidings. 'N Absolute en dringende aanduiding vir die aanstelling van insulien, soos met IDDM, is diabetiese ketoasidose, die ontwikkeling van ketoasidemie, hiper-rosmolêre en hiperlaktasidemiese voorbehoefte en koma. Insulien word voorgeskryf vir alle swanger vroue met diabetes, selfs al is hul behoefte aan insulien baie klein, sowel as vir die hele periode van borsvoeding.
Dit is nodig om na insulienbehandeling oor te skakel wanneer mondelinge hipoglisemiese medisyne vir die pasiënt teenaangedui is: met allergieë daarvoor, ernstige skade aan die lewer en niere, sitopeniese toestande. Insulienterapie is ook 'n keuse vir ernstige vaskulêre komplikasies van diabetes: stadium III retinopatie, nefroangiopatie met verswakte nierfunksie, ernstige perifere neuropatie, aterosklerotiese sluiting van arteries in die ledemaat met trofiese velveranderings en die bedreiging van gangreen.
'N Tydelike oorgang na insulienbehandeling word aanbeveel vir akute koorsiektes (griep, akute longontsteking, voedselgedraagde toksikose, ens.), Vererger chroniese fokusbesmetting (piëlonefritis, cholecystitis, ens.), Indien nodig, chirurgiese ingryping (sien hieronder). Soms is dit nodig om insulien tydelik voor te skryf in verband met akute nie-aansteeklike siektes (miokardiale infarksie, akute serebrovaskulêre ongeluk) as dit die dekompensasie van diabetes veroorsaak.
Insulienterapie word aangedui vir pasiënte met primêre weerstand teen sulfonamiede, wat 15-20% van die mense met pas gediagnoseerde NIDDM Boden, 1985 uitmaak, indien die vervanging van sulfonylureas met biguaniede ondoeltreffend is. Voordat u 'n beslissing maak oor die primêre ongevoeligheid vir sulfonielureumderivate, is dit nodig om seker te maak dat pasiënte aan die dieetaanbevelings voldoen, asook in die afwesigheid van enige rede wat die dekompensasie van suikersiekte ondersteun (latente piëlonefritis, chroniese suppuratiewe otitis media, sinusitis, ens.).
Soos hierbo opgemerk, ontwikkel by die pasiënte wat vir 'n sekere tydperk met sulfonielureumpreparate suksesvol behandel is, sekondêre weerstand daarteen.
In die behandeling van hierdie pasiënte, namate die sensitiwiteit vir sulfanilamiede afneem, is dit nodig om medisyne konsekwent te vervang met 'n laer suikerverlagende aktiwiteit met meer aktiewe middels, 'n kombinasie van sulfanilamiede met biguaniede. As die maksimum toelaatbare dosisse sulfonamiede (of hul kombinasie met biguaniede) tydens rasionele dieetterapie sonder infeksie en ander stresvolle invloede ophou om die volle vergoeding vir suikersiekte te bied, word die insulien aan die pasiënt voorgeskryf.In hierdie situasie sou dit verkeerd wees om orale middels altyd te staak, veral by oorgewig individue wat hoë dosisse insulien benodig met al die gevolglike gevolge. By sommige pasiënte moet die minimum dosis insulien wat nodig is om suikersiektevergoeding te bewerkstellig, by die vorige medikasie toegevoeg word. Soos in spesiale studies getoon is, is die basale vlak van insulien en C-peptied in die bloed in sulke gevalle normaal, maar die reserwevermoë van beta-selle van die eilandpankreasapparaat word verminder. Daar word na hierdie pasiënte verwys as die “insulien-vereiste subtipe” van NIDDM Balabolkin M. I., 1986.
Daar kan nie gesê word dat sekondêre sulfanilamweerstand blykbaar heterogeen is nie. In sommige gevalle is dit gebaseer op die verhoging van insulientekort. By hierdie pasiënte is daar 'n geleidelike afname in die inhoud van C-peptied in die bloed, teenliggaampies teen die antigene van die eilandoppervlakte en sitoplasma word bepaal; die siekte neem enkele kenmerke van IDDM aan. In sulke gevalle, as die dokter 'n volledige verlies van die suikerverlagende effek van sulfonamiede sien, moet dit deur insulienpreparate vervang word. Moderne skrywers Rendell, 1983, Hsieh et al., 1984 beveel aan dat hulle, indien moontlik mondelinge hipoglykemiese insulenterapie vervang, op die inhoud van C-peptied in die bloed moet fokus, indien moontlik. Die vorme van insulienterapie is dieselfde as vir IDDM.
BEHANDELING VAN DIABETIESE ANGIOPATIES
Die belangrikste ding in die behandeling en voorkoming van diabetiese angiopatie is die stabiele kompensasie van diabetes mellitus, ongeag die kliniese tipe. Dit veronderstel eerstens 'n voldoende dieet, moontlik geïndividualiseer. 'N Redelike keuse van insulienpreparate is noodsaaklik vir IDDM.
insulien van kort aksie. In gevalle van NIDDM, waar dit nie moontlik is om kompensasie met dieet en oefening te kry nie, word die gebruik van orale tweedegenerasie suikerverlagende medisyne aanbeveel. Die gebruik van biguanides moet strenger aanduidings hê vanweë die moontlikheid van melksuurdosis.
In die geval van dispensêre gedrag is goed georganiseerde opleiding van pasiënte in selfbeheersing van groot belang. In die eerste plek is dit die opleiding van pasiënte met rasionele dieetoterapie, met inagneming van energiekoste en behandeling met insulien en orale hipoglisemiese middels. U kan die meters van 'n gebalanseerde dieet, veral V. I. Vorobyov se “Rantsoen” -rekenaar, gebaseer op 'n lineêre beginsel, gebruik om die energiewaarde en chemiese samestelling van voedsel te bereken. Die konsep van 'n rasionele dieet moet nie net siek wees nie, maar ook lede van sy gesin. Tuis gebruik die pasiënt indikatorstroke om glukose (glukotest) in urine en bloed te bepaal. Die pasiënt moet die voorskrifte van die dokter duidelik volg, insulien akkuraat kan doseer en toedien, en deeglik bewus wees van die tydsberekening van die maksimum effek daarvan om hipoglisemie te voorkom as 'n belangrike risikofaktor vir diabetiese angiopatie.
Van groot belang is die normalisering van liggaamsgewig, wat bydra tot die vergoeding van diabetes mellitus en sodoende die voorkoming van diabetiese angiopatie.
Die rol van arteriële hipertensie as 'n risikofaktor vir diabetiese angiopatie is bewys, en daarom is bloeddrukbeheer een van die noodsaaklike voorwaardes vir die behandeling en voorkoming van diabetiese angiopatie.
Diabetiese pasiënte moet nie rook nie, aangesien rook bydra tot die ontwikkeling en vordering van angiopatie. 'N Bepaalde werk moet in hierdie rigting saam met hulle uitgevoer word.
Swangerskap kan die progressie van retinopatie en angionefropatie veroorsaak. Vroue met diabetes moet gewaarsku word teen swangerskap.
'N Belangrike faktor in die voorkoming van diabeetvoet is permanente velhigiëne.Dit moet daaglikse was van die voete met warm water en neutrale seep insluit en dit dan afvee, veral in die voue van die vel en in die naelbeddings. Pasiënte word verbied om kaalvoet te loop. Dit is belangrik om, selfs die geringste, beserings te voorkom om gemaklike sagte skoene te dra: dit is onaanvaarbaar om tinktuur van jodium, gekonsentreerde oplossings van kaliumpermanganaat, keratolitiese pleisters te gebruik sonder spesiale toestemming van 'n dokter. U kan die naels net na wasgoed snoei, snye en beserings vermy, brandwonde en rypskade voorkom, nie warm warmwarmers gebruik nie, nie skerp voorwerpe gebruik om die onderruimtes skoon te maak nie, die behandeling van ingegroeide naels, inflammatoriese letsels en ander letsels van die voetvel,
in geval van beserings, moet u dadelik 'n dokter raadpleeg, moenie selfbehandeling van koring en graan doen nie.
Die behandeling van aansteeklike siektes en gepaardgaande siektes wat bydra tot die dekompensasie van diabetes, is noodsaaklik vir die voorkoming van diabetiese angiopatie.
In die proses om pasiënte te monitor, is dit noodsaaklik om aanwysers van bloedplaatjie- en rooibloedselle-aggregasie te monitor, wat direk verband hou met die ontwikkeling van diabetiese angiopatie.
By die behandeling van diabetiese angiopatie is die gebruik van angioprotectors (ethamsilaat, dicinone, dobesilaat, doxium, trental, divascan, parmidin, prodectin), anaboliese steroïede (nerobol, retabolil, methandrostenolone, silabolil), hipocholesterolemiese middels (clofibon, nikotiensuur (nicoshpan, compliance, teonikol), vitamiene (ascorutin, B-vitamiene, retinol), sowel as medisinale kruie (kameeldoring - lagohilus, eleutherococcus, bloubessieblare, brandnetel).
Die behandeling met hierdie middels, soos blyk uit die ervaring van die IEEiHG van die Akademie vir Mediese Wetenskappe van die USSR, is redelik effektief teen baie kliniese manifestasies van diabetiese angiopatie. Dit moet egter hoofsaaklik uitgevoer word onder toestande van diabetesvergoeding. Die gebruik daarvan stel ons in staat om nie net 'n verbetering in die oftalmoskopiese fundusbeeld te bewerkstellig nie (vermindering van oedeem, bloeding,
exudates), maar ook toenemende gesigskerpte Mazowieckiy A. G., 1983, 1984. Die gebruik van hierdie middels moet egter langdurig, natuurlik en noukeurig beheer word. As nie-proliferatiewe diabetiese retinopatie gepaard gaan met retinale edeem of ernstige en vinnig vorderende ekssudasie, kan ons nadink oor die indikasies vir fotogoagulasie.
Met proliferatiewe en preproliferatiewe retinopatie word fotokoagulasie wyer gebruik en is dit volgens sommige navorsers byna die enigste effektiewe behandelingsmetode. Indikasies vir laser-fotokoagulasie (gewoonlik word 'n argon- of xenon-laser gebruik): 1) matige of ernstige neovaskularisasie op die optiese skyf, 2) matige of ernstige neovaskularisasie in ander dele van die retina wat verband hou met preretinale bloeding of glasagtige bloeding, 3) matige vaskularisasie optiese senuweeskyf met glasagtige bloeding of preretinale bloeding. Laser fotokoagulering kan egter ook uitgevoer word as dit nodig is om die progressie van diabetiese retinopatie uit te stel, gewoonlik in die stadium van preproliferatiewe retinopatie. In sommige gevalle is die implementering daarvan ook in vroeëre stadiums raadsaam. 'N Noodsaaklike voorwaarde vir laser-fotokoagulering is fluorescentie-angiografie, wat dit moontlik maak om vaskulêre versteurings in die retina te bepaal, hul lokalisering en erns. Fluorescentie-angiografie van die retina vestig vroeë vaskularisasie van die retina en bepaal sodoende die indikasies vir laserfotokoagulasie.
Van die lasertegnieke in onlangse jare, is die panretinale fotokoagulasie Esperance, 1978, sowel as die plaaslike of brandpunt fotokoagulasie meer gereeld gebruik.Albei soorte gebruikte lasers veroorsaak brandwonde op die vlak van die retinale pigmentepiteel en vernietig die retina en 'n deel van die choroidale membraan in sy omgewing. Aanvanklik lyk die brandplek op 'n wit punt, en na 'n paar weke word dit gepigmenteer. In die meeste gevalle is daar 'n omgekeerde ontwikkeling van bloedvate en 'n verbetering in die bloedtoevoer na die retina. Die newe-effekte van fotokoagulasie by die toepassing van die panretinale tegniek is 'n afname in visuele velde en 'n sekondêre afname in nagsig as gevolg van die vernietiging van perifere fotoreseptore. Hierdie effekte word minder uitgespreek as 'n argonlaser gebruik word.
In die blare van die blare en die verwydering van die retina is vitrektomie die afgelope jare gebruik, wat bestaan uit die verwydering van die glasagtige liggaam en die vervanging daarvan met 'n isotoniese natriumchloriedoplossing. Aanduidings vir vitrektomie is die verdowing van die glasagtige liggaam as gevolg van bloeding in beide oë, die liggaamsvorming as gevolg van bloeding in die een oog met 'n skerp afname in die gesigskerpte in die ander, retina-losmaak wat die makulêre area van die retina insluit, gereeld herhaalde bloeding in die glasagtige liggaam. Die ervaring van sulke operasies toon die moontlikheid van 'n groter visuele skerpte, maar dit is nodig om langtermynresultate te bestudeer.
Die behandeling van diabetiese angionefropatie is ook hoofsaaklik gebaseer op kompensasie vir diabetes. Dit is belangrik om aanhoudende kompensasie te handhaaf in alle stadiums van diabetiese nefropatie. Die nefrotiese stadium het eienskappe wat verband hou met verhoogde sensitiwiteit vir insulien. Daar is 'n afname in bloedglukose, 'n afname in die behoefte aan insulien. Dit is te wyte aan 'n afname in die vernietiging van insulien in die niere, 'n afname in die prosesse van glukosevorming in die lewer. Vir die eerste keer is so 'n verbetering in die koolhidraatmetabolisme deur Zubrod (Zubrod-Dan-verskynsel) beskryf. Terselfdertyd, tydens die behandeling van pasiënte met diabetes met die Zubrod-Dan-verskynsel, moet insulien nie heeltemal onttrek word nie. In sulke gevalle word insulien voorgeskryf in fraksies, gewoonlik 'n kortwerkende middel.
Dieet is 'n belangrike komponent van die behandeling van nefropatie. Dit sou vroeër gebruik gewees het om die proteïeninhoud in die dieet van pasiënte met diabetiese nefropatie te beperk, terwyl voldoende energiewaarde van voedsel gehandhaaf word. Amerikaanse diabetoloë het dit dus nodig geag om die inhoud daarvan tot 30-50 g / dag te verminder. Terselfdertyd word aanbeveel om die toediening van vloeistof te beperk tot 1200-1500 ml / dag. Proteïenbeperking is gebaseer op die feit dat die omskakeling van 1 g proteïen die bloedureuminhoud met 0,3 g verhoog. Die minimum proteïenvlak waarop 'n volwassene 'n basale vlak van ureummetabolisme kan handhaaf en die konsentrasie daarvan in die bloed naby normaal bly, is 0,3 g / (kg-dag), dit stem ooreen met 21 g vir 'n persoon met 'n liggaamsgewig van 70 kg. Proteïenverlies met konstante proteïnurie lei egter tot hipoalbuminemie en proteïentekort, en meer uitgesproke anemie word ook gevind. In hierdie verband moet proteïenbeperking oorweeg word
versigtig. Proteïenbeperking is opsioneel as die ureum nie meer as 25 mmol / L (150 mg%) is nie. Daar moet ook gelet word dat natriumchloried met proteïene die liggaam van die pasiënt binnegaan. Aangesien daar in die dieet van 'n pasiënt in die voor-nefrotiese en nefrotiese stadiums van diabetiese nefropatie nie meer as 2 g natriumchloried per dag moet wees nie, beteken proteïenbeperking tot 'n sekere mate ook soutbeperking. Behandeling van edeem word nie net deur sout en proteïen te beperk nie, maar ook deur diuretika (furosemied, etakriliese suurpreparate, brinaldix) te gebruik. Groot dosisse diuretika word selde gebruik, slegs met weerstandige oedeem. Die uitskeiding van natrium in die urine kan dien as 'n aanduiding van die effektiwiteit van saluretika en die moontlike regstelling van hul dosis.Furosemide word gewoonlik voorgeskryf in 'n dosis van 40 mg 2-3 keer per dag tot 500 mg 2 keer per dag met weerstandige oedeem onder beheer van natriumuitskeiding in die urine. Dikwels moet u dwelms verander. Saam met diuretika word infusies en afkooksels van medisinale kruie gebruik (bessiebes, vrugte van uifboom, veldperde, ortosifon, lingonbessieblare). Dit is ook nuttig om die middel lespinephril te gebruik wat verkry is van die stingels en blare van 'n peulgewasplant met kapitaale lesdesa en geproduseer word in die vorm van 'n alkoholoplossing of gevriesdroogde uittreksel vir inspuiting. Dit gee 'n diuretiese effek, en verminder ook azotemie.
Die behandeling van arteriële hipertensie word uitgevoer met behulp van moderne hoogs aktiewe anti-hipertensiewe middels. Die behandeling van hipertensie word aangedui vir diastoliese bloeddruk bo 95 mm Hg. Art. en sistolies bo 160 mm HG. Art.
Dit is ook raadsaam om angioprotektore (trental, prodectics, dicinone, doxium) te gebruik. In sommige gevalle verbeter dit kreatinien en residuele stikstof en verminder proteïenurie. Pasiënte met diabetiese nefropatie, veral in die pre-nefrotiese en nefrotiese stadiums, ontwikkel hartversaking, en daarom is die gebruik van hartsglikosiede nodig.
In die geval van bloedarmoede word preparate van yster, bloedoortapping of rooibloedselle aangedui. In alle gevalle is dit nuttig om vitamiene voor te skryf.
Behandeling van diabetiese nefropatie moet uitgebreid wees en vereis dat die dokter die toestand van die pasiënt goed verstaan.
Die gebruik van mondelinge hipoglisemiese middels (met die uitsondering van glurenorm, word deur die ingewande uitgeskei)
nick) is teenaangedui as gevolg van die moontlikheid van hul kumulasie en die ontwikkeling van ernstige hipoglisemie.
In gevalle van behandelingsversaking en verhoogde nierversaking, ondergaan pasiënte peritoneale dialise. Nieroorplanting vir pasiënte met diabetiese nefropatie hou verband met beduidende probleme. Die gemiddelde lewensverwagting van pasiënte met 'n oorgeplante nier wissel volgens 'n aantal buitelandse klinieke van 6 tot 30 maande. Nietemin duur die ontwikkeling van dialise en oorplantingsmetodes voort en gee dit hoop op sukses.
Oor simptome
Oor die kwessie van 'n meer suksesvolle begrip van enige siekte, is daar 'n duidelike identifikasie van al sy simptome. Dit maak dit moontlik om nie net in 'n vroeë stadium enige kwaal, veral diabetes mellitus, te stop nie, maar ook om die aard daarvan beter te verstaan. Dus, wat is die belangrikste simptome van tipe 1-diabetes, wat afhanklik is van insulien en sal 'n avokado help?
Hierdie tekens is soos volg:
- gevoel van droogheid in die mond en dors,
- beduidende poliurie en 'n afname in liggaamsindeks,
- swakheid en verminderde werkvermoë,
- verhoogde eetlus
- jeuk op die vel en in die perineum, waarin die avokado nie sal red nie.
Sommige mense kla ook van simptome soos pyoderma en furunculosis. Hoofpyn, slaapstoornisse, 'n hoë mate van prikkelbaarheid, pyn in die hart van die hart en kuitspiere word gereeld waargeneem. As gevolg van die afname in immuniteit en die vermoë om infeksies te weerstaan, ontwikkel hierdie tipe diabeet dikwels tuberkulose, inflammatoriese siektes van die niere en verwante weë. Ons praat van piëlititis en piëlonefritis. Hierdie toestand word gekenmerk deur die feit dat 'n verhoogde glukoseverhouding in die bloed voorkom, en inteendeel, glukosurie.
Nadat diabetes, wat van insulien afhanklik is, geïdentifiseer is, kan baie beta-selle in die pankreas nie herstel word nie.
Dit is die simptome van die siekte wat aangebied word, wat daarop dui dat tipe 1-diabetes reeds ontwikkel het.
Oorsake en kenmerke van insulienafhanklike diabetes mellitus
Vir die behandeling van gewrigte het ons lesers DiabeNot suksesvol gebruik. Aangesien die produk gewild is, het ons besluit om dit onder u aandag te bring.
Alhoewel insulienpreparate soms voorgeskryf word vir pasiënte met tipe 2-diabetes, het dokters tradisioneel die insulienafhanklike tipe 1-diabetes genoem, aangesien hierdie siekte in die liggaam ophou om sy eie insulien te produseer. In die pankreas van mense wat met insulienafhanklike diabetes mellitus gediagnoseer is, is daar bykans geen selle oor om hierdie proteïenhormoon te produseer nie.
'N Diagnose van tipe 2-diabetes mellitus beteken dat die pankreas insulien produseer, maar of dit minder is as wat nodig is, of dat die liggaamselle nie 'n normale hoeveelheid hormoon het nie. Metabolisme in tipe 2-diabetes word dikwels slegs gehelp deur 'n dieet en behoorlik geselekteerde fisieke aktiwiteit, en insulien is nie nodig vir sulke pasiënte nie. Daarom word geglo dat tipe 2-diabetes nie-insulienafhanklike diabetes mellitus is. As u insulien moet voorskryf, sê hulle dat diabetes 2 insulienafhanklik geword het. Maar dit gebeur nie by alle pasiënte nie.
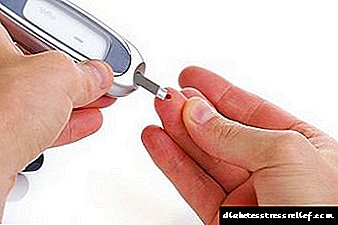
Diabetes mellitus van tipe 1 ontwikkel vinnig, gewoonlik in die vroeë kinderjare of by adolessente, daarom is die ander naam 'jeug'. U kan dit slegs genees deur die pankreas na die pasiënt oor te plant, maar na sulke operasies moet mense hul hele lewe lank medikasie neem om immuniteit te onderdruk, sodat dit nie skeur nie. Die toediening van insulien deur inspuiting het 'n baie kleiner uitwerking op die gesondheid, en met behoorlike insulienterapie kan diabete met tipe 1-diabetes dieselfde lewenstyl as gesonde mense lei.
Artrropatie as komplikasie
Artrropatie by diabetes kom voor in die liggaam van die pasiënt met baie ernstige vorme van die onderliggende patologie, en die manifestasie van die komplikasie kom gereeld voor op 'n jong ouderdom van 25-30 jaar. In die afwesigheid van 'n sistematiese behandeling van diabetes, kan diabetiese artrropatie slegs 5-8 jaar na die manifestasie van die onderliggende patologie in die liggaam van die pasiënt ontwikkel.
Met 'n verswakte koolhidraatmetabolisme, wat 'n metgesel van suikersiekte is, begin die funksionering van baie stelsels in die liggaam, insluitend been- en neuromuskulêre spiere. Beenpatologie begin ontwikkel op grond van acidose en die produksie van kalsiumsoute uit die menslike liggaam.
Gegewe die feit dat arthropatie voorkom as 'n komplikasie van baie ernstige vorme van diabetes, moet die volledige behandeling van die komplikasie streng deur 'n endokrinoloog beheer word. Terapeutiese prosedures sluit noodwendig insulienterapie sowel as die gebruik van anti-inflammatoriese middels in.
Oor die redes
Nie minder interessant en belangrik is die vraag wat presies die ontwikkeling by diabete van 'n vorm van die siekte met insulienafhanklikheid uitlok nie. In die eerste plek moet daar gekyk word na 'n genetiese aanleg. Dit is 'n faktor van die primêre orde, wat in baie opsigte die belangrikste is. Die vorming van hierdie soort siekte word ook beïnvloed deur talle omgewingsfaktore.
Dit is hulle wat 'n deurslaggewende uitwerking het op die feit dat by mense wat selfs die mees genetiese geneigdheid het, die afhanklikheid van die hormoon volledig na vore kom. Boonop dui sekere simptome daarop dat aansteeklike en virale probleme 'n uitlokkende faktor kan wees.
Die kans op die vorming van tipe 1-diabetes by kinders, wanneer hierdie kwaal by iemand anders van 'n familielid van 'n primêre verwantskap bepaal word, is slegs vyf tot 10%. Die teenwoordigheid van diabetes mellitus onafhanklik van insulien by ouers, maak die moontlikheid moontlik om die insulienafhanklike diabetes mellitus by kinders op te spoor.
Dit is dus veilig om te sê dat die virus wat 'n beta-sel kan besmet, in baie gevalle die uitlokkende faktor in die omgewing is. Sulke infeksies kan die vorming van die siekte op die volgende twee maniere veroorsaak:
- as gevolg van aktiewe vernietiging en ontsteking van die eilandjies in die pankreas,
- as gevolg van die verswakking van immuunrespons in die algemeen.
Dit is dus noodsaaklik om aandag te gee aan al die simptome wat voorkom om hierdie tipe siekte so vinnig as moontlik te hanteer.
Met die stadige verloop van die siekte, moet die voorkoms van spesifieke teenliggaampies teen die selle van die eilandtipes gedurende die periode waarin die bloedglukoseverhouding nog nie bo die aangeduide norm is nie, beskou word as die vroegste simptoom van veranderinge.
Hierna begin die volgende fase, waarin die enigste verandering in terme van metabolisme as 'n beduidende afname in suikerverdraagsaamheid beskou moet word, maar die verhouding glukose in die bloed tot 'n leë maag bly steeds optimaal.
Op die volgende - die derde stadium - vorm erge hiperglykemie op 'n leë maag, maar ketose word nog steeds nie waargeneem nie.
Uit 'n mediese oogpunt is hierdie manifestasies 'n bewys van nie-insulienafhanklike diabetes mellitus. Nadat u 'n sekere periode in stresvolle situasies deurgemaak het, kan daar 'n afhanklikheid van die hormoon insulien en spesifieke ketoasidose wees. In die meeste pasiënte met diabetes sonder afhanklikheid van insulien en vetsug, kan 'n outo-immuunstadium van die siekte eintlik ontstaan. Terselfdertyd ervaar teenliggaampies 'n skending van die afskeiding nog voordat die beta-sel fisies beskadig is. Teen die tyd dat die siekte reeds sigbaar is, is 'n beduidende hoeveelheid insulienproduserende selle reeds in 'n vernietigde toestand.
Daar kan dus ten minste drie stadia onderskei word, wat daarop dui dat die vorming van afhanklikheid van insulien voorkom. Dit is belangrik om in ag te neem dat dit in baie situasies op verskillende maniere gebeur, en daarom is dit onmoontlik om 'n 100% -afhanklikheid van enige faktore en manifestasies te identifiseer.
Oor insulienterapie
Die enigste en doeltreffendste behandelingsmetode in die huidige geval moet beskou word as insulienterapie, wat ook sy eie spesifieke reëls het. In die eerste plek moet u die behoefte per dag in die verhouding van kalorieë duidelik bepaal. Dit word gedoen op grond van liggaamsgewig, waarbinne die vereiste verhouding van koolhidrate, vette en proteïene bereken word. 'N Spesifieke dieet word ontwikkel, met inagneming van die stelsel van ekwivalente in die raamwerk van voedsel en voeding vir volwassenes, terwyl die verhouding van kalorieë van die hoeveelheid self benodig word.
Die rol van die dieet in die behandeling van pasiënte hang af van die tipe kwaal.
Dus, vir diegene wat diabetes het en insulien ontvang, is dit nodig om kalorieë te versprei om hipoglisemie te voorkom.
Die hormoon word benodig deur almal wat tipe 1-diabetes ondervind het, maar selfs met die bekendstelling van standaardinsulien, sal dit problematies wees om die bloedglukoseverhouding gedurende die dag te handhaaf.
Die volgende insulienterapie-behandelings is ontwikkel:
- standaard,
- talle inspuitings onder die vel,
- deurlopende toediening van insulien onder die vel.
Daar is ook verskillende soorte insulien wat wissel in die mate van duur: vinnige blootstelling, gemiddelde duur van blootstelling, wat selfs langer duur. Dit is belangrik dat die dosering van die hormoon voor langdurige aktiwiteit in die fisiese vlak verminder word.
Soos die praktyk toon, is die meeste diabete tans in staat om hul toestand onafhanklik van insulien te beheer. Hulle inspuit hulself en herstel die toestand. Dus neem die spesialis slegs deel aan die aanstelling en periodieke monitering van die vlak van die hormoon. In sommige gevalle, as iemand dit nie op sy eie kan doen nie, is addisionele ondersteuning egter nodig.
Diabetesinsulienafhanklikheid - die eerste soort siekte - is meer as 'n ernstige probleem wat die vinnigste en mees gekwalifiseerde oplossing benodig. In hierdie verband moet u onthou van al die simptome wat hierdie verskynsel uitlok, en onthou dat daar 'n verskeidenheid faktore kan wees wat 'n katalisator kan wees vir die vorming en ontwikkeling van hormoonafhanklikheid.
Hoe om nie diabetes simptome te mis nie
As tipe 1-diabetes eers by 'n kind of adolessent verskyn, word die simptome van die siekte nie maklik ernstig opgeneem nie. In die somerhitte let byvoorbeeld nie alle ouers daarop dat die baba voortdurend dors is nie. Verhoogde moegheid en gesiggestremdheid, veral by skoolkinders tot graad 2 en hoërskoolleerlinge, word dikwels toegeskryf aan verhoogde las, en gewigsverlies aan hormonale aanpassing, oorwerk, ens.
As die ontstellende simptome van die ontstaan van tipe 1-diabetes onopgemerk raak, is die skielike teken van die siekte by sommige mense skielike ketoasidose. Aanvanklik lyk dit soos vergiftiging: daar is naarheid, braking, soms buikpyn. Maar anders as voedselvergiftiging, is dit geneig om met ketoasidose te slaap of dit bewussyn te verwar. Die belangrikste simptoom daarvan is asetoonasem. Ketoasidose kan ook voorkom by tipe 2-diabetes, maar pasiënte en hul familielede weet hoe dit gebeur. Met die eerste manifestasie van tipe 1-diabetes, kan dit onverwags wees, en dit is baie gevaarliker.
Die betekenis en beginsels van insulienterapie
Die beginsels van insulienterapie is baie eenvoudig. By 'n gesonde persoon gee die pankreas na 'n maaltyd die nodige hoeveelheid insulien aan die bloed uit, die selle neem glukose uit die bloed op, en die vlak daarvan daal. By mense met tipe 1-diabetes en tipe 2-diabetes is hierdie meganisme verbreek, hoewel dit om verskillende redes bestaan, en dit moet met die hand gesimuleer word. Om die nodige dosis van die hormoon te kies, moet u weet hoeveel koolhidrate ons met verskillende produkte kry, en hoeveel insulien nodig is om dit te verwerk.
Die kalorie-inhoud van voedsel hou nie verband met hoeveel koolhidrate daar is nie, daarom moet kalorieë slegs getel word as tipe 1 of tipe 2-diabetes gepaard gaan met 'n oormaat gewig. Anders as diegene wat tipe 2 nie-insulienafhanklike diabetes mellitus het, is 'n diabetes nie altyd nodig by tipe 1-diabetes nie.
Deur die hoeveelheid suiker in die bloed te beheer en die regte dosis insulien te kies, kan 'n diabeet soos gesonde mense eet. Hy moet egter weet dat daar nie 'n enkele korrekte insulienregime is vir almal wat met diabetes gediagnoseer is nie. Die glukosevlak by verskillende mense wissel afhangende van die tyd van die dag en tyd van die jaar, afhangende van die liggaamlike aktiwiteit van 'n persoon, kan dit verander met 'n toenemende temperatuur, byvoorbeeld met 'n verkoue.
Daarom moet elke pasiënt met tipe 1-diabetes onafhanklik die vlak van suiker in hul bloed kan bepaal en die dosis insulien kan bereken. 'N Selfwaarnemingsdagboek is ook nodig vir mense met tipe 2-diabetes wat nie insulien inspuit nie. Hoe langer die waarnemingstyd, hoe makliker is dit vir die pasiënt om al die kenmerke van sy siekte in ag te neem. Die dagboek help hulle om hul dieet, lewenstyl te beheer, en mis nie die oomblik wanneer nie-insulienafhanklike diabetes tipe 2-insulienafhanklike diabetes kan word.
Watter insulien is beter?
By tipe 1-diabetes en tipe 2-diabetes word drie soorte pankreashormone gebruik: mens, bees en varkens (dit is baie naby aan die mens). Dit is onmoontlik om te sê watter een 'beter' is en watter geskik is vir 'n spesifieke pasiënt. Die effektiwiteit van insulienterapie hang dikwels nie van die oorsprong van die hormoon af nie, maar van die regte dosis daarvan. Slegs menslike insulien word voorgeskryf:
- kinders wat eers met tipe 1-diabetes gediagnoseer word,
- swanger,
- mense wat immuun is teen die vark- en beesvleishormone,
- diegene met ingewikkelde diabetes mellitus.
Volgens die duur van die werking van insuliene is dit "kort", medium en lang aksie.Korteres (Humalog, Actropid, Iletin P Homorap, Insulrap, ens.) Begin 15-30 minute na die inspuiting werk, en die effek daarvan eindig na 4-6 uur, afhangend van die dosis. 'N Inspuiting word elke keer voor 'n maaltyd gedoen, en ook as die bloedsuiker bo normaal styg. Mense met 'n diagnose van tipe 1-diabetes het gewoonlik doseringsmiddels vir ekstra inspuitings.

Mediumwerkende insuliene (Semilong, Semilent MS en NM) “draai aan” na een en 'n half tot twee uur, en die hoogtepunt van hul optrede kom na 4-5 uur voor. Dit word gerieflik gebruik, byvoorbeeld vir diegene wat nie tuis nie, maar by die werk ontbyt eet, maar graag 'n inspuiting wil gee. As u byvoorbeeld agtuur in die oggend tuis spuit, moet u nie later as die middag ontbyt eet nie.
Hou egter in gedagte dat as u nie betyds eet nie, u bloedsuiker skerp daal, en as daar meer koolhidrate in u ontbyt is as gewoonlik, sal dit styg, en u moet 'n kort insulien opknyp. Daarom word die mediumwerkende hormoon slegs aanbeveel vir diegene wat terselfdertyd tuis kan eet en weet wat hierdie produkte gaan wees.
Langwerkende pankreashormoon (Iletin PN, Protofan, Monotard MS en NM, Lente, Humulin N, Homofan, ens.) Begin na 3-4 uur inwerk, hul bloedvlak bly vir 'n geruime tyd konstant, die totale werkingsduur is 14-16 uur . By tipe 1-diabetes word hierdie insuliene meestal twee keer per dag ingespuit, sodat selle glukose, wat die lewer produseer, kan absorbeer, ongeag voedsel.
Wanneer en waarinsulien inspuitings
Insulienafhanklike diabetes van tipe 1-diabetes word vergoed deur verskillende kombinasies van insulienkombinasies met verskillende werkingsduur. Die doel van al hierdie skemas is om die werking van 'n gesonde pankreas so noukeurig moontlik na te boots. Daarom is dit afhanklik van die omstandighede in die lewe van die pasiënt en die dag van sy dag, van gepaardgaande siektes, ouderdom en nog baie meer. Die algemeenste voedingskema is soos volg: in die oggend spuit hulle 'n 'kort' en 'lang' hormoon van die pankreas in, voor ete - slegs 'kort' en voordat hulle gaan slaap - slegs 'lank'. Die skema kan anders wees: soggens en saans is dit 'lank', voor enige ete gedurende die dag - 'kort'.
Enige insulien in diabetes 1 en diabetes 2 word in verskillende dele van die liggaam toegedien. Hulle steek hom in die vel van die buik, onder die skapula, in die vel aan die buitekant van die dy, in die boude, op die skouer. Vir inspuiting in die buik word byna die hele oppervlak daarvan gebruik. Inspuitings word nie slegs in die area langs die middellyn van die buik gedoen nie (die breedte van die onaangeraakte velvel is 3-4 sentimeter). Dit is nodig om die regter- en linkerkant van die buik af te pen, die afstand tussen die inspuitpunte is ongeveer 4 sentimeter.
Hoe om die inspuiting te neem hang af van die soort insulien en die suiker in die bloed, omdat dit op verskillende snelhede vanaf verskillende inspuitingspunte opgeneem word. Dus, 'kort' is dit wenslik om in die maag te steek, want van hier af kom dit baie vinnig in die bloed, en 'lank' - in die dy of skouer, vanwaar dit baie stadiger opgeneem word. As u 'n warm verwarmingspaneel op die inspuitplek toedien, word die 'stadig' vinniger opgeneem. Die duur van die hormoon sal nie verander nie.
'N Insulienpomp help om die lewe makliker te maak vir diegene wat 'n diagnose van tipe 1-diabetes mellitus of tipe 2-diabetes mellitus het. Dit bestaan uit 'n elektroniese eenheid, 'n reservoir met insulien, 'n buis en 'n naald onder die vel. Volwasse pasiënte kan dit self programmeer, die dokter programmeer die pomp vir kinders. Die pomp lewer voortdurend insulien in die bloed, en simuleer die normale funksionering van die pankreas.
Hoe om te leer om met diabetes te leef
Diabetes, veral tipe 1-diabetes, word dikwels nie 'n siekte genoem nie, maar 'n lewenswyse. Dit kan moeilik wees vir mense wat in volwassenheid of ouderdom diabetes kry 2 om hul gewoontes, daaglikse roetine te verander of om sekere kosse op te gee. Maar diegene wat sedert die kinderjare siek was en gereeld bloedsuiker meet, XE tel en let op die mees "geringe" onrusbarende simptome, kan byna dieselfde lewe as mense sonder diabetes.
Deur die hoeveelheid suiker in die bloed te monitor en die resultate op te teken, kan elke persoon bepaal wanneer hierdie aanwyser hoër is en wanneer dit laer is, en wat dit van hom afhang.By sommige vroue verskil dit, benewens die oggend- en seisoenale skommelinge, afhangende van die dae van die maandelikse siklus, in ander kan dit "spring" met langdurige spanning, oorwerk, gebrek aan slaap, ens. Elke persoon met 'n diagnose van tipe 1-diabetes mellitus weet van die funksies van sy liggaam en slaag mettertyd daarin om die dosis insulien te verhoog of te verlaag.
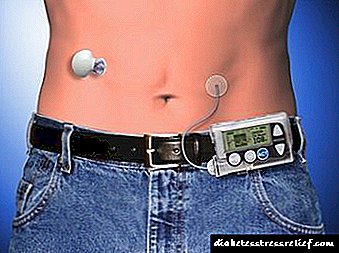
Een manier om bloedglukosevlakke te reguleer, is gedoseerde fisieke aktiwiteit. As u liggaamsopvoeding deel, kan u die eerste soort insulien dosisse verminder, en vir diegene wat tipe 2-diabetes mellitus ontwikkel het, kan hulle langer inspuitings doen en soms die voorgeskrewe insulienterapie kanselleer.
Oefening vir diabetes
Diabetes mellitus is een van die “oudste” siektes wat aan mense bekend is, maar kunsmatige insulien het ongeveer 80 jaar gelede verskyn. Dieet en oefening het mense gehelp om hul bloedsuiker te verlaag in tipe 1-diabetes en tipe 2-diabetes in voorinsulien tye. As ons ons spiere laai, begin hulle energie spandeer. Maar die liggaam kry dit van glukose! Tydens operasie absorbeer die spiere 50-70 keer meer glukose as in rus, dus daal die bloedsuikervlak sonder medisyne. Sommige mense verminder danksy liggaamlike opvoeding hul daaglikse insulienbehoefte met 20-30%.
Tipe 2-diabetes is meer vatbaar vir fisieke inspanning. In mense met oorgewig, wat gereeld voorkom by pasiënte met tipe 1-diabetes en tipe 2-diabetes, sal bloedsuikervlakke en bloeddruk na 40-45 minute se oefening normaliseer. Benewens die feit dat gedoseerde liggaamlike opvoeding help om diabetes te beperk, voed oefeninge die hart en longe met bloed en suurstof, en treinvaartuie.
Opleiding behoort nie te stresvol te wees nie, en watter las moet u by u dokter gaan. Sagte opleiding kan uitgevoer word, selfs vir diegene wat ingewikkelde tipe 2-diabetes mellitus of ernstige tipe 1-diabetes mellitus het. Dit is genoeg om ongeveer 'n uur per dag te doen, en of dit een uur opleiding, twee halfuur of vier fisieke pouses van 15 minute gaan wees, hang af van u plan, leefstyl en geleenthede.
U kan tyd kry vir uself, selfs al is u 'n baie besige persoon. Almal kan soggens tien minute lank gimnastiek doen, minstens die helfte van die pad werk toe, stap, sonder 'n hysbak in die trappe gaan, en van tyd tot tyd die werktafel verlaat om te buig en te hurk. In die aand, maar nie voor slaaptyd nie, is dit raadsaam om langer te werk - 20-25 minute.
Diabetes en die beroep
Tipe 1-diabetes mellitus of onverwagte diabetes 2 laat jong mense soms nie toe om die een of ander beroep te kies nie, terwyl volwassenes en seniors hulle lewensstyl laat verander. Moenie diabetes onderskat nie. Maar vir die meeste mense met hierdie siekte is dit nie nodig om 'n einde te maak aan 'n volwaardige en professionele loopbaan nie!
Met tipe 1-diabetes en ingewikkelde tipe 2-diabetes, kan u nie beroepe kies wat die grootste konsentrasie van aandag benodig nie, 'n skerp verandering in geestelike en fisieke spanning. Dit is nie net die beroep van bestuurder, vlieënier, chirurg nie, maar ook op die vervoerband. Die siekte waarmee u gewoond is, kan skielik 'n skerp sprong in bloedsuiker en bewussyn verloor. 'N Ander reël vir diabete: hulle moet altyd die geleentheid hê om insulien te spuit, pille te neem, betyds te eet, sodat diabetes nie oortydwerk en skofwerk herken nie, selfs as u bedags moet uitgaan en nie op 'n nagskof nie.
Sake-reise is ook teenaangedui: die verandering van tydsones vereis dat u gewone insulien dosisse "reggestel" word (tydens 'n vlug van oos na wes, word die dag verleng) En met 'n ligte vorm van diabetes, kan u nie ondergronds werk nie en in die 'warm' werkswinkel. En as tipe 1-diabetes mellitus of insulienafhanklike tipe 2-diabetes ernstig is, kan u slegs tuis werk.
Metodes en behandelingsmetodes van tipe I patologie
Met 'n tekort aan insulien in die liggaam by pasiënte met die eerste soort diabetes, is dit nodig om dit lewenslank te gebruik in die vorm van binnespierse inspuitings. Ondanks die aanvulling van die reserwes van hierdie hormoon, bly die selmetabolisme egter steeds benadeel, dus moet die pasiënt se leefstyl met hierdie patologie vir die res van sy lewe verander.
In vandag se hoë-tegnologie wêreld word sorg vir pasiënte met diabetes makliker. Sedert 2016 help 'n lens met Google-sensors byvoorbeeld pasiënte om glukose in die lakrimale vloeistof te meet. In hierdie geval, in die geval van die maksimum aanvaarbare vlak in so 'n lens, gloei spesiale LED-gloeilampe wat die pasiënt inlig oor die tyd vir die volgende insulieninspuiting. Of, om die ontbrekende insulien outomaties in die bloed te spuit, het Switserse wetenskaplikes 'n pomp uitgevind, waarvan die funksionaliteit die lewe van diabete aansienlik vergemaklik.
Die belangrikste metode vir die behandeling van tipe 1-diabetes mellitus is insulienvervangingsterapie. Die beste word beskou as behandelingsregimente wat die koolhidraatmetabolisme vergoed en terselfdertyd die lewenskwaliteit van die pasiënt verbeter. Die hoofdoel van insulienterapie vir tipe 1-patologie is die benadering van die effekte van endogene menslike insulien. Die beste behandelingsregime is dié wat die fisiologiese afskeiding van hierdie hormoon in die menslike liggaam deur beta-selle van die pankreas volledig naboots. Om 'n soortgelyke effek te verkry, word geneties gemanipuleerde menslike insulienpreparate gebruik in die vorm van 'n kombinasie van langdurige middels en korttermynmedisyne.
Intensiewe insulienterapie in kombinasie met moderne innoverende metodes om medisyne toe te dien, stel pasiënte gedurende die dag in staat om duidelik te weet wanneer die liggaam die een of ander insulienvervangingsmedisyne moet toedien en in watter vorm (kort of langdurig). Gewoonlik in die oggend is die toediening van langdurige insulien in die liggaam nodig, en na elke maaltyd, in analogie met fisiologiese prosesse, word die dosis van die hormoon met geneesmiddels aangevul.
Kenmerke van die behandeling van tipe II-patologie
Die belangrikste faktore in die behandeling van tipe 2-diabetes is dieet en oefening. Die duur van die effek van die oorkom van hiperglykemie is egter slegs te wyte aan 'n kombinasie van hierdie faktore en medikasie. Die aanvanklike stadiums van tipe 2-diabetes behels die gebruik van metformienmedisyne, wat in byna alle lande ter wêreld vir die behandeling van diabetes goedgekeur word. Met die vordering van die siekte, skryf dokters ook sulfonylureum medikasie aan hul pasiënte voor, waarvan die belangrikste meganisme is om insulienafskeiding te aktiveer. Sulfonylureumpreparate kan bind aan reseptore op die oppervlak van beta-selle in die pankreas. Behandeling met sulke middels begin met klein dosisse en verhoog dit geleidelik 1 keer per week met terapeutiese behoefte. Met die uitgesproke glukose-toksisiteit by pasiënte, word sulke middels onmiddellik aan hulle voorgeskryf in die maksimum dosis, en wanneer die siekte gekompenseer word, word die dosis geleidelik verminder.
Die volgende groep medisyne wat voorgeskryf word vir pasiënte met progressie van tipe 2-diabetes mellitus, is glitazone of tiazolidinedione, wat insulienweerstandigheid kan verminder deur die aantal glukose-vervoerders te verhoog en die vermoë van weefsels om glukose te gebruik, asook die hoeveelheid vetsure, triglyceriede in die bloed en die remming van lewerfunksie te verhoog. voortplanting van glukose. Thiazolidinedione-medisyne het 'n gunstige uitwerking op die algemene toestand van pasiënte met tipe 2-diabetes.
Benewens bogenoemde groepe medisyne, gebruik spesialiste ook groepe medisyne in die behandeling van hierdie siekte soos:
- glinides,
- alfa-glukosidase-remmers
- inkretinomimetiki,
- dipeptidylpeptidase-IV-remmers.
Hipoglykemiese middels help nie altyd om die probleem van die handhawing van die vlak van glukemie in die regte raamwerk op te los nie. Die beste kombinasieterapie vir diabetes van die tweede tipe het bewys dat orale hipoglisemiese middels in kombinasie met insulienvervangingsmedisyne, wanneer dit in die eerste 6 jaar van die siekte gebruik word, ernstige komplikasies vorm. Die hoogste beheer van hipoglukemie kan waargeneem word in die geval van oorskakeling na insulienterapie met stabilisering van beta-selle.
Volgens mediese waarnemings moet insulienterapie onmiddellik met die ondoeltreffendheid van hipoglykemiese middels in die tweede tipe diabetes begin word. U kan dus die meeste newe-effekte, wat veroorsaak word deur hoë dosisse suikerverlagende medisyne, neutraliseer en die bloedglukose verminder.
As gevolg van die afname in die aktiwiteit van die beta-sel tydens monoterapie van tipe 2-diabetes mellitus, skakel vroeër of later alle pasiënte wat aan die siekte ly, na kombinasiebehandeling. Die kombinasies wat metformin en sulfonylurea of exenatide en sulfonylurea gebruik, word as die doeltreffendste beskou. Die beste kombinasie vandag word egter erken as 'n verbinding van metformien en insulien. In hierdie geval voorkom die minimum dosisse medisyne die voorkoms van newe-effekte, wat ook die voordeel van die gekombineerde behandeling is.
Kenmerke van terapie tydens swangerskap
Daar is elke dag meer en meer swanger pasiënte met swangerskapsdiabetes in die wêreld. Swangerskapsdiabetes mellitus is 'n patologiese toestand van glukose-onverdraagsaamheid, waardeur die bloedsuikervlak styg, wat die eerste keer by 'n vrou voorkom tydens die swangerskapstydperk. Gewoonlik verdwyn hierdie toestand op sy eie na geboorte. Vir behandeling gedurende die periode van simptome word dit aanbeveel om die lewenstyl te verander, 'n dieet te volg en meer tyd te spandeer aan die nodige fisieke aktiwiteit. Sommige swanger vroue kry orale antidiabetiese middels voorgeskryf, veral glibenklamied en metformien, wat 'n alternatief is en wat goedgekeur is vir gebruik tydens swangerskap, saam met insulien om glukosevlakke te beheer.
Tydens swangerskap met diabetes is dit nodig om te leer om glukemie onafhanklik te beheer om dit betyds reg te stel. In die meeste gevalle is dieet redelik genoeg. Die beginsels van dieetterapie beteken in hierdie geval die verdeling van die daaglikse dieet in voedsel wat 35-40% koolhidrate, 35-40% vette en 20-25% proteïene bevat. In die teenwoordigheid van 'n oortollige gewig, moet die kalorie-waarde van voedsel nie die grens van 25 kilokalorieë per kilogram liggaamsgewig oorskry nie, en met normale gewig, moet dit binne 30-35 kilokalorieë per kilogram wees. In hierdie geval moet 'n afname in die kalorie-inhoud glad plaasvind sonder skerp grappies.
Lekkers (maklik verteerbare koolhidrate) word nie op die swanger vrou se spyskaart toegelaat vir swangerskapsdiabetes nie, die vette wat verbruik word, word verminder, en die hoeveelheid vesel en proteïen word tot anderhalf gram per kilogram liggaamsgewig verhoog.
In die afwesigheid van positiewe dinamika in die vlak van glukemie tydens dieetterapie, word pasiënte insulienterapie voorgeskryf in die mate dat die behandelende geneesheer voortdurend vertel en aanpas.
Hoe om suiker tuis te verlaag
Daar is verskillende reëls om u bloedglukose tuis te verlaag. Dit is nodig om 'n ingevoerde glukometer aan te koop, die akkuraatheid daarvan te kontroleer en suiker voortdurend te meet om te bepaal hoe dit deur die dag optree. Vanaf watter tyd van die dag hang die vlak van glukose in die bloed van die pasiënt veral van die behandeling, dieet en aanvaarbare liggaamlike aktiwiteit af.
Dit is belangrik om te onthou dat hoe laer die hoeveelheid koolhidrate in die voedsel wat verbruik word, hoe doeltreffender die dieet die suikerpeil sal reguleer. Daarom, selfs as die dokter 'n gebalanseerde dieet voorskryf, kan u die hoeveelheid koolhidrate selfs daarin verminder. Dit sal die verloop van diabetes nie vererger nie en sal help om die regte glukosevlak vinniger terug te keer. Die doel van die beheer van tuisbloedsuiker is om 'n konstante vlak van hierdie aanwyser in die omgewing van 4,0-5,5 mmol per liter te bereik. In die afwesigheid van effektiwiteit in hierdie dieet, word metformien in die vorm van Glucofage of Siofor vir oorgewig pasiënte gekoppel. Met die dunheid sal sulke middels nie werk nie, dit kan nie verbruik word nie.
Dit is belangrik om die insulien wat in die liggaam geproduseer word, aan te pas om fisiese aktiwiteit te verhoog. Die doeltreffendste vir diabetes is draf, stap, swem. Kragopleiding kan die algemene gesondheid bevoordeel, maar dit sal geen effek op diabetes hê nie.
Insulien inspuitings is 'n lewensredder vir pasiënte met suikersiekte wat al die medisyne probeer het, maar dit het nie die regte werking gebring nie. As u 'n dieet volg, bekwame fisieke aktiwiteit en die gebruik van metformien, is die dosis insulien as 'n reël minimum nodig.
Is dit moontlik om ten volle te herstel?
Enige diabeet wonder altyd of dit moontlik is om ontslae te raak van die patologie wat ontstaan het. Dokters is egter onvergeeflik - tipe 2-diabetes mellitus is 'n chroniese patologie wat deur die lewe in die liggaam bly en soms kan vererger, of in remissie kan gaan. Om voortdurend vergoeding vir die siekte te handhaaf, moet u al die aanbevelings van die dokter volg en die nodige medikasie neem. As u net ophou om medisyne te gebruik, kan patologie vinnig begin vorder, wat parallelle komplikasies veroorsaak. Daarom moet u versigtig wees as 'n kliniek vir alternatiewe medisyne 'n volledige genesing vir suikersiekte bied met behulp van metodes:
- skoonmaak van gifstowwe in die liggaam,
- vibrasies van ondenkbare toestelle,
- kruie medisyne sonder die gebruik van farmakologiese middels en insulien inspuitings,
- energie-effekte op die onderbewuste,
- medaljes en spesiale klere dra.
Dit is belangrik om te verstaan dat die vroeë stadiums van die patologie van die tweede tipe regtig maklik deur 'n bekwame dieet en fisieke aktiwiteit vergoed word, maar dit beteken nie dat die pasiënt heeltemal genees is nie. In die latere stadiums van die siekte is die staking van die medisyne bloot dodelik, aangesien die siekte self en talle gevaarlike komplikasies kan vorder. Daarom kan fitoterapie en sport regtig makliker word, maar slegs as u dit as aanvulling tot insulienterapie en die hoofbehandeling gebruik.
Primêre diabetes mellitus van 1 of 2 soorte kan nie genees word nie, maar met behulp van verskillende metodes is dit heel moontlik om die pasiënt van die simptome van die siekte ontslae te raak, metabolisme in sy liggaam te handhaaf, die voorkoming van komplikasies te voorkom en die lewensgehalte van die pasiënt te verbeter. In hierdie geval is selfmedikasie in hierdie geval streng verbode. As u vroegtydig ondersoek en behandel word, sal die vraag of u van diabetes ontslae raak, die pasiënt nie meer bekommer nie, aangesien sy lewe met hierdie siekte in geen opsig moeilik sal wees nie.
Die gevolge van nie behandel word nie
As diabetes nie behandel word nie, kan ernstige patologieë in u eie gesondheid verwag word, ondanks die feit dat diabetes self nie 'n direkte bedreiging vir die menslike lewe inhou nie. Onbehandelde patologie veroorsaak baie ernstige komplikasies wat absoluut enige stelsels en organe in die liggaam kan beïnvloed. As u terapeutiese metodes ignoreer, kan dit tot gestremdheid en selfs die dood lei.Daarom word algemeen na verwys na diabetes die “stille moordenaar” - 'n siekte kan bykans nie manifesteer nie en dit op geen manier versteur nie, maar dit veroorsaak 'n progressie van komplikasies wat nie met die lewe versoenbaar is nie.
In 2007 het wetenskaplikes 'n studie gedoen wat getoon het hoe diabetes die lewens en gesondheid van mense beïnvloed volgens geslag. Dit blyk dat hierdie patologie vir vroue baie gevaarliker is. Die afname in lewensverwagting by mans met diabetes is gemiddeld 7 jaar, terwyl hierdie getal by vroue meer as 8 jaar is. Die ontwikkeling van kardiovaskulêre patologieë as gevolg van diabetes by mans kom meer gereeld 2-3 keer voor, en by vroue 6 keer meer gereeld. Verder is dit kardiovaskulêre siektes wat die dood van baie diabete veroorsaak.
Suikersiekte en depressiewe sindroom is op 'n jong ouderdom nou verwant. Hierdie twee toestande in die kompleks dryf jongmense dikwels tot uitspattige optrede, daarom sal dit baie goed wees om sielkundige advies gereeld te identifiseer as hulle 'n vroeë patologie identifiseer.
In die algemeen kan die siekte, in die afwesigheid van die nodige diabetesterapie, maklik vererger, komplikasies veroorsaak, gestremdheid uitlok en selfs die dood veroorsaak.
Geneesheer
'N Dokter of huisdokter (huisarts) kan die pasiënt se diabetes diagnoseer of die teenwoordigheid van hierdie patologie aanvaar. Aan die geringste teken van siekte word die toepaslike toetse aan die pasiënt toegeken, en volgens die resultate word die pasiënt vir konsultasie na 'n endokrinoloog verwys. As diabetes bevestig word, het die pasiënt in endokrinologie 'n permanente rekord aangeteken.
Dit is die endokrinoloog wat die beste oplossing vir 'n spesifieke pasiënt kan vind om die vlak van hormone en bloedsuiker te selekteer en aan te pas. Die spesialis doen studies wat die teenwoordigheid van probleme in die funksionering van die endokriene stelsel identifiseer, patologieë diagnoseer, behandeling kies, en negatiewe simptome uitskakel. Dikwels word fondse gekies om die hormonale balans in die liggaam aan te pas, metabolisme te herstel, die endokriene faktor wat onvrugbaarheid uitlok, en ander uit te skakel. Volgens die resultate van studies word 'n akkurate diagnose gemaak, 'n dieet en spesifieke medisyne gekies.
Sanatoriums vir pasiënte met diabetes
Pasiënte met diabetes word deesdae effektief behandel en herstel in gespesialiseerde gespesialiseerde instellings wat ontwerp is om probleme met spysverteringstelsel te hanteer. Diabetici benodig egter spa-behandeling vir ander patologieë wat met diabetes verband hou. Daarom is daar op grond van die meeste Russiese sanatoria 'n spesiale 'Diabetes Management School', wat pasiënte van enige gespesialiseerde gesondheidsorginstellings leer om onafhanklik hul toestand te monitor ten tye van hul herstel, dieetgeregte en fisieke aktiwiteit te kies, gegewe die geskiedenis van diabetes.
Die gewildste vir diabete is Russiese oorde van die Altai, Krasnodar-gebied, Essentuki, Pyatigorsk, Goryachiy Klyuch, Zheleznovodsk, Kislovodsk en andere.
Die belangrikste genesingsfaktore van die Belokurikha-oord in die Altai-gebied is genesende modder, minerale waters en 'n genesende klimaat. Hier word pasiënte behandel met salpeterige koolzuurhoudende laag gemineraliseerde koeksoda-sulfaat natrium effens radon termiese water met kiselsuur in die samestelling. Hier word voorgestel dat pasiënte lae-gemineraliseerde sulfaatchloried magnesium-kalsium-natrium medisyne-tafelwater gebruik uit die Berezovsky-deposito, waarin die Altai-gebied ryk is, as 'n drinkbehandeling.
By die beste balneologiese oord van Rusland in Anapa (Krasnodar-gebied) is baie bruikbare mineraalwater gevind wat beide binne en buite gebruik word.Regdeur die Kuban is daar nie soveel neerslae minerale water vir eksterne gebruik nie. Maar die waardevolste is waters van huishoudelike gebruik, waarvan die deposito direk binne die stad Anapa geleë is. Hier kan pasiënte met twee soorte water behandel word: lae-stikstof gemineraliseerde (3,2-4,9 gram per liter) koolwaterstofchloriedsulfaat en sulfaat-koolwaterstofchloriednatrium, neutraal in alkaliese samestelling. Minerale water in die Semigorsk-bronne met 'n hoë gasinhoud word ook daagliks by Anapa-oorde afgelewer. Dit is stikstof-koolstofdioksied-metaanwater, natriumchloried-koolwaterstofjodiumhoudend met 'n swak alkaliese pH van 7,6 en 'n mineralisasievlak van 10-11 gram per liter.
Goryachiy Klyuch is die enigste Russiese oord waar u 'n kombinasie van mineraalwater uit Essentuki en waterstofsulfiedbad kan ontmoet, waar die waterstofsulfiedchloried-koolwaterstof-kalsium-natrium-minerale water van warmwaterbronne met 'n temperatuur van tot 60 grade hier gebruik word. Laer temperature van sulke waters word gebruik vir die behandeling van verskillende patologieë van die spysverteringskanaal.
In die oord Zheleznovodsk word terapie sonder analoë uitgevoer in die wêreld van die "Slavyanovskaya" en "Smirnovskaya" waters, wat baie nuttig is vir die spysverteringstelsel as geheel, vir patologieë van die niere, urienweg en vir andrologiese siektes. Hulle behandel diabetiese pasiënte wat gelyktydig ly aan die organe van die spysverteringskanaal, spier- en skeletweefsel, ENT-organe, ginekologiese siektes.
Die hulpbronne van die oord Essentuki is minerale water van 'n sout-alkaliese aard - bekend vir alle Essentuki №17 en Essentuki №4. Op grond van die Kalinin-sanatorium, waar suikersiekte al tien jaar suksesvol behandel is, funksioneer die sentrum vir rehabilitasie van pasiënte met diabetes met natuurlike faktore. Hier word pasiënte gelei en gemonitor deur professore in endokrinologie, dokters van die wetenskappe op die gebied van endokrinologie. Hier word diabetes in byna alle funksionerende sanatoria behandel.
Kislovodsk is 'n beroemde oord van narzane.
Almal het ooreenkomste en word gebruik vir balneoterapie. Die effektiefste vir diabetes is Dolomiet narzan, wat metaboliese prosesse verbeter, urinering en eliminasie van afvalstowwe verhoog, asook Sulfaat narzan, wat maagsekresie verhoog, vertering verbeter en choleretiese lewerfunksie verminder, winderigheid verminder en dermfunksie verbeter. By die Kislovodsk-oord word diabetiese pasiënte met gepaardgaande patologieë van die muskuloskeletale stelsel, bloedsomloopstelsel en spysverteringstelsel behandel.
Meer as 40 name van Pyatigorsk-bronne verenig feitlik alle bekende soorte mineraalwater ter wêreld. Hier word aangetoon dat dit pasiënte met diabetes behandel, waarvan die geskiedenis bemoeilik word deur lewer-, maag-, dermpatologieë, siektes van die perifere senuweestelsel, vaskulêre patologieë van die onderste ledemate, muskuloskeletale siektes, velpatologie, endokriene stelsel, beroepsiektes en ander.
Pankreas medisyne om insulienvolume te verhoog
Tipe 2-diabetes pille lys 1
| Manin | Diabeton | Glyurenorm | amaril |
| Aksie: in reaksie op die geneesmiddel stel die pankreas die maksimum hoeveelheid insulien vry wat nodig is vir die opname van glukose wat saam met voedsel ingeneem is | Dit het 'n mildere effek as Maninil. Beskerm bloedvate, is aktief in die eerste fase van hormoonafskeiding | Stimuleer die vorming van insulien; hipoglisemiese effekte ontwikkel 'n uur na die eet. Dit word voorgeskryf vir die behandeling van tipe 2-diabetes by bejaardes. Mag voorgeskryf word vir niersiekte | 'N Effektiewe middel teen diabetes van die jongste geslag.Dit het 'n langdurige effek. Verminder die risiko van hipoglukemie. |
| Newe-effek: kan 'n allergiese reaksie veroorsaak | Dit het baie nadelige reaksies: hipoglukemie, hoofpyn, verminderde aandagspan, vertraagde reaksie, depressie, verlies aan selfbeheersing | Newe-effekte: leukopenie, trombositopenie, hoofpyn, duiseligheid, slaperigheid, moegheid, kardiovaskulêre versaking | Newe-effekte: hipoglisemiese reaksie |
| Teenaangedui by swangerskap, kinders, tipe 1-diabetes, lewerversaking | Teenaangedui vir laktasie, lewer- en niersiekte | Teenaangedui in die eerste soort siekte | Teenaangedui in die eerste soort siekte |
Insulienverbeterende middels
Voorbereidings vir die behandeling van tipe 2-diabetes mellitus beïnvloed nie die pankreas self nie, maar dit dien om die aktiwiteit van insulien te verhoog, die opname van glukose, vette uit die ingewande te verminder, en sorg vir 'n goeie opname van suiker deur die selle. Geneesmiddels teen diabetes voorkom hipoglukemie, bevat metformien.
| Siofor | Metformien (Glucophage) |
| Tablette vir diabetes mellitus 2 reguleer, verlaag bloedsuikervlakke, is ontwerp om bloedsuikervlakke te reguleer. Dra by tot gewigsverlies, bestry vetsug | Effektiewe suikerverlagende pille word voorgeskryf vir vetsugtige pasiënte, volwassenes en kinders, in kombinasie met insulien |
| Kontraïndikasies: Siofor tipe 2-medisyne word nie voorgeskryf vir pasiënte met diabetiese voetsindroom, hipoglukemie, swangerskap, chroniese alkoholisme en individuele onverdraagsaamheid nie. | Die belangrikste kontraindikasies vir diabetes: nier- en lewerversaking, diabetiese koma, ketoasidose, ernstige infeksies, hipersensitiwiteit, hartversaking, hartaanval |
| Newe-effekte: aan die begin van die behandeling van tipe 2-diabetes word 'n metaalagtige smaak in die mond gevoel, verlies van eetlus, buikpyn, naarheid, braking is moontlik | Newe-effekte: daar is dikwels 'n skending van die spysverteringsaktiwiteit, wat spontaan kan verloop |
Geneesmiddels wat die opname van glukose beïnvloed
Suikerverlagende medisyne vir tipe 2-diabetes reguleer die proses van glukose-opname, verlaag die vlak van glukose wat tydens die afbreek van voedsel gevorm word. Medisyne vir tipe 2-diabetes het newe-effekte: medisyne met tablette veroorsaak die ontwikkeling van cholecystitis, dysbiose, inflammatoriese prosesse in die maag en ingewande.
Tipe 2 diabetes pille lys 3
| acarbose | Glyukobay |
| Dit het 'n hipoglisemiese effek, is effektief in die behandeling van tipe 2-diabetes | Verminder suiker na etes. Suikerverlagende tablette word voorgeskryf as 'n ekstra hulpmiddel, terselfdertyd as 'n dieet |
| 1. Kontraïndikasies: sirrose, ketoasidose, swangerskap, laktasie, spysverteringskanaalpatologie, nierpatologie | Kontraïndikasies: dermsiektes, swangerskap, borsvoeding |
| Newe-effekte: diarree, winderigheid | Newe-effekte: winderigheid, buikpyn |

Vir die behandeling van gewrigte het ons lesers DiabeNot suksesvol gebruik. Aangesien die produk gewild is, het ons besluit om dit onder u aandag te bring.
Kombinasie medisyne
Tipe 2-diabetes pille lys 4: Amari, Glibomet, Yanumet. Gekombineerde tablette verminder insulienweerstandigheid, stimuleer die vorming van insulien.
| amaril | Glibomet | Yanumet |
| Dit stimuleer die afskeiding van insulien vanaf beta-selle van die pankreas. Verhoog die sensitiwiteit van vet en spierweefsel vir die werking van insulien | Gee aan met ondoeltreffende dieetterapie en behandeling met hipoglykemiese middels | Help om hipoglukemie in tipe 2-diabetes te beheer (sodat suiker nie styg nie). Die middel teen diabetes verhoog die gevolge van dieet, oefening |

Diabetes by bejaardes
Watter pille word voorgeskryf vir tipe 2-diabetes by bejaardes? In tipe 2-diabetes, sodat suiker nie styg nie, word medikasie wat metformien bevat voorgeskryf.
- die siekte word belas deur verskillende patologieë wat op hierdie ouderdom opgehoop word,
- finansiële probleme van pensioenarisse laat nie toe dat hulle ten volle behandel word nie,
- die simptome van tipe 2-diabetes word deur ander patologieë gemasker,
- dikwels kom die pasiënt agter dat hy die siekte ontwikkel het as dit reeds aan die gang is.
Belangrik: om die aanvang van die siekte, vanaf 45-55 jaar oud, nie te mis nie, moet u periodiek bloed vir suiker skenk. Tipe 2-diabetes is gevaarlik vir die gesondheid met 'n verskeidenheid komplikasies - kardiovaskulêre patologieë, patologie van die niere, lewer, blindheid, amputasie van ledemate.
Is diabetespille nuttig?
Aptekers sê grappenderwys dat diabete enigiets kan eet. Die belangrikste ding is om goeie pille te neem vir diabetes 2. Maar u moet onthou dat nee, selfs die beste medisyne vir tipe 2-diabetes, verligting sal gee as u nie 'n dieet volg nie. . As u heeltyd verbode, gemorskos eet, kan u die pankreas dreineer - geen lys medisyne sal help nie; u moet nie net tablette drink nie, maar ook insulien inspuit.
Baie moderne medisyne vir diabetes het baie newe-effekte en kontraindikasies, wat die sterftes verhoog, dus u moet medisyne versigtig kies vir diabetes. Die beste middel is Metformin. Mense sê dat daar nog geen doeltreffender, meer effektiewe middel is nie.
Forsiga: Voor- en nadele
Forsiga is die nuutste medisyne vir diabetes. Die middel stimuleer die uitskeiding van glukose in die urine. Daar word geglo dat behandeling met Forsig-tablette meer kontraindikasies het as aanduidings - dit kan urienweginfeksies veroorsaak, waarna nierversaking kan ontwikkel.
Op die internet kan u lofwaardige oorsigte vind van sommige medisyne teen diabetes, wat 'n vinnige genesing beloof. Glo nie sulke stellings nie. Daar is nie sulke middels wat die patologie van die pankreas kan genees nie. Vertrou dus amptelike medisyne meer.
Suikerverlagende kruieproduk
Watter medisyne word deur 'n dokter voorgeskryf vir natuurlike bestanddele van plantaardige oorsprong? Die dokter kan aanbeveel dat pasiënte in die beginstadium van die siekte nie medikasie vir suikersiekte het nie, maar biologiese aanvullings. Om diabetes te voorkom, word aanbeveel dat u insulien inneem. Insulien stimuleer insulienafskeiding, normaliseer metaboliese prosesse. Die stabiele, langdurige gebruik van die middel verhoog die toestand van die pasiënt en verminder bloedsuiker.

Gevolgtrekking
Dieet, liggaamlike aktiwiteit en medisyne teen diabetes is die drie pilare vir die handhawing van gesondheid, voorkoming van komplikasies en 'n lang, vervullende lewe. Om 'n terapeutiese effek te verkry en komplikasies te voorkom, moet medisyne slegs deur 'n endokrinoloog voorgeskryf word. Medisyne op voorskrif.
Medisyne vir diabetes: 'n oorsig oor die behandeling van diabetes
Medikasie is in die derde stadium in die behandeling van tipe 2-diabetes. Die eerste twee fases beteken 'n lae-koolhidraatdieet en fisieke aktiwiteit. As dit nie meer klaarkom nie, word tablette gebruik.
Maar dit gebeur dat die tablette ondoeltreffend is; in hierdie geval word die pasiënt insulieninspuitings voorgeskryf. Kom ons bespreek meer breedvoerig watter lys medisyne vandag vir diabete beskikbaar kan wees.
Diabetesgroepe
Volgens hul optrede word diabetesmedisyne in twee groepe verdeel:
- Geneesmiddels wat die sensitiwiteit van selle vir die hormooninsulien verhoog.
- Medisinale stowwe wat die pankreas stimuleer om die hoeveelheid insulienproduksie te verhoog.
 Sedert die middel van die 2000's is nuwe medisyne vir diabetes vrygestel, wat dwelmmiddels met verskillende effekte insluit, en dit is op die een of ander manier onmoontlik om dit te kombineer. Alhoewel hierdie twee groepe medisyne met inkretienaktiwiteit is, maar ander mense sal mettertyd verskyn.
Sedert die middel van die 2000's is nuwe medisyne vir diabetes vrygestel, wat dwelmmiddels met verskillende effekte insluit, en dit is op die een of ander manier onmoontlik om dit te kombineer. Alhoewel hierdie twee groepe medisyne met inkretienaktiwiteit is, maar ander mense sal mettertyd verskyn.
Daar is pille soos acarbose (glucobai), wat die absorpsie van glukose in die spysverteringskanaal blokkeer, maar dit veroorsaak dikwels spysvertering in die spysvertering. Maar as die pasiënt 'n lae-koolhidraatdieet volg, verdwyn die behoefte aan hierdie middel oor die algemeen.
As die pasiënt nie hongeraanvalle kan hanteer nie en nie kan hou by 'n lae-koolhidraatdieet nie, moet hy diabetes medikasie neem, waarmee u u aptyt kan beheer. Van glukobaia word 'n spesiale effek nie waargeneem nie, daarom is die nadere bespreking daarvan nie sin nie. Hieronder is 'n lys met pille.
Diabetes pille
Hierdie suikersiekte is deesdae die gewildste. Dit stimuleer die pankreas met beta-selle.
Soos die vorige medikasie, stimuleer dit die pankreas met beta-selle, maar minderwaardig as die eerste wat sterk is. Diabete bevorder egter 'n natuurlike toename in bloedinsulien.
Hierdie diabetiese middel word gebruik deur pasiënte met nierkomplikasies of ander gepaardgaande siektes.
Die middel behoort aan 'n nuwe generasie dwelms. Die effek daarvan hou verband met die stimulering van die vrystelling van die hormoon insulien uit die beta-selle van die klier. Amaryl word dikwels in kombinasie met insulien gebruik.
Waarvoor is insulienterapie gebruik?
Diabetes mellitus tipe 1 en 2 verwys na metaboliese siektes, dus moet die effek van geneesmiddels in die eerste plek daarop gemik wees om die metaboliese prosesse van die liggaam te laat funksioneer.
 Aangesien die oorsaak van tipe 1-diabetes die dood van beta-selle is wat insulien produseer, moet hierdie hormoon van buite af toegedien word. Die vloei van insulien na die liggaam kan verseker word deur inspuiting of deur 'n insulienpomp te gebruik. Met insulienafhanklike diabetes is daar ongelukkig geen alternatief vir insulienbehandeling nie.
Aangesien die oorsaak van tipe 1-diabetes die dood van beta-selle is wat insulien produseer, moet hierdie hormoon van buite af toegedien word. Die vloei van insulien na die liggaam kan verseker word deur inspuiting of deur 'n insulienpomp te gebruik. Met insulienafhanklike diabetes is daar ongelukkig geen alternatief vir insulienbehandeling nie.
Vir die behandeling van tipe 2-diabetes skryf dokters 'n verskeidenheid medisyne voor wat help om die bloedsuiker te verlaag. Dit is nie nodig om insulien by hierdie groep diabete te neem nie.
Tipe 2-medikasie vir diabetes
Medikasie vir tipe 2-diabetes kan in verskillende kategorieë verdeel word. Alhoewel dit onmiddellik nodig is om 'n bespreking te maak dat daar geen absolute kuur vir diabetes is nie. Op baie maniere hang die sukses van diabetesbehandeling af van:
- van die pasiënt se bereidwilligheid om die siekte aanhoudend te beveg
- van die pasiënt se lewenstyl.
As fisieke aktiwiteit en dieet nie positiewe resultate opgelewer het nie, skryf 'n spesialis medisyne voor vir diabetes, wat in verskillende klasse verdeel word. 'N Dokter kan enige geneesmiddel of kombinasie van medisyne wat in verskillende klasse behoort, voorskryf.
In die vroeë stadiums van suikersiekte is a-glukosidase-remmers baie effektief; dit help om die opname van die ingewande in glukose te verminder. Afgeleides van sulfonylureas word as 'n reël voorgeskryf wanneer dit nodig word om die sekresie van insulien deur beta-selle te stimuleer.
Maar hierdie middels het 'n aantal kontraindikasies, wat die volgende insluit:
- abdominale chirurgie
- pankreas diabetes mellitus of tipe 1-diabetes,
- swangerskap en laktasie,
- besering
- aansteeklike siektes
- allerhande allergiese manifestasies.
As die bloed van die pasiënt ryk genoeg is aan insulien, kan die endokrinoloog die pasiënt met die biguaniedgroep voorskryf. Hierdie suikersiekte stimuleer nie die produksie van insulien nie, maar verhoog die effek daarvan op perifere weefsel.
Biguaniede verminder die produksie van glukose deur die lewer, die opname daarvan deur die ingewande belemmer die eetlus. Maar by die aanstelling daarvan moet 'n aantal verskillende kontraindikasies in ag geneem word:
- hipoksietoestand
- verswakte nierfunksie,
- akute komplikasies vir diabeet, ens.
Die gebruik van voedingsaanvullings vir tipe 2-diabetes
 Die neem van pille wat bloedsuiker verlaag in diabetes is onvermydelik. Daarom sal die pasiënt daarmee moet saamkom dat die daaglikse gebruik van dwelms onvermydelik die maag, lewer en bloed bederf.
Die neem van pille wat bloedsuiker verlaag in diabetes is onvermydelik. Daarom sal die pasiënt daarmee moet saamkom dat die daaglikse gebruik van dwelms onvermydelik die maag, lewer en bloed bederf.
Maar tog is daar die geleentheid om die dosis antidiabetiese chemie aan te pas as u die funksie van die vermindering van suiker met natuurlike middele toevertrou. Dit het natuurlik betrekking op tipe 2-nie-insulienafhanklike diabetes. Hier is dit byvoorbeeld nodig om 'n bloedglukosemeterskring TC te gebruik.
In baie gevalle kan die dokter die terapie met dieet aanvul deur voedingsaanvullings (biologies aktiewe bymiddels) te neem, wat help om die glukosevlak in die bloed te verlaag. Diegene wat voedingsaanvullings as 'n geneesmiddel vir diabetes beskou, is verkeerd.
Soos hierbo genoem, is daar nog nie een honderd persent genees vir hierdie siekte nie. Nietemin het voedingsaanvullings slegs natuurlike komponente, wat in die komplekse behandeling van tipe 2-diabetes 'n baie tasbare effek het.
Byvoorbeeld, "Insulat" is 'n voedingsaanvulling, wat:
- Dit verminder die konsentrasie van glukose in die bloed deur die dermabsorpsie daarvan te verminder.
- Verbeter metaboliese prosesse.
- Stimuleer die afskeiding van die pankreas.
- Dit help om gewig te verminder en metaboliese prosesse te normaliseer.
Aanvullings kan voorgeskryf word as 'n enkele middel vir die voorkoming van tipe 2-diabetes, en kan 'n komponent in 'n kompleks van terapeutiese prosedures wees. Met die langdurige gebruik van "Insulate" by pasiënte is daar 'n stabiele afname in die glukemiese indeks.
Met die streng nakoming van die voedingsaanvulling en dieetregime verhoog die waarskynlikheid dat bloedsuikervlak nie-diabetiese aanwysers sal nader.
Optimale suikervlak
| Op 'n leë maag | 5,0-6,0 mmol / L |
| 2 uur na eet | 7,5-8,0 mmol / L |
| Voor ek gaan slaap | 6,0-7,0 mmol / L |
Behoefte aan insulien inspuitings
Gewoonlik, as die ervaring van suikersiekte langer is as 5-10 jaar, is dieet en die neem van medikasie reeds nie genoeg nie. Daar is reeds 'n permanente of tydelike insulienterapie. Maar die dokter kan insulien veel vroeër voorskryf as ander metodes nie die toenemende vlak van glukose in die bloed kan regstel nie.
Insulien, as 'n behandeling vir tipe 2-diabetes, is voorheen as 'n laaste uitweg beskou. Dokters hou vandag die teenoorgestelde standpunt in.
 Voorheen het die meeste pasiënte wat dieet bewus was, medisyne wat diabetes gebruik, 'n lang tyd met 'n hoë glukemiese indeks gehad, wat 'n ernstige lewensgevaar inhou, en ten tye van insulien toediening het pasiënte reeds ernstige diabetiese komplikasies gehad.
Voorheen het die meeste pasiënte wat dieet bewus was, medisyne wat diabetes gebruik, 'n lang tyd met 'n hoë glukemiese indeks gehad, wat 'n ernstige lewensgevaar inhou, en ten tye van insulien toediening het pasiënte reeds ernstige diabetiese komplikasies gehad.
Moderne praktyke vir die behandeling van suikersiekte het getoon dat insulien een van die middels is wat suiker help verminder. Die verskil tussen tablette is slegs in die metode van toediening (inspuiting) en 'n hoë prys.
Onder pasiënte met tipe 2-diabetes benodig 30-40% van die pasiënte insulienterapie. Wanneer en met watter bedrag met insulienterapie begin, kan dit slegs deur 'n endokrinoloog bepaal word, aangesien dit alles afhang van die persoonlikheid van die liggaam.
Kan ek ten volle met diabetes leef?
Vandag het 'n diabeet die kans om verskillende komplikasies te voorkom en om 'n hoë lewensgehalte te handhaaf. Daar is beskikbare middels van sintetiese en kruie, insulienpreparate, selfbeheermiddels en verskillende metodes van toediening beskikbaar.
Daarbenewens is 'diabetesskole' geopen wat mense met diabetes en hul gesinne opvoed. Die werk is daarop gemik om te verseker dat die pasiënt soveel as moontlik van sy siekte weet en onafhanklik kan omgaan, terwyl hy die vreugde van die gewone lewe behou.
Die grootste probleem wat maniere om suiker te verlaag beperk, is die waarskynlikheid van hipoglukemie. Vir sommige pasiënte word dit dus aanbeveel om glukemie op 'n hoër vlak te handhaaf, tot 11 mmol / l gedurende die dag.Hierdie voorsorgmaatreël sal help om te verhoed dat oortollige suiker val.
In die meeste gevalle is die vrees vir hipoglukemie oordrewe en onredelik, maar die suikervlak wat dit moet voorkom, styg gereeld tot 10-15 mmol / l gedurende die dag, wat uiters gevaarlik is.

 Die hormoon begin 10-15 minute na die inspuiting werk, die maksimum effek word na 'n uur gevoel. Om pyn te verminder, word die inspuiting die beste gedoen in die vou van die vel naby die kante.
Die hormoon begin 10-15 minute na die inspuiting werk, die maksimum effek word na 'n uur gevoel. Om pyn te verminder, word die inspuiting die beste gedoen in die vou van die vel naby die kante.