Patogenese en etiologie van diabetes
Diabetes is een van die algemeenste diagnoses van ons tyd. Dit raak mense van alle nasionaliteite, ouderdomme en klasse. Dit lyk onmoontlik om jouself te beskerm of jouself daarteen te verseker. Dit is 'n onsigbare siekte wat onverwags en skielik kan sluip. Dit is egter nie altyd die geval nie.
Hierdie artikel word gewy aan die etiologie, patogenese en kliniese aanbieding van diabetes mellitus (DM). Ons sal ook kortliks aandag gee aan die diagnose en behandeling daarvan. U sal sien dat hierdie siekte spesifieke provokateurs en oorsake het, aangesien die voorkomende maatreëls ontwikkel kan word om dit te voorkom. U sal ook die belangrikste simptome van die siekte uitvind, wat u sal help om die voorkoms daarvan betyds te bepaal en om betyds gekwalifiseerde hulp te soek.
Dus - diabetes mellitus (etiologie, kliniek, behandeling word hieronder bespreek).
Kortliks oor die siekte
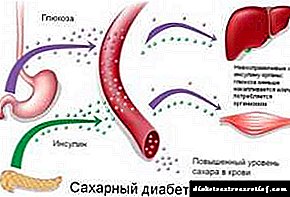
Diabetes is 'n chroniese siekte van die endokriene stelsel wat verband hou met die produksie van insulien, wat manifesteer in oormatige glukose in die bloed. Hierdie siekte kan metaboliese afwykings uitlok en ander ernstige kwale veroorsaak deur die hart, niere, bloedvate, ensovoorts.
Klassifikasie
Voordat u die belangrikste omstandighede van diabetes mellitus bestudeer (kliniek, behandeling, voorkoming word in hierdie materiaal aangebied), moet u uself vergewis van die algemeen erkende klassifikasie.
Volgens mediese sistematisering word hierdie siekte verdeel in:
- Tipe 1 diabetes mellitus, wat veroorsaak word deur 'n absolute gebrek aan insulien as gevolg van die feit dat endokriene organe dit nie in die regte mate kan produseer nie. 'N Ander naam vir tipe 1-diabetes is afhanklik van insulien, aangesien die enigste behandeling daarvan gereeld gereelde toediening van insulien is.
- Tipe 2-diabetes mellitus is 'n gevolg van onbehoorlike interaksie tussen insulien en weefselselle. Hierdie kwaal word as onafhanklik van insulien beskou, aangesien dit nie die gebruik van hierdie middel vir behandelingsdoeleindes behels nie.
Soos u kan sien, verskil die oorsake van hierdie siektes baie van mekaar. Daarom sal klinieke vir tipe 1 en tipe 2-diabetes ook verskil. Ons sal egter 'n bietjie later hieroor praat.
Wat gebeur in die liggaam tydens 'n siekte?
Patogenese van die siekte
Die meganisme van die ontstaan en ontwikkeling van diabetes is te wyte aan twee hoofareas:
- Pankreas insulien tekort. Dit kan voorkom as gevolg van die geweldige vernietiging van die endokriene selle van hierdie orgaan as gevolg van pankreatitis, virusinfeksies, stresvolle situasies, kanker en outo-immuun kwale.
- Inkonsekwensie van algemene prosesse tussen weefselselle en insulien. Hierdie toestand kan voorkom as gevolg van patologiese veranderinge in die struktuur van insulien of 'n skending van sellulêre reseptore.
Etiologie van die siekte
Voordat u kennis maak met die diagnose, kliniek, die behandeling van diabetes, moet u die oorsake van die voorkoms daarvan leer.
Dit word algemeen aanvaar dat diabetes 'n oorerflike siekte is wat deur ander uitloklike faktore bemoeilik word.
As ons van die eerste tipe diabetes mellitus praat, kan die oorsaak van die siekte virale infeksies wees wat die selle van die pankreas beïnvloed (rubella, pampoentjies, waterpokkies).
In die geval van tipe 2-diabetes kan vetsug 'n provokateur wees.
'N Belangrike faktor in die manifestasie van die diabetes mellitus-kliniek moet oorweeg word as stresvolle situasies wat die endokriene stelsel en insulienproduksie negatief kan beïnvloed, asook slegte gewoontes en 'n sittende leefstyl.

Dus het ons die etiologie van diabetes bepaal. Die kliniek van hierdie siekte word hieronder geliasseer.
Algemene simptome
Dit is baie belangrik om die belangrikste manifestasies van suikersiekte uit te vind om dit betyds op te spoor, 'n spesialis te raadpleeg en met individuele terapie te begin. Die kliniek vir diabetes mellitus (diagnose, behandeling, voorkomende maatreëls sal in detail bespreek word) is baie verbind met simptomatiese aanwysers.
Die belangrikste kliniese tekens van die siekte sluit in:
- Oorvloedige urinering, veral snags. Dit is te danke aan die oormatige teenwoordigheid van glukose in die urine.
- 'N Deurlopende gevoel van dors, veroorsaak deur groot verlies aan vloeistof, sowel as 'n toename in bloeddruk.
- 'N Onversadigbare honger wat ontstaan as gevolg van metaboliese afwykings.
Hierdie simptome, wat vinnig en gelyktydig voorkom, is kenmerkende aanduidings van 'n tipe 1-diabetes mellitus-kliniek. Alhoewel dit gewoonlik as algemene tekens vir diabetes van alle soorte beskou word. As ons van 'n insulienafhanklike siekte praat, moet ons die sterk gewigsverlies noem wat veroorsaak word deur 'n verhoogde metaboliese afbraak van vette en proteïene.
Gewigstoename is inherent in die kliniek van tipe 2-diabetes.

Die sekondêre simptome van diabetes van alle soorte sluit in:
- brandgevoel van die vel en slymvliese,
- spierswakheid
- gesiggestremdheid
- swak wondgenesing.
Soos u kan sien, word die kliniese manifestasies van suikersiekte uitgespreek en benodig u onmiddellike mediese hulp.
Siektes komplikasies
Dit is baie belangrik om betyds met die behandeling te begin. Omdat diabetes gekenmerk word deur die aanloklikheid van ernstige siektes soos aterosklerose, depressie, iskemie, stuiptrekkings, nierskade, ulseratiewe absesse, en visuele verlies.
Verder, as u nie die siekte behandel of die voorskrif van 'n dokter verwaarloos nie, kan ongewenste gevolge soos koma en dood voorkom.
Hoe word diabetes gediagnoseer? Die kliniek van die siekte moet die behandelende dokter waarsku en hom vra om 'n deeglike ondersoek voor te skryf. Wat sal dit insluit?
Diagnose van die siekte
In die eerste plek sal die pasiënt gevra word om 'n bloedtoets te neem vir glukosekonsentrasie. Dit moet op 'n leë maag gedoen word na tien uur se vas. Aan watter aanwysers in die opname moet u let?

Diabetes mellitus word gekenmerk deur 'n groot toename in standaarde (gewoonlik sal indikators vir die siekte 6 mmol / l oorskry).
'N Spesialis kan dit ook nodig ag om 'n glukosetoleransietoets uit te voer, waarvoor die pasiënt 'n spesiale glukose-oplossing moet drink. Daarna, binne twee uur, sal laboratoriumtoetse uitgevoer word wat die liggaam se glukosetoleransie bepaal. As die aanwysers 11,0 mmol / l oorskry, is dit die moeite werd om oor die diagnose van diabetes te praat. Die kliniek van die siekte sal 'n duidelike bewys hiervan wees, aangesien dit later aanbeveel kan word om die graad van glikosileerde hemoglobien na te gaan ('n normale aanwyser word onder 6,5% beskou).
Die behandelende geneesheer kan ook urine voorskryf wat geanaliseer moet word om die teenwoordigheid van suiker en asetoon in die biomateriaal te bepaal.
Dus het ons besluit op die diagnose van diabetes. Die kliniek en behandeling van hierdie siekte word hieronder beskryf.
Tipe 1-behandeling
Voordat u weet hoe om diabetes te behandel, moet u 'n spesifieke diagnose bepaal, dit wil sê, die tipe siekte en die stadium daarvan. Soos u kan sien, is die algemene diabeteskliniek baie belangrik wanneer u behandeling voorskryf.
As ons van tipe 1-diabetes praat, sal die spesialis individuele insulienterapie voorskryf, waar hy die nodige daaglikse en enkel dosis van die middel sal bereken. Hierdie metode kan ook gebruik word vir die tweede soort insulienafhanklike diabetes.
'N Insulienpreparaat is 'n hormoon wat verkry word uit die pankreasekstrak van verskillende diere of mense. Monoviede en gekombineerde insuliene word onderskei, kortwerkend en langwerkend, tradisioneel, monopies en monokomponent. Daar is ook analoë van menslike insulien.
Die middel word onderhuids in die vetvou ingespuit met behulp van 'n kort spuit of 'n spesiale apparaat in die vorm van 'n pen met 'n klein naald.

Hierdie manipulasies sal help om te vergoed vir onderbrekings wat veroorsaak word deur 'n skending van die koolhidraatmetabolisme. Soms kry die pasiënt 'n insulienpomp.
Afhangend van die etes en mediese voorskrif, word die middel verskeie kere per dag ingespuit.
Ander beginsels vir die behandeling van diabetes mellitus van die eerste soort is die mediese eliminasie van kliniese simptome, die voorkoming van komplikasies van die siekte en die verbetering van die pankreasfunksie (medisyne soos Actovegin, Festal, Cytochrome kan hiervoor gebruik word).
Om die maksimum effek van farmakologiese behandeling te verkry, word 'n dieet en matige fisieke aktiwiteit aanbeveel.
Tipe 2-siektebehandeling
Die behandeling van tipe 2 nie-insulienafhanklike diabetes mellitus begin gewoonlik met dieetterapie en matige gimnastiekoefeninge. Dit sal help om gewig te verminder en metabolisme te balanseer.

As die siekte in die latere stadiums gediagnoseer word, skryf die behandelende geneesmiddel medikasie voor met hierdie spektrum van werking:
- Vermindering van die hoeveelheid glukose in die ingewande en lewer, asook die verbetering van die sensitiwiteit van weefsels vir geproduseerde insulien (gebaseer op metformien: "Formin", "Metfogama", "Diaformin", "Gliformin", gebaseer op rosiglitazoon: "Avandia", pioglitazone: "Actos" ). Die mense noem hierdie terapie 'n hipoglisemie.
- Verbeterde insulienafskeiding. Dit kan farmakologiese middels wees, tweede generasie sulfanylureas afgeleides (Maninil, Diabeton, Glimepirid, Diamerid, Glimaks, Glunenorm), asook meglitiniede (Diagnlinide, Starlix).
- Inhibering van dermensieme om die opname van glukose in die spysverteringskanaal (medisyne gebaseer op akarbose) te verminder.
- Verlaging van cholesterol, stimulering van reseptore in vaskulêre selle, verbetering van lipiedmetabolisme (medisyne waarvan die aktiewe bestanddeel fenofibraat is - die internasionale nie-eiendomsnaam vir die aktiewe bestanddeel wat deur die WGO aanbeveel word).
Algemene aanbevelings
Soos u kan sien, is 'n streng dieet en gereguleerde fisieke aktiwiteit 'n belangrike faktor in die behandeling van enige soort diabetes.
Daar moet verder in gedagte gehou word dat die siekte chronies en ongeneeslik is. Daarom sal alle medikasie lewenslank en stiptelik geneem moet word.
Selfbeheersing speel ook 'n belangrike rol in die behandeling van suikersiekte - hoe ernstiger en verantwoordelik die pasiënt hul gesondheid neem, hoe makliker en minder pynlik is die kliniese verloop van die siekte.
En uiteindelik
Ja, diabetes is 'n onaangename en ingewikkelde siekte wat baie ernstige siektes en kwale kan uitlok. Die kliniese beeld van diabetes het duidelike simptome en tekens.
Tydige mediese sorg speel 'n belangrike rol in die behandeling van die siekte en die uitskakeling van pynlike manifestasies. As die pasiënt streng by die dokter se voorskrifte hou, 'n dieet volg, 'n aktiewe lewenstyl lei en 'n positiewe houding handhaaf, sal die kliniese aanwysers van diabetes tot 'n minimum beperk word, en die pasiënt in staat sal wees om gesond en volwaardig te voel.
Patogenese en etiologie van diabetes. Vernaamste redes
 Diabetes mellitus is 'n metaboliese siekte wat veroorsaak word deur absolute of relatiewe tekort aan insulien. Die aangetaste liggaam kan nie glukose op dieselfde manier hanteer as onder fisiologiese toestande nie, wat lei tot hiperglikemie.
Diabetes mellitus is 'n metaboliese siekte wat veroorsaak word deur absolute of relatiewe tekort aan insulien. Die aangetaste liggaam kan nie glukose op dieselfde manier hanteer as onder fisiologiese toestande nie, wat lei tot hiperglikemie.
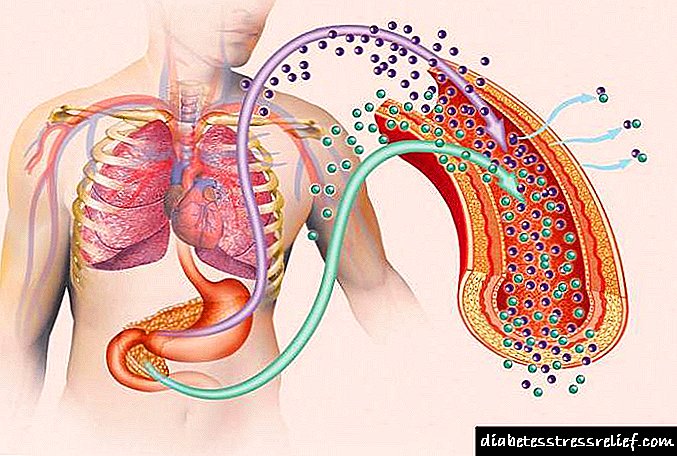
Diabetes mellitus waarvan die etiologie baie uiteenlopend is, word voorgestel deur die redes wat betrokke is by verskillende meganismes wat tot die siekte lei, wat dus 'n betreklik diverse groep is, en nie 'n kliniese eenheid nie. Om die wese van die siekte te begryp, is dit nodig om die basiese gegewens oor die sekresie en werking van insulien te bestudeer, dit bepaal die diabetes mellitus waarvan die patogenese presies deur die werking van hierdie hormoon voorgestel word.
Die hormoon polypeptied word gesintetiseer in die B-selle van die pankreas-eilandjies van Langerhans, wat, na proklisyn van die seinpeptied, in sekretoriese korrels gestoor word, soos proinsulien.
Hier kom dit by die splitsing van die molekule, dus laat B-selle insulienmolekules vry, en terselfdertyd 'n ewe groot hoeveelheid C-peptied. Met 'n bloedstroom bereik albei peptiede die lewer, wat dien as 'n filter, waarin ongeveer die helfte van die insulienmolekule tydens die eerste pas versamel is.
Op hierdie manier beskerm die liggaam homself teen oormatige aktiwiteit van insulien, wat in akute oormaat ongewenste hipoglisemie kan veroorsaak. Nadat u deur die lewer deurgedring het, gaan insulien deur 'n groot bloedsomloop in die perifere weefsel, insluitend vet en spierweefsel.
Benewens lewer- en vetselle, is daar gestreepte spiere wat spesifieke insulienreseptore op hul selmembrane het. Insulienmolekules bind aan die alfa-subeenhede van reseptore en veroorsaak dus 'n kettingreaksie, wat die effek van die hormoon bepaal.
As gevolg van die binding van insulien aan die reseptor, word die beta-subeenheid geaktiveer, wat in die intrasellulêre deel (d.w.s. die domein) die substraat van die insulienreseptor aktiveer. Daar is tans verskillende soorte molekules (IRS-1, IRS-6 ...) waarvan die funksies reeds grootliks verstaan word.
Die substraat IRS-1 en IRS-2 is 'n sleutelmolekuul vir die beheer van ander reaksies wat binne die sel plaasvind. Ons kan sê dat daar twee hoof maniere is: op die een word fosfatidylinositol-3-kinase (PI 3-K) geaktiveer, in die tweede word proteïenkinase deur die mitogeen geaktiveer.
As gevolg hiervan bereik dit die vervoer van glukose in die sel, waaraan insulienafhanklike glukosetransporteurs deelneem, en daarbenewens word die metaboliese effekte van insulien, wat bydra tot die sintese van proteïene, lipiede en glikogeen, sowel as die groei-aktiwiteit daarvan, toegepas.
Die finale effek hang af van die perfekte harmonie van die individuele gedeeltelike reaksies, wat daartoe bydra dat die vlak van glukose in die bloed en metaboliese prosesse binne die fisiologiese norm gehandhaaf word. Veranderings wat verband hou met enige deel van die insulien sintese ketting as gevolg van die teikeneffek daarvan, lei tot defekte in glukosetoleransie, waarvan die ontstaan dus aansienlik uiteenlopend is.
Dit is nie 'n enkele afwyking nie, en diabetes is nie 'n enkele siekte nie, maar 'n groep siektes waarvoor die definisie van 'sindroom' meer geskik is. Die huidige indeling van diabetes gebruik kennis van patogenese, wat 'n rasionele benadering tot behandelingsmaatreëls moontlik maak.
In die definisie van diabetes word die term 'absolute' of 'relatiewe' insulientekort gebruik, wat uitgedruk word in die patogenetiese benadering vir die beoordeling van die diabetiese sindroom en die behandeling daarvan. Dit is ook 'n fundamentele kenmerk van die twee hooftipes diabetes, tipe 1-diabetes en tipe 2-diabetes.
Tipe 1-diabetes
 Die endokriene deel van die pankreas in hierdie soort siektes kan nie insulien produseer nie, wat lei tot absolute onvoldoendeheid en 'n neiging tot ketoasidose, aangesien beide die vrygestelde vetsure en aminosure 'n ketoplastiese substraat is vir die vorming van ketoonliggame.
Die endokriene deel van die pankreas in hierdie soort siektes kan nie insulien produseer nie, wat lei tot absolute onvoldoendeheid en 'n neiging tot ketoasidose, aangesien beide die vrygestelde vetsure en aminosure 'n ketoplastiese substraat is vir die vorming van ketoonliggame.
Diabetes word veroorsaak deur 'n outo-immuun voorwaardelike geleidelike verdwyning van B-selle, wat aangetoon kan word deur die teenwoordigheid van auto-antiliggame.Die opsporing van teenliggaampies teen glutamiensuurdekarboksilase en tyrosienfosfatase (IA-2ab), maar ook insulien, is 'n bewys dat sommige molekules outo-antigenies word en dat 'n outo-immuunrespons daarop gerig is.
Teenliggaampies kan opgespoor word voor die aanvang van diabetes, dit wil sê voordat 'n persoon se glukosetoleransie bepaal word. Die ontwikkeling van 'n outo-immuunproses vereis 'n genetiese aanleg as gevolg van veranderinge in haplotipes in klas II van die HLA-stelsel.
Ons praat van allele van die DR3-, DR4- en DQA1- en DQB1-gene, waarvan die assosiasies met tipe 1-diabetes herhaaldelik aangetoon is. Sommige allele van hierdie gene verhoog die risiko om 'n siekte te ontwikkel (byvoorbeeld DQA1-0301, DQB1-0302, DQA1-0501, ens.), Ander tree inteendeel beskermend op (DQA1-0102, DQB1-0602, ens.).
In die besonder, met 'n kombinasie van riskante allele, neem die waarskynlikheid vir die ontwikkeling van tipe 1-diabetes groter. 'N Hoë risiko is aangeteken in die heterosigotiese genotipe DR3 / DR4 of DQA1-0501 - DQB1-0201 - DQA1-0301 - DQB1-0,302.
Geleidelik is verskillende streke en gene wat verband hou met tipe 1-diabetes mellitus (aangedui as IDDM-merkers van 1 tot 15) gekenmerk, waarvan die belangrikste die IDDM-1-merker is wat gekoppel is aan chromosoom 6, wat verband hou met die genoemde klas II HLA-gene. , en IDDM-2, wat 'n skakel het met die insuliengeen op chromosoom 11 (d.w.s. VNTR-polimorfisme).
'N Genetiese predisposisie stel die immuunstelsel, insluitend 'n sellulêre en humorale respons, in staat om aksie teen sy eie antigene te rig. Op molekulêre vlak word hierdie proses bemiddel deur HLA-molekules wat die ooreenstemmende peptied bind, waardeur die aanbieding en herkenning van T-limfosietreseptore vergemaklik word.
Die teenwoordigheid van die aminosuur serien of alanien in die 57 posisie van die beta-ketting van DQ2 of DQ8 molekules is belangrik vir die binding van die peptied aan die HLA-geen. Die sterkte van die peptiedbinding word verbeter deur arginien wat op posisie 79 van die alfa-ketting van DQ-molekules geleë is.
As die DQ-molekule op posisie 57 van die beta-ketting asparaginsuur het, sal dit moontlik nie die peptiedbinding bereik nie, en sodoende word dit voorgestel aan T-selle. Daarom is dit duidelik dat 'n eenvoudige puntmutasie wat lei tot die aanbieding van verskillende aminosure op 'n spesifieke bindingsplek van HLA-intermediêre molekules, die ontwikkeling van 'n outo-immuunwerking kan beïnvloed.
Eksogene faktore, veral 'n virusinfeksie, wat gewoonlik deur enterovirusse veroorsaak word, word as die sneller meganisme beskou. Dikwels is 'n skakel getoon met sitomegalovirus, paramyxovirus, Coxsackie-virusse of rubella. Daarbenewens is die negatiewe effek van koeimelk by jong kinders of die rol van blootstelling aan sekere gifstowwe ook bekend, maar in detail is hierdie effek in baie opsigte onduidelik.
Die vernietiging van die eilande gaan gepaard met limfositiese infiltrasie, wat heel aan die begin verskyn, nog voor die aanvang van die uitsterwing van B-selle. Die beslissende rol in hierdie proses word deur T-limfosiete gespeel. Om diabetes te ontwikkel, is dit nodig om ongeveer 90% van die B-selle te vernietig; hierdie proses duur gewoonlik 'n paar maande of, selfs jare.
Die presiese tydsduur van die duur van hierdie proses kan moeilik bepaal word, aangesien die dokter die pasiënt ontmoet na die aanvang van diabetes. Die feit dat die outo-immuunproses op verskillende maniere lank kan neem, versterk die kennis wat opgedoen is uit studies van LADA-diabetes.
Ons praat van stadig ontwikkel diabetes as gevolg van 'n outo-immuunproses by volwassenes (d.w.s. latente outo-immuun diabetes by volwassenes), waarin GADA- of IA-2ab-teenliggaampies gedemonstreer word.
Aanvanklik het die siekte so 'n ligte verloop dat volwassenes met diabetes gereeld met orale antidiabetiese middels behandel word, of dat die siekte as tipe 2-diabetes behandel word. Na 'n veranderlike periode, wat dikwels etlike jare duur, toon hierdie behandeling nie effektiwiteit nie (daarom word hierdie toestand geïdentifiseer as 'n sekondêre mislukking van orale antidiabetiese middels), waardeur insulienterapie voorgeskryf word.
Hierdie fase stem ooreen met die tydstip waarop die eie produksie van insulien reeds kritiek is, en die liggaam benodig 'n toevoer van eksogene insulien. Toetsing van teenliggaampies reeds in die vroeë stadiums, toon dat dit nie oor tipe 2-diabetes gaan nie, maar wel oor tipe 1-diabetes wat stadig vorder.
Dus kan die outo-immuunproses by vatbare individue te eniger tyd gedurende die lewe en op verskillende snelhede plaasvind. Daarom kan tipe 1-diabetes, wat tot 'n absolute afhanklikheid van die eksogene inname van insulien lei, in alle ouderdomsgroepe, insluitend volwassenheid, voorkom, en daarom is die voorheen gebruikte term “jeugdige diabetes” heeltemal uitgesluit.
Die verloop van die outo-immuunproses is dikwels op 'n jong ouderdom vinniger, maar selfs in volwassenheid kan u aan die kenmerkende vinnige aanvang van tipe 1-diabetes met ketoasidose voldoen. Die snelheid van die proses hang grootliks af van die teenwoordigheid van 'n kombinasie van risiko-allele, d.w.s. genetiese geneigdheid.
Benewens die genoemde groepe pasiënte met tipe 1-diabetes mellitus met die teenwoordigheid van teenliggaampies, moet diabete genoem word by wie geen teenliggaampies opgespoor is nie. Hierdie pasiënte behoort tot die groep idiopatiese tipe 1-diabetes mellitus, wat tans as die tweede subset beskou word. Gedetailleerde inligting oor die ontwikkeling van die siekte in hierdie subgroep diabetes is nog nie gegee nie.
Tipe 2-diabetes
 Anders as die vorige groep, het tipe 2-diabetes mellitus 'n heeltemal ander patogenese en word dit terselfdertyd gekenmerk deur relatiewe insulientekort. Insulinsintese word gehandhaaf, maar die vrystelling van die hormoon deur glukose na die sekretoriese stimulus is nie normaal nie.
Anders as die vorige groep, het tipe 2-diabetes mellitus 'n heeltemal ander patogenese en word dit terselfdertyd gekenmerk deur relatiewe insulientekort. Insulinsintese word gehandhaaf, maar die vrystelling van die hormoon deur glukose na die sekretoriese stimulus is nie normaal nie.
Die versteuring beïnvloed die eerste, vinnige fase van hormoonafskeiding, waarvan die produksie afneem en geleidelik verdwyn. Dit verander die verloop van postprandiale glukemie, omdat die vertraagde afskeiding van insulien dit nie binne die fisiologiese norm hou nie.
Benewens die oortredings van afskeiding, wat ook gekenmerk word deur ander abnormaliteite, is daar addisionele oortredings in die werking van insulien op die teikenweefsel (lewer, vet en spierweefsel).
As 'n reël, praat ons van post-reseptor vlakke. Met betrekking tot sekere toestande wat verband hou met verswakte insulienbinding aan reseptore, wat nietemin tot 'n ander groep diabetes behoort, bly insulienbinding by tipe 2-diabetes nie beïnvloed nie.
Daarom word baie aandag aan post-reseptor-kaskade-reaksies gewy, terwyl die sg kandidaatgenes wat die teenwoordigheid van 'n verminderde sensitiwiteit vir insulien of weerstand teen hierdie hormoon kan verklaar.
Die gelyktydige kombinasie van afwykings in die afskeiding van insulien en 'n afname in die effek daarvan op liggaamsweefsel is die patogenese van tipe 2-diabetes. Op albei vlakke kan die oortreding anders gekwantifiseer word, wat lei tot 'n beduidende heterogeniteit van manifestasies. Die siekte ontwikkel by individue wat geneties geneig is, genetiese voorwaardelikheid verskil egter van tipe 1-diabetes.
Daar moet kennis geneem word dat insulienweerstandigheid sonder diabetes bestaan, byvoorbeeld by vetsugtige mense met normale glukosetoleransie. Vetweefsel is 'n "versperring" wat die werking van insulien voorkom, maar waarskynlik nie die enigste rede nie, aangesien weerstand ook in spiere en lewer uitgedruk word.
Die deelname van hormone van vetweefsel (byvoorbeeld resistien, adiponektien) en ander bemiddelaars, waarvan die reguleringsmeganismes eers die afgelope paar jaar bekend geword het, terwyl ander nog onbekend is, word ook aangedui. Insulienweerstand verhoog die afskeidingsvereistes vir B-selle, wat lei tot hiperinsulinemie.
'N Chronies verhoogde insulieniveau beperk op sigself die effek van die hormoon, wat op sy beurt die prestasie daarvan vererger. As 'n persoon nie 'n genetiese geneigdheid het tot verswakte insulienafskeiding nie, hou gestimuleerde hormoonafskeiding die glukosetoleransie binne die normale omvang, en ondanks die aansienlike individuele insulienweerstandigheid wat teenwoordig is, sal hy nie diabetes ontwikkel nie.
Daarom is dit duidelik dat daar altyd 'n skending van insulinsekresie moet wees vir die manifestasie van diabetes, terwyl hormoonweerstandigheid op verskillende maniere geëvalueer kan word en die mate van versteuring kan verhoog.
Oor die afgelope paar jaar het dierestudies getoon dat daar 'n interne verband bestaan tussen verswakte insulinsekresie en die inkorting daarvan. Of hierdie verhouding ook in die menslike liggaam voorkom, moet nog gesien word.
Tipe 2-diabetiese b-selle produseer insulien, maar hierdie sekresie is nie voldoende nie, soos by 'n gesonde persoon, om glukosevlakke in die normale omvang te handhaaf, daarom is daar in hierdie geval 'n relatiewe gebrek aan insulien. Selfs 'n klein hoeveelheid van hierdie hormoon kan die ontwikkeling van ketoacidose voorkom, daarom is tipe 2-diabetes nie geneig tot ketoacidose in die natuur nie.
Die metabolisme van vette verander egter, die vlak van vrye vetsure styg, wat op sigself bydra tot die ontwikkeling van insulienweerstand. Die verhoogde inhoud daarvan is ook in die spiere gedemonstreer. Die afname in vetmetabolisme is so beduidend dat die term diabetes mell-lipidus gebruik word om na hierdie tipe diabetes te verwys.
Volgens sommige kenners is die skending van lipiedmetabolisme primêr, terwyl mislukking in glukose-homeostase 'n tweede keer voorkom, en daarom word die term “diabetes lipidus” bekendgestel. Die Randle-siklus (die verhouding van vet- en glukose-oksidasie) word nog steeds bespreek in verband met die patogenese van insulienweerstandigheid, hoewel dit waarskynlik nie op mense op dieselfde manier as by eksperimentele diere werk nie.
Die feit dat die metaboliese weë van glukose en vet egter baie nou is, is ongetwyfeld. Onlangs is aangetoon dat vrye vetsure spierselle binnegaan, waarin hulle eerstens die produksie van reaktiewe suurstofspesies aktiveer, en tweedens, deur proteïenkinase C te aktiveer, lei dit tot abnormale fosforylering van die substraat van die insulienreseptor waartydens fosforilering van serien en treonien blokkeer normale tyrosienfosforilering.
Dit lei tot 'n remming van die seinkaskade, insluitend 'n afname in glukose-vervoer na selle. Vanuit hierdie oogpunt, met tipe 2-diabetes, moet metaboliese afwykings veel dieper beskou word as 'n eenvoudige abnormaliteit in die regulering van glukosevlakke. Langtermyn blootstelling aan b-selle met 'n verhoogde konsentrasie lipiede veroorsaak 'n toksiese effek (dit wil sê lipotoksisiteit), wat gemanifesteer word deur 'n verminderde afskeiding van insulien.
Net so veroorsaak chronies verhoogde glukosevlakke 'n verswakte B-selrespons (glukose-toksiese effek van glukose). Beide effekte word daarna gekombineer en beïnvloed die perifere doelweefsel, waar dit die werking van insulien vererger en sodoende die gebruik van glukose verminder. Die diagram toon gelyktydig primêre lipotoksisiteit in die ontwikkeling van hiperglikemie.
Uit die oogpunt van die dinamika van die proses moet daarop gelet word dat tipe 2-diabetes 'n progressiewe siekte is wat lei tot 'n geleidelike verdieping (versnelling) van verswakte insulienafskeiding en die werking daarvan, met daaropvolgende metaboliese en orgaanafwykings.