Diabetiese nefropatie hulp
Diabetiese nefropatie is die algemene naam vir die meeste nierkomplikasies van diabetes. Hierdie term beskryf die diabetiese letsels van die filterelemente van die niere (glomeruli en buisies), asook die vate wat hulle voed.
Diabetiese nefropatie is gevaarlik omdat dit kan lei tot die finale (terminale) stadium van nierversaking. In hierdie geval sal die pasiënt dialise of nieroorplanting moet ondergaan.
Redes vir die ontwikkeling van diabetiese nefropatie:
Diabetes kan tot 'n baie lang tyd, tot 20 jaar, 'n vernietigende uitwerking op die niere hê, sonder dat dit 'n onaangename sensasie by die pasiënt veroorsaak. Simptome van diabetiese nefropatie kom voor wanneer nierversaking reeds ontwikkel het. As die pasiënt tekens van nierversaking het. dit beteken dat metaboliese afvalprodukte in die bloed ophoop. Omdat die aangetaste niere nie hul filtrasie kan hanteer nie.
Stadium diabetiese nefropatie. Toetse en diagnostiek
Byna alle diabete moet jaarliks getoets word om die nierfunksie te monitor. As diabetiese nefropatie ontwikkel, is dit baie belangrik om dit vroeg op te spoor, terwyl die pasiënt nog nie simptome ervaar nie. Hoe vroeër behandeling vir diabetiese nefropatie begin, hoe groter is die kans op sukses, dit wil sê dat die pasiënt kan leef sonder dialise of nieroorplanting.
In 2000 het die Ministerie van Gesondheid van die Russiese Federasie die klassifikasie van diabetiese nefropatie volgens stadiums goedgekeur. Dit bevat die volgende formulerings:
Later het kenners 'n meer gedetailleerde buitelandse klassifikasie van nierkomplikasies van diabetes begin gebruik. Daarin word nie drie nie, maar vyf fases van diabetiese nefropatie onderskei. Raadpleeg die stadiums van chroniese niersiekte vir meer besonderhede. Watter stadium van diabetiese nefropatie by 'n spesifieke pasiënt hang af van sy glomerulêre filtrasietempo (dit word breedvoerig beskryf hoe dit bepaal word). Dit is die belangrikste aanwyser wat toon hoe goed behoue bly in die nierfunksie.
In die stadium van diagnose van diabetiese nefropatie is dit vir die dokter belangrik om vas te stel of die nier deur diabetes of ander oorsake aangetas is. 'N Differensiële diagnose van diabetiese nefropatie met ander niersiektes moet gemaak word:
Tekens van chroniese piëlonefritis:
Kenmerke van nieruberkulose:
Dieet vir nierkomplikasies van diabetes
In baie gevalle met diabetiese nierprobleme, kan die beperking van soutinname die bloeddruk verlaag, die swelling verlaag en die progressie van diabetiese nefropatie vertraag. As u bloeddruk normaal is, eet dan nie meer as 5-6 gram sout per dag nie. As u reeds hipertensie het, beperk u soutinname tot 2-3 gram per dag.
Nou die belangrikste ding.Amptelike medisyne beveel 'n 'gebalanseerde' dieet vir diabetes aan, en selfs 'n laer proteïeninname vir diabetiese nefropatie. Ons stel voor dat u dit oorweeg om 'n lae-koolhidraatdieet te gebruik om u bloedsuiker effektief te verlaag na normaal. Dit kan gedoen word teen 'n glomerulêre filtrasietempo van meer as 40-60 ml / min / 1,73 m2. In die artikel 'Dieet vir niere met diabetes', word hierdie belangrike onderwerp breedvoerig beskryf.
Die belangrikste manier om diabetiese nefropatie te voorkom en te behandel, is om bloedsuiker te verlaag en dit dan naby normaal te hou vir gesonde mense. Hierbo het u geleer hoe om dit met 'n lae-koolhidraatdieet te doen. As die bloedglukosevlak van die pasiënt chronies verhoog is of die heeltyd wissel van hoog na hipoglukemie, sal alle ander maatreëls van min nut wees.
Medisyne vir die behandeling van diabetiese nefropatie
Vir die beheer van arteriële hipertensie, sowel as intrakubiese hipertensie in die niere, word diabetes gereeld medisyne voorgeskryf - ACE-remmers. Hierdie middels verlaag nie net die bloeddruk nie, maar beskerm ook die niere en hart. Die gebruik daarvan verminder die risiko van terminale nierversaking. ACE-remmers van langdurige werking is waarskynlik beter as captopril. wat 3-4 keer per dag geneem moet word.
As 'n pasiënt 'n droë hoes ontwikkel as gevolg van die neem van 'n middel uit die groep ACE-remmers, word die medisyne vervang met 'n angiotensien-II-reseptorblokker. Medisyne in hierdie groep is duurder as ACE-remmers, maar dit is minder geneig om newe-effekte te veroorsaak. Dit beskerm die niere en hart met ongeveer dieselfde effektiwiteit.
Die teiken bloeddruk vir diabetes is 130/80 en onder. In pasiënte met tipe 2-diabetes kan dit gewoonlik slegs met behulp van 'n kombinasie van medisyne verkry word. Dit kan bestaan uit 'n ACE-remmer en medisyne “van die druk” van ander groepe: diuretika, beta-blokkers, kalsiumantagoniste. ACE-remmers en angiotensienreseptorblokkeerders word nie saam aanbeveel nie. U kan hier lees oor kombinasie medisyne vir hipertensie, wat aanbeveel word vir gebruik in diabetes. Die finale besluit, watter tablette om voor te skryf, word slegs deur die dokter geneem.
Hoe nierprobleme die versorging van diabetes beïnvloed
As 'n pasiënt met diabetiese nefropatie gediagnoseer word, verskil die metodes om diabetes te behandel, aansienlik. Omdat baie geneesmiddels gekanselleer moet word of hul dosis verminder word. As die glomerulêre filtrasietempo aansienlik verlaag word, moet die dosis insulien verminder word, want swak niere skei dit baie stadiger uit.
Let daarop dat die gewilde medisyne vir tipe 2-diabetes metformien (siofor, glucophage) slegs gebruik kan word teen glomerulêre filtrasietempo's van meer as 60 ml / min / 1,73 m2. As die nierfunksie van die pasiënt verswak word, word die risiko van melksuurdosis, 'n baie gevaarlike komplikasie, verhoog. In sulke situasies word metformien gekanselleer.
As die ontleding van die pasiënt bloedarmoede toon, moet dit behandel word, wat die ontwikkeling van diabetiese nefropatie vertraag. Die pasiënt word medisyne voorgeskryf wat eritropoïese stimuleer, dit wil sê die produksie van rooibloedselle in die beenmurg. Dit verlaag nie net die risiko van nierversaking nie, maar verbeter ook die lewensgehalte in die algemeen. As die diabeet nog nie in dialise is nie, kan ysteraanvullings ook voorgeskryf word.
As die profilaktiese behandeling van diabetiese nefropatie nie help nie, ontwikkel nierversaking. In hierdie situasie moet die pasiënt dialise ondergaan, en indien moontlik 'n nieroorplanting doen. Oor die kwessie van nieroorplanting het ons 'n aparte artikel. en hemodialise en peritoneale dialise wat ons hieronder kortliks bespreek.
Hemodialise en peritoneale dialise
Tydens die hemodialise-prosedure word 'n kateter in die slagaar van die pasiënt geplaas.Dit is gekoppel aan 'n eksterne filtertoestel wat die bloed in plaas van die niere suiwer. Na skoonmaak word die bloed na die bloedstroom van die pasiënt teruggestuur. Hemodialise kan slegs in die hospitaal gedoen word. Dit kan 'n daling in bloeddruk of infeksie veroorsaak.
Peritoneale dialise is wanneer die buis nie in die slagaar geplaas word nie, maar in die buikholte. Daarna word 'n groot hoeveelheid vloeistof daarin gevoer deur die druppelmetode. Dit is 'n spesiale vloeistof wat afval haal. Dit word verwyder as die vloeistof uit die holte dreineer. Peritoneale dialise moet elke dag uitgevoer word. Dit hou 'n risiko vir infeksie op die plekke waar die buis in die buikholte beland.
By diabetes mellitus ontwikkel vloeistofretensie, versteurings in stikstof- en elektrolietbalans teen hoër glomerulêre filtrasietempo's. Dit beteken dat pasiënte met diabetes eerder na dialise oorgeskakel moet word as pasiënte met ander nierpatologieë. Die keuse van dialise-metode hang af van die dokter se voorkeure, maar vir pasiënte is daar nie veel verskil nie.
Wanneer met niervervangingsterapie (dialise of nieroorplanting) moet begin by pasiënte met diabetes mellitus:
Teikenaanwysers vir bloedtoetse by pasiënte met diabetes wat met dialise behandel word:
As nieranemie by diabetiese pasiënte op dialise ontwikkel, word eritropoïese-stimulante voorgeskryf (epoetin-alfa, epoetin-beta, metoksipolietileenglikol epoetin-beta, epoetin-omega, darbepoetin-alfa), asook ystertablette of inspuitings. Hulle probeer om bloeddruk onder 140/90 mm Hg te hou. Art. ACE-remmers en angiotensien-II-reseptorblokkeerders bly die geneesmiddels wat gekies word vir die behandeling van hipertensie. Lees die artikel “Hipertensie in tipe 1 en tipe 2-diabetes” in meer besonderhede.
Hemodialise of peritoneale dialise moet slegs as 'n tydelike stap beskou word ter voorbereiding van nieroorplanting. Na 'n nieroorplanting gedurende die periode van oorplanting, word die pasiënt heeltemal genees van nierversaking. Diabetiese nefropatie stabiliseer, oorlewing van pasiënte neem toe.
Tydens die beplanning van 'n nieroorplanting vir diabetes, probeer dokters vasstel hoe waarskynlik dit is dat die pasiënt tydens of na die operasie 'n kardiovaskulêre ongeluk (hartaanval of beroerte) sal ondervind. Hiervoor ondergaan die pasiënt verskillende ondersoeke, waaronder 'n EKG met 'n las.
Die resultate van hierdie ondersoeke wys dikwels dat die vate wat die hart en / of die brein voed te veel geraak word deur aterosklerose. Raadpleeg die artikel “Renale arteriële stenose” vir meer inligting. In hierdie geval, voor nieroorplanting, word dit aanbeveel om die patency van hierdie vate chirurgies te herstel.
Kan ek vir ewig van diabetes ontslae raak?
Morbiditeitstatistieke word elke jaar hartseer! Die Russiese Diabetesvereniging beweer dat een uit tien mense in ons land diabetes het. Maar die wrede waarheid is dat dit nie die siekte self is wat eng is nie, maar die komplikasies daarvan en die lewenstyl wat dit lei. Hoe u die siekte kan oorkom, word in 'n onderhoud vertel. Kom meer te wete. "
Diabetiese nefropatie: wat is dit?
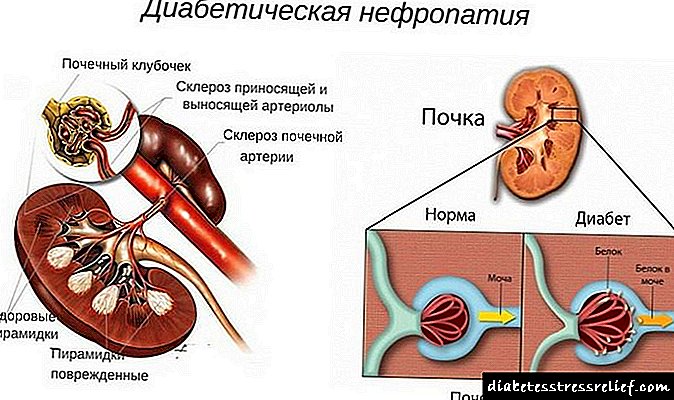
Diabetiese nefropatie (DN) is 'n patologie van nierfunksie wat ontwikkel het as 'n laat komplikasie van diabetes.As gevolg van DN word die filterfunksies van die niere verminder, wat lei tot nefrotiese sindroom, en later tot nierversaking.
Gesonde nier- en diabetiese nefropatie
Daarbenewens is mans en insulienafhanklike diabete meer geneig as diegene wat ly aan nie-insulienafhanklike diabetes. Die hoogtepunt van die ontwikkeling van die siekte is die oorgang na die stadium van chroniese nierversaking (CRF), wat gewoonlik 15-20 jaar diabetes voorkom.
Met verwysing na die oorsaak van die ontwikkeling van diabetiese nefropatie word chroniese hiperglykemie dikwels genoem. gekombineer met arteriële hipertensie. In werklikheid is hierdie siekte nie altyd 'n gevolg van suikersiekte nie.
Diabetiese nefropatie is 'n letsel van die nierweefsel wat die verloop van diabetes bemoeilik. Meer tipies vir tipe 1-diabetes, terwyl die aanvang van die siekte in adolessensie die maksimum risiko vir die vinnige ontwikkeling van komplikasies bepaal. Die duur van die siekte beïnvloed ook die mate van skade aan die nierweefsel.
Die ontwikkeling van chroniese nierversaking verander die manifestasies van diabetes dramaties. Dit veroorsaak 'n skerp agteruitgang in die toestand van die pasiënt, en kan 'n direkte oorsaak van die dood wees.
Slegs konstante monitering, tydige behandeling en monitering van die effektiwiteit vertraag die verloop van hierdie proses.
Meganismes van oorsprong en ontwikkeling
Die patogenese van nefropatie is te wyte aan skade aan die klein are van die niere. Daar is 'n toename in die epiteel wat die vate bedek vanaf die binne-oppervlak (endotelium), die verdikking van die membraan van die vaskulêre glomeruli (keldermembraan). Plaaslike uitbreiding van kapillêres (mikroaneurismes) vind plaas. Interkapillêre ruimtes word gevul met molekules proteïene en suikers (glikoproteïene), en bindweefsel groei. Hierdie verskynsels lei tot die ontwikkeling van glomerulosklerose.
In die meeste gevalle ontwikkel 'n diffuse vorm. Dit word gekenmerk deur 'n eenvormige verdikking van die keldermembraan. Patologie vorder lank, lei selde tot die vorming van klinies gemanifesteerde nierversaking. 'N Kenmerkende kenmerk van hierdie proses is die ontwikkeling daarvan, nie net by diabetes mellitus nie, maar ook in ander siektes wat gekenmerk word deur skade aan die niervate (hipertensie).
Die nodulêre vorm kom minder voor, meer kenmerkend van tipe 1-diabetes mellitus, kom selfs voor met 'n kort duur van die siekte en vorder vinnig. 'N Beperkte (in die vorm van nodules) letsel van die kapillêres word waargeneem, die lumen van die vaartuig neem af, en die strukturele rekonstruksie van aneurismes ontwikkel. Dit veroorsaak onomkeerbare bloedvloei-steurings.
Die International Classification of Disease Revision 10 bevat aparte ICD 10-kodes vir diffuse veranderinge, intravaskulêre sklerose van die nierweefsel, en vir die nodulêre variant genaamd Kimmelstil-Wilson-sindroom. Tradisionele huishoudelike nefologie onder hierdie sindroom verwys egter na alle nierskade by diabetes.
By diabetes word al die strukture van die glomeruli beïnvloed, wat geleidelik lei tot 'n skending van die hooffunksie van die niere - urinefiltrering
Nephropathy by diabetes word ook gekenmerk deur skade aan mediumgrootte arteriële vate wat bloed na die glomeruli vervoer, die ontwikkeling van sklerotiese prosesse in die ruimtes tussen die vate. Die nierbuisies, soos glomeruli, verloor lewensvatbaarheid. Oor die algemeen ontwikkel 'n skending van die filtrasie van bloedplasma en word die uitvloei van urine binne die nier vererger.
Aard van voorkoms
Daar is geen presiese feite oor die oorsake van diabetiese nefropatie op hierdie stadium in die ontwikkeling van medisyne nie. Ondanks die feit dat nierprobleme nie direk verband hou met bloedglukosevlakke nie, is die oorgrote meerderheid diabetiese pasiënte wat op die waglys vir nieroorplanting is, te sien. In sommige gevalle ontwikkel diabetes nie sulke toestande nie, dus is daar verskillende teorieë vir die voorkoms van diabetiese nefropatie.
Wetenskaplike teorieë oor die ontwikkeling van die siekte:
- Genetiese teorie.Mense met 'n sekere genetiese aanleg onder die invloed van hemodinamiese en metaboliese afwykings wat kenmerkend is van diabetes mellitus, ontwikkel nierpatologieë.
- Metaboliese teorie. Permanente of langdurige oormaat normale bloedsuiker (hiperglikemie) veroorsaak biochemiese versteurings in die kapillêre. Dit lei tot onomkeerbare prosesse in die liggaam, veral om die nierweefsel te beskadig.
- Hemodinamiese teorie. By diabetes mellitus word die bloedvloei in die niere versteur, wat lei tot die vorming van intrakubulêre hipertensie. In die vroeë stadiums word hiperfiltrasie gevorm (verhoogde urienvorming), maar hierdie toestand word vinnig vervang deur disfunksie as gevolg van die feit dat die gange deur die bindweefsel geblokkeer word.
 Die ontwikkeling van patologie word meer bevorder deur langdurige hiperglikemie, onbeheerde medikasie, rook en ander slegte gewoontes, sowel as foute in voeding, oorgewig en inflammatoriese prosesse in organe in die omgewing (byvoorbeeld infeksies in die genitourinaire stelsel).
Die ontwikkeling van patologie word meer bevorder deur langdurige hiperglikemie, onbeheerde medikasie, rook en ander slegte gewoontes, sowel as foute in voeding, oorgewig en inflammatoriese prosesse in organe in die omgewing (byvoorbeeld infeksies in die genitourinaire stelsel).
Dit is ook bekend dat mans meer geneig is om hierdie soort patologie te vorm as vroue. Dit kan verklaar word aan die hand van die anatomiese struktuur van die genitourinaire stelsel, sowel as die minder pligsgetrou uitvoering van die aanbeveling aan die dokter vir die behandeling van die siekte.
Risikofaktore vir diabetiese nefropatie
Ondanks die feit dat die belangrikste oorsake van die manifestasie van die siekte in die werk van interne stelsels gesoek moet word, kan ander faktore die risiko verhoog om so 'n patologie te ontwikkel. By die hantering van diabetiese pasiënte beveel baie dokters aan dat hulle die toestand van die geslagstelsel monitor en gereeld ondersoeke doen met noue spesialiste (nefroloog, uroloog en ander).
Faktore wat bydra tot die ontwikkeling van die siekte:
- Gereelde en onbeheerde hoë bloedsuiker,
- Bloedarmoede wat nie eens tot bykomende probleme lei nie (hemoglobienvlak onder 130 by volwasse pasiënte),
- Hoë bloeddruk, hipertensiewe aanvalle,
- Verhoogde cholesterol en trigliseriede in die bloed,
- Rook en drank (dwelmmisbruik).


Simptome van die siekte
Die definisie van 'n kwaal in 'n vroeë stadium sal help om die behandeling veilig uit te voer, maar die probleem is die asimptomatiese aanvang van die siekte. Daarbenewens kan sommige aanwysers ander gesondheidsprobleme aandui. In die besonder is die simptome van diabetiese nefropatie baie soortgelyk aan siektes soos chroniese piëlonefritis, glomerulonefritis, of nieruberkulose. Al hierdie siektes kan as nierpatologieë geklassifiseer word, daarom is 'n uitgebreide ondersoek nodig vir 'n akkurate diagnose.
- 'N Konstante toename in bloeddruk - hipertensie,
- Ongemak en pyn in die onderrug,
- Bloedarmoede van verskillende grade, soms in 'n latente vorm,
- Spysverteringsstoornisse, naarheid en verlies van eetlus,
- Moegheid, slaperigheid en algemene swakheid,
- Swelling van ledemate en gesig, veral aan die einde van die dag,
- Baie pasiënte kla van droë vel, jeuk en uitslag op die gesig en liggaam.
In sommige gevalle kan die simptome soortgelyk wees aan dié van diabetes, sodat pasiënte nie daaraan aandag gee nie. Daar moet kennis geneem word dat alle diabete periodiek spesiale siftings moet hê wat die teenwoordigheid van proteïene en bloed in hul urine toon. Hierdie aanwysers is ook kenmerkende tekens van die ontwikkeling van nierfunksie, wat sal help om die siekte so vroeg as moontlik te bepaal.
Diagnose van diabetiese nefropatie
As u die siekte op 'n vroeë stadium opspoor, sal dit help om 'n spesialis, 'n nefroloog, te kontak. Benewens laboratoriumstudies wat help om die urine- en bloedparameters by pasiënte te bepaal, word spesiale instrumentele en mikroskopiese studies van die weefsel van die aangetaste orgaan wyd gebruik.Om 'n akkurate diagnose te bevestig, moet u moontlik verskillende prosedures uitvoer, waarvan die verskeidenheid en geskiktheid deur die dokter bepaal word.
Wat sal help om die siekte te identifiseer:
- Ultraklankondersoek van die niere. 'N Pynlose en baie leersame ondersoek. Ultraklank toon moontlike patologieë van die ontwikkeling van die orgaan, 'n verandering in die grootte, vorm en toestand van die nierkanale.
- Dopplerografie van die vate van die niere. Dit word uitgevoer om patency te bepaal en moontlike patologieë en inflammatoriese prosesse te identifiseer.
- Biopsie van nierweefsel. Dit word onder plaaslike verdowing uitgevoer, die data word onder 'n mikroskoop ondersoek om moontlike patologieë te identifiseer.
Diabetiese nefropatie behandeling
Die belangrikste aktiwiteite is gemik op die normalisering van bloedsuiker en algemene instandhouding van die liggaam. Baie metaboliese prosesse in diabetes mellitus kom heeltemal anders voor, wat lei tot gesiggestremdheid, vaskulêre skade en ander kenmerkende probleme. In die vroeë stadiums van die siekte is daar 'n werklike kans om die situasie reg te stel met voedingsvoeding en die vergoeding van diabetes.
Voorkomingsmaatreëls vir die ontwikkeling van diabetiese nefropatie:
- Bloeddrukstabilisasie,
- Suikerbeheer
- Sout en dieetkos,
- Verlaging van bloedcholesterol,
- Slegte gewoontes opgee,
- Uitvoerbare fisieke aktiwiteit,
- Weiering om medisyne te neem wat die nierfunksie beïnvloed,
- Gereelde besoeke aan die nefoloog en toetsing.
As daar kenmerkende simptome verskyn, is voorkomende maatreëls nie voldoende nie, dus moet u beslis u dokter raadpleeg oor geskikte medisyne. Daarbenewens is dit nodig om urien- en bloedtellings te monitor om die effektiwiteit van terapie te verifieer.
Medikasie sluit in:
- Neem angiotensienomskakelende ensiem-remmers. Dit sluit in middels soos Enalapril, Ramipril en Thrandolapril.
- Spesiale angiotensienreseptorantagoniste (ARA). Van die gewildste is: Irbesartan, Valsartan, Losartan.
- Om die kardiovaskulêre stelsel te onderhou, word middels gebruik wat die lipiedspektrum van die bloedsamestelling normaliseer.
- Met ernstige nierskade word dit aanbeveel om ontgiftende middels, sorbente en anti-azotemiese middels te neem.
- Om die vlak van hemoglobien te verhoog, word spesiale middels gebruik, sowel as enkele alternatiewe metodes. Die gebruik van 'n voorskrif moet met u dokter ooreengekom word.
- Diuretika help met die stryd teen pofferigheid en verminder die hoeveelheid vloeistof wat verbruik word.




Die genoteerde fondse normaliseer sistemiese en intrakraniale hipertensie, verlaag bloeddruk en vertraag die vordering van die siekte. As mediese behandeling alleen nie voldoende is nie, word die kwessie van meer kardinale metodes van nierondersteuning behandel.
Laat behandeling
Tipiese simptome van beginnende nierversaking is nie net die laboratoriumtoetse wat agteruitgaan nie, maar ook die toestand van die pasiënt. In die laat stadiums van diabetiese nefropatie is die nierfunksie uiters verswak, daarom moet ander oplossings vir die probleem oorweeg word.
Kardinale metodes is:
- Hemodialise of kunsmatige nier. Help om vervalprodukte uit die liggaam te verwyder. Die prosedure word na ongeveer 'n dag herhaal; sulke ondersteunende terapie help die pasiënt om met hierdie diagnose te leef.
- Peritoneale dialise. 'N Effens ander beginsel as hemodialise van hardeware. So 'n prosedure word 'n bietjie minder gereeld uitgevoer (ongeveer een keer elke drie tot vyf dae) en het nie gevorderde mediese toerusting nodig nie.
- Nieroorplanting. Oorplanting van 'n skenkerorgaan aan 'n pasiënt. 'N Effektiewe operasie kom ongelukkig nie baie gereeld in ons land voor nie.
In die latere stadiums van die siekte het pasiënte 'n afname in insulienvereistes.Dit is 'n onrusbarende teken van vordering met siektes. Dit is waarom dit baie belangrik is om normale vlakke van bloedsuiker te handhaaf. Op hierdie stadium word selfs nie-insulienafhanklike pasiënte na toepaslike terapie oorgeplaas.
Prognose vir diabetiese nefropatie
Ondanks spesiaal ontwerpte ingrepe vir die voorkoming en behandeling van diabetiese nefropatie, het die meeste diabete ernstige gevolge van hierdie siekte. In sommige gevalle is die enigste manier om 'n pasiënt se lewe te red, 'n nieroorplanting van 'n skenker. Sulke operasies het 'n aantal funksies, 'n lang rehabilitasieperiode en 'n hoë koste. Daarbenewens is die risiko vir herontwikkeling van nefropatie redelik hoog, dus is dit beter om nie die oorgang van die siekte na 'n gevorderde stadium toe te laat nie.
Die voorspelling vir pasiënte wat aan diabetiese nefropatie ly, is redelik gunstig. Die siekte ontwikkel baie stadig, en as u die dokter se aanbevelings volg en die bloedsuiker beheer, is dit moontlik dat pasiënte nie eers bewus is van sulke probleme nie.
Nephropathy by diabetes mellitus kom gereeld voor, terwyl niemand weet wat die oorsake van so 'n patologie is nie. Dit is bekend dat met verhoogde bloedsuikervlakke meer gereeld nierversaking ontwikkel, en bykomende uitlokkende faktore daartoe bydra. Om die ontwikkeling van ernstige nierversaking en die doodsgevaar uit te sluit, is dit nodig om urienvlakke te monitor, asook onderhoudsterapie te gebruik om bloedsuiker te normaliseer.
Oorsake van nierskade by diabetes
 Die belangrikste faktor wat lei tot diabetiese nier nefropatie is 'n wanverhouding in die toon van die inkomende en uitgaande renale glomerulêre arterioles. In die normale toestand is die arteriole twee keer so breed as die efferent, wat druk in die glomerulus skep, wat bloedfiltrering bevorder met die vorming van primêre urine.
Die belangrikste faktor wat lei tot diabetiese nier nefropatie is 'n wanverhouding in die toon van die inkomende en uitgaande renale glomerulêre arterioles. In die normale toestand is die arteriole twee keer so breed as die efferent, wat druk in die glomerulus skep, wat bloedfiltrering bevorder met die vorming van primêre urine.
Uitruilafwykings by diabetes mellitus (hyperglycemia) dra by tot die verlies van sterkte en elastisiteit van bloedvate. Ook veroorsaak 'n hoë glukose in die bloed 'n konstante vloei van weefselvloeistof in die bloedstroom, wat lei tot die uitbreiding van die vaartuie, en die wat dit uitvoer, behou hul deursnee of selfs smal.
Binne die glomerulus word druk opgebou, wat uiteindelik lei tot die vernietiging van funksionerende renale glomeruli en die vervanging daarvan met bindweefsel. Verhoogde druk bevorder die deurgang deur die glomeruli van verbindings waarvoor hulle normaalweg nie deurdringbaar is nie: proteïene, lipiede, bloedselle.
Diabetiese nefropatie word ondersteun deur hoë bloeddruk. Met voortdurend verhoogde druk neem die simptome van proteïnurie toe en neem die filtrasie binne die nier af, wat lei tot die progressie van nierversaking.
Een van die redes wat bydra tot nefropatie by diabetes, is 'n dieet met 'n hoë proteïeninhoud in die dieet. In hierdie geval ontwikkel die volgende patologiese prosesse in die liggaam:
- In die glomeruli neem die druk toe en die filtrasie neem toe.
- Uitskeiding van proteïen met uriene en proteïne-afsetting in die nierweefsel neem toe.
- Die lipiedspektrum van die bloed verander.
- Asidose ontwikkel as gevolg van verhoogde vorming van stikstofhoudende verbindings.
- Die aktiwiteit van groeifaktore wat glomerulosklerose versnel neem toe.
Diabetiese nefritis ontwikkel teen 'n agtergrond van hoë bloedsuiker. Hiperglykemie lei nie net tot oormatige skade aan bloedvate deur vrye radikale nie, maar verminder ook die beskermende eienskappe as gevolg van die glisering van antioksidantproteïene.
In hierdie geval behoort die niere aan organe met 'n verhoogde sensitiwiteit vir oksidatiewe spanning.
Simptome van nefropatie
 Die kliniese manifestasies van diabetiese nefropatie en die klassifikasie volgens stadiums weerspieël die progressie van vernietiging van die nierweefsel en 'n afname in hul vermoë om giftige stowwe uit die bloed te verwyder.
Die kliniese manifestasies van diabetiese nefropatie en die klassifikasie volgens stadiums weerspieël die progressie van vernietiging van die nierweefsel en 'n afname in hul vermoë om giftige stowwe uit die bloed te verwyder.
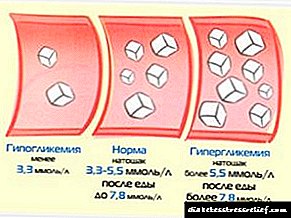
Die eerste fase word gekenmerk deur verhoogde nierfunksie - die tempo van urinfiltrasie neem toe met 20-40% en verhoogde bloedtoevoer na die niere. Op hierdie stadium van diabetiese nefropatie is daar geen kliniese tekens nie, en veranderinge in die niere is omkeerbaar met die normalisering van glukemie naby die normale.
In die tweede stadium begin strukturele veranderinge in die nierweefsel: die glomerulêre kelder membraan verdik en word deurlaatbaar vir die kleinste proteïenmolekules. Daar is geen simptome van die siekte nie, urinetoetse is normaal, bloeddruk verander nie.
Diabetiese nefropatie van die stadium van mikroalbuminurie word gemanifesteer deur die vrystelling van albumien in 'n daaglikse hoeveelheid van 30 tot 300 mg. In tipe 1-diabetes kom dit 3-5 jaar na die aanvang van die siekte voor, en nefritis in tipe 2-diabetes kan van die begin af gepaard gaan met die voorkoms van proteïene in die urine.
Die verhoogde deurlaatbaarheid van die glomeruli van die niere vir proteïene hou verband met sulke toestande:
- Swak diabetesvergoeding.
- Hoë bloeddruk.
- Hoë bloedcholesterol.
- Mikro- en makroangiopaties.
As daar op hierdie stadium 'n stabiele instandhouding van die teikenaanduidings van glukemie en bloeddruk verkry word, kan die toestand van renale hemodinamika en vaskulêre deurlaatbaarheid nog steeds normaal wees.
Die vierde fase is proteïnurie bo 300 mg per dag. Dit kom voor by pasiënte met diabetes na 15 jaar van siekte. Glomerulêre filtrasie neem elke maand af, wat na 5-7 jaar tot terminale nierversaking lei. Simptome van diabetiese nefropatie word op hierdie stadium geassosieer met hoë bloeddruk en vaskulêre skade.
Die differensiële diagnose van diabetiese nefropatie en nefritis, van immuun- of bakteriële oorsprong, is gebaseer op die feit dat nefritis voorkom met die voorkoms van leukosiete en rooibloedselle in urine, en diabetiese nefropatie slegs met albuminurie.
Diagnose van nefrotiese sindroom bespeur ook 'n afname in bloedproteïen en lipoproteïene met 'n lae cholesteroldosis.
Oedeem in diabetiese nefropatie is bestand teen diuretika. Hulle verskyn aanvanklik slegs op die gesig en onderbeen en strek dan tot by die buik- en borsholte, sowel as die perikardiale sak. Pasiënte vorder tot swakheid, naarheid, kortasem, hartversaking sluit aan.
In die reël kom diabetiese nefropatie voor in samewerking met retinopatie, poli-neuropatie en koronêre hartsiektes. Outonome neuropatie lei tot 'n pynlose vorm van miokardiale infarksie, versoening van die blaas, ortostatiese hipotensie en erektiele disfunksie. Hierdie stadium word as onomkeerbaar beskou, aangesien meer as 50% van die glomeruli vernietig word.
Die klassifikasie van diabetiese nefropatie onderskei die laaste vyfde fase as uremies. Chroniese nierversaking word gemanifesteer deur 'n toename in die bloed van giftige stikstofhoudende verbindings - kreatinien en ureum, 'n afname in kalium en 'n toename in serumfosfate, 'n afname in glomerulêre filtrasietempo.
Die volgende simptome is kenmerkend van diabetiese nefropatie in die stadium van nierversaking:
- Progressiewe arteriële hipertensie.
- Ernstige edematous sindroom.
- Asemhaling, tagikardie.
- Tekens van longedeem.
- Aanhoudende ernstige bloedarmoede by diabetes.
- Osteoporose.
As glomerulêre filtrasie tot 7-10 ml / min daal, kan die velklaag, braking, raserige asemhaling tekens van bedwelming wees.
Bepaling van geraas van perikardiale wrywing is kenmerkend van die terminale stadium en vereis die pasiënt onmiddellik met die dialise-apparaat en nieroorplanting.
Metodes om nefropatie by diabetes op te spoor
 Diagnose van nefropatie word uitgevoer tydens die ontleding van urine vir glomerulêre filtrasietempo, die teenwoordigheid van proteïene, witbloedselle en rooibloedselle, asook die inhoud van kreatinien en ureum in die bloed.
Diagnose van nefropatie word uitgevoer tydens die ontleding van urine vir glomerulêre filtrasietempo, die teenwoordigheid van proteïene, witbloedselle en rooibloedselle, asook die inhoud van kreatinien en ureum in die bloed.
Tekens van diabetiese nefropatie kan bepaal word deur die Reberg-Tareev-verdeling deur die kreatinieninhoud in die daaglikse urine.In die vroeë stadium neem die filtrasie 2-3 keer toe tot 200-300 ml / min, en daal dan tienvoudig soos die siekte vorder.
Om diabetiese nefropatie te identifiseer waarvan die simptome nog nie gemanifesteer is nie, word mikroalbuminurie gediagnoseer. Urine-analise word uitgevoer teen die agtergrond van kompensasie vir hiperglykemie, proteïene is beperk in die dieet, diuretika en fisieke aktiwiteit word uitgesluit.
Die voorkoms van aanhoudende proteïnurie is 'n bewys van die dood van 50-70% van die glomeruli van die niere. So 'n simptoom kan nie net diabetiese nefropatie veroorsaak nie, maar ook nefritis van inflammatoriese of outo-immuun oorsprong. In twyfelagtige gevalle word perkutane biopsie uitgevoer.
Om die mate van nierversaking te bepaal, word bloedureum en kreatinien ondersoek. Hul toename dui op die aanvang van chroniese nierversaking.
Voorkomende en terapeutiese maatreëls vir nefropatie
 Voorkoming van nefropatie is vir diabete wat 'n hoë risiko vir nierskade het. Dit sluit in pasiënte met swak kompenseerde hiperglykemie, 'n siekte wat langer as 5 jaar duur, skade aan die retina, hoë bloedcholesterol, as die pasiënt in die verlede nefritis gehad het of as hy / sy gediagnoseer is met hiperfiltrasie van die niere.
Voorkoming van nefropatie is vir diabete wat 'n hoë risiko vir nierskade het. Dit sluit in pasiënte met swak kompenseerde hiperglykemie, 'n siekte wat langer as 5 jaar duur, skade aan die retina, hoë bloedcholesterol, as die pasiënt in die verlede nefritis gehad het of as hy / sy gediagnoseer is met hiperfiltrasie van die niere.
By tipe 1-diabetes mellitus word diabetiese nefropatie verhoed deur verskerpte insulienterapie. Daar word bewys dat sodanige instandhouding van gesmelte hemoglobien, as 'n vlak onder 7%, die risiko van skade aan die vate van die niere met 27-34 persent verminder. In tipe 2-diabetes mellitus, as so 'n resultaat nie met pille bereik kan word nie, word pasiënte na insulien oorgedra.
Behandeling van diabetiese nefropatie in die stadium van mikroalbuminurie word ook uitgevoer met 'n verpligte optimale kompensasie vir koolhidraatmetabolisme. Hierdie stadium is die laaste wanneer u die simptome kan vertraag en soms omkeer, en die behandeling bring 'n tasbare positiewe resultaat.
Die belangrikste aanwysings vir terapie:
- Insulienterapie of kombinasie behandeling met insulien en tablette. Die kriterium is geslikte hemoglobien onder 7%.
- Inhibeerders van die angiotensienomskakelende ensiem: by normale druk - lae dosisse, met verhoogde - medium terapeuties.
- Normalisering van bloedcholesterol.
- Die vermindering van dieetproteïene tot 1g / kg.
As die diagnose die stadium van proteïnurie getoon het, moet die behandeling gebaseer wees op die voorkoming van chroniese nierversaking deur diabetiese nefropatie. Vir die eerste tipe diabetes duur intensiewe insulienterapie voort, en vir die seleksie van pille om suiker te verminder, moet die nefrotiese effek daarvan uitgesluit word. Van die veiligste benoem Glurenorm en Diabeton. Volgens indikasies, met tipe 2-diabetes, word insuliene voorgeskryf bykomend tot die behandeling of word dit heeltemal na insulien oorgedra.
Dit word aanbeveel dat die druk op 130/85 mm Hg gehandhaaf word. Art. Sonder om 'n normale bloeddruk te bereik, bring die kompensasie van glukemie en lipiede in die bloed nie die gewenste effek mee nie, en is dit onmoontlik om die progressie van nefropatie te stop.
Die maksimum terapeutiese aktiwiteit en nefrotektiewe effek is waargeneem by angiotensien-omskakelende ensieminhibeerders. Dit word gekombineer met diuretika en beta-blokkeerders.
In die stadium wanneer bloedkreatinien tot 120 μmol / L verhoog word, word simptomatiese behandeling van vergiftiging, hipertensie en die elektrolietinhoud in die bloed geskend. By waardes van meer as 500 μmol / L word die stadium van chroniese ontoereikendheid as eindwaardig beskou, wat die aansluiting van 'n kunsmatige nier aan die apparaat benodig.
Nuwe metodes om die ontwikkeling van diabetiese nefropatie te voorkom, is die gebruik van 'n middel wat die vernietiging van die glomeruli van die niere belemmer, wat die deurlaatbaarheid van die keldermembraan beïnvloed. Die naam van hierdie middel is Wessel Douay F. Die gebruik daarvan word toegelaat om die uitskeiding van proteïene in die urine te verminder en die effek het drie maande na kansellasie voortgeduur.
Die ontdekking van die vermoë van aspirien om proteïenglikasie te verminder, het gelei tot die soeke na nuwe medisyne wat 'n soortgelyke effek het, maar 'n duidelike irriterende effek op die slymvliese het. Dit sluit aminoguanidien en 'n vitamien B6-afgeleide in. Inligting oor diabetiese nefropatie word in die video in hierdie artikel verskaf.
Oorsake van nefropatie
Die niere filtreer ons bloed vanaf gifstowwe die hele klok, en dit word baie keer gedurende die dag gereinig. Die totale hoeveelheid vloeistof wat in die niere binnekom, is ongeveer duisend liter. Hierdie proses is moontlik as gevolg van die spesiale struktuur van die niere - almal word binnegedring deur 'n netwerk van mikrokapillêres, buisies, bloedvate.
In die eerste plek word die ophoping van kapillêres waarin bloed binnedring veroorsaak deur hoë suiker. Dit word renale glomeruli genoem. Onder invloed van glukose verander hul aktiwiteit, neem die druk in die glomeruli toe. Die niere begin vinnig werk, proteïene wat nie tyd het om uit te filter nie, gaan nou in die urine. Dan word die kapillêres vernietig, in hul plek groei bindweefsel, fibrose kom voor. Glomeruli stop hul werk heeltemal óf verminder hul produktiwiteit aansienlik. Nierversaking vind plaas, urienvloei neem af, en die liggaam word bedwelm.
Diabetes en drukstootstowwe is iets van die verlede
Diabetes is die oorsaak van bykans 80% van alle beroertes en amputasies. 7 uit 10 mense sterf weens verstopte are van die hart of brein. In byna alle gevalle is die rede vir hierdie verskriklike einde dieselfde - hoë bloedsuiker.
Suiker kan en moet geslaan word, anders niks. Maar dit genees nie die siekte self nie, maar help net om die ondersoek te beveg en nie die oorsaak van die siekte nie.
Die enigste medisyne wat amptelik aanbeveel word vir diabetes en wat deur endokrinoloë gebruik word, is die Ji Dao-suikersiekte.
Die effektiwiteit van die middel, bereken volgens die standaardmetode (die aantal pasiënte wat herstel het na die totale aantal pasiënte in die groep van 100 mense wat behandeling ondergaan het) was:
Ji Dao-produsente is nie 'n kommersiële organisasie nie en word deur die staat befonds. Daarom het elke inwoner die geleentheid om die middel teen 50% afslag te kry.
Benewens verhoogde druk en vaskulêre vernietiging as gevolg van hiperglykemie, beïnvloed suiker ook metaboliese prosesse, wat 'n aantal biochemiese afwykings veroorsaak. Proteïene word glykosileer (reageer met glukose, gesuiker), insluitend binne die niermembrane, die aktiwiteit van ensieme wat die deurlaatbaarheid van die wande van bloedvate verhoog, die vorming van vrye radikale. Hierdie prosesse versnel die ontwikkeling van diabetiese nefropatie.
Benewens die hoofoorsaak van nefropatie - buitensporige hoeveelhede glukose in die bloed, identifiseer wetenskaplikes ander faktore wat die waarskynlikheid en spoed van die siekte beïnvloed:
- genetiese geneigdheid. Daar word geglo dat diabetiese nefropatie slegs by individue met genetiese agtergrond voorkom. Sommige pasiënte het nie veranderinge in die niere nie, selfs met 'n lang afwesigheid van kompensasie vir diabetes mellitus,
- hoë bloeddruk
- urienweginfeksies
- vetsug
- manlike geslag
- rook.
Simptome van die voorkoms van DN
Diabetiese nefropatie ontwikkel baie stadig, hierdie siekte beïnvloed lank nie die lewe van 'n pasiënt met diabetes nie. Simptome is heeltemal afwesig. Veranderings in die glomeruli van die niere begin eers na 'n paar jaar met diabetes. Die eerste manifestasies van nefropatie word geassosieer met ligte vergiftiging: lusteloosheid, nare smaak in die mond, swak eetlus. Die daaglikse hoeveelheid urine neem toe, urinering word meer gereeld, veral snags. Die spesifieke erns van urine word verminder, 'n bloedtoets toon lae hemoglobien, verhoogde kreatinien en ureum.
Simptome van diabetiese nefropatie neem toe met die stadium van die siekte.Eksplisiete, uitgesproke kliniese manifestasies kom eers na 15-20 jaar voor, wanneer onomkeerbare veranderinge in die niere 'n kritieke vlak bereik. Dit word uitgedruk in hoë druk, ekstensiewe edeem, ernstige vergiftiging van die liggaam.
Klassifikasie van diabetiese nefropatie
Diabetiese nefropatie verwys na siektes van die geslagstelsel, kode volgens ICD-10 N08.3. Dit word gekenmerk deur nierversaking, waarin die filtrasietempo in die glomeruli van die niere (GFR) daal.
GFR is die basis vir die verdeling van diabetiese nefropatie volgens die stadiums van ontwikkeling:
- Met die aanvanklike hipertrofie word die glomeruli groter, word die hoeveelheid gefiltreerde bloed groter. Soms kan 'n toename in niergrootte waargeneem word. Daar is op die stadium geen eksterne manifestasies nie. Toetse toon nie 'n verhoogde hoeveelheid proteïene in die urine nie. GFS>
- Die voorkoms van veranderinge in die strukture van die glomeruli word enkele jare na die ontstaan van diabetes mellitus waargeneem. Op hierdie tydstip verdik die glomerulêre membraan en word die afstand tussen die kapillêres groter. Na oefening en 'n beduidende toename in suiker, kan proteïene in die urine opgespoor word. GFR daal onder 90.
- Die aanvang van diabetiese nefropatie word gekenmerk deur ernstige skade aan die vate van die niere, en as gevolg daarvan, 'n konstante verhoogde hoeveelheid proteïene in die urine. By pasiënte begin die druk toeneem, eers na fisieke arbeid of oefening. GFR daal dramaties, soms tot 30 ml / min, wat dui op die aanvang van chroniese nierversaking. Ten minste 5 jaar voor die aanvang van hierdie stadium. Al hierdie tyd kan veranderinge in die niere omgekeer word met die regte behandeling en streng dieet.
- Klinies uitgesproke MD word gediagnoseer wanneer veranderinge in die niere onomkeerbaar word, proteïene in die urine word opgespoor> 300 mg per dag, GFR 90
300 10-15 5 Diagnose van nefropatie
Die belangrikste ding in die diagnose van diabetiese nefropatie is om die siekte op te spoor in daardie stadiums wanneer nierfunksie nog steeds omkeerbaar is. Diabetici wat by die endokrinoloog geregistreer is, word dus een keer per jaar toetse voorgeskryf om mikroalbuminurie op te spoor. Met behulp van hierdie studie is dit moontlik om proteïene in die urine op te spoor as dit nog nie in die algemene ontleding bepaal is nie. Die ontleding word jaarliks geskeduleer 5 jaar na die aanvang van tipe 1-diabetes en elke 6 maande na die diagnose van tipe 2-diabetes.
As die proteïenvlak hoër is as normaal (30 mg / dag), word 'n Reberg-toets uitgevoer. Met die hulp daarvan word geëvalueer of die renale glomeruli normaal funksioneer. Vir die toets word die totale hoeveelheid urine wat die niere binne 'n uur opgelewer het (as 'n opsie, die daaglikse volume) versamel, en bloed word ook uit 'n aar geneem. Op grond van data oor die hoeveelheid urine, die vlak van kreatinien in die bloed en urine, word die GFR-vlak bereken met behulp van 'n spesiale formule.

Om diabetiese nefropatie van chroniese piëlonefritis te onderskei, word algemene urine- en bloedtoetse gebruik. Met 'n aansteeklike siekte in die niere word 'n toename in die aantal witbloedselle en bakterieë in die urine opgespoor. Nierentuberkulose word gekenmerk deur die teenwoordigheid van leukocyturia en die afwesigheid van bakterieë. Glomerulonefritis onderskei aan die hand van 'n röntgenondersoek - urografie.
Die oorgang na die volgende stadiums van diabetiese nefropatie word bepaal op grond van 'n toename in albumien, die voorkoms van proteïene in OAM. Verdere ontwikkeling van die siekte beïnvloed die vlak van druk, en dit verander bloedtellings aansienlik.
As veranderinge in die niere baie vinniger as die gemiddelde getalle plaasvind, groei die proteïen sterk, bloed verskyn in die urine, word 'n nierbiopsie uitgevoer - 'n monster van die nierweefsel word met 'n dun naald geneem, wat die aard van die veranderinge daarin kan verduideiik.
Hoe word die siekte behandel?
Om die siekte te diagnoseer, is besoeke aan dokters van 'n spesialiteit nie nodig nie; diabetiese nefropatie word tydens die jaarlikse mediese ondersoek deur 'n algemene praktisyn of endokrinoloog geopenbaar. Hulle skryf behandeling voor.Die doel op hierdie stadium is om suiker, cholesterol, trigliseriede in die bloed tot normaal te verlaag, bloeddruk te verlaag.
Teiken suikervlakke:
- 4-7 mmol / l - op 'n leë maag
- 6-8 mmol / l - tydens slaaptyd,
- tot 10 mmol / l - een uur na ete.
Vanaf fase 3 is konsultasies met 'n nefoloog nodig. Met die verdere ontwikkeling van nefropatie word 'n pasiënt met diabetes by 'n nefoloog geregistreer en besoek hom gedurig.
Neem medikasie
Sodra 'n diabetiese nefropatietoetsing proteïene in die urine begin opspoor, moet medisyne van die groep ACE-remmers voorgeskryf word. Hulle het die vermoë om vasodilatasie te stimuleer en die ensiem te rem, wat die vernouing daarvan beïnvloed. Dus word 'n afname in bloeddruk en nierbeskerming bewerkstellig. ACE-remmers verminder ook die vrystelling van albumien in die urine, verminder die risiko van hartsiektes en groot vate. Geneesmiddels soos enalapril, captopril, lisinopril kan die ontwikkeling van nierskade stop, selfs by pasiënte met diabetes wat nie hoë bloeddruk het nie. In hierdie geval word hul dosisse aangepas sodat daar nie 'n buitensporige afname in druk is nie.
Die tweede groep medisyne vir die behandeling van diabetiese nefropatie is AT1-reseptorblokkeerders. Dit is in staat om vaskulêre toon en druk daarin te verminder. Dit is genoeg om een keer per dag hierdie medisyne te neem, dit word maklik verdra en het 'n minimum van kontraindikasies. In Rusland is losartan, eprosartan, valsartan, candesartan geregistreer. Vir beter beskerming van die niere, word komplekse behandeling gewoonlik voorgeskryf met medisyne van beide groepe.
Dit is moeilik vir hipertensiewe pasiënte met diabetiese nefropatie om die druk te verlaag, en daarom word ander medikasie ook voorgeskryf. Elke kombinasie word individueel gekies, sodat die druk in totaal tot 130/80 of selfs laer verminder, met sulke aanwysers is die risiko van nierskade minimaal - Oor hipertensie en suikersiekte.
Geneesmiddels om bloeddruk by diabetes te verlaag
| Die groep | voorbereidings | effek |
| diuretika | Oxodoline, Hydrochlorothiazide, Hypothiazide, Spirix, Veroshpiron. | Verhoog die hoeveelheid urine, verminder die waterretensie, verlig die swelling. |
| Betablokkers | Tenonorm, Athexal, Logimax, Tenorik. | Verminder die polsslag en die hoeveelheid bloed wat deur die hart gaan. |
| Kalsium antagoniste | Verapamil, Vertisin, Caveril, Tenox. | Verminder die konsentrasie van kalsium, wat lei tot vasodilatasie. |
In stadium 3 kan hipoglisemiese middels vervang word deur diegene wat nie in die niere ophoop nie. In stadium 4 benodig tipe 1-diabetes gewoonlik insulienaanpassing. As gevolg van 'n swak nierfunksie, word dit langer uit die bloed geskei, en dit word nou minder benodig. Op die laaste stadium bestaan die behandeling van diabetiese nefropatie in die ontgifting van die liggaam, die verhoging van die hemoglobienvlak, deur die funksies van nie-werkende niere deur hemodialise te vervang. Na die stabilisering van die toestand word die vraag oor die moontlikheid van oorplanting deur 'n skenkerorgaan oorweeg.
Die gebruik van antibiotika is eienaardig. Vir die behandeling van bakteriële infeksies in die niere met diabetiese nefropatie word hoogs aktiewe middels gebruik, die behandeling is langer, met verpligte beheer van kreatinienvlakke.
Kort beskrywing
diabeetnefropatie (diabetiese niersiekte) - 'n kliniese sindroom wat gekenmerk word deur 'n aanhoudende albuminurie (AU) van meer as 30 mg / dag, wat ten minste 2 keer binne 3-6 maande opgespoor word met 'n progressiewe afname in GFR en 'n toename in bloeddruk (BP).
NB! In die teenwoordigheid van DN word 'n diagnose van chroniese niersiekte noodwendig gemaak met die bepaling van die stadium, wat die funksionele toestand van die niere aandui (sien CP “CKD in volwassenes”).
Die verhouding van die kodes ICD-10 en ICD-9:
| ICD-10 | ICD-9 | ||
| E.10.2 Tipe 1-diabetes mellitus met nierskade | 39.27 - arteriovenostomie vir nierdialise, 39.42 - hersiening van die arteriovenous shunt benodig vir nierdialise, 39.43 - verwydering van die arteriovenous shunt wat nodig is vir nierdialise, 54.98 - peritoneale dialise, 39,95 - hemodialise | ||
| E.11.2 Tipe 2-diabetes mellitus met nierskade | 39.27 - arteriovenostomie vir nierdialise, 39.42 - hersiening van die arteriovenous shunt benodig vir nierdialise, 39.43 - verwydering van die arteriovenous shunt wat nodig is vir nierdialise, 54.98 - peritoneale dialise, 39,95 - hemodialise. | ||
| E.12.2 Diabetes mellitus wat verband hou met wanvoeding en nierskade | 39.27 - arteriovenostomie vir nierdialise, 39.42 - hersiening van die arteriovenous shunt benodig vir nierdialise, 39.43 - verwydering van die arteriovenous shunt wat nodig is vir nierdialise, 54.98 - peritoneale dialise, 39,95 - hemodialise. | ||
| E.13.2 Ander gespesifiseerde vorme van diabetes mellitus met nierskade | 39.27 - arteriovenostomie vir nierdialise, 39.42 - hersiening van die arteriovenous shunt benodig vir nierdialise, 39.43 - verwydering van die arteriovenous shunt wat nodig is vir nierdialise, 54.98 - peritoneale dialise, 39,95 - hemodialise. | ||
| E.14.2 Ongespesifiseerde diabetes mellitus met nierskade | 39.27 - arteriovenostomie vir nierdialise, 39.42 - hersiening van die arteriovenous shunt benodig vir nierdialise, 39.43 - verwydering van die arteriovenous shunt wat nodig is vir nierdialise, 54.98 - peritoneale dialise, 39,95 - hemodialise. |
Protokol-ontwikkeling / hersieningsdatum: 2016 jaar.
Protokolgebruikers: algemene praktisyns, terapeute, nefrololoë, endokrinoloë, uroloë, verloskundige-ginekoloë, resussitators.
Pasiënt Kategorie: volwassenes.
Bewysskaal
| A | Meta-analise van hoë gehalte, sistematiese oorsig van RCT's of grootskaalse RCT's met 'n baie lae waarskynlikheid (++) van sistematiese foute, waarvan die resultate na die ooreenstemmende populasie versprei kan word. |
| die | Stelselmatige kohort- of gevallestudie-studies van hoë gehalte (++) of kohort- of gevallestudies van hoë gehalte met 'n baie lae risiko vir sistematiese foute of RCT's met 'n lae (+) risiko vir stelselmatige foute, waarvan die resultate na die ooreenstemmende populasie versprei kan word. . |
| C | 'N Kohort- of gevallestudie of gekontroleerde studie sonder willekeur met 'n lae vooroordeelrisiko (+). Die resultate daarvan kan na die ooreenstemmende populasie of RCT's versprei word met 'n baie lae of lae risiko vir stelselmatige fout (++ of +), waarvan die resultate nie direk na die ooreenstemmende populasie versprei kan word nie. |
| D | 'N Beskrywing van 'n reeks gevalle of 'n onbeheerde studie of kundige opinie. |
Diagnose (polikliniek)
Diagnostiek vir buitepasiënte
Diagnostiese kriteria
klagtes:
Verlaagde eetlus
· Dors,
Vel jeuk
Aangename smaak in die mond,
· Naarheid,
· Swakheid
· Moegheid,
· Lomerigheid,
Gereelde urinering.
geskiedenis:
· Klinies vasgestelde diagnose van diabetes mellitus.
Fisiese ondersoek:
Swelling (van minimale perifere tot buik en anasarca).
Laboratoriumnavorsing:
urinalysis:
· Albuminuria (die albuminuria-toets moet uitgevoer word met tipe 1-diabetes na ≥ 5 jaar, met tipe 2-diabetes onmiddellik na diagnose),
· Verhoogde verhouding van albumien / kreatinien (A: C) in die urine,
· Proteinuria vanaf minimale tot nefrotiese vlak (meer as 3 g / dag),
· Glukosurie,
· Hypoalbuminemia,
· Hypoproteinemia,
Biochemiese bloedtoets:
· Hyperglycemia,
· Hiperlipidemie,
Verhoogde vlakke van ureum en kreatinien,
Verhoogde uriensuurvlakke
· Verhoogde kaliumvlakke, fosfor,
Verhoogde vlakke van paratiroïedhormoon,
· Verhoogde GFR (hiperfiltrasie), en 'n afname in GFR,
· Verhoogde glikosileerde hemoglobien,
Skending van die glukemiese profiel.
Instrumentele navorsing:
Ultraklank van die buikholte - die teenwoordigheid van vrye vloeistof (ascites) kan opgespoor word,
· Ultraklank van die niere - 'n toename in die grootte van die niere, uitbreiding en stagnasie van urine in die CSF.
Diagnostiese algoritme:
Figuur 1 Diagnostiese algoritme vir diabetiese nefropatie
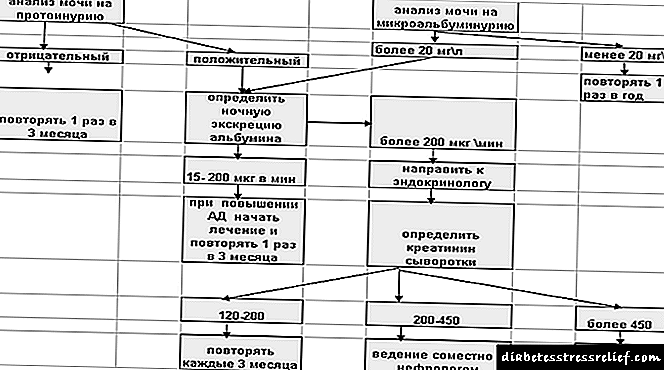
NB! 'N Toets vir albuminurie moet uitgevoer word met tipe 1-diabetes na ≥ 5 jaar, met tipe 2-diabetes onmiddellik na diagnose.
Diagnostiek (hospitaal)
DIAGNOSTIEK OP DIE STATIONAIRE VLAK
Diagnostiese kriteria op stilstaande vlak:
Klagtes en anamnese:
· 'N Geskiedenis van 'n klinies gevestigde diagnose van diabetes mellitus,
Veranderinge in urinalise in die vorm van proteïnurie of 'n toename in die graad daarvan,
· Toename in bloeddruk, dalings in bloeddruk,
Die voorkoms van edeem,
· Veranderinge in bloedtoetse in die vorm van verhoogde kreatinien, ureum.
Fisiese ondersoek:
Evaluering van die teenwoordigheid en erns van edeem (van minimale perifere tot cavitêre en anasarca), daaglikse meting van gewig, volume vloeistof ontvang (binne en parenteraal) en uitgeskei urine. Identifisering van fokus van infeksie. Meting van bloeddruk wat sit / staan of lê / staan.
Laboratoriumnavorsing:
OAM - albuminuria, proteïnurie. Leukocyturia, silindruria, erythrocyturia, (hoë daaglikse albuminuria / proteïnurie),
· 'N Omvattende bloedtelling - leukositose, verhoogde ESR, anemie,
· Biochemiese ontleding van bloed: 'n afname in albumien en totale proteïen, hiperglisemie (of hipoglukemie), 'n toename in cholesterol en die fraksies daarvan, 'n toename in ureum, kreatinien, uriensuur, 'n toename in kalium, 'n afname in kalsium, 'n toename in fosfor,
Verhoogde vlakke van paratiroïedhormoon,
· Afname in GFR,
Labiele glukemiese profiel,
· In die teenwoordigheid van weerstandige NS, 'n periode van suikersiekte kleiner as 5 jaar en GFR> 60 ml / min - perkutane punksie nierbiopsie, gevolg deur morfologiese ondersoek (lig, immunofluorescentie en elektronmikroskopie) met 'n morfologiese diagnose
Instrumentele navorsing:
Ultraklank van die niere - niere van normale groottes tot vergroting met uitbreiding en stagnasie van urine in die CSF.
Ultraklank van die buikholte - die teenwoordigheid van vrye vloeistof (ascites) kan opgespoor word,
Diagnostiese algoritme:
· As daar 'n geskiedenis van positiewe albuminurie binne 3-6 maande meer as 2 keer bestaan, word 'n diagnose van DN vasgestel,
· In die teenwoordigheid van weerstandige NS, 'n periode van suikersiekte kleiner as 5 jaar en GFR> 60 ml / min - perkutane punksiebiopsie van die nier, gevolg deur morfologiese ondersoek (lig, immunofluorescentie en elektronmikroskopie) met 'n morfologiese diagnose.
Die lys van die belangrikste diagnostiese maatreëls:
· OAM,
· 'N uitgebreide bloedtelling,
· Biochemiese bloedtoets,
Ultraklank van die niere.
Die lys van addisionele diagnostiese maatreëls:
Ultraklank van die buik-, pleurale holtes,
· Eggokardiografie,
· Ultraklank van die vate van die niere
· Nierbiopsie en morfologiese ondersoek in die teenwoordigheid van weerstandige NS, 'n periode van suikersiekte kleiner as 5 jaar en GFR> 60 ml / min
Differensiële diagnose
| teken | nefrotiese sindroom | chroniese nefritiese sindroom | hipertensiewe/ diabetiese nefropatie |
| Aanvang van die siekte | Met die voorkoms van edeem op die bene, kan die gesig 'n golfagtige verloop neem | Van per ongeluk bespeurde mikrohematurie / proteïnurie, tot episodes van makrohematurie, die voorkoms van edeem en verhoogde bloeddruk | 'N Geskiedenis van diabetes mellitus vir meer as 5-10 jaar, langdurige arteriële hipertensie |
| Oedeem en vel | +++ | + | –/+/++/+++ In die teenwoordigheid van hartversaking en 'n diabetiese voet, kan daar trofiese veranderinge in die vel wees |
| Bloeddruk | N (50%), soms hipotensie | Met geïsoleerde hematuria / proteïnurie kan dit meer gereeld –N wees, met nefritiese sindroom meer gereeld | hipertensie van verskillende grade |
| hematurie | Nie kenmerkend nie. Verskyn met gemengde nefro + nefritiese sindroom | Konstant van mikrohematurie tot episodes van makrohematurie | Mikrohematuria +/– |
| proteïenurie | Meer as 3,5 g / dag | Minder as 3 g / dag | Van albuminuria tot nefrotiese proteïnurie |
| hyperasotemia | Verbygaande op die agtergrond van die aktiwiteit van NS neem toe afhangende van die beperkingstydperk van die siekte | Met geïsoleerde hematurie / proteïnurie is dit nie kenmerkend nie. Met nefritiese sindroom groei dit geleidelik met die vordering van die siekte | Dit hang af van die beperkingstydperk van die siekte en die tyd van diagnose |
| Veranderings van ander organe en stelsels | Simptome van overhidrasie | Sistemiese vasculitis | Teiken orgaanbeskadiging: retinopatie, LVH, diabetiese voet |
Geneesmiddels (aktiewe stowwe) wat tydens die behandeling gebruik word
| Aliskiren (Aliskiren) |
| Amlodipine (Amlodipine) |
| Bisoprolol (Bisoprolol) |
| Valsartan (Valsartan) |
| Verapamil (Verapamil) |
| Diltiazem (Diltiazem) |
| Indapamide (Indapamide) |
| Indapamide (Indapamide) |
| Die insulien-analoog van menslike, ultra-kort toneelspel |
| Insulien glargien |
| Insulin degludec (Insulin degludec) |
| Insulien detemir |
| Kortwerkende menslike insulien |
| Candesartan (Candesartan) |
| Carvedilol (Carvedilol) |
| Clonidine (Clonidine) |
| Lisinopril (Lisinopril) |
| Liraglutide (Liraglutide) |
| Losartaan (Losartaan) |
| Losartaan (Losartaan) |
| Metieldopa (metieldopa) |
| Metoprolol (Metoprolol) |
| Metformin (Metformin) |
| Moxonidine (Moxonidine) |
| Nadolol (Nadolol) |
| Nebivolol (Nebivolol) |
| Nifedipine (Nifedipine) |
| Perindopril (Perindopril) |
| Perindopril (Perindopril) |
| Pindolol (Pindolol) |
| Pioglitazone (Pioglitazone) |
| Propranolol (Propranolol) |
| Ramipriel (ramipriel) |
| Repaglinide (Repaglinide) |
| Sotalol (Sotalol) |
| Spironolactone (Spironolactone) |
| Talinolol (Talinolol) |
| Timolol (Timolol) |
| Fosinopril (Fosinopril) |
| Furosemide (Furosemide) |
| Eprosartan (Eprosartan) |
| Esmolol (Esmolol) |
Behandeling (polikliniek)
BUITENGEWONE BEHANDELING
Behandelingstaktieke
| Stadium Nam | Behandelingstaktieke |
| CKB C1-3 A2 | • Bereiking van individuele teikenwaardes van HbА1c, • Matige beperking van dierlike proteïene (hoogstens 1,0 g / kg liggaamsgewig per dag), • ACE-remmers of ARB's as geneesmiddels van keuse (teenaangedui tydens swangerskap), • Gekombineerde anti-hipertensiewe terapie om die teiken bloeddruk te bereik ( |
| CKB C1-3 A3 | • Die bereiking van individuele teikenwaardes van HbA1c, • Beperk dierlike proteïene (hoogstens 0,8 g / kg liggaamsgewig) per dag) • ACE-remmers of ARB's as geneesmiddels van keuse (teenaangedui tydens swangerskap), • Gekombineerde hipertensie om die teiken bloeddruk te bereik ( |
| CKD C4 | • Die bereiking van individuele teikenwaardes van HbA1c, • Beperk dierlike proteïene (hoogstens 0,8 g / kg liggaamsgewig per dag), • ACE-remmers of ARB's as geneesmiddels van keuse, dosisvermindering in GFR 2, • Gekombineerde hipertensie om die teiken bloeddruk te bereik ( |
| CKD C5 | • Hemodialise, • Peritoneale dialise, • Nieroorplanting. |
NB! Die behandeling van DN moet gebaseer wees op 'n tydige evaluering en regstelling van die belangrikste risikofaktore vir die ontwikkeling van DN - hiperglikemie en hipertensie (UD - 1A).
NB! In pasiënte met DN moet oorweeg teiken HbA1C vlak 6,5-7,0% aangepas vir individuele pasiëntkenmerke (UD - 2B)
NB! Die hoofdoel van terapie vir ontwikkelde DN is om die ontwikkeling van ESRD te voorkom en kardiovaskulêre risiko's te verminder.
NB! Terapeutiese maatreëls moet die belangrikste patogenetiese meganismes en risikofaktore beïnvloed wat die ontwikkeling en progressie van DN beïnvloed; die grootste effektiwiteit om die progressie van DN te vertraag, kan bereik word met 'n multifaktoriale benadering (UD - 2C).
Nie-dwelm behandeling
· Lewenstyl verander. Pasiënte met NAM's moet in kennis gestel word van terapeutiese veranderinge in lewenstyl wat insluit dat hul inname van natriumchloried en proteïen met voedsel beperk word, ophou rook en die regstelling van liggaamsgewig.
· Dieet verander: beperkings op die inname van NaCl en proteïen. Nierretensie en 'n toename in die poel uitgeruilde natrium is kenmerkend van diabetes, wat die oorsaak is van hipertensie en 'n afname in die effektiwiteit van 'n aantal anti-hipertensiewe middels (ACE-remmers, ARB's, BCC).
· Die daaglikse inname van NaCl moet verminder word tot 3-5 g / dag.
· Beperk proteïeninname tot 0,8 g / kg / dag kan die progressie van DN ietwat vertraag (Pedrini MT et al., 1996, Andersen S etal., 2000). Dit is raadsaam om dierlike proteïene gedeeltelik te vervang met groente. Die beperking in die dieet van diere met 'n toename in die inhoud van meer-onversadigde vette is ook belangrik (Gross JL et al., 2002, Ros E et al., 2004). Kalorie-inname moet ongeveer 30-35 kcal / kg / dag wees.
· Rook stop is een van die noodsaaklike aspekte van die verandering van die lewenstyl van 'n pasiënt met diabetes, aangesien daar beslis aangetoon is dat hierdie slegte gewoonte geassosieer word met sowel die risiko om DN te ontwikkel as die versnelde vordering daarvan (Orth S.R., 2002).
· Gewigsverlies nodig vir BMI> 27 kg / m 2.
Geneesmiddelbehandeling
Glykemiese beheer.
In enige stadium van DN is die begeerte om geslikte hemoglobien tot 'n individuele teikenvlak te verminder (6,5-7,0%) nodig. By die beplanning van metaboliese beheer, moet die vlak van GFR (UD-1A) in ag geneem word.
By pasiënte met tipe 2-diabetes: met GFR 30% van die aanvanklike vlak vir 4 weke, en / of 'n toename in hiperkalemie> 5,5 mmol / L.
NB! Suikerverlagende medisyne wat aanvaarbaar is vir gebruik in verskillende stadia van CKD, sien CP CKD.
Regstelling van dislipidemie:
In pasiënte met DN is die doel van lipiedverlagende terapie die vlak van LDL Groepnaam
omskakeling van ensiem
Lisinopril 10 mg, 20 mg
Ramipril 2,5 mg, 5 mg 10 mg,
Fosinopril 10 mg, 20 mg,
Valsartan 80 mg, 160 mg,
Candesartan 8 mg, 16 mg
• Tiasiedagtig
• Loopback
• Kaliumsparend (antagoniste van al-
dosterona)
Indapamide 2,5 mg, 5 mg,
Furosemide 40 mg, Torasemide 5 mg, 10 mg
Spironolactone 25 mg, 50 mg
• Dihydropyridine,
• Nie-dihidropyridien,
Nifedipine 10 mg, 20 mg, 40 mg
Amlodipine 2,5 mg, 5 mg, 10 mg
Verapamil, Verapamil SR, Diltiazem
• Nie-selektief (β1, β2),
• Kardioselektief (β1)
• Gekombineer (β1, β2 en α1)
metoprololatartrate 50 mg, 100 mg,
bisoprolol 2,5 mg, 5 mg, 10 mg,
nebivolol 5 mg
esmolol, talinolol, carvedilol.
Anti-hipertensiewe middels: gebruik as deel van kombinasieterapie
| Die groep | voorbereidings |
| α-blokkeerders (AB) | Doxazosin, prazosin |
| Sentrale aksiemiddels • α2-reseptoragoniste • Agoniste van I2-imidazolienreseptore |
Moxonidine
Optometrist konsultasie - vir die verifiëring van diabetiese retinopatie,
· Konsultasie van endokrinoloë - vir die beheer van diabetes mellitus,
· Konsultasie met 'n kardioloog - in die teenwoordigheid van simptome van hartversaking en ritmestoornisse,
· Konsultasie van 'n vaskulêre chirurg - om vaskulêre toegang vir hemodialise te skep.
Voorkomende maatreëls:
· Die pasiënt op te lei in dieet, beheer en die bereiking van die teikenvlakke van bloeddruk en geslikte hemoglobien,
· Opleiding in die voorkoming van aansteeklike komplikasies in peritoneale dialise.
Pasiëntmonitering
| GFR, ml / min | aanbevelings |
| Aan alle pasiënte met diabetes | · Vroeë bepaling van serumkreatinien, albumien / kreatinienverhouding in tipe 1-diabetes na 5 jaar, by tipe 2-diabetes by diagnose, bepaling van kaliumvlak. |
| 45-60 | · Raadpleeg 'n nefroloog as daar 'n vermoede bestaan van nondiabetiese nierskade (tipe 1-diabetes duur minder as 10 jaar, ernstige proteïnurie, abnormale bevindings met ultraklank van die niere, weerstandige hipertensie, 'n vinnige afname in GFR of aktiewe urinêre sediment), · Die dosering van geneesmiddels te verantwoord · GFR-monitering elke 6 maande, · Monitering van elektroliete, bikarbonaat, hemoglobien, kalsium, fosfor, PTH ten minste 1 keer per jaar, · Monitering van die vlak van 25-hydroxycholecalciferol en die uitskakeling van vitamien D-tekort, · Studie van botminerale digtheid, · Konsultasie met 'n voedingkundige. |
| 30-40 | · Monitering van GFR elke 3 maande, · Monitering van elektroliete, bikarbonaat, hemoglobien, kalsium, fosfor, PTH, pasiëntgewig elke 3-6 maande, · Oorweging van verminderde nierfunksie tydens die dosering van medisyne. |
| · Raadpleeg 'n nefroloog. |
Aanwysers van effektiwiteit van die behandeling:
· Normalisering van die elektrolietbalans, beheer 1 keer per week,
· Vermindering en / of volledige konvergensie van oedeem, beheer - daaglikse weeg,
'N Neiging tot vermindering en / of normalisering van die hel, beheer 2 keer per dag,
· Regstelling van asidose, kontrole 1 keer per week,
· 'N Neiging tot verhoog en / of normalisering van hemoglobienvlakke met bloedarmoede, beheer twee keer per maand,
· Die neiging om die vlak van fosfor, ptg, beheer ten minste 1 keer in 3 maande te verlaag en / of te normaliseer,
· Verbetering van algehele welstand, verhoogde aptyt, IMT,
· Die verloop van die progressie van nierversaking, beheer - jaarlikse dinamika van GFR.
Behandeling (ambulans)
DIAGNOSTIEK EN BEHANDELING OP DIE FASE VAN NOOD NOOD
Diagnostiese maatreëls: no.
Geneesmiddelbehandeling:
Medisynebehandeling wat tydens die ambulansstadium aangebied word (sien CP vir toepaslike nosologieë):
· Behandeling van akute hartversaking (longedeem),
· Verligting van hipertensiewe krisis,
· AH-korreksie vir CKD.
Behandeling (hospitaal)
STATIONÊRE BEHANDELING
Terapie van komplikasies van progressiewe nierfunksie sluit die diagnose en regstelling van anemie, metaboliese asidose, versteurings van fosfaat-kalsiummetabolisme, diselektrolytemie in, sien KP "CKD by volwassenes."
Taktieke van behandeling: sien buitepasiëntvlak.
Nie-dwelm behandeling: sien buitepasiëntvlak.
Geneesmiddelbehandeling: sien buitepasiëntvlak.
chirurgiese ingryping
Soort operasie:
Skenker nieroorplanting,
Bariatriese chirurgie
· Vorming van arterio-veneuse fistels en kateter-inplanting (vir peritoneale dialise)
· Installering van 'n tydelike dialise-kateter (vir noodindikasies),
· Die vorming van AVF (vir hemodialise van die program)
· Installering van 'n sintetiese vaskulêre prostese,
· Installering van 'n permanente kateter (indikasies),
· Installasie van 'n peritoneale kateter (vir peritoneale dialise),
Ballon angioplastiek / stenting van die vate van die niere (met stenose).
Ander tipes behandeling:
Niervervangingsterapie (hemodialise, hemodiafiltrasie, peritoneale dialise, kyk CP CKD),
· Inenting teen hepatitis "B"
· Sielkundige opleiding,
· Pasiëntonderrig.
Aanduidings vir oordrag na die afdeling vir intensiewe sorg en resussitasie:
Erns van die toestand (oligurie, azotemie, oedeem),
Ingewikkelde buitenaardse patologie (hipertensiewe krisis, akute serebrovaskulêre ongeluk, akute hart- en / of lewerversaking, sepsis, ens.).
Houerkoersaanwysers
· Normalisering van die elektrolietbalans, beheer 1 keer per week,
· Vermindering en / of volledige konvergensie van oedeem, beheer - daaglikse weeg,
· 'N Neiging tot verlaging en / of normalisering van bloeddruk, beheer 2 keer per dag,
· Regstelling van asidose, kontrole 1 keer per week,
· 'N Neiging tot verhoog en / of normalisering van hemoglobienvlakke met bloedarmoede, beheer twee keer per maand,
· 'N Neiging om die vlak van fosfor, PTH, beheer ten minste 1 keer in 3 maande te verlaag en / of te normaliseer,
Verbetering van algehele welstand, verhoogde aptyt, BMI,
· Die verloop van die progressie van nierversaking, beheer - jaarlikse dinamika van GFR.
Inligting
| AVF | – | arteriovenous fistel, |
| AG | – | arteriële hipertensie |
| HELL | – | bloeddruk |
| BPC | – | kalsiumkanaalblokkers, |
| ARB | – | angiotensien reseptorblokkers, |
| DSB | – | diabetiese niersiekte, |
| NAM | – | diabetiese nefropatie, |
| PTA | – | niervervangingsterapie, |
| ACE-remmers | – | angiotensien-omskakelende ensieminhibeerders, |
| ICD | – | Internasionale klassifikasie van siektes, |
| NA | – | nefrotiese sindroom |
| GFS | – | glomerulêre filtrasietempo, |
| Ultraklank skandering | – | ultraklankondersoek |
| CKD | – | chroniese niersiekte. |
Lys met protokolontwikkelaars:
1) Sultanova Bagdat Gazizovna - Doktor in Mediese Wetenskappe, professor, hoof van die Departement Nefrologie, Kardiologie, KazMUNO.
2) Tuganbekova Saltanat Kenesovna - MD, hoof vryskut nefroloog van die Ministerie van Gesondheid van die Republiek van Kazakstan.
3) Kabulbaev Kairat Abdullaevich - dokter in mediese wetenskappe, professor in die module "Nefrologie" KazNMU vernoem na SD Asfendiyarov.
4) Taubaldieva Zhannat Satybaevna - kandidaat vir mediese wetenskappe, hoof van die departement endokrinologie, die RDK "National Scientific Medical Centre".
5) Dyusenbaeva Nazigul Kuandykovna - kandidaat vir mediese wetenskappe, medeprofessor van die Departement Algemene en Kliniese Farmakologie van die RDK "MIA".
Botsing van belange: nee.
Lys van beoordelaars:
1) Nurbekova Akmaral Asylovna - Doktor in Mediese Wetenskappe, professor van die Departement Endokrinologie, KazNMU vernoem na SD Asfendiyarov,
2) Duren Kazhebaevich Turebekov - dokter in mediese wetenskappe, hoof van die departement nefropologie van die Astana-stadshospitaal nr. 1.
Voorwaardes vir protokoloorsig: hersiening van die protokol 3 jaar na die publikasie daarvan en vanaf die datum van inwerkingtreding of in die teenwoordigheid van nuwe metodes met 'n vlak van bewyse.
Artikels vir mediese kundiges
Diagnose en bepaling van die stadium van diabetiese nefropatie is gebaseer op anamnese (duur en tipe diabetes mellitus), laboratoriumresultate (opsporing van mikroalbuminurie, proteïnurie, azotemie en uremie).
Die vroegste diagnostiese metode vir diagnosering van diabetiese nefropatie is die opsporing van mikroalbuminurie. Die maatstaf vir mikroalbuminurie is hoogs selektiewe urinealbumienuitskeiding in 'n hoeveelheid van 30 tot 300 mg / dag of 20 tot 200 μg / min in 'n oornaggedeelte van urine. Mikroalbuminurie word ook gediagnoseer deur die verhouding albumien / kreatinien in oggend urine, wat foute in die daaglikse urienversameling uitsluit.
Merkers van 'prekliniese' nierskade in diabetiese nefropatie is mikroalbuminurie, die uitputting van die funksionele nierreservaat of 'n toename in die filtrasiefraksie van meer as 22%, 'n oormaat GFR-waardes van meer as 140-160 ml / min.
Mikroalbuminurie word beskou as die betroubaarste prekliniese maatstaf vir skade aan die nierglomeruli. Hierdie term verwys na die uitskeiding van albumien met uriene in lae hoeveelhede (van 30 tot 300 mg / dag), wat nie deur 'n tradisionele urinetoets bepaal word nie.
Die stadium van mycoralbuminuria is die laaste omkeerbare stadium van diabetiese nefropatie met tydige behandeling. Andersins, by 80% van pasiënte met tipe 1-diabetes en 40% van pasiënte met tipe 2-diabetes met mikroalbuminurie, ontwikkel 'n duidelike stadium van diabetiese nefropatie.
Mikroalbuminurie is 'n samesmelting van nie net die gevorderde stadium van diabetiese nefropatie nie, maar ook kardiovaskulêre siektes. Daarom is die teenwoordigheid van mikroalbuminurie by pasiënte 'n aanduiding vir ondersoek om kardiovaskulêre patologie te identifiseer, sowel as vir aktiewe terapie gerig op risikofaktore vir kardiovaskulêre siektes.
Vir die kwalitatiewe bepaling van mikroalbuminurie word toetsstroke gebruik waarvan die sensitiwiteit 95% is, die spesifisiteit 93%. 'N Positiewe toets moet bevestig word deur 'n meer akkurate immunochemiese metode. Gegewe die daaglikse skommelinge in die uitskeiding van albumien, moet u ten minste twee positiewe resultate en sonde vir 3-6 maande hê om die werklike mikroalbuminurie te bevestig.
, , , , , , , , , , , , , , ,
Klassifikasie van Albuminuria
Uitskeiding van urine-albumien
Urinale albumienkonsentrasie
Die verhouding van albumien / kreatien urine
in die oggendgedeelte
3,5-25 mg / mmol 2
1 - by mans. 2 - by vroue.
Volgens die aanbevelings van die American Diabetes Association (1997) en die European Group for the Study of Diabetes (1999), is die studie van mikroalbuminuria opgeneem in die lys met verpligte metodes om pasiënte met tipe 1 en tipe 2-diabetes te ondersoek.
Die bepaling van funksionele nierreservaat is een van die indirekte metodes vir die diagnose van intrakraniale hipertensie, wat beskou word as die belangrikste meganisme vir die ontwikkeling van diabetiese nefropatie. Funksionele nierreservaat word verstaan as die vermoë van die niere om te reageer deur GFR te verhoog tot die stimulus (orale proteïenbelasting, toediening van lae dosisse dopamien, toediening van 'n spesifieke stel aminosure). Die oormaat GFR na die invoering van die stimulus met 10% vergeleke met die basale vlak, dui op 'n behoue funksionele nierreservaat en die afwesigheid van hipertensie in die renale glomeruli.
Soortgelyke inligting word verskaf deur die aanduiding van die filtrasiefraksie - die persentasie GFR tot die renale plasmavloei. Normaalweg is die grootte van die filtrasiefraksie ongeveer 20%, en die waarde daarvan meer as 22% dui op 'n toename in GFR as gevolg van verhoogde druk in die renale glomerulus.
Absolute waardes van GFR, wat die waardes van 140-160 ml / min oorskry, dien ook as 'n indirekte teken van die ontwikkeling van intrakraniale hipertensie.
In stadium I en II van die ontwikkeling van diabetiese nefropatie word die betrokkenheid van niere by die patologiese proses indirek aangedui deur aanwysers wat die toestand van hipertensie in die renale glomerulus weerspieël - hoë GFR-waardes van meer as 140-160 ml / min, afwesigheid of merkbare afname in funksionele nierreservaat en / of hoë filtrasiewaardes breuke. Opsporing van mikroalbuminurie maak dit moontlik om diabetiese nefropatie te diagnoseer in die III stadium van ontwikkeling.
, , , , , , ,
Stadiums van die ontwikkeling van die patologiese proses
Die klassifikasie van nefropatie by diabetes is gebaseer op die opeenvolgende vordering en agteruitgang van nierfunksie, kliniese manifestasies en veranderinge in laboratoriumparameters.
Stadium van diabetiese nefropatie:
In die eerste fase is daar 'n toename in bloedvloei, urine-filtrasie in niernefrone teen die agtergrond van 'n toename in glomerulêre grootte. In hierdie geval val die uitskeiding van proteïene met 'n lae molekulêre gewig (hoofsaaklik albumien) met urine binne die daaglikse norm (hoogstens 30 mg).
In die tweede fase word 'n verdikking van die keldermembraan, die verspreiding van bindweefsel in die ruimtes tussen die vate van verskillende kalibers bygevoeg. Die uitskeiding van albumien in die urine kan die norm oorskry met hoë vlakke van bloedglukose, dekompensasie van diabetes mellitus en fisieke aktiwiteit.
In die derde fase is daar 'n konstante toename in die daaglikse vrystelling van albumien (tot 300 mg).
In die vierde stadium verskyn die kliniese simptome van die siekte eers. Die tempo van die filtrasie van urine in die glomeruli begin daal, proteïenurie word bepaal, dit wil sê die vrystelling van proteïene gedurende die dag meer as 500 mg.
Die vyfde fase is finaal, die glomerulêre filtrasietempo neem skerp af (minder as 10 ml per 1 minuut), diffuse of nodulêre sklerose is wydverspreid.
Nierversaking word dikwels 'n direkte doodsoorsaak by pasiënte met diabetes
Diagnose van die kliniese stadium van diabetiese nefropatie
Volgens Mogensen begin die kliniese stadium van diabetiese nefropatie. Dit ontwikkel in die reël binne 10-15 jaar vanaf die begin van diabetes mellitus en word gemanifesteer:
- proteïnurie (in 1/3 van die gevalle met die ontwikkeling van nefrotiese sindroom),
- arteriële hipertensie
- die ontwikkeling van retinopatie,
- 'n afname in GFR in die natuurlike verloop van die siekte gemiddeld 1 ml / maand.
Nefrotiese sindroom, wat die verloop van diabetiese nefropatie in 10-15% van die gevalle bemoeilik, word beskou as 'n prognostiese nadelige kliniese teken van diabetiese nefropatie.Dit ontwikkel meestal geleidelik; by sommige pasiënte word vroeër die voorkoms van weerstandigheid van edeem teen diuretiese middels opgemerk. Nefrotiese sindroom teen die agtergrond van diabetiese nefropatie word gekenmerk deur 'n duidelike afname in GFR, die volharding van edeem-sindroom en hoë proteïnurie, ondanks die ontwikkeling van chroniese nierversaking.
Die vyfde stadium van diabetiese nefropatie stem ooreen met die stadium van chroniese nierversaking.
, , , , , ,
Kenmerke van kliniese manifestasies
Die eerste drie stadia van die ontwikkeling van nefropatie word slegs gekenmerk deur veranderinge in die nierstrukture en het nie duidelike simptome nie, dit wil sê, dit is prekliniese stadiums. In die eerste twee fases word geen klagtes waargeneem nie. In die derde fase, tydens die ondersoek van die pasiënt, word daar soms 'n toename in bloeddruk gevind.
Die vierde fase is 'n gedetailleerde simptomatologie.
Dikwels geïdentifiseer:
Met hierdie tipe arteriële hipertensie kan pasiënte selde 'n toename in druk ervaar. As 'n reël, teen die agtergrond van hoë getalle (tot 180-200 / 110-120 mm Hg), kom hoofpyn, duiseligheid, algemene swakheid nie voor nie.
Die enigste betroubare manier om die teenwoordigheid van arteriële hipertensie te bepaal, die vlak van drukswisselings gedurende die dag, is om dit periodiek te meet of te monitor.
In die laaste uremiese stadium ontwikkel veranderinge nie net in die kliniese beeld van nierskade nie, maar ook tydens diabetes mellitus. Nierversaking word gemanifesteer deur ernstige swakheid, verswakte eetlus, bedwelmingsindroom, jeukerige vel is moontlik. Nie net die niere word aangetas nie, maar ook die asemhalings- en spysverteringsorgane.
Kenmerkend aanhoudende toename in bloeddruk, uitgesproke edeem, konstant. Die behoefte aan insulien neem af, bloedsuiker en urienvlakke daal. Hierdie simptome dui nie op 'n verbetering in die toestand van die pasiënt nie, maar spreek van onomkeerbare oortredings van die nierweefsel, 'n skerp negatiewe voorspelling.
As 'n pasiënt met diabetes die arteriële druk begin verhoog, is dit nodig om die nierfunksie na te gaan
Diagnose van diabetiese nefropatie
Die volgende formulerings vir die diagnose van diabetiese nefropatie word goedgekeur:
- diabetiese nefropatie, stadium mikroalbuminurie,
- diabetiese nefropatie, proteïnurie stadium, met behoue stikstofuitskeidende nierfunksie,
- diabetiese nefropatie, stadium van chroniese nierversaking.
Diabetiese nefropatie-sifting
Vir die vroeë diagnose van diabetiese nefropatie en die voorkoming van laat vaskulêre komplikasies van diabetes mellitus, is 'n siftingsprogram vir diabetiese nefropatie by pasiënte met diabetes ontwikkel en voorgestel as deel van die St. Vincent-verklaring. Volgens hierdie program begin die opsporing van diabetiese nefropatie met 'n algemene kliniese ontleding van urine. As proteïnurie opgespoor word, bevestig deur herhaalde studies, dan word hulle gediagnoseer met diabetiese nefropatie, word die stadium van proteïnurie en die toepaslike behandeling voorgeskryf.
In die afwesigheid van proteïnurie word 'n urinetoets uitgevoer vir die teenwoordigheid van mikroalbuminurie. As urienalbumienuitskeiding 20 μg / min is, of 'n urienalbumien / kreatinienverhouding van minder as 2,5 mg / mmol by mans en minder as 3,5 mg / mmol by vroue, word die resultaat as negatief beskou en word 'n tweede urinalise vir mikroalbuminurie in 'n jaar voorgeskryf. As die uitskeiding van albumien met urine die aangeduide waardes oorskry, moet die studie drie keer binne 6-12 weke herhaal word om 'n moontlike fout te voorkom. Nadat twee positiewe resultate ontvang is, word hulle gediagnoseer met diabetiese nefropatie, die stadium van mikroalbuminurie, en behandeling word voorgeskryf.
Die ontwikkeling van diabetiese nefropatie word altyd geassosieer met 'n agteruitgang in die loop van ander vaskulêre komplikasies van diabetes mellitus en dien as 'n risikofaktor vir die ontwikkeling van IHD. Benewens gereelde studies oor albuminurie, is pasiënte met tipe 1 en tipe 2-diabetes dus gereeld deur 'n oogarts, kardioloog en neuropatoloog nodig.
Noodsaaklike studies by pasiënte met diabetes mellitus, afhangende van die stadium van diabetiese nefropatie
Oorsake van diabetiese nefropatie
● Die belangrikste uitloklike faktor in die ontwikkeling van diabetiese nefropatie is 'n toename in bloedglukose, wat lei tot die vervanging van bloedvate met digte bindweefsel en gevolglike verswakte nierfunksie.
In die laaste stadium van die siekte ontwikkel nierversaking. Dit is baie belangrik om betyds met die pasiënt te kom om komplikasies te voorkom.
● Die bedrieglikheid van nefropatie lê in die feit dat dit nie onmiddellik ontwikkel nie, maar in die loop van 'n dosyn jaar, prakties sonder dat dit sigbaar word in iets. En die proses is aan die gang!
Ons gaan slegs na die dokter as die donderweer toeslaan, en die behandeling vereis geweldige pogings nie net van die pasiënt nie, maar ook van die dokter. Daarom moet u die kliniese verloop van die siekte ken.
Simptome van diabetiese nefropatie
● Daar is vyf stadiums van die ontwikkeling van die siekte:
— 1ste fase kom voor op die eerste stadium van diabetes mellitus en word uitgedruk deur hiperfunksie van die niere, die selle van bloedvate neem toe, die filtrasie en uitskeiding van urien neem toe.
In hierdie geval word proteïene in die urine nie bepaal nie, en is daar geen eksterne manifestasies nie (klagtes van pasiënte),
— 2de fase kom ongeveer twee jaar na die diagnose voor. Die niervate verdik steeds, maar soos in die eerste fase, kom die siekte steeds nie na vore nie,
— 3de fase ontwikkel gewoonlik vyf jaar na die diagnose van diabetes. In die stadium, in die proses om ander siektes te diagnoseer of tydens 'n roetine-ondersoek, word daar gewoonlik in die urine 'n klein hoeveelheid proteïene opgespoor - van 30 tot 300 mg / dag.
En dit is 'n kommerwekkende sein tot aksie, want uiterlike nefropatie laat homself nie weer voel nie. In verband met die voorafgaande word al drie die stadiums genoem prekliniese . Dit is op die oomblik dat die pasiënt onmiddellike behandeling benodig,
— 4de fase vasgestel 10-15 jaar na die aanvang van diabetes. Op hierdie stadium is daar kliniese kliniese simptome: 'n groot hoeveelheid proteïen word in die urine opgespoor; swelling blyk nie te verwyder met behulp van diuretiese middels nie.
Die pasiënt verloor merkbaar gewig, hy het slaperigheid, algemene swakheid, 'n gevoel van naarheid, dors, eetlus verminder en bloeddruk styg van tyd tot tyd.
- 5de stadium, of uremies. In werklikheid is dit die einde van diabetiese nefropatie of die terminale stadium van ernstige nierversaking: die vate is heeltemal in die niere geslinger, hulle kan nie 'n uitskeidingsfunksie verrig nie; die filtrasietempo in die glomeruli is minder as 10 ml / min.
Die simptome van die vorige 4de stadium duur voort, maar hulle neem 'n lewensgevaarlike karakter aan. Die enigste maatreël om die pasiënt te red, is niervervangingsterapie (hemodialise, peritoneale dialise), asook 'n nieroorplanting (oorplanting) of 'n dubbelkompleks: nier + pankreas.
Diabetiese nefropatie - resepte vir tradisionele medisyne
● Om die nierfunksie te verbeter, neem u die versameling, wat blomme in gelyke gewigsdele en veldperde bevat, in. Maal dit alles en meng goed:
- Gooi 200 ml kookwater in een eetlepel van die mengsel, laat dit vir een uur spuit en drink 'n koppie drie tot vier keer per dag vir drie weke, herhaal die behandeling, na 'n kort pouse.
● U kan 'n ander opsie gebruik vir die versameling van medisyne: gooi 300 ml water 2 eetlepels, bring tot kookpunt, haal dit uit die stoof, gooi in 'n termosmos en laat dit 'n halfuur staan.
Drink 3-4 keer per dag in warm vorm, 50 ml voor etes vir twee weke.
● Hierdie versameling verbeter die werking van nie net die niere nie, maar ook die lewer, maar dit verminder ook die bloedglukose:
- Giet 50 g droë boontjieblare met een liter kookwater, laat dit drie uur lank brou en drink 'n halwe glas 6 of 7 keer per dag vir 2-4 weke.
● Daar is 'n ander opsie:
- gooi een eetlepel gras 200 ml kookwater in, dring daarop aan vir een uur, filter en neem еды beker vir minstens twee weke voor etes drie keer per dag.
Laat ons daarna streef om 'n gelukkige lewe te hê. Wees gesond, God seën jou!
In die artikel word materiaal van 'n dokter-endokrinoloog in die hoogste kategorie O. V. Mashkova gebruik.
Diabetiese nefropatie is die algemene naam vir die meeste nierkomplikasies van diabetes. Hierdie term beskryf die diabetiese letsels van die filterelemente van die niere (glomeruli en buisies), asook die vate wat hulle voed.
Diabetiese nefropatie is gevaarlik omdat dit kan lei tot die finale (terminale) stadium van nierversaking. In hierdie geval moet die pasiënt dialise of.
Diabetiese nefropatie is een van die algemeenste oorsake van vroeë sterfte en ongeskiktheid by pasiënte. Diabetes is ver van die enigste oorsaak van nierprobleme. Die mees diabeet is onder diegene wat dialise ondergaan en in lyn staan vir 'n nier vir die oorplanting. Een rede hiervoor is 'n beduidende toename in die voorkoms van tipe 2-diabetes.
Redes vir die ontwikkeling van diabetiese nefropatie:
- hoë bloedsuiker by die pasiënt,
- slegte cholesterol en trigliseriede in die bloed,
- hoë bloeddruk (lees ons 'suster'-webwerf vir hipertensie),
- bloedarmoede, selfs relatief “lig” (hemoglobien in die bloed van pasiënte met diabetes, moet vroeër na dialise oorgeplaas word as pasiënte met ander nierpatologieë. Die keuse van dialise-metode hang af van die dokter se voorkeure, maar vir pasiënte is daar nie veel verskil nie.
Wanneer met niervervangingsterapie (dialise of nieroorplanting) moet begin by pasiënte met diabetes mellitus:
- Die glomerulêre filtrasietempo van die niere is 6,5 mmol / l), wat nie deur konserwatiewe behandelingsmetodes verlaag kan word nie,
- Erge vloeistofretensie in die liggaam met die risiko om longedeem te ontwikkel,
- Die voor die hand liggende simptome van wanvoeding met proteïen-energie.
Teikenaanwysers vir bloedtoetse by pasiënte met diabetes wat met dialise behandel word:
- Geslikte hemoglobien - minder as 8%,
- Bloedhemoglobien - 110-120 g / l,
- Paratiroïedhormoon - 150-300 pg / ml,
- Fosfor - 1,13-1,78 mmol / l,
- Totale kalsium - 2,10-2,37 mmol / l,
- Die produk Ca × P = Minder as 4,44 mmol2 / l2.
Hemodialise of peritoneale dialise moet slegs as 'n tydelike fase beskou word ter voorbereiding van. Na 'n nieroorplanting gedurende die periode van oorplanting, word die pasiënt heeltemal genees van nierversaking. Diabetiese nefropatie stabiliseer, oorlewing van pasiënte neem toe.
Tydens die beplanning van 'n nieroorplanting vir diabetes, probeer dokters vasstel hoe waarskynlik dit is dat die pasiënt tydens of na die operasie 'n kardiovaskulêre ongeluk (hartaanval of beroerte) sal ondervind. Hiervoor ondergaan die pasiënt verskillende ondersoeke, waaronder 'n EKG met 'n las.
Die resultate van hierdie ondersoeke wys dikwels dat die vate wat die hart en / of die brein voed te veel geraak word deur aterosklerose. Raadpleeg die artikel “” vir meer besonderhede. In hierdie geval, voor nieroorplanting, word dit aanbeveel om die patency van hierdie vate chirurgies te herstel.
Onder al die komplikasies wat diabetes bedreig, neem diabetiese nefropatie die grootste plek in. Die eerste veranderinge in die niere verskyn reeds in die eerste jare na diabetes, en die laaste fase is chroniese nierversaking (CRF). Maar noukeurige nakoming van voorkomende maatreëls, tydige diagnose en voldoende behandeling help om die ontwikkeling van hierdie siekte soveel moontlik te vertraag.
Oorsake van die siekte
Swak nierfunksie is een van die vroegste gevolge van suikersiekte.Uiteindelik is dit die niere wat die belangrikste werk het om die bloed skoon te maak van oortollige onsuiwerhede en gifstowwe.
As die bloedglukosevlak skerp in 'n diabeet spring, dien dit op die interne organe as 'n gevaarlike gifstof. Die niere vind dit al moeiliker om hul filtertaak die hoof te bied. As gevolg hiervan verswak bloedvloei, versamel natriumione daarin, wat die gapings van die niervate verklein. Die druk hierin neem toe (hipertensie), die niere begin afbreek, wat 'n nog groter toename in druk veroorsaak.
Maar ten spyte van so 'n bose kringloop, ontwikkel nierskade nie by alle pasiënte met diabetes nie.
Daarom onderskei dokters drie basiese teorieë wat die oorsake van die ontwikkeling van nieraandoenings noem.
- Genetiese. Een van die eerste redes waarom 'n persoon diabetes ontwikkel, word vandag 'n oorerflike predisposisie genoem. Dieselfde meganisme word toegeskryf aan nefropatie. Sodra 'n persoon diabetes ontwikkel, versnel misterieuse genetiese meganismes die ontwikkeling van vaskulêre skade in die niere.
- Hemodynamische. By diabetes is daar altyd 'n skending van die nierbloedsomloop (dieselfde hipertensie). As gevolg hiervan word 'n groot hoeveelheid albumienproteïene in die urine aangetref, vate onder sulke druk word vernietig, en beskadigde plekke word deur littekenweefsel (sklerose) getrek.
- Ruil. Hierdie teorie ken die verwoestende rol van verhoogde glukose in die bloed toe. Die 'soet' gifstof word deur alle vate in die liggaam (insluitend die niere) beïnvloed. Vaskulêre bloedvloei word versteur, normale metaboliese prosesse verander, vette word in die vate neergesit, wat tot nefropatie lei.
Voorkoming
 Vir diabetiese pasiënte moet die voorkoming van nefropatie verskeie sleutelpunte insluit:
Vir diabetiese pasiënte moet die voorkoming van nefropatie verskeie sleutelpunte insluit:
- ondersteuning in die bloed van 'n veilige vlak suiker (reguleer fisiese aktiwiteit, vermy stres en meet konstant glukosevlakke),
- behoorlike voeding (dieet met 'n lae persentasie proteïene en koolhidrate, verwerping van sigarette en alkohol),
- die verhouding van lipiede in die bloed te monitor,
- die bloeddruk te monitor (as dit hoër is as 140/90 mm Hg, moet u dringend optree).
Daar moet met die behandelende dokter ooreengekom word oor alle voorkomende maatreëls. 'N Terapeutiese dieet moet ook uitgevoer word onder die streng toesig van 'n endokrinoloog en 'n nefroloog.
Diabetiese nefropatie en diabetes
Die behandeling van diabetiese nefropatie kan nie van die oorsaak behandel word nie - diabetes self. Hierdie twee prosesse moet parallel verloop en aangepas word volgens die resultate van die ontledings van die pasiënt-diabeet en die stadium van die siekte.
Die belangrikste take ten opsigte van diabetes sowel as nierskade is dieselfde: monitering van glukose en bloeddruk deurentyd. Die belangrikste nie-farmakologiese middels is dieselfde in alle stadiums van diabetes. Dit is beheer oor die gewigvlak, terapeutiese voeding, vermindering van spanning, verwerping van slegte gewoontes, gereelde liggaamlike aktiwiteit.
Die situasie met die neem van medikasie is ietwat meer ingewikkeld. In die vroeë stadiums van diabetes en nefropatie is die hoofgroep medisyne vir die regstelling van die druk. Hier moet u medisyne kies wat veilig is vir siek niere, opgelos vir ander komplikasies van diabetes, met beide hartbeskermende en nefrotiese eienskappe. Dit is die meeste ACE-remmers.
In die geval van insulienafhanklike diabetes, kan ACE-remmers deur angiotensien II-reseptorantagoniste vervang word as daar newe-effekte is van die eerste groep medisyne.
Wanneer toetse reeds proteïenurie toon, moet die verminderde nierfunksie en ernstige hipertensie in ag geneem word by die behandeling van diabetes. Spesifieke beperkings is van toepassing op diabete met tipe 2-patologie: daarvoor neem die lys van toegelate orale hipoglykemiese middels (PSSS) wat geneem moet word, voortdurend af. Die veiligste middels is Glycvidon, Gliclazide, Repaglinide.As GFR tydens nefropatie tot 30 ml / min of laer daal, is die oordrag van pasiënte na insulien toediening nodig.
Diabetes pasiënte wat komplikasies in die vorm van diabetiese nefropatie, steeds toeneem. Hierdie komplikasie kom meer gereeld voor by pasiënte met tipe 1-diabetes, 'n bietjie minder gereeld met tipe 2-diabetes. Die siekte "Nephropathy" is 'n skending van die werking van die niere.
'N Nier letsel wat ontwikkel met diabetes mellitus word genoem Diabetiese nefropatie . Die niere verloor hul prestasie weens sklerose van die nierweefsel. Die ontwikkeling van die siekte is geleidelik en byna asimptomaties. Aan die begin van die ontwikkeling van die siekte, voel pasiënte geen pyn nie, daarom draai hulle ongelukkig in die laaste stadiums na die nefoloog. Twee derdes van pasiënte met diabetes het hierdie diagnose.
Daar is tot dusver geen algemene mening oor die meganisme van die ontwikkeling van die siekte nie, maar daar is wel sprake van verskeie teorieë van DN-ontwikkeling :
- genetiese : gebaseer op die teenwoordigheid van genetiese faktore wat manifesteer onder die invloed van hemodinamiese en metaboliese prosesse onderliggend aan die ontwikkeling van diabetes,
- hemodynamische: die ontwikkeling van DN as gevolg van skade aan die bloedvloei binne die niere. Aanvanklik was die voorkoms van hiperfiltrasie, na-verminderde filtrasiewerk van die niere met 'n toename in bindweefsel,
- metaboliese : biochemiese versteurings as gevolg van langdurige hiperglikemie.
Dit is waarskynlik dat al drie teorieë met mekaar verbind word in die vorming van 'n siekte van diabetiese nefropatie.
Verhoogde druk in die vate van die niere is ook van groot belang in die vorming van DN, is 'n gevolg van neuropatie. As gevolg van vaskulêre letsels word die nierfunksie benadeel.
Voorspelling en voorkoming van diabetiese nefropatie
Mikroalbuminurie met betyds toepaslike behandeling is die enigste omkeerbare stadium van diabetiese nefropatie. In die stadium van proteïnurie is dit moontlik om die vordering van die siekte tot chroniese nierversaking te voorkom, terwyl die bereiking van die eindfase van diabetiese nefropatie lei tot 'n toestand wat nie met die lewe versoenbaar is nie.
Tans is die ontwikkeling van diabetiese nefropatie en CRF as gevolg daarvan die belangrikste aanduidings vir vervangingsterapie - hemodialise of nieroorplanting. CRF as gevolg van diabetiese nefropatie veroorsaak 15% van alle sterftes onder pasiënte met tipe 1-diabetes jonger as 50 jaar.
Die voorkoming van diabetiese nefropatie behels die sistematiese waarneming van pasiënte met diabetes mellitus deur 'n endokrinoloog-diabetoloog, tydige regstelling van die terapie, konstante selfmonitering van die glukemievlakke, en die voorskrifte van die behandelende geneesheer.
Nierkomplikasies benaderings
Diagnose van nierskade by pasiënte met diabetes mellitus word uitgevoer deur 'n endokrinoloog met behulp van kliniese, laboratorium, instrumentale metodes. Die dinamika van die klagtes van die pasiënt word bepaal, nuwe manifestasies van die siekte word geopenbaar, die toestand van die pasiënt word beoordeel. Die diagnose word bevestig deur hardeware-studies. Indien nodig, word 'n nefoloog geraadpleeg.
Basiese diagnostiese prosedures:
- algemene ontleding van bloed en urine,
- bloed- en urientoetse vir suiker, lipiedmetabolismeprodukte (ketone), proteïene, urinêre sediment,
- ultraklank van die niere
- nierbiopsie.
Biopsie is 'n addisionele metode. Hiermee kan u die tipe nierskade, die mate van verspreiding van bindweefsel, veranderinge in die vaskulêre bed kry.
'N Ultraklankstudie is insiggewend in alle stadiums van nierskade by diabetes mellitus, dit bepaal die mate van skade en die voorkoms van patologiese veranderinge
Dit is onmoontlik om nierpatologie te identifiseer in die eerste fase van komplikasies deur laboratoriummetodes, die urienalbumienvlak is normaal.In die tweede - met verhoogde spanning op die nierweefsel (liggaamlike aktiwiteit, koors, dieetversteurings met 'n skerp toename in bloedsuiker), is dit waarskynlik dat 'n klein hoeveelheid albumien opgespoor word. In die derde fase word aanhoudende mikroalbuminurie opgespoor (tot 300 mg per dag).
As 'n pasiënt met 'n vierde stadium van nefropatie ondersoek word, word die ontleding van die uriene blootgestel aan 'n verhoogde proteïeninhoud (tot 300 mg per dag), teenstrydig met mikrohematurie (die voorkoms van rooibloedselle in die urine). Bloedarmoede ontwikkel geleidelik ('n afname in die vlak van rooibloedselle en hemoglobien), en ESR (eritrosiete sedimentasietempo) neem toe volgens die uitslae van 'n algemene bloedtoets. En ook word 'n toename in bloedkreatinienvlak periodiek opgespoor (met 'n biochemiese ondersoek).
Die laaste, vyfde fase word gekenmerk deur 'n toename in kreatinien en 'n afname in glomerulêre filtrasietempo. Dit is hierdie twee aanwysers wat die erns van chroniese nierversaking bepaal. Proteinuria stem ooreen met nefroties sindroom, wat gekenmerk word deur 'n daaglikse vrystelling van meer as 3 g. Bloedarmoede word verhoog, en die proteïenvlak (totale proteïen, albumien) word verlaag.
Terapeutiese benaderings
Behandeling van diabetiese nefropatie begin met die aanvang van mikroalbuminurie. Dit is noodsaaklik om medikasie voor te skryf wat die bloeddruk verlaag, ongeag die getalle daarvan. Gedurende hierdie periode is dit nodig om aan die pasiënt te verduidelik waarom sodanige behandeling nodig is.
Die gevolge van anti-hipertensiewe terapie in die vroeë stadiums van nefropatie:
Dus, die begin van anti-hipertensiewe terapie in die stadium van ernstige arteriële hipertensie, proteïnurie meer as 3 g per dag is ontydig en te laat, kan nie die prognose van die siekte aansienlik beïnvloed nie.
Dit is raadsaam om medikasie voor te skryf wat die nierweefsel beskermend is. Inhibeerders van angiotensienomskakelende ensiem (ACE) voldoen maksimaal aan hierdie vereistes, wat die filtrasie van albumien in primêre urine verminder en die druk in die glomerulêre vate verminder. Die las op die niere word genormaliseer, wat 'n beskermende (nefrotiese) effek tot gevolg het. Die mees gebruikte captopril, enalapril, perindopril.
In die terminale stadium van nefropatie is hierdie middels teenaangedui. Met 'n verhoogde kreatinienvlak in die bloed (meer as 300 μmol / L), sowel as 'n matige toename in kaliuminhoud (bo 5.0-6.0 mmol / L), wat tipies is vir nierversaking, kan die gebruik van hierdie middels die toestand van die pasiënt dramaties vererger .
In die arsenaal van die dokter is ook angiotensien II-reseptorblokkeerders (losartan, candesartan). Gegewe 'n enkele stelsel wat anders beïnvloed word deur hierdie groepe medisyne, besluit die dokter afsonderlik na watter een hy moet voorkeur gee.
Met onvoldoende effek, dien ook die volgende toe:
Talle kliniese riglyne beskryf dat medisyne wat beta-reseptore selektief is, veilig is vir pasiënte met diabetes. Hulle het nie-selektiewe beta-blokkeerders (propranolol) vervang, waarvan die gebruik by diabetes teenaangedui is.
Met die verskynsels van nierversaking, proteïnurie, word dieet deel van die behandeling.
Met diabetiese nefropatie, groente en onversoete vrugte wat oorheers in die dieet, is die frekwensie van voedselinname tot 6 keer per dag
Voedingsvereistes vir pasiënte:
Dit is nodig om die hoeveelheid eetbare sout in die dieet te beheer, nie net om vloeistofuitruiling te beheer nie, maar as gevolg van die effek op die effektiwiteit van terapie. As die soutlading hoog is, verminder die anti-hipertensiewe middels die doeltreffendheid daarvan dramaties. 'N Toename in dosis in hierdie geval lewer ook nie resultate nie.
Met die ontwikkeling van edematous sindroom word 'n addisionele inleiding tot lusdiuretika (furosemied, torasemied, indapamide) aangedui.
Dokters beskou 'n skerp afname in glomerulêre filtrasietempo (minder as 10 ml / min) as 'n duidelike verswakte nierfunksie en besluit op vervangingsterapie. Geplande hemodialise, peritoneale dialise help met spesiale toerusting om die bloed van metaboliese produkte te suiwer, om vergiftiging te voorkom. Net 'n nieroorplanting kan die probleem egter radikaal oplos in geval van terminale nierversaking.
Met hemodialise word terapie uitgevoer in die eindfases van nierskade by diabetes, wanneer die moontlikheid van ander vorme van behandeling uitgeput is.
Die gevare van nefropatie en voorkomingsmetodes
As diabetes 'n siekte met spesifieke kliniese sindrome is, is dit moeilik om die mate van nierbetrokkenheid by die patologiese proses te identifiseer. Vir 'n lang tyd (met tipe 2-diabetes kan dit tot twee dekades duur), is daar geen tekens van nierskade nie. Slegs met 'n beduidende proteïenisolasie, verskyn spesifieke oedeem in die proteïnurie-stadium, en bloeddruk styg van tyd tot tyd. In die reël veroorsaak hipertensiewe sindroom nie klagtes of veranderinge in die toestand van die pasiënt nie. Dit is gevaarlik omdat, as gevolg van verhoogde bloeddruk, vaskulêre komplikasies kan ontstaan: miokardiale infarksie, serebrovaskulêre ongeluk, tot 'n beroerte.
Die gevaar is dat as die pasiënt nie 'n effense agteruitgang ervaar of ervaar nie, hy nie die hulp van 'n dokter soek nie. Met diabetes word pasiënte gewoond daaraan om siek te voel, en dit verklaar dit aan die hand van skommelinge in bloedsuiker en metaboliese produkte (ketoonliggame, asetoon).
Met die ontwikkeling van die aanvanklike stadiums van nierversaking, is die manifestasies daarvan onspesifiek. Algemene swakheid, 'n gevoel van ongemak en onduidelike bedwelming kan ook toegeskryf word aan metaboliese afwykings by diabetes mellitus. Gedurende die periode van ontwikkelde simptome verskyn duidelike simptome van vergiftiging met stikstofverbindings, en uremie ontwikkel. Hierdie stadium is egter onomkeerbaar en baie moeilik om selfs geringe mediese regstelling aan te bied.
Dus is sorgvuldige konstante monitering en roetine-ondersoek van die pasiënt nodig, sodat komplikasies betyds geïdentifiseer kan word.
Verhoed die ontwikkeling en progressie van diabetiese nefropatie:
Oorsake van diabetiese nefropatie
Diabetes mellitus is 'n groep siektes wat voortspruit uit 'n defek in die vorming of werking van insulien, en gepaard gaan met 'n aanhoudende toename in bloedglukose. In hierdie geval word tipe I-diabetes mellitus (insulienafhanklik) en tipe II-diabetes mellitus (nie-insulienafhanklik) onderskei. Met langdurige blootstelling aan hoë vlakke van glukose in bloedvate en senuweeweefsel, vind strukturele veranderinge in organe plaas wat lei tot die ontwikkeling van komplikasies by diabetes. Diabetiese nefropatie is so 'n komplikasie.
In tipe I-diabetes mellitus is die sterftes as gevolg van nierversaking in die eerste plek; by tipe II-diabetes is dit tweede na hartvatsiektes.
'N Toename in bloedglukose is die belangrikste sneller vir die ontwikkeling van nefropatie. Glukose het nie net 'n toksiese effek op die selle van die vate van die niere nie, maar aktiveer ook 'n paar meganismes wat skade aan die wande van die vaartuie veroorsaak, wat die deurlaatbaarheid daarvan verhoog.
Skade aan die vate van die niere in diabetes.
Daarbenewens is 'n toename in druk in die vate van die niere van groot belang vir die vorming van diabetiese nefropatie. Dit is 'n gevolg van onvoldoende regulering in diabetiese neuropatie (skade aan die senuweestelsel by diabetes mellitus). In die eindstryd word beskadigde vate deur littekenweefsel vervang, en die nierfunksie word ernstig benadeel.
In die ontwikkeling van diabetiese nefropatie word verskillende stadia onderskei:
Fase I - hiperfunksie van die niere. Kom voor in die debuut van diabetes. Die selle van die bloedvate van die nier neem effens toe, die uitskeiding en filtrasie van urine neem toe. Proteïne in die urine word nie opgespoor nie. Eksterne manifestasies is afwesig.
Fase II - aanvanklike strukturele veranderinge. Dit kom gemiddeld 2 jaar na die diagnose van diabetes voor. Dit word gekenmerk deur die ontwikkeling van die verdikking van die wande van die vate van die niere. Proteïne in die urine word ook nie bepaal nie, dit wil sê dat die uitskeidingsfunksie van die niere nie ly nie. Simptome van die siekte is afwesig.
Met verloop van tyd, meestal na vyf jaar, ontstaan dit Stadium III-siekte - begin diabetiese nefropatie. As 'n reël, tydens 'n roetine-ondersoek of in die proses om ander siektes in die urine te diagnoseer, word 'n klein hoeveelheid proteïene bepaal (van 30 tot 300 mg / dag). Hierdie toestand word mikroalbuminurie genoem. Die voorkoms van proteïene in die urine dui op beduidende skade aan die vate van die niere.
Die meganisme van die voorkoms van proteïene in die urine.
Op hierdie stadium vind veranderinge in glomerulêre filtrasietempo plaas. Hierdie aanwyser kenmerk die filtrasie van water en skadelike stowwe met 'n lae molekulêre gewig deur die nierfilter. Aan die begin van diabetiese nefropatie kan glomerulêre filtrasietempo normaal of effens verhoog wees as gevolg van verhoogde druk in die vate van die nier. Eksterne manifestasies van die siekte is afwesig.
Hierdie drie fases word preklinies genoem, aangesien daar geen klagtes is nie, en nierskade word slegs bepaal deur spesiale laboratoriummetodes of deur mikroskopie van nierweefsel tydens 'n biopsie (monsterneming van 'n orgaan vir diagnostiese doeleindes). Maar dit is baie belangrik om die siekte in hierdie stadium te identifiseer, aangesien die siekte eers op hierdie stadium omkeerbaar is.
IV stadium - ernstige diabetiese nefropatie kom na 10-15 jaar vanaf die begin van diabetes voor en word gekenmerk deur lewendige kliniese manifestasies. 'N Groot hoeveelheid proteïen word in die urine uitgeskei. Hierdie toestand word proteïnurie genoem. Proteïenkonsentrasie neem skerp af in bloed, massiewe edeem ontwikkel. By klein proteïenurie kom oedeem voor in die onderste ledemate en op die gesig, en met die vordering van die siekte word oedeem wydverspreid, vloeistof versamel in die liggaamsholtes (buik, borsholte, in die perikardiale holte). In die teenwoordigheid van ernstige nierskade word diuretika vir die behandeling van oedeem ondoeltreffend. In hierdie geval gebruik hulle die chirurgiese verwydering van die vloeistof (punksie). Om 'n optimale vlak van bloedproteïen te handhaaf, begin die liggaam sy eie proteïene afbreek. Pasiënte verloor baie gewig. Pasiënte kla ook oor swakheid, slaperigheid, naarheid, verlies van eetlus, dors. In hierdie stadium meld bykans alle pasiënte 'n toename in bloeddruk, soms tot groot getalle, wat gepaard gaan met hoofpyn, kortasem, pyn in die hart.
Stadium V - uremies - finale diabetiese nefropatie. eindfase nierversaking. Die vate van die nier is heeltemal sklerosie. Die nier verrig nie die uitskeidingsfunksie nie. Glomerulêre filtrasietempo is minder as 10 ml / min.Die simptome van die vorige stadium duur voort en kry 'n lewensgevaarlike karakter. Die enigste uitweg is niervervangingsterapie (peritoneale dialise, hemodialise) en oorplanting (Persad) van 'n nier- of nierpankreaskompleks.
Tipes nier nefropatie
Laat 'n opmerking 3,747
'N Komplikasie van niersiekte, soos nier nefropatie, is baie gevaarlik vir die mens se lewe. Die oorsake van die siekte verskil. Dikwels lei chroniese patologieë van interne organe tot hierdie toestand. Aanvanklik ontwikkel die patologie asimptomaties en verskyn slegs na ernstige letsels van die glomerulêre apparaat en nierparenchiem.
Primêre en sekondêre oorsake
Die oorsprong van die siekte is primêr en sekondêr. In sommige gevalle ontwikkel oorerflike nefropatieë. Die sekondêre sluit akute en chroniese nierfunksie in. Sekondêre nefropatieks word veroorsaak deur nefrose, vaskulitis in die medisyne en gewasse in die niere en lei uiteindelik tot ernstige wanfunksionering van die nierglomeruli. Die primêre vorm ontlok die patologiese ontwikkeling van enige orgaan of die niere self in die voorgeboortelike periode:
Terug na die inhoudsopgawe
Tipes en simptome
Patologieë met die ontwikkeling van 'n orgaan veroorsaak 'n siekte.
In werklikheid is nefropatie 'n versamelterm vir patologiese prosesse wat gekenmerk word deur skade aan beide niere. In die besonder word nierweefsel, buisies en bloedvate aangetas. Die werking van hierdie liggaam word erg benadeel. As behandeling met nier nefropatie nie begin word nie, is ernstige gevolge moontlik.
Die stadige ontwikkeling van die siekte impliseer verborge primêre simptome. Die aanvanklike stadiums laat hulself gewoonlik nie voel nie.
Na 'n geruime tyd begin die pasiënt kla oor sommige simptome: moegheid, pyn in die lumbale streek, konstante dors. Die eetlus vererger al hoe meer, urinering word gereeld voorkom. Met verloop van tyd verskyn puffiness, bloeddruk styg. Afhangend van die oorsaak en skade aan die niere. nefropatie word in verskillende soorte verdeel. Laat ons elkeen in detail bespreek.
Metaboliese
Metaboliese nefropatie is primêr en sekondêr. Met hierdie patologie word metaboliese funksies versteur. Primêre vorms word as oorerflik beskou, komplikasies ontwikkel baie vinnig: chroniese nierversaking en urolithiasis. Die sekondêre vorm kom voor as gevolg van die invloed van giftige stowwe en ander siektes.
Dysmetabolic
Die siekte word veroorsaak deur metaboliese afwykings.
Dit word ook uraat nefropatie genoem, wat veroorsaak word deur 'n versteuring in die algemene metabolisme. Verder gepaard met nierskade as gevolg van soutneerslae. Oksaalsuur, oksalate en urate word hoofsaaklik in die niere neergelê. Dismetaboliese nefropatie word in 2 soorte verdeel, afhangende van die kwaliteit van soutafsettings: oksalaat en uraat.
Tydens swangerskap
Die belangrikste simptome van hierdie patologie wat tydens swangerskap gevaarlik is, is ernstige arteriële hipertensie en ernstige swelling van die liggaam. Nephropathy van die 1ste graad word byna altyd geïgnoreer tydens swangerskap. Tipies gaan pasiënte na die dokter met klagtes indien daar 'n graad 2 of 3 plaasgevind het, wat gekenmerk word deur meer ernstige simptome en die gevolglike risiko van fetale verlies.
Preeclampsia (nefropatie), ongespesifiseer
Dit kom voor gedurende periodes van laat toksikose tydens swangerskap. Ongespesifiseerde nefropatie kom teen die agtergrond van druppels voor, nadat hy hipertensie of nefritis gehad het. Dit word gekenmerk deur proteïenurie, hipertensie en swelling. Teen die agtergrond van hierdie simptomatologie verskyn 'n ernstige migraine, en die visie versleg.Behandeling neem 'n lang periode.
Giftige
Giftig nefropatie is die patologiese werking van die niere as gevolg van sterk chemiese invloede. Dit manifesteer onder die giftige invloed van hemolitiese stowwe - asynsuur of kopersulfaat. Minder algemene manifesteer is nie-spesifieke nierskade wat veroorsaak word deur gifstowwe en hemodinamiese afwykings. Die volgende nefrotoksiese stowwe veroorsaak hierdie toestand:
Dosis
Onbeheerde medikasie of hul langdurige gebruik veroorsaak patologiese toestande van die liggaam (funksionele of organiese skade aan die niere). Die nederlaag kan akuut wees (blootstelling aan groot dosisse medisyne) en chroniese (langdurige medikasie). Die volgende tekens van nier nefropatie kom voor:
-Kontras veroorsaak
Contrast-geïnduseerde nefropatie is 'n akute afwyking van nierfunksie. Dit begin 'n dag na die intraveneuse toediening van 'n X-straalstof. Onder sy invloed styg die vlak van kreatinien skerp. As in ag geneem word dat onlangs radiopaque vloeistof meer gereeld gebruik word, het die aantal aangeteken patologieë op dieselfde manier toegeneem.
Pynstillende
Die dwelmmisbruik van hierdie groep veroorsaak die ontwikkeling van nekrose van die papille van die nier.
Analgetiese nefropatie kom voor by pasiënte wat geneig is tot die misbruik van pynstillende middels wat fenasetien met aspirien, parasetamol en kafeïen bevat. Hierdie vorm van nefropatie word gekenmerk deur die ontwikkeling van nekrose van die papille van die niere, inflammatoriese prosesse in die nierbuisies en weefsel. Dit is waarskynlik dat vroue pynstillende nefropatie het as mans.
Paraneoplastiese
Paraneoplastiese nefropatie ontwikkel onder die patologiese invloed van verskillende neoplasmas. Tumore van die asemhalingsorgane, spysverteringskanaal en skildklier het 'n sterk invloed op die funksionering van die niere. Soms is die oorsaak bloedmyeloom. Dit is 'n nie-spesifieke reaksie van die niere as deel van die sistemiese reaksie van die liggaam op die neoplasma. In 'n kort periode ontwikkel nefrotiese sindroom.
Isgemiese
Isgemiese nefropatie is 'n gevolg van aterosklerotiese letsels van die vate van die niere. Bejaardes loop 'n risiko vir die nederlaag van hierdie siekte. Hierdie vorm word gekenmerk deur 'n afname in nierfunksie. Die vinnige ontwikkeling van die siekte lei tot 'n vernouende, en dan volledige verstopping van die lumen van die nierarteries. Veroorsaak onomkeerbare skade aan die niere.
Hipertensief (hipertonies)
Skade aan die vate van die orgaan ontwikkel tot nierversaking.
Die patologiese proses begin in klein niervate. Arteriële hipertensie ontlok die ontwikkeling van 'n primêr verkrimpte nier. Niervate word aangetas as die arteriële hipertensie ernstig verloop of nie behandel word nie. Die filterfunksie van die glomeruli word versteur, stikstofagtige slak word nie verwyder nie. Hipertensiewe nefropatie veroorsaak chroniese nierversaking.
Alkohol
Alkoholiese nefropatie word veroorsaak deur die langdurige toksiese effekte van alkoholiese drank op die algemene toestand van die liggaam. Hierdie vorm word gekenmerk deur simptome van nefritis - gereelde urinering, geringe vlekke met urine. Dikwels gepaard met chroniese hepatitis en sirrose. Die medisyne tydens terapie moet 'n antitoksiese effek hê.
Jig
In die meeste gevalle raak die patologie mans.
Dit word veroorsaak deur wanfunksies in purienmetabolisme en patologiese veranderinge in die vate. Hierdie siekte kom meer gereeld by mans as by vroue voor. Met hierdie patologie neem die sintese van uriensuur toe en ontstaan daar 'n wanbalans tussen die sekresie en herabsorpsie van urates. Die meeste pasiënte wat onder die invloed van primêre jig is, ly aan die nierbuisies.
Vaskulêre
Vaskulêre nefropathies veroorsaak skade aan die vate van die niere. Gedeeltelike of tonale ischemie van nierweefsel begin. Vaskulêre iskemiese en hipertoniese nefropathies, sistemiese patologieë van bindweefsel. Kliniese beeld: vaskulêre afwykings lei tot sklerose en atrofie van die nierweefsel. Daar is hoë bloeddruk, vinnige urinering en nierversaking.
Nierepiteel word beïnvloed deur abnormale proteïenverbindings.
Nefrone van die nier word beïnvloed deur paraproteïene - abnormale proteïenverbindings. Myeloom nefropatie bestaan uit patologiese veranderinge in die distale nierbuisie. In die gapings van sulke buisies begin 'n groot neerslag van kalksilinders, wat lei tot ernstige veranderinge in die epiteel (myeloomnier). Simptome van hierdie vorm van nefropatie is uiteenlopend.
Membraneuse
Met hierdie patologie is die belangrikste oortreding die diffuse verdikking van die mure van klein vate wat in die glomeruli is. Die belangrikste simptoom is die teenwoordigheid van proteïene in die urine of erge swelling van die hele liggaam. Die membraan nefropatie is meestal 'n komplikasie of gevolg van gewasse, tuberkulose, en is byna nooit 'n onafhanklike siekte nie.
Iga (immuun) nefropatie
Bekend in medisyne as Bergersiekte. Immun nefropatieë is die algemeenste nierpatologieë. Gewoonlik begin immuun iga nefropatie by die jeug. Dit word verdeel in primêre (onafhanklike) siekte en sekondêr (voortspruitend op die agtergrond van ander afwykings). Kom gewoonlik voor na akute respiratoriese virusinfeksies, ernstige fisieke inspanning, derminfeksies. Immunoglobulien A begin aktief ophoop in die liggaam.
Endemiese
Bleek vel is die belangrikste simptoom vir 'n endemiese vorm van die siekte.
'N Endemiese vorm van die siekte word gekenmerk deur 'n asimptomatiese verloop. Die belangrikste teken is die bleekheid van die vel met 'n kopertint. Patologie ontwikkel baie stadig. 'N Dodelike uitkoms is moontlik, wat voorkom na 5 of meer jaar van ontwikkeling as die siekte nie behandel word nie. Word gereeld tydens voorkomende mediese ondersoeke aangetref.
Kaliypenicheskaya
Dit kom voor as gevolg van die ontwikkeling van 'n byniertumor, bilaterale hipertensie of karsinoom van die bynierskors. Dit manifesteer in aanhoudende arteriële hipertensie, spierswakheid en periodieke krampe. Daar is iets soos 'n kalyopeniese nier - as kalsium oormatig uitgeskei word onder die patologiese invloed van aldosteroon.
Wat is reflux?
Die refluksvorm word gekenmerk deur 'n omgekeerde vloei van urine. Patologie is wydverspreid. Dit veroorsaak dikwels piëlonefritis (akuut en chronies), 'n uitbreiding van die ureter en 'n toename in die nier. Hierdie patologie word gewoonlik by kinders behandel. Refluks nefropatie word gewoonlik veroorsaak deur anatomiese veranderinge in die urienorgane of inflammatoriese prosesse daarin.
Diagnose van nier nefropatie
'N Biochemiese en algemene bloedtoets is deel van 'n stel laboratoriumtoetse.
'N Belangrike stap in die diagnose van niersiekte word beskou as 'n differensiële analise met ander nierpatologieë. Benewens verpligte studies, kan die dokter addisionele diagnostiek voorskryf. Algemene diagnostiese metodes sluit in:
Behandeling en voorkoming
Behandeling hang af van die ontwikkeling van patologie en die lokalisering daarvan. By die keuse van 'n metode van terapie en medikasie, is die dokter gebaseer op laboratoriumdata wat vir elke pasiënt individueel is. As nefropatie sekondêr is, kom terapeutiese maatreëls neer op die behandeling van die onderliggende patologie. Maatreëls word getref om diurese te herstel en bloeddruk te normaliseer.
Voorkomende maatreëls en behandeling teen nefropatie bestaan uit 'n eenvoudige dieet- en drinkregime.
Behoorlike voeding
Die dieet moet met u dokter bespreek word.
Behandeling sluit 'n sekere soort dieet in wat 'n dokter sal voorskryf op grond van die kliniese beeld. In geval van giftige nefropatie, moet kontak met 'n skadelike middel of preparaat uitgesluit word. Dit word nie aanbeveel om sout, gekruide en gerookte kos te eet nie. Voeding behoort 'n afvaldosis van al die nodige vitamiene en minerale vir die liggaam in te sluit.
Volksremiddels
Nadat u die eerste tekens van patologie opgemerk het, moet u 'n dokter raadpleeg, sy aanbevelings volg en nie selfmedikasie neem nie. Behandeling van nefropatie met volksmiddels kan slegs help met mediese terapie en kan slegs gebruik word nadat u 'n dokter geraadpleeg het. Dit behandel 'n afkooksel van medisinale kruie wat 'n diuretiese en anti-inflammatoriese effek het.
Komplikasies en prognose
Sekondêre patologieë sluit dikwels by. Byvoorbeeld sistitis of piëlonefritis. In meer seldsame gevalle ontwikkel chroniese nier nefropatie, nierversaking of klippe vorm. Die voorspelling vir tydige behandeling is gunstig. As u die simptome en negatiewe manifestasies vir 'n lang tyd ignoreer, kan dit tot die dood lei.