Diabetesinsuliensterapie
Aangesien tipe 1-diabetes mellitus gekenmerk word deur absolute insulientekort, word insulienvervangingsterapie in alle stadiums van die siekte uitgevoer. En om dieselfde rede is die behandeling van tipe 1-diabetes mellitus met tablette met suikerverlaging in tablette, veral sulfonamiede en veral biguanides, absoluut teenaangedui, selfs in 'n kort periode van tydelike remissie van tipe 1-diabetes aan die begin van die siekte.
Die beginsel van behandeling vir 'n pasiënt met tipe 1-diabetes mellitus is die eksogene toediening van insulien, waarsonder 'n hiperglikemiese, ketoasidotiese koma gewaarborg word.
Die doel van die behandeling is om normoglykemie te bewerkstellig en normale groei en ontwikkeling van die liggaam te verseker, aangesien die belangrikste kontingent van siek kinders, adolessente en jong mense.
Wanneer 'n diagnose van tipe 1-diabetes vasgestel word, moet daar onmiddellik met insulienterapie begin word.
Tydige aanvang en goed beplande insulienterapie stel 75-90% van die gevalle in staat om tydelike remissie te kry (wittebrood) en dan die verloop van die siekte te stabiliseer en die ontwikkeling van komplikasies te vertraag.
Tipe 1-insulienterapie vir diabetes
Dit is raadsaam om insulienterapie uit te voer vir pasiënte met tipe 1-diabetes mellitus in die stelsel van veelvuldige inspuitings. Daar is verskillende opsies vir veelvuldige insulieninspuitings. Twee van hierdie behandelingsopsies is baie aanvaarbaar.
Meervoudige inspuiting af
1. Kortwerkende insulien (Actrapid, Humulin R, Insuman Rapid) voor hoofmaaltye, mediumwerkende insulien (Monotard, Protafan, Humulin NPH, Insuman Bazal) voor ontbyt en voor slaaptyd.
2. Kortwerkende insulien (Actrapid, Humulin R, Insuman Rapid) voor hoofmaaltye, medium-duur insulien (Monotard, Protafan, Humulin NPH, Insuman Bazal) net voor slaaptyd.
Die daaglikse dosis kortwerkende insulien word soos volg versprei: 40% word voor ontbyt toegedien, 30% voor middagete en 30% voor ete. Onder die beheer van vastende glukemie (6.00), moet die dosis verlengwerkende insulien (SDI) wat voor slaaptyd toegedien word, aangepas word, en die dosis SDI wat voor ontbyt toegedien word, word aangepas volgens die glukemievlak voor middagete (13.00). Die dosis kortwerkende insulien (ICD) word aangepas onder die beheer van postprandiale glukemie.
Insulien vir diabetes
Tans word preparate van bees-, varkvleis- en menslike insuliene geproduseer; die eerste verskil van die mens een vir drie aminosure, die tweede een, en die vorming van die teenliggaampies teen die eerste is hoër as die tweede.
Suiwering van die insulienpreparaat deur herhaalde kristallisasie en chromatografie word gebruik om die sogenaamde “monopique” -insulien te produseer, wat, hoewel geen proteïen-onsuiwerhede bevat nie, onsuiwerhede bevat in die vorm van chemiese modifikasies van die insulienmolekule - mono-desamido-insulien, mono-arginine-insulien, ens. het 'n suur omgewing, wat bydra tot die ontwikkeling van plaaslike plaaslike reaksies op insulienpreparate.
Bykomende suiwering van so 'n preparaat met behulp van ioonuitruilchromatografie elimineer hierdie onsuiwerhede en verkry die sogenaamde "monokomponent" -insulien, wat slegs insulien bevat en as 'n reël 'n neutrale pH het. Alle menslike insulienpreparate is monokomponent.
Tans kan bees-, varkvleis- en menslike insuliene geproduseer word met behulp van genetiese ingenieurswese en semi-sinteties.
Afhangend van die duur van hul werking, word insulienpreparate in 3 groepe verdeel:
1. Kortwerkend (eenvoudig, oplosbaar, normaal, semilent) - insulien met 'n duur van 4-6 uur.
2. Die gemiddelde duur van (intermediêre) aksie (band, NPH) - tot 10-18 uur.
3. Langtermynaksie (ultraband), met 'n duur van 24-36 uur
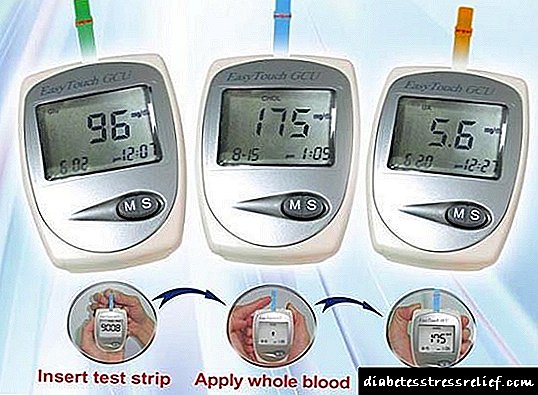
Insulienpreparate vir toediening met 'n insulienspuit word in die flessies vervat in 'n konsentrasie van 40 PIECES in 1 ml oplossing, en vir toediening met insulienpenne, in die sogenaamde cartridgepenfill teen 'n konsentrasie van 100 PIECES in 1 ml (NovoRapid-Penfill).
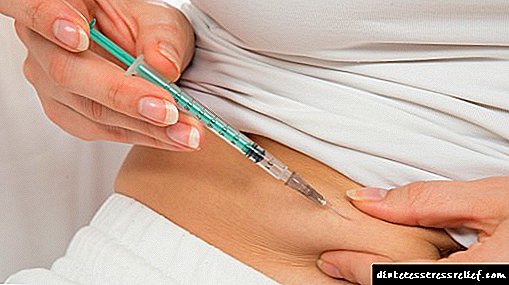
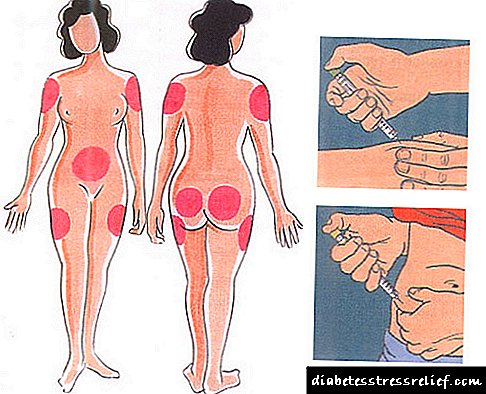
Insulien inspuitings word gewoonlik gemaak met spesiale insulien spuite in die onderhuidse vet. Aanbevole plekke vir insulien-toediening van insulien is die buik, dy, boud en onderarm.
Die gemiddelde daaglikse dosis insulien by tipe 1-diabetes is 0,4–0,9 U / kg liggaamsgewig.
As die dosis hoër is, dui dit gewoonlik op insulienweerstandigheid, maar meer gereeld op 'n oordosis insulien. 'N Laer behoefte word waargeneem tydens 'n periode van onvolledige remissie van diabetes mellitus.
In 'n toestand van ruilkompensasie verlaag 1 eenheid insulien glukemie op die toppunt van werking met ongeveer 1,5-2 mmol / L, en een broodeenheid (XE) (12 g koolhidrate) verhoog dit met ongeveer 3 mmol / L.
Insulienterapie-skemas vir tipe 1-diabetes
In die kliniese praktyk word tans twee hoofskemas vir insulienterapie van tipe 1-diabetes mellitus gebruik:
1. 'Tradisionele' insulienterapiewanneer kortwerkende insulien twee keer per dag met 'n middelwerkende insulien ingespuit word.
In 'tradisionele' insulienterapie word insulien toegedien 0,5 uur voor etes, voor ontbyt en aandete (die tussenposes moet ongeveer 12 uur duur), met 60-70% van die daaglikse dosis soggens en 30-40% in die aand. Die effektiwiteit van behandeling met langdurige medisyne neem toe wanneer gelyktydig eenvoudige insulien toegedien word, wat 'n beduidende toename in glukemie na ontbyt en aandete voorkom.
By 'n aantal pasiënte is die behandeling van drievoudige insulien gedurende die dag effektief: IPD word soggens voor ontbyt saam met ICD voorgeskryf, en ICD word voor ete toegedien (om 18-19 uur) en slegs in die nag (om 22-23 uur), voor slaaptyd, die tweede een keer per dag SPD.
Mengsels (mengsels) van insulienpreparate is gerieflik vir tradisionele insulienterapie, aangesien dit bestaan uit 'n klaargemaakte mengsel van kortwerkende insulien en NPH, wat 2 keer per dag voor ontbyt en aandete met 'n spuit ingespuit word.
Daar is tipies 4 soorte mengsels van hierdie soort wat onderskeidelik 10, 20, 30 of 40% eenvoudige insulien bevat (byvoorbeeld Humulins M1, M2, M3 of M4, onderskeidelik) in 'n mengsel met IPD (Isofan).
Die farmakokinetiese eienskappe van hierdie insulienpreparate word enersyds bepaal deur eenvoudige insulien - hierdie middels begin werk 30 minute na toediening, en andersyds deur langdurige insulien, wat 'n "afgeplatte" werkingspiek bied, wat mettertyd gestrek word van 2 tot 8 uur na toediening van insulien , duur die werking (12-16 uur) slegs langdurige insulien.
Die grootste nadeel van tradisionele insulienterapie is die behoefte aan 'n stabiele voeding en fisieke aktiwiteit. Hierdie omstandigheid is een van die hoofredes waarom baie pasiënte met diabetes in onlangse jare besluit het om oor te skakel na intensiewe insulienterapie, wat die pasiënt se lewe minder gereguleer, wat die kwaliteit daarvan verbeter.
2. Intensiewe insulienterapie:
• die toevoeging van intermediêrwerkende insulien twee keer per dag word aangevul deur kortwerkende insulien, gewoonlik voor 3 hoofmaaltye,
• die konsep 'basale bolus' - gereelde toediening ('bolus') van eenvoudige insulien voor etes word uitgevoer teen die agtergrond van langwerkende insulien wat in die aandure ('basies') ingespuit word.
Intensiewe terapie bevat ook behandeling met 'n insulienverdeler (pomp) - 'n toestel wat insulien outomaties aan onderhuidse vet lewer. Die insulienpomp is tot dusver die enigste toestel wat deurlopende, onderhoudse subkutane toediening van insulien in klein dosisse voorsien in ooreenstemming met voorafgeprogrammeerde waardes.
Daar word gewerk aan 'n kompleks van toerusting genaamd “kunsmatige pankreas”. Wanneer 'n insulienpomp geïntegreer word in 'n apparaat wat bloedsuiker konstant meet (soos 'n konstante dra glukometer), word insulien toegedien volgens die gegewens oor die bloedsuikervlak wat deur die glukometer aan die pomp oorgedra word. Dus, "kunsmatige pankreas" boots die werk van 'n regte pankreas so akkuraat moontlik na, wat uiters fisiologiese kompensasie vir diabetes bied.
Intensiewe insulienterapie vir tipe 1-diabetes.
Met die aanvang van die serieproduksie van spesiale, sogenaamde insulienpenne met atraumatiese inspuitnaalde wat gerieflik is vir gereelde toediening van insulien, het die behandeling van insulien gereeld (intensiewe insulienterapie) aantrekliker geword vir baie pasiënte met diabetes.
Die beginsel van intensiewe insulienterapie van tipe 1-diabetes is dat met behulp van oggend- en aandinspuitings van intermediêre insulien, 'n sekere agtergrondvlak (basale) insulienemie geskep word tussen maaltye en saans, en 30 minute voor hoofmaaltye (3-4 keer per dag) word 'n voldoende dieetdosis eenvoudige insulien toegedien. In teenstelling met die tradisionele een, is die daaglikse dosis langdurige insulien aansienlik minder, in teenstelling met die tradisionele een, en daar is meer as 'n eenvoudige een.
In plaas van 2 inspuitings met intermediêre insulien, kan u 'n enkelwerkende, langwerkende insulien in die aanduur toedien, wat 'n basale vlak van insulienemie sal lewer in die nag en gedurende die dag tussen maaltye, voordat die hoofmaaltye eenvoudige insulien bekendgestel word (die begrip 'basale bolus').
Indikasies vir die gebruik van menslike insulien in diabetes. Aangesien menslike insulienpreparate die minste immunogeniteit het, is dit veral raadsaam om dit voor te skryf vir swanger vroue met diabetes of om vinnig te kompenseer vir akute metaboliese afwykings by kinders wat bekend is dat hulle baie aktief reageer op die toediening van vreemde proteïene. Die aanstelling van menslike insulien word ook aangedui vir pasiënte wat allergies is vir ander soorte insulien, sowel as vir insulien lipoatrofie en lipohypertrofie.
Komplikasies van insulienterapie diabetes mellitus manifesteer in die vorm van hipoglykemiese reaksies, insulienweerstandigheid (met 'n behoefte aan insulien meer as 200 eenhede per dag), allergieë, lipoatrofie of lipohipertrofie op die inspuitplek van insulien.
Lipohypertrofie veroorsaak daaglikse toediening van insulien op dieselfde plek. As insulien nie meer as 1 keer per week in dieselfde deel van die liggaam ingespuit word nie, ontwikkel lipohipertrofie nie. 'N Effektiewe terapeutiese metode vir die behandeling van lipohypertrofie bestaan nie en as dit 'n uitgesproke kosmetiese defek verteenwoordig, word dit chirurgies verwyder.
Hoe om tipe 1-diabetes by volwassenes en kinders te behandel

Baie jare sukkel onsuksesvol met DIABETES?
Hoof van die Instituut: 'U sal verbaas wees hoe maklik dit is om diabetes te genees deur dit elke dag in te neem.
Dit word bewys: tipe 1-diabetes by mense is 'n chroniese siekte. Simptome word gekenmerk deur hoë bloedglukose. Om suiker volledig op sellulêre vlak te kan assimileer, benodig die liggaam insulien - 'n hormoon wat deur die pankreas vervaardig word. Betaselle van pasiënte dek slegs die behoefte daarvan gedeeltelik of produseer dit glad nie. En vir die behandeling van diabetes, skryf die dokter insulienterapie voor. Die middel wat deur inspuiting toegedien word, elimineer die gebrek aan hormoon en normaliseer die afbraak en opname van glukose.
Die ontwikkeling van die siekte word uitgelok deur die vernietiging van beta-selle van die eilande van Langerlans. Die eerste fase van hul dood beïnvloed gewoonlik nie die koolhidraatmetabolisme in die liggaam nie. Maar wanneer die pre-kliniese periode hergebore word, kan die proses nie meer gestaak word nie. Daarom bestaan daar nie metodes om tipe 1-diabetes vir altyd te genees nie. Die behandeling van tipe 1-diabetes is om optimale bloedsuikervlakke te handhaaf. Maar om te praat of diabetes genees kan word, is nie prakties nie.
Geneesmiddelbehandeling
Hormooninspuitings is nie soveel vir die behandeling van tipe 1-diabetes nie, aangesien dit die verlaging van suikervlakke is. Hoe gouer die siekte opgespoor word, hoe beter sal die persoon voel. Die eerste keer dat die produksie van hormone egter in 'n mindere mate voortduur, is dit die eerste keer.
- Agtergrond - vervang hormoonproduksie gedurende die dag.
- Uitgebreid - laat u vergoed vir koolhidrate wat saam met voedsel kom.
Dieetterapie
Met die regte terapie hoef u nie 'n streng dieet te volg nie. Geneesmiddels vir die behandeling van diabetes vergoed heeltemal vir die inkomende koolhidrate.
In die stadium van die keuse van die dosis van die hormoon, is dit raadsaam om vinnig koolhidrate te laat vaar. In die toekoms moet dit soggens tot die minimum beperk word. Terselfdertyd is dit verbode om koolhidraatkos te weier: dit het geen invloed op die behandeling van tipe 1-diabetes nie. Behoorlike voeding is noodsaaklik vir pasiënte, aangesien die afwesigheid van suikers aktiewe vetverbranding uitlok. As hulle gesplete is, veroorsaak giftige ketone naarheid en erge hoofpyn.
Die nakoming van die dieet behels die berekening van die sogenaamde broodeenhede - XE. 1 XE - 10 ... 12 g glukose. Vir volwassenes is die formule geskik, waarvolgens 1-2 eenhede insulien in elke XE ingespuit word. Vir kinders word die dosis anders bereken. Daarbenewens dra elke XE oor die jare 'n groter hoeveelheid hormone voor.
Fisieke aktiwiteit
Sport is nodig vir die behandeling van diabetes. Natuurlik is dit nie 'n manier om tipe 1-diabetes te genees nie, maar stres kan die bloedsuiker verlaag.
Dit is belangrik om glukosevlakke te monitor voordat u oefen, in die middel en aan die einde. Op 5,5 mmol / l of minder kan liggaamlike opvoeding gevaarlik wees, dus u moet 'n versnapering saam met een of ander koolhidraatproduk, byvoorbeeld brood of vrugte, kry. 'N Daling in suiker tot 3,8 mmol / l hou die risiko in om in 'n hipoglisemiese koma te val, dus moet klasse onmiddellik gestaak word.
- maklike hardloop
- aerobics,
- kort stelle kragoefeninge,
- draaie, hurk,
- Strek.
Hierdie komponente vorm saam die program vir die behandeling van tipe 1-diabetes.
Karakterisering van medisyne vir insulienterapie
- Humalog, Novorapid. Geldig na 15 minute, die piek vind plaas na 30-120 minute.
- Humulin, Actrapid. Dit begin binne dertig minute, binne 7-8 uur.
- Humulin NPH, protafan NM. Geldig na 1-2 uur vir 16-20 uur.
- Lantus en levemire. Dit het nie 'n spesifieke werkingspiek nie, en dra ongeveer 'n dag by tot die opname van glukose.
- Tresiba is 'n farmakologiese nuwigheid wat tot twee dae in die bloed werk.
Maar kombinasiemiddels word gewoonlik nie gebruik om tipe 1-diabetes te behandel nie. Dit is slegs nodig in die tweede vorm en in die stadium van insulienvraag.
Behandeling van insulienafhanklike diabetes by kinders
As 'n siekte opgespoor word, word die kind eers in die hospitaal behandel, en dan moet hy gereeld waargeneem word. Kan diabetes by kinders genees word? Sowel as volwassenes, vergoed dit nie, maar 'n gebalanseerde dieet, liggaamlike opvoeding, insulienterapie en daaglikse roetine vir diabetiese prosesse en verminder die risiko's vir komplikasies.
Dieet behels die vermindering van die aantal bakkerprodukte, graan, dierlike vette. Die kind moet 5-6 keer per dag eet teen die hoogste koolhidraatbelasting vir ontbyt en middagete.
- Eenvoudig, of vinnigwerkend - werk na 20-30 minute, aktiwiteit word waargeneem tot drie uur na inspuiting (Actrapid NM, Humulin gereeld, ens.) Dit is gewoonlik 'n duidelike vloeistof wat voor die maaltye prikkel.
- Medikasie met 'n gemiddelde duur van terapeutiese effek. Geldig na 1-3 uur (Semilent, Aktrafan NM, Humulin N, ens.)
- Langwerkende insuliene (Insulin-Ultralong) bevorder die opname van glukose tot een en 'n half dae.
Maar selfs die nakoming van al hierdie punte beïnvloed nie of dit moontlik is om diabetes by 'n kind te genees nie. Hy sal die hele inspuiting moet volg.
Insulien dosis
- Die optimale hoeveelheid verlengde insulien handhaaf normale suikervlakke voor en 2,5 uur na inspuiting.
- 'N Langwerkende middel word 1-2 keer per dag toegedien op die tyd wat deur 'n spesialis aanbeveel word.
- Eenvoudige insulien word voor etes toegedien om te vergoed vir die inname van koolhidrate. Met die regte hoeveelheid binne 'n paar uur, sal die glukose-aanwyser toeneem tot 3 mmol / L.
- Na 4 uur moet die glukose-inhoud dieselfde wees as voor 'n maaltyd.
Hoe word diëte vir diabetes gemaak?
Diabetes mellitus - 'n siekte wat gebaseer is op die onvermoë van die liggaam om 'n voldoende hoeveelheid glukose op te neem. Sulke metaboliese probleme kom meestal teen die agtergrond van wanvoeding voor. 'N Dieet vir diabetes kan die toestand van 'n persoon met diabetes verbeter, en voeding moet korrek gekies word. Dit is die belangrikste voorwaarde vir suksesvolle behandeling.

Hoe om te eet in die behandeling van diabetes?
Diabetes word verdeel in insulienafhanklike (eerste tipe) en nie-insulienafhanklike (tweede tipe). Om die behandeling van die siekte, ongeag die vorm, suksesvol te laat verloop, is dit noodsaaklik om die voedingstelsel, waarmee dit moontlik is om die metabolisme te normaliseer, noukeurig te kies. Diabeetdieet word soms dieet nommer 9. Volgens dokters is mediese voeding uiters nuttig vir die voorkoming van hierdie siekte, en pasiënte wat behandeling ontvang, sal minder medikasie kan neem.
 Dieetterapie vir diabetes moet deur die behandelende geneesheer ontwikkel word. In hierdie geval word die kenmerke van die siekte, soos die erns en tipe diabetes, beslis in ag geneem. 'N Dieet vir 'n diabeet moet afsonderlik gemaak word. Met hierdie diagnose sal die dieet nie noodwendig slegs uit eentonige en vervelige geregte bestaan nie. Inteendeel, hulle kan baie gesofistikeerd en aangenaam wees. Dit sal slegs nodig wees om sekere beginsels na te kom waarvolgens u aan die nuwe kragstelsel moet voldoen.
Dieetterapie vir diabetes moet deur die behandelende geneesheer ontwikkel word. In hierdie geval word die kenmerke van die siekte, soos die erns en tipe diabetes, beslis in ag geneem. 'N Dieet vir 'n diabeet moet afsonderlik gemaak word. Met hierdie diagnose sal die dieet nie noodwendig slegs uit eentonige en vervelige geregte bestaan nie. Inteendeel, hulle kan baie gesofistikeerd en aangenaam wees. Dit sal slegs nodig wees om sekere beginsels na te kom waarvolgens u aan die nuwe kragstelsel moet voldoen.
Gesoute en pittige kosse, gebraaide kosse, gerookte vleis, blikkieskos en alkohol word uitgesluit van die dieet. Suikerinname moet minimaal wees. As die vorm van diabetes as ernstig beskou word, is dit beter om suiker heeltemal uit te skakel. As die graad van die siekte as matig of sag beskou word, kan sommige suikerbevattende voedsel toegelaat word. Maar terselfdertyd moet u voortdurend die vlak van glukose in die liggaam monitor.
Volgens studies verander die toestand van suikersiekte onder die invloed van vette wat in groot hoeveelhede die liggaam binnedring. Daarom moet die verbruik van vette beheer word, moet u uself beperk tot sulke voedsel nie minder streng as tot soet nie. Voeding vir diabetes moet behoorlik versprei word. Dit is goed as u 5 keer per dag eet: so 'n stelsel het 'n positiewe uitwerking op die glukosevlak in die bloed.
Hoe moet 'n dieet gemaak word vir tipe 1-diabetes?
 By die behandeling van diabetes van die insulienafhanklike tipe, moet groter aandag geskenk word aan die korrektheid van die ontwikkeling van insulienterapie. Die dieetkundige kies die beste kombinasie van medisyne en die stelsel waarmee die pasiënt sal eet. As gevolg hiervan, moet skommelinge in bloedglukosevlakke verminder word, word die risiko vir verskillende komplikasies verminder. Dieet in die behandeling van insulienafhanklike diabetes speel 'n belangrike rol. Dit moet deur 'n spesialis saamgestel word, aangesien hierdie tipe diabetes gevaarliker is, en dit word hoofsaaklik behandel met dwelms, dit wil sê die insulien.
By die behandeling van diabetes van die insulienafhanklike tipe, moet groter aandag geskenk word aan die korrektheid van die ontwikkeling van insulienterapie. Die dieetkundige kies die beste kombinasie van medisyne en die stelsel waarmee die pasiënt sal eet. As gevolg hiervan, moet skommelinge in bloedglukosevlakke verminder word, word die risiko vir verskillende komplikasies verminder. Dieet in die behandeling van insulienafhanklike diabetes speel 'n belangrike rol. Dit moet deur 'n spesialis saamgestel word, aangesien hierdie tipe diabetes gevaarliker is, en dit word hoofsaaklik behandel met dwelms, dit wil sê die insulien.
Om die hoeveelheid insulien en voedsel wat geëet word, die beste te bepaal, het voedingkundiges 'n voorwaardelike konsep "broodeenheid" ontwikkel. Volgens die goedgekeurde stelsel van broodeenhede is een daarvan gelyk aan 10-12 g koolhidrate (dit is ongeveer een lemoen of 'n stuk brood). As dit bekend is dat 30 gram swartbrood, en 'n gemiddelde (in grootte) appel, en 'n halwe glas hawermout of bokwiet ooreenstem met een broodeenheid, kan hulle redelik suksesvol gekombineer en versprei word.
'N Brodeenheid kan bloedsuiker met 2,8 mol / l verhoog. Vir die liggaam om dit op te neem, is twee eenhede insulien nodig. Vir diabetiese pasiënte wat insulien ontvang, is dit belangrik om die daaglikse inname van koolhidrate, wat ooreenstem met die toegediende middel, te monitor.
As die maatreël nie gevolg word nie, sal die bloedsuikervlak styg of daal, kom hiperglykemie of hipoglukemie voor.
 Na die bekendstelling van so 'n konsep as 'n broodeenheid het dit geriefliker geword om 'n spyskaart vir diabete te skep. As u wil, kan sommige kosse wat koolhidrate bevat, maklik na ander verander word.
Na die bekendstelling van so 'n konsep as 'n broodeenheid het dit geriefliker geword om 'n spyskaart vir diabete te skep. As u wil, kan sommige kosse wat koolhidrate bevat, maklik na ander verander word.
In die algemeen moet 'n persoon 18-25 XE (broodeenhede) per dag ontvang. Dit is beter om dit in 6 maaltye te verdeel: vir aandete, middagete en ontbyt, 'n diabeet - 3-5 eenhede, vir 'n middagete of middagete - 1-2 eenhede, ensovoorts.
As 'n spesialis 'n dieet saamstel vir pasiënte met tipe 1-diabetes, sal die belangrikste taak wees om die hoeveelheid koolhidraat in die produk korrek te bereken. Die pasiënt wat nie oorgewig is nie, bestaan nie uit die eet van sekere kossoorte nie, maar wel in die hoeveelheid wat geëet word.
Onderhewig aan sekere reëls, kan iemand met insulienafhanklike diabetes voedsel op dieselfde manier as gesonde mense eet, behalwe met 'n paar verskille:
- Vir een maaltyd moet iemand nie baie koolhidrate inneem nie. 70-90 g. Sal genoeg wees.
- Voor elke maaltyd moet die dosis insulien en die hoeveelheid XE (broodeenhede) so akkuraat as moontlik bereken word.
- Verwyder soet drankies uit die dieet: koolzuurhoudende vloeistowwe, soet blikkiesap, tee met suiker.
Tipe 2 diabetes dieet
 Voortdurende ooreet, vetsug word meestal die hoofoorsake van diabetes van die tweede, nie-insulienafhanklike vorm. As u dieetterapie ondergaan vir diabetes, is die take meestal om die metabolisme van koolhidrate te normaliseer. Om die selle van die liggaam meer sensitief te maak vir insulien, moet 'n diëet vir 'n diabeet gekombineer word met gereelde fisieke aktiwiteit.
Voortdurende ooreet, vetsug word meestal die hoofoorsake van diabetes van die tweede, nie-insulienafhanklike vorm. As u dieetterapie ondergaan vir diabetes, is die take meestal om die metabolisme van koolhidrate te normaliseer. Om die selle van die liggaam meer sensitief te maak vir insulien, moet 'n diëet vir 'n diabeet gekombineer word met gereelde fisieke aktiwiteit.
In tipe 2-diabetes is die meeste pasiënte oorgewig. Vir hulle moet die voeding individueel gekies word, met inagneming van die geslag en ouderdom van die persoon, sy gewone fisieke aktiwiteit. In die geval van 'n siekte van die tweede tipe, moet 'n dieet vir diabete bydra tot gewigsverlies. Vir pasiënte word die optimale kalorietelling bereken. Dus, per kilogram liggaamsgewig is 25 kalorieë vir volwasse manlike pasiënte en 20 vir vroue. Byvoorbeeld, as 'n vrou se gewig 70 kg is, word die kalorie-norm vir haar bepaal - 1400 (daagliks).
As iemand met diabetes gediagnoseer word, moet hy voortdurend by die dieet hou. Daarom, as u dit opstel, moet u probeer om die dieet heterogeen te maak, die geregte moet smaaklik wees. In hierdie geval moet u probeer om voedsel wat kalorieë bevat, te beperk, wat daartoe bydra dat die glukosevlak in die bloed sal toeneem.
Wat is dieet nommer 9?
 Vir diabete is daar verskillende voedingsisteme. Dit is Franse diëte vir diabetes, en die beroemde stelsel 'tabel nommer 9', wat homself goed bewys het. Hierdie dieet is bedoel vir matige tot matige diabetes. Met diabetes van die tweede soort, kan dieet 9 elke dag in kos gebruik word en lank genoeg.
Vir diabete is daar verskillende voedingsisteme. Dit is Franse diëte vir diabetes, en die beroemde stelsel 'tabel nommer 9', wat homself goed bewys het. Hierdie dieet is bedoel vir matige tot matige diabetes. Met diabetes van die tweede soort, kan dieet 9 elke dag in kos gebruik word en lank genoeg.
Tabel 9 is 'n dieet vir pasiënte met diabetes mellitus, wat 'n klein energiewaarde het. Dit word aanbeveel om proteïene in die gewone hoeveelheid te verbruik, vette te beperk en die inname van koolhidrate in die liggaam aansienlik te verminder. Cholesterol, suiker, sout moet heeltemal uitgesluit word van die dieet.
Diabetesvoedsel
Pasiënte mag die volgende produkte in die dieet insluit:

Vir die behandeling van gewrigte het ons lesers DiabeNot suksesvol gebruik. Aangesien die produk gewild is, het ons besluit om dit onder u aandag te bring.
- koringbrood, rog, met semels,
- sop (van groente, sampioene), okroshka, bietjiesop, sous van visse met lae-vet variëteite,
- tamaties en komkommers, pampoen, courgette, eiervrug, gebakte of gekookte kool, en verkieslik kaas,
- vleis van hoenders, konyne, vetvrye beesvleis, kalfsvleis,
- hoogstens 2 eiers op 7 dae (slegs proteïene),
- vis - variëteite met 'n lae vetinhoud in gebakte of gekookte vorm, kan 'n bietjie geblikte wees (maar nie in olie nie),
- afgeroomde melk, kaas, suiwelprodukte,
- graan (gierst, bokwiet, gars, pêrelgars, hawer),
- onversoete bessies en vrugte,
- spesiale produkte op sorbitol of sakkarin,
- aartappels in die hoeveelheid wat pas by die daaglikse inname van koolhidrate,
- tee, groente, afkooksels van vrugte.
Wat kan nie met diabetes geëet word nie?
Met hierdie siekte word die volgende produkte verbied:
- omdat hulle baie vet het,
- vetterige vleis (lamsvleis, vark, gans, eendjies), wors en gerookte vleis,
- gebak van botter en blaardeeg,
- vetterige vis, kaviaar, in olie geblik,
- gesoute kaas, maaskaas, room, botter,
- pasta, witrys, griesmeel,
- gesoute en ingelegde groente,
- dadels, vye, piesangs, druiwe, aarbeie,
- suiker-gaar koeldrank, koolzuurhoudende drankies.
Watter produkte word toegelaat en verbied? Dit is een van die belangrikste kwessies vir mense met diabetes. Lyste van produkte wat hier gelys word as toegelaat of verbode, is raadgewend. 'N Volledige lys produkte is 'n spesialisvoedingkundige in die ontwikkeling van 'n individuele voedingstelsel.
Verskille tussen tipes insulienterapie
 Die keuse van insulienterapie vir tipe 1-diabetes word deur die behandelende endokrinoloog uitgevoer in ooreenstemming met die kenmerke van die liggaam van die pasiënt.
Die keuse van insulienterapie vir tipe 1-diabetes word deur die behandelende endokrinoloog uitgevoer in ooreenstemming met die kenmerke van die liggaam van die pasiënt.
As die pasiënt nie probleme het met oorgewig nie, en daar geen buitensporige emosionele spanning in die lewe is nie, word insulien een maal per dag in die hoeveelheid 0,5–1 eenhede voorgeskryf in terme van een kilogram van die pasiënt se liggaamsgewig.
Endokrinoloë het tot dusver die volgende soorte insulienterapie ontwikkel:
- versterk as
- tradisionele,
- pomp aksie
- bolus basis.
Kenmerke van die gebruik van versterkte insulienterapie
 Versterkte insulienterapie kan die basis van 'n bolus-insulienterapie genoem word, onderhewig aan sekere kenmerke van die toepassing van die metode.
Versterkte insulienterapie kan die basis van 'n bolus-insulienterapie genoem word, onderhewig aan sekere kenmerke van die toepassing van die metode.
'N Kenmerk van die verskerpte insulienterapie is dat dit optree as 'n simulator van die natuurlike afskeiding van insulien in die liggaam van die pasiënt.
Hierdie metode word gebruik wanneer insulienterapie van tipe 1-diabetes benodig word. Dit is die behandeling van hierdie tipe siektes wat die beste kliniese aanduiders gee, en dit word klinies bevestig.
Om hierdie taak uit te voer, is 'n sekere lys van voorwaardes nodig. Hierdie voorwaardes is soos volg:
- Insulien moet in die liggaam van die pasiënt ingespuit word in 'n voldoende hoeveelheid om die gebruik van glukose te bewerkstellig.
- Die insuliene wat in die liggaam ingevoer word, moet heeltemal identies wees aan die insuliene wat deur die pankreas van 'n pasiënt met diabetes mellitus geproduseer word.
Die spesifieke vereistes bepaal die eienaardighede van insulienterapie wat bestaan uit die skeiding van die middels wat in kort en langdurige insuliene gebruik word.
Langwerkende insuliene word soggens en saans gebruik om insulien toe te dien. Hierdie soort middel boots die hormonale produkte wat deur die pankreas geproduseer word, na.
Die gebruik van insuliene met 'n kort periode van werking is geregverdig nadat u 'n maaltyd vol koolhidrate geëet het. Die dosis wat gebruik word om hierdie medisyne in die liggaam in te voer, hang af van die aantal brodeenhede wat in die voedsel voorkom en word streng vir elke pasiënt bepaal.
Die gebruik van 'n versterkte insulienterapie vir tipe 1-diabetes mellitus behels gereelde metings van glukemie voordat u dit eet.
Kenmerke van die gebruik van tradisionele insulienterapie
 Tradisionele insulienterapie is 'n gekombineerde tegniek wat die kombinasie van kort en langdurige insulien in een inspuiting behels.
Tradisionele insulienterapie is 'n gekombineerde tegniek wat die kombinasie van kort en langdurige insulien in een inspuiting behels.
Die grootste voordeel van die gebruik van hierdie tipe terapie is om die aantal inspuitings tot 'n minimum te beperk. Dikwels wissel die aantal inspuitings gedurende die behandeling volgens hierdie tegniek van 1 tot 3 per dag.
Die nadeel van die gebruik van hierdie metode is die onvermoë om die aktiwiteit van die pankreas volledig te simuleer. Dit lei daartoe dat dit onmoontlik is om hierdie metode te gebruik om die koolhidraatmetabolisme van 'n persoon te oortree.
In die proses om hierdie metode toe te pas, ontvang die pasiënt 1-2 inspuitings per dag. Kort en lang insuliene word gelyktydig in die liggaam toegedien. Insuliene met 'n gemiddelde blootstellingsduur vorm ongeveer 2/3 van die totale dosis van die inspuitmiddels, een derde van die daaglikse dosis is kortwerkende insuliene.
Behandeling van tipe 1-diabetes mellitus met tradisionele tipe insulienterapie benodig nie gereeld glukemie voor etes nie.
Kenmerke van die gebruik van pompinsulienterapie
 'N Insulienpomp is 'n elektroniese toestel wat bedoel is om subkutane toediening van insulienpreparate deur 'n kort of ultra-kort aksie te bied.
'N Insulienpomp is 'n elektroniese toestel wat bedoel is om subkutane toediening van insulienpreparate deur 'n kort of ultra-kort aksie te bied.
Wanneer hierdie soort terapie gebruik word, word die middel in klein dosisse toegedien.
Die elektroniese insulienpompstelsel kan in verskillende modusse uitgevoer word. Die belangrikste werkswyses van die pomp is soos volg:
- Deurlopende toediening van die geneesmiddel in die vorm van mikro-dosisse met 'n basale dosis.
- Die toediening van die middel in die liggaam met 'n bolus-tempo waarteen die frekwensie van die inspuiting van die geneesmiddel deur die pasiënt geprogrammeer word.
In die geval van die eerste metode van insulien toediening, vind 'n volledige nabootsing van hormoonafskeiding in die pankreas plaas. Hierdie manier van toediening van medisyne maak dit moontlik om nie langdurige werkende insuliene te gebruik nie.
Die gebruik van die tweede metode om insulien in die liggaam in te voer, is geregverdig voordat dit geëet word of op tye wanneer die glukemiese indeks verhoog word.
Die insulienterapie-skema wat die pomp gebruik, laat die kombinasie van snelhede toe om die proses van insulienafskeiding in die menslike liggaam, wat 'n gesonde pankreas het, te simuleer. By die gebruik van 'n pomp moet 'n kateter elke 3 dae vervang word.
Met behulp van 'n elektroniese pomp kan u probleme oplos met die nabootsing van die proses van natuurlike afskeiding van insulien in die menslike liggaam.
Insulienterapie tydens kinderjare
 Insulienterapie by kinders benodig 'n individuele benadering en vereis 'n groot aantal faktore en individuele eienskappe van die kind se liggaam wanneer hulle 'n tegniek kies.
Insulienterapie by kinders benodig 'n individuele benadering en vereis 'n groot aantal faktore en individuele eienskappe van die kind se liggaam wanneer hulle 'n tegniek kies.
By die keuse van 'n tipe insulienterapie vir tipe 1-diabetes by kinders, word voorkeur gegee aan 2- en 3-voudige toediening van insulienbevattende middels in die kind se liggaam.
'N Kenmerk van insulienterapie by kinders is die kombinasie van insulien met 'n ander periode van werking om die aantal inspuitings per dag te verminder.
Vir kinders wie se ouderdom ouer as 12 jaar is, word dit aanbeveel om 'n verskerpte terapie te gebruik.
'N Kenmerk van die kind se liggaam is verhoogde sensitiwiteit vir insulien in vergelyking met die liggaam van 'n volwassene. Dit vereis dat die endokrinoloog die dosis insulien wat die kind neem geleidelik aanpas. As die kind met die eerste tipe diabetes mellitus gediagnoseer word, moet die aanpassing binne die bestek van 1-2 eenhede per inspuiting val, en die maksimum toelaatbare eenmalige aanpassingsperk moet hoogstens 4 eenhede wees.
Vir die korrekte evaluering van die aanpassing, is dit nodig om die veranderinge in die liggaam vir 'n paar dae te monitor.
Wanneer aanpassings gemaak word, beveel endokrinoloë nie aan om die dosisse wat geassosieer word met die oggend- en aandadministrasie van insulien in die liggaam van die kinders, gelyktydig te verander nie.
Insulienbehandeling en die resultate van sodanige behandeling
 Wanneer 'n dokter-endokrinoloog besoek word, is baie pasiënte bekommerd oor die behandeling van insulien en watter resultate bereik kan word met terapie met insulienbevattende middels.
Wanneer 'n dokter-endokrinoloog besoek word, is baie pasiënte bekommerd oor die behandeling van insulien en watter resultate bereik kan word met terapie met insulienbevattende middels.
In elke individuele geval word die endokrinoloog die presiese behandelingsregime ontwikkel. Tans is spesiale spuitpenne ontwikkel vir pasiënte om terapie te vergemaklik. In die afwesigheid van laasgenoemde, kan u insulien spuite met 'n baie dun insuliennaald gebruik.
Behandeling met 'n pasiënt met diabetesinsulien word volgens die volgende skema uitgevoer:
- Voordat u subkutane toediening van insulien in die liggaam uitvoer, moet u die inspuitplek knie.
- Eet moet nie later nie as 30 minute na toediening van die middel gedoen word.
- Die maksimum dosis van 'n enkele toediening mag nie 30 eenhede oorskry nie.
Die gebruik van spuitpenne word verkies en veiliger. Die gebruik van penne tydens terapie word om die volgende redes as meer rasioneel beskou:
- Die teenwoordigheid van 'n naald met 'n spesiale slyp in die spuitpen verminder pyn tydens die inspuiting.
- Met die handige ontwerp van die pen-spuit kan u die apparaat te eniger tyd en waar nodig gebruik om insulien te spuit.
- Sommige modelle van moderne spuitpenne is toegerus met flessies met insulien. Dit laat die kombinasie van geneesmiddels toe en die gebruik van 'n verskeidenheid terapeutiese behandelings gedurende die behandelingsproses.
Die behandeling vir diabetes met insulieninspuitings bevat die volgende komponente:
- Voor die oggendmaal moet 'n diabetespasiënt kort- of langwerkende insulien toedien.
- Die toediening van insulien voor die middagete moet 'n dosis insluit wat bestaan uit 'n kortwerkende preparaat.
- Die inspuiting voor die aandmaal moet kortwerkende insulien bevat.
- Die dosis medisyne wat toegedien word voordat u bed toe gaan, moet 'n medisyne met volgehoue vrystellings insluit.
Inspuitings in die liggaam kan in verskillende dele van die menslike liggaam uitgevoer word. Die absorpsietempo in elk van sy eie gebiede.
Die vinnigste opname vind plaas wanneer die middel onder die vel in die buik toegedien word.
Komplikasies van insulienterapie
Behandelingsterapie, soos enige ander behandeling, kan nie net kontraindikasies hê nie, maar ook komplikasies. Een van die manifestasies van komplikasies as gevolg van insulienterapie is 'n allergiese reaksie op die gebied van inspuitings.
Die algemeenste voorkoms van allergieë word geassosieer met 'n verswakte inspuitingstegnologie by die gebruik van medisyne wat insulien bevat. Die oorsaak van die allergie kan die gebruik van stompe of dik naalde wees tydens inspuiting, nie bedoel vir die toediening van insulien nie. Daarbenewens kan die oorsaak van die allergie die verkeerde inspuitarea en ander faktore wees.
'N Verdere komplikasie van insulienterapie is 'n afname in die bloedsuiker van die pasiënt en die ontwikkeling van hipoglukemie in die liggaam. Die toestand van hipoglukemie is patologies vir die menslike liggaam.
Die voorkoms van hipoglukemie kan veroorsaak word deur oortredings in die keuse van die dosis insulien of langdurige vas. Glykemie kom dikwels voor as gevolg van 'n persoon met 'n hoë sielkundige las.
Nog 'n kenmerkende komplikasie vir insulienterapie is lipodystrofie, waarvan die belangrikste teken die verdwyning van onderhuidse vet in die inspuitingsarea is. Ten einde die ontwikkeling van hierdie komplikasie te voorkom, moet die inspuitarea verander word.
In die video in hierdie artikel word die prosedure vir die toediening van insulien met 'n spuitpen duidelik aangetoon.
Insulien wat in pediatriese praktyke gebruik word
Afhangend van die oorsprong word moderne insulienpreparate in twee groepe verdeel - diere en mense (semi-sintetiese en biosintetiese insuliene). Insulines vir beesvleis en varkvleis word al 80 jaar gebruik om diabetes te behandel, wat onderskeidelik in die samestelling van die mens onderskei word deur drie en een aminosuur. Immers word immunogeniteit maksimaal uitgedruk in beesinsulien, natuurlik, natuurlik, by mense. Menslike insuliene word die afgelope twee dekades gebruik en het die behandeling van diabetespasiënte letterlik 'n rewolusie gemaak.
By ontvangs van menslike insulien volgens die semi-sintetiese metode, word die alanienaminosuur in die dertigste posisie van die varkensinsulien B-ketting vervang met treonien, wat in menslike insulien in hierdie posisie is. Semi-sintetiese insulien bevat 'n klein hoeveelheid onsuiwerhede van somatostatien, glukagon, pankreas polipeptiede wat in varkensinsulien teenwoordig is, wat 'n substraat is vir die produksie van hierdie soort menslike insulien. Biosintetiese insulien het nie hierdie onsuiwerhede nie en het minder immunogeniteit. As dit in 'n sel gemaak word, word die bak van die bakker of E.coli rekombinante DNA wat die menslike insuliengeen bevat, word deur genetiese ingenieurswese bekendgestel. As gevolg hiervan begin gis of bakterieë menslike insulien sintetiseer. Insuliene vir menslike genetiese ingenieurswese is 'n meer progressiewe vorm en moet as eerste-lyn medisyne beskou word wanneer 'n behandelingsmetode gekies word. In Rusland word die afgelope paar jaar slegs menslike geneties gemanipuleerde insuliene aanbeveel vir gebruik by kinders en jong volwassenes.
Moderne geneties-gemanipuleerde insuliene verskil in werkingsduur:
- ultra-kortwerkende insuliene,
- kortwerkende insuliene ('kort' insulien),
- medium-duur insuliene ("uitgebreide" insulien),
- gemengde insuliene.
Hul farmakokinetiese eienskappe word in tabel 1.
Die afgelope dekade het 'n nuwe era in insulienterapie geopen: ons praat oor die verkryging van analoë van menslike insuliene met nuwe farmakokinetiese eienskappe. Dit sluit ultra-kortwerkende insuliene in (Humalog en NovoRapid) en uitgebreide pieklose analoë van menslike insulien (Detemir en Lantus).
'N Spesiale plek in die behandeling van diabetes in die kinder- en adolessensie word beklee deur ultra-kortwerkende insuliene - Humalog en NovoRapid. Piklose insulienanalogieë word verkry deur die aminosure wat verantwoordelik is vir die selfassosiasie van insulienmolekules te vervang, wat lei tot 'n versnelling van hul absorpsie vanaf die subkutane depot. Die humaloog is dus verkry deur die posisie van die aminosure prolien en lysien op die 28ste en 29ste posisies in die B-ketting, novopapied, te verander, deur die aminosuurprolien in dieselfde 28ste posisie met asparagien te vervang. Dit het nie die biologiese aktiwiteit van insulien beïnvloed nie, maar het gelei tot 'n gunstige verandering in die farmakokinetiese eienskappe daarvan. Met subkutane toediening het Humalog en NovoRapid 'n vinniger aanvang en piekaksie, parallel met die vlak van hiperglykemie na voeding, en 'n korter tydsduur, wat dit moontlik maak om hierdie middels onmiddellik voor maaltye in te voer, en vermy (indien verkies) gereelde versnaperinge. As u analoë van menslike insuliene gebruik, neem die moontlikhede toe om die koolhidraatmetabolisme te vergoed, wat weerspieël word in 'n afname in gesmelte hemoglobien, en die frekwensie van ernstige hipoglisemie neem af.
Die jongste prestasie op die gebied van insulienterapie was die inleiding tot die kliniese praktyk van insulien lantus, wat die eerste piekelose analoog van menslike insulien 24-uur-aksie is. Dit word verkry deur die aminosuur asparagien te vervang met glisien op die 21ste posisie van die A-ketting en twee aminosure van arginien by die terminale aminosuur in die B-ketting te voeg. Die resultaat was 'n verandering in die pH van die insulienoplossing na die toediening van die onderhuidse vet van 4,0 tot 7,4, wat die vorming van mikroprecipitaat veroorsaak, wat die opname van die insulien verminder en die konstante en stabiele bloedvlak 24 uur lank verseker.
Lantus kan op enige tyd van die dag toegedien word, dit is verkieslik saans by jong volwassenes. Die aanvanklike dosis is 80% van die totale daaglikse dosis langdurige insulien. Verdere dosis titrasie word uitgevoer volgens die vas van bloedsuiker en snags. Die vlak van glukemie na ontbyt, in die namiddag en in die aand, word gereguleer deur insulien van kort of ultrashort werking. Die aanstelling van Lantus vermy bykomende inspuitings van kort insulien in die vroeë oggendure by die meeste adolessente met die 'oggendbreek'-verskynsel, veroorsaak 'n aansienlike afname in oggendglykemie, en verminder ook die vermoë van koolhidraatmetabolisme by baie pasiënte.
Detemir-insulien is ook 'n nie-piek analoog van langdurige werking, waarvan die verlengde effek verkry is deur 'n ketting van 14 vetsuurreste aan die 29ste posisie van die B-ketting te heg. Detemir word twee keer per dag toegedien.
Die samestelling van gemengde insuliene bevat insulien van medium duur en kort werking in verskillende verhoudings - van 90 tot 10 tot 50 tot 50. Gemengde insuliene is geriefliker omdat dit die aantal inspuitings wat met spuitpenne gedoen word, kan verminder. In die praktyk van kinders het hulle egter nie 'n wye toepassing gevind in verband met die behoefte vir baie pasiënte om die dosis kort insulien gereeld te verander nie, afhangende van glukemiese indekse. Nietemin, met 'n stabiele verloop van diabetes mellitus (veral in die vroeë jare van die siekte) met behulp van gemengde insulien, kan goeie kompensasie verkry word.
Insulienterapie-behandelings
Die bestaande algemene aanbevelings oor die behandeling van insulienterapie is slegs die basis vir die ontwikkeling van 'n individuele regimen, wat die fisiologiese behoeftes en die huidige leefstyl van elke kind in ag moet neem.
Die mees gebruikte is die verskerpte (of basislyn-bolus) regime, wat bestaan uit die toediening van kort insulien voor elke hoofmaaltyd en verlengde insulien van een tot drie keer per dag (sien Figuur 2). Dikwels word langdurige insulien twee keer toegedien - in die aand- en oggendure. Terselfdertyd word gepoog om basale sekresie na te boots met behulp van langdurige insulien, en postalimentêre afskeiding met behulp van kortwerkende insulien.
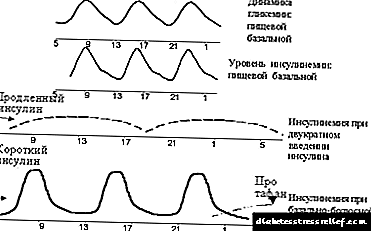 |
| Figuur 2. Grafiese rasionaal vir die basiese bolus-beginsel van insulienterapie. |
Die bekendstelling van die derde inspuiting van langdurige insulien word die optimalisering van basale insulienterapie genoem. Die vraag na die behoefte en tydsberekening van die derde inspuiting word beslis op grond van die glukemiese profiel. As glukemie 1,5-2 uur na middagete voor die ete styg, word 'n ekstra inspuiting van uitgebreide insulien voor middagete gegee (sien Figuur 3, 4). In die reël ontstaan hierdie situasie tydens 'n laat (om 19.00-20.00) ete. Met 'n vroeë ete (om 18.00) en die bekendstelling van 'n tweede inspuiting van langdurige insulien voor slaaptyd, word hiperglykemie dikwels om 23.00 waargeneem. In hierdie situasie word 'n goeie effek gegee deur die aanstelling van 'n ekstra inspuiting van uitgebreide insulien voor ete.
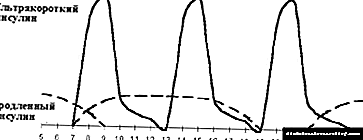 |
| Figuur 3. Versterkte insulienterapie. |
Hierdie skema laat die fisiologiese afskeiding van insulien in gesonde mense in 'n sekere mate benader. Boonop maak dit dit moontlik om die lewenswyse en voeding van 'n pasiënt met diabetes uit te brei. Die sielkundige nadeel daarvan is die behoefte aan gereelde inspuitings en gereelde glukemiese beheer, maar dit word tans gelyk gemaak danksy moderne tegnologiese vooruitgang (gerieflike spuitpenne met atraumatiese naalde en glukometers met outomatiese toestelle vir pynlose vingerprik). Die toename in episodes van hipoglukemiese reaksies, wat soms toegeskryf word aan die verskerpte insulienterapie, is nie soseer 'n gevolg van die skema wat gebruik word as gevolg van die dokters se begeerte om normoglykemie te bewerkstellig nie. Wanneer u hierdie probleem oplos, moet u altyd 'n kompromie soek en daarna streef om die minimum glukemievlak te handhaaf wat nie gereelde hipoglisemiese reaksies veroorsaak nie. Hierdie glukemievlak vir elke kind is baie individueel.
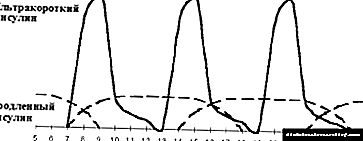 |
| Figuur 4. Optimalisering van versterkte insulienterapie. |
By kinders van die eerste twee lewensjare word die intensiewe skema minder gereeld gebruik.
Die tradisionele skema van insulienterapie bestaan uit die bekendstelling van insulien van kort en langdurige werking twee keer per dag - voor ontbyt en aandete. Die gebruik daarvan is moontlik by 'n aantal kinders in die eerste een tot twee jaar van die siekte, selde met 'n langer duur diabetes mellitus (sien Figuur 5).
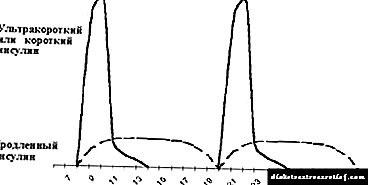 |
| Figuur 5. Tradisionele insulienterapie-regime. |
As 'n klein dosis kort insulien voor middagete toegedien word, kan hierdie skema 'n rukkie kunsmatig verleng word deur die dosis uitgebreide insulien voor ontbyt te verhoog en 'n klein herverdeling in voeding (oordrag van een of twee broodeenhede van middagete na middagete).
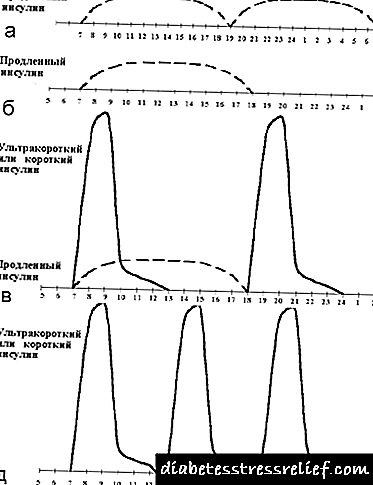 |
| Figuur 6. Onkonvensionele behandeling met insulienterapie. |
Daar is ook 'n aantal onkonvensionele skemas (sien Figuur 6):
- soggens en saans slegs langdurige insulien,
- een verlengde insulien slegs soggens,
- langdurige en kort insulien in die oggend en slegs kort insulien in die aand,
- slegs kort insulien voor ontbyt, middagete en aandete, ens.
Hierdie skemas word soms gebruik by pasiënte met 'n kort periode van diabetes mellitus met gedeeltelike behoud van ß-selfunksie.
In elk geval word die keuse van die behandeling van insulienterapie nie soveel bepaal deur die begeerte van die dokter of die gesin van die pasiënt as deur die optimale profiel van insulienadministrasie nie, wat die vergoeding van koolhidraatmetabolisme vergoed.
Insulien dosis
In die kinderjare is die behoefte aan insulien, bereken per 1 kg gewig, dikwels groter as by volwassenes, wat te wyte is aan die groter spoed van outo-immuunprosesse, sowel as die aktiewe groei van die kind en 'n hoë vlak van teenhormoonhormone tydens puberteit.Die dosis insulien wissel na gelang van die ouderdom en duur van die siekte.
In die eerste een tot twee jaar vanaf die begin van die siekte is die behoefte aan insulien gemiddeld 0,5-0,6 U / kg liggaamsgewig. Daar is 40–50% in die eerste maande 'n gedeeltelike remissie van die siekte; wanneer die vergoeding vir koolhidraatmetabolisme vergoed word, verminder die behoefte aan insulien tot 'n minimum van 0,1-0,2 U / kg, en in sommige kinders selfs met volledige kansellasie van insulien tydens die dieet. slaag daarin om normoglukemie te handhaaf. (Die begin van remissie is des te meer waarskynlik, hoe vroeër die diagnose van diabetes gevestig is en met insulienterapie begin word, hoe hoër is die kwaliteit van die toegediende insulien en hoe beter kan die koolhidraatmetabolisme beter vergoed word.)
Vyf jaar na die oomblik van suikersiekte hou die meeste pasiënte nie op om te funksioneer nie. In hierdie geval styg die behoefte aan insulien gewoonlik tot 1 U / kg gewig. Tydens puberteit groei dit selfs meer en bereik dit by baie tieners 1,5, soms 2 eenhede / kg. Vervolgens word die dosis insulien verminder tot gemiddeld 1 U / kg. Na langdurige dekompensasie van diabetes mellitus, kan die behoefte aan insulien 2-2,5 bereik, soms 3 U / kg, gevolg deur 'n dosisvermindering, in sommige gevalle tot die aanvanklike.
Die verhouding van langdurige en kort insulien verskuif: van die oorheersing van langdurige insulien by kinders van die eerste lewensjare tot die oorheersing van kort insulien by jong mense. tabel 2).
Soos by volwassenes, benodig een broodeenheid soggens 'n bietjie meer insulien per dag as tydens middagete en aandete.
Dit moet beklemtoon word dat dit slegs algemene wette is, want die behoefte aan insulien en die hoeveelheid insuliene van verskillende tydsduur het vir elke kind hul eie individuele eienskappe.
Komplikasies van insulienterapie
- Hipoglukemie is 'n toestand wat veroorsaak word deur lae bloedglukemie. Die algemeenste oorsake van hipoglykemiese toestande: 'n oordosis insulien, oormatige fisieke inspanning, oorslaan of onvoldoende voedselinname, alkoholverbruik. Wanneer u 'n dosis insulien kies, moet 'n kompromie tussen die begeerte om koolhidraatmetabolisme te bewerkstellig naby normoglykemie en die risiko van hipoglisemiese reaksies verkry word.
- Chroniese oordosis insulien (Somogy-sindroom). Oormatige insulien en hipoglukemie stimuleer die afskeiding van kontra-hormoonhormone, wat posthipoglikemiese hiperglikemie veroorsaak. Laasgenoemde word gekenmerk deur 'n hoë mate van hiperglikemie (gewoonlik hoër as 16 mmol / l) en 'n langdurige insulienweerstandigheid, wat 'n paar uur tot twee dae duur.
- Allergie vir insulien. Onderskei tussen plaaslike allergiese reaksies op insulien (swelling van die vel, hiperemie, verskerping, jeuk, soms pyn op die inspuitplek) en algemene allergieë (allergiese veluitslag, vaskulêre edeem en brongospasma, akute anafilaktiese skok). In onlangse jare, met 'n verbeterde insuliengehalte, is allergieë vir hierdie middels buitengewoon skaars.
- lipodistrofie genoem 'n verandering in onderhuidse vet op die inspuitplek van insulien in die vorm van sy atrofie (atrofiese vorm) of hipertrofie (hipertrofiese vorm). Met die bekendstelling van menslike insulien in die kliniese praktyk het die voorkoms van lipodystrofie aansienlik afgeneem.
Vooruitsigte vir die verbetering van insulienterapie in Rusland
Die bekendstelling van analoë van menslike insulien brei die moontlikhede uit om kompensasie te bewerkstellig en die verloop van die siekte te verbeter by kinders en tieners met diabetes.
Insulienpompe wat al etlike jare in die buiteland gebruik word, verskyn deesdae op die plaaslike mark, maar die gebruik daarvan is beperk weens hul hoë koste.
Tans word in die buiteland studies gedoen oor die doeltreffendheid en veiligheid van die gebruik van soorte insulien wat ingeasem word, wat verband hou met die hoop op die moontlikheid om die konstante toediening van kort insulien voor etes te weier.
Die vraag na die kliniese gebruik van eilandseloorplanting sal oop bly totdat die middel om oorgeplante selle teen dieselfde outo-immuunproses te beskerm wat hul eie ß-selle beïnvloed, gevind word. Tans word die oorplanting van ß-selle in die buiteland slegs uitgevoer by pasiënte met gevorderde chroniese nierversaking, terselfdertyd met nieroorplanting en die aanstelling van immuunonderdrukkers. Alle ander oorplantingswerk is navorsend en word op vrywilligers uitgevoer. Kanadese navorsers het egter daarin geslaag om die eerste bemoedigende resultate te kry.
V. A. Peterkova, dokter in mediese wetenskappe, professor
T. L. Kuraeva, besturende direkteur
E.V. Titovich, kandidaat vir mediese wetenskappe
Institute of Pediatric Endocrinology GU ENTs RAMS, Moskou