Wat is osteomiëlitis gewrigsiekte?
Diabetes mellitus gaan gepaard met 'n toename in bloedglukose. Glukose het 'n skadelike uitwerking op die wande van bloedvate en senuweevesels.
As gevolg van onvoldoende bloedtoevoer en verswakte innerlikheid in die onderste ledemate, ontwikkel neuropatie as 'n komplikasie van diabetes.
'N Kenmerkende kenmerk van neuropatie is die ontwikkeling van swaar genesende ulkusse. In toestande van dalende immuniteit, 'n gebrek aan voeding van weefsels, sluit die infeksie by. In gevorderde gevalle versprei dit na beenweefsel en ontstaan osteomiëlitis.
Oorsake van osteomiëlitis
 Neuropatie onder onderlyf met die vorming van 'n diabetiese voet is 'n algemene komplikasie van diabetes. Dit kom gewoonlik na 5-7 jaar vanaf die begin van die siekte by die eerste tipe diabetes voor. Die tweede tipe diabetes is stadiger en komplikasies kan baie later ontwikkel.
Neuropatie onder onderlyf met die vorming van 'n diabetiese voet is 'n algemene komplikasie van diabetes. Dit kom gewoonlik na 5-7 jaar vanaf die begin van die siekte by die eerste tipe diabetes voor. Die tweede tipe diabetes is stadiger en komplikasies kan baie later ontwikkel.
'N Lae glukosekompensasie is 'n belangrikste oorsaak van komplikasies met diabetes. Dit kan voorkom by 'n ernstige vorm van die siekte of die verwaarlosing van die aanbevelings van die endokrinoloog. 'N Hoë konsentrasie glukose in die bloed, en die skerp veranderinge daarvan, ontwrig die vaatwand en vernietig senuweevesels.
Met 'n afname in bloedtoevoer en senuweestimulasie, verloor die weefsel hul sensitiwiteit en vermoë om van beserings te herstel. Enige geringe skade aan die vel of krake kan lei tot die vorming van maagsere. Hulle genees baie stadig, raak besmet.
Diabetiese voet manifesteer hom in verskillende sindrome:
- Vaatversteurings in klein en groot vate (angiopatie)
- Beenskade en osteoporose.
- Verminderde immuniteit.
- Maagsweerinfeksie.
Afhangend van die voorkoms van neurologiese of vaskulêre afwykings, word 'n neuropatiese of iskemiese vorm van die diabetiese voet onderskei. Maar hierdie verdeling is baie arbitrêr, aangesien hierdie twee faktore gewoonlik gelyktydig optree.
Daarom is die mees gemengde vorm.
Simptome en diagnose van osteomiëlitis
Diabetiese voet kan gemanifesteer word deur 'n skending van pyn of temperatuurgevoeligheid van die onderste ledemate, verhoogde droë vel, krake, swelling, tipiese vervorming van die voet. Te midde van hierdie beserings ontwikkel velsere.
Baie besmette ulkusse met die vernietiging van sagte weefsel op die been word bemoeilik deur ontsteking van die beenweefsel, periosteum en beenmurg. In hierdie geval is die opkomende osteomiëlitis moeilik om met medikasie te behandel en lei dit dikwels tot amputasie van die onderste ledemate.
Osteomiëlitis kan 'n komplikasie van enige langdurige diep of groot ulkus wees. Die ontwikkeling van osteomiëlitis word aangedui deur sulke tekens:
- 'N Swering genees nie binne twee maande van medikasie nie.
- Die wond is diep en 'n been is onderaan sigbaar, of dit kan met 'n sonde bepaal word.
- Die aangetaste ledemaat is geswel en rooi.
- In die bloed word die vlak van leukosiete verhoog, ESR is meer as 70 mm / uur.
- By die uitvoering van 'n x-straalondersoek of MRI, is beenvernietiging onder 'n ulkus opgespoor.
Die belangrikste diagnostiese teken is 'n biopsie (weefselondersoek) van die been.
 By diabetes mellitus veroorsaak beenvernietiging diabetiese osteoartrropatie (Charcot se voet). Hierdie toestand ontwikkel in ernstige diabetiese neuropatie. Daar is 'n inflammatoriese proses sonder infeksie. In die akute stadium ontwikkel 'n eensydige oedeem van die voet. Die vel is rooi, hard en warm met ontstekingsareas.
By diabetes mellitus veroorsaak beenvernietiging diabetiese osteoartrropatie (Charcot se voet). Hierdie toestand ontwikkel in ernstige diabetiese neuropatie. Daar is 'n inflammatoriese proses sonder infeksie. In die akute stadium ontwikkel 'n eensydige oedeem van die voet. Die vel is rooi, hard en warm met ontstekingsareas.
Die periode van akute inflammasie kan verander in 'n chroniese meerjarige verloop. Ontwrigtings, frakture kan in die gewrigte voorkom, bene is vervorm. Met verloop van tyd kan die siekte gekompliseer word deur osteomiëlitis.
Die verloop van diabetiese osteoartrropatie gaan deur verskillende fases:
- Akute stadium: oedeem van die voet, rooiheid en koors. Op die foto's - osteoporose (seldsame beenweefsel).
- Subakute stadium: daar is geen ontsteking nie, die voet is vervorm, die been word op die foto's vernietig.
- Chroniese stadium: die voet is vervorm, soortgelyk aan 'n "papiergewig", ontwrigting en gebreekte bene.
- Stadium met komplikasies: chroniese ulkusse, osteomiëlitis.
Osteomiëlitis behandeling
Die akute stadium van osteoarthropatie word behandel met die volledige losmaak van die been. Hiervoor word ortopediese toestelle gebruik: ortoses, tutors, ortopediese skoene.
As dit nie voldoende is nie en die ulkus nie genees nie, word 'n volledige beperking van die beweging aanbeveel - streng bedrus. Vir medikasie word die volgende groepe medisyne gebruik:
- Om beenvernietiging te voorkom - Alendronate, Pamidronate.
- Vir die vorming van nuwe beenweefsel - anaboliese steroïedhormone (Methandrostenolone, Retabolil), kalsium en vitamien D3-preparate.
- Pynstillers - Analgin, Ketanov, Nalbufin.
- Nie-steroïdale anti-inflammatoriese middels - Nimesulide, Diclofenac, Revmoxicam.
- Diuretika - Furosemied, hipotiasied.
Daar is gevalle van verbetering na x-straalterapie.
In die chroniese fase word vitamiene en kalsiumpreparate voorgeskryf. Die vernietigde deel van die been in die afwesigheid van inflammasie kan chirurgies verwyder word. Ortopediese skoene dra.
Met die ontwikkeling van osteomiëlitis, is die belangrikste taak die keuse van verdere behandeling - medikasie of chirurgies.
Met chirurgiese behandeling word amputasie van 'n vinger of 'n deel van die voet en stimulasie van wondgenesing aangedui. As infeksie nie na die operasie ontwikkel nie, is daar 'n kans op herstel en na 'n aktiewe lewe. Chirurgiese behandeling is nie 'n waarborg teen die ontwikkeling van nuwe maagsere en volledige genesing van die wond nie. In sommige gevalle word herhaaldelike amputasies uitgevoer.
As 'n besluit oor konserwatiewe behandeling geneem word, word hoë dosisse breë-spektrum antibiotika binne ses weke voorgeskryf: Cefazolin, Clindamycin, Meronem, Tienam, Ciprofloxacin. Gewoonlik word antibiotika ingespuit, maar met langdurige terapie is dit moontlik om oor te skakel na tabletvorms.
P Hulle gebruik gekombineerde behandeling met verskeie medisyne - Levofloxacin + Clindamycin, beta-lactam antibiotika - Amoxiclav, Augmentin, Trifamox word ook gebruik. Daarbenewens kan antibiotika aktief toegedien word, direk in die wond met behulp van spesiale akrielkrale.
Hulle gebruik gekombineerde behandeling met verskeie medisyne - Levofloxacin + Clindamycin, beta-lactam antibiotika - Amoxiclav, Augmentin, Trifamox word ook gebruik. Daarbenewens kan antibiotika aktief toegedien word, direk in die wond met behulp van spesiale akrielkrale.
Antibiotiese terapie lewer positiewe resultate by die meeste pasiënte, maar met diabetes is daar gewoonlik gepaardgaande lewerdisfunksies, wat bydra tot die gereelde ontwikkeling van newe-effekte van sulke behandeling.
Die belangrikste terapeutiese faktor in die behandeling van enige siekte teen diabetes is die vergoeding van hoë bloedsuiker met die gebruik van medisyne om dit te verminder - insulien of tablette.
Met chirurgiese behandeling of ernstige hiperglykemie kan pasiënte oorgedra word van tablette na insulien onder beheer van bloedsuiker. Insulien het die vermoë om beenweefsel te versterk.
Die ontwikkeling van osteomiëlitis by diabetes mellitus kan voorkom word as u deur die loop van die siekte 'n lae-koolhidraatdieet volg en medikasie neem in 'n geselekteerde dosis. Om die risiko van komplikasies van diabetes mellitus te verminder, is dit nodig om die vlak van glukose in die bloed in sulke grense te handhaaf: op 'n leë maag tot 6,4 mmol / l, na twee uur 8,9 mmol / l, voor slapenstyd 6,95 mmol / l.
Glukosevlakke word daagliks met 'n glukemiese profiel gemeet. Daarbenewens word getoon dat elke pasiënt met diabetes een maal elke drie maande die vlak van gesmelte hemoglobien bepaal.
Hierdie aanwyser weerspieël die gemiddelde vlak van bloedsuiker die afgelope drie maande en is meer informatief om die mate van kompensasie vir diabetes te bepaal. Die optimale vlak is tot 7,5%.
Vetmetabolisme moet binne (meting in mmol / l) - cholesterol - 4.8,
LDL is laer as 3, HDL is hoër as 1.2. Met vaskulêre patologieë is dit belangrik om die inname van nie net eenvoudige koolhidrate saam met voedsel te voorkom nie, maar ook om dierevette in die dieet te verminder.
Dit is ook belangrik om velletsels te ondersoek en te behandel ten einde die vorming van trofiese ulkusse by diabetes te voorkom. As u vermoed dat die vorming van 'n diabeetvoet voorkom, is konstante monitering deur 'n endokrinoloog, neuropatoloog, podoloog nodig. Die video in hierdie artikel gaan voort met die onderwerp van probleme met die wond van diabetes.
Klassifikasie
U kan begin met die feit dat u alles op die rakke moet plaas, dit sal die klassifikasie van osteomiëlitis help. Weens die voorkoms van osteomyelitis-klassifikasie word voorgestel dat die letsel verdeel word in:
spesifiek, wat veroorsaak word deur sekere mikroörganismes,
'n nonspesifieke letsel gee geen idee van die patogeen wat dikwels nie een is nie.
Afhangend van die penetrasieroete, kan osteomiëlitis die volgende wees:
endogeen of hematogeen, wanneer die patogeen die bloed binnegaan met 'n bloedstroom,
eksogeen, onderhewig aan die penetrasie van mikrobes van buite.
En as die eerste spesie 'n spesifieke fokus het, waaruit alles in die been val, kan dit 'n akute proses veroorsaak. Dan ontwikkel die tweede as gevolg van beserings, penetrasie van die patogeen uit omliggende weefsels of organe as gevolg van die operasie. Aanvanklik kom simptome van 'n akute periode altyd voor, en dan word die siekte chronies.
Oor 'n lang tyd kan mikroflora verander. Die rede hiervoor is die binnedring van nuwe mikroörganismes deur die vuisagtige gang wat dit in die reël het. 'N Analise van die flora en die sensitiwiteit daarvan vir antibakteriese medisyne help om die korrekte diagnose op te klaar en skryf dit voor.
Manifestasies
Die geskiedenis van die mediese wetenskap en die waarneming van dokters het getoon dat elke vorm sy eie kliniese manifestasies het. Ons sal probeer om die subtiliteite van elkeen te verstaan.
Kinders is onderworpe aan die ontwikkeling van akute hematogene osteomiëlitis, 30% van die simptome van die siekte kan tot 'n jaar wees. By 'n volwassene kom hierdie vorm voor as gevolg van 'n siekte wat in die kinderjare gely is. Die proses word gereeld beïnvloed deur die lang buis van die arm of bene, baie minder gereeld word die siekte in klein of plat bene gelokaliseer. Simptome hang grootliks af van die aktiwiteit van mikroörganismes, die ouderdom van die persoon, die ligging en voorkoms van die proses. Die toestand van die immuunstelsel speel 'n belangrike rol.
Daar is verskillende opsies wat akute hematogene osteomiëlitis kan manifesteer. Dit is 'n septiese-pemiese, plaaslike en giftige vorm, en elkeen het sy eie simptome van die siekte en behandeling.
In die eerste vorm (septies-pemies) begin die simptome skerp, die temperatuur styg skerp, tot 40 grade. Die algemene toestand is ernstig, tesame met bedwelming, naarheid en braking, kouekoors, hoofpyn en soms bewussynsverlies en delirium. As gevolg van die afbreek van rooibloedselle, kan tekens van hemolitiese geelsug voorkom.
Plaaslike manifestasies van die siekte word ook beduidend uitgespreek, benewens akute pyn, word 'n gedwonge posisie waargeneem, is die pyn in die area van die been of arm so erg. 'N Persoon kan nie onafhanklik beweeg nie, en met die hulp van buitestaanders is dit moontlik, maar die pyn is baie intens. Bo die letsel is die vel helderrooi, gespanne. U kan gereeld die patroon van bloedvate sien, saam met die algemene styg die plaaslike temperatuur. Die geskiedenis van die siekte vind plaas met die toevoeging van artritis, oorspronklik serous, wat vloeiend na vore kom.
Die plaaslike vorm word gekenmerk deur die inflammatoriese proses van die sagte weefsel en die been self. In die algemeen kan iemand bevredigend voel, maar die toestand is matig.
'N Soort hematogene osteomiëlitis - 'n giftige vorm kan baie selde voorkom. Die ontwikkeling van die siekte kom baie vinnig voor en manifesteer hom as 'n beeld van 'n ernstige aansteeklike letsel in die vorm van sepsis. Gedurende die eerste dag word simptome gemanifesteer deur erge bedwelming, die temperatuur styg tot groot getalle. Simptome van die irritasie van die breinvlies verskyn, 'n persoon verloor sy bewussyn, beslagleggings is moontlik, wat deur 'n volledige immobilisasie vervang word. Die druk daal tot 'n minimum, daar is 'n risiko vir akute kardiovaskulêre mislukking. Plaaslike manifestasies kom later voor, dit vertraag die diagnostiese proses en die feit dat 'n x-straal dikwels nie betyds uitgevoer word nie.
Plaaslike simptome in die geval van die nabyheid van die siekte aan die gewrig (wat voorkom by kinders van 2 tot 3 jaar) kan na die gewrig en aangrensende weefsels versprei. Ernstige vloeistof versamel in die gewrigsholte en dan pus.
 Die kind probeer om nie bewegings te maak nie en probeer om die been die pynlikste posisie te gee. Oor die aangetaste gebied is daar swelling, die aangrensende gewrig is vervorm, die plaaslike temperatuur word verhoog. Maar die vel kan 'n geruime tyd na die aanvang van die siekte rooi word, en die geskiedenis ken baie van sulke voorbeelde. As u 'n siek ledemaat voel of beweeg, kom daar skerp pyn voor.
Die kind probeer om nie bewegings te maak nie en probeer om die been die pynlikste posisie te gee. Oor die aangetaste gebied is daar swelling, die aangrensende gewrig is vervorm, die plaaslike temperatuur word verhoog. Maar die vel kan 'n geruime tyd na die aanvang van die siekte rooi word, en die geskiedenis ken baie van sulke voorbeelde. As u 'n siek ledemaat voel of beweeg, kom daar skerp pyn voor.
Akute skiet osteomiëlitis
Manifestasies en simptome van hierdie vorm van die siekte hang af van die area van beenskade en aangrensende weefsels. As dit gewond is, sal die wond in elk geval besmet wees met mikro-organismes, wat die koeël diep in die weefsel dra. Soos die geskiedenis getoon het, ontwikkel hierdie vorm van osteomiëlitis tydens die oorlog na 'n onvoldoende primêre chirurgiese behandeling van 'n skietwond.
Hierdie vorm word dikwels chroniese osteomiëlitis, met die akute simptome wat effens verskil. Die wond moet eers vasgemaak word, dan pus, en daarmee beweeg die mikrobes na die been. Die temperatuur styg tot groot getalle, simptome van bedwelming ontwikkel. Die ledemaat en wond swel, die pus word oorvloedig bevry.
Akute post-traumatiese osteomiëlitis
Soos hierdie vorige vorm, word hierdie vorm dikwels chroniese osteomiëlitis. Dikwels kom hierdie toestand of hande voor. Mikroörganismes dring die been deur die wond deur en begin daar groei en vermeerder, veral as die breuk fyn is. Algemene simptome word gekenmerk deur koors en bedwelmingsimptome.
 Pus word plaaslik van die wond vrygestel, die weefsel swel, die vel word rooi, die pyn op die plek van die besering bars gereeld.
Pus word plaaslik van die wond vrygestel, die weefsel swel, die vel word rooi, die pyn op die plek van die besering bars gereeld.
In geval van oortreding van die reëls van steriliteit tydens chirurgiese behandeling, kan akute en dan chroniese osteomiëlitis ook voorkom. Dikwels, met onvoldoende verwerking van die chirurgiese veld of na oop beserings, ontwikkel dit.
Kontakvorm
Hierdie osteomiëlitis kom voor wanneer die infeksie van aangrensende weefsels na die been oorgaan. Die purulente proses kan lank langs die been bestaan en uiteindelik na die beenweefsel gaan. Hierdie vorm kan hanteer word met 'n purulente proses in die omgewing van die vingers van die hand of met uitgebreide purulente wonde aan die kop. Simptome van patologie word gekenmerk deur fistels, pyn in die abses en swelling.
Chroniese
Die siekte word gekenmerk deur twee periodes wat mekaar vervang - vererger en remissie - en het hul eie kenmerkende tekens. In plaas van akuut, is die pyn seer, en in die been is daar altyd 'n fokus op chroniese infeksie. Daar is geen bedwelming en temperatuur nie; fistels vorm bo die letselplek; hulle kan enkelvoudig of veelvoudig wees. Die kanaal kan op 'n aansienlike afstand van die bron af oopmaak.
Die vel bokant die letsel is hiperemies, stywer, dikwels geswel. Die gevolge van chroniese osteomiëlitis is die kromming van die ledemaat, en in die geval van die nabyheid van die gewrig, is dit 'n skending van die mobiliteit daarvan.
 Tydens remissie pla die pyn in die been of arm nie, die toestand verbeter aansienlik. Die temperatuur styg nie, maar daar kan geringe afskeiding van die opening van die fistel wees, en soms kan dit selfs gesluit word. Duur kan jare wees, dit hang alles af van die patogeen, immuniteit, ligging en ouderdom. Tydens terugval is die manifestasies dieselfde as by akute osteomiëlitis.
Tydens remissie pla die pyn in die been of arm nie, die toestand verbeter aansienlik. Die temperatuur styg nie, maar daar kan geringe afskeiding van die opening van die fistel wees, en soms kan dit selfs gesluit word. Duur kan jare wees, dit hang alles af van die patogeen, immuniteit, ligging en ouderdom. Tydens terugval is die manifestasies dieselfde as by akute osteomiëlitis.
Diagnose
Daar word ook gewys op beenpunksie en die daaropvolgende ontleding van die inhoud, asook die sensitiwiteit daarvan vir antibiotika. Daarbenewens word die studie van intraosseuse druk in die beenholte gebruik.
Om die chroniese variant van die verloop van die siekte te bevestig, is 'n x-straal ook nodig. Dit het 'n kenmerkende kliniese beeld van osteomiëlitis. Benewens die röntgenfoto, word 'n CT-skandering ook getoon. 'N Röntgenstraal word ook vervaardig met 'n kontras wat in die kanaal ingebring word, waardeur u die loop en kommunikasie met die been kan bepaal.
Na 'n skietwond of letsel sal die x-straal eers na drie weke die veranderinge toon. Foto's word noodwendig in twee projeksies geneem, sodat u veranderinge in die ruimtelike verhouding kan opspoor. X-straal is egter nie die enigste metode nie; daarbenewens moet u na die wond of ledemaat kyk. Dit sal in die meeste gevalle die waarheid bepaal.

Moenie meng nie
Die siekte kan dikwels soortgelyk aan ander wees, en daarom word die verkeerde behandeling voorgeskryf. Uiteraard plaas x-strale in die meeste gevalle alles op sy plek, maar nie altyd nie. Dit is meestal nodig om artritis, rumatiek, phlegmon of 'n spesifieke beenletsel uit te sluit.
Met rumatiek kan 'n x-straal help, die foto wys dat daar geen kenmerkende veranderinge is nie, en die pyn in die gewrig pla aanvanklik. Met osteomiëlitis is dit onmoontlik om die presiese plek te bepaal, artritis sluit later aan. Groot gewrigte word aangetas, en purulente effusie vind nooit plaas nie.
Phlegmon lyk baie soos beenontsteking, maar daar is geen fistels wat post-traumatiese osteomiëlitis het nie. Voordat post-traumatiese osteomiëlitis ontwikkel het, het 'n persoon ook 'n uitgebreide besering of 'n oop fraktuur gehad.
Beenduberkulose lyk baie soos posttraumatiese osteomiëlitis, op die foto lyk hulle baie. Tuberkulose van die been begin stadig, die temperatuur styg effens. Die fistel, wat ook post-traumatiese osteomiëlitis het, is bedek met 'n trae korrelweefsel en vloei daaruit vloeibare pus en 'n massa wat soos maaskaas lyk. Die laaste punt op die vraag is biopsie en die produksie van spesifieke reaksies.

Behandeling van chroniese osteomiëlitis
In die geval van die oorgang van die proses na die chroniese stadium, kan chirurgiese behandeling 'n geruime tyd help. U kan chroniese herhalende osteomiëlitis radikaal behandel, maar hiervoor moet u die ledemaat verloor. Tydens die operasie word die beenkanaal oopgemaak, pus en nekrotiese dele van die been verwyder. Vervolgens word die wond openlik behandel, word antiseptiese en antibakteriese middels van plaaslike werking gebruik, word fisioterapie gebruik. Dit is teenaangedui om in die stadium volksmiddels te gebruik, aangesien dit infeksie met 'n nuwe flora kan veroorsaak.
Na wondgenesing kan 'n beenafwyking behandel word deur 'n ent te vervang.
Die beenplek word geneem van die persoon self en van die skenker wat die geskikste is. Dit gebeur dat 'n voorheen bereide kadawerbeen gebruik word. In die chroniese verloop van die siekte word chirurgie ook uitgevoer om gebiede van nekrose en pus te verwyder.
Fisioterapie en oefenterapie
Daarbenewens behels behandeling die gebruik van fisioterapie en oefenterapie. Hierdie fondse sal die bloedvloei in die weefsels verhoog en die geneesmiddel waarskynlik meer genees. Die effek is bewys deur UHF-terapie; 10 tot 15 prosedures word per kursus benodig. Dit kan behandel word vanaf 4 of 5 dae na die operasie. Elektroforese, wat gedoen word met die toevoeging van medisyne gebaseer op sinksoute, kaliumjodied en kalsium, het 'n positiewe effek.

Na die vertrek van pyn word die behandeling aangevul met oefenterapie. Dit sal spiere versterk, die wedergeboorte versnel, die normale bewegingsomvang herstel.
Voorkoming
Dit bestaan uit die tydige behandeling van weefselskade, wat nie lei tot purulente inflammasie nie. Ook belangrik is die voorkoming van die vorming van fokusse van chroniese infeksie in die liggaam, tydige tand sanitasie. In geval van 'n letsel of skade, waar kontak met die eksterne omgewing bestaan, bestaan voorkoming in die volledige chirurgiese behandeling van die wond. Moet ook nie eers volksmiddels gebruik nie, maar dit is beter om 'n dokter te sien. In hierdie geval kan u die chronisiteit van die proses grootliks vermy.
Deur voortdurende sorg vir die gesondheid van onsself en ons kinders, kan ons die siekte self en die gevolge wat daarmee gepaard gaan vermy. Dit is beter om streng by al die aanbevelings van die dokter te hou, enige ondersoek te ondergaan met enige verandering, dan probeer om die siekte op alle maniere en middele te oorkom.
Diabetes mellitus gaan gepaard met 'n toename in bloedglukose. Glukose het 'n skadelike uitwerking op die wande van bloedvate en senuweevesels.
As gevolg van onvoldoende bloedtoevoer en verswakte innerlikheid in die onderste ledemate, ontwikkel neuropatie as 'n komplikasie van diabetes.
'N Kenmerkende kenmerk van neuropatie is die ontwikkeling van swaar genesende ulkusse. In toestande van dalende immuniteit, 'n gebrek aan voeding van weefsels, sluit die infeksie by. In gevorderde gevalle versprei dit na beenweefsel en ontstaan osteomiëlitis.
Tekens, simptome en behandeling van diabeetvoet
- Ingegroeide spykerplate
- Brandwonde en kneusplekke van ledemate
- Verandering in velkleur op die vingers, pyn in die spiere van die bene,
- Die sensitiwiteit van die voete is swak of heeltemal afwesig,
- Purulente wonde, maagsere.
As u sulke tekens het, moet u onmiddellik kontak maak met 'n spesialis wat direk by hierdie probleme betrokke is, gewoonlik 'n gespesialiseerde chirurg. As u dit nie het nie, vra dan 'n verwysing na so 'n spesialis.
Hierdie komplikasie van diabetiese voetsindroom ontwikkel in baie gevalle in die geheim en word nie gepaard met aanskoulike manifestasies nie. 'N Ervare dokter kan osteomiëlitis van die voet vermoed as hy 'n vuishou in die onderkant van die maagseer vind, onderaan 'n been.
In sommige gevalle is daar nog steeds kenmerkende tekens van osteomiëlitis van die voet, wat die komplikasie tydens die ondersoek moontlik maak. Dit is 'n eenvormige verdikking (swelling) en rooiheid van die vinger - die sogenaamde "worsvinger".
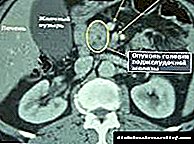
Die belangrikste metode vir die diagnose van osteomiëlitis van die bene van die voet is radiografie, in obskure gevalle word CT en MRI gebruik. X-straaltekens van osteomiëlitis van die voet is 'n skending van die integriteit van die been (ongelyke “gekorrodeerde” kontoere, “kerf” in die beenkontoer, vryliggende beenfragmente, patologiese frakture, ens.).
Stop Charcot

Baie jare sukkel onsuksesvol met pyn in die gewrigte.
Hoof van die Instituut: 'U sal verbaas wees oor hoe maklik dit is om die gewrigte te genees deur die dwelm elke dag vir 147 roebels te neem.
Een van die patologieë van die muskuloskeletale stelsel, wat ontwikkel met 'n verswakte sensasie en sirkulasie in die voete, is die arthropatie van Charcot. Hierdie siekte staan ook bekend as die voet van Charcot, aangesien veranderinge slegs in die bene en gewrigte van die voete gelokaliseer word. Op hierdie plek ontstaan osteoporose, osteolise, hiperostose, mikrofrakture, velswere. Sonder behandeling lei patologie tot vervorming van die voet, 'n skending van die ondersteunende funksies en gestremdheid daarvan. Die siekte is redelik skaars, maar ernstig, aangesien dit moeilik is om op terapie te reageer, dit dikwels komplikasies veroorsaak.
Simptome van die siekte
Simptome verskil van ander siektes van die gewrigte en been deurdat dit baie vinnig ontwikkel. Die proses om die siekte te ontwikkel duur twee dae. Simptome van osteomiëlitis in hierdie periode is prakties onsigbaar. Daar is klein veranderinge in die liggaam wat as simptome beskou word. Al aan die begin van die siekte word daar malaise, geringe pyne in die spiere en gewrigte gevoel, maar as gevolg van die feit dat die simptome nie altyd voorkom nie, weet iemand nie dat die siekte alreeds ontwikkel nie.

As gevolg van die vinnige vordering van die siekte, kan die daaropvolgende simptome 'n dokter sien. Die temperatuur styg tot veertig grade, 'n been wat geraak word deur osteomiëlitis is baie seer, dit word moeiliker om te beweeg. Die ontwikkeling van die siekte is baie vinnig, die toestand word vererger met elke uur wat verbygaan en kan gepaard gaan met braking.
Vanweë die feit dat daar by die begin van die siekte bykans geen simptome is nie, vloei osteomiëlitis van 'n gelokaliseerde vorm van die siekte na 'n algemene een, wat ekstra probleme in die behandelingsproses skep. As gevolg van die feit dat die siekte deur 'n infeksie veroorsaak word, is daar 'n toksiese vorm van die siekte waarin die simptome meer tasbaar is. 'N Daling in druk kom voor, verlies van bewussyn en pyn in die hart is moontlik, die algemene voorkoms van die pasiënt word ietwat angswekkend geplaas: 'n ligte gesig, geel vel, blou lippe, gesonke oë.
Traumatiese osteomiëlitis het sy eie besondere simptome. Op die gebied van die besering kan daar purulente afskeiding wees, wat daarop dui dat die diagnose vir die behandeling van osteomiëlitisme dringend is, aangesien bloedvergiftiging in sommige gevalle kan gaan. Om die probleemarea te verwyder, moet u deur die nodige kontrole gaan.
Die siekte het twee vorme (plaaslik en veralgemeen) wat verskil in hul simptome.
In die geval van plaaslike osteomiëlitis, bereik die temperatuur 38,5 grade, is pyn en pyne in die aangetaste gebied, absesse kom voor, word die vel deur die vel vrygestel en die beweging is beperk. Veralgemenings verskil deurdat die temperatuur 40 grade bereik, die pyn konstant word. Die bedwelming van die liggaam is tasbaar (braking is moontlik), kouekoors, stuiptrekkings, bewussynsverlies, in sommige gevalle begin die pasiënt raas, velkleur verander en nierprobleme voorkom.
Watter liggaamsdele kan blootgestel word?
Osteomiëlitis van die ruggraat. - Dit is die wetenskaplike naam vir spinale osteomiëlitis. Soortgelyke probleme op die ruggraat is nie so gereeld nie, maar die siekte kan die pasiënt se lewe bedreig. Behandeling van die ruggraat duur gewoonlik lank en is baie moeilik.
Die diagnose van hierdie siekte skep baie probleme vir die dokter, aangesien die pyn in osteomiëlitis van die ruggraat baie ooreenstem met die pyn wat ander siektes kenmerk. Die siekte begin met koors in die ruggraat, en in die beginfase lyk dit soos longontsteking en pleurisyne. In die mediese praktyk kom chroniese spinale osteomiëlitis voor, die verloop van die siekte gaan gepaard met subfibrile, dit wil sê 'n konstante verhoogde temperatuur.
Die akute periode vir spinale osteomiëlitis is 14-90 dae. Vir die ruggraat sal die voorkoms van absesse, purulente pleurisy 'n komplikasie wees. As gevolg van sulke ruggraatprobleme, kan ruggraatversteurings ontwikkel. Behandeling word deur die dokter voorgeskryf nadat die diagnose uitgevoer is. Met 'n tydige en hoë kwaliteit behandeling word die siekte onderbreek, die rugwerwels wat voorheen aangetas is, word versmelt, die pasiënt herstel. Met 'n nadelige behandelingsproses herstel die pasiënt nie, waarna komplikasies moontlik is, sowel as 'n dodelike uitkoms.

Osteomiëlitis in die femur. 2-3 letterlik gelede was akute hematogene osteomiëlitis van die heupbeen baie meer gereeld by kinders, maar nou ly volwassenes aan hierdie siekte met dieselfde frekwensie as in die kinderjare. Die oorsake van die siekte is dieselfde as by inflammasie van ander bene. Diagnose van heup-osteomiëlitis bestaan uit 'n konsultasie met 'n trauma-chirurg, radiografie, rekenaartomografie en laboratoriumtoetse.
As simptome lank opgemerk word, diagnoseer dokters chroniese osteomiëlitis. Die behandeling is lank, kompleks, met sy eie eienskappe. Die behandeling van die siekte is uitsluitlik binnepasiënt, gemik op die proses om die aangetaste deel van die femur te verwyder.
Osteomiëlitis van die elmbooggewrig. Dit is nie nodig om direk oor hierdie siekte van die elmbooggewrig te praat nie. Osteomiëlitis is dit. By bursitis van die elmbooggewrig vind die inflammatoriese proses van die periartikulêre weefsel plaas. Die oorsake van hierdie siekte van die elmbooggewrig kan die gevorderde stadium van artritis wees. Probleme in die omgewing van die elmbooggewrig kan nie net op die agtergrond van 'n ander siekte voorkom nie, maar ook as gevolg van beserings en 'n aansteeklike siekte.
As bursitis geen komplikasies het nie of as gevolg van 'n kneusplek in die elmboog voorkom, kan dit vanself verbygaan. Gebruik dit vir 'n koue kompres in die omgewing van die elmbooggewrig en beperk hierdie arm 'n rukkie in beweging, gebruik dan 'n oplosmiddel. As daar met bursitis van die elmbooggewrig begin word, sal osteomiëlitis op die agtergrond verskyn, wat baie moeiliker is om te behandel. In die geval van minderjariges, is dit beter om professionele hulp te soek om chirurgiese ingryping te vermy.

Osteomiëlitis in die omgewing van die heupgewrig. In wese ontstaan daar probleme in die gewrig self. Dikwels vorm pus in die omgewing van die heupgewrig, wat, 'uitvloei' van die gewrig, lei tot ontsteking van spierweefsel en die vorming van 'n abses in die boud. Chroniese osteomiëlitis, want dit kan op die agtergrond van akute vorm of onmiddellik 'n chroniese karakter verkry. As 'n heupgewrig besmet is, is chirurgiese ingrepe onontbeerlik sonder om die inflammatoriese fokus te verwyder.
Osteomiëlitis van die kakebeen. Dit word beskou as een van die gevaarlikste tipes osteomiëlitis. In die teenwoordigheid van tandbederf kan die pasiënt osteomiëlitis ontwikkel. Baie mense vertraag die tandvulling tot die laaste, en dit is presies wat tot vreeslike gevolge kan lei. As die karige holte van die tand oop is, dring infeksie daaruit in die pulp in, dan word die been besmet, wat deur die wortel van die tand oorgedra word.
As die infeksie oorgedra word vanaf die fokus van die siekte na 'n gesonde gebied, kan hematogene osteomiëlitis van die kakebeen ontwikkel. Met hierdie infeksie moet die behandeling van osteomiëlitis van die kakebeen so gou as moontlik uitgevoer word, want van so 'n tand af kom hoofpyn, malaise van die hele organisme. Om die rede dat alles aanvanklik van die tand af kom, kan 'n persoon gewoonlik nie kos eet nie. Chroniese osteomiëlitis is bedrieglik omdat die siekte vir 'n geruime tyd nie sigbaar kan word nie, maar dan weer sal terugkeer met nuwe krag en nuwe probleme.

Behandeling van osteomiëlitis van die kakebeen begin met die ekstraksie van die tand, waardeur infeksie plaasgevind het. Nadat die proses van tandekstraksie beëindig is, ondergaan die pasiënt 'n prosedure met insnyding van die periosteum. Nadat die fokus van die siekte uitgeskakel is, word die antibiotika voorgeskryf, spoel, simptomaties behandel. As die resultaat na al die prosedures nie positief geëindig het nie, begin die dokters met die verwydering van sekwestrasie (dooie weefsel, met osteomiëlitis is dit dikwels 'n beenfragment).
Lilac infusie. Neem die droë kleur van lila - 1 liter, gooi vodka bo-op en laat dit vir 10 dae brou, druk die aangetaste gebiede saam en neem 2 druppels per dag binne.
Behandeling met visolie en eiers. U moet twee keer per dag 'n lepel visolie en een eier drink.
Die effektiwiteit van behandeling met volksmiddels word slegs bevestig deur diegene wat dit gebruik het. Om negatiewe gevolge te voorkom, is dit die beste om eers 'n dokter te raadpleeg wat sal bepaal watter behandeling die beste by u is.Dikwels word antibiotiese behandeling gedoen wat patogene bakterieë doodmaak en voorkom dat die siekte verder ontwikkel. Behandeling met volksmiddels word die beste gebruik in kombinasie met antibiotika.
'N Purulente proses wat in die beenmurg ontwikkel, is 'n ernstige siekte wat moeilik is om te diagnoseer in die eerste periode. Beenmurgontsteking is lewensgevaarlik, benodig dringende sorg en langdurige behandeling.
Wat is osteomiëlitis
Die siekte beïnvloed beenweefsel (osteitis), veroorsaak ontsteking van die periosteum (periostitis), werk direk op die beenmurg (myelitis). Osteomiëlitis wat nuut opgespoor is, is akuut. As die behandeling lank is en nie tot verbetering lei nie, kry die siekte 'n chroniese verloop.
Osteomiëlitis kan in enige deel van die skeletstelsel ontwikkel, meestal is dit buisbene. Die inflammatoriese proses van die ruggraat is 'n lewensgevaarlike neurologiese toestand. Aseptiese, nie-aansteeklike letsel is 'n makliker opsie vir osteomiëlitis. Met 'n aansteeklike siekte van die rugmurgbene, vind vervorming en vernietiging van die werwels plaas.
Purulente osteomiëlitis is ongeveer 4% van alle gevalle, en mans is twee keer so gereeld siek as vroue. Volgens ouderdomskategorieë sluit die risikogroep kinders en bejaardes in. Die meeste van al die siektes raak die lumbale ruggraat, minder gereeld die torakale en servikale. 'N Positiewe resultaat na behandeling word waargeneem by 60% van die pasiënte, 30% van die pasiënte verdra terugval vir 5 jaar, ongeveer 7% van die pasiënte is moeilik om te behandel, 'n volslae kursus in 3% lei tot die dood.
Oorsake van inflammasie
Die veroorsakende middel kan die interne (endogene) baan deur die bloedvate binnedring. Dit is 'n hematogene vorm van oordrag van infeksie, dit kom meer gereeld voor by kinders en jong volwassenes. In die eksogene baan vind mikroorganismes vanuit die eksterne omgewing plaas, byvoorbeeld tydens 'n oop breuk. Die kontakvorm ontwikkel as gevolg van die besmetting van die been van ontsteekte sagte weefsel. Die aseptiese verloop van osteomiëlitis van die ruggraat word waargeneem met geslote frakture en chirurgiese operasies.
Die hoofoorsaaklike oorsaak van die purulente proses is Staphylococcus aureus, soms Escherichia coli, Pseudomonas aeruginosa of Streptococcus. Die oorsake van inflammatoriese beensiekte van die ruggraat kan soos volg wees:
- die aanwesigheid in die liggaam van aansteeklike brandpunte, mangelontsteking, adenoïede,
- oop frakture, wonde, maagsere, penetrerende wonde,
- die neiging van die liggaam tot allergiese reaksies,
- afname in algemene immuniteit,
- wanvoeding, liggaamlike uitputting,
- nier- en hartversaking, diabetes mellitus,
- onbeheerde inname van steroïede of psigotropiese middels.
Daar is ander redes, byvoorbeeld, die gebruik van onbehandelde spuitnaalde, mediese katheters kan ook dien as 'n riglyn vir infeksie. Die risikogroep sluit ouer mense in, sowel as mense met chroniese siektes.
Algemene kenmerk
Hierdie patologie, wat in die geneeskunde bekend staan as vernietigende osteoarthropatie, is in die 19de eeu beskryf. Die Franse dokter Charcot het hierdie versameling simptome ontdek. Daarom het die siekte hierdie naam gekry. Patologie ontwikkel as gevolg van 'n afname in die sensitiwiteit van senuwees in die voet- en bloedsomloopafwykings. Dit kan gebeur met siektes van die rugmurg of skade aan die perifere senuwees as gevolg van trauma, sowel as ander siektes.
Vir die behandeling van gewrigte het ons lesers Artrade suksesvol gebruik. Aangesien die produk gewild is, het ons besluit om dit onder u aandag te bring.
Die mees algemene oorsaak van die ontwikkeling van Charcot se voet is dekompenseerde diabetes. Patologie kom voor by ongeveer 1% van die pasiënte wanneer 'n hoë vlak van bloedsuiker vir 'n lang tyd waargeneem word.
As diabetes nie gekompenseer kan word nie, kan koolhidraatmetabolisme versteurings lei tot skade aan perifere senuwees en bloedsomloop. Dit gebeur gewoonlik na ten minste 10-20 jaar se siekte of met onbehoorlike behandeling. Daarom word Charcot se voet meestal aangetref by diabetes mellitus by mense ouer as 50 jaar wat slegte gewoontes het of hul bene onder verhoogde spanning plaas.
Maar die oorsaak van die voorkoms van patologie kan ook ander siektes wees. Dit is ontdek aan die einde van die 19de eeu, toe daar nog geen komplikasies by diabetes was nie, aangesien sulke pasiënte in die afwesigheid van insulien eenvoudig nie so lank geleef het nie. Charcot se neuroloog het 'n soortgelyke letsel van die voetbene ontdek weens skade aan die geleidingsweë van die rugmurg as gevolg van tersiêre sifilis. Met die koms van antibiotika het hierdie komplikasie in die toekoms opgehou, maar die sindroom van vernietigende osteoarthropatie van die voet bestaan steeds. Daar is gevind dat die oorsaak van hierdie patologie syringomyelia, diabetiese polienuropatie, melaatsheid, polio, alkoholisme, aangebore afwykings van die senuweestelsel kan wees.
Ontwikkelingsmeganisme
'N Afname in die sensitiwiteit van perifere senuwees lei tot 'n skending van metaboliese prosesse in die weefsel van die onderste ledemate. Terselfdertyd ly die voete die meeste. Ligamente, bene en gewrigte verloor hul vermoë om voldoende op spanning te reageer. As gevolg hiervan kom gereelde mikrotrauma van bene en gewrigte voor. Skending van metaboliese prosesse lei ook tot seldsame werking van beenweefsel - osteoporose. Maar in teenstelling met die gewone verloop van hierdie patologie, word die proses slegs op een plek gelokaliseer - in die voete.
Diabetiese osteoarthropatie onder die invloed van hoë suiker lei dikwels tot beenweefsel. As gevolg hiervan kan enige las tot beenbeserings lei. Aangesien die sensitiwiteit van senuwees by diabetes benadeel word, sal die pasiënt dit waarskynlik nie opmerk nie. Daarom groei die bene verkeerd bymekaar, die liggaam verdeel die las weer, en die voet word vervorm. Sulke breuke kan gereeld voorkom. Met verloop van tyd ontwikkel daar komplikasies - velswere, krake, graan en koring verskyn.
Daar word geglo dat die stimulus vir die ontwikkeling van vernietigende osteoarthropathie nie net 'n skending van die bloedtoevoer na die ledemate is nie, maar 'n abnormale toename in bloedvloei, dit gebeur met gereelde mikrofrakture wat die pasiënt moontlik nie opmerk nie as gevolg van 'n afname in senuweesensitiwiteit. Sulke abnormale bloedvloei stimuleer die aktiwiteit van osteoklast selle, wat vinnig beenweefsel vernietig. Dit kan lei tot die ontwikkeling van osteolise - beenresorpsie. En as gevolg van veelvuldige frakture en onbehoorlike beenfusie, kan hiperostose plaasvind - die groei van die kortikale laag van die been kan ook voorkom. Dit alles lei geleidelik tot vervorming van die voet.
Charcot osteoarthropathy gaan deur vier fases in die ontwikkeling daarvan. Immers, vernietigende prosesse verloop stadig, bene word ook geleidelik vervorm.
- In die eerste fase van die patologie voel die pasiënt geen ongemak nie. Uiterlik word veranderinge nie opgemerk nie, radiografie onthul ook niks, behalwe miskien 'n klein osteoporose. Maar terselfdertyd ontwikkel 'n seldsame botweefsel geleidelik; mikrofrakture kan voorkom as gevolg van verhoogde vragte. Miskien is die voorkoms van 'n klein swelling van die voet, wat meestal as 'n simptoom van ander patologieë beskou word.
- Simptome van die tweede stadium van die siekte is al meer prominent. Swelling en hiperemie van die weefsel is duidelik sigbaar. Bene van die middelste deel van die voet is gefragmenteer as gevolg van seldsame breuk en gereelde breuke. Daarom sal kenmerkende vernietigende veranderinge reeds op die x-straal sigbaar wees. Uitwendig word dit opgemerk dat die boë van die voet afgeplat is, dit vervorm is.
- In die derde stadium kan die diagnose slegs op grond van 'n eksterne ondersoek gemaak word, aangesien die voet reeds erg vervorm is, veral in die middelste gedeelte. Die vingers verander ook, gewoonlik buig of ontwikkel hulle hul hameragtige vervorming. Spontane beenfrakture of ontwrigting van die gewrigte kom voor. Swelling kan liggies wees, maar daar kom gereeld maagsere of purulente wonde voor.
- Die vierde fase word gekenmerk deur die ontwikkeling van komplikasies. As gevolg van onbehoorlike herverdeling van vrag, vind hallux valgus plaas, ontstaan klouagtige vingers. Trofiese ulkusse verskyn op die vel, wat, indien besmet, die ontwikkeling van phlegmon, osteomyelitis of gangreen kan veroorsaak. Sonder behandeling lei patologie op hierdie stadium tot die behoefte aan amputasie van die voet.
Daar is meestal 'n patologie op een voet. Baie selde beïnvloed vernietigende prosesse albei bene. Hulle word in die middelste deel van die voet gelokaliseer, soms word die enkelgewrig aangetas. In die beginfase is patologie baie moeilik om te herken. Daarom moet diabete gereeld hul voete noukeurig ondersoek. Dit word aanbeveel om 'n dokter te raadpleeg oor die voorkoms van plantwarts, koring en graan, sere, snye en droë vel.
Verskeie patologieë van die voet, swamsiektes, ingegroeide naels en inflammatoriese prosesse in die gewrigte versnel die verloop van patologie. Verhoogde spanning op die voete, beserings, ongemaklike skoene, slegte gewoontes kan die voorkoms van Charcot se voete uitlok. In hierdie geval kom die simptome duideliker na vore, en die vervorming ontwikkel vinnig.
Maar die korrekte diagnose kan eers deur die dokter gemaak word na die ondersoek. Die tekens van patologie is immers nie-spesifiek en kan soos ander siektes lyk. Dit is 'n vervorming van die voet in die middelste gedeelte, 'n verandering in gang. Wonde, trofiese ulkusse verskyn op die vel, die vel rondom hulle word rooi. Die voet is geswel, word rooi en warm. Na fisiese inspanning of wanneer u in ongemaklike skoene stap, verskyn daar pyn.
Met die ontwikkeling van die aansteeklike proses word die vel nie net rooi nie - daar kom kneusplekke rondom die wonde voor. Swelling neem toe, vel temperatuur styg, algemene toestand kan vererger, simptome van bedwelming voorkom. Enige wond begin begroei, 'n swam infeksie ontwikkel dikwels. Die pyn wanneer u op die been trap, word sterker, kan gevoelloosheid voorkom.
Tekens van osteomiëlitis
Simptome van die siekte manifesteer op verskillende maniere en hang af van die aard van die siekte en die erns daarvan; dit is moeilik om die siekte in die beginfase te herken. Die siekte begin met 'n purulente vorming wat na 2-3 dae opgespoor word. Daar is swelling, swelling, met palpasie van die gewrigte is daar 'n skerp pyn.
Die vel bokant die fokus van infeksie word rooi, die teenwoordigheid van vloeibare inhoud (pus) word onder die vingers gevoel. Die akute vorm van osteomiëlitis kom meer voor; die simptome duur ongeveer drie weke:
- pyn in die besmette deel van die ruggraat,
- temperatuurverhoging (plaaslik en algemeen),
- hoofpyn, moontlike bewussynsverlies,
- komplikasies (longontsteking, pleurisyne),
- sweet tydens 'n pynaanval.
 Rugpyn is konstant seer, pynstillers stop nie die aanval nie, die pyn versterk met beweging en snags, in rus rus dit nie. As komplikasie kan 'n fistel in die brongi vorm. Vitale produkte van bakterieë vergiftig die liggaam, vergiftiging groei, moontlik bloedvergiftiging - sepsis.
Rugpyn is konstant seer, pynstillers stop nie die aanval nie, die pyn versterk met beweging en snags, in rus rus dit nie. As komplikasie kan 'n fistel in die brongi vorm. Vitale produkte van bakterieë vergiftig die liggaam, vergiftiging groei, moontlik bloedvergiftiging - sepsis.
Die simptome van neurologiese ruggraatversteurings is veral ernstig. Die gevolglike abses pers die senuwee-eindes saam, die ontsteking daarvan lei tot verswakte orgaanfunksie, parese en verlamming is moontlik. As behandeling nie voorgeskryf word nie, kan skade aan die ruggraat dodelik wees.
Simptome in verskillende vorme van die siekte
- Mikose is 'n swam wat gepaard gaan met jeuk, rooiheid, kraak van die vel. Skimmelwerende medisyne word voorgeskryf vir behandeling, besmetting met naelswam. As hulle met 'n swam besmet is, verander die spykerplate van kleur tot 'n bruin, verdik, afskilfer en bros word, wat die naels moontlik vernietig. Skimmelwerende medisyne word voorgeskryf vir behandeling.
- Corns - verharding van die vel op die voete as gevolg van onbehoorlike verdeling van die gewig. Spesiale salwe en ys word gebruik om die toegegroeide vel saggies te verwyder om die onduidelikheid van die liggaam uit te skakel.
- Bunion van die groot tone word gevorm as gevolg van die inflammatoriese proses van die gewrigssak as gevolg van baie faktore. Met ontsteking van die gewrigssak vind vervorming van die metatarsophalangeale gewrig plaas. Met ernstige pyn is chirurgie nodig.
- Maagsere - besmet oppervlakkige en diep wonde aan die vel. By pasiënte met diabetes vorm maagsere met geringe wonde, skrape en skade. As die maagsere verskyn, is dit baie belangrik om betyds met die behandeling te begin.
Die term "diabetiese voet" word gebruik om 'n groep ernstige chroniese komplikasies van die onderste ledemate wat by diabetes mellitus voorkom, te definieer.
Diabetiese voet gaan gepaard met die voorkoms van maagsere aan die voet van die pasiënt, skade aan bene en gewrigte. Gevalle van die siekte lei tot gangreen en gevolglike amputasie van die ledemaat.
By die behandeling van diabetiese voetsindroom vertrou dokters regoor die wêreld op die klassifikasie van die siekte wat in 1991 ontwikkel is.
Diabetiese voetsorg
In die eerste plek moet u onthou dat die eerste vyand van die diabeetvoet enige wonde en beserings is. Die oorsaak van die voorkoms daarvan kan besnoeiings, beserings, graanvliese wees, dus probeer om die risiko van bedreigings van alle kante te verminder. Wees uiters versigtig wanneer:
- Naelsny
- Skil bene van peeling
- traan brame
- Probeer om nie mielies en graan te laat verskyn nie

Inspekteer u voete van tyd tot tyd vir skade en wonde; as dit voorkom, moet u nie huiwer om 'n chirurg te kontak nie (verkieslik 'n diabeetvoet). Selfs die kleinste wond kan begin vrot.
Gooi warm water in die wasbak met 'n antiseptikum, soos 'n snaar, kamille, die water moet nie warm wees nie. Daar word nie aanbeveel dat diabete hul voete opsteek nie, hou hulle ongeveer 15 minute daar en masseer die oppervlak versigtig.
Die behandeling van diabetiese voete word, indien nodig, die beste toevertrou slegs aan spesialiste wat betrokke is by die behandeling van diabetiese voete. Daar is 'n spesiale apparaat en personeel word daarvolgens opgelei.