Endoskopiese retrograde pankreatocholangiografie: wat is dit?

Endoskopiese retrograde cholangiopancreatography (ERCP) is een van die mees moderne en effektiewe metodes vir mediese diagnose, wat u toelaat om 'n akkurate diagnose te maak en effektiewe geneesmiddelterapie en prosedures vir die pasiënt voor te skryf. Hierna sal ons die belangrikste kenmerke van hierdie diagnostiese metode oorweeg, aanduidings vir die implementering daarvan en ander funksies wat dokters en pasiënte in die gesig staar.
Wat is dit en wat is die beginsel van aksie?
ERCP is 'n spesiale ondersoektegniek wat gebruik word vir siektes in die galbuise en pankreas. Dit bevat die gebruik van x-straal- en endoskopiese instrumente, waarvan 'n kombinasie u toelaat om die huidige toestand van die ondersoekde organe akkuraat te identifiseer. Hierdie ondersoekmetode is die eerste keer in 1968 toegepas. Met inagneming van die ontwikkeling van medisyne, is dit tot dusver aansienlik verbeter. Met ERCP kan u 'n hoë betroubaarheid diagnoseer, die beeld van die siekte identifiseer en terapeutiese maatreëls tref.
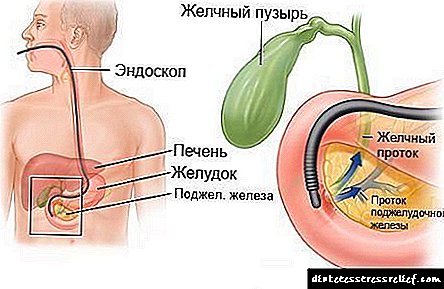
Endoskopiese retrograde cholangiopancreatografie word uitgevoer deur 'n endoscoop in die duodenum in te bring, waar dit aan die mond van die groot duodenale papilla geheg word, en 'n ondersoek met 'n spesiale kanaal vir die verskaffing van 'n kontrasmedium word deur die endoskoopkanaal getrek. Nadat hierdie middel die liggaam deur die kanaal binnekom, neem die spesialis foto's van die bestudeerde area met behulp van x-straalapparatuur. Op grond van die beelde wat verkry is, word 'n spesifieke siekte gediagnoseer. Die uitvoering van ERCP kan in die volgende fases verdeel word:
- Kontroleer die duodenum en duodenale papilla
- Kanulasie van die papille en die invoering van kontrasmedium vir daaropvolgende x-straal,
- Vul die kanale van die bestudeer stelsels,
- X-straalbeeld,
- Onttrek kontrasmedium uit die kanale,
- Voorkoming van ongewenste gevolge.
Om 'n ERCP uit te voer, is 'n toestel met die sywaartse plasing van optika nodig - hierdie konfigurasie laat die interne organe in die gerieflikste perspektief ondersoek. Die sonde, wat deur die endoscoop gelei word, het 'n spesiale kanule gemaak van 'n digte stof, wat in 'n sekere rigting roteer vir die volledigste vulling van die kanale met 'n radiopaque stof. In die algemeen word endoskopiese retrograde cholangiopancreatografie in 'n röntgenkamer in 'n hospitaal uitgevoer.
Kenmerke van voorbereiding vir die prosedure
 Soos hierbo gesê, is 'n ERCP slegs moontlik in 'n hospitaal. Voordat u 'n endoskopiese ingreep doen, moet 'n kalmeermiddel ingespuit word wat die spanning en senuweeagtigheid van die pasiënt sal verlig. Aangesien die prosedure redelik ingewikkeld en soms pynlik is, word so 'n inspuiting 'n noodsaaklike vereiste ter voorbereiding op ERCP. In sommige gevalle is kalmerende middels nie net op die dag van die prosedure moontlik nie, maar ook op die vooraand as daar 'n verhoogde senuwee-prikkelbaarheid is.
Soos hierbo gesê, is 'n ERCP slegs moontlik in 'n hospitaal. Voordat u 'n endoskopiese ingreep doen, moet 'n kalmeermiddel ingespuit word wat die spanning en senuweeagtigheid van die pasiënt sal verlig. Aangesien die prosedure redelik ingewikkeld en soms pynlik is, word so 'n inspuiting 'n noodsaaklike vereiste ter voorbereiding op ERCP. In sommige gevalle is kalmerende middels nie net op die dag van die prosedure moontlik nie, maar ook op die vooraand as daar 'n verhoogde senuwee-prikkelbaarheid is.
Voor die prosedure moet die pasiënt nie kos en water drink nie - ERCP word uitsluitlik op 'n leë maag uitgevoer. 'N Halfuur voor die aanvang van die retrograde cholangiopancreatography-prosedure, is binnespiers ingespuit oplossings van atropiensulfaat, platifillien of metasien in kombinasie met oplossings van difenhidramien en promedol. Dit sal bydra tot die verslapping van die duodenum en die ongehinderde ERCP-prosedure moontlik maak. Op dieselfde tyd word morfien- en morfienbevattende preparate egter nie as pynstillers aanbeveel nie, aangesien dit 'n vermindering van die Oddi-sfinkter kan veroorsaak. Indien die ingewande van die derm voortduur, ondanks die bekendstelling van bogenoemde oplossings, word dit aanbeveel om medisyne toe te dien wat die dermmotoriese funksie onderdruk voordat die retrograde cholangiopancreatographs plaasvind. Die algemeenste hiervan is buscopan en benzohexonium.
Die belangrikste aanduidings vir die prosedure
 ERCP is 'n taamlik ingewikkelde indringende prosedure wat streng volgens die aanduidings voorgeskryf word. As 'n reël is die belangrikste simptome wat die behoefte aan so 'n diagnose aandui, die teenwoordigheid van buikpyn as gevolg van 'n verswakte patience van die galweë as gevolg van klippe, gewasse en ander formasies. In hierdie geval moet die indikasies streng geregverdig word om moontlike foute in die diagnose en die daaropvolgende behandeling te vermy.
ERCP is 'n taamlik ingewikkelde indringende prosedure wat streng volgens die aanduidings voorgeskryf word. As 'n reël is die belangrikste simptome wat die behoefte aan so 'n diagnose aandui, die teenwoordigheid van buikpyn as gevolg van 'n verswakte patience van die galweë as gevolg van klippe, gewasse en ander formasies. In hierdie geval moet die indikasies streng geregverdig word om moontlike foute in die diagnose en die daaropvolgende behandeling te vermy.
As ons meer hieroor nadink, is die volgende soorte siektes die algemeenste redes vir die uitvoering van ERCP:
- Obstruktiewe geelsug as gevolg van die vorming van noukeurigheid (vernouing) van die algemene galbuis, stenose van die duodenale papilla of choledocholithiasis. Laasgenoemde manifesteer homself as 'n komplikasie ná galsteensiekte, wanneer die klippe in die belangrikste galbuise vassteek en hul patience ontwrig. Pyn by sulke siektes word in die regte hipochondrium gelokaliseer en kan aan die regterhand, lumbale, skapulêre en onderkapulêre gebied gegee word.
- Die risiko van kanker in die pankreas. Basies word die teenwoordigheid van 'n kwaadaardige gewas vasgestel met behulp van ultraklank of rekenaar tomografie, maar soms is sulke diagnostiese metodes moontlik nie voldoende informatief nie. Net vir sulke situasies is dit moontlik om ERCP as 'n ondersoekmetode te gebruik.
- Chroniese pankreatitis met periodieke verergerings.
- Die teenwoordigheid van pistreasfistels en die identifisering van metodes vir die optimale behandeling daarvan.
- Identifisering van indikasies vir addisionele terapeutiese maatreëls.
Voordat u hierdie prosedure uitvoer, moet u op een of ander manier sorgvuldig nagaan of die toepaslike simptome voorkom. Daarom moet u eers die pasiënt in 'n hospitaal bepaal en beheer oor sy toestand gee.
Die belangrikste kontraindikasies en komplikasies
Aangesien die ERCP-metode hoofsaaklik geassosieer word met indringende ingryping, is daar 'n aantal beperkings en kenmerke van die toepassing daarvan. In hierdie geval kan die belangrikste kontraindikasie beskou word as enige toestand van die liggaam waarin endoskopiese ingryping nie toegelaat word nie.
Daarbenewens, as die pasiënt onverdraagsaamheid het teenoor medisyne wat tydens die voorbereiding en uitvoering van ERCP in die liggaam ingestel word, sal diagnose volgens hierdie metode onmoontlik wees.
Een van die kontraindikasies is akute pankreatitis of verergering van chroniese pankreatitis.
As bogenoemde siektes toegeskryf kan word aan streng kontraindikasie, plaas die volgende toestande van die liggaam sekere beperkings, maar kanselleer nie die moontlikheid van so 'n diagnose nie:
- swangerskap
- Siektes van die kardiovaskulêre stelsel,
- Diabetes en insulien
- Aanvaarding van antikoagulante (die algemeenste soorte sluit aspirien in).
In die laaste twee toestande beveel dokters aan dat u die dosis van die middel aanpas of dit verander na soortgelyke medisinale stowwe wat nie die ERCP belemmer nie.
Oor die algemeen behoort die ERCP-prosedure nie tot lewensgevaarlike mediese ondersoeke nie, maar komplikasies van verskillende genese kan daarna voorkom. Die mees algemene komplikasies is derminfeksie, dermperforasie en bloeding.
Gekwalifiseerde mediese kundiges argumenteer egter dat dit waarskynlik die moontlike komplikasies sal verminder as voorkomende maatreëls getref word. In die eerste plek, nadat die diagnose voltooi is, moet die pasiënt 'n paar uur in die hospitaal deurbring onder die streng toesig van dokters. Aangename sensasies in die larinks na die invoeging van die sonde kan deur die keel losgemaak word. Die toestand van die pasiënt moet 24 uur na die einde van die diagnose stabiel bly. As simptome soos kouekoors, hoes, naarheid en braking, ernstige pyn in die buik en bors waargeneem word, is dit dringend om die dokter daaroor in te lig. Die teenwoordigheid van sulke simptome dui gewoonlik op foute wat tydens die diagnose gemaak is.
Deur bekwame en bekwame gedrag van ERCP kan u dus betroubare inligting oor die liggaamlike toestand van die pasiënt kry sonder om skade aan die gesondheid en ander ongewenste gevolge te hê.
ERCP (endoskopiese retrograde pankreatocholangiografie)
ERCP is 'n endoskopiese x-straalondersoek van die organe van die pankreas-galsone (duodenum, duodenale papilla, galbuise, pankreaskanaal).
Die kern van die metode is 'n visuele ondersoek van die lumen van die duodenum, duodenale papilla, indien nodig, neem mikro-monsters van die slymvlies (biopsie) vir laboratoriumondersoek, sowel as die verkryging van röntgenfoto's van die struktuur van die pankreatobiliêre kanaalstelsel. Dit word bewerkstellig deur 'n esofagogastroduodenodenoskoop in die duodenum in te voer, deur die werkkanaal waarvan 'n kanule in die lumen van die gal en / of pankreasbuise deur die duodenale papilla gevoer word, met 'n kontrasmateriaal van die röntgenstraal, gevolg deur 'n röntgenradiografie. Dit is 'n gesamentlike endoskopiese en radiologiese navorsingsmetode. Esophagastroduodenoscopy is 'n spesiale toestel, wat 'n buigsame, elegante, lang sonde is met 'n ingeboude optiese veselvesel of videospaan, waarmee u die beeld van die binnekant van u liggaam na die monitor kan oordra.
Spesiale werktuie word uitgevoer langs die werkskanaal van die esofagogastroduodenoskoop (kanules om oplossings, pincet, mandjies vir die onttrekking van klippe, papillotomie messe vir die disseksie van weefsels en insnydings, ens.) Te kry.
Inligting oor u gesondheidstoestand, verkry deur middel van esophagogastroduodenoscopy, is uniek en sal dit moontlik maak om 'n akkurate diagnose te maak om 'n toepaslike behandelingsmetode te kies.
'N Esofagogastroduodenoskopie word binne die slukderm, maag en duodenum uitgevoer, wat hul draaie herhaal. Dit is 'n pynlose studie, maar u kan ondermyn en u ongemak ervaar.
Afhangend van die geïdentifiseerde patologie, verskillende intervensies of hul kombinasies op die organe van die pankreas-galsone:
- ERPHG (retrograde cholangiopancreatography) - die bekendstelling van X-straal kontras in die kanaalstelsel en transmissie,
- EPT (endoskopiese papillosfincterotomie) - disseksie van die duodenale papilla en proksimale kanale,
- EPD (endoskopiese papillosfincterodilering) - strek van die duodenale papilla en proksimale kanale,
- LITOTRIPSIE EN LITOEKTRAKSIE - vernietiging en onttrekking van klippe uit die kanale,
- Stent en prostetika van die buise - die toevoeging van spesiale buise (stents, prosteses) om 'n voldoende uitvloei van gal en / of pankreas sap in die lumen van die duodenum te verseker.
Hierdie tipe gewrigs endoskopiese ingryping en X-straalondersoek word al etlike dekades uitgevoer, die tegniek en tegniek is genoeg bestudeer, dokters het ondervinding van suksesvolle werk opgedoen, maar in 'n baie klein aantal gevalle kan intervensies onvolledig of met komplikasies uitgevoer word. Baie hang af van die anatomiese struktuur van u organe, die teenwoordigheid van divertikula, vorige siektes, vernouing, veranderinge in die aangrensende organe, verhoogde toon van die dermwand, en die vlak van u pyn en emosionele sensitiwiteit. Soms word hierdie veranderinge onoorkomelik vir die uitvoering van 'n endoskopiese ingryping en is dit moontlik om dit slegs tydens die intervensie op te spoor. 'N Komplikasie van hierdie intervensie (wat in die onderstaande tabel aangebied word) is 'n verergering van pankreatitis. Sonder versuim, doen ons aktiwiteite wat gemik is op die voorkoming van komplikasies. Ons het alles (ervaring, vaardighede, kennis, toerusting, medisyne, 'n hegte span professionele chirurge en narkotiseurs) om die gevolge van komplikasies te korrigeer en tot die minimum te beperk.
X-straal-endoskopiese navorsingsmetode is 'n akkurate en betroubare tipe diagnose en 'n minimaal indringende tipe behandeling vir baie siektes in die pankreatobiliêre sone, wat abdominale chirurgie vermy. Daarom is die risiko vir komplikasies by hierdie metode baie laer, en die verdraagsaamheid van die pasiënt is makliker met vinnige herstel.
ERCP prosedure
Nadat 'n spesiale apparaat in die keel geplaas is, gaan die dokter dit versigtig deur die slukderm, maag en duodenum. Die toestel moet die plek bereik waar die galkanaal en die pankreasbuis aan mekaar verbind is. Op hierdie plek word 'n ampul van die groot duodenale papilla gevorm, en by sy mond is daar 'n lumen van die duodenum.
Nadat die apparaat aan die begin van hierdie orgaan is, voer die gastroënteroloog die volgende manipulasies uit:
- 'N Spesiale radiopaque stof word in die pankreas en galbuise ingespuit.
- Met röntgenapparatuur kan u 'n beeld kry van die kanaalstelsel.
- As daar klippe in die besigtigingsarea voorkom, sal 'n endoskopiese operasie onmiddellik uitgevoer word, waardeur die patience herstel sal word en formasies vernietig sal word.
Rehabilitasietydperk
Na ERCP moet die pasiënt in die daghospitaal wees vir die periode wat deur die behandelende dokter aangedui word. Hierdie gevolgtrekking word gemaak op grond van die algemene toestand van die liggaam van die pasiënt en die resultate wat na die diagnose verkry is. In die reël moet die toestand gedurende die dag stabiel raak. Hoesstowwe help om ongemak in die keel ontslae te raak.
Indikasies en kontraindikasies
Hierdie diagnose word uitgevoer in die geval van die volgende indikasies:
- akute ontsteking van die pankreas kanale,
- chroniese pankreatitis
- obstruktiewe geelsug
- vermoed tumor in die pankreas, galblaas of galsteen siekte,
- vernouing van die buise van die blaas,
- identifisering van indikasies vir endoskopiese papillosfincterotomie.
Kontra
Die prosedure is teenaangedui vir sulke siektes:
- akute pankreatitis
- pankreas kanker
- stenose van die groot duodenale papilla,
- ernstige orgaanpatologie,
- akute virale hepatitis,
- siste kompliseer deur bloeding.
In sommige pasiënttoestande is die metode aanvaarbaar, maar ongewens:
- swangerskap,
- siektes van die kardiovaskulêre stelsel,
- neem stollingsmiddels
- diabetes mellitus.
Komplikasies
Kenners meen dat so 'n diagnose absoluut veilig is. In seldsame gevalle kan die volgende komplikasies egter voorkom:
- dermperforasie
- bloeding,
- derm infeksie.
Sommige simptome dui daarop dat daar foute tydens die prosedure gemaak is. Van hierdie komplikasies kan geïdentifiseer word:
- naarheid,
- kouekoors,
- braking,
- pyn in die bors of buik.
Mirizzy-sindroom
 Tegniese toerusting. Die ERPC-metode is ingewikkeld, en bestaan uit 'n endoskopiese ondersoek van die onderste dele van die slukderm, maag, duodenum en BSC, en 'n röntgenstraalondersoek van die pankreaskanale en galweë.
Tegniese toerusting. Die ERPC-metode is ingewikkeld, en bestaan uit 'n endoskopiese ondersoek van die onderste dele van die slukderm, maag, duodenum en BSC, en 'n röntgenstraalondersoek van die pankreaskanale en galweë.
Om ERCP uit te voer endoscopen, wat van ander verskil deur die sy-rangskikking van optika en die teenwoordigheid van 'n instrumentkanaal wat met 'n hysbak toegerus is, waaraan manipulasies op die duodenale tepel uitgevoer word.
Gastroduodenoscopes word deur verskeie buitelandse ondernemings vervaardig. Daar is tans vyf modelle van hierdie toestel. Hul belangrikste struktuurverskil, wat die toepassingsbereik bepaal, is die deursnee van die instrumentekanaal (van 2,2 tot 5,5 mm).
Met die instrumentekanaal met 'n klein deursnee kan u die volgende doen: 1) kanulasie van die duodenale tepel met 'n kateter vir retrograde inspuiting van 'n kontrasmedium, 2) endoskopiese disseksie van die duodenale tepel, 3) verwydering van die berekeninge in die hepatico-choledochus, Dormia-mandjie, 4) nasobiliêre dreinering met buise met 'n deursnee van hoogstens 2 mm.
Die toepassingsgebied van toestelle met 'n instrumentekanaal met 'n medium deursnee (3,2-3,7 mm) is belangriker, omdat hierdie toestelle, benewens bogenoemde manipulasies, ook gebruik kan word om klippe binne die hoofgalkanaal te vernietig met daaropvolgende fragmentasie. Hierdie modelle is ook bedoel vir stenting, endoprostetika en nasobiliêre dreinering met groter deursnee.
Endoskope met 'n werktuigkanaal met 'n deursnee van 4,2 tot 5,5 mm is nie so veelsydig nie.
- Die gebruik van hierdie modelle van toestelle vir ERPC of EPST word belemmer deur die beperkte wendbaarheid van die distale einde van die gastroduodenoskoop en 'n beduidende verskil tussen die kanaaldiameter en die afmetings van die kateter en diatermond wat vir hierdie doel gebruik word.
- Terselfdertyd is endoskope van hierdie ontwerp onontbeerlik vir die vernietiging van berekeninge met 'n groot deursnee. Daarbenewens is 'n wye instrumentale kanaal ontwerp vir die gebruik van dreineer met die grootste deursnee, bougienage en stenting van geslingerde gedeeltes van die ekstrahepatiese galbuis.
- Op grond van hierdie toestelle is die mather-baby-kompleks ontwerp, oorspronklik bedoel vir transduodenale choledochoscopy, en is onlangs gebruik vir intraductale vernietiging van calculi deur lasertegnologie.
- Benewens endoskope, is ander instrumente wyd nodig vir die uitvoering van endoskopiese X-straal-intervensies, wat wyd in die spesifikasies van Olympas, Pentax, Cook en Fujinon voorgestel word.
Dit is nie moontlik om elkeen van hierdie instrumente in detail te karakteriseer nie, want dit is baie van hul ontwerpverskille, en daarom sal ons voortbou op die belangrikste eienskappe van praktiese belang.
alle kateters, bedoel vir ERPC, kan in 3 hoofgroepe verdeel word: 1) met 'n silindriese of sferiese distale einde, 2) met 'n koniese distale einde, 3) met 'n geleier.
Ongeag die vorm van die distale einde, is daar in elk van die groepe wat aangebied word x-straal-positiewe kateters, wat die beheer van röntgenstrale oor die rigting van hul vooruitgang vergemaklik en selektiewe kateterisering en kontras van die 'gewenste' kanaalstelsel moontlik maak.
Dieselfde taak word uitgevoer deur buigsame geleiers wat binne die kateter beweeg, sowel as die strukturele kenmerke van die distale einde. Dus, die kateters wat in die eerste groep aangebied word, is minder geskik vir selektiewe ondersoek.
Diatermiese lusse, wat nodig is vir die disseksie van die duodenale tepel, kan ook in 3 groepe verdeel word: 1) 'n uievormige papillotoom, waar die 'buisstring' die werkende deel van die instrument is, wat langs die syvlak van die distale deel van die vinielskede gaan, wat getrek moet word wanneer die BSS gedissekteer word, 2) Soma papillotus ", Waarin die metaalstring op dieselfde manier geleë is, maar om die bewerking uit te voer, is dit nodig om vanaf die lumen van die kateter uit te strek en 'n halfronde vorm te vorm. 3) 'n naaldpapillotoom waarin die metaal dien as 'n werkende deel eskaya string verlaat op 'n verstelbare afstand vanaf die opening van die einde van die kateter. Die papillotomas van die eerste twee ontwerpe het 'n ander vorm van die distale einde, verskil in vlak en metode om die snygedeelte vas te maak, waarvan die lengte 15 tot 35 mm is. Die koniese vorm van die kateter, geleë bo die snygedeelte van die diatermond, vergemaklik die selektiwiteit wanneer dit in die terminale deel van die gemeenskaplike galkanaal geplaas word, terwyl papillotomas sonder hierdie doel bedoel is om 'voor-disseksie' uit te voer onder omstandighede wanneer pogings om die instrument op die vereiste diepte in te voer, nie suksesvol is nie. 'N Naaldvormige diatermiese sonde is nodig om die lumen van die BSS-ampule vanaf die duodenum oop te maak, en dan verskil die endoskopiese werking van die twee hierbo en word nie-kanulasie-papillotomie genoem.
ontwerp Dormia-mandjies, is ontwerp om calculi uit die lumen van hepaticoholedoch te onttrek, is net so uiteenlopend soos die gereedskap wat hierbo aangebied word. In die eerste plek verskil hulle in die aantal metaalkabels wat die werkende deel van die werktuig vorm, hul rigting, die vorm van die mandjie, die materiaal waaruit dit vervaardig is, en die buitenste deursnee.
Hoe meer takke die mandjie het, hoe kleiner is die deursnee van die klip wat in sy lumen vasgevang kan word en in die duodenum laat sak word. Dieselfde resultaat kan bereik word as u klein calculi en meer betekenisvolle calculi vaslê deur met 'n instrument soos 'n suier op te tree, d.w.s.
nie klippe in die mandjie kry nie. Hoe kleiner die aantal metaalkabels wat die werkende deel van die werktuig vorm, hoe groter kan die klip daarin pas.
Byvoorbeeld, in 'n mandjie wat uit 3 kabels bestaan, kan 'n calculus van ongeveer 2 cm in deursnee vasgevang word, maar pogings om 'n calculus met 'n deursnee van minder as 1 cm daarin vas te maak, is meestal onsuksesvol.
Die rigting van die metaalkabels wat die mandjie vorm, bepaal hoofsaaklik die bestuurbaarheid daarvan.
Mandjies met 'n skuins rigting van die kabels, benewens die translasiebeweging wat kenmerkend is van alle gereedskap as dit gesluit is, ten tyde van 'n gedeeltelike of volledige opening, het die vermoë om effens te draai om die lengte-as, wat die werktuig help om bo die berekening te beweeg wanneer sy rande in aanraking kom die binnemuur van die hoofkanaal. Hierdie effek word gebruik om strenghede van die proksimale lewer choledochus te ondergaan. Daarbenewens is die gebruik van 'n mandjie met hierdie ontwerp meer effektief wanneer klippe met 'n klein deursnee verwyder word in vergelyking met ander met 'n vertikale rigting van die kabels.
Daar is drie hoofvorme van die Dormia-mandjie, wat ontwerp is om berekeninge uit die galweg te verwyder: sferies, veelhoekig en valskerm. Die vorm van die mandjie kan eers na die volle opening daarvan bepaal word, waardeur u 'n idee kan hê van die werktuig se kapasiteit.
Daar moet op gelet word dat, ten spyte van die belangrikheid van die ontwerpkenmerke van die instrumente, endoskopiese en radiologiese inligting van uiterste belang is vir die suksesvolle oplossing van choledocholithiasis.
- Boonop is nie net patogenese, grootte, hoeveelheid, vorm, ligging van berekeninge in die galbuis nie, maar ook anatomiese toestande van die grootste belang vir die resultaat.
- Meer besonderhede oor die rol van elk van hierdie faktore sal hieronder bespreek word, en in hierdie afdeling berus ons op die eienskappe van toestelle vir die vernietiging van berekeninge tussen stroombane.
- Meganiese konstruksies lithotripters baie belangrike verskille het, waarvan sommige van die vervaardiger afhanklik is, terwyl ander hoofsaaklik gekenmerk word deur terapeutiese effektiwiteit.
- Die kragtigste toestelle het 'n metaalvlegsel waarvan die buitenste deursnee van 2,2 tot 3 mm is, wat die keuse van endoskoop reguleer. Tans kan twee modelle van endoskope gebruik word vir instrumente met 'n kleiner deursnee, terwyl slegs vir 'n litotripter met 'n deursnee van 3 mm slegs TJF van Olimpus gebruik kan word.
- Met 'n relatiewe gelyke krag is gereedskap met 'n kleiner deursnee meer beweeglik, maar die kapasiteit van die mandjie toestelle van die tweede groep is meer beduidend.
- Vir die meganiese vernietiging van calculi in die galkanaal is twee handvatselontwerpe ontwikkel: een daarvan is 'n trommel en het dus 'n groter vernietigingsvermoë as die ander, ontwerp in die vorm van 'n silinder
Let daarop dat die werkende deel van die toestel, met die uitsondering van die vlegsel, na eenmalige gebruik onomkeerbare veranderinge ondergaan en dit nie herstel kan word nie. In 'n ander geval is hergebruik van die werktuig moontlik, ondanks die aansienlike vervorming van die mandjie.
Kateters ontwerp om op te voer nasobiliêre dreinering verskil in buitenste deursnee, wat 2 tot 2,8 mm is, sowel as die vorm van die distale einde.
Die ringvormige vorm van die distale einde, sowel as die deel daarvan in die duodenum, dra by tot meer betroubare bevestiging van dreinering in die holte van die choledochus in die lewer.
U kan eers 'n idee kry van die vorm van die dreineringsbuis nadat u 'n metaalgeleier daarvan verwyder het.
Die akkuraatheid van die diagnose, sowel as die resultate van x-straal-endoskopiese intervensie, hang grootliks af van die gebruikte X-straal toerusting terselfdertyd is die vereistes daarvoor nie baie spesifiek nie.
Die nodige komponente daarvan is 'n elektroniese optiese omskakelaar (EOP), die vermoë om 'n polipositatiewe studie uit te voer, foto's te neem, insluitend gerigte, sowel as 'n betroubare beskerming van die pasiënt en personeel teen ioniserende straling.
Tans voldoen die meeste x-straalmasjiene aan hierdie vereistes.
Die implementering van x-straal-endoskopiese ondersoeke en operasies moet volledig benader word, gegewe die moontlikheid om die volgende hooftake op te los:
- 1) organisering van 'n operasionele kamer met x-straalapparatuur,
- 2) die verskaffing van die nodige gereedskapstukke,
- 3) die beskikbaarheid van die nodige personeel - 'n röntgen-endoskopis, 'n radioloog en 'n verpleegster,
- 4) voordat die werk begin, moet die dokter opleiding in 'n gespesialiseerde sentrum ondergaan.
Pasiënte voorberei op REV. Wanneer u pasiënte op REV voorberei, is dit nodig om in ag te neem dat die skeiding in die tyd van die diagnostiese metode (ERCP) en endoskopiese chirurgie (EPST) nie net onprakties is nie, maar ook belaai is met die ontwikkeling of verergering van die komplikasies soos akute cholangitis en pankreatitis.
Hierdie patroon word verklaar deur die feit dat in die oorgrote meerderheid van die gevalle, x-straal-endoskopiese ingrepe onderneem word om die latente stroom galhipertensie uit te sluit of die oorsaak daarvan uit te skakel in gevalle waar dit deur obstruktiewe geelsug gemanifesteer word.
Dit is duidelik dat die inbring van kontrasmedium in die kanale, selfs in klein hoeveelhede, hipertensie vererger as daar nie maatreëls getref word om dit op te los nie.
Daarom moet die voorbereiding van pasiënte, veral premedikasie, uitgevoer word met die verwagting om nie net ERCP en EPST uit te voer nie, maar met inagneming van die waarskynlikheid dat meganiese lithotripsie en nasobiliêre dreinering gebruik word.
Die voorbereiding van pasiënte vir REV is redelik eenvoudig en bestaan daarin dat die boonste dele van die spysverteringskanaal vrygestel word van die inhoud tydens 'n noodstudie of, wat veel meer gereeld voorkom, in die weiering van oggendmaaltye op die dag van die studie, d.w.s. op 'n leë maag.
Voormedikasie bestaan uit die voorskryf van medikasie wat 'n kalmerende effek het en boonop die korttermyn-remming van peristalse van die duodenum veroorsaak. Laasgenoemde is van die grootste belang vir endoskopiese disseksie van die duodenale tepel.
Volgens ons data dra ganglio-blokkers (benzohexonium, pentamine) daartoe by om 'n groter effek te verkry - 0,5-1 ml 10-15 minute voor die endoskopiese ondersoek. Die gebruik van hierdie middels vir 19 jaar het nog nooit gepaard gegaan met enige merkbare komplikasies nie, insluitend 'n beduidende daling in bloeddruk.
Terselfdertyd gee die gebruik van medisyne soos buscopan en metacin 'n minder permanente en uitgesproke effek wanneer parese van die duodenum bereik word.
In die kliniese praktyk van 'n chirurgiese hospitaal is gevalle van 'n ernstige toestand van pasiënte, wat nie net veroorsaak word deur die eienaardighede van die hoofgereg nie, maar ook deur gepaardgaande siektes, veral die kardiovaskulêre stelsel, ongewoon.
Onder hierdie omstandighede verskil die voorbereiding en uitvoering van REV's nie van preoperatiewe nie, d.w.s. sluit medisyne in wat help met die normalisering van vitale organe en stelsels
Afhangend van die spesifieke situasie, kan hierdie middels voor, tydens en na die intervensie gebruik word, soos bepaal deur die narkotiseur wat by die studie betrokke was.
Die behoefte aan algemene narkose vir REV is uiters skaars en volgens ons gegewens slegs by mense met ernstige aanhoudende geestesiektes. Die gebruik van hierdie metode tydens chirurgie aan die organe van die buikholte, hoewel dit moontlik is, is na ons mening hoogs ongewens weens die gebrek aan moontlikheid van 'n volledige en veilige röntgenbeheer.
Na afloop van hierdie gedeelte, let ons daarop dat by die voorbereiding van pasiënte vir REV daar geen behoefte is aan die gebruik van medisyne nie.
Retrograde cholangiopancreatography (RCHP)

Retrograde cholangiopancreatography (RCHP) Is 'n metode wat endoskopie met 'n gelyktydige fluoroskopiese ondersoek kombineer. Hierdie tegniek word gebruik vir vermoedelike choledocholithiasis, om die aard van obstruktiewe geelsug te bepaal en om die anatomie van die buise voor die operasie te bestudeer.
Aangesien RCHP 'n indringende prosedure is, moet die aanduidings daarvoor streng aangevoer word. Retrograde cholangiopancreatography is die eerste keer in 1968 uitgevoer. Tans word verskillende soorte terapeutiese RCP in baie klinieke uitgevoer.
Soos reeds genoem, moet die bewyse egter nie betwis word nie, aangesien die implementering van hierdie intervensie geassosieer kan word met die ontwikkeling van ernstige komplikasies en selfs tot die dood kan lei (die persentasie komplikasies wissel van 4,0% tot 4,95% in die endoskopiese papillosfincterotomie groep) PST) bereik 9,8%).
Verskeie tegnieke is voorgestel om die voorkoms van komplikasies, soos pankreatitis, na RCP te verminder.
Basies is dit natuurlik tegniese punte: vermy herhaalde kanulasie van die pankreaskanaal met of sonder kontras, gebruik 'n gemengde stroom met 'n oorheersing van sny tydens die uitvoering van PST, tydens die uitvoering van 'n voorlopige PST, disseksie is nie uit die mond van die BDS en farmakoterapie nie.
Endoskopiese retrograde cholangiopancreatography (ERCP) is 'n instrumentele metode vir die ondersoek van die galkanaal en pankreaskanaal met behulp van die nuutste prestasies van endoskopiese en x-straaltegnieke.
Met hierdie metode kan u verskillende siektes van die pankreas opspoor (akute of chroniese ontsteking, 'n gewas, 'n sist), sowel as veranderinge in die galbuis en galblaas (klippe, vernouing van die buise, gewasse).
Hierdie studie verskil van alle ander diagnostiese navorsingsmetodes deur die hoë inligtingsinhoud en betroubaarheid daarvan, sowel as die vermoë om 'n aantal terapeutiese intervensies uit te voer. ERCP word slegs in 'n hospitaalomgewing uitgevoer. Voor so 'n studie word altyd 'n kalmeermiddel ingespuit.
Na lokale verdowing van die mond en farinks word 'n spesiale optiese apparaat (duodenofibroscope) deur die mond, slukderm en maag in die duodenum geplaas na die plek waar die gewone galbuis en die pankreaskanaal saamspan (die duodenale papilla), waarvan die mond in die holte van die duodenum oopmaak . Met behulp van 'n spesiale buis wat deur die kanaal van die endoskoop gelei word, word die mond van die papille in die galbuise en die pankreaskanaal met 'n radiopaque stof ingespuit. Dan kry die spesialis 'n beeld van die kanaalstelsel met behulp van röntgenapparatuur. As enige patologie, vernouing van die kanaal of klippe waargeneem word, word 'n endoskopiese operasie uitgevoer wat daarop gemik is om die obstruksie en normale patente van die galbuise uit te skakel. Met die oog op verskillende spesiale werktuie wat deur die kanaal van die endoskoop gelei word, word daar 'n insnyding gemaak van die uitlaat van die kanaal waardeur die klippe verwyder word.
Endoskopiese retrograde cholangiopancreatografie is een van die belangrikste moderne metodes vir die diagnose van siektes in die pankreas-galsone.
Endoskopiese retrograde cholangiopancreatografie in Novorossiysk
Endoskopiese retrograde cholangiopancreatografie (RCHP) is een van die metodes van instrumentele diagnostiek, en in Israel word dit dikwels gebruik om siektes in die spysverteringskanaal te diagnoseer.
In die raamwerk van RCHP is dit moontlik om patensieversteurings (gedeeltelike en volledige obstruksie) van die gal- en pankreasbuise, die teenwoordigheid van klippe, gewasse en ander patologiese toestande op te spoor. In die Meir Mediese Sentrum word RCP's nie net vir diagnostiese, maar ook terapeutiese doeleindes uitgevoer.
Tydens die prosedure kan u die patente van die kanale herstel, byvoorbeeld om klippe te onttrek of 'n ondersteunende stent in te plant.
Indikasies vir cholangiopancreatography
- Geelsug of chroniese buikpyn van onbekende etiologie
- Verdagte galstene of galbuise
- Siektes in die lewer, pankreas, galweë
- Obstruksie of ontsteking van die galbuise ontwikkel as gevolg van cholelithiasis
- pankreatitis
- Biopsie of stenting
- Manometrie - meet die druk in die galblaaskanaal en in die gewone galkanaal
Voorbereiding vir endoskopiese retrograde cholangiopancreatografie
Volg die onderstaande aanbevelings as u 'n HRCG-prosedure het:
- Die laaste maaltyd word 8 uur voor die prosedure toegelaat. Onthou daarna om te eet en, indien moontlik, te drink. As u medisyne vir hipertensie of ander kardiovaskulêre siektes op 'n gereelde basis voorgeskryf word, nie later nie as drie uur voor RCP, kan u die nodige medisyne neem en dit met 'n slukkie water drink. Daarna word drankvloeistowwe streng verbied.
- Die gebruik van medisyne wat bloedstolling verminder (coumadin, sintroom) moet gestaak word 'n week voor die datum van die RCP. Die neem van aspirien kan sonder beperking voortgesit word. Bespreek hierdie probleem met u gesondheidsorgverskaffer.
- Die prosedure gaan gepaard met die gebruik van kalmeermiddels, wat 'n kortstondige bewussyn veroorsaak. Daarom is dit raadsaam om met 'n begeleier na die mediese sentrum te arriveer en nie daardie dag met 'n motor te ry nie.
- Pasiënte wat insulien ontvang, moet nie 'n gereelde oggendinspuiting kry nie. Die insulien spuit moet saamgebring word.
- Kom na die prosedure in gemaklike klere en sonder juwele.
- Voor die prosedure is dit nodig om die blaas leeg te maak, kunsgebitte en kontaklense te verwyder.
RCHP prosedure
ECHO spesialiseer in die uitvoering van diagnostiese en terapeutiese cholangiopancreatografie met behulp van moderne toerusting - dun buigsame endoskope wat optiese vesel bevat.
Die endoscoop is toegerus met 'n miniatuurvideokamera wat hoë resolusiebeelde stuur na 'n monitor wat in die behandelkamer geïnstalleer is.
Met behulp van 'n endoskoop kan spesiale instrumente ook in die spysverteringskanaal van die pasiënt ingebring word om die nodige manipulasies uit te voer.
Die prosedure duur tussen 30 en 60 minute. Na voltooiing sal die pasiënt vir 1-2 uur toesig oor mediese personeel moet kry. As mediese manipulasies tydens RCHP uitgevoer is, kan die pasiënt gevra word om tot die volgende oggend in die kliniek te bly.
Om die oorgang van die endoskoop deur die mondholte en farinks te vergemaklik, word 'n lokale verdowing gebruik. Voordat die prosedure begin word, word kalmeermiddels en pynstillers intraveneus aan die pasiënt toegedien. Oor die algemeen is die prosedure pynloos en gepaard met effense ongemak. Die deursnee van die endoskoop is klein en oorskry nie die grootte van die voedselklont wat 'n persoon met voedsel insluk nie.
Die dokter gee die endoskoop versigtig deur die slukderm en maag, ondersoek hul binneste oppervlak en bereik die duodenum, waarin die gemeenskaplike galbuis en die pankreas kanaal oopgaan.
'N Bietjie lug word in die duodenale holte ingespuit, en 'n kontrasmiddel word in die kanale van die galblaas en pankreas ingebring. Voer dan 'n reeks x-strale uit. Gedurende die prosedure kan die posisie van die pasiënt verander word: draai hom op sy sy of op sy maag.
Dit is nodig vir die visualisering van anatomiese strukture tydens radiografie.
Deur middel van die kanaal in die endoskoop kan u spesiale miniatuurinstrumente teken om 'n biopsie uit te voer - neem 'n weefselmonster uit 'n verdagte gebied vir ontleding. In sommige gevalle kan u die klip verwyder wat die uitvloei van gal voorkom, of 'n stent inplant.
'N Stent is 'n metaal- of plastiekbuis. Dit ondersteun die mure van die galbuis of die pankreasbuis en voorkom die obstruksie daarvan.
Een van die indikasies vir stenting is die teenwoordigheid van 'n gewas wat die lumen van die kanaal of die gebied van die Vater se tepel blokkeer - die plek waar die kanale die duodenum binnedring.
Na voltooiing van die prosedure word die endoskoop versigtig verwyder.
Herstelperiode
Ongeveer 'n uur na RCP, kan u begin drink. Op die eerste dag word aanbeveel dat u slegs vloeistowwe en sagte papagtige kos gebruik.
Kontak die noodkamer van die kliniek as u een van die volgende simptome ervaar:
- Temperatuur bo 38 grade
- Buikpyn
- Braking met spore van bloed
- Rektale bloeding, swart ontlasting
Ligging van spatare van die slukderm
'N Endoskopiese metode vir die behandeling en voorkoming van bloeding vanaf die are van die slukderm en maag.
Na 'n gastroscoop met 'n spesiale mondstuk, begin endoskopiese ligging met die area van die slukderm oorgang, net bokant die dentaatlyn. Die ringe word in 'n spiraal gelê en weggegooi nadat die geselekteerde veneuse knoop ten minste die helfte van die hoogte in die silinder gesuig is.
Sit 6-10 ligature op (afhangende van die erns van spatare).
In die reël word ligering deur latexringe uitgevoer. Die rol van die elastiese ring kan ook uitgevoer word deur 'n nylonlus met 'n deursnee van 11 en 13 mm, wat ooreenstem met die grootte van die distale dop.
'N Week na die prosedure word 'n kontrole-endoskopie uitgevoer om die resultate van die chirurgiese ingreep te evalueer.
In die geval van bloeding, moet endoskopiese ligging herhaal word.
Endoskopiese ligering van verwydde esofageale are
Tans is daar 'n merkbare toename in die aantal lewersiektes, veral lewerskade in chroniese virale hepatitis en die misbruik van alkohol en hepatotoksiese middels, wat mettertyd tot die ontwikkeling van sirrose lei.
Een van die mees algemene en mees formidabele komplikasies van chroniese hepatitis en sirrose is die vorming van spatare van die slukderm en maag, as gevolg van 'n verswakte uitvloei van bloed deur die lewer, wat in 50% van die gevalle gepaard gaan met ernstige massiewe bloeding. Die sterfte, sonder noodhulp, met die eerste episode van bloeding is 30-40%, en met herhaalde bloeding 70%.
Fibrogastroskopie moet uitgevoer word vir alle pasiënte met sirrose van die lewer van verskillende oorsprong, sowel as pasiënte met chroniese virale hepatitis, omdat Dikwels vind die ontwikkeling van spatare plaas, selfs voor die ontwikkeling van die sirrotiese stadium van chroniese hepatitis.
Daar is 'n groot aantal ingewikkelde chirurgiese operasies wat daarop gemik is om spatare te elimineer, wat deur pasiënte met lewerversaking swak verdra word, traumaties is en gepaard gaan met 'n hoë postoperatiewe mortaliteit.
Daarom het endoskopie nou 'n belangrike plek in die diagnosering en behandeling van spatare van die slukderm en maag, en word meestal endoskopiese ligering van die wydte van die slukderm uitgevoer.
Endoskopiese ligering van verwydde esofageale are
Endoskopiese ligering van die verwydde are van die slukderm bestaan uit ligering van spatare met behulp van klein elastiese ringe. 'N Gewone gastroscoop met 'n einde-tot-einde-aansig word in die onderste deel van die slukderm aangebring en 'n aanvullende ondersoek word onder sy beheer uitgevoer. Daarna word die gastroskoop verwyder en die ligeringsapparaat aan sy einde vasgemaak.
Daarna word die gastroskoop weer in die distale slukderm gebring, die spatare geopenbaar en in die lumen van die ligeringsapparaat gesoek. Druk dan op die draadhendel wat daaraan vasgeheg is, en trek 'n elastiese ring op 'n aar. Die proses word herhaal totdat alle spatare gelas is.
Op elkeen van hulle lê 1 tot 3 ringe.
Endoskopiese ligering van die uitgeslote are van die slukderm gee minder komplikasies as skleroterapie, hoewel meer sessies nodig is om spatare te liger. Die mees algemene komplikasie is kortstondige disfagie, die ontwikkeling van bakteriemie word ook beskryf.
'N Ekstra ondersoek kan perforasie van die slukderm veroorsaak. Op plekke waar die ringe oorvleuel, kan ulkusse daarna ontwikkel. Ringe gly soms af, wat groot bloeding veroorsaak.
Daarom beveel ons ligging van die verwydde are van die slukderm slegs in gespesialiseerde mediese instellings aan.
Ligging van spatare met ringetjies word in noodoperasies gebruik om die bloeding van die spatare van die slukderm te stop. Dit is egter baie moeiliker om die operasie uit te voer in toestande van voortdurende bloeding, en maksimum radikalisme word nie bereik nie.
Daarom beveel ons aan dat alle pasiënte met sirrose van die lewer en chroniese virale hepatitis vroegtydig gastroskopie ondergaan om, indien nodig, ligering uit te voer en bloeding te voorkom.
Endoskopiese retrograde pankreatocholangiografie en papillosfincterotomie vir obstruktiewe geelsug


Bregel A. I. (hoof van die endoskopiese afdeling, professor in die departement fiktiewe chirurgie),
Andreev V.V. (endoskopist), Yevtushenko V.V. (endoskopist), Borkhonova O. R. (radioloog) MAUZ Kliniese hospitaal nr. 1 van Irkutsk,
Irkutsk State Medical University
Endoskopiese retrograde pankreatocholangiografie (ERCP) is die betroubaarste metode om die oorsaak van geelsug te diagnoseer, en papillosfincterotomie (EPST) is die beste minimale indringende hulpmiddel vir oortreding van die gang van gal in die duodenum (duodenum). Die studie word gewoonlik volgens dringende aanduidings in die eerste 1-3 dae van pasiënte in die hospitaal uitgevoer.
Die resultate van ERCP en EPST vir 5 jaar by 312 pasiënte is geanaliseer.
In 240 pasiënte is 'n ontleding van die geskiedenis gedoen en in 72 - slegs protokolle van endoskopiese studies. Studies is uitgevoer in gevalle wat moeilik was vir die kliniese diagnose van die siekte en, indien nodig, die implementering van EPST. As daar indikasies by 265 pasiënte was, is EPST uitgevoer. Daar was 86 mans (27,56%), 226 vroue (72,44%).
Pasiënte is soos volg op ouderdom versprei: 14 (4,49%) pasiënte was jonger as 30 jaar, 6 (1,92%) was tussen 40 en 40 jaar oud, 24 (7,69%) was 41-50 jaar, 58 (18.59%) pasiënte - 51-60 jaar oud, 76 (24.36%) pasiënte - 61-70 jaar oud, 89 (28.53%) pasiënte - 71-80 jaar oud en 45 (14.42%) pasiënte ouer as 80 jaar oud.
In die afgelope 3 jaar het die verhouding van ouer en seniele pasiënte toegeneem van 62,67% tot 68,13%.
By die oorgrote meerderheid van die pasiënte is die erns van die toestand vererger deur die teenwoordigheid van verskillende gepaardgaande siektes: hipertensie (75), hartvatsiektes (73), chroniese hartversaking (4), hartvaatinfarkt (4), duodenale ulkus (4), diabetes mellitus (3) ) en ander.
Die ultraklankondersoek (ultraklank) van die galweg het die galwegklippe by 16,67% van die pasiënte geopenbaar, choledocholithiasis is nie bevestig by 60,83% van die pasiënte nie, en die teenwoordigheid of afwesigheid van calculi in die choledochus is nie betroubaar vasgestel op grond van die ultraklankondersoek by 22,20% van die pasiënte nie. By die meeste pasiënte met ultraklank is die algemene galkanaal in wisselende mate uitgebrei.
Computertomografie (CT) skandering is uitgevoer by 13 (5,42%) pasiënte.
In 5 van hulle is CT met vernietigende pankreatitis gediagnoseer, in 3 - choledocholithiasis, en in 2 pasiënte ander veranderinge in die hepatopankreato-modale hormoongebied.
- Die deursnee van die groot duodenale tepel (BDS) het gewoonlik nie 5 mm oorskry nie. Ons onderskei verskillende variëteite van die vorm van die mond van die BDS. In die meerderheid van die pasiënte (266) of in 85,26% was dit rond, in 33 (10,58%) pasiënte was die mond spleetvormig, in 5 (1,60%) pasiënte was dit wild, en in 3 (0,96%) - puntvorm, en 4 (1,28%) het 'n ander vorm.
- Atypiese lokalisering van die BDS-gat is by 39 (12,50%) pasiënte gevind. By 15 (4,81%) van hulle was die opening van die tepel in die parapapillêre divertikulum van die duodenum en by 24 (7,69%) pasiënte in die rand van die divertikulum.
- In 19 (5,56%) pasiënte is die studie beperk tot 'n wirsungografie. In 2 van hulle was die BDS geleë in die divertikulum, in 4 - naby die divertikulum, en by 13 pasiënte was daar ander redes om slegs 'n wirsungografie uit te voer.
- In 'n verdere 30 pasiënte kon kanale nie gekanuleer word nie, meer gereeld met 'n atipiese ligging van die BDS.
- Nadat die kateter in die BDS-gat geplaas is, is 'n toetsinspuiting van 1-2 ml van 'n wateroplosbare kontras van 50% konsentrasie (verografien, urografien, ens.) Uitgevoer. Toe die einde van die kateter in die kanaalstelsel was, bevestig deur die beeld van die kontrasteerde choledochus op die monitor, is dit in die rigting van die lewer gevorder.
Die diepte van die invoeging van die kateter in die galbuise was baie veranderlik en het gewissel van 1 tot 12 cm, afhangende van die aard van die patologiese proses, die anatomiese verwantskappe van die kanaalstelsel, duodenum, BDS en ander faktore.
Die galbuise en galblaas is gekontrasteer deur die toediening van 20-30 ml 50% wateroplosbare kontras met visuele beheer van die verspreiding daarvan langs die galbuise op die monitor. Nadat die kanaalstelsel en die galblaas met 'n kontrasmiddel gevul is, is 1 tot 3 x-strale geneem.
Na radiografie is die kanale gewas met 'n 0,5% novocaïne-oplossing. Volgens die indikasies vir tekens van cholangitis, is die choledoch-lumen met 'n antibiotiese oplossing ingespuit.
Die diagnose na endoskopiese retrograde pankreatocholangiografie is vasgestel op grond van endoskopiese tekens van die siekte, die resultate van kanalisering van die BDS en die bevordering van die kateter langs die galbuise, die aard van die verspreiding van kontras langs die kanale op die monitorskerm en volgens x-straaldata.
Volgens ERPC was die deursnee van die gemeenskaplike galbuis by 32 (10,92%) pasiënte minder as 6 mm, in 73 (24,91%) pasiënte was dit 7 tot 10 mm, in 100 (34,13%) pasiënte was dit 11-15 mm, 68 (23,21%) pasiënte het 16–20 mm gehad, en 20 (6,83%) pasiënte het meer as 20 mm gehad.
Volgens die resultate van ERCP is die volgende oorsake van geelsug gediagnoseer.
Dikwels is daar in 193 (61,86%) pasiënte klippe in die gewone galbuis gevind, by 46 (14,74%) pasiënte - mikrocholecholithiasis, by 5 (1,60%) pasiënte - gewas in galbuise, in 3 (0,96%) - BDS-adenoom, by 2 (0,64%) pasiënte is 'n intrahepatiese blok gediagnoseer, en by 1 (0,32%) pasiënt is 'n pankreas gewas gediagnoseer. By 50 (16,03%) pasiënte met ERPC is die oorsaak van geelsug nie vasgestel nie, of die meganiese aard van geelsug is uitgesluit.
Endoskopiese papillosfincterotomie (EPST) is uitgevoer deur kanulasie en nie-kanulasie in 265 (77,49%) pasiënte. Die lengte van die insnyding van papillotomie was tot 10 mm by 126 (47,55%) pasiënte, 11–15 mm in 114 (43,02%) pasiënte, en 16–20 mm by 25 (9,43%) pasiënte (Fig. 1 ).
Na EPST, tydens endoskopiese ondersoek, is calculi uit die galbuise by 133 pasiënte verwyder (Fig. 2), en by 110 pasiënte is geen klippe in die kanale gevind nie.
In 69 pasiënte is klippe van die gemeenskaplike galbuis nie verwyder nie.
Die redes waarom die klippe tydens endoskopie nie van die gemeenskaplike galkanaal verwyder kon word nie, was die groot grootte van die berekenings (54), die sterk fixasie van die klippe in die galbuise (13), en ander redes (2).
Komplikasies na ERCP is by 36 (15,00%) pasiënte waargeneem.
Bloeding van 'n papillotomie-insnyding het by 23 (9,58%) pasiënte plaasgevind. By 22 pasiënte is dit tydens duodenoskopie gestop, in 2 het dit na die einde van die studie herhaal. Met die terugval van bloeding by een pasiënt, is endoskopiese hemostase suksesvol uitgevoer, en 1 pasiënt is geopereer.
Akute pankreatitis het by 5 (2,08%) pasiënte ontwikkel, perforasie van die algemene galbuis het by 6 (2,50%) pasiënte voorgekom, perforasie van die duodenum by 1 (0,42%) en papillitis by 1 (0,42%) van die pasiënt.
Daarna is 104 (43,33%) pasiënte geopereer. Hy het 'n cholekistektomie uitgevoer wat by chastobolny-pasiënte gekombineer is met choledochotomie, die verwydering van berekeninge uit die gewone galkanaal, die oplegging van choledochoduodenostomie en verskillende opsies vir die dreinering van die galbuise. In 9 pasiënte is 'n mikrocholististomie opgedra en 2 pasiënte is geopereer vir akute pankreatitis.
Ons ervaring met endoskopiese retrograde pankreatocholangiografie en papillosfincterotomie bevestig dus hul hoë inligtinginhoud en terapeutiese effektiwiteit. ERCP en ultraklank vir choledocholithiasis laat u in die meeste gevalle die oorsaak van geelsug, grootte, aantal klippe en die deursnee van die choledochus vasstel.
Die inligtingsinhoud van ERPC vir choledocholithiasis is hoër as ultraklank.
In die teenwoordigheid van calculi in die choledochus, moet ERPC EPST beëindig met die onttrekking van klippe uit die galbuise.
Terselfdertyd is dit nodig om kennis te neem van die moontlikheid van ernstige komplikasies tydens ERCP en HEPT. Die uitvoering van hierdie studies is moontlik met moderne endoskopiese toerusting, voldoende narkose, hoogs gekwalifiseerde endoskopiste en chirurge.
Gevolgtrekking. Ons ervaring in endoskopiese diagnose en behandeling van akute bloeding gastroduodenale ulkusse bevestig hul hoë doeltreffendheid. Terapeutiese endoskopie in kombinasie met tradisionele konserwatiewe terapie het hemostase by 98,3% van die pasiënte moontlik gemaak en chirurgiese ingryping by 95,5% van die pasiënte vermy.