Wat kan ek kos toe bring na die hospitaal?
Volgens statistieke is hospitalisasie vir diabetes 'n redelik algemene verskynsel. Moenie weier as die behandelende dokter aandui dat die pasiënt na die hospitaal moet gaan om 'n gedetailleerde mediese ondersoek te ondergaan nie.
So 'n kwaal soos diabetes mellitus behoort tot die kategorie gevaarlike en ernstige siektes. Dit is om hierdie rede dat diabete 'n geruime tyd onder die professionele toesig van dokters moet wees, ondanks die feit dat baie diabete 'n negatiewe houding teenoor die hospitaal het.
Daar is 'n aantal aanduidings wat dui op die behoefte aan hospitalisasie. Die pasiënt kan ook val vir roetine-behandeling, wat bestaan uit aanvullende studies, of in geval van nood. 'N Indikasie vir hospitalisasie is 'n koma- of precomatose-toestand, akute ketoasidose, ketose, 'n te hoë suikerkonsentrasie, ensovoorts.
Aanduidings vir dringende hospitalisasie
 As hiperglukemie lank by 'n pasiënt waargeneem word, moet die behandelende geneesheer insulienterapie aanpas.
As hiperglukemie lank by 'n pasiënt waargeneem word, moet die behandelende geneesheer insulienterapie aanpas.
Dit kan nodig wees om nuwe medisyne voor te skryf, sodat die diabeet 'n ekstra ondersoek moet ondergaan.
Daar is ook ander aanduidings vir hospitalisasie:
- As 'n pasiënt allergies is vir voorgeskrewe suikerverlagende middels, moet dit vervang word met analoog-middels sonder om die dinamiek van die behandeling te beïnvloed. Dieselfde as daar aanhoudende dekompensasie van suikersiekte is.
- As 'n diabeet die siekte gelyktydig vererger as gevolg van konstant hoë suiker. In die rol van so 'n kwaal kan enige siekte optree.
- Wanneer 'n pasiënt 'n diabetiese voet teen diabetes mellitus ontwikkel, word die pasiënt sonder opname in die hospitaal opgeneem. Sonder binnepasiëntbehandeling is dit moeilik om positiewe dinamika te bewerkstellig.
Hospitalisasie kan vermy word as slegs diabetes gediagnoseer word, maar daar is nog geen siektes wat daarmee gepaard gaan nie. In die reël is dit nie nodig om hospitaal toe te gaan as die niere sonder onderbrekings funksioneer nie en die bloedsuikervlak nie 11 - 12 mmol / l oorskry nie.
U kan die regte medikasie op buitepasiënt-basis kies. 'N Dieetpasiënt ondergaan 'n reeks studies.
Hierna stel die endokrinoloog 'n behandelingsplan op.
Voordele van buitepasiëntbehandeling
 Buitepasiënte sorg het sy voordele. Eerstens vind die behandeling tuis plaas, wat algemeen voorkom by 'n diabeet. Dit is belangrik, want stresvolle situasies stimuleer ook 'n toename in plasmaglukose.
Buitepasiënte sorg het sy voordele. Eerstens vind die behandeling tuis plaas, wat algemeen voorkom by 'n diabeet. Dit is belangrik, want stresvolle situasies stimuleer ook 'n toename in plasmaglukose.
Tweedens word die regime gerespekteer. In pasiëntbehandeling verander die daaglikse roetine, anders as buitepasiëntbehandeling, aangesien die pasiënt nie volgens sy eie skedule leef nie, maar volgens die hospitaalskedule.
Hospitalisasie is verpligtend as dit kom by die behoefte aan chirurgiese ingryping. As daar gesê word watter hospitale met pasiënte met diabetes te make het, is dit die moeite werd om daarop te let dat diabete gewoonlik in die endokrinologie-afdeling waargeneem word.
Alles hang egter direk van die individuele kenmerke van die verloop van die siekte af. Byvoorbeeld, diabetes by swanger vroue word waargeneem in die verloskundige afdeling, omdat dit gewoonlik na 24 weke van swangerskap voorkom.
Watter resepte moet jy gebruik vir die bereiding van diabete?

Baie jare sukkel onsuksesvol met DIABETES?
Hoof van die Instituut: 'U sal verbaas wees hoe maklik dit is om diabetes te genees deur dit elke dag in te neem.
By diabetes mellitus (ongeag watter soort), moet pasiënte veral oplet na die keuse van voedsel.Aangesien daar tans 'n groot verskeidenheid heerlike en eenvoudige resepte vir diabete is, kan u dieet nie net nuttig en veilig gemaak word nie, maar ook so aangenaam moontlik wees.

In die eerste plek is dit belangrik om te weet dat voeding dieet moet wees. Die menu moet ook saamgestel word met inagneming van 'n aantal kriteria:
- tipe siekte
- pasiënt ouderdom
- liggaamsgewig
- lewenstyl,
- fisieke aktiwiteit.
Wat om te eet met tipe I-diabetes
Dit is kategories die moeite werd om skottelgoed ryk aan koolhidrate te laat vaar, maar dit is soms toegelaat om verteerbare stowwe te gebruik. Uitsonderings geld hoofsaaklik vir kinders, omdat dit soms moeilik is om sulke kos te weier. In hierdie geval is dit baie belangrik om bogenoemde organiese verbindings te tel, die suikervlak te beheer en insulien betyds toe te dien.

Vir tipe 1-diabetes is die volgende produkte aanvaarbaar:
- bruinbrood
- gekookte vleis: beesvleis, konyn, kalfsvleis, pluimvee,
- gekookte vis,
- gekookte eiers
- kool, tamaties, eiervrug, courgette, aartappels,
- lemoen, suurlemoen, aalbessies,
- maer suiwelprodukte,
- lae-vet kaas
- sigorei,
- bokwiet, hawermeel, gierst pap,
- groenteslaai,
- rose-sous.
Die pasiënt moet, volgens die voedingswaarde van hierdie endokriene siekte, ook koffie, suiker, alkohol, vetterige suiwelprodukte, gebraaide en gefermenteerde voedsel, pasta, gesoute en ingelegde groente weier.
Aanbevelings vir tipe II-diabetes
In hierdie geval word 'n spesiale voedselinname saamgestel met 'n minimum inhoud van vette, sout en suiker.
By 'n siekte van tipe 2 is dit beter om brood te vergeet of slegs graan te eet, aangesien dit geleidelik opgeneem word en nie 'n skerp toename in glukose in die bloed veroorsaak nie. Aartappels kan nie meer as 200 g per dag geëet word nie, dit is ook die moeite werd om van wortels en kool te weerhou.

'N Voorbeeldmenu vir hierdie kategorie pasiënte lyk so:
- Ontbyt. Bokwiet pap op die water met botter, sigorei.
- Onderslagwiel. Vars appel- en pomelo-vrugteslaai.
- Middagete. Borsch met suurroom op hoenderaftreksel, droëvrugte kompote.
- 'N Middagete. Curd braadpan, rosehip tee.
- Aandete. Vleisballetjies met gestoofde kool, onversoete tee.
- Tweede ete. 'N Glas lae-vet ryazhenka.
Die vooruitsig om op die dieet te kom, is baie bang vir pasiënte, maar moderne resepte sal u verras met hul verskeidenheid en ongewoonheid.
Heerlike kos
Vir mense wat aan die betrokke patologie ly, wat goed wil voel en terselfdertyd heerlike kos eet, is die volgende oplossings ideaal:
Resep nommer 1. Bone en ertjies met uie.
Peulgewasse pas vars en gevries. Dit is nie nodig om die voedsel langer as tien minute te verhit nie, want anders gaan al die voordelige stowwe in hierdie groente verlore.

Vir kosmaak benodig u:
- groenbone en ertjies - 400 g elk,
- uie - 400 g
- meel - 2 eetlepels. l.,
- botter - 3 eetlepels. l.,
- suurlemoensap - 1 eetlepel. l.,
- tamatiepasta - 2 eetlepels. l.,
- knoffel - 1 naeltjie,
- setperke, sout - na smaak.
Kook volgens hierdie skema:
- Smelt ¾ eetlepels in 'n pan l. botter, sit ertjies daar en braai vir 3 minute. Maak die skottel toe en laat prut tot gaar. Op dieselfde manier doen hulle dit met groenbone.
- Kap die uie en soteer in botter, gooi dan die meel in en hou nog 3 minute op die vuur.
- Verdun die tamatiepasta met water, gooi in 'n pan, voeg suurlemoensap, sout en setperke by, laat prut 3 minute onder die deksel.
- Klaar boontjies om na die ui te stuur, gerasperde knoffel sit, warm al die bestanddele in geslote toestand. Sit die gereg voor, garneer met tamaties.
Resep nommer 2. Voedsel vir diabete kan ook bestaan uit "blomkool en courgette in tamatiesure-sous." Die volgende komponente word benodig:
- courgette - 300 g
- blomkool - 400 g,
- meel - 3 eetlepels. l.,
- botter - 2 eetlepels. l.,
- suurroom - 200 g,
- ketchup - 1 eetlepel. l.,
- knoffel - 1 naeltjie,
- tamatie - 1 stuks.,
- dille, sout.
- Was die pampoen goed en sny dit in klein blokkies. Spoel die kool af en verdeel in aparte bloeiwyses.
- Kook groente in water tot dit gaar is, sit in 'n vergiet en laat die vloeistof dreineer.
- Giet die meel in 'n braaipan en verhit dit met botter. Giet suurroom geleidelik uit, geur met ketchup, knoffel, sout en kruie, roer aanhoudend.
- Sit die voorheen gekookte groente in die voorbereide romerige tamatiesous en laat prut vir 4 minute. Sit voor met tamatieskyfies.
Resep nommer 3. Courgette gevul met bokwiet en sampioene is beslis 'n beroep op enige fynproewer. Die dieet wat sulke kulinêre navorsing insluit, sal die pasiënt nie pla nie.

Die volgende bestanddele word benodig:
- klein jong zucchini - 4 stuks.,
- bokwiet - 5 eetlepels. l.,
- champignons - 8 stuks.,
- droë sampioene - 2 stuks.,
- ui - 1 st.,
- knoffel - 1 naeltjie,
- suurroom - 200 g,
- meel - 1 eetlepel. l.,
- groente-olie - om te braai,
- sout, peper, 'n paar kersietamaties.
- Sorteer en spoel die korrels, giet 1: 2 met water en steek aan die brand.
- Voeg dan die gekapte uie, droë sampioene en sout by. Verlaag die hitte, bedek die pan en kook vir 15 minute.
- Voorverhit die stoofpan en sit gekapte champignons en gerasperde knoffel in, braai 5 minute in olie, kombineer met die klaar pap en meng.
- Om bote uit courgette te maak, sny hulle in die lengte en haal die vleis uit (maak sous daaruit, rasper dit, braai en voeg suurroom en meel by, sout en meng).
- Strooi groentebote met sout binne-in, vul met bokwiet, giet met suurroom sous oor. Bak vir minstens 'n halfuur in die oond tot sag. Garneer met setperke en kersietamaties.
Daar is ook heerlike variasies van slaaie wat nie pasiënte met hoë bloedsuiker sal benadeel nie. U kan die resep gebruik, insluitend kohlrabi en komkommers. Aan die einde van die somer word aanbeveel om meer vars groente te eet, so so 'n vitamienmengsel word die beste voorberei uit die komponente wat uit die tuin geskeur word.

- kohlrabi kool - 300 g,
- komkommers - 200 g
- knoffel - 1 naeltjie,
- sout, peper, dille,
- groente-olie vir aantrek.
- Was, skil en rasper kohlrabi.
- Spoel die komkommers met water en sny in repies.
- Roer groente by, voeg knoffel, sout en kruie by, geur met olie.
Slaai "Smart" sal op die feestafel goed lyk. Vir hom het u die volgende nodig:
- groenbone - 200 g,
- groen ertjies - 200 g
- blomkool - 200 g,
- appel - 1 stuks.,
- tamaties - 2 stuks.,
- blaarslaai
- pietersielie, dille,
- suurlemoensap - 2 eetlepels. l.,
- groente-olie - 3 eetlepels. l.,
- die sout.
- Kook blomkool, ertjies en boontjies in soutwater.
- Kap die tamaties in dun ringe, appels in blokkies (giet die skywe dadelik met suurlemoensap, anders word dit donkerder en verloor hulle voorkoms).
- Lê soos volg: bedek die bord met gewaste slaaiblare, smeer sirkels tamaties in een laag op die rand van die skottelgoed, plaas die boontjies in 'n ring, kool - op dieselfde manier (slegs binne die vorige een), vul die middel met ertjies. Gooi bo-op pragtige gekapte appels in 'n glybaan. Sprinkel die gereg met gekapte kruie - dille en pietersielie. Maak 'n verband met groente-olie, sout en suurlemoensap.
Dieet vir pasiënte met diabetes kan nie net voordele inhou nie, maar ook plesier. Laat u lekker en oorspronklike kulinêre besluite in die kommentaar, ons publiseer dit.
Simptome van pankreas siektes by vroue
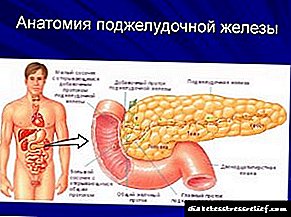
Die pankreas is 'n multifunksionele orgaan van die spysverteringskanaal wat ensieme en hormone sintetiseer. Dit het 'n redelik eenvoudige anatomiese struktuur en bestaan uit klierweefsel en kanale waarlangs pankreas sap na die duodenum beweeg.
Die feit dat die pankreas nie in orde is nie, weet mense nie dadelik nie.As gevolg van die diep ligging binne die liggaam, is dit uiters moeilik om enige foute en afwykings raak te sien, selfs met 'n deeglike ondersoek.
Die belangrikste oorsake van pankreas siektes by vroue is ooreet, streng diëte, fisieke onaktiwiteit en patologie van die galweë. Daarbenewens beïnvloed spanning en angs die gesondheid van 'n orgaan sterk, wat kenmerkend is van die swak helfte van die mensdom.
Daar is geen amptelike inligting oor wie meer vatbaar is vir die ontwikkeling van pankreatitis en ander pankreaspatologieë nie. Die praktyk toon egter dat dit vroue is wat 'n hoë risiko het. Faktore soos langdurige en onbeheerde medikasie, vergiftiging, aansteeklike virussiektes en parasitiese besmettings kan ook ontsteking uitlok.
Pankreasfunksie-afwykings lei tot die voorkoms van verskillende siektes, naamlik:
- diabetes mellitus
- pakreatita,
- pankreas nekrose,
- goedaardige en kwaadaardige neoplasmas,
- sistiese fibrose.
Eerste tekens
In die vroeë stadiums word die simptome van pankreassiekte by vrouens swak uitgedruk en kan dit heeltemal afwesig wees. 'N Oorsaak vir alarm kan wees van seerheid in die linkerbovenbuik, wat gewoonlik voorkom as u eet of nader aan die nag. Die pyn kan gordelroos en onder die skouerblad wees.
Namate die siekte ontwikkel, verskyn ander kenmerkende tekens:
- verlies aan eetlus totdat dit heeltemal verdwyn het,
- dyspeptiese verskynsels - hardlywigheid, diarree, opgeblasenheid en winderigheid, in seldsame gevalle, dermbelemmering,
- droë en bleek velkleur
- vergeling van die sklera van die oë,
- naarheid, braking,
- swakheid en gewigsverlies.
Dit is opmerklik dat die simptome van pankreas siektes by vroue dikwels ooreenstem met die manifestasies van ginekologiese siektes. Dit is nog 'n rede waarom vroue te laat na die gastroënteroloog gaan.
Akute pankreatitis
Pankreatitis is 'n inflammatoriese siekte van die pankreas, gepaard met 'n skending van die eksterne en intrasekretoriese funksies. Die onmiddellike oorsaak daarvan is obstruksie van die kanale deur neoplasmas of klippe van die galblaas.
'N Aanval van akute pankreatitis kan skielik ná 'n stewige maaltyd in kombinasie met alkohol voorkom. Die oorgrote meerderheid van sulke aanvalle lok die gebruik van alkohol uit.
Koue versnaperinge - aspiek, aspiek, ingelegde sampioene en groente kan die ontwikkeling van die inflammatoriese proses versnel. 3 uit 10 pasiënte ten tyde van die aanval van die aanval het reeds 'n diagnose wat verband hou met patologieë van die galweë. In bykans 10% van die gevalle raak akute pankreatitis vroue wat 'n operasie ondergaan het, beserings in die spysverteringskanaal, virale infeksie of vergiftiging.
Die voorste simptoom van die siekte is erge epigastriese pyn, wat gepaard gaan met naarheid, wat kan lei tot braking. Byna al die pasiënte het opgeblasenheid, spierspanning in die buik, en weerspieël rugpyn.
Dit is belangrik om te weet dat as u vermoed dat pankreatitis is, u nie die pyn met pille of selfmedikasie moet onderdruk nie, aangesien die tekens van pankreassiekte maklik verwar kan word met 'n aanval van blindedermontsteking of cholecystitis.
Chroniese pankreatitis
Akute pankreatitis kan uiteindelik in 'n chroniese vorm verander, wat gekenmerk word deur die vorming van sogenaamde pseudosiste en onomkeerbare vernietiging van orgaanselle. Die voorkoms van pyn in die linkerhipochondrium word vergemaklik deur die inflammatoriese proses, 'n verandering in die struktuur van die membraan en die verstopping van die kanale.
Die vorming van gewasse en littekens bemoeilik die uitvloei van pankreas sap, waardeur die druk in die kanale toeneem en die plaaslike bloedsomloop versteur word. As gevolg van inflammasie word die senuwee-eindes groter en swel, wat pyn en ongemak veroorsaak. Pyn kan voorkom 30-40 minute nadat hy of sy 'n persoon gedrink het of dit gedurig ontstel.Die aard van die pyn is meestal pynlik, seer.
Sist en pseudosist
'N Pankreas siste is 'n formasie met 'n vloeistof binne wat pankreas sap, dooie parenchiem selle, bloed of pus bevat. Siste kan aangebore of verkry word, waarvan die ontwikkeling reeds in die 3-4ste week teen die agtergrond van pankreatitis begin.
Vir die behandeling van gewrigte het ons lesers DiabeNot suksesvol gebruik. Aangesien die produk gewild is, het ons besluit om dit onder u aandag te bring.
Chroniese pankreatitis word bemoeilik deur sistiese formasies in ongeveer 15 gevalle uit 'n honderd as gevolg van alkoholmisbruik, sowel as orgaantrauma. Siste kan teen die agtergrond van cholelithiasis en gewasse voorkom.
Simptome van pankreassiekte in die teenwoordigheid van siste is soos volg:
- gemors pyn in die boonste derde van die buik aan die linkerkant,
- 'n gevoel van swaarmoedigheid in die maag
- naarheid, braking, wisselvallige ontlasting,
- gewigsverlies.
Chirurgiese behandeling van siste, die keuse van tegniek hang af van die grootte en oorsake van die vorming, die toestand van die kanale en die mate van skade aan die orgaan.
Pankreas nekrose
Pankreas nekrose is een van die komplikasies van pankreatitis en word gekenmerk deur vernietigende veranderinge in die pankreas. Die siekte begin skielik met 'n skerp en skerp gordelpyn wat na die linkerkant, skouer en onderrug uitstraal. 7 uit 10 pasiënte word in die hospitaal opgeneem in 'n toestand van uiterste vergiftiging, wat dui op vinnige vordering.
'N Paar uur na die begin van die pyn vind daar braakbare braking plaas, wat nie verband hou met voedselinname nie. Braak kan gal of bloed bevat, die liggaam word ontwater en die urinêre funksie neem af.
By pankreasnekrose word opgeblasenheid waargeneem, en blourooi kolle van bloeding in die sagte weefsel verskyn op die vel in die projeksie van die pankreas. Die vel kry 'n liggeel of aardse kleur en word koud aan die aanraking.
Die siekte gaan gepaard met hartkloppings, verlaagde bloeddruk. Die pasiënt haal gereeld asem, wat dui op ernstige vergiftiging van die liggaam. As gevolg van 'n oormaat gifstowwe en 'n toename in bloedsuiker, ontwikkel enkefalopatie. Skade aan die brein word gemanifesteer deur verwarring, te veel opwekking, verlies aan oriëntasie. In 30% van die gevalle kom 'n koma voor.
Sistiese fibrose
Sistiese fibrose, of sistiese fibrose, is 'n genetiese siekte en word gekenmerk deur skade aan die endokriene kliere en asemhalingsorgane. Patologiese veranderinge beïnvloed nie net die pankreas nie, maar ook die lewer, ingewande, sweet en speekselkliere.
Ouer kinders kla van koliek in die buik, onreëlmatige ontlasting, 'n gevoel van spanning onder die ribbes en naarheid. By baie jong pasiënte word sistiese fibrose gemanifesteer deur die volgende simptome:
- vertraging in ontwikkeling en gewigstoename,
- droë hoes met piepende asemhaling,
- swelling en oormatige sout sweet as gevolg van verhoogde uitskeiding van soute,
- gereelde ontlasting met 'n kenmerkende onaangename reuk wat sleg gewas en afgewas is.
Neoplasmas
Tumormassas kan in die endokriene of eksokriene sones van die pankreas vorm. In die meeste gevalle is adenokarsinoom in die pankreaskanaal 'n kwaadaardige gewas. Die simptome daarvan is dikwels nie spesifiek nie en kom prakties nie voor nie, wat lei tot laat opsporing.
Pyn en kenmerkende tekens - verlies aan eetlus, gewigsverlies en algemene swakheid - kom slegs voor metastase voor, wanneer die meeste funksies van die spysverteringsorgane versteur word.
Goedaardige gewasse is skaars en word hoofsaaklik gevorm uit selle wat verteringsensieme sintetiseer. Neoplasmas wat in die endokriene sone van die pankreas ontwikkel, is inert en hormonaal aktief.Laasgenoemde het die mees kliniese beeld, aangesien dit 'n beduidende hoeveelheid biologies aktiewe stowwe sintetiseer. Dit veroorsaak 'n werklike "hormonale ontploffing" in die liggaam.
Onlangse studies het getoon dat goedaardige sowel as kwaadaardige gewasse twee keer so gereeld by vroue ontwikkel as by mans. As 'n reël word hulle gediagnoseer op die ouderdom van 35 tot 50 jaar.
'N Tumor kan in enige deel van die pankreas voorkom - in die kop, liggaam of stert. Soms is dit nie moontlik om 'n duidelike lokalisering van die neoplasma te bewerkstellig nie. Die oorgrote meerderheid gewasse manifesteer hulself nie vir baie jare nie. Hul goedaardige aard kan aanvaar word deur stadige groei, die afwesigheid van duidelike tekens en gevalle van pankreas kanker by familielede.
Tumore soos cystadenokarsinoom en cystadenoom veroorsaak kenmerkende simptome wanneer groot groottes bereik word en die naburige organe saamgepers word - die ingewande, senuwee-pleksusse en bloedvate.
Met insulinoom word die insulienvlak in die bloed konstant verhoog, wat lei tot hipoglisemie. Die ontwikkeling van gastrinoom gaan gepaard met die stimulering van die vrystelling van soutsuur en die voorkoms van maagswere en duodenale ulkusse.
Vipoma is 'n baie seldsame gewas, die belangrikste simptoom daarvan is oorvloedig en langdurige diarree, wat voorkom selfs in die afwesigheid van voedsel in die maag.
Pankreas karsinoïde, of karsinoïd sindroom, word gekenmerk deur spoel soos klimakteriese, spastiese buikpyn en hartafwykings.
Statistiek toon dat ongeveer 40% van die gevalle van akute pankreatitis dodelik eindig. Aangesien akute ontsteking in die pankreas dikwels voorafgegaan word deur kenmerkende simptome, kan hulle nie geïgnoreer word nie. Deur betyds aansoek te doen vir behandeling, kan u langdurige behandeling en ernstige komplikasies voorkom. Wees gesond!
Hoe en wanneer moet u insulien inspuit?
Insulien is noodsaaklik vir mense met tipe 1-diabetes. Die tegniek om insulien en subtiliteite toe te dien in die berekening van die dosisse, moet bekend wees aan almal wat hierdie siekte opgedoen het. Kom ons begin die beskrywing van die beginsels van insulienterapie in orde.
- Hoe kan u insulien toedien?
- Die keuse van 'n naald van die insulieninspuiting
- Seleksie van die tipe insulien
- Berei die spuitpen voor vir gebruik
- Voorbereiding van insulien vir gebruik
- Naald instelling
- Verwyder lug uit die patroon
- Dosis instelling
- Die keuse van 'n insulieninspuitplek
- Insulien inspuiting
- Kontroleer die insulienresidu in die patroon
- Vervang 'n nuwe patroon
- Die tegniek om insulien met 'n spuit toe te dien (insulien)
- Versorging van die inspuitplek
- Insulien toedieningsregime
Hoe kan u insulien toedien?
Die middel kan met eenmalige insulien spuite toegedien word, of met die moderne weergawe - 'n spuitpen.
Konvensionele weggooibare insulien spuite kom met 'n verwyderbare naald of met 'n ingeboude. Spuite met 'n geïntegreerde naald spuit die hele dosis insulien in die res, terwyl 'n deel van die insulien in die spuit met 'n verwyderbare naald in die punt bly.

Insulien spuite is die goedkoopste opsie, maar dit het die nadele:
- insulien moet net voor die inspuiting by die flacon opgevang word, en u moet dus insulienblasies (wat per ongeluk kan breek) en nuwe steriele spuite saambring,
- voorbereiding en toediening van insulien plaas die diabeet in 'n ongemaklike posisie, as dit nodig is om 'n dosis op oorvol plekke toe te dien,
- die skaal van die insulienspuit het 'n fout van ± 0,5 eenhede (onakkuraatheid in die dosis insulien onder sekere toestande kan tot ongewenste gevolge lei),
- om twee verskillende soorte insulien in een spuit te meng, is dikwels problematies vir die pasiënt, veral vir mense met 'n lae sig, vir kinders en bejaardes,
- spuitnaalde is dikker as vir spuitpenne (hoe dunner die naald, hoe meer pynloos is die inspuiting).
Die pen spuit bevat geen nadele nie en daarom word aanbeveel dat volwassenes en veral kinders dit gebruik om insulien te spuit.
Die spuitpen het slegs twee nadele - dit kos die koste (40-50 dollar) hoog in vergelyking met konvensionele spuite en die behoefte om nog so 'n apparaat op voorraad te hê. Maar die spuitpen is 'n herbruikbare toestel, en as u dit versigtig behandel, sal dit minstens 2-3 jaar duur (die vervaardiger waarborg). Daarom fokus ons verder op die spuitpen.
Ons gee 'n duidelike voorbeeld van die konstruksie daarvan.

Die keuse van 'n naald van die insulieninspuiting
Daar is naalde vir spuitpenne van 4 mm, 5 mm, 6 mm, 8 mm, 10 en 12 mm lank.
Vir volwassenes is die optimale naaldlengte 6-8 mm, en vir kinders en tieners 4-5 mm.
Dit is nodig om insulien in die onderhuidse vetlaag te spuit, en die verkeerde keuse van die lengte van die naald kan daartoe lei dat insulien in die spierweefsel ingebring word. Dit versnel die opname van insulien, wat nie heeltemal aanvaarbaar is met die toediening van medium- of langwerkende insulien nie.
Spuitnaalde is slegs vir eenmalige gebruik! As u die naald vir 'n tweede inspuiting verlaat, kan die lumen van die naald verstop raak, wat sal lei tot:
- mislukking van die spuitpen
- pyn tydens inspuiting
- die invoering van 'n verkeerde dosis insulien,
- infeksie van die inspuitplek.
Seleksie van die tipe insulien
Daar is kort, medium en langwerkende insulien.
Kortwerkende insulien (gereelde / oplosbare insulien) word voor maaltye in die maag ingespuit. Dit begin nie dadelik optree nie, dus moet dit 20-30 minute voordat dit geëet word, gepik word.
Handelsname vir kortwerkende insulien: Actrapid, Humulin Regular, Insuman Rapid ('n geel kleurstrook word op die patroon aangebring).
Die insulienvlak word na ongeveer twee uur maksimum. Daarom moet u 'n paar uur na die hoofmaaltyd byt om hipoglukemie (verlaging van bloedglukose) te vermy.
Glukose moet normaal wees: beide die toename en die afname daarvan is sleg.
Die kortwerkende insulieneffektiwiteit neem af na 5 uur. Teen hierdie tyd is dit weer nodig om kortwerkende insulien weer in te spuit en volledig te eet (middagete, aandete).
Daar is ook 'n ultra-kortwerkende insulien ('n oranje kleurstrook word op die patroon aangebring) - NovoRapid, Humalog, Apidra. Dit kan direk voor 'n maaltyd aangebied word. Dit begin tien minute na toediening werk, maar die effek van hierdie soort insulien verminder na ongeveer 3 uur, wat lei tot 'n toename in bloedglukose voor die volgende maaltyd. Daarom word soggens insulien van medium duur in die dy ingespuit.
Mediumwerkende insulien word as basiese insulien gebruik om normale bloedglukosevlakke tussen maaltye te verseker. Prik hom in die bobeen. Die middel begin na 2 uur werk, die werking duur ongeveer 12 uur.
Daar is verskillende soorte mediumwerkende insulien: NPH-insulien (Protafan, Insulatard, Insuman Bazal, Humulin N - groen kleurstrook op die patroon) en Lenta-insulien (Monotard, Humulin L). Die meeste gebruik word NPH-insulien.
Langwerkende medisyne (Ultratard, Lantus) as dit een keer per dag toegedien word, lewer nie voldoende insulien gedurende die dag nie. Dit word hoofsaaklik as basiese insulien vir slaap gebruik, aangesien glukoseproduksie ook in die slaap plaasvind.
Die effek kom 1 uur na die inspuiting voor. Die werking van hierdie soort insulien duur 24 uur.
Pasiënte van tipe 2-diabetes kan langwerkende insulieninspuitings as monoterapie gebruik. In hulle geval is dit voldoende om 'n normale glukosevlak gedurende die dag te verseker.
Patrone vir spuitpenne is gereedgemaakte mengsels van kort- en mediumwerkende insuliene. Sulke mengsels help om normale glukosevlakke deur die dag te handhaaf.
U kan nie insulien aan 'n gesonde persoon inspuit nie!
Nou weet jy wanneer en watter soort insulien moet ingespuit word. Kom ons kyk hoe u dit kan vaspen.
Berei die spuitpen voor vir gebruik
- Haal die dop uit die spuitpen deur die meganiese deel te gryp en die dop na die kant te trek.
- Trek die patroonhouer van die meganiese onderdeel af.
- Steek die patroon in die houer.
- Skroef die houer van die patroon terug (heel aan die meganiese deel).
Insulienpatroon ingevoeg.
Voorbereiding van insulien vir gebruik
Let op die tipe insulien. Is dit deursigtig of effens bewolk? 'N Helder oplossing (dit is kortwerkende insulien) word ingespuit sonder vooraf geroer. 'N Bietjie troebel oplossing (dit is 'n langwerkende insulien) voordat u inspuit, moet u goed meng. Om dit te kan doen, moet die spuitpen met die insteekpatroon minstens 10 keer (so verkieslik 20 keer) stadig en glad gedraai word (verkieslik 20 keer) sodat die bal in die spuitpen die inhoud meng. Moet nooit die patroon skud nie! Bewegings moet nie skerp wees nie.
As insulien goed meng, sal dit eenvormig wit en bewolk word.
Dit is ook wenslik dat die insulienpatroon voor toediening in die palms tot kamertemperatuur verhit word.

Insulien is gereed vir toediening.
Wat kan diabete doen?
 Die vraag hoe lank om in diabetes in die hospitaal te bly, kan nie 'n duidelike antwoord gee nie. Dit hang alles af van die erns van die siekte, die korrektheid van die behandelingsplan, asook die teenwoordigheid van gepaardgaande siektes.
Die vraag hoe lank om in diabetes in die hospitaal te bly, kan nie 'n duidelike antwoord gee nie. Dit hang alles af van die erns van die siekte, die korrektheid van die behandelingsplan, asook die teenwoordigheid van gepaardgaande siektes.
Hoe dit ook al sy, die omgewing van die pasiënt moet egter weet dat dit moontlik is om diabetes na die hospitaal te bring. Die belangrikste vereiste is die eenvormige inname van koolhidrate in die liggaam van 'n siek persoon. Daarom word 'n behoorlike dieet as die basis van enige terapie beskou. Boonop is hy veronderstel om sport te speel, maar in matigheid. 'N Baie nuttige sportsoort is joga vir diabete.
As u die voorskrifte vir die dieet vir diabetes ignoreer, kan ernstige komplikasies ontstaan totdat die kliniese koma voorkom. Voordat u besluit wat u na die hospitaal moet bring, moet u u vergewis van die belangrikste beginsels van 'n terapeutiese dieet:
- Kos moet lae koolhidrate wees, dus is dit verbode om sjokolade, suiker, ys, suiker en enige ander lekkergoed te eet. In sommige gevalle word die minimum dosis verbode produkte toegelaat, maar nie in die hospitaal nie.
- Oordraagde voedsel moet 'n laai dosis vitamiene bevat.
- Lae-kalorie, lae-vet kosse is die beste. Seewier is baie nuttig vir tipe 2-diabetes.
- Suiwelprodukte en melk, sowel as geregte wat daaruit gemaak word, is perfek. Hierdie kategorie produkte moet by die verpligte diabeetmenu opgeneem word.
Eenvoudige reëls help die pasiënt om vinnig te herstel en huis toe te gaan. Die video in hierdie artikel sal u vertel wat u met diabetes moet eet.
Naald instelling
- Verwyder die besteebare naald uit die verpakking. Moenie die dop van die naald verwyder nie!
- Verwyder die beskermende plakker van die buitenste dop van die naald.
- Skroef die pet met die naald aan die geassembleerde deel van die spuitpen vas.

Verwyder lug uit die patroon
- Was hande deeglik met seep en water.
- Verwyder die buitenste naalddop van die spuitpen en sit dit eenkant. Verwyder die binneste dop van die naald versigtig.

- Stel die inspuiting dosis op 4 eenhede (vir 'n nuwe patroon) deur die snellerknop in te draai en te draai. Die benodigde dosis insulien moet gekombineer word met 'n streep-indikator in die vertoonvenster (sien die figuur hieronder).

- Terwyl u die spuitpen met die naald omhoog hou, tik die insulienpatroon liggies met u vinger sodat die lugborrels opkom. Druk die beginknoppie van die spuitpen heeltyd in. 'N Druppel insulien moet op die naald verskyn. Dit beteken dat die lug uit is en u kan inspuit.

As die druppel op die punt van die naald nie verskyn nie, moet u 1 eenheid op die skerm instel, tik met u vinger op die patroon sodat die lug opkom en weer op die startknoppie druk. Herhaal, indien nodig, hierdie prosedure 'n paar keer of plaas aanvanklik meer eenhede op die skerm (as die lugborrel groot is).
Sodra 'n druppel insulien aan die einde van die naald verskyn, kan u voortgaan met die volgende stap.
Laat lugborrels altyd voor die inspuiting uit 'n patroon los! Selfs al het u die lug verwyder tydens die vorige toediening van 'n gedeelte van die dosis insulien, moet u dieselfde doen voor die volgende inspuiting! Gedurende hierdie tyd kon lug die patroon binnedring.
Dosis instelling
- Kies die dosis vir die inspuiting wat u dokter voorgeskryf het.

As die beginknoppie omgedraai is, het u begin om dit te draai om 'n dosis te kies, en skielik draai, draai en stop - dit beteken dat u probeer om 'n dosis te kies wat groter is as wat daar in die patroon is.
Die keuse van 'n insulieninspuitplek
Verskillende dele van die liggaam het hul eie tempo van opname van die geneesmiddel in die bloed. Die vinnigste insulien gaan die bloed binne wanneer dit in die buik ingebring word. Daarom word aanbeveel om kortwerkende insulien in die vou van die vel op die buik te spuit, en langwerkende insulien in die bobeen, boude of deltoïdespier van die skouer.
 Elke gebied het 'n groot oppervlakte, dus is dit moontlik om weer insulieninspuitings op verskillende punte binne dieselfde gebied te doen (inspuitingsterreine word getoon deur kolletjies vir duidelikheid). As u herhaaldelik op dieselfde plek prik, kan 'n seël onder die vel vorm of lipodystrofie voorkom.
Elke gebied het 'n groot oppervlakte, dus is dit moontlik om weer insulieninspuitings op verskillende punte binne dieselfde gebied te doen (inspuitingsterreine word getoon deur kolletjies vir duidelikheid). As u herhaaldelik op dieselfde plek prik, kan 'n seël onder die vel vorm of lipodystrofie voorkom.
Met verloop van tyd sal die seël oplos, maar totdat dit gebeur, moet u nie insulien op hierdie punt inspuit nie (in hierdie gebied is dit moontlik, maar nie op die punt nie), anders word die insulien nie behoorlik opgeneem nie.
Lipodystrofie is moeiliker om te behandel. Hoe presies haar behandeling is, sal u uit die volgende artikel leer: http://diabet.biz/lipodistrofiya-pri-diabete.html
Moet nie in littekenweefsel, getatoeëerde vel, gedrukte klere of rooi dele van die vel spuit nie.
Insulien inspuiting
Die algoritme vir insulienadministrasie is soos volg:
- Behandel die inspuitplek met 'n alkoholdroog of 'n antiseptikum (byvoorbeeld Kutasept). Wag totdat die vel droog is.
- Druk die vel liggies in 'n breë vou met die duim en wysvinger (verkieslik net met hierdie vingers, en nie almal nie, sodat dit nie moontlik is om spierweefsel vas te vang nie).

- Steek die naald van die spuitpen in die vou van die vel vertikaal as 'n naald van 4-8 mm lank gebruik word, of in 'n hoek van 45 ° as 'n naald van 10-12 mm gebruik word. Die naald moet die vel volledig binnedring.

Volwassenes met voldoende liggaamsvet, wanneer hulle 'n naald met 'n lengte van 4-5 mm gebruik, kan die vel nie in 'n vou neem nie.
- Druk die aanvangsknoppie van die spuitpen (druk net!). Druk moet glad wees, nie skerp nie. Insulien word dus beter in die weefsels versprei.
- Nadat die inspuiting voltooi is, hoor 'n klik (dit dui aan dat die dosisaanwyser in lyn is met die waarde "0", dit wil sê dat die geselekteerde dosis volledig ingevul is). Moenie haastig wees om jou duim van die beginknoppie te verwyder nie en haal die naald uit die voue van die vel. Dit is nodig om ten minste 6 sekondes (verkieslik 10 sekondes) in hierdie posisie te bly.
Die beginknoppie kan soms weerkaats. Dit is nie eng nie. Die belangrikste ding is dat wanneer u insulien toedien, die knoppie vasgeklem word en ten minste 6 sekondes gehou word.
- Insulien word ingespuit. Nadat u die naald onder die vel verwyder het, kan 'n paar druppels insulien op die naald agterbly en 'n druppel bloed op die vel verskyn. Dit is 'n normale voorkoms. Druk net 'n rukkie op die inspuitplek.
- Sit die buitenste dop (groot dop) op die naald. Terwyl u die buitekap vas hou, moet u dit (saam met die naald binne) van die spuitpen afskroef. Gryp nie die naald met u hande nie, net in die dop!

- Gooi die pet met die naald weg.
- Sit die pet van die spuitpen aan.
Dit word aanbeveel om na 'n video te kyk hoe u insulien met 'n spuitpen inspuit. Dit beskryf nie net die stappe om 'n inspuiting uit te voer nie, maar ook 'n paar belangrike nuanses wanneer u 'n spuitpen gebruik.
Kontroleer die insulienresidu in die patroon
Daar is 'n aparte skaal op die patroon wat aandui hoeveel insulien oor is (indien deel daarvan, is nie al die inhoud van die patroon ingespuit nie).
As die rubber suier op die wit lyn op die resterende skaal staan (sien die figuur hieronder), beteken dit dat al die insulien opgebruik is en die patroon met 'n nuwe vervang moet word.

U kan insulien in dele toedien. Die maksimum dosis in 'n patroon is byvoorbeeld 60 eenhede, en 20 eenhede moet ingevoer word. Dit blyk dat een patroon drie keer genoeg is.
As dit nodig is om meer as 60 eenhede op 'n slag in te voer (byvoorbeeld 90 eenhede), word die hele patroon van 60 eenhede eers aangebring, gevolg deur nog 30 eenhede uit die nuwe patroon. Die naald moet by elke invoeging nuut wees! En moenie vergeet om die prosedure vir die vrystelling van lugborrels uit die patroon uit te voer nie.
Behoorlike voorbereiding van die dieet vir diabetes: wat jy kan eet en wat nie?
Diabetes is 'n ongeneeslike endokrinologiese patologie wat lei tot ernstige gevolge en die lewensverwagting aansienlik verminder.
Normaalweg word medikasie by so 'n siekte uitgevoer. Maar behandeling met apteekmedisyne sal nie die gewenste resultaat lewer as iemand nie 'n dieet volg nie.
Dit is vir die pasiënt belangrik om te verstaan watter kosse met diabetes geëet kan word en watter nie.
Voeding is 'n belangrike komponent van die behandeling van diabetes in die eerste en tweede vorm. In die beginfase kan patologie met 'n dieet genees word.
Eet gesonde kosse kan die waarskynlikheid van hart- en vaskulêre siektes verminder.
Gereelde komplikasies van 'n endokrinologiese afwyking is hipertensie, nefropatie en nierversaking. Hierdie patologieë kan maklik voorkom word as u voedsel eet wat die suikervlakke verlaag of nie beïnvloed nie, die oortollige cholesterol verwyder, die bloedvate versterk en die hartfunksie verbeter.
As u die spyskaart saamstel, moet u die volgende aanbevelings van spesialiste in ag neem:
- kalorie-inname moet ooreenstem met die energieverbruik van die liggaam. Dit is belangrik om broodeenhede te tel,
- voeding moet gevarieerd wees,
- ontbyt moet vol wees
- Gebruik diabeetkos.
- beperk die gebruik van lekkers,
- voor elke maaltyd moet u 'n groenteslaai eet om metaboliese prosesse te normaliseer,
- sluit kos en drank wat suiker uit die dieet vermeerder, uit.

Baie pasiënte, wat die endokrinoloog gehoor het van die behoefte aan konstante dieet, is ontsteld. Diabete dink dat hulle hulself tot goodies sal moet beperk. In werklikheid, met patologie, word baie geregte toegelaat.
Die gebruik van hierdie produkte sal help om die gewig aan te pas. Die dieet laat jou ook toe om gereelde aanvalle van hiperglikemie uit te skakel en te voorkom.
Daar is 'n aantal produkte waarvan die gebruik help om glukose, cholesterol te verhoog en die toestand van bloedvate te vererger. Dit word verbied om te eet vir mense wat met diabetes gediagnoseer is.
Diabetes is bang vir hierdie middel, soos vuur!
Dit is slegs nodig om aansoek te doen.
As die pankreas in genoegsame hoeveelhede opgehou het om insulien te produseer, of die selle nie meer die hormoon absorbeer nie, word 'n persoon verbied om soet koeldrank te drink, sappe, kwass en sterk swart tee te bêre.
Kenners beveel ook nie alkohol aan nie. Minerale water, natuurlike sappe, vrugtedrankies en vrugtedrankies, groen tee, kissel, afkooksels en infusies gebaseer op kruie, suurmelkprodukte met 'n lae vetinhoud.
Eet gesonde kosse kan die waarskynlikheid van hart- en vaskulêre siektes verminder.
Die ervaring toon dat by 1/3 van diegene wat suikerverlagende pille neem, die behandeling op 'n dieet gekanselleer kan word. Die nakoming van voedingsreëls kan die dosering van medikasie wat gebruik word verminder.
Wat om hospitaal toe te neem?
Welkom liewe lesers van die webwerf! Ons kyk vandag na 'n onderwerp wat alle mense met chroniese siektes sal interesseer. By diabetes mellitus word behandeling van binnepasiënte selfs meer gereeld aangedui as by baie ander chroniese kwale.
Dit het net so gebeur dat die Russe nie van behandeling in mediese instellings hou nie en op alle moontlike maniere probeer om sulke hulp te weier. Maar tevergeefs! In die geval van diabetes word behandeling in 'n gespesialiseerde eenheid om baie redes aangedui.
- Dit is makliker om die dosis van medisyne te selekteer of te verander of om nuwe middels te begin gebruik.
- Doen spesiale voorkomende maatreëls om die risiko van laat komplikasies te verminder (mediese druppers, fisioterapie).
- Die moontlikheid van 'n uitgebreide ondersoek, insluitend 'n voltydse ondersoek van eng spesialiste, laboratoriumtoetse, apparatuurdiagnostiek.
- Spoedige vergoeding vir die siekte.
- Die vermoë om wettiglik te "ontspan" en krag te kry, met "kollegas" te gesels, die nuus te ontdek.
- Nodige dokumente (paspoort, beleid) en hul fotokopieë. Ouers van jong diabete met gestremdhede moet nie rehabilitasieprogramme vergeet nie.
- Ongevraagde insuliene, tablette, bloedglukosemeters, spuitpenne, d.w.s. alles wat u nie sonder diabetes kan beheer nie.
- Berei 'n kaart uit die kliniek voor, uittreksels uit die laaste ondersoeke / hospitalisasies. Onthou die name van al die medisyne wat die afgelope periode na die laaste behandeling gebruik is. Skryf altyd medisyne neer waarvoor 'n allergiese reaksie of individuele onverdraagsaamheid geïdentifiseer is.
- Die dagboek van selfbeheersing.
- Persoonlike bykomstighede (tandeborsel, skoonheidsmiddels, kam, badstel, skeermesbehoeftes, toiletpapier, servette, ens.).
- Eetgerei (beker, koppie, lepel / vurk).
- As u 'n gedeelde toilet wil gebruik en spesiale voerings op die toilet moet koop, sal u die verblyf in die hospitaal gemakliker maak.
- Gemaklike klere, 'n nagpak, pantoffels, vervangbare onderklere.
- Vermaak (tablet, boek, skootrekenaar, ens.)
- Individuele handdoek.
- Selfoon met herlaai, laai.
- Aangename dinge van die huis af (foto, vaas, kindertekening).
- Die geld.
- Koptelefoon, oorpluisies, as u net in stilte slaap.
U mag nie juweliersware en uitrustings saam met u neem nie. Onthou, hierdie behandeling is baie tydelik, en dit is eenvoudig nie nodig om die afdeling in 'n woonstel te omskep nie.
Daar is nou baie produkte wat spesiaal sonder suiker vervaardig word. Die sogenaamde "diabetiese" reeks (wat nog steeds gebruik word deur diegene wat gewig wil verloor).
Neem vrymoedige sap sonder suiker, groente, suikersiekte of brood. Byna alle groente is ook geskik. Van vrugte kan jy appels, perskes en pomelo's bevat.
U kan melk, jogurt of baie lae-vet kaas afskuur (dit is gewoonlik moeilik om te vind).

As u 'n diabeetpasiënt besoek, kan u alles behalwe meel, soet en vetterig saam met u neem. As u 'n pasiënt met tipe 1-diabetes besoek, is dit die beste om proteïenkos (vleis of seekos) in te neem, en hulle kan ook klein hoeveelhede soet kos ('n klein hoeveelheid ys) bekostig.
Wat kan ek bring vir 'n pasiënt met diabetes?
Middele om hipoglukemie te stop. 'N Verskaffing van dekstrosetablette en -gels, sappe in klein bokse en selfs verpakte suikersakke is altyd handig te pas.
Strookies vir glukometer. Daar kan nie te veel van hulle wees nie. Gaan die model van die meter na en gaan vryelik by die apteek in. Die repies word verkoop sonder voorskrif in enige hoeveelheid.
Gaan die meter na. Persone met diabetes het baie kommer, maar dit word aanbeveel dat u ten minste een keer per jaar nagaan of glukometers in 'n dienssentrum gekontroleer word. Gaan die adres op die kassie of die webwerf van die vervaardiger na, neem die meter en gaan. U geliefde sal baie dankbaar wees vir u hulp.
Doen 'n massering.Wat kan aangenamer wees as 'n ontspannende massering? In die proses kan u ook kyk na lipodystrofie, 'n pynlose verdikking van die onderhuidse vet wat veroorsaak word deur gereelde inspuitings van insulien op dieselfde plek. As u iets soortgelyks vind, bespreek die moontlikheid om die inspuitplekke te verander met u geliefdes.
Boek met resepte. As u geliefde daarvan hou om te kook, sal hy graag so 'n geskenk aanneem. Dit hoef nie 'n boek te wees wat spesiaal vir mense met diabetes is nie; resepte wat nie 'n baie groot hoeveelheid koolhidraatkos bevat nie, is baie geskik.

Toestelle om insulien te stoor. 'N Baie nuttige geskenk, aangesien insulien 'n proteïen is, wat beteken dat dit spesiale bergingstoestande benodig. Daar is 'n groot aantal koel- en verwarmingstoestelle op die mark, sodat u die een kan kies wat immers by u geliefde pas.
Toestelle om 'n insulienpomp te dra. Dit is 'n uitgebreide tema: gordels, rieme, sakke om aan die nek te dra, elastiese verbande vir die dra van die pomp op die arm en selfs 'n pragtige bra - al hierdie dinge is wat help om 'n insulienpomp te dra. Daar is 'n plek vir verbeelding!
Gym lidmaatskap. Daar word bewys dat gereelde liggaamlike aktiwiteit op die mees positiewe manier die beheer van bloedglukosevlakke beïnvloed.
Velsorgprodukte. Persone met diabetes sal beslis 'n sagter handroom benodig, sowel as 'n voetroom wat ureum bevat.
Armbande, bandjies, tekens, kaarte om 'n persoon met diabetes te identifiseer. 'N Onontbeerlike ding vir almal met diabetes in 'n noodgeval. Dit is baie belangrik dat ambulanspersoneel en verbygangers kan agterkom dat iemand diabetes het en die nodige hulp verleen.
Verskeie klein goedjies wat verband hou met diabetes, soos pompplakkers. Webwerwe met gespesialiseerde produkte, insluitend buitelandse produkte, bied 'n groot aantal nuttige geskenke.
'N Geskenk wat nie verband hou met diabetes nie. Voldoende diabetesbeheer benodig beplanning en roetine-aksie. Les in die balletklas, valskermspring, hengeluitstappie - help om die alledaagse lewe te diversifiseer.
Ondersteuning van hulpbronne om mense met diabetes te help. U kan kwaliteit en interessante inligting oor diabetes gee deur ons webwerf te help om artikels en video's te verwerk en te vertaal.
Watter drankies kan ek drink en watter nie?
Baie diabete ken die lys kos wat nie geëet moet word nie. Maar nie alle pasiënte monitor watter drank hulle drink nie.
As die pankreas in genoegsame hoeveelhede opgehou het om insulien te produseer, of die selle nie meer die hormoon absorbeer nie, word 'n persoon verbied om soet koeldrank te drink, sappe, kwass en sterk swart tee te bêre.
Baie mense is gewoond daaraan om 'n paar koppies natuurlike te drink
. Die meeste endokrinoloë beveel nie so 'n drankie aan nie. Maar wetenskaplikes het bewys dat koffie baie voedingstowwe bevat wat die ontwikkeling van
. Daarom het so 'n drankie nie die diabeet skade nie. Die belangrikste ding is om dit sonder suiker te gebruik.
Alle drankies word verdeel in drankies wat die konsentrasie van glukemie in die bloed verhoog en verlaag. Verhoog die glukose-inhoud in serum likeurs, rooi nageregwyn, tinkture.
Hulle het baie suiker. Daarom verminder hulle die effektiwiteit van diabetesterapie. Champagne is veral belangrik vir glukose.
Warm sjokolade word ook nie aanbeveel nie. Diabete moet sulke drankies heeltemal uitskakel of selde in klein hoeveelhede verbruik word en onder die beheer van suiker met behulp van 'n glukometer.

Sterk alkohol kan die konsentrasie van glukemie verlaag. Vodka en konjak het byvoorbeeld suikerverlagende eienskappe. Maar wanneer u sulke drankies gebruik, moet u die maatreël ken.
Oorbenutting van alkohol kan die toestand van die vaartuie vererger en tot die ontwikkeling van ernstige komplikasies van diabetes lei.
Wat diabete nie moet eet nie: 'n volledige lys van verbode kosse
Volgens statistieke is hospitalisasie vir diabetes 'n redelik algemene verskynsel. Moenie weier as die behandelende dokter aandui dat die pasiënt na die hospitaal moet gaan om 'n gedetailleerde mediese ondersoek te ondergaan nie.
So 'n kwaal soos diabetes mellitus behoort tot die kategorie gevaarlike en ernstige siektes. Dit is om hierdie rede dat diabete 'n geruime tyd onder die professionele toesig van dokters moet wees, ondanks die feit dat baie diabete 'n negatiewe houding teenoor die hospitaal het.
Daar is 'n aantal aanduidings wat dui op die behoefte aan hospitalisasie. Die pasiënt kan ook val vir roetine-behandeling, wat bestaan uit aanvullende studies, of in geval van nood.
As hiperglukemie lank by 'n pasiënt waargeneem word, moet die behandelende geneesheer insulienterapie aanpas.
Dit kan nodig wees om nuwe medisyne voor te skryf, sodat die diabeet 'n ekstra ondersoek moet ondergaan.
Daar is ook ander aanduidings vir hospitalisasie:
- As 'n pasiënt allergies is vir voorgeskrewe suikerverlagende middels, moet dit vervang word met analoog-middels sonder om die dinamiek van die behandeling te beïnvloed. Dieselfde as daar aanhoudende dekompensasie van suikersiekte is.
- As 'n diabeet die siekte gelyktydig vererger as gevolg van konstant hoë suiker. In die rol van so 'n kwaal kan enige siekte optree.
- Wanneer 'n pasiënt 'n diabetiese voet teen diabetes mellitus ontwikkel, word die pasiënt sonder opname in die hospitaal opgeneem. Sonder binnepasiëntbehandeling is dit moeilik om positiewe dinamika te bewerkstellig.
Hospitalisasie kan vermy word as slegs diabetes gediagnoseer word, maar daar is nog geen siektes wat daarmee gepaard gaan nie. In die reël is dit nie nodig om hospitaal toe te gaan as die niere sonder onderbrekings funksioneer nie en die bloedsuikervlak nie 11 - 12 mmol / l oorskry nie.
U kan die regte medikasie op buitepasiënt-basis kies. 'N Dieetpasiënt ondergaan 'n reeks studies.
Hierna stel die endokrinoloog 'n behandelingsplan op.
Buitepasiënte sorg het sy voordele. Eerstens vind die behandeling tuis plaas, wat algemeen voorkom by 'n diabeet. Dit is belangrik, want stresvolle situasies stimuleer ook 'n toename in plasmaglukose.
Tweedens word die regime gerespekteer. In pasiëntbehandeling verander die daaglikse roetine, anders as buitepasiëntbehandeling, aangesien die pasiënt nie volgens sy eie skedule leef nie, maar volgens die hospitaalskedule.
Hospitalisasie is verpligtend as dit kom by die behoefte aan chirurgiese ingryping. As daar gesê word watter hospitale met pasiënte met diabetes te make het, is dit die moeite werd om daarop te let dat diabete gewoonlik in die endokrinologie-afdeling waargeneem word.
Alles hang egter direk van die individuele kenmerke van die verloop van die siekte af. Byvoorbeeld, diabetes by swanger vroue word waargeneem in die verloskundige afdeling, omdat dit gewoonlik na 24 weke van swangerskap voorkom.
Die vraag hoe lank om in diabetes in die hospitaal te bly, kan nie 'n duidelike antwoord gee nie. Dit hang alles af van die erns van die siekte, die korrektheid van die behandelingsplan, asook die teenwoordigheid van gepaardgaande siektes.
Hoe dit ook al sy, die omgewing van die pasiënt moet egter weet dat dit moontlik is om diabetes na die hospitaal te bring. Die belangrikste vereiste is die eenvormige inname van koolhidrate in die liggaam van 'n siek persoon. Daarom word 'n behoorlike dieet as die basis van enige terapie beskou.
As u die voorskrifte vir die dieet vir diabetes ignoreer, kan ernstige komplikasies ontstaan totdat die kliniese koma voorkom. Voordat u besluit wat u na die hospitaal moet bring, moet u u vergewis van die belangrikste beginsels van 'n terapeutiese dieet:
- Kos moet lae koolhidrate wees, dus is dit verbode om sjokolade, suiker, ys, suiker en enige ander lekkergoed te eet. In sommige gevalle word die minimum dosis verbode produkte toegelaat, maar nie in die hospitaal nie.
- Oordraagde voedsel moet 'n laai dosis vitamiene bevat.
- Lae-kalorie, lae-vet kosse is die beste. Seewier is baie nuttig vir tipe 2-diabetes.
- Suiwelprodukte en melk, sowel as geregte wat daaruit gemaak word, is perfek. Hierdie kategorie produkte moet by die verpligte diabeetmenu opgeneem word.
Eenvoudige reëls help die pasiënt om vinnig te herstel en huis toe te gaan. Die video in hierdie artikel sal u vertel wat u met diabetes moet eet.
Bronne wat gebruik word: diabetik.guru
Watter kosse kan ek eet met tipe 1 en tipe 2-diabetes?
Meisies, 'n ouer familielid, is in 'n hospitaal in ons stad opgeneem. Natuurlik sê hy dat niks nodig is nie, maar ek verstaan hoe hulle dit voed. Terwyl ek met stoofbokwiet van hoenders vorendag kom. vleis, koop gegiste gebakte melk en 'n bietjie kaas.
Bespaar met LetyShops-terugbetaling!
Registreer nou en kry 'n Premium-rekening.
Mag 'n siek persoon sout eet?
Sout beïnvloed nie die konsentrasie suiker in die bloedserum nie. Daarom lei dit nie tot hiperglikemie nie.
Endokrinoloë raai diabete aan om soutinname tot die helfte van die gevestigde norm vir gesonde mense te verminder - 3-6 g. Misbruik van soutvoedsel lei tot vloeistofbehoud.
Die voorkoms van edeem bedreig die ontwikkeling van hipertensie. Diabetiese nefropatie is 'n ernstige gevolg van die verbruik van sout in groot hoeveelhede.
Met hierdie patologie ly die vate van die niere: geleidelik word dit deur bindweefsel vervang. As gevolg hiervan kom nierversaking voor. Die meeste diabete sterf as gevolg van hierdie diagnose.
Aan die begin lyk geregte met 'n lae soutinhoud smaakloos. Maar met verloop van tyd pas die liggaam aan, 'n persoon begin die verskeidenheid smake in voedsel duideliker onderskei.
Die glukemiese indeksstabel van die gewildste voedselsoorte
Die welstand en lewensverwagting van 'n diabeet hang af van hoe goed die dieet saamgestel is. Daarom moet mense met disfunksie in die pankreas die glukemiese indeks ken van voedsel wat verbruik word.
| Produk naam | Glykemiese indeks |
| Basiliekruid, pietersielie | 5 |
| Vars tamaties | 10 |
| dille | 15 |
| slaaiblare | 10 |
| Rou uie | 10 |
| Vars komkommers | 20 |
| spinasie | 15 |
| Witkool bredie | 10 |
| radyse | 15 |
| Gesmoord blomkool | 15 |
| Leek | 15 |
| Brusselse spruite | 15 |
| suurkool | 15 |
| broccoli | 10 |
| Rou wortels | 35 |
| Gekookte boontjies | 40 |
| Vars groen ertjies | 40 |
| knoffel | 30 |
| Gesoute sampioene | 10 |
| Gekookte lensies | 25 |
| Rooipeper | 15 |
| Kapokaartappels | 90 |
| Groenpeper | 10 |
| Gebakte pampoen | 75 |
| Zucchini-kaviaar | 75 |
| Groente-bredie | 55 |
| Aartappelskyfies | 85 |
| Gebraaide courgette | 75 |
| Gebraaide blomkool | 35 |
| Gekookte beet | 64 |
| Gebraaide aartappel | 95 |
| Groen olywe | 15 |
| Gekookte mielies | 70 |
| Aubergine Kaviaar | 40 |
| Swart olywe | 15 |
| Gekookte aartappels | 65 |
| Patat | 95 |
| Produk naam | Glykemiese indeks |
| Gekookte pêrelgars pap | 22 |
| Soja meel | 15 |
| Dieetvesel | 30 |
| Gars pap in melk | 50 |
| Bunting op die water | 66 |
| Graanbrood | 40 |
| pasta | 38 |
| Ongepoleerde gekookte rys | 65 |
| Melk hawermeel | 60 |
| Borodino-brood | 45 |
| Gekookte rys | 80 |
| pelmeni | 60 |
| Rog koringbrood | 65 |
| Kluitjies met maaskaas | 60 |
| pizza | 60 |
| Kluitjies met aartappels | 66 |
| pannekoek | 69 |
| muesli | 80 |
| Jam pasteie | 88 |
| Botterrolletjies | 88 |
| bagels | 103 |
| Koekie kraker | 80 |
| Pastei met ui en eier | 88 |
| roosterbrood | 100 |
| wafels | 80 |
| Witbrood | 136 |
| Koeke, gebak | 100 |
| Produk naam | Glykemiese indeks |
| Afgeroomde melk | 27 |
| Fetakaas | 56 |
| Curd massa | 45 |
| Tofu kaas | 15 |
| Vrugte jogurt | 52 |
| Roomys | 70 |
| Roomkaas | 57 |
| Sojamelk | 30 |
| Curd Cheesecakes | 70 |
| Lae vet kefir | 25 |
| room | 30 |
| Natuurlike melk | 32 |
| Sarkvet 9% | 30 |
| Suurroom | 56 |
| Kondensmelk | 80 |
| Produk naam | Glykemiese indeks |
| ketchup | 15 |
| Sojasous | 20 |
| mosterd | 35 |
| margarien | 55 |
| mayonnaise | 60 |
| Produk naam | Glykemiese indeks |
| Tamatiesap | 15 |
| Groen tee | |
| Wortelsap | 40 |
| Nog water | |
| Lemoensap | 40 |
| Appelsap | 40 |
| Pomelo sap | 48 |
| Pynappelsap | 46 |
| Vrugte kompote | 60 |
| Kakao met melk | 40 |
| Natuurlike koffie | 52 |
As u suiker by bogenoemde drankies voeg, verhoog dit die glukemiese indeks.
Vervang 'n nuwe patroon
- die dop met die naald word onmiddellik na die inspuiting losgeskroef en weggegooi, en dit bly dan om die patroonhouer van die meganiese onderdeel af te skroef,
- verwyder die gebruikte patroon uit die houer,
- installeer 'n nuwe patroon en skroef die houer weer op die meganiese onderdeel vas.
Dit bly slegs om 'n nuwe weggooibare naald te installeer en 'n inspuiting te doen.
Wat moet u bring vir 'n pasiënt met diabetes
Dieet vir diabetes. Wat kan en kan nie geëet word deur 'n pasiënt met diabetes nie.
 Diabetes mellitus is een van die algemeenste siektes in die endokriene stelsel van ons liggaam. Die voorkoms van diabetes neem wêreldwyd toe. Tans ly ongeveer 200 miljoen mense wêreldwyd aan diabetes.
Diabetes mellitus is een van die algemeenste siektes in die endokriene stelsel van ons liggaam. Die voorkoms van diabetes neem wêreldwyd toe. Tans ly ongeveer 200 miljoen mense wêreldwyd aan diabetes.
Die behandeling van diabetes impliseer in die reël 'n oorgang na 'n ander lewenstyl. Ten spyte van al die probleme met die behandeling en die erns van diabetes, word hierdie siekte in Westerse lande toenemend nie 'n 'siekte' genoem nie, maar 'n 'manier van lewe'. Inderdaad, as gevolg van 'n sekere lewenstyl, kan diabetespasiënte (veral met tipe 2-diabetes) vir 'n lang tyd ten volle vergoed vir hul siekte. 'N Spesiale leefstyl vir diabetes behels: gereelde oefening (gedoseerde fisieke aktiwiteit), die nakoming van 'n spesiale dieet, konstante monitering van bloedglukosevlakke en die tydige regstelling van die behandeling.
Dieet vir diabetes
Een van die belangrikste komponente van die behandeling (lewenstyl) vir diabetes is 'n gebalanseerde dieet (dieet). In baie gevalle kan dieet alleen help om die normale bloedsuikervlakke te herstel en sodoende suikersiekte te genees sonder medikasie.
Die doel van dieet by diabetes is die normalisering van metaboliese prosesse in die liggaam.
Die belangrikheid van dieet vir diabetes is beklemtoon selfs in die dae toe mense baie min geweet het van die oorsaak van diabetes en die ontwikkeling daarvan. Die eerste voedingsaanbevelings vir pasiënte met diabetes is tot 1500 vC beskryf. in die papiers van Ebers. Hulle het gesê dat “wit koring, vrugte en soetbier” skadelik is vir diabetes (diabetes is die ou naam vir diabetes).
Wat is die voordeel van 'n dieet bo ander behandelings vir diabetes?
U weet reeds dat koolhidraatmetabolisme (suikermetabolisme) hoofsaaklik by diabetes geraak word. Die herstel van koolhidraatmetabolisme by diabetes word op twee maniere bewerkstellig:
deur selle van insulien te voorsien
deur 'n eenvormige inname van koolhidrate in die menslike liggaam te verseker.
Eenvormige inname van koolhidrate is die belangrikste faktor in die behandeling van pasiënte met diabetes. Dit kan slegs met die regte dieet bereik word. Sonder 'n dieet is dit nie moontlik om die verswakte koolhidraatmetabolisme te vergoed nie. In die geval van tipe 1-diabetes is dieet 'n belangrike beginsel vir die pasiënt. As u nie 'n dieet volg nie, kan dit lei tot komplikasies met diabetes.
'N Belangrike voorwaarde vir die behoorlike organisering van die dieet vir diabetes is die instandhouding van 'n dagboek vir die pasiënt. Die dagboek bevat 'n lys van voedsel wat gedurende die dag geëet word, hul hoeveelheid en kalorie-inhoud. As u 'n voedseldagboek hou, word die effektiwiteit van hierdie behandelingsmetode verbeter.
Die basiese beginsels van dieet as behandeling vir diabetes
Dieet vir diabetes vereis individuele en betekenisvolle gebruik. Dieet vir 'n pasiënt met diabetes word uitgevoer deur 'n doktorendokrinoloog.
Dieet vir 'n pasiënt met diabetes moet begin met die berekening van die energiewaarde van voedsel wat nodig is vir die menslike liggaam. Daar word rekening gehou met die ouderdom van die pasiënte, geslag, vlak van liggaamlike aktiwiteit, sowel as die gewig van die pasiënt. Die energiewaarde van voedsel word bepaal in kilokalorieë wat die liggaam ontvang tydens die assimilasie van die belangrikste bestanddele van voedsel (proteïene, vette, koolhidrate). Vir volwasse pasiënte met diabetes mellitus word die vereiste daaglikse kalorie-inhoud bereken per 1 kg liggaamsgewig - vir vroue 20-25 kcal / kg, vir mans - 25-30 kcal / kg.
Die belangrikste beginsels van die dieet vir diabetes is:
beperkte koolhidraatinname: sluit die volgende uit: suiker, sjokolade, lekkers, suikergoed, konfyt, roomys en ander lekkers of verteer hierdie produkte in 'n minimale hoeveelheid.
dieet (5-6 keer per dag)
die teenwoordigheid van 'n voldoende hoeveelheid vitamiene in voedsel.
verminderde kalorie-inname.
in die pasiënt se dieet moet dit noodwendig melk en suiwelprodukte en geregte daaruit wees.
 Wat is 'n brood-eenheid?
Wat is 'n brood-eenheid?
As 'n reël, is die bepaling van die nodige hoeveelheid daaglikse toelae vir 'n pasiënt met diabetes 'n moeilike taak. Om hierdie taak te vergemaklik, het voedingkundiges 'n voorwaardelike konsep bekendgestel - 'broodeenheid'. 'N Brood word gebruik om die aantal produkte wat die toepaslike hoeveelheid koolhidrate (glukose, suiker) bevat, te bereken. Ongeag die tipe produk, een broodeenheid van hierdie produk bevat 15 gram verteerbare koolhidrate.
Die konsep 'broodeenheid' is spesifiek bekendgestel vir pasiënte met diabetes wat insulien ontvang. Danksy die bekendstelling van die konsep broodeenheid het pasiënte met diabetes die geleentheid gehad om hul spyskaart behoorlik saam te stel (die hoeveelheid koolhidrate moet ooreenstem met die hoeveelheid insulien wat toegedien word).
Die daaglikse behoefte van koolhidrate vir volwassenes is ongeveer 18-25 broodeenhede.
In die geval van pasiënte met diabetes, is dit die beste om hierdie hoeveelheid voedsel in 6-7 maaltye te versprei. Dit is 'n ideale dieet vir 'n pasiënt met diabetes.
Vir ontbyt, middagete en aandete, is dit raadsaam om 3-5 brood-eenhede in die middag te neem - 1-2 brood-eenhede. Moenie vergeet dat die meeste koolhidrate in die eerste helfte van die dag moet wees nie. Saam met eet kry pasiënte inspuitings van insulien, wat die opname van koolhidrate in voedsel bied. Die dosis insulien word deur die dokter bepaal. Die korrekte berekening van die koolhidraatinhoud van voedsel in 'broodeenhede' en die inname van 'n geskikte hoeveelheid insulien is dus die nabootsing van die normale aktiwiteit van die pankreas, wat by gesonde mense die hoeveelheid insulien lewer wat nodig is vir die opname van alle koolhidrate in voedsel.
Hieronder is inligting wat die hoeveelheid produkte toon wat ooreenstem met 1 broodeenheid. Op grond van hierdie lys kan pasiënte met diabetes vinnig hul eie spyskaart opstel en die inname van oortollige koolhidrate beperk.
Die tegniek om insulien met 'n spuit toe te dien (insulien)
Berei insulien voor vir gebruik. Haal dit uit die yskas, aangesien die inspuitmiddel by kamertemperatuur moet wees.
As u langwerkende insulien moet inspuit (dit is troebel van voorkoms), rol dan eers die bottel tussen die palms totdat die oplossing eenvormig wit en troebel word. By die gebruik van insulien met 'n kort of ultrashort werking, hoef hierdie manipulasies nie uitgevoer te word nie.
Behandel die rubberprop op die insulienfles met 'n antiseptikum.
Die algoritme van die volgende handelinge is soos volg:
- Was u hande met seep.
- Haal die spuit uit die verpakking.
- Neem lug in die spuit met die hoeveelheid wat u benodig om insulien te spuit. Die dokter het byvoorbeeld 'n dosis van 20 eenhede aangedui, dus moet u die suier van 'n leë spuit na die merk "20" neem.
- Druk die rubberprop van die insulienfles in met 'n spuitnaald en plaas die lug in die flessie.
- Draai die bottel onderstebo en trek die benodigde dosis insulien in die spuit.
- Tik liggies met die vinger op die liggaam van die spuit sodat die lugborrels opkom en die lug van die spuit vrylaat deur die suier effens in te druk.
- Kyk of die dosis insulien korrek is en verwyder die naald uit die flacon.
- Behandel die inspuitplek met 'n antiseptikum en laat die vel droog word. Vorm 'n velvou met jou duim en wysvinger en spuit insulien stadig in. As u 'n naald van tot 8 mm lank gebruik, kan u dit reghoekig binnedring. As die naald langer is, plaas dit onder 'n hoek van 45 °.
- Sodra die hele dosis toegedien is, wag 5 sekondes en verwyder die naald. Laat die vou van die vel los.
Die volledige prosedure kan duidelik gesien word in die volgende video wat deur die American Medical Center opgestel is (dit word aanbeveel om vanaf 3 minute te kyk):
As dit nodig is om kortwerkende insulien (duidelike oplossing) met langwerkende insulien (troebel oplossing) te meng, sal die volgorde van aksies soos volg wees:
- Tik die lugspuit in, in die hoeveelheid waarin u die modderige insulien moet binnedring.
- Gooi lug in in die flessie met bewolkte insulien en haal die naald uit die flacon.
- Betree die lug weer in die spuit met die hoeveelheid waarin u 'n "deursigtige" insulien moet binnedring.
- Sit lug in 'n bottel helder insulien. Albei kere is slegs lug in een en in die tweede bottel ingebring.
- Draai die bottel met 'deursigtige' insulien onderstebo sonder om die naalde uit te haal en skakel die gewenste dosis van die middel.
- Tik met die vinger op die liggaam van die spuit sodat die lugborrels opkom en verwyder dit deur die suier effens in te druk.
- Kontroleer of die dosis duidelike (kortwerkende) insulien korrek versamel is en verwyder die naald uit die flacon.
- Steek die naald in die flacon met die 'troebel' insulien, draai die bottel onderstebo en skakel die gewenste dosis insulien.
- Verwyder lug uit die spuit soos beskryf in stap 7. Verwyder die naald uit die flacon.
- Kontroleer die akkuraatheid van die dosis bewolkte insulien. As u 'n dosis 'deursigtige' insulien van 15 eenhede en 'troebel' - 10 eenhede voorskryf, moet die totaal 25 eenhede van die mengsel in die spuit wees.
- Behandel die inspuitplek met 'n antiseptikum. Wag totdat die vel droog is.
- Gryp die vel in die vou met jou duim en wysvinger en spuit.
Ongeag die tipe instrument wat gekies is en die lengte van die naald, die toediening van insulien moet onderhuids wees!
Versorging van die inspuitplek
As die inspuitplek besmet raak (gewoonlik 'n stafilokokkale infeksie), moet u u behandelende endokrinoloog (of terapeut) kontak om antibiotiese terapie voor te skryf.
As daar irritasie op die inspuitplek ontstaan het, moet die antiseptikum wat voor die inspuiting gebruik is, verander word.
Waar ons moet inspuit en hoe ons insulien inspuit, het ons reeds beskryf. Laat ons nou voortgaan met die funksies van die toediening van hierdie middel.
Insulien toedieningsregime
Daar is verskillende behandelingsmetodes wat insulien toedien. Maar die mees optimale modus van veelvuldige inspuitings. Dit behels die toediening van kortwerkende insulien voor elke hoofmaaltyd plus een of twee dosisse medium- of langwerkende insulien (soggens en saans) om die behoefte aan insulien tussen maaltye en slaaptyd te bevredig, wat die risiko van nagtelike hipoglukemie sal verminder. Herhaalde toediening van insulien kan 'n persoon 'n hoër lewensgehalte bied.
Die eerste dosis kort insulien word 30 minute voor ontbyt toegedien. Wag langer as u bloedglukose hoog is (of minder as u bloedglukose laag is). Om dit te kan doen, meet eers die bloedsuikervlak met 'n glukometer.
Ultra-kortwerkende insulien kan direk voor etes toegedien word, mits die bloedglukose laag is.
Na 2-3 uur benodig u 'n happie. U hoef niks addisioneel in te voer nie; die insulienvlak is nog steeds hoog vanaf die oggendinspuiting.
Die tweede dosis word 5 uur na die eerste toediening toegedien.Op hierdie tydstip bly daar gewoonlik 'n bietjie kortwerkende insulien van die 'ontbytdosis' in die liggaam, dus meet eers die bloedsuikervlak, en as die bloedglukose laag is, moet u 'n kortwerkende insulien dosis inspuit kort voordat u dit eet of eet, en dan eers ingaan ultra kortwerkende insulien.
As die bloedglukosevlak hoog is, moet u kortwerkende insulien inspuit en 45-60 minute wag, en dan net begin eet. Of u kan insulien met vinnige werking inspuit en na 15-30 minute met 'n maaltyd begin.
Die derde dosis (voor ete) word op soortgelyke wyse uitgevoer.
Die vierde dosis (laaste vir die dag). Voor slaaptyd word mediumwerkende insulien (NPH-insulien) of langwerkend toegedien. Die laaste daaglikse inspuiting moet 3-4 uur na 'n kort insulien (of 2-3 uur na ultrashort) tydens die ete gedoen word.
Dit is belangrik om 'n “insulien” -insulien elke dag op dieselfde tyd in te spuit, byvoorbeeld, om 22:00 voor die gewone tyd om in die bed te gaan. Die toegediende dosis NPH-insulien sal na 2-4 uur werk en duur 8-9 uur slaap.
In plaas van mediumwerkende insulien, kan u ook voor die ete langwerkende insulien inspuit en die dosis kort insulien wat voor ete toegedien word, aanpas.
Langwerkende insulien is 24 uur effektief, so slaperige koppe kan langer slaap sonder om hul gesondheid te benadeel, en in die oggend is dit nie nodig om mediumwerkende insulien toe te dien nie (slegs kortwerkende insulien voor elke maaltyd).
Die berekening van die dosis van elke soort insulien word eers deur die dokter uitgevoer, en dan (nadat hy persoonlike ervaring opgedoen het), kan die pasiënt self die dosis aanpas na gelang van 'n spesifieke situasie.

Wat om te doen as u vergeet het om insulien voor etes toe te dien?
As u dit onmiddellik onthou nadat u geëet het, moet u die gewone dosis insulien kort of ultrashort doen, of dit met een of twee eenhede verminder.
As u dit na 1-2 uur onthou, kan u die helfte van die dosis kortwerkende insulien, en verkieslik ultra-kort werking, inskryf.
As daar meer tyd is, moet u die dosis kort insulien met 'n paar eenhede voor die volgende maaltyd verhoog, nadat u die bloedglukose gemeet het.
Wat om te doen as ek vergeet het om 'n dosis insulien voor slaaptyd toe te dien?
As u voor 02:00 wakker geword het en onthou het dat u vergeet het om insulien te spuit, kan u steeds die dosis “nag” -insulien binnedring, verminder met 25-30% of 1-2 eenhede vir elke uur wat verloop het sedert die tydstip 'N naglike insulien is toegedien.
As daar minder as vyf uur oor is voordat u gewone wakker tyd is, moet u die bloedglukosevlak meet en 'n dosis kortwerkende insulien toedien (moenie 'n ultra-kortwerkende insulien inspuit nie!).
As u wakker geword het van hoë bloedsuiker en naarheid as gevolg van die feit dat u nie voor slaaptyd insulien ingespuit het nie, voer dan 'n kort (en verkieslik ultra-kort!) Aksie in teen 'n koers van 0,1 eenheid. per kg liggaamsgewig en meet weer bloedglukose na 2-3 uur. As die glukosevlak nie gedaal het nie, voer 'n ander dosis in teen 'n dosis van 0,1 eenhede. per kg liggaamsgewig. As u nog steeds siek is of braak, moet u dadelik hospitaal toe gaan!
In watter gevalle kan 'n dosis insulien nog benodig word?
Oefening verhoog die uitskeiding van glukose uit die liggaam. As die dosis insulien nie verminder word of 'n ekstra hoeveelheid koolhidrate nie geëet word nie, kan hipoglisemie ontwikkel.
Ligte en matige fisieke aktiwiteit wat minder as 1 uur duur:
- dit is nodig om koolhidraatvoedsel voor en na oefening te eet (gebaseer op 15 g maklik verteerbare koolhidrate vir elke 40 minute oefening).
Matige en intense fisieke aktiwiteit wat langer as 1 uur duur:
- ten tyde van die opleiding en binne die volgende 8 uur word 'n dosis insulien toegedien, met 20-50% verminder.
Ons het kort aanbevelings gegee oor die gebruik en toediening van insulien in die behandeling van tipe 1-diabetes.As u die siekte beheer en uself met die nodige aandag behandel, kan die lewe van 'n diabeet redelik vol wees.
'Ek het vir jou 'n ete hierheen gebring!' Wat moet die 'regte' oordrag na die hospitaal wees?
Wel, hoe kan jy nie lemoene, lekkers, kaas saambring na 'n familielid of vriend wat in die hospitaal is nie? Heerlike dinge, immers. En die pasiënt wil so lekker behaag! Maar sal dit vir hom nuttig wees? En in die algemeen - hoe om siekes te voed, om hom nie skade te berokken nie?

In die Departement Uronefrologie word pasiënte slegs middagete gevoer. Die res is slegs hoop vir familielede
Met die eerste oogopslag lyk dit of die kos wat die hospitaalpasiënt neem 'n baie minder belangrike rol in die genesing daarvan speel as pil-inspuitings-druppers. Maar dit is nie so nie: wat ons tydens siekte eet, beïnvloed direk hoe vinnig ons van die siekte ontslae kan raak.
Ongeskikte kosse kan byvoorbeeld die gesondheidstatus van die “kerns” aansienlik benadeel. Volgens Tatyana Kutana, hoof van die kardiologie-afdeling van die stadshospitaal, kan die oorvulling van die maag, veral met vetterige kos, 'n anginaanval veroorsaak - mense wat oorgewig is, is veral in gevaar. 'N Volop soutvoedsel kan 'n hipertensiewe krisis veroorsaak. Nadat hy alkohol gebruik het, kan die "kern" van sy hartritme versteur word, veral as u 'n sterk drankie in die son drink. In die departement self drink natuurlik nie pasiënte alkohol nie, maar tuis kan hulle dit ook doen.
- Gewoonlik neem mense nie dieet ernstig op nie, maar is dit baie belangrik. Onbehoorlike voeding kan die verloop van die siekte bemoeilik en die herstel stadig. Die dokter, wat die behandelingsregime aan die familielede verduidelik, moet met 'n dieet, slaapregime begin en dan eers medisyne voorskryf, ”sê Viktor Murachev, hoof van die departement van intensiewe sorg en ontgifting van die stadshospitaal. - Pasiënte van ons departement word soms kos gebring wat hulle nie kan eet nie. Aangesien ons streng beheer by die ingang het, en die pasiënt deur 'n gesondheidswerker of familielid onder sy toesig gevoer word, kom die 'verbode' produkte nie in die maag van pasiënte nie.
Een van die belangrikste vereistes vir geregte wat na die pasiënt gebring word, is varsheid. Aangesien pasiënte produkte in bedkassies en nie in die yskas bêre nie, moet familielede en vriende dit in ag neem en klein oordragte saambring. Die optimale hoeveelheid voedsel vir oordrag is sodanig dat dit in een slag geëet kan word. En natuurlik is bederfbare produkte ook nie die moeite werd om deur te gee nie.
Uronefrologiya
Die hoof van die Uronephrology-afdeling van die stadshospitaal, Alexander Legkikh, sê dat alle pasiënte in die departement nie gebraai, suur, gerook, gesout en peper kan wees nie - al hierdie lekkergoed kan net hul toestand vererger. Afhangend van die soorte klippe, is spesiale dieet ontwikkel vir pasiënte met urolithiasis.
Met klippe van uriensuur word dit toegelaat:
- wit en swart brood, melk en groentesop, meel en graan geregte,
- suiker, lekkers, bessies en vrugte, natuurlik en geblik, groente, suurlemoene, kruie,
- swak tee met melk, rose rose, sappe.
- vleis, vis sous, lewer, varkvleis, jellie, varkvet,
- haring, sardientjies, sprietuie, snoekbaars, piekels, gerookte vleis, ingemaakte goed, warm souse, mosterd, peper, peperwortel, peulgewasse, tamaties, sampioene,
- kakao, sjokolade, sterk tee, koffie, kruisbessies, pruime, rooi bessies, antonovka.
As oksalaatstene toegelaat word:
- geregte met groente en aartappels - behalwe gebraaide, pasta,
- wortels, groen ertjies, pampoen, geskilde komkommers, pietersielie, rou, gekookte, gebakte vrugte in groot hoeveelhede, bessies (behalwe kruisbessies en veenbessies), spanspek,
- wit en grys brood (gister se beste), koeke, suiker, suiker, heuning,
- rosehip infusie, kompote, sappe.
- vleis en vis sous, jellie, champignons, haring, blikkieskos, ham, wors, kalfsvleis,
- beet, tamaties, radyse, sojabone, boontjies, ertjies, kruisbessies, pruime, rooi bessies, aarbeie,
- kakaosjokolade, sterk tee, koffie, alkohol.
Wanneer fosforstene toegelaat word:
- vleis, vis, pluimvee van verskillende gaarmaakmetodes, graan op die water,
- groente in beperkte hoeveelhede - tot 10 stukke per dag, ertjies, waatlemoene, suiker, lekkers,
- swak tee, sous wilde roos.
- suiwelprodukte, botterprodukte op melk, graan op melk, eiers,
- sout, blikkieskos, gerookte vleis, soetrissies, knoffel, peperwortel, mosterd,
- alkohol.
Departement intensiewe sorg en ontgifting
Viktor Murachev verduidelik dat voeding van ernstig siek pasiënte van hoë gehalte moet wees en dat siektes van die spysverteringskanaal nie vererger nie, en daarom vars, 'tuisgemaakte' produkte van tuine wat nie in die tuin gekweek word nie, maar nie preserveermiddels en bymiddels bevat nie. Voedsel moet op papier gestoor word, in keramiek- of glashouers, en in geen geval in sellofaan nie, waarin produkte vinnig agteruitgaan.
Pasiënte in die afdeling intensiewe sorg en ontgifting mag die volgende doen:
- natuurlike graan, sop, sous,
- gekookte of gestoofde maalvleis: kalfsvleis, hoender, kalkoen. Dit is raadsaam om vleis op die mark te koop, want daar is waarskynlik antibiotika en groeistimulante in die winkel,
- lae-vet vis: skommel, snoekbaars,
- groente moet gestoof word
- sagte gekookte eiers. En vars, hoogstens twee dae se berging,
- brood droog, verweer. In sulke brood verloor gis hul "aktiwiteit", wat beteken dat die produk nie tot verhoogde gasvorming sal lei nie,
- melksuurprodukte: tuisgemaakte suur, maaskaas (vetterig of lae-vet - die dokter sal aanbeveel, afhangende van die diagnose). Stoor kefir, kaas, maaskaas en ander melksuurprodukte is nie geskik nie. In die mark moet u oppas om nie nuwe maaskaas gemeng met ou,
- skat, as daar geen allergie daarvoor is nie,
- geskilde appels - in die winter bevat dit baie preserveermiddels wat bygevoeg word vir langer opberging,
- sjokolade en koffie - volgens die dokter se oordeel, verbeter dit die welstand van hipotonika,
- gestoofde vrugte, tuisgemaakte jellie, vars - jy moet dit binne 'n halwe dag verteer,
- tee. Die dokter sal u vertel of dit moontlik is tee, watter graad, in watter hoeveelheid, hoe sterk en soet.
- skottel vleis vetterig of swaar vir die maag: lamsvleis, varkvleis, konyn en neutria,
- koeke en gebak.
Aansteeklike afdeling
Die hoof van die departement aansteeklike siektes van die stadshospitaal, Irina Vlasova, dring daarop aan: die familielede van die 'aansteeklike' pasiënt moet met die behandelende geneesheer praat, wat 'n dieet sal voorskryf met inagneming van die onderliggende en gepaardgaande siektes. Pasiënte met derminfeksies moet ten minste ses keer per dag fraksioneel gevoer word, en die hoeveelheid voedsel wat verbruik word, moet verminder word tot een derde van die gewone inname. Sulke pasiënte moet van 10 tot 30 dae aan 'n spesiale dieet hou, terwyl diarree-afwykings duur. Pasiënte met siektes in die lewer en galweë moet 'n dieet volg vir ses maande of 'n jaar; alle geregte daarvoor moet gekook of gestoom word, terwyl voedsel afgevee of gekap moet word. Dieselfde dieet word voorgeskryf vir pasiënte met siektes in die lewer en galweë wat in die gastro-enterologiese afdeling behandel word.
Pasiënte met siektes in die lewer en galweë word toegelaat om:
- verouderde wit en swart brood, koekies en gebak,
- vrugte, suiwel, graansop op 'n groentesop,
- gekookte vleis van lae-vet variëteite, gekookte lae-vet vis,
- graan, melk, vars jogurt, kefir, maaskaas,
- eiers in baie beperkte getalle
- plaaslik gekweekte vrugte: appels, wit druifsoorte,
- rou en gekookte groente en setperke (wortels en beet word veral aanbeveel),
- swak tee met melk, groente, vrugtesap, rose-sous.
- gebraai, gekruid, gerook,
- vetterige variëteite vleis en vis, vleis en vis sous, lewer, shpig, geblikte kos, gekookte wors, en in die akute periode - en varkvet,
- peulgewasse, tamaties, sampioene, radyse, uie, knoffel,
- ys, sjokolade, muffin, gebak, koeke, ys, kaas word nie aanbeveel nie,
- suur of onryp vrugte en bessies, eksotiese vrugte, sitrusvrugte,
- kakao, sterk koolzuurhoudende drankies, alkohol.
Pasiënte met derminfeksies word toegelaat om:
- gedurende die eerste 3-5 dae van die siekte - rys pap, kapokaartappels op die water, ryssop op die water,
- koekies, krakers van wit broodbrood,
- droëvrugte kompote, hoofsaaklik appels, groen tee, minerale water van Borjomi, minerale water Polyana Kvasova. Daarna kan termiese en meganiese goed verwerkte voedsel, byvoorbeeld gemaalde vleis, in die dieet ingebring word.
vrugte en groente, omdat vesel bydra tot dermontsteking,
Pasiënte met SAID en griep mag:
- byna alles, veral vrugte, groente, appel- en wortelsap,
- sop op die “tweede” sous, wat geen las op die spysverteringskanaal gee nie,
- maer vleis, maar in beperkte hoeveelhede,
- vir vinniger uitskakeling van gifstowwe uit die liggaam - 'n oorvloed drankie. Bejaardes met gepaardgaande siektes hoef nie te veel vloeistof te drink nie.
Pasiënte met angina en stomatitis word toegelaat om:
- produkte wat nie die slymvlies irriteer nie.
warm, koud, borsch, tamaties, suurlemoene, gekonsentreerde sappe.
Kardiologie
“Ek sê altyd vir al die familielede van die pasiënte watter kos hulle moet saambring, maar hulle verwaarloos gereeld die verbod - om een of ander rede dink hulle dat die persoon wat in die hospitaal is, swaar gevoer moet word,” sê Tatyana Kutana. - Dit is nie so nie: ons pasiënte moet minder, maklik verteerbare voedsel eet, en die verbruik van dierevette moet beperk word. Mense beweeg nog nie veel nie, en weens die pille het hulle stadiger peristalse.
- gekookte maer vleis, hoenderborsie sonder vel,
- eerste kursusse - op die “tweede” sous of op water, met groente sonder om te braai,
- suiwelprodukte,
- vrugte, groente, swak tee met melk, sappe.
- ryk borscht, sop, eendgeregte, hoender, gans, worsies, mayonnaise, eiers, gerookte produkte,
- sout kos - ly aan oedeem en hipertensie,
- koolhidrate - vir diabetes
- koffie en sterk tee,
- drankies met kleurstowwe word nie aanbeveel nie - kleurstowwe is giftig, en koolzuurhoudende drankies gee 'n druk op die maag.
Dit is ook onmoontlik om bederfbare produkte oor te dra: pasiënte bêre kos in bedkassies, waar dit vinnig in die hitte agteruitgaan, en "kerns", benewens alles, kan toksiese besmetting deur voedsel ontvang ...
Pulmonologie
Daar is geen streng voedselbeperkings vir pasiënte van die pulmonologiese afdeling van 'n stadshospitaal nie. Die hoof van die pulmonologiese afdeling van die stadshospitaal, Gennady Ivankov, verduidelik dat die finale besluit oor wat moontlik is vir die pasiënt en wat nie is nie, deur die dokter geneem word, met inagneming van die pasiënt se gesondheidstatus. Daar is egter steeds algemene aanbevelings: voedsel moet natuurlik, kalorieë, goed verteer en geassimileer wees. En ook - vars.
Pasiënte van die afdeling pulmonologie kan nie skerp, gerook en vetterig wees nie, want byvoorbeeld, gerook, gee 'n las op die lewer, pankreas en spysverteringskanaal.
Endokrinologie
Die oorgrote meerderheid mense in die hospitaal van die endokrinologie-afdeling ly aan diabetes, en daar is baie min pasiënte met tiroïedsiektes, volgens die hoof van die endokrinologie-afdeling van die stadshospitaal Tatyana Novak. Ons bied 'n lys van toegelate en verbode produkte vir pasiënte met diabetes. Daar moet onthou word dat hulle minstens 4-6 keer per dag moet eet, en elke dag vrugte en groente moet eet.
Met diabetes word dit toegelaat:
- gars, bokwiet, pêrelgars, gierst en hawermeel,
- groentesop op swak vetvleis, vis en sampioene, met noedels, peulgewassop met aartappels en toegelate graan, borscht, koolsop, beetsop, vleis en groente okroshka,
- maer vleis (beesvleis, kalfsvleis, lam, konyn). Beesjellie, maer ham, doktorsgraad, diabeet, beeswors.Gekookte hoender gestoof en gebraai na kokende, aspiese hoender. Sny vet van vleis en vel van hoender af voordat u dit kook.
- gekook en af en toe - gebraaide lae-vet vis, jellied vis en seekos,
- melk, jogurt, maaskaas tot 4?% vet, tuisgemaakte kaas 4?% vet, kefir, gefermenteerde gebakte melk tot 1?% vet,
- hoofsaaklik rogbrood of semels, krakers,
- tamaties, komkommers, kool, courgette, eiervrug, radyse, onversoete appels en pruime,
- sampioene, peulgewasse, setperke, bessies,
- tamatie- of wortelsap, tee, koffie, kakao met melk sonder suiker, roosskyf sous, minerale water sonder gas,
- in beperkte hoeveelhede kan u vrugte hê, behalwe piesangs en druiwe, gekookte rys, 'in 'n sak' en gebraaide eiers gekook; tot twee stukke per dag, dokterswors, aartappels, koring, wortels, beet, groen ertjies, sitrusvrugte, wit kaas, suurroom, jogurt, marmelade, melkys.
- botter en soetmeelprodukte,
- vetterige sous, graanmelksop,
- soetkaas, geel kaas, room, mayonnaise, ketchup, mosterd, sade, neute, botter en groente-olie,
- vetterige vleis, vetterige ham, gerookte wors, varkvet, blikkieskos, vetterige of gesoute vis, kaviaar,
- griesmeel, pasta,
- ingelegde en gesoute groente,
- piesangs, druiwe, spanspek, perskes, appelkose, heuning, konfyt, sjokolade, halva, malvalekkers, ys,
- sappe en vonkelwater met suikerstroop, soet kwass, alkohol.
I. ongeveer. Roman Pelekh, die hoof van die chirurgiese afdeling van die stadshospitaal, verduidelik dat pasiënte wat na die operasie slegs ligte kos benodig (kersies en koring word nie in hierdie kategorie ingesluit nie), wat bietjie vir bietjie verbruik moet word. Soms kan sulke pasiënte drie tot vier dae slegs water drink. Met maagbloeding kan u koue kapokaartappels en gerasperde "Hercules" in baie klein porsies gebruik, ses tot sewe keer per dag. Die dieet moet geleidelik uitgebrei word en slegs met die toestemming van die dokter.
Pasiënte in die chirurgiese afdeling mag:
- kapokaartappels op water, vloeibare "Hercules", soppe, graan,
- klappers, beskuitjies,
- vleis met 'n lae vetvet, vleis met 'n lae vet,
- sjokolade, sitrusvrugte - herstel,
- tee, droëvrugte kompote, nog water.
- geroosterde, gerookte, vetterige sowel as koffie,
- in die eerste week mag jy nie rou vrugte en groente eet nie, in klein hoeveelhede gekook,
- rou eiers en brood word nie aanbeveel nie.
Soos verduidelik deur die direkteur van KP “TMO“ Kinderhospitaal en kraamhospitaal ”Irina Kotlyar, aan die einde van die winter en lente, moet vroue in kraam vitamiene A, B, C en D. neem. Die res van die jaar is dit natuurlik beter om vrugte en groente voorkeur te gee.
gedurende die eerste drie dae na aflewering: melksop, graan, sagte gekookte eiers, koekies, jellie, en na hierdie periode - vleis, vis, eiers, suiwelprodukte, groente, vrugte, vrugtesappe.
- alkohol,
- vetterige vleis, ertjies, lensies,
- neute, sitrusvrugte, sjokolade, wat allergieë kan veroorsaak,
- gekruide geurmiddels, uie, knoffel en peperwortel word nie aanbeveel nie. Dit bederf die smaak van borsmelk.
Gastroënterologie
Die hoof van die gastro-enterologiese afdeling van die stadshospitaal, Lyubov Stepanenko, verduidelik dat die dieet in ag geneem moet word vir patologieë van die spysverteringskanaal gedurende die periode van verergering van die siekte, terwyl voedsel in klein porsies geneem moet word.
Nadat die toestand gestabiliseer het, kan u op aanbeveling van 'n dokter oorskakel na algemene voeding.
Met maagswere van die maag en duodenum en gastritis word die volgende toegelaat:
- gister se koringbrood, droë koekies,
- sop van fyngemaakte groente of goed gekookte graan,
- lae-vet vleis (kalfsvleis, beesvleis, hoender, kalkoen) - gekookte of gestoomde, lae-vet vis, stoomomeletjies,
- griesmeel en bokwiet pap, hawermeel, rys,
- gekookte aartappels, wortels, beet, blomkool, gebakte appels, piesangs,
- melk, room, fyngemaakte nie-suur kaas, nie-suur kefir, suurmelk,
- suurroom - in klein hoeveelhede,
- swak tee, tee met melk, kompote en jellie van nie-suur bessies en vrugte.
- vars en rogbrood, deeg- en blaardeegprodukte,
- vleis en vis sous,
- vetterige vleis (eend, gans), blikkieskos, gerook,
- olierige en gesoute vis, gebraaide of hardgekookte eiers,
- pittige en sout kase,
- gierst, pêrelgars, gort pap, peulgewasse,
- witkool, uie, komkommers, tamaties, ingelegde en gepekelde groente,
- koolzuurhoudende drankies, kwass, swart koffie, sterk tee, sitrussap, alkohol.
Vir siektes van die pankreas is dit toegelaat:
- gister se koringbrood, koringkrakers, soetkoekies,
- groente, vegetariese soppe, slymvliese van hawermout, pêrelgars, rys, griesmeel, sowel as kremetop van gekookte maer vleis, mopsop met aartappels en wortels, vegetariese borscht,
- gemaalde of gemaalde nie-vet nie-vetterige vleis (beesvleis, kalfsvleis, konyn, hoender) - gekook of gestoom,
- gekookte lae-vet vis (zander, kabeljou, baars, snoek, silwer stokvis),
- bokwiet, hawer, griesmeel, rys pap - fyngemaak, semi-viskeus, gekook op water of in die helfte met 'n lae vetmelk,
- stoom omelet van proteïene van 1-2 eiers per dag, nie-afgeroomde melk in geregte, vars suur maaskaas, lae-vet nie-skerp kaas, lae-vet jogurt,
- in beperkte hoeveelhede - vars kefir (indien goed verdra), heuning, swartbessie,
- aartappels, wortels, courgette, blomkool - gekook, fyngemaak of gebak,
- nie-suur gebakte appels, piesangs, aarbeie,
- kapokaartappels en jellie, swak, effense soet tee, piesang, aarbei, wortelsap, minerale water Borjomi, Polyana Kvasova, Svalyava.
- vars en rogbrood, gebak, gebakte en vars gebakte pasteie, pannekoek, kluitjies, pizza,
- sop op vleis en vis, op 'n sous sampioen, okroshka, melksop, koolsop, borscht, bietjiesop,
- gebraaide, gestoofde en gerookte vetterige vleis (lamsvleis, vark, gans, eend, lewer, niere), wors, ingemaakte kos, varkvet,
- vetterige, gebraaide, gestoofde, gerookte, gebakte, gesoute, geblikte vis, kaviaar, seekos,
- bros gars, pêrelgars en gars pap, pasta, peulgewasse,
- gebraaide en hardgekookte eiers, suiwelprodukte met 'n hoë vet vet, room, ys, suurroom, mayonnaise, vetterige en suur maaskaas, vetterige en sout kaas,
- witkool, eiervrug, radyse, knoffel, uie, peulgewasse, komkommers, tamaties, sampioene, soetrissies,
- sitrusvrugte, granate, suur appels, druiwe, dadels, vye, sjokolade, konfyt,
- sterk tee, koffie, alkohol.
Met hardlywigheid word dit toegelaat:
- groentesop op vleis of vis sous,
- gekookte konyn, kalfsvleis, beesvleis, varkvleis, pluimvee, frikkadelle en frikkadelle, vis,
- ongekookte gekookte eiers, omelet, melk, suurroom, jogurt, kaas, kefir, suurmelk,
- rou en gekookte beet, wortels, blomkool, courgette, vars en gedroogde vrugte, veral spanspek, pruime, pruimedante, vye, appelkose, gedroogde appelkose,
- los bokwiet, koring en pêrel gars pap,
- rog of semels, droë eetbare koekies en pasta in beperkte hoeveelhede,
- swak tee, sous wilde roos, groente- en vrugtesap, minerale water.
- gerookte wors, geblikte kos, vetterige visvariëteite, sowel as gebraaide en gerookte vis, gebraaide en steil gekookte eiers,
- radyse, sampioene, kweper, muffin, gebak met room,
- in beperkte hoeveelhede - semolina en rys pap,
- sterk tee, kakao, jellie, alkohol.
Met diarree word dit toegelaat:
- gemaal: gekookte kalfsvleis, beesvleis, hoender, kalkoen, konyn en gekookte vis van lae-vet variëteite,
- vleis, vis, dieetbouillon met afkooksels van rys en hawermeel,
- slymagtige, semi-viskose bokwiet, hawer en rys pap,
- ongekookte gekookte eiers, stoomomelet,
- nonfat vars gekookte kaas, jogurt, kefir,
- gister se wit koring en grys brood, nuttelose variëteite van bakprodukte en koekies, wit krakers,
- gekookte en gebakte groente, groente en vrugte,
- tee, warm, vars pers sappe, half verdun met water, 'n roosboompot.
- vetterige vleis, gerookte wors, vetterige vis, gebraaide en gerookte vis, blikkieskos,
- gebraaide en hardgekookte eiers,
- piekel, kool, solyanka, borsch,
- gierst, pêrelgars, gort pap en peulgewas pap,
- suur kaas, vet suurroom, ys,
- Vars groente en vrugte
- gebak, gebak met room,
- koue en koolzuurhoudende drankies, gekonsentreerde sappe, sterk koffie, alkohol.